WPW (VPW) - σύνδρομο:
Σύνδρομο Wolf-Parkinson-White (σύνδρομο WPW, σύνδρομο κοιλιακής προδιέγερσης). Ο όρος «σύνδρομο WPW» αναφέρεται σε ένα σύμπλεγμα κλινικών και ηλεκτροκαρδιογραφικών συμπτωμάτων που προκαλείται από την παρουσία πρόσθετων οδών αγωγιμότητας (δέσμη του Kent) στην καρδιά.Οι κύριες αλλαγές στο ΗΚΓ με αυτό το σύνδρομο περιλαμβάνουν: μείωση του διαστήματος P - R, παρουσία κύματος D (κύμα δέλτα), διεύρυνση του συμπλέγματος QRS.
Το διάστημα P-R υπολογίζεται από την αρχή του κύματος P έως την αρχή του κύματος D, το οποίο είναι μια πάχυνση ή εγκοπή («σκάλα») που παραμορφώνει την αρχή του συμπλέγματος QRS.
Εμφανίζεται ως αποτέλεσμα της πρώιμης πρόωρης διέγερσης του μυοκαρδίου μιας από τις κοιλίες μέσω μιας πρόσθετης δέσμης. Για τους περισσότερους ενήλικες, το διάστημα PD είναι 0,12 s, για τα παιδιά
Η διάρκεια του κύματος D είναι 0,02-0,07 s, το ύψος του κατά τον φλεβοκομβικό ρυθμό σπάνια υπερβαίνει τα 5 mm. Η κατεύθυνση του κύματος συμπίπτει με την κατεύθυνση του συμπλέγματος QRS. Το σύμπλεγμα QRS στο σύνδρομο WPW έχει συρρέουσα φύση: επεκτείνεται σε 0,11-0,12 δευτερόλεπτα στους ενήλικες και σε 0,10 δευτερόλεπτα ή περισσότερο στα παιδιά λόγω της προσθήκης του κύματος D στο αρχικό του τμήμα. Το τερματικό τμήμα του συμπλέγματος QRS δεν αλλάζει. Υπάρχουν διάφοροι τύποι συνδρόμου WPW ανάλογα με τη θέση της κοιλιακής προδιέγερσης.
Σύνδρομο τύπου Α WPW:
Καταγράφεται με πρόωρη διέγερση της οπισθοβασικής ή βασικο-διαφραγματικής περιοχής της αριστερής κοιλίας.Στο δεξί και στο αριστερό απαγωγό θώρακα, το κύμα D και το σύμπλεγμα QRS κατευθύνονται προς τα πάνω. Στις απαγωγές V3 και V1, το σύμπλεγμα QRS μπορεί να μοιάζει με R, RS, rS, rSr. Ο ηλεκτρικός άξονας QRS αποκλίνει προς τα δεξιά.
Στο ηλεκτρόδιο Ι, το κύμα D είναι πιο συχνά αρνητικό, η προσομοίωση ενός μεγεθυσμένου κύματος Q (σύμπλεγμα θετικού D κύματος (σύμπλοκο RS) είναι λιγότερο συχνή. στο καλώδιο III, το κύμα D είναι συνήθως θετικό. Με αυτόν τον τύπο συνδρόμου, το διάστημα P - R μερικές φορές υπερβαίνει τα 0,12 s (έως 0,14 s).
Σύνδρομο τύπου Β WPW:
Προκαλείται από πρόωρη διέγερση μέρους της βάσης της δεξιάς κοιλίας κοντά στην κολποκοιλιακή αύλακα. Στις δεξιές προκαρδιακές απαγωγές, το κύμα D και το σύμπλεγμα QRS κατευθύνονται προς τα κάτω. Στο καλώδιο V1, το σύμπλεγμα QRS μοιάζει με qS, rS, RS.Στις αριστερές προκαρδιακές απαγωγές, το κύμα D και το σύμπλεγμα QRS κατευθύνονται προς τα πάνω. Ο ηλεκτρικός άξονας της καρδιάς αποκλίνει προς τα αριστερά.
Στο ηλεκτρόδιο I, το σύμπλεγμα QRS αντιπροσωπεύεται από ένα υψηλό κύμα R, το κύμα D είναι θετικό, στο κύμα III - το σύμπλεγμα QRS, το κύμα D είναι συχνά αρνητικό και μπορεί να ενισχύσει το κύμα Q. Σε αυτή την περίπτωση, το κύμα Q μιμείται ενίοτε κατώτερου εμφράγματος του μυοκαρδίου.
Τύπος συνδρόμου AV WPW:
Αντανακλά την πρόωρη διέγερση του οπισθοβασικού τμήματος της δεξιάς κοιλίας. Στις απαγωγές V1, το κύμα D κατευθύνεται προς τα πάνω, όπως στον τύπο Α.Ο ηλεκτρικός άξονας της καρδιάς αποκλίνει προς τα αριστερά (όπως στον τύπο Β): στο ηλεκτρόδιο I, το κύμα D και το σύμπλεγμα QRS έχουν θετική πολικότητα, στο ηλεκτρόδιο III είναι ασύμφωνα.
Σύνδρομο τύπου C WPW:
Η βοηθητική δέσμη συνδέει το υποεπικαρδιακό τμήμα του αριστερού κόλπου με το πλάγιο τοίχωμα της αριστερής κοιλίας. Στα καλώδια V1-4, τα σύμπλοκα R, RS, το κύμα D είναι αρνητικό ή ισοηλεκτρικό.Ο ηλεκτρικός άξονας της καρδιάς αποκλίνει προς τα δεξιά. στις απαγωγές I, το κύμα AVL D είναι αρνητικό, στις απαγωγές III, AVF είναι θετικό.
Το σύνδρομο καταγράφεται σε περίπου 0,2-0,3% των ηλεκτροκαρδιογραφικών μελετών και εμφανίζεται σε οποιαδήποτε ηλικία τόσο σε άνδρες όσο και σε γυναίκες.
Κλινικά, το σύνδρομο εκδηλώνεται με κρίσεις παροξυσμικής ταχυκαρδίας, συνήθως υπερκοιλιακής.
Οι παροξυσμοί αρρυθμιών στο σύνδρομο WPW προκαλούνται από την επίδραση της αντίστροφης εισόδου διέγερσης (επαναείσοδος), όταν συμβαίνει κυκλική κίνηση μέσω της κολποκοιλιακής ένωσης - κοιλίες - δέσμη Kent - κόλποι - κολποκοιλιακή ένωση.
Η ώθηση μπορεί να μεταδοθεί στις κοιλίες είτε μέσω μιας πρόσθετης δέσμης, επιστρέφοντας μέσω της σύνδεσης AV (στο ΗΚΓ: μέτριο και παραμορφωμένο κοιλιακό σύμπλεγμα), είτε να «περιστραφεί» προς την αντίθετη κατεύθυνση (σε αυτή την περίπτωση, το σχήμα QRS θα είναι φυσιολογικό ).
Η συχνότητα των παροξυσμών μπορεί να φτάσει έως και τα 300 ανά λεπτό, ανάλογα με την ανθεκτικότητα των πρόσθετων οδών.
Μερικές φορές το σύνδρομο συνδυάζεται με παροξυσμούς κολπικής μαρμαρυγής, εξωσυστολίες και σπανιότερα με κολποκοιλιακούς αποκλεισμούς.
Το σύνδρομο WPW καταγράφεται συχνά όταν συγγενείς ανωμαλίεςκαρδιά: κολπικές και κοιλιακές διαφραγματικές ανωμαλίες, τετραλογία Fallot, σύνδρομο Marfan, πρόπτωση μιτροειδής βαλβίδα.
Η ανίχνευση του συνδρόμου WPW περιορίζει την ικανότητα του ασθενούς να επιλέξει ή να διατηρήσει ένα επάγγελμα στο οποίο η ξαφνική εμφάνιση κρίσης αρρυθμίας μπορεί να οδηγήσει σε βιομηχανικό ατύχημα.
Σύνδρομο ξύλου:
Σύμπλεγμα συμπτωμάτων ΗΚΓ σε ασθενείς με πνευμονική εμβολή: αρνητικά κύματα Τ στις απαγωγές V1, V2 και V3, τα οποία ομαλοποιούνται εντός 3-6 εβδομάδων, επιπλέον, έντονο S1 και QIII.Σύνδρομο Gallaverdin:
Εξωσυστολική μορφή κολπικής παροξυσμικής ταχυκαρδίας: χαρακτηρίζεται από την παρουσία σύντομων προσβολών που αποτελούνται από 5-20 ή περισσότερες υπερκοιλιακές εξωσυστολές, που χωρίζονται από μία ή περισσότερες φυσιολογικές φλεβοκομβικές συσπάσεις. η συχνότητα των έκτοπων συσπάσεων δεν είναι σταθερή, επιταχύνεται προς το μέσο κάθε προσβολής και στη συνέχεια επιβραδύνεται προοδευτικά. Οι κρίσεις ταχυκαρδίας σε μεμονωμένους ασθενείς ποικίλλουν ως προς τη συχνότητα, τη διάρκεια και το πρότυπο ΗΚΓ. Μπορεί να διαρκέσουν μήνες ή χρόνια και δεν μπορούν να αντιμετωπιστούν με φάρμακα. Το σύνδρομο εμφανίζεται συχνότερα σε νεαρά άτομα χωρίς στοιχεία οργανικής καρδιοπάθειας. Αυτή η μορφή ταχυκαρδίας είναι σπάνια και έχει καλή πρόγνωση.Σύνδρομο Gonax - Ashman:
Η κλασική ανώμαλη κοιλιακή αγωγιμότητα εξαρτάται κυρίως από δύο παράγοντες: το μήκος της προηγούμενης διαστολής και το διάστημα σύζευξης.Μπορεί να εμφανιστεί σε μια πρόωρη ώθηση, για παράδειγμα σε μια εξωσυστολία, ή να επιμείνει σε όλα τα συμπλέγματα κατά τη διάρκεια της ταχυκαρδίας, καθώς εξαρτώνται από τη σχέση μεταξύ της προηγούμενης διαστολής. Με μικρότερο διάστημα σύζευξης, η απόκλιση εμφανίζεται στο ίδιο μήκος με την προηγούμενη διαστολή.
Η υπερκοιλιακή εξωσυστολία επιβεβαιώνει αυτόν τον κανόνα (μια μεγάλη προηγούμενη διαστολή συν ένα μικρό διάστημα σύζευξης οδηγεί στην εμφάνιση του συνδρόμου Gonax-Ashman). Αυτό συμβαίνει επειδή ο μακρύς κύκλος συνοδεύεται από ένα μακρύ δυναμικό διαμεμβρανικής δράσης και η ώθηση μετά το τέλος του μικρού κύκλου μπορεί να είναι ακόμα σε φάση III επαναπόλωσης όταν φτάσει στον δεξιό κλάδο δέσμης λόγω του γεγονότος ότι η ανθεκτική περίοδος της διαμεμβρανικής δράσης δυναμικό στη δεξιά δέσμη μεγαλύτερο από το αριστερό. Ως αποτέλεσμα, η ώθηση δεν θα διεξαχθεί κατά μήκος αυτού του σκέλους, γεγονός που δημιουργεί μια εικόνα ενός μπλοκ δεξιού κλαδιού δέσμης. Στην υπερκοιλιακή ταχυκαρδία, ο πρώτος παλμός μπορεί να είναι ανώμαλος ως αποτέλεσμα αυτού του μηχανισμού, αλλά οι επόμενοι παλμοί είναι λιγότερο πιθανό να έχουν ανώμαλη διαμόρφωση λόγω της μικρής διάρκειας της προηγούμενης διαστολής.
Σύνδρομο Iervel-Lange-Nielsen:
Χαρακτηρίζεται από συγγενή κώφωση, συγκοπή, αλλαγές στο ΗΚΓ με τη μορφή εκτεταμένου διαστήματος QT και μεγάλου διφασικού κύματος Τ. Οι ασθενείς συχνά πεθαίνουν ξαφνικά από καρδιακή παράλυση. Διμερής κώφωση, κυρίως σε υψηλούς τόνους. Η συνέπειά του είναι παραβίαση της ανάπτυξης του λόγου. Οι συγκοπικές καταστάσεις μπορεί να εμφανιστούν είτε με συσκότιση, είτε με απώλεια συνείδησης και περαιτέρω αποκατάστασή της, είτε ξαφνικά να οδηγήσουν σε θάνατο ασθενών.Η γένεση αυτών των συνθηκών δεν είναι ξεκάθαρη. Ίσως παίζει ρόλο η ανάπτυξη αρρυθμίας.
Στην αυτοψία: η καρδιά έχει κανονικό μέγεθος. Στις περισσότερες περιπτώσεις, η μικροσκοπική εξέταση της καρδιάς δεν αποκαλύπτει παθολογία σε πιο σπάνιες περιπτώσεις, συστροφή και πάχυνση των στεφανιαίων αρτηριών λόγω υπερτροφίας των μυϊκών ινών, αλλαγές στις ίνες Purkinje και μείωση της περιεκτικότητας σε γλυκογόνο σε αυτές. Η πρόγνωση της νόσου είναι δυσμενής. Μετά από έντονη σωματική καταπόνηση ή αγχωτικές καταστάσεις, αναπτύσσεται ξαφνικά συγκοπή, που οδηγεί στο θάνατο των ασθενών.
Η χρήση φαρμάκων της δακτυλίτιδας κατά τη διάρκεια της διασυγκοπικής περιόδου έχει θετική επίδραση στην πρόληψη της ανάπτυξης συγκοπής. Έχει σημειωθεί ότι με την ηλικία ο αριθμός των κρίσεων συγκοπής στους ασθενείς μειώνεται.
Ο τύπος της κληρονομικότητας είναι αυτοσωμικός υπολειπόμενος. Σε ετερόζυγους φορείς του παθολογικού γονιδίου, το ΗΚΓ δείχνει μια ελαφρά παράταση του διαστήματος QT.
Σύνδρομο Clerc - Levy - Cristesco (σύνδρομο CLC):
Ένα σύμπλεγμα ηλεκτροκαρδιογραφικών και καρδιακών συμπτωμάτων: βράχυνση του διαστήματος PQ (λιγότερο από 0,1 δευτερόλεπτα), το κάτω μέρος του συμπλέγματος QRS δεν διευρύνεται (σε αντίθεση με το σύνδρομο WPW). κλινικά, οι κρίσεις παροξυσμικής ταχυκαρδίας είναι συχνές (ωστόσο, λιγότερο συχνά από ό,τι με το σύνδρομο WPW). Σε αυτό το σύνδρομο, η συντόμευση του διαστήματος PQ οφείλεται στο γεγονός ότι η διέγερση προφανώς παρακάμπτει τον κολποκοιλιακό κόμβο κατά μήκος της δέσμης James, που συνδέει τον φλεβοκομβικό κόμβο με το κάτω μέρος του κολποκοιλιακού κόμβου και δεν υπάρχει καθυστέρηση στη μετάδοση παλμών μέσω τον κολποκοιλιακό κόμβο, που υπάρχει φυσιολογικά.Σύνδρομο Cossio II (σύνδρομο μετά την ταχυκαρδία):
Ηλεκτροκαρδιογραφικό σύνδρομο μετά από προσβολή ταχυκαρδίας: αλλαγές στο τμήμα ST και στο κύμα Τ στεφανιαίου τύπου. Παράταση του διαστήματος Q-T Στο 20% περίπου των περιπτώσεων, μετά τη διακοπή μιας επίθεσης ταχυκαρδίας, μπορεί να παρατηρηθεί μείωση του τμήματος ST, άρνηση του κύματος Τ και παράταση του διαστήματος Q-T, που μπορεί να επιμείνει για ώρες. ημέρες ή λιγότερο συχνά εβδομάδες. Ο πρωταγωνιστικός ρόλος στην παθογένεση του συνδρόμου αποδίδεται σε κακώσεις μετά από ταχυκαρδιακή επαναιμάτωση της καρδιάς. Είναι δύσκολο να διακριθούν οι αλλαγές στο μυοκάρδιο μετά από ταχυκαρδία από τη μικρή εστιακή νέκρωση του μυοκαρδίου.Η δυναμική παρακολούθηση των αλλαγών του ΗΚΓ και ο προσδιορισμός της ενζυμικής δραστηριότητας του ορού είναι απαραίτητη. Το σύνδρομο Cossio παρατηρείται συχνότερα σε ασθενείς με στεφανιαία αθηροσκλήρωση, αλλά μπορεί επίσης να εμφανιστεί σε νεαρά άτομα χωρίς στοιχεία οργανικής καρδιοπάθειας.
Σύνδρομο Lown-Genong-Levine. Δείτε το σύνδρομο Clerk-Levy-Christesco.
Σύνδρομο Lev (νόσος Lev):
Προοδευτική σκλήρυνση και ασβεστοποίηση (ασβεστοποίηση) της αριστερής πλευράς της καρδιάς, που περιλαμβάνει τον δακτύλιο της μιτροειδούς βαλβίδας και τη βάση των φυλλαδίων της, τον κεντρικό ινώδη δακτύλιο, το μεμβρανώδες τμήμα του μεσοκοιλιακού διαφράγματος, τον αορτικό δακτύλιο και τη βάση των ημικυκλικών βαλβίδων της αορτής.Οι διαταραχές αγωγιμότητας (ενδοκοιλιακός αποκλεισμός του δεξιού ή αριστερού κλάδου δέσμης, πλήρης εγκάρσιος αποκλεισμός) προκαλούνται από μηχανική συμπίεση του συστήματος ενδοκοιλιακής αγωγιμότητας.
Στη νόσο του Lev, τα στεφανιαία αγγεία και το κοιλιακό μυοκάρδιο δεν αλλάζουν. Η νόσος εμφανίζεται κυρίως σε άτομα μεγαλύτερης ηλικίας (συνήθως γυναίκες), αλλά μπορεί να εμφανιστεί και στην ηλικία των 40 ετών.
Η διάγνωση της νόσου βασίζεται στα ακόλουθα κριτήρια: η εμφάνιση προοδευτικού ενδοκοιλιακού αποκλεισμού, που καταλήγει λίγο πολύ γρήγορα στον σχηματισμό πλήρους κολποκοιλιακού αποκλεισμού. εντοπισμός πλήρους κολποκοιλιακού αποκλεισμού κάτω από τον κοινό κορμό της δέσμης His. απουσία οποιασδήποτε οργανικής καρδιακής νόσου. Σημάδια ΗΚΓ εκφυλιστικής ασβεστοποίησης (ίνωση) στην περιοχή του μεσοκοιλιακού διαφράγματος.
Σύνδρομο Lenegr:
Σύνδρομο Lenegr (νόσος Lenegr, ιδιοπαθής αμφοτερόπλευρη ίνωση των ποδιών, μεμονωμένη νόσος του συστήματος αγωγιμότητας, ιδιοπαθής χρόνιος καρδιακός αποκλεισμός). Ο J. Lenegre επέστησε την προσοχή ειδικές περιπτώσειςμεμονωμένες βλάβες (σκλήρυνση και εκφυλιστικές αλλαγές) του συστήματος αγωγιμότητας της καρδιάς χωρίς ταυτόχρονη βλάβη στο μυοκάρδιο και τις στεφανιαίες αρτηρίες.Η βλάβη στο σύστημα αγωγιμότητας της καρδιάς σχετίζεται με υαλίνωση και διάμεση ίνωση. Η ακριβής φύση της νόσου δεν είναι γνωστή. Στις περισσότερες περιπτώσεις, ο ασθενής αναπτύσσει πρώτα απόφραξη του δεξιού κλάδου δέσμης, ο οποίος στη συνέχεια ενώνεται με αποκλεισμό του πρόσθιου κλάδου, λιγότερο συχνά, του οπίσθιου κλάδου του αριστερού κλάδου δεσμίδας και τελικά αναπτύσσεται ένας πλήρης εγκάρσιος αποκλεισμός.
Λιγότερο συχνά, ο αποκλεισμός του πρόσθιου κλάδου του αριστερού σκέλους προηγείται του αποκλεισμού του δεξιού κλάδου δέσμης. Η νόσος του Lenegra προσβάλλει συχνότερα άνδρες μέσης ηλικίας. Υπάρχουν μεμονωμένες περιγραφές της νόσου σε άνδρες ηλικίας 19-21 ετών.
Σύνδρομο Mobitz (διάσπαση με παρεμβολή, διασταυρούμενος ρυθμός τύπου II):
Σύνδρομο ΗΚΓ: ταυτόχρονη παρουσία φλεβοκομβικών και κομβικών ρυθμών, που παρατηρείται με μυοκαρδίτιδα (διφθερίτιδα, ρευματισμούς), με υπερδοσολογία καρδιακών γλυκοσιδών.Η εμφάνιση του συνδρόμου δεν εξηγείται από την πλήρη αναστολή των φλεβοκομβικών ερεθισμάτων, αλλά μόνο από την απότομη μείωση του με σχετικά υψηλό επίπεδο διεγερσιμότητας των κέντρων δεύτερης τάξης αυτοματισμού στο σύστημα κολποκοιλιακών κόμβων και σοβαρή παρεμπόδιση της ανάδρομης αγωγής των έκτοπων παλμών. στον φλεβόκομβο. Κάτω από αυτές τις συνθήκες, οι κόλποι συστέλλονται με τον σχετικά αργό ρυθμό των φλεβοκομβικών παλμών και οι κοιλίες συστέλλονται με ελαφρώς ταχύτερο ρυθμό παλμών από την κολποκοιλιακή συμβολή. Σε τέτοιες περιπτώσεις διάστασης κολπικών και κοιλιακών συσπάσεων, τα κύματα P και τα σύμπλοκα QRS παρεμβαίνουν μεταξύ τους.
Σύνδρομο Morquio II (νόσος Morquio):
Ανατομία της ανάπτυξης του συστήματος καρδιακής αγωγιμότητας: πλήρης κολποκοιλιακή διάσταση. Συχνά συνδυάζεται με άλλα συγγενή ελαττώματα της καρδιάς, ειδικά με ελαττώματα του καρδιακού διαφράγματος. Ο ίδιος ο αποκλεισμός συνήθως δεν εκδηλώνεται κλινικά. Σε πολύ σπάνιες περιπτώσεις παρατηρούνται επιθέσεις Morgagni-Adams-Stokes. Η διαταραχή είναι συμβατή με μια μακρά και δραστήρια ζωή.Σύνδρομο Oppenheimer-Rothschild:
Σύνδρομο Oppenheimer-Rothschild (μεταεμφραγματικός αποκλεισμός, αποκλεισμός δενδροκομίας). Αποκλεισμός των περιφερειακών κλάδων του συστήματος καρδιακής αγωγιμότητας: χαρακτηρίζεται από αισθητή διεύρυνση του QRS με μείωση της τάσης του, είναι δυνατή η σημαντική παραμόρφωση του κοιλιακού συμπλέγματος. η έκταση αυτού του συγκροτήματος παραμένει σχεδόν αμετάβλητη ή και μειωμένη. Μορφολογικό υπόστρωμα παρόμοιο Εικόνες ΗΚΓΜπορεί να υπάρχουν διάχυτες, κυκλικές και ινωτικές αλλαγές στο μυοκάρδιο, καθυστερώντας τη μετάβαση της διέγερσης από το σύστημα αγωγής στο συσταλτικό μυοκάρδιο.Τις περισσότερες φορές, η ηλεκτροκαρδιογραφική εικόνα του αποκλεισμού των δενδρώσεων προκαλείται από μικρές τοπικές διαταραχές της στεφανιαίας κυκλοφορίας, όπως τα έμφραγμα.
Όσο χαμηλότερη είναι η τάση των δοντιών στην εικόνα αυτού του αποκλεισμού, τόσο πιο προσεκτική πρέπει να γίνεται η πρόγνωση, ειδικά με ταυτόχρονη επιμήκυνση του διαστήματος P-Q.
Σύνδρομο Romano-Ward:
Κληρονομική καρδιακή ανωμαλία σε παιδιά και νέους (αυτοσωματική κυρίαρχη κληρονομικότητα): συγκοπή που προκαλείται από παροδικό πτερυγισμό και κοιλιακή μαρμαρυγή, που προκαλείται από ασύγχρονη επαναπόλωση του μυοκαρδίου. στο ΗΚΓ: σημαντική παράταση του διαστήματος Q-T Ο θάνατος συμβαίνει συχνά κατά τη διάρκεια μιας κρίσης. Παρατηρείται κυρίως σε παιδιά και νέους.Σύνδρομο Samoilov-Wencchebach I:
Σύνδρομο Samoilov-Wenckebach I (φλεβοαυτικός αποκλεισμός τύπου Samoilov-Wenckebach). Ένας τύπος ατελούς φλεβοκωμικού αποκλεισμού δευτέρου βαθμού: αποκλεισμός της φλεβικής ώθησης συμβαίνει μετά από μια σταδιακή αύξηση του χρόνου φλεβοκωμικής αγωγιμότητας σε αρκετούς διαδοχικούς κύκλους, που προκαλεί προοδευτική συντόμευση των διαστημάτων P-P, ακολουθούμενη από μια παύση του φλεβοκωμικού αποκλεισμού. Η παύση P - P του φλεβοκωμικού αποκλεισμού είναι μικρότερη από τη διάρκεια του προηγούμενου φυσιολογικού διαστήματος P - P.Αποκλεισμός Samoilov-Wenckebach II:
Samoilov-Wenckebach block II (κολποκοιλιακός αποκλεισμός Mobitz I). Ένας τύπος ατελούς κολποκοιλιακού αποκλεισμού δεύτερου βαθμού: από συστολή σε συστολή, η κολποκοιλιακή αγωγιμότητα επιβραδύνεται σταδιακά (το διάστημα P - Q στο ΗΚΓ επιμηκύνεται) έως ότου χαθεί μία συστολή των κοιλιών. μετά ακολουθεί συστολή με φυσιολογικό P - Q, το οποίο πάλι αρχίζει να επιμηκύνεται. Το διάστημα P - Q μετά την παύση που συμβαίνει μετά την πτώση είναι μικρότερο από ό,τι πριν από την παύση.Σύνδρομο νοσούντος κόλπου (SSNS):
Ο όρος προτάθηκε από τον Lown το 1967. Το SSSS είναι ένας συνδυασμός κλινικών και ηλεκτροφυσιολογικών σημείων που αντικατοπτρίζουν δομικές βλάβες φλεβοκομβικό κόμβο, την αδυναμία του να εκτελέσει κανονικά τη λειτουργία του καρδιακού βηματοδότη και (ή) να εξασφαλίσει τακτική αγωγή των αυτόματων παλμών στους κόλπους. Αυτό το σύνδρομο περιλαμβάνει έναν αυστηρά καθορισμένο κύκλο αρρυθμιών και αποκλεισμών.Αυτά περιλαμβάνουν:
1) σταθερή φλεβοκομβική βραδυκαρδία με συχνότητα 45-50 παλμών ανά 1 λεπτό σε ηρεμία.
2) αποτυχία του φλεβόκομβου, μακροχρόνια ή βραχυπρόθεσμη φλεβική παύση (2-2,5 δευτ.).
3) επαναλαμβανόμενος φλεβοκομβικός αποκλεισμός ή αποκλεισμός της εξόδου από τον φλεβοκομβικό κόμβο (φλεβικές παύσεις 2-2,5 δευτ.).
4) αργή και ασταθής αποκατάσταση της λειτουργίας του φλεβοκομβικού κόμβου μετά τη διακοπή μιας επίθεσης υπερκοιλιακής ταχυκαρδίας.
5) επαναλαμβανόμενες εναλλαγές φλεβοκομβικής βραδυκαρδίας (μεγάλες παύσεις 2,5-3 δευτ.) με παροξυσμούς κολπικής μαρμαρυγής (πτερυγισμός) ή ταχυκαρδίας (σύνδρομο βραδυ-ταχυκαρδίας).
Μερική ή πλήρης απώλεια του ρόλου του βηματοδότη του φλεβοκομβικού κόμβου οδηγεί στην εμφάνιση δευτερογενών αρρυθμιών: μετανάστευση του υπερκοιλιακού βηματοδότη και ρυθμούς διαφυγής αντικατάστασης, που με τη σειρά τους μπορεί να περιπλέκονται από κολποκοιλιακή διάσταση. Αυτές οι ίδιες οι διαταραχές δεν περιλαμβάνονται στην έννοια του SSSS, αλλά μπορεί έμμεσα να αντικατοπτρίζουν την κατωτερότητα του φλεβοκόμβου εάν υπάρχουν ενδείξεις για την οργανική του βλάβη. Εκτός από τους ρυθμούς αντικατάστασης, το SSSS χαρακτηρίζεται από συνδυασμούς με περιφερικές αρρυθμίες και αποκλεισμούς.
Οι κλινικές εκδηλώσεις του συνδρόμου του ασθενούς κόλπου είναι αρκετά ποικίλες: μαζί με τις εμφανείς μορφές, εντοπίζεται και μια λανθάνουσα παραλλαγή.
Τα κύρια παράπονα στο SSSU είναι λιποθυμία, ζάλη, αίσθημα παλμών, δύσπνοια και πόνος στην περιοχή της καρδιάς.
Μερικές φορές οι ασθενείς δεν παρουσιάζουν κανένα παράπονο και η SSSU ανιχνεύεται μόνο κατά τη διάρκεια μιας ηλεκτροκαρδιογραφικής μελέτης. Η γένεση των κλινικών εκδηλώσεων των εκδηλώσεων έγκειται στη φύση των αρρυθμιών, οι οποίες οδηγούν σε διαταραχή της κυκλοφορίας στα όργανα και τους ιστούς ως αποτέλεσμα σοβαρής βραδυκαρδίας, ταχυβραδυαρρυθμίας ή περιόδων ασυστολίας. Το πιο κοινό και σημαντικό είναι το εγκεφαλικό σύνδρομο, το οποίο εμφανίζεται με μέτριες ή σοβαρές διαταραχές του εγκεφαλικού κυκλοφορικού.
Με μέτρια έκπτωση της εγκεφαλικής ροής αίματος, οι ασθενείς εμφανίζουν αυξημένη διεγερσιμότητα, αϋπνία και απώλεια μνήμης. Σοβαρές διαταραχές της εγκεφαλικής αιματικής ροής εκδηλώνονται με τη μορφή συγκοπτικών προσβολών, βραχυχρόνιας πάρεσης, αφασίας κ.λπ.
Η παρατεταμένη και επίμονη βραδυαρρυθμία συχνά συμβάλλει στην ανάπτυξη καρδιακής ανεπάρκειας και το σύνδρομο «βραδυκαρδίας-ταχυκαρδίας» οδηγεί στο σχηματισμό θρομβοεμβολής διάφορες τοπικοποιήσεις.
Η λανθάνουσα μορφή του SSSS εκδηλώνεται συχνότερα κατά τη διάρκεια μιας έξαρσης της υποκείμενης νόσου ή όταν συνταγογραφούνται φάρμακα που αναστέλλουν τη λειτουργία του φλεβόκομβου.
Λόγοι για τους οποίους ο φλεβοκομβικός κόμβος χάνει τον ρόλο του ως βηματοδότη:
1) η μεμονωμένη βλάβη στον φλεβόκομβο μπορεί να είναι συνέπεια χρόνιας ισχαιμικής καρδιοπάθειας, η οποία ευθύνεται για περισσότερες από τις μισές περιπτώσεις CVS. μπορεί να παρατηρηθεί με θρόμβωση, παρατεταμένο σπασμό της δεξιάς στεφανιαίας αρτηρίας (σε αυτή την περίπτωση μπορεί να εμφανιστεί νέκρωση του κόμβου). με εμβολή της αρτηρίας του κόμβου ή της ινομυϊκής δυσπλασίας της. με έμφραγμα του μυοκαρδίου, ειδικά με τον οπίσθιο-κάτω εντοπισμό του. με σύνδρομο DIC? κατά τη διάρκεια κρίσεων κατεχολαμινών σε ασθενείς με φαιοχρωμοκύτωμα. Άμεση βλάβη στον φλεβόκομβο συμβαίνει συχνά κατά τη διάρκεια χειρουργικής επέμβασης για συγγενείς καρδιακές ανωμαλίες, με κλειστά τραύματαστήθος;3) σκληροεκφυλιστικές διεργασίες με βλάβη στον φλεβοκομβικό κόμβο και στις άπω περιοχές του εξειδικευμένου συστήματος αγωγιμότητας, σε συνδυασμό με ενδοκαρδιακή ασβεστοποίηση. Υπάρχουν πιθανώς άτομα με συγγενή ή κληρονομική κατωτερότητα του φλεβοκομβικού κόμβου και του συστήματος αγωγιμότητας της καρδιάς, η οποία αυξάνεται καθώς γερνούν.
4) οι ρυθμιστικές δυσλειτουργίες του φλεβοκόμβου είναι ευρέως διαδεδομένες, η αιτία των οποίων στις περισσότερες περιπτώσεις είναι υπερβολικές επιρροές πνευμονογαστρικό νεύροή αυξημένη ευαισθησία των Μ-χολινεργικών υποδοχέων του φλεβοκόμβου. Επιπλέον, υπάρχουν και άλλες αιτίες της αναστρέψιμης δυσλειτουργίας του φλεβοκομβικού κόμβου, όπως η υπερασβεστιαιμία και η υπερκαλιαιμία.
5) φαρμακευτικές ή εξωγενείς τοξικές επιδράσεις στον φλεβόκομβο. Οι ουσίες που μπορούν να διαταράξουν τη λειτουργία του φλεβοκόμβου περιλαμβάνουν β-αναστολείς, βεραπαμίλη, καρδιακές γλυκοσίδες, τοξικές δόσεις τρικυκλικών αντικαταθλιπτικών, άλατα λιθίου, αναστολείς χολινεστεράσης (συμπεριλαμβανομένων των οικιακών εντομοκτόνων). Είναι γνωστή η σοβαρή βλάβη στον φλεβόκομβο που προκαλείται από δηλητηρίαση με δηλητηριώδη μανιτάρια.
Για αξιολόγηση λειτουργική κατάστασηφλεβοκομβικό κόμβο και διάγνωση του συνδρόμου φλεβοκομβικού κόλπου, χρησιμοποιούνται σήμερα οι ακόλουθες μέθοδοι: Παρακολούθηση Holter για 24 ώρες ή περισσότερο. διοισοφαγική ηλεκτρική διέγερση; ηλεκτροφυσιολογικές μέθοδοι για τη μελέτη της λειτουργίας του φλεβοκομβικού κόμβου. τεστ άσκησης (βελοεργομετρία). φαρμακολογικές εξετάσεις (ατροπίνη κ.λπ.).
Σύνδρομο σάντουιτς:
Περιγράφεται από τον White το 1921. Ένας τύπος κοιλιακής εξωσυστολίας: το ΗΚΓ καταγράφει μια περίεργη ομάδα δύο κοιλιακών συμπλεγμάτων, μεταξύ των οποίων κρύβεται το ανεστραμμένο R Η εμφάνιση μιας τέτοιας εικόνας οφείλεται στην καθυστερημένη ανάδρομη εξάπλωση της κοιλιακής εξωσυστολικής ώθησης. οι κόλποι. Μέχρι τη στιγμή που διεγείρονται οι κόλποι, το κοιλιακό μυοκάρδιο έχει χρόνο να βγει από την εξωσυστολική ανθεκτική περίοδο και ανταποκρίνεται με επαναλαμβανόμενη διέγερση στην ώθηση που κατέρχεται από τους κόλπους. Λόγω των άνισων μονοπατιών διάδοσης αντιδρομικών και ορθόδρομων παλμών, καθώς και ποικίλους βαθμούςαποκατάσταση της αγωγιμότητας σε μεμονωμένες ίνες του συστήματος αγωγιμότητας και του συσταλτικού μυοκαρδίου, η διαμόρφωση και των δύο συστολών είναι συνήθως εντελώς διαφορετική.Σύνδρομο Frederic (φαινόμενο Frederic):
Συνδυασμός πλήρους εγκάρσιου αποκλεισμού με κολπική μαρμαρυγή ή πτερυγισμό. Το ΗΚΓ δεν καταγράφει κύματα P, αλλά κύματα κολπικού πτερυγισμού (F) ή κολπικής μαρμαρυγής (f).Η κολπική μαρμαρυγή και ο πτερυγισμός μπορεί να εναλλάσσονται. Οι ώσεις από τους κόλπους δεν οδηγούνται στις κοιλίες.
Οι κοιλίες διεγείρονται από έναν βηματοδότη που βρίσκεται στην κολποκοιλιακή συμβολή ή στις ίδιες τις κοιλίες. Εάν η διέγερση προέρχεται από την κολποκοιλιακή συμβολή, τότε το σύμπλεγμα QRS δεν αλλάζει.
Με τον ιδιοκοιλιακό ρυθμό, το σύμπλεγμα QRS διευρύνεται και παραμορφώνεται και έχει σχήμα παρόμοιο με το ΗΚΓ με αποκλεισμό κλαδιών δέσμης. Ο κοιλιακός ρυθμός είναι τακτικός και σπάνιος. Οι αποστάσεις R-R είναι ίδιες. Η συχνότητα των κοιλιακών συσπάσεων είναι συνήθως 40-60 ανά λεπτό. Ο κοιλιακός ρυθμός στο σύνδρομο Frederick μπορεί να διαταραχθεί από κοιλιακές εξωσυστολές.
Φαινόμενο Eckl (σύνδρομο):
Επιρροές φάσης της πνευμονογαστρικής νεύρωσης στον εντοπισμό των πηγών σχηματισμού παρορμήσεων: στην αρχική φάση το αποτέλεσμα παρασυμπαθητικές επιρροέςοδηγεί σε προνομιακή αναστολή των παρορμήσεων του φλεβοκομβικού κόμβου και ταυτόχρονα στην πιθανότητα εκδήλωσης δραστηριότητας δευτερευόντων κέντρων αυτοματισμού (ο φλεβοκομβικός ρυθμός αντικαθίσταται από κομβικούς). Η εξάπλωση της πνευμονογαστρικής επιρροής στις κατώτερες περιοχές του συστήματος αγωγής αποκαθιστά τη σχέση μεταξύ της συχνότητας σχηματισμού παλμών στα κέντρα αυτοματισμού Ι και ΙΙ και η αποκατάσταση του φλεβοκομβικού ρυθμού σημειώνεται στο ΗΚΓ.Αντίστροφες σχέσεις παρατηρούνται ως αποτέλεσμα της έκθεσης στην ατροπίνη. Μικρές δόσεις του, μειώνοντας την ένταση αυτής της αναστολής και περιορίζοντας έτσι την επίδρασή του σε έναν πιο ευαίσθητο κόμβο, οδηγούν στην εκδήλωση του κομβικού αυτοματισμού. Μεγάλες δόσεις αυτού του αλκαλοειδούς εξαλείφουν εντελώς την επίδραση της παρασυμπαθητικής νεύρωσης τόσο στα κέντρα Ι όσο και στα ΙΙ. Κάτω από αυτές τις συνθήκες αποκαθίστανται ξανά οι φυσιολογικές αναλογίες της συχνότητας σχηματισμού παλμών σε αυτά και ταυτόχρονα η κυριαρχία του φλεβόκομβου. Παρόμοιες αλλαγές φάσης μπορούν να παρατηρηθούν σε αθλητές υπό συνθήκες έντονης σωματικής δραστηριότητας.
Σύνδρομο El-Sherif (αλορρυθμία βηματοδότη):
Αρρυθμίες που προκαλούνται από καρδιακή βηματοδότηση: εναλλαγή σε μια ορισμένη αλληλουχία φλεβοκομβικών (υπερκοιλιακών) συμπλεγμάτων με τεχνητά επαγόμενα κοιλιακά συμπλέγματα. Η αλλορρυθμία του βηματοδότη μπορεί να είναι μόνο ένα ηλεκτροκαρδιογραφικό φαινόμενο και σε καμία περίπτωση να μην επηρεάζει την κατάσταση του ασθενούς, αλλά μπορεί να προκαλέσει ποικίλα παράπονα παρόμοια με αυτά με την εξωσυστολία.Αναστροφή αρνητικών κυμάτων Τ σε ασθενείς με οξύ έμφραγμα του μυοκαρδίου ως εκδήλωση ψευδώς αρνητικών δυναμικών ΗΚΓ.
Το σύνδρομο Koechker εμφανίζεται τη 2-5η ημέρα του εμφράγματος του μυοκαρδίου. δεν σχετίζεται με την επαναθρόμβωση και την εμφάνιση (εντατικοποίηση) κλινικών σημείων ανεπάρκειας της αριστερής κοιλίας. Με άλλα λόγια, αυτό δεν είναι υποτροπήέμφραγμα του μυοκαρδίου.
Η διάρκεια του συνδρόμου Koechker, κατά κανόνα, δεν υπερβαίνει τις 3 ημέρες.

Η τεχνητή διέγερση των κοιλιών συνοδεύεται από παραβίαση της γεωμετρίας της συστολής τους. Με περισσότερο ή λιγότερο μακροχρόνια διέγερση (από 2-3 μήνες), αλλαγές στο σύμπλεγμα QRS μπορεί να εμφανιστούν σε αυθόρμητες συσπάσεις με τη μορφή αρνητικών κυμάτων Τ σε πολλές απαγωγές ΗΚΓ. Τέτοιες δυναμικές προσομοιώνουν ισχαιμικές αλλαγές. Από την άλλη πλευρά, παρουσία πόνου που μοιάζει πραγματικά με στηθάγχη, αυτό το φαινόμενο καθιστά σχεδόν αδύνατη τη διάγνωση του μικροεστιακού εμφράγματος του μυοκαρδίου. Η σωστή ερμηνεία του φαινομένου Shaterrier επιτρέπει σε κάποιον να αποφύγει άσκοπες νοσηλεύσεις και αδικαιολόγητες ιατρικές παρεμβάσεις.
Είναι σημαντικό να καταλάβουμε ότι το φαινόμενο Shaterier μπορεί να εμφανιστεί όχι μόνο στο πλαίσιο της παρατεταμένης τεχνητής διέγερσης της καρδιάς - αυτός είναι ο κύριος λόγος, αλλά όχι ο μοναδικός.
Με χρόνιο αποκλεισμό του κλάδου δέσμης, με συχνή κοιλιακή εξωσυστολία ή με το φαινόμενο WPW, το τελικό τμήμα του κοιλιακού συμπλέγματος σε φυσιολογικές συσπάσεις μπορεί επίσης να αλλάξει - σχηματίζονται αρνητικά ή χαμηλού πλάτους κύματα Τ.
Έτσι, τυχόν μακροχρόνιες διαταραχές στη γεωμετρία της κοιλιακής συστολής λόγω μη φυσιολογικής αγωγιμότητας της ενδοκοιλιακής ώθησης μπορεί να συνοδεύονται από το φαινόμενο Shaterrier.Σημειώθηκε ότι στο ΗΚΓ υγιών ατόμων, το πλάτος του κύματος Τ στο V6 είναι πάντα περίπου 1,5-2 φορές μεγαλύτερο από το πλάτος του κύματος Τ στο V1. Επιπλέον, η πολικότητα του κύματος Τ στο V1 δεν έχει σημασία. Παραβίαση αυτής της σχέσης όταν τα πλάτη των κυμάτων Τ στα V1 και V6 «εξισώνονται» ή Τ σεΤο V1 υπερβαίνει το T στο V Το 6 είναι μια απόκλιση από τον κανόνα. Αυτό το σύνδρομο παρατηρείται συχνότερα στην υπέρταση (μερικές φορές αυτό είναι το πιο πρώιμο σημάδι υπερτροφίας του μυοκαρδίου LV) και σε διάφορες κλινικές μορφές στεφανιαίας νόσου. Επίσης μπορεί να είναιπρώιμο σημάδι



δηλητηρίαση από δακτυλίτιδα. Η κλινική σημασία αυτού του συνδρόμου: σας επιτρέπει να υποψιάζεστε «μη φυσιολογικό» και, εάν είναι απαραίτητο, να συνεχίσετεδιαγνωστική αναζήτηση
«από απλό σε σύνθετο».
Στις περισσότερες περιπτώσεις, το πλάτος του κύματος R στις «δεξιές» απαγωγές στήθους αυξάνεται και από το καλώδιο V3 φτάνει τουλάχιστον τα 3 mm. Σε περιπτώσεις όπου το πλάτος του κύματος R στο V3 είναι μικρότερο από 3 mm, είναι λογικό να μιλάμε για το σύνδρομο της ανεπαρκούς ανάπτυξης του κύματος R από το V1 στο V3. Αυτό το σύνδρομο μπορεί να χωριστεί σε 2 κατηγορίες:
1. Δεν υπάρχουν άλλες ανωμαλίες στο ΗΚΓ. Παραλλαγή του κανόνα
(συχνότερα με υπερασθενική σύσταση),
Σημάδι υπερτροφίας του μυοκαρδίου LV,
Λανθασμένη τοποθέτηση ηλεκτροδίων θώρακα (V1-V3) στο μεσοπλεύριο χώρο πάνω.
Τυπικό για τις ακόλουθες κλινικές καταστάσεις:
- έμφραγμα του μυοκαρδίου σε εξέλιξη (σε αυτή την περίπτωση θα υπάρχει δυναμική ΗΚΓ στις απαγωγές V1-V3 χαρακτηριστικό καρδιακής προσβολής),
μετεμφραγματική καρδιοσκλήρωση,
Σοβαρή υπερτροφία του μυοκαρδίου LV με άλλα κριτήρια ΗΚΓ για υπερτροφία,
Αποκλεισμός του LBP (πλήρης ή ατελής), αποκλεισμός του πρόσθιου κλάδου του LBP,
- Υπερτροφία δεξιάς κοιλίας τύπου S (σπάνια).


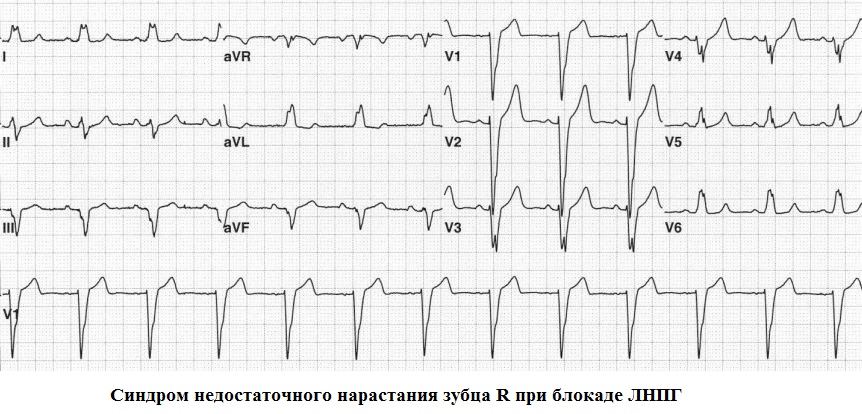

Η δυσκολία στην ερμηνεία του συνδρόμου της ανεπαρκούς ανάπτυξης του κύματος R από το V1 στο V3 προκύπτει, κατά κανόνα, εάν διαγνωστεί ως ανεξάρτητο, ασυμπτωματικό πρότυπο ΗΚΓ και δεν υπάρχουν άλλες ανωμαλίες του ΗΚΓ. Με τη σωστή εφαρμογή των ηλεκτροδίων θώρακα και την απουσία οποιουδήποτε καρδιακού ιστορικού, η κύρια αιτία της είναι η μέτρια υπερτροφία του μυοκαρδίου LV.
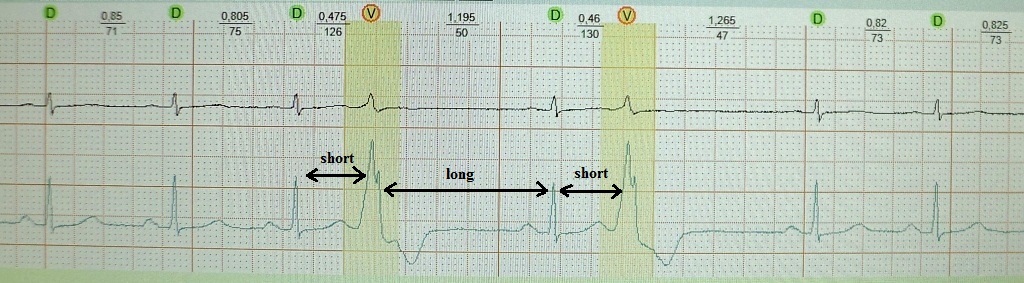
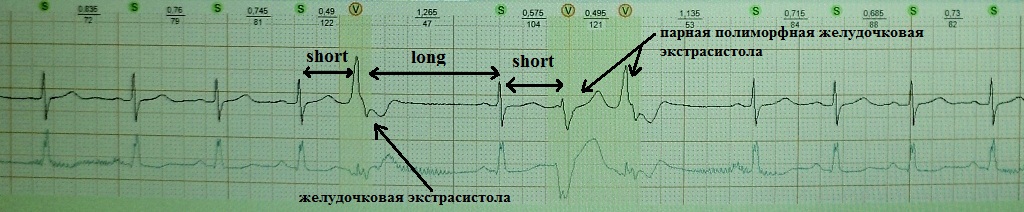
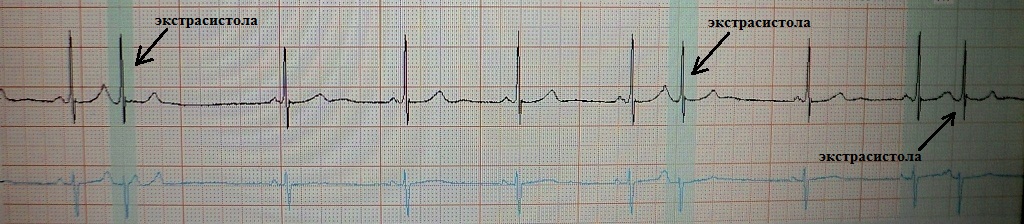
Όπως γνωρίζετε, η πρόωρη συστολή της καρδιάς ονομάζεται εξωσυστολία. Το διάστημα πρόσθετης σύζευξης διέγερσης είναι μικρότερο ( μικρός) διάστημα μεταξύ των κύριων συστολών. Αυτό ακολουθείται από μια αντισταθμιστική παύση ( μακρύς), η οποία συνοδεύεται από παράταση της καρδιακής ανθεκτικότητας και αύξηση της διασποράς της (διασπορά ανθεκτικότητας). Σε σχέση με αυτό, αμέσως μετά από μια μετα-εξωσυστολική σύσπαση του κόλπου, υπάρχει πιθανότητα άλλης εξωσυστολίας ( μικρός) - το «προϊόν» της διασποράς της πυρίμαχης ικανότητας. Μηχανισμός «επαναλαμβανόμενης» εξωσυστολίας: επανεισαγωγή ή πρώιμη μετα-αποπόλωση. Παραδείγματα:
βραχύ-μακρύ-κοντό σε ασθενή με λειτουργική εξωσυστολία εξαρτώμενη από βραδύτητα, η οποία σε αυτή την περίπτωση δεν έχει ιδιαίτερη κλινική σημασία:
βραχύ-μακρύ-κοντό σε ασθενή με σοβαρό σύνδρομο υπνικής άπνοιας, παχυσαρκία και υπέρταση σταδίου 3. Όπως μπορούμε να δούμε, μετά από μια αντισταθμιστική παύση, εμφανίστηκε μια ζευγαρωμένη πολυμορφική κοιλιακή εξωσυστολία. Σε αυτόν τον ασθενή, το φαινόμενο βραχύ-μακρύ-βραχύ μπορεί να πυροδοτήσει ένα πολυμορφικό κοιλιακή ταχυκαρδίακαι οδηγούν σε αιφνίδιο θάνατο:
βραχύ-μακρύ-κοντό σε ασθενή με σύνδρομο μακρού QT: πυροδότηση VT τύπου «πιρουέτας». Μερικές φορές, με αυτό το σύνδρομο, το φαινόμενο βραχύ-μακρύ-βραχύ αποτελεί προϋπόθεση για την έναρξη της κοιλιακής ταχυαρρυθμίας:
Σε ασθενείς με λειτουργική εξωσυστολία, το φαινόμενο βραχύ-μακρό-βραχύ δεν έχει κλινική σημασία. "διευκολύνει" μόνο την εμφάνιση εξωσυστολίας που εξαρτάται από το βραδύτητα. Σε ασθενείς με σοβαρή οργανική καρδιακή βλάβη και καναλοπάθειες, αυτό το φαινόμενο μπορεί να προκαλέσει απειλητικές για τη ζωή κοιλιακές αρρυθμίες.
Αυτός ο όρος αναφέρεται σε μια περίοδο του καρδιακού κύκλου κατά την οποία η διεξαγωγή μιας πρόωρης ώθησης καθίσταται αδύνατη (ή επιβραδύνεται), αν και διεξάγονται ώσεις με λιγότερες πρόωρες ώσεις.
Οι διαφορές στην ανθεκτικότητα σε διαφορετικά επίπεδα του συστήματος καρδιακής αγωγιμότητας παρέχουν την ηλεκτροφυσιολογική βάση για αυτό το φαινόμενο.
Στο πρώτο ΗΚΓ βλέπουμε μια πρώιμη κολπική εξωσυστολία που πραγματοποιείται στις κοιλίες χωρίς εκτροπή. Στο δεύτερο ΗΚΓ, το διάστημα σύζευξης της κολπικής εξωσυστολής είναι μεγαλύτερο, αλλά η εξωσυστολία μεταφέρεται στις κοιλίες με καθυστέρηση (εκτροπή).
- Κυρίως, το φαινόμενο «κενό» αντιμετωπίζεται από ειδικούς που εκτελούν ηλεκτροφυσιολογία καρδιάς.
εκτροπή μικρού κύκλου (μπλοκ 3ης φάσης), η οποία συμβαίνει όταν αυξάνεται η ανθεκτική περίοδος της σύνδεσης AV, λόγω ξαφνικής παράτασης του διαστήματος μεταξύ δύο προηγούμενων συστολών. Όσο μεγαλύτερο είναι το διάστημα μεταξύ των συσπάσεων, τόσο μεγαλύτερη είναι η πιθανότητα ανώμαλης αγωγής (ή αποκλεισμού) της επόμενης υπερκοιλιακής ώθησης.
Ένα κλασικό παράδειγμα του φαινομένου Ashman στην κολπική μαρμαρυγή:
Το φαινόμενο Ashman, το οποίο προέκυψε μετά από μια μετα-εξωσυστολική αντισταθμιστική παύση:
Αναστολή της κολπικής εξωσυστολίας που εμφανίζεται μετά από αυθόρμητη παράταση του διαστήματος μεταξύ των συσπάσεων των κόλπων:
Κλινική σημασία του φαινομένου Ashman: η σωστή ερμηνεία του επιτρέπει σε κάποιον να αποφύγει την υπερδιάγνωση α) κοιλιακής εξωσυστολίας και β) διαταραχών οργανικής αγωγιμότητας στην κολποκοιλιακή συμβολή.
Συνεχώς υποτροπιάζουσα πορεία παροξυσμικής κολπικής μαρμαρυγής, όταν μετά το πέρας μιας προσβολής, μετά από 1-2 φλεβικές συσπάσεις, ξεκινά ένας νέος παροξυσμός.
Χαρακτηριστικό της κολπικής μαρμαρυγής που εξαρτάται από τον κόλπο. Αφενός, το φαινόμενο αντικατοπτρίζει την υψηλή έκτοπη δραστηριότητα των μυϊκών συζεύξεων των πνευμονικών φλεβών, αφετέρου την υψηλή ετοιμότητα του κολπικού μυοκαρδίου να εκτοξεύει.
Εκτός από την ανάδρομη διέγερση των κόλπων, υπάρχει πιθανότητα διείσδυσης της κοιλιακής ώθησης στην κολποκοιλιακή σύνδεση σε ποικίλα βάθη με την έκκρισή της (παράταση ανθεκτικότητας, αποκλεισμός). Ως αποτέλεσμα, οι επακόλουθες υπερκοιλιακές ώσεις (συνήθως 1 έως 3) θα καθυστερήσουν (εκτροπές) ή θα αποκλειστούν.
Κρυφή αγωγιμότητα VA λόγω των PVC, που οδηγεί στο στάδιο 1 λειτουργικό AV block:
Κρυφή αγωγιμότητα VA λόγω των PVC, που οδηγεί στο λειτουργικό μπλοκ AV σταδίου 2:

Κλινική σημασία της κρυφής κολποκοιλιακής αγωγιμότητας: η σωστή ερμηνεία αυτού του φαινομένου μας επιτρέπει να διακρίνουμε μεταξύ των λειτουργικών κολποκοιλιακών αποκλεισμών και των οργανικών.
Στους περισσότερους ανθρώπους, ο κόμβος AV είναι ομοιογενής.
Σε μερικούς, ο κόμβος AV διαιρείται ηλεκτροφυσιολογικά σε ζώνη ταχείας και αργής αγωγής (διαχωρισμένη). Εάν ένα άτομο είναι υποκειμενικά υγιές, αυτό το φαινόμενο δεν έχει κλινική σημασία. Ωστόσο, σε ορισμένους ασθενείς, η διάσπαση του κολποκοιλιακού κόμβου συνοδεύεται από την ανάπτυξη παροξυσμών κομβικής αμοιβαίας κολποκοιλιακής ταχυκαρδίας. Το έναυσμα για ταχυκαρδία είναι η υπερκοιλιακή εξωσυστολία, η οποία πραγματοποιείται κατά μήκος της γρήγορης διαδρομής και κινείται μόνο ανάδρομα κατά μήκος της αργής διαδρομής - ο βρόχος επανεισόδου είναι κλειστός. Το φαινόμενο της διάστασης κολποκοιλιακού κόμβου καθιερώνεται αξιόπιστα από την καρδιακή ηλεκτροφυσιολογία. Ωστόσο, ένα τακτικό ΗΚΓ μπορεί μερικές φορές να ανιχνεύσει σημάδια μιας διασπαστικής ασθένειας.
Ας εξετάσουμε την ακόλουθη κλινική περίπτωση.
Μια 30χρονη ασθενής παραπονείται για κρίσεις αίσθημα παλμών χωρίς κίνητρο.
Πραγματοποιήθηκε καθημερινή παρακολούθηση ΗΚΓ.
Θραύσμα ΗΚΓ - φυσιολογική παραλλαγή:
Θραύσμα ΗΚΓ - AV block 1ο στάδιο. στο φόντο της φλεβοκομβικής ταχυκαρδίας - απολύτως μη τυπικό για τον κανόνα:
Θραύσμα ΗΚΓ - AV αποκλεισμός 2ου σταδίου, τύπος 1. Σημειώστε τη «ταχεία» επιμήκυνση του διαστήματος P-R με επακόλουθη απώλεια του κοιλιακού κύματος:
Εξετάστε το ακόλουθο κλινικό παράδειγμα. Μια 42χρονη παραπονέθηκε για κρίσεις αίσθημα παλμών χωρίς κίνητρο. Πραγματοποιήθηκε διήμερη παρακολούθηση ΗΚΓ. Την πρώτη ημέρα της μελέτης, καταγράφηκαν περίπου 500 «διευρυμένα» κοιλιακά συμπλέγματα, που εμφανίστηκαν στην όψιμη διαστολή και εξαφανίστηκαν με επιτάχυνσηκαρδιακός ρυθμός
. Με την πρώτη ματιά, μια αβλαβής λειτουργική κοιλιακή εξωσυστολία. Ωστόσο, η όψιμη διαστολική κοιλιακή εξωσυστολία, εξαρτώμενη από το ασβέστιο, εμφανίζεται κυρίως στο πλαίσιο της ταχυσυστολής ή αμέσως μετά το τέλος της. Στην περίπτωση αυτή καταγράφονται όψιμα κοιλιακά συμπλέγματα με φυσιολογικό καρδιακό ρυθμό και με βραδυκαρδία, κάτι που από μόνο του είναι περίεργο.
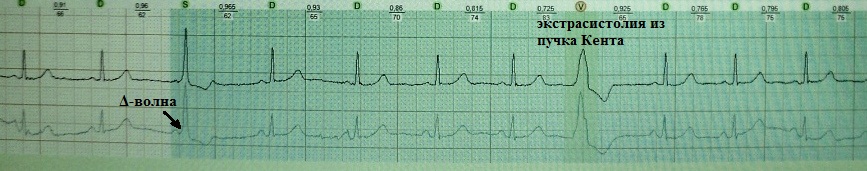
Η κατάσταση έγινε απολύτως ξεκάθαρη τη δεύτερη ημέρα παρακολούθησης, όταν εμφανίστηκαν σημεία διαλείπουσας κοιλιακής προεξόδου. Έγινε σαφές ότι τα όψιμα-διαστολικά κοιλιακά συμπλέγματα δεν είναι τίποτα άλλο από εξωσυστολία από τη δέσμη Kent.
Κλινική σημασία της εξωσυστολίας από τη δέσμη Kent: η σωστή ερμηνεία αυτού του φαινομένου μας επιτρέπει να αποκλείσουμε τη διάγνωση της κοιλιακής εξωσυστολίας και να κατευθύνουμε τη διαδικασία διάγνωσης και θεραπείας προς την απαραίτητη κατεύθυνση.
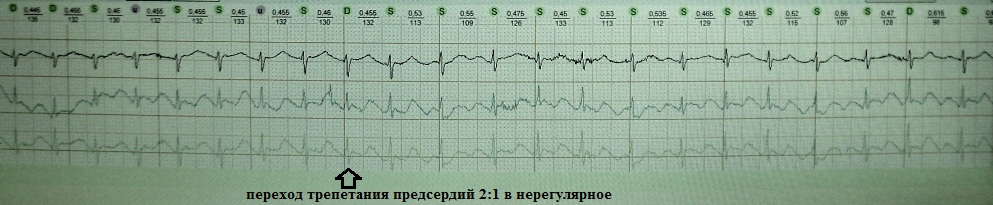
Παρατηρείται με υπερκοιλιακές ταχυαρρυθμίες, ιδιαίτερα με κολπική μαρμαρυγή. Η ουσία του φαινομένου είναι ότι οι υπερκοιλιακές ώσεις, που φτάνουν συχνά και ακανόνιστα στην κολποκοιλιακή συμβολή, τη διαπερνούν σε διαφορετικά βάθη. αποφορτίστε το χωρίς να φτάσει στις κοιλίες. Ως αποτέλεσμα, 1) η αγωγιμότητα των επόμενων υπερκοιλιακών παλμών επιβραδύνεται, 2) η έκτοπη ώθηση αντικατάστασης επιβραδύνεται (πέφτει έξω).
Σε ένα επιφανειακό ΗΚΓ, το φαινόμενο της κρυφής κολποκοιλιακής αγωγιμότητας μπορεί να υποδειχθεί με βάση τα ακόλουθα σημεία:
Εναλλαγή βραχέων και μεγάλων διαστημάτων R-R στην κολπική μαρμαρυγή:Χωρίς συμπλέγματα διαφυγής σε υπερβολικά μεγάλα διαστήματα R-R
για κολπική μαρμαρυγή:
Απουσία συμπλεγμάτων διαφυγής κατά τη διάρκεια παύσης πολλών δευτερολέπτων όταν αποκαθίσταται ο φλεβοκομβικός ρυθμός:
Όταν ο κανονικός κολπικός πτερυγισμός μεταβαίνει σε ακανόνιστη ή κολπική μαρμαρυγή: Εξτρασυστολία απόΗ AV Junction (κορμός της δέσμης His) είναι ένας τύπος κοιλιακής εξωσυστολίας και ονομάζεται "κορμός". Ονομάζω αυτόν τον τύπο εξωσυστολίας ως αρρυθμικό φαινόμενο, πρώτον, λόγω της σχετικής σπανιότητάς του, δεύτερον, λόγω της εξωτερικής ομοιότητάς του με μια τυπική τοιχωματική κοιλιακή εξωσυστολία και τρίτον, λόγω της ανθεκτικότητάς του στα παραδοσιακά αντιαρρυθμικά φάρμακα.
Κλινικά και ηλεκτροκαρδιογραφικά σημεία της εξωσυστολίας κορμού: 1) το σύμπλεγμα QRS έχει συχνά υπερκοιλιακή εμφάνιση ή είναι ελαφρώς διευρυμένο λόγω σποραδικής εκτροπής ή λόγω της κοντινής του θέσης στο εγγύς τμήμα ενός από τους κλάδους της δέσμης. 2) Η ανάδρομη ενεργοποίηση των κόλπων δεν είναι τυπική. 3) το διάστημα σύζευξης είναι μεταβλητό, καθώς ο εντοπισμός του εγκεφαλικού στελέχους της εξωσυστολικής εστίας υποδηλώνει εκπόλωση εξαρτώμενη από το ασβέστιο - δηλαδή, μη φυσιολογικό αυτοματισμό. 4) απόλυτα ανθεκτικά στα αντιαρρυθμικά κατηγορίας Ι και ΙΙΙ.
Παραδείγματα:
Με την εξωσυστολία κορμού, ένα καλό κλινικό αποτέλεσμα μπορεί να επιτευχθεί μόνο με μακροχρόνια χρήση αντιαρρυθμικών φαρμάκων κατηγορίας II ή IV.
- διεξαγωγή μιας ώθησης αντί του αναμενόμενου αποκλεισμού της (εκτροπή).
Παράδειγμα #1:
Πιθανός μηχανισμός: η κολπική ώθηση έπιασε το LAP στην υπερφυσική του φάση.
Παράδειγμα #2:
Πιθανός μηχανισμός: το μέγεθος του αυθόρμητου διαστολικού δυναμικού στο σύστημα His-Purkinje είναι το μέγιστο αμέσως μετά το τέλος της επαναπόλωσης των συσπάσεων των «φλεβών» (στην περίπτωσή μας επεκτείνονται λόγω αποκλεισμού LBP), επομένως οι πρώιμες κολπικές ώσεις έχουν τη μεγαλύτερη πιθανότητα «κανονικής» αγωγιμότητας.
Παράδειγμα #3 (αντίστροφο φαινόμενο Ashman):

Πιθανός μηχανισμός: το φαινόμενο ενός «κενού» (αστοχίας) στην αγωγιμότητα. μείωση της ανθεκτικότητας όταν αλλάζει η διάρκεια του προηγούμενου κύκλου.
Οι ξαφνικές φλεβικές παύσεις σε ένα ΗΚΓ δεν μπορούν πάντα να ερμηνευθούν με σαφήνεια. Μερικές φορές, για τη σωστή ερμηνεία του φαινομένου, εκτός από την ενδελεχή ανάλυση του ίδιου του καρδιογραφήματος, είναι απαραίτητη μια ολοκληρωμένη κλινική και αναμνηστική εκτίμηση. Παραδείγματα:
Οι παύσεις κατά τη διάρκεια της φλεβοκομβικής αρρυθμίας μπορεί να είναι τόσο έντονες ώστε να υπάρχει μια εσφαλμένη αντίληψη για την παρουσία αποκλεισμού SA.
Πρέπει να θυμόμαστε ότι η φλεβοκομβική αρρυθμία είναι ασυμπτωματική. τυπικό κυρίως για νέους και μεσήλικες, συμπεριλαμβανομένων των υποκειμενικά υγιών ατόμων. εμφανίζεται (εντείνεται) με βραδυκαρδία (συνήθως τη νύχτα).

οι ίδιες οι παύσεις δεν είναι ποτέ πολύ μεγάλες, χωρίς να προκαλούν έτσι την εμφάνιση συμπλεγμάτων ολίσθησης. Τα καρδιονευρωτικά συμπτώματα είναι ένας κοινός κλινικός δορυφόρος.

Φλεβοκομβικό αποκλεισμό 2ου βαθμού:


Είναι απαραίτητο να μάθετε ποιος τύπος αποκλεισμού: 1ος ή 2ος. Αυτό είναι ένα θεμελιώδες ερώτημα, αφού η πρόγνωση είναι διαφορετική. Ο αποκλεισμός SA, στάδιο 2, τύπος 1, εμφανίζεται συχνά σε κατάσταση ηρεμίας (ειδικά τη νύχτα) σε νεαρά υγιή άτομα. Στις κλασικές περιπτώσεις, κλινικά και ηλεκτροκαρδιογραφικά προηγούνται τα περιοδικά του Wenkibach. κατά κανόνα, η διάρκεια της παύσης δεν υπερβαίνει το διπλάσιο του διαστήματος R-R των προηγούμενων συστολών. η παρουσία συμπλεγμάτων ολίσθησης δεν είναι τυπική. Δεν υπάρχει ιστορικό συγκοπής.
Ο αποκλεισμός SA, στάδιο 2, τύπος 2, εμφανίζεται ξαφνικά χωρίς περιοδικότητα Wenkibach. Συχνά υπάρχει ταυτόχρονη οργανική βλάβη του μυοκαρδίου, η οποία ανιχνεύεται με όργανα. Σε άτομα μεγαλύτερης ηλικίας, χωρίς εμφανείς αλλαγές στην καρδιά κατά τη διάρκεια του ECHO, η κύρια αιτία είναι η καρδιοσκλήρωση. η παύση μπορεί να είναι μεγαλύτερη από το διπλάσιο του διαστήματος R-R των προηγούμενων συσπάσεων. Συχνά εμφανίζονται συμπλέγματα ολίσθησης. Το συγκοπικό ιστορικό ή ισοδύναμο είναι χαρακτηριστικό.
Αναφέροντας την κρυμμένη εξτρασυστολία σε αυτή την ενότητα, αποτίω φόρο τιμής στην ακραία ασυνήθιστη εμφάνιση αυτού του φαινομένου. Μιλάμε για εξωσυστολία εγκεφαλικού στελέχους, η αγωγή της οποίας εμποδίζεται προσθιο- και ανάδρομα. Έτσι, δεν είναι ορατό σε επιφανειακό ΗΚΓ. Η διάγνωσή του είναι δυνατή μόνο με το ηλεκτροκαρδιογράφημα His bundle. Στο παραπάνω σχήμα, η εξωσυστολία στελέχους προκαλείται τεχνητά: ερέθισμα S. Όπως μπορούμε να δούμε, τα ερεθίσματα S δεν εκτείνονται πέρα από την κολποκοιλιακή συμβολή και επομένως δεν είναι ορατά στο ΗΚΓ. Το τρίτο επιβαλλόμενο ερέθισμα προκαλεί παροδικό κολποκοιλιακό αποκλεισμό 2ου βαθμού ("). Σε ένα εξωτερικό ΗΚΓ, μπορεί να υποψιαστεί κανείς μια κρυφή εξωσυστολία εγκεφαλικού στελέχους εάν υπάρχει συνδυασμός συμβατικών (ενσύρματων) κολποκοιλιακών εξωσυστολών και αιφνίδιας καρδιακής παύσης παρόμοιας με κολποκοιλιακό αποκλεισμό 2ου βαθμού.
Η εκτροπή με την αυξανόμενη προωρότητα δεν εκπλήσσει κανέναν - καθώς σχετίζεται με ταχεία αύξηση του καρδιακού ρυθμού, όταν η ανθεκτικότητα στο σύστημα αγωγιμότητας δεν έχει ακόμη χρόνο να μειωθεί. Η εκτροπή φαίνεται πολύ πιο ασυνήθιστη όταν ο καρδιακός ρυθμός επιβραδύνεται, όταν φαίνεται ότι η περίοδος ανθεκτικότητας έχει προφανώς τελειώσει.

Η βάση για την εκτροπή μακρού κύκλου είναι η ικανότητα των κυττάρων του συστήματος His-Purkinje σε αυθόρμητη διαστολική εκπόλωση. Επομένως, εάν υπάρχει παύση στο έργο της καρδιάς, το δυναμικό της μεμβράνης σε ορισμένα μέρη του συστήματος αγωγιμότητας της καρδιάς μπορεί να φτάσει την τιμή του δυναμικού ηρεμίας («κρίσιμη υποπόλωση»), γεγονός που επιβραδύνει ή καθιστά αδύνατη την διεξάγει την επόμενη παρόρμηση. Είναι απαραίτητο να γίνει κατανοητό ότι μια τέτοια κατάσταση σχεδόν πάντα αντανακλά μια οργανική παθολογία του συστήματος αγωγιμότητας, όταν αρχικά τα κύτταρα της σύνδεσης AV βρίσκονται σε κατάσταση υποπόλωσης (χαμηλή τιμή του μέγιστου διαστολικού δυναμικού). Το φαινόμενο του αποκλεισμού που εξαρτάται από το brady δεν είναι χαρακτηριστικό για μια υγιή καρδιά και συχνά προηγείται πιο σοβαρών διαταραχών αγωγιμότητας.
Κυριολεκτικά σημαίνει: καταστολή βηματοδοτών από συχνότερες παρορμήσεις. Αυτό το φαινόμενο βασίζεται στην υπερπόλωση των αυτόματων κυττάρων λόγω του γεγονότος ότι υφίστανται ενεργοποίηση πιο συχνά από τη δική τους συχνότητα διέγερσης. Μπορούμε να παρατηρήσουμε αυτό το φυσιολογικό φαινόμενο στο ΗΚΓ οποιουδήποτε υγιές άτομο, όταν ο φλεβοκομβικός κόμβος υποτάσσει όλους τους κατώτερους βηματοδότες. Όσο υψηλότερη είναι η συχνότητα του φλεβοκομβικού ρυθμού, τόσο μικρότερη είναι η πιθανότητα ετεροτοπικών παρορμήσεων, συμπεριλαμβανομένης της εξωσυστολίας. Από την άλλη πλευρά, εάν η συχνότητα των παλμών της έκτοπης εστίας υπερβαίνει την αυτοματοποίηση του φλεβόκομβου, τότε ο ίδιος ο φλεβοκομβικός κόμβος θα υποστεί καταστολή υπερσυχνότητας. Το τελευταίο γεγονός συχνά προσελκύει ιατρική προσοχή, καθώς η παύση μετά την αποκατάσταση του φλεβοκομβικού ρυθμού μπορεί να είναι υπερβολικά μεγάλη. Για παράδειγμα:


Με το EPI, η δυσλειτουργία του φλεβοκομβικού κόμβου ανιχνεύεται μέσω του φαινομένου «καταστολής υπερβολικής κίνησης».
Η πρώιμη ονομάζεται κοιλιακή εξωσυστολία τύπου R στο T και κολπική εξωσυστολία τύπου P στο T.
Με όλη την πιθανότητα εμφάνισης τέτοιων εξωσυστολών σε ένα υγιές άτομο (ειδικά κολπικές), πρέπει να θυμόμαστε ότι όσο μικρότερη είναι η πρόωρη διέγερση, τόσο λιγότερο τυπικό είναι για το φυσιολογικό μυοκάρδιο. Ως εκ τούτου, όταν αντιμετωπίζουμε πρώιμη εξωσυστολία για πρώτη φορά, είναι απαραίτητο να αξιολογήσουμε κλινικά και οργανικά την παρουσία διακύμανσης στην ανθεκτικότητα του μυοκαρδίου - δηλαδή την πιθανότητα πρόκλησης ταχυαρρυθμίας μέσω της εξωσυστολίας. Η πρώιμη κολπική εξωσυστολία, που προέρχεται από τις μυϊκές συζεύξεις του στόματος των πνευμονικών φλεβών, αρχίζει συχνά να ανιχνεύεται σε μεσήλικες. Τις περισσότερες φορές, εκδηλώνεται με έναν αντανακλαστικό μηχανισμό ως μέρος μιας εξωκαρδιακής νόσου λόγω λάθος τρόπο ζωής. Και αν η αιτία της αρρυθμίας δεν εξαλειφθεί, τότε αργά ή γρήγορα η πρώιμη κολπική εξωσυστολία αρχίζει να πυροδοτεί την κολπική μαρμαρυγή.
Ο συνδυασμός πρώιμων κολπικών πρόωρων παλμών, διάτασης του αριστερού κόλπου και υπέρτασης (ή λανθάνουσας αρτηριακής υπέρτασης) είναι ο πιο αξιόπιστος κλινικός προγνωστικός παράγοντας μελλοντικής κολπικής ταχυαρρυθμίας. Σε ηλικιωμένους, στις περισσότερες περιπτώσεις καταγράφεται πρώιμη κολπική εξωσυστολία.
Ένα μεμονωμένο φαινόμενο R on T στο πλαίσιο της νορμο- ή βραδυκαρδίας είναι πάντα ύποπτο όσον αφορά την ειδική ηλεκτροφυσιολογική του προέλευση: πρώιμη μετά την αποπόλωση. Όπως είναι γνωστό, στο υγιές μυοκάρδιο δεν υπάρχουν προϋποθέσεις για πρώιμες μετα-εκπολώσεις (ειδικά στο κοιλιακό μυοκάρδιο). Επομένως, εάν απορριφθούν οι προφανείς αιτίες της πρώιμης κοιλιακής εξωσυστολίας με τη μορφή οξείας ή χρόνιας οργανικής βλάβης στο μυοκάρδιο, είναι απαραίτητο να αποκλειστούν άλλες - συγγενείς. Επιτρέψτε μου να σας υπενθυμίσω ότι με τις λεγόμενες ηλεκτρικές καρδιοπάθειες, η πρώιμη κοιλιακή εξωσυστολία μπορεί να είναι πολύ καιρόη μόνη εκδήλωση κρυφής παθολογίας.
Δεν υπάρχει ακόμη συναίνεση σχετικά με την προέλευση του κύματος U. Το ζήτημα της κλινικής σημασίας του παραμένει συζητήσιμο. Υπάρχουν διάφορες θεωρίες για την προέλευσή του:
1) Το κύμα U προκαλείται από όψιμα δυναμικά που ακολουθούν τα δικά τους δυναμικά δράσης.
2) Το κύμα U προκαλείται από δυναμικά που προκύπτουν από τέντωμα των κοιλιακών μυών κατά την περίοδο ταχείας πλήρωσης των κοιλιών στην πρώιμη φάση της διαστολής.
3) Το κύμα U προκαλείται από δυναμικά που προκαλούνται από καθυστερημένη όψιμη επαναπόλωση όταν τα τοιχώματα της αριστερής κοιλίας τεντώνονται κατά τη διάρκεια της διαστολής.
4) Το κύμα U προκαλείται από επαναπόλωση των θηλωδών μυών ή των ινών Purkinje.
5) Το κύμα U προκαλείται από ηλεκτρικές ταλαντώσεις που προκαλούνται από ένα μηχανικό κύμα επαρκούς έντασης στα στόμια των φλεβών μετά τη διέλευση ενός φυσιολογικού αρτηριακού παλμού κατά μήκος ενός κλειστού κυκλώματος «αρτηρίας-φλέβας».
Έτσι, όλες οι θεωρίες βασίζονται στην ύπαρξη ορισμένων όψιμων ταλαντώσεων που μετατοπίζουν εν συντομία το διαμεμβρανικό δυναμικό του μυοκαρδίου κατά τη στιγμή της πρώιμης διαστολής προς την υποπόλωση. Είμαι πιο κοντά στη θεωρία Νο. 2. Το μέτρια υποπολωμένο μυοκάρδιο έχει αυξημένη διεγερσιμότητα - όπως είναι γνωστό, το κύμα U στο ΗΚΓ συμπίπτει χρονολογικά με τη λεγόμενη υπερφυσική φάση του καρδιακού κύκλου, κατά τη διάρκεια της οποίας, για παράδειγμα, εμφανίζεται εύκολα η εξωσυστολία.
Η κλινική σημασία του κύματος U είναι αβέβαιη (και κατά τη γνώμη μου ασήμαντη).
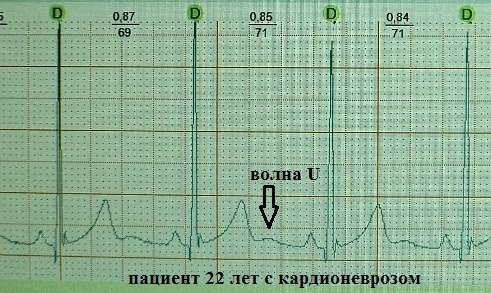
Κανονικά, το κύμα U είναι ένα μικρό (περίπου 1,5-2,5 mm στο ΗΚΓ), θετικό κύμα με ήπια κλίση, μετά το κύμα Τ 0,02-0,04 δευτερόλεπτα. Συχνά το κύμα U δεν ανιχνεύεται καθόλου ή «στρώνεται» στο κύμα Τ Και, για παράδειγμα, με καρδιακό ρυθμό μεγαλύτερο από 95-100 παλμούς ανά λεπτό, η ανίχνευσή του είναι σχεδόν αδύνατη λόγω της επικάλυψης του με τον κόλπο. Το κύμα P πιστεύεται ότι συνήθως έχει το μεγαλύτερο πλάτος σε υγιείς νέους. Ωστόσο, θεωρητικά μπορεί να εμφανιστεί σε οποιαδήποτε κλινική κατάσταση, αυξάνοντας σε πλάτος κατά τη διάρκεια της ταχυσυστολής: Πιστεύεται ότι ένα αρνητικό κύμα U δεν είναι απολύτως τυπικό για τον κανόνα. Η αρνητική ταλάντωση U σχετίζεται σχεδόν πάντα με κάποιο είδος παθολογίας. Ένα άλλο πράγμα είναι ότιδιαγνωστική αξία
μια τέτοια αναστροφή μπορεί να είναι εντελώς διαφορετική:
Είναι σωστό να μιλάμε για τον αντικαταστατικό («αποθηκευτικό») ρόλο του κοιλιακού ρυθμού μόνο σε εκείνες τις περιπτώσεις που εμφανίζεται σε φόντο καρδιακής ανακοπής κατά τη διάρκεια «παροξυσμικού» αποκλεισμού SA ή AV ή κατά τη διάρκεια παθητικής διάστασης AV. Σε άλλες περιπτώσεις, έχουμε να κάνουμε με έναν επιταχυνόμενο ιδιοκοιλιακό ρυθμό (AVR), που εμφανίζεται σαν να μην έχει κίνητρο («ενεργός»). Η συχνότητά του δεν ξεπερνά τα 110-120 το λεπτό, διαφορετικά διαγιγνώσκεται κοιλιακή ταχυκαρδία. Υπάρχουν διάφοροι λόγοι για την εμφάνιση του UIR:Σύνδρομο επαναιμάτωσης με
οξεία καρδιακή προσβολή
μυοκάρδιο,
Γνωστή οργανική καρδιοπάθεια με μειωμένη συστολική λειτουργία της αριστερής κοιλίας (ως μέρος δυνητικά κακοήθους Μεγαλύτερης εκτοπίας),
δηλητηρίαση από δακτυλίτιδα,
Το σύνδρομο επαναιμάτωσης αντιμετωπίζεται κυρίως από νοσοκομειακούς γιατρούς που εργάζονται σε μονάδες εντατικής θεραπείας καρδιάς.
Οι κλινικοί καρδιολόγοι ή οι λειτουργικοί διαγνωστικοί γιατροί ασχολούνται συχνότερα με άλλες αιτίες URI.
Η δηλητηρίαση από δακτυλίτιδα, ως αιτία UID, γίνεται όλο και λιγότερο συχνή τα τελευταία χρόνια. Απλά πρέπει να το θυμάστε.
Η αναγνώριση του URI σε ασθενείς με οργανική καρδιοπάθεια με φόντο τη συστολική δυσλειτουργία της αριστερής κοιλίας έχει μεγάλη κλινική σημασία. Οποιαδήποτε εκτοπία κοιλίας σε μια τέτοια κατάσταση θα πρέπει να αντιμετωπίζεται ως δυνητικά κακοήθης - σίγουρα αυξάνει τον κίνδυνο αιφνίδιου καρδιακού θανάτου μέσω της πυροδότησης της κοιλιακής μαρμαρυγής, ειδικά εάν εμφανίζεται κατά την περίοδο αποκατάστασης μετά την άσκηση. Παράδειγμα: Ακόμη και πριν από 10-15 χρόνια, κατά την εγγραφή του UID σε άτομα χωρίς οργανική καρδιοπάθεια, οι καρδιολόγοι εξέδωσαν μια «αβέβαιη» κλινική πρόγνωση - τέτοια άτομα ήταν υπό ιατρική υποστήριξη.Ωστόσο, μακροχρόνιες παρατηρήσεις τους έχουν δείξει ότι τα URI δεν αυξάνουν τον κίνδυνο αιφνίδιου καρδιακού θανάτου και σε τέτοιες περιπτώσεις αποτελούν «αισθητική» αρρυθμία. Συχνά, το URI σε υγιή άτομα σχετίζεται με άλλες καρδιακές και μη καρδιακές ανωμαλίες: φαινόμενο WPW, επικουρικές χορδές, σύνδρομο πρώιμης κοιλιακής επαναπόλωσης, εκδηλώσεις

σύνδρομο δυσπλασίας συνδετικού ιστού
. Η κλινική σημασία του URI θα καθοριστεί από την υποκειμενική ανεκτότητα της αρρυθμίας και την επίδρασή της στην ενδοκαρδιακή αιμοδυναμική (την πιθανότητα ανάπτυξης αρρυθμογενούς διαστολής της καρδιάς). Παραδείγματα:
Ο γιατρός δεν πρέπει να συγχέεται με παραμέτρους URI όπως η μεταβλητότητα της συχνότητας και ο πολυμορφισμός των κοιλιακών συμπλεγμάτων. Η ανωμαλία του ρυθμού καθορίζεται από τον εσωτερικό αυτοματισμό του έκτοπου κέντρου ή τον αποκλεισμό της εξόδου με περιοδικότητα Wenckebach. Η φαινομενική πολυτοπική φύση των έκτοπων συμπλεγμάτων δεν είναι, στην πραγματικότητα, τίποτα περισσότερο από μια ανώμαλη διεξαγωγή διέγερσης. Η γενική συναίνεση είναι ότι ο μηχανισμός του URI σε υγιή άτομα είναι ο μη φυσιολογικός αυτοματισμός., κοιλιακούς μύες ή διάφραγμα. Ως αποτέλεσμα, το ηλεκτρόδιο ανίχνευσης, που αντιλαμβάνεται εξωκαρδιακά σήματα, δίνει εντολή να ανασταλεί η επόμενη τεχνητή ώθηση - εμφανίζεται μια καρδιακή παύση, η οποία μπορεί να οδηγήσει σε λιποθυμία για τον ασθενή. Κατά κανόνα, η μυοδυναμική αναστολή προκαλείται από κάποια ενέργεια, για παράδειγμα, ενεργή εργασία με τα χέρια. Αυτό το φαινόμενο είναι χαρακτηριστικό για βηματοδότες με διαμόρφωση μονοπολικού ηλεκτροδίου. Τα τελευταία χρόνια εμφυτεύονται όλο και λιγότερο. Παραδείγματα:
Επιλογές για τη διόρθωση της μυοδυναμικής αναστολής: 1) μείωση του ορίου ευαισθησίας του ηλεκτροδίου, 2) επαναπρογραμματισμός του συστήματος σε διπολική έκδοση ανίχνευσης, 3) αντικατάσταση του ηλεκτροδίου με ένα νέο, με διπολικό πυρήνα.
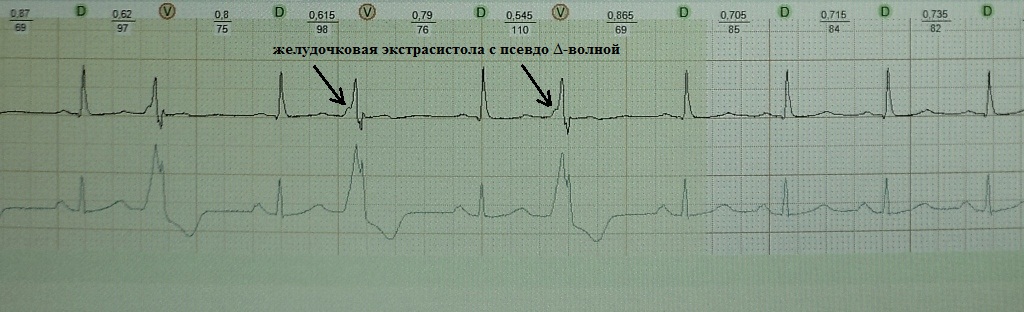
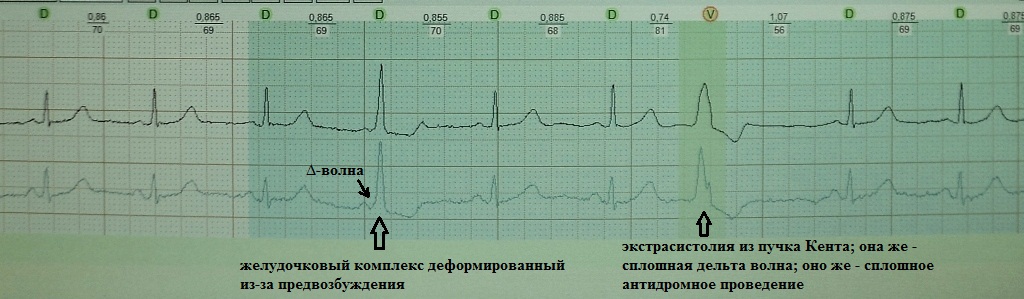
Όπως είναι γνωστό, το κύμα δέλτα είναι ένα συγκεκριμένο σημάδι κοιλιακής προδιέγερσης, λόγω της παρουσίας μιας πρόσθετης οδού αγωγιμότητας χωρίς την παλμική καθυστέρηση που χαρακτηρίζει τον κόμβο AV. Η γνωστή εικόνα ΗΚΓ με τη μορφή κύματος δέλτα, που επεκτείνει το σύμπλεγμα QRS και μειώνει το διάστημα P-Q λόγω προεξόδου, ονομάζεται φαινόμενο WPW. Ωστόσο, μερικές φορές υπάρχει ένας «πειρασμός» να ανιχνευθεί ένα κύμα δέλτα όπου στην πραγματικότητα δεν υπάρχει, αλλά όπου υπάρχει μια κοιλιακή εξωσυστολία, η έναρξη της οποίας μοιάζει πολύ με την προ-διέγερση. Αυτό είναι το λεγόμενο ψευδο-δέλτα κύμα. Ένα τέτοιο κοιλιακό σύμπλεγμα μιμείται ένα συνεχές κύμα δέλτα (συνώνυμα: συνεχής αντιδρομική αγωγή, εξωσυστολία από τη δέσμη Kent). Μια διαγνωστική δυσκολία εμφανίζεται εάν μια κοιλιακή εξωσυστολία με ένα ψευδο-δέλτα κύμα καταγραφεί σε ένα τυπικό ΗΚΓ. Κατά την ανάλυση μακροπρόθεσμαΠαρακολούθηση ΗΚΓ όλα μπαίνουν στη θέση τους: το φαινόμενο WPW με την εξωσυστολία από τη δέσμη του Κεντ (συμπαγές κύμα δέλτα)Πάντοτε
Με το «πλάτος» του ψευδοδέλτα κύματος μπορεί κανείς να κρίνει τον εντοπισμό της εξωσυστολικής εστίας: ενδοκαρδιακή ή επικαρδιακή.Ο αλγόριθμος είναι ο εξής: 1) εάν το ψευδο-δέλτα κύμα είναι μεγαλύτερο από 50 ms, τότε μπορούμε να μιλήσουμε για την επικαρδιακή προέλευση του PVC, 2) εάν το ψευδο-δέλτα κύμα είναι μικρότερο από 50 ms, τότε δώστε προσοχή στο μικρότερο διάστημα RS στην εξωσυστολία σε ΗΚΓ 12 καναλιών: η διάρκειά του μικρότερη από 115 ms υποδηλώνει ενδοκαρδιακό εντοπισμό της εστίας, ενώ με διάρκεια 115 ms ή περισσότερο προχωρούν στο τρίτο βήμα: την παρουσία Το κύμα q στο μόλυβδο aVL, 3) η παρουσία ενός κύματος q στο μόλυβδο aVL υποδηλώνει την επικαρδιακή προέλευση του PVC, η απουσία του - σχετικά με το ενδοκαρδιακό
.
. Για παράδειγμα, στο ΗΚΓ παρακάτω, ακόμη και σύμφωνα με τους πιο πρόχειρους υπολογισμούς, το πλάτος του ψευδο-δέλτα κύματος υπερβαίνει τα 50 ms:
Ο εντοπισμός της εξωσυστολικής εστίας ενδιαφέρει όχι μόνο τους επεμβατικούς αρρυθμολόγους: με συχνές επικαρδιακές εξωσυστολές, ο κίνδυνος ανάπτυξης αρρυθμογενούς διαστολής της καρδιάς είναι πολύ υψηλότερος.
Με συχνό καρδιακό ρυθμό, κινητοποιούνται οι ενεργειακοί πόροι του μυοκαρδίου. Εάν ένα επεισόδιο ταχυσυστολής συνεχιστεί για πολύ καιρό ή ο καρδιακός ρυθμός είναι εξαιρετικά υψηλός, τότε ο ενδοκυτταρικός μεταβολισμός διαταράσσεται (δεν μπορεί να αντιμετωπίσει το φορτίο) - σχηματίζεται παροδική δυστροφία του μυοκαρδίου. Σε μια τέτοια περίπτωση, μετά το τέλος της ταχυκαρδίας, στο ΗΚΓ μπορούν να ανιχνευθούν μη ειδικές αλλαγές στην επαναπόλωση, που ονομάζεται μεταταχυκαρδιακό σύνδρομο. Θεωρητικά, μετά από οποιαδήποτε ταχυκαρδία (κολπική, υπερκοιλιακή ή κοιλιακή) στην περίοδο ανάρρωσης, μπορεί να εμφανιστούν εκδηλώσεις μεταταχυκαρδιακού συνδρόμου. Στην κλασική του μορφή, αντιπροσωπεύει μια παροδική αναστροφή του τηλεοπτικού κύματος στις προκαρδιιακές απαγωγές. Ωστόσο, η πρακτική εμπειρία δείχνει ότι οι αλλαγές στο ΗΚΓ μετά από ταχυκαρδία μπορούν επίσης να επηρεάσουν το τμήμα S-T. Ως εκ τούτου, στην κλινική πράξη συναντώνται οι ακόλουθες εκδηλώσεις του συνδρόμου μετά την ταχυκαρδία:
Κλίση λοξής ανόδου του τμήματος S-T με κυρτότητα προς τα πάνω (όπως «συστολική υπερφόρτωση»),
- «αργή» λοξά ανιούσα κατάθλιψη του τμήματος S-T,
Ας εξετάσουμε εν συντομία τις επιλογές για το σύνδρομο μετά την ταχυκαρδία.
Η λοξή κατάθλιψη του τμήματος S-T με κυρτότητα προς τα πάνω μετά από ταχυκαρδία, κατά κανόνα, σχηματίζεται σε άτομα με αρχικές εκδηλώσεις υπερτροφίας του μυοκαρδίου της αριστερής κοιλίας. Σε τέτοιους ασθενείς, το τυπικό ΗΚΓ ηρεμίας έχει απολύτως φυσιολογικές παραμέτρους. Η πιο έντονη κατάθλιψη παρατηρείται στις απαγωγές V5, V6.

Η εμφάνισή του είναι γνωστή σε όλους: Συνήθως εντός όχι περισσότερο από μία ώρα μετά το επεισόδιοΗΚΓ ταχυκαρδίας
ομαλοποιείται. Εάν η υπερτροφία του μυοκαρδίου εξελιχθεί, τότε η ομαλοποίηση του τμήματος S-T καθυστερεί για ώρες ή και μέρες και στη συνέχεια οι εκδηλώσεις συστολικής υπερφόρτωσης «σταθεροποιούνται» σε ηρεμία.

Η "αργή" λοξά ανιούσα πίεση του τμήματος S-T είναι σπάνια. Τις περισσότερες φορές εμφανίζεται μετά από ταχυκαρδία στο πλαίσιο λειτουργικών διαταραχών του μυοκαρδίου τύπου NCD.
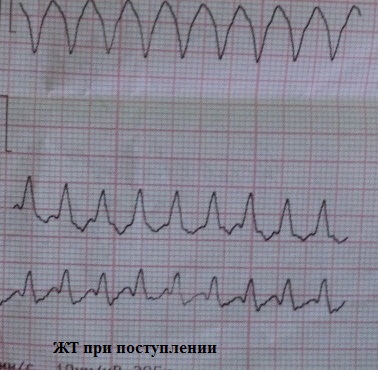
Ένα αρνητικό κύμα Τ είναι η πιο κοινή παραλλαγή του συνδρόμου μετά την ταχυκαρδία. Είναι εξαιρετικά μη ειδικό. Θα δώσω τρία παραδείγματα.

Αρνητικά κύματα Τ στις προκαρδιακές απαγωγές σε ένα αγόρι 21 ετών (μπορεί να θεωρηθεί νεανικός τύπος ΗΚΓ) με φόντο την επίμονη συμπαθητικοτονία:
Αρνητικά κύματα Τ στις προκαρδιακές απαγωγές που σχηματίζονται μετά από κοιλιακή ταχυκαρδία:
Αρνητικά κύματα Τ στις προκαρδιακές απαγωγές που σχηματίζονται μετά από υπερκοιλιακή ταχυκαρδία: Κλινική σημασίαμετα-ταχυκαρδίατο σύνδρομο είναι υπέροχο! Είναι συχνή αιτία άσκοπων νοσηλειών και ιατρικών εξετάσεων. Με προσομοίωση ισχαιμικών αλλαγών, ιδιαίτερα σε συνδυασμό μεκαρδιολογικό σύνδρομο
, το μεταταχυκαρδιακό σύνδρομο μπορεί να «μιμηθεί» τη στεφανιαία παθολογία. Θυμηθείτε τον! Καλή τύχη με τα διαγνωστικά σας! Στα 2/3 περίπου των ανθρώπων, η αριστερή δέσμη διακλαδίζεται όχι σε δύο κλάδους, αλλά σε τρεις: πρόσθιο, οπίσθιο καιδιάμεσος

. Κατά μήκος του μέσου κλάδου, η ηλεκτρική διέγερση εκτείνεται στο πρόσθιο τμήμα του IVS και σε μέρος του πρόσθιου τοιχώματος της αριστερής κοιλίας.
Ο μεμονωμένος αποκλεισμός του είναι εξαιρετικά σπάνιο φαινόμενο. Ωστόσο, εάν συμβεί, τότε μέρος του IVS και το πρόσθιο τοίχωμα της αριστερής κοιλίας διεγείρονται ανώμαλα - από τα οπίσθια και τα πλάγια τοιχώματα της αριστερής κοιλίας. Ως αποτέλεσμα, στο οριζόντιο επίπεδο το συνολικό ηλεκτρικό διάνυσμα θα κατευθύνεται προς τα εμπρός και στις απαγωγές V1-V3 παρατηρείται ο σχηματισμός κυμάτων υψηλών R (σύμπλεγμα όπως qR, R ή Rs). Αυτή η συνθήκη πρέπει να διαφοροποιείται από:
σύνδρομο WPW
Υπερτροφία της δεξιάς κοιλίας
Φυσιολογικό ΗΚΓ παιδιών στα πρώτα χρόνια της ζωής, όταν φυσικούς λόγουςΤα δυναμικά της δεξιάς κοιλίας κυριαρχούν.
Ο αποκλεισμός του μέσου κλάδου της αριστερής δέσμης μπορεί να συμβεί και ως μέρος μιας λειτουργικής διαταραχής αγωγιμότητας και έμμεσα αντανακλά, για παράδειγμα, αθηροσκληρωτικές βλάβες της πρόσθιας κατιούσας αρτηρίας, που είναι ένας υποκλινικός δείκτης ΗΚΓ της στεφανιαίας νόσου.


Ο συγγραφέας αυτών των γραμμών αντιμετώπισε κυριολεκτικά αυτή τη διαταραχή αγωγιμότητας μερικές φορές κατά τη διάρκεια της επαγγελματικής του σταδιοδρομίας. Θα κάνω μια τέτοια παρατήρηση. Σε ασθενή με έντονο πόνο στο στήθος, επαληθεύτηκε το ακόλουθο σχήμα ΗΚΓ (Εικ. Α): λοξή ανύψωση του τμήματος S-T στις απαγωγές aVL, V2 και V3.
πρόσθιο άνω ημι-μπλοκ και αποκλεισμός του μεσαίου κλάδου του αριστερού κλάδου δέσμης (κύματα R υψηλού πλάτους σε απαγωγές V2, V3). Έξω από την επίθεση, το ΗΚΓ επανήλθε στο φυσιολογικό (Εικ. Β). Η στεφανιογραφία αποκάλυψε σπασμό της πρόσθιας κατιούσας αρτηρίας στο μεσαίο τρίτο του ασθενούς, ο οποίος υποχώρησε με την ενδοστεφανιαία χορήγηση νιτρικών αλάτων.απουσίαζε η ομόκεντρη στεφανιαία αθηροσκλήρωση. Διαγνώστηκε αγγειοσπαστική στηθάγχη. Έτσι, ο αποκλεισμός του μεσαίου κλάδου εμφανίστηκε μόνο αυτή τη στιγμή
επίθεση στηθάγχης , αντανακλώντας τη «βαθιά» ισχαιμία του μυοκαρδίου.Ως γνωστόν, σύνδρομο βηματοδότη
μπορεί να προκληθεί από μια χρόνια υφιστάμενη παραβίαση της φυσιολογικής αλληλουχίας των συσπάσεων των κόλπων και των κοιλιών, για παράδειγμα, λόγω κοιλιοκολπικής αγωγιμότητας ή ακατάλληλης μεγάλης κολποκοιλιακής καθυστέρησης.
ή η εκδήλωσή του συνδέεται με αιμοδυναμική μη ισοδυναμία φυσικών (δικών) καρδιακών συσπάσεων και αναγκαστικών.
Το συνολικό ποσοστό κολπικής διέγερσης δεν ξεπέρασε το 5%, κοιλιακό - 7%. Στη δυναμική, βρέθηκε ότι σπάνια επεισόδια του επιβεβλημένου ρυθμού ή της P-σύγχρονης διέγερσης των κοιλιών διακόπηκαν από κοιλιακή εξωσυστολία, η οποία ακολουθήθηκε και πάλι από φλεβοκομβικό ρυθμό με έντονο AV αποκλεισμό 1ου βαθμού:
Ο αλγόριθμος λειτουργίας αυτού του βηματοδότη ήταν τέτοιος ώστε μετά από οποιαδήποτε κοιλιακή συστολή, πυροδοτήθηκε μια κολπική ανθεκτική περίοδος 450 ms και το κύμα P εμφανίστηκε περίπου 200 ms μετά το κοιλιακό σύμπλεγμα - δηλαδή πολύ νωρίς και επομένως δεν ανιχνεύτηκε. Αυτό οδήγησε σε σχεδόν πλήρη αναστολή της διέγερσης των κοιλιών. Σε αυτή την περίπτωση, ήταν απαραίτητο είτε να συντομευτεί η κολπική ανθεκτική περίοδος είτε να προκληθεί η ανάπτυξη πλήρους κολποκοιλιακού αποκλεισμού. Σε αυτόν τον ασθενή, εκτός από τη βασική θεραπεία της καρδιακής ανεπάρκειας, συνταγογραφήθηκαν υψηλές δόσεις βεραπαμίλης, οι οποίες, αναστέλλοντας την κολποκοιλιακή αγωγιμότητα, οδήγησαν σε 100% αναγκαστικές συσπάσεις των κοιλιών (Σύγχρονη διέγερση P).
Ο αποκλεισμός του AV του φαρμάκου αποδείχθηκε αποφασιστικός παράγοντας - κατέστησε δυνατή την εξάλειψη του αποσυγχρονισμού στη συστολή των κόλπων και των κοιλιών, μετά την οποία σταμάτησαν τα συμπτώματα της καρδιακής ανεπάρκειας.
Σε αυτό το παράδειγμα, βλέπουμε πόσο μακροχρόνιο είναι ο σοβαρός κολποκοιλιακός αποκλεισμός 1ου βαθμού. μπορεί να προκαλέσει την ανάπτυξη καρδιακής ανεπάρκειας. Μερικές φορές, με το σύνδρομο ψευδοβηματοδότη, μπορείτε να παρατηρήσετε το φαινόμενο ενός «πηδήματος» κύματος P (Π-παραβλήθηκε
- ) όταν, στο πλαίσιο μιας έντονης επιβράδυνσης της αγωγιμότητας AV, το κύμα P δεν «διαλύεται» απλώς στο σύμπλεγμα QRS, αλλά προηγείται του.

αλλαγή στο μήκος του διαστήματος P-P υπό την επίδραση της κοιλιακής συστολής απουσία κοιλιοκολπικής αγωγιμότητας. Παραδοσιακά πιστεύεται ότι αυτή η αρρυθμία εμφανίζεται όταν ο αριθμός των φλεβοκομβικών κυμάτων P υπερβαίνει τον αριθμό των κοιλιακών συμπλεγμάτων QRS - δηλαδή με αποκλεισμό AV 2ου ή 3ου βαθμού. Σε αυτή την περίπτωση, το διάστημα P-P, το οποίο περιέχει το σύμπλεγμα QRS, γίνεται μικρότερο από το διάστημα P-P χωρίς κοιλιακή συστολή: Συγχρόνως,
Η φλεβοκομβική αρρυθμία της κοιλιοφάσης μπορεί να παρατηρηθεί με κοιλιακή εξωσυστολία και τεχνητή κοιλιακή διέγερση. Για παράδειγμα: Ο πιο πιθανός μηχανισμός για αυτό το φαινόμενο: τέντωμα των κόλπων κατά τη διάρκεια της κοιλιακής συστολής, που προκαλεί.
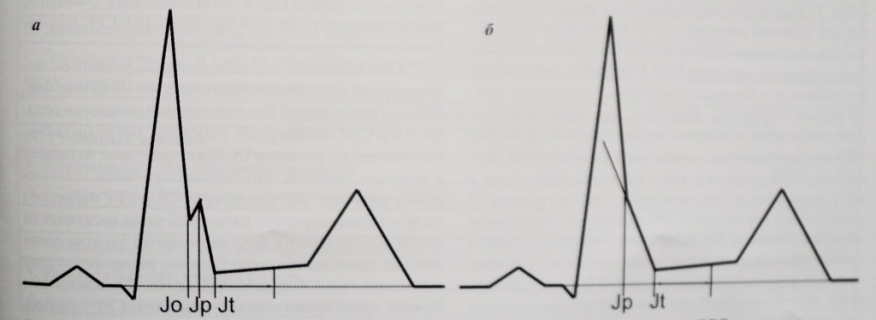
Τα τελευταία χρόνια, η κλινική και ηλεκτροκαρδιογραφική προσέγγιση του συνδρόμου πρώιμης κοιλιακής επαναπόλωσης έχει υποστεί σημαντικές αλλαγές. Σύμφωνα με τη συναίνεση των ειδικών, ελλείψει κλινικών εκδηλώσεων (παροξύσματα πολυμορφικής κοιλιακής ταχυκαρδίας ή κοιλιακής μαρμαρυγής), αυτό το σύνδρομο μπορεί να ονομαστεί σωστά πρότυπο πρώιμης κοιλιακής επαναπόλωσης,τονίζοντας έτσι την τρέχουσα καλοήθειά του στο πλαίσιο μιας αβλαβούς ανωμαλίας ΗΚΓ. ΟροςσύνδρομοΣυνιστάται η χρήση του RRG μόνο σε συμπτωματικούς ασθενείς που πάσχουν από συγκοπή ή αιφνίδιο καρδιακό θάνατο μέσω του μηχανισμού της κοιλιακής ταχυαρρυθμίας. Λαμβάνοντας υπόψη την εξαιρετική σπανιότητα αυτής της πορείας του φαινομένου RGC (~ 1 ανά 10.000 άτομα), η χρήση του όρουπρότυπο
πρέπει να θεωρείται όχι απλώς προτεραιότητα, αλλά η μόνη σωστή.Τα κριτήρια για τη διάγνωση του προτύπου RGC έχουν γίνει πιο αυστηρά. Είναι λάθος να πιστεύουμε ότι η κοίλη ανύψωση του τμήματος S-T είναι ένας από τους δείκτες του RGC.Να αναλυθεί


μόνο παραμόρφωση του κατερχόμενου τμήματος του κύματος R
: το μοτίβο RJ αναφέρεται στην παρουσία μιας εγκοπής (κύμα j) σε αυτό ή στην ομαλότητά του.
Η απόσταση από την ισογραμμή (το σημείο αναφοράς είναι η θέση του διαστήματος P-Q) μέχρι την κορυφή της εγκοπής ή την αρχή της ομαλότητας πρέπει να είναι τουλάχιστον 1 mm σε δύο ή περισσότερες διαδοχικές απαγωγές ενός τυπικού ΗΚΓ (εξαιρουμένων των απαγωγών aVR, V1 -V3);
Το πλάτος του συμπλέγματος QRS θα πρέπει να είναι μικρότερο από 120 ms και η διάρκεια του QRS υπολογίζεται μόνο σε απαγωγές όπου δεν υπάρχει μοτίβο RR.
Σύμφωνα με τα κριτήρια που περιγράφονται παραπάνω, μόνο το ΗΚΓ Νο. 1 έχει σχήμα RGC:
Δυστυχώς, δεν υπάρχουν ακόμη αξιόπιστα κριτήρια για την πιθανή κακοήθεια του προτύπου RGC και την πιθανότητα μετάβασής του σε σύνδρομο. Ωστόσο, εάν υπάρχουν τα ακόλουθα κλινικά σημεία, ένα άτομο με το πρότυπο RGC θα πρέπει να βρίσκεται υπό ιατρική φροντίδα:
Δυναμική αλλαγή στην ανύψωση του σημείου j απουσία αλλαγής στον καρδιακό ρυθμό,
Η παρουσία κοιλιακών εξωσυστολών τύπου «R έως T»,
Για να προσδιοριστεί η φύση του τμήματος S-T (αύξουσα, οριζόντια ή φθίνουσα), συγκρίνονται η θέση του σημείου Jt και ενός σημείου στο τμήμα S-T σε απόσταση 100 ms από αυτό:
Η ανίχνευση του κολποκοιλιακού αποκλεισμού 2ου βαθμού τύπου Mobitz II είναι σχεδόν πάντα ένα δυσμενές προγνωστικό σημάδι, καθώς η παρουσία του, πρώτον, αντανακλά μια διαταραχή αγωγιμότητας μακριά από τον κολποκοιλιακό κόμβο και, δεύτερον, συχνά χρησιμεύει ως προάγγελος για την ανάπτυξη πιο σοβαρών δρομοτροπική ανεπάρκεια, για παράδειγμα, πλήρης αποκλεισμός AV
Παράλληλα, στην πρακτική καρδιολογία υπάρχει σημαντική υπερδιάγνωση κολποκοιλιακού αποκλεισμού 2ου βαθμού. τύπου Mobitz II. Ας εξετάσουμε καταστάσεις που μπορούν να προσομοιώσουν ένα τέτοιο μπλοκ - το λεγόμενο ψευδο-Mobitz II (ψευδές μπλοκ AV δεύτερου βαθμού, τύπου II):
Μεγάλες κολποκοιλιακές κομβικές περιοδικότητες με κολποκοιλιακό αποκλεισμό 2ου βαθμού τύπου Ι.

Ξαφνική παροδική αύξηση του πνευμονογαστρικού τόνου.

Κρυφό ;

Μετά από κοιλιακή εξωσυστολία.
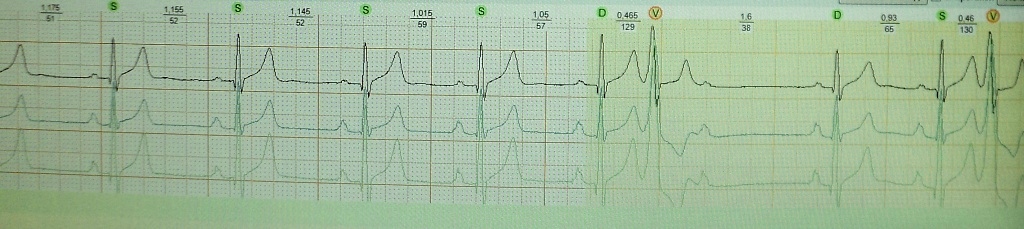
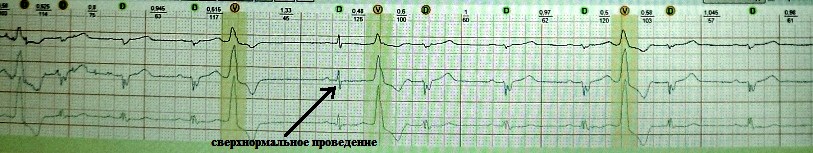
Σύνδρομο W.P.W.;

Αυτό το φαινόμενο εξηγείται από το γεγονός ότι μια ώθηση που μεταδίδεται στις κοιλίες κατά μήκος μιας ταχύτερης βοηθητικής οδού εκφορτώνει ανάδρομα τη σύνδεση AV. Η επακόλουθη φλεβοκομβική ώθηση «συγκρούεται» με την ανθεκτικότητα της σύνδεσης AV.Πιθανή διαφορά μεταξύ γειτονικών περιοχών του συγκυτίου του μυοκαρδίου κατά τη φάση επαναπόλωσης του καρδιακού κύκλου. Σε υγιές μυοκάρδιο, η διασπορά της ανθεκτικότητας είναι ελάχιστη και η κλινική του σημασία τείνει στο μηδέν. Μιλώντας για την παρουσία διασποράς της μυοκαρδιακής ανθεκτικότητας σε έναν ασθενή, εμείς
a priori
υπονοούμε υψηλό κίνδυνο εμφάνισης πλεονασματικής αρρυθμίας.
Η ανάπτυξη κλινικά σημαντικής διακύμανσης στην ανθεκτικότητα είναι δυνατή σε 2 περιπτώσεις: 1) παρουσία οργανικής καρδιοπάθειας με σοβαρή συστολική δυσλειτουργία. 2) διαταραχές μεταφοράς ιόντων (καναλοπάθειες, ανισορροπία ηλεκτρολυτών). Και στις δύο περιπτώσεις, η κατανομή της ηλεκτρικής διέγερσης σε όλες τις φάσεις του καρδιακού κύκλου δεν θα είναι ομοιογενής, πράγμα που σημαίνει ότι τη στιγμή της επαναπόλωσης (σχετική ανθεκτικότητα), δημιουργούνται συνθήκες για την εμφάνιση ενός πρόωρου δυναμικού δράσης - το οποίο είναι ηλεκτροκαρδιογραφικά ισοδύναμο με μια εξωσυστολική συστολή. Το εξωσυστολικό μέτωπο διέγερσης θα είναι το ίδιο ασύγχρονο, επομένως, κατά τη διάρκεια της επαναπόλωσης υπάρχει μεγάλη πιθανότητα εμφάνισης μιας άλλης εξωσυστολίας κ.λπ., έως ότου το επόμενο ηλεκτρικό κύμα διασπαστεί σε πολλά κύματα και την ανάπτυξη ινιδωτικής δραστηριότητας στους κόλπους ή κοιλίες.Παράδειγμα 1. Κατά τη διάρκεια του οξέος εμφράγματος του μυοκαρδίου, ένα άλλο PVC πυροδότησε ένα πολυμορφικό VT που μετατράπηκε σε VF:

Αν και η διασπορά της ανθεκτικότητας είναι μια ηλεκτροφυσιολογική έννοια, χρησιμοποιείται συχνότερα από τους κλινικούς γιατρούς με περιγραφική έννοια ως δείκτης αυξημένου κινδύνου απειλητικών για τη ζωή κοιλιακών ταχυαρρυθμιών, που επαληθεύονται με βάση την παρουσία οργάνων σημείων συστολικής δυσλειτουργίας της αριστερής κοιλίας. Με εξαίρεση ορισμένες διαταραχές μεταφοράς ιόντων, η διασπορά της ανθεκτικότητας δεν έχει άμεσες εκδηλώσεις ΗΚΓ.
3
1 Ομοσπονδιακό Δημοσιονομικό Εκπαιδευτικό Ίδρυμα Ανώτατης Εκπαίδευσης "MGMSU με το όνομα. ΟΛΑ ΣΥΜΠΕΡΙΛΑΜΒΑΝΟΝΤΑΙ. Evdokimov» του Υπουργείου Υγείας της Ρωσικής Ομοσπονδίας
2 GBUZ "GKB No. 24" DZ Moscow
3 GBUZ «Πόλη κλινικό νοσοκομείοΝο 24 «DZ Moscow
4 Ομοσπονδιακό κρατικό δημοσιονομικό ίδρυμα «Ρωσικό Επιστημονικό Κέντρο Ακτινολογίας ακτίνων Χ» του Υπουργείου Υγείας της Ρωσίας, Μόσχα
Η ηλεκτροκαρδιογραφία σάς επιτρέπει να διαγνώσετε υπερτροφία διαφόρων τμημάτων της καρδιάς, να εντοπίσετε καρδιακούς αποκλεισμούς και αρρυθμίες, να προσδιορίσετε σημάδια ισχαιμικής βλάβης του μυοκαρδίου και επίσης να κρίνετε έμμεσα εξωκαρδιακές ασθένειες, ηλεκτρολυτικές διαταραχές, έκθεση σε διάφορα φάρμακα. Τα πιο γνωστά κλινικά και ηλεκτροκαρδιογραφικά σύνδρομα είναι το σύνδρομο CLC και WPW, το σύνδρομο πρώιμης κοιλιακής επαναπόλωσης, το σύνδρομο μακρού QT, το σύνδρομο μετα-ταχυκαρδίας, τα σύνδρομα Chaterrier, Frederic, Morgagni-Adams-Stokes κ.λπ.
Στην πρακτική του καρδιολόγου, παρά την ποικιλία των λειτουργικών διαγνωστικών μεθόδων που χρησιμοποιούνται, το ηλεκτροκαρδιογράφημα κατέχει ισχυρή θέση ως το «χρυσό πρότυπο» για τη διάγνωση των διαταραχών του καρδιακού ρυθμού και της αγωγιμότητας. Προς το παρόν είναι δύσκολο να φανταστεί κανείς μια κλινική ιατρικό ίδρυμαχωρίς τη δυνατότητα εγγραφής του ΗΚΓ, ωστόσο, η δυνατότητα ερμηνείας του ΗΚΓ από ειδικό είναι σπάνια.
Η παρούσα εργασία παρουσιάζει ένα κλινικό παράδειγμα και πρόσθετες ιατρικές εξετάσεις που καθιστούν δυνατή τη διάγνωση διαταραχών της καρδιακής αγωγιμότητας και τον καθορισμό περαιτέρω τακτικών εξέτασης και θεραπείας.
Το επεξηγηματικό μέρος του προβλήματος παρέχει μια εικονογραφημένη περιγραφή του συνδρόμου Frederick, του αποκλεισμού εξόδου και του συνδρόμου Morgagni-Adams-Stokes. Το άρθρο παρέχει διαφορική διάγνωση ασθενειών που συνοδεύονται από απώλεια συνείδησης.
Λέξεις κλειδιά:καρδιακός αποκλεισμός, σύνδρομο Frederick, σύνδρομο Morgagni-Adams-Stokes, κολποκοιλιακός αποκλεισμός, κολπική μαρμαρυγή, αποκλεισμός εξόδου, ρυθμοί αντικατάστασης, βηματοδότης, σύνδρομο Chaterrier, κοιλιακός πτερυγισμός, κοιλιακή μαρμαρυγή, θεραπεία ηλεκτρικών παλμών, συγκοπή ηλεκτρικών παλμών, κολπική μαρμαρυγή.
Για προσφορά: Shekhyan G.G., Yalymov A.A., Shchikota A.M. και άλλα Κλινική εργασία με θέμα: «Διαφορική διάγνωση και θεραπεία διαταραχών καρδιακού ρυθμού και καρδιακής αγωγιμότητας (ECS + σύνδρομο Frederick)» // Καρκίνος του μαστού. 2016. Αρ. 9. Σελ. –598.
Για προσφορά: Shekhyan G.G., Yalymov A.A., Shchikota A.M., Varentsov S.I., Bonkin P.A., Pavlov A.Yu., Gubanov A.S. Διαφορική διάγνωση και θεραπεία καρδιακών αρρυθμιών και διαταραχών καρδιακής αγωγιμότητας (Σύνδρομο EC + Frederick) // Καρκίνος του μαστού. 2016. Νο 9. σελ. 594-598
Διαφορική διάγνωση και θεραπεία διαταραχών καρδιακού ρυθμού και αγωγιμότητας (κλινική περίπτωση)
Γ.Γ. Shekhyan 1, A.A. Yalymov 1, A.M. Shchikota 1, S.I. Varentsov 2, P.A. Bonkin 2, A.Yu. Pavlov 2, A.S. Γκουμπάνοφ 2
1 A.I. Evdokimov Moscow State Medical and Dental University, Μόσχα, Ρωσία
2 Clinical City Hospital No. 24, Μόσχα, Ρωσία
Το ηλεκτροκαρδιογράφημα (ΗΚΓ) βοηθά στη διάγνωση καρδιακής υπερτροφίας, καρδιακού αποκλεισμού και αρρυθμιών, ισχαιμικής βλάβης του μυοκαρδίου καθώς και στον εντοπισμό εξωκαρδιακών παθολογιών, ανισορροπίας ηλεκτρολυτών και των επιδράσεων διαφόρων φαρμάκων. Τα ηλεκτροκαρδιογραφικά σημεία και τα τυπικά κλινικά συμπτώματα μπορούν να ομαδοποιηθούν σε κλινικά ηλεκτροκαρδιογραφικά σύνδρομα. Το σύνδρομο Clerc-Levy-Cristesco (CLC), το σύνδρομο Wolff-Parkinson-White (WPW), το σύνδρομο πρώιμης επαναπόλωσης, το σύνδρομο μακρού QT, το σύνδρομο μετα-ταχυκαρδίας, το φαινόμενο Chatterjee, το σύνδρομο Frederick και το σύνδρομο Morgagni-Adams-Stokes είναι τα πιο γνωστά συνθήκες. Παρά την ποικιλία των λειτουργικών εξετάσεων που χρησιμοποιούνται από τους καρδιολόγους, το ΗΚΓ παραμένει το χρυσό πρότυπο για τη διάγνωση των διαταραχών του καρδιακού ρυθμού και της αγωγιμότητας. Επί του παρόντος, το ηλεκτροκαρδιογράφημα μπορεί να γίνει σχεδόν παντού, ωστόσο, η ερμηνεία ΗΚΓ από ειδικό εκτελείται σπάνια.
Στόχος αυτής της κλινικής περίπτωσης είναι να συζητηθούν προβλήματα καρδιακού ρυθμού και αγωγιμότητας. Η εργασία περιγράφει μια κλινική περίπτωση και πρόσθετες ιατρικές εξετάσεις που βοηθούν στη διάγνωση της διαταραχής της καρδιακής αγωγιμότητας και στον καθορισμό της διαγνωστικής και θεραπευτικής στρατηγικής. Το επεξηγηματικό τμήμα απεικονίζει το σύνδρομο Frederick, το αποκλεισμό εξόδου και το σύνδρομο Morgagni-Adams-Stokes. Συνοψίζονται οι διαφορικές διαγνωστικές πτυχές των καταστάσεων με απώλεια συνείδησης.
Λέξεις κλειδιά:καρδιακός αποκλεισμός, σύνδρομο Frederick, σύνδρομο Morgagni-Adams-Stokes, κολποκοιλιακός αποκλεισμός, κολπική μαρμαρυγή, αποκλεισμός εξόδου, ρυθμοί αντικατάστασης, βηματοδότης, φαινόμενο Chatterjee, κοιλιακός πτερυγισμός, κοιλιακή μαρμαρυγή, θεραπεία ηλεκτροσφυγμού, κατάρρευση, συγκοπή.
Για παραπομπή: Shekhyan G.G., Yalymov A.A., Shchikota A.M. et al. Διαφορική διάγνωση και θεραπεία διαταραχών καρδιακού ρυθμού και αγωγιμότητας (κλινική περίπτωση) // RMJ. Καρδιολογία. 2016. Αρ. 9. Σελ. –598.
Το άρθρο είναι αφιερωμένο στη διαφορική διάγνωση και θεραπεία των καρδιακών αρρυθμιών και των διαταραχών της καρδιακής αγωγιμότητας (ECS + σύνδρομο Frederick)
Ο ασθενής A.V.S., 67 ετών, ήρθε στην κλινική στις 4 Απριλίου 2016 για να δει έναν τοπικό θεραπευτή με παράπονα για βραχυπρόθεσμα επεισόδια ζάλης, συνοδευόμενα από έντονη αδυναμία, μειωμένη ανοχή στη σωματική δραστηριότητα.
Anamnesis morbi:Από το 1999 έπασχε από αρτηριακή υπέρταση με μέγιστη αρτηριακή πίεση (ΑΠ) 200/120 mmHg. Art., προσαρμοσμένο στην αρτηριακή πίεση 130/80 mm Hg. Τέχνη. Το Stroke (CVA) αρνείται.
Τον Μάιο του 2014, χωρίς προηγούμενο ιστορικό στεφανιαία νόσοκαρδιακή νόσος (CHD) υπέστη έμφραγμα του μυοκαρδίου του κάτω τοιχώματος της αριστερής κοιλίας. Δεν έγιναν επεμβάσεις στις στεφανιαίες αρτηρίες (στεφανιογραφία, αγγειοπλαστική, stenting).
Το 2003 διαγνώστηκε για πρώτη φορά η κολπική μαρμαρυγή (ΚΜ) και από το 2014 έχει διαγνωστεί μια μόνιμη μορφή κολπικής μαρμαρυγής.
Το 2015, εμφυτεύθηκε μόνιμος βηματοδότης (PAC) με λειτουργία VVI για το σύνδρομο Frederick.
Λαμβάνει τακτικά διγοξίνη 0,50 mg/ημέρα, βεραπαμίλη 120 mg/ημέρα, φουροσεμίδη 80 mg/εβδομάδα, ακετυλοσαλικυλικό οξύ 100 mg/ημέρα, εναλαπρίλη 10 mg/ημέρα.
Η πραγματική επιδείνωση ξεκίνησε την 1η Απριλίου 2016, όταν εμφανίστηκαν καταγγελίες για βραχυπρόθεσμα επεισόδια ζάλης, συνοδευόμενα από έντονη αδυναμία και μειωμένη ανοχή στη σωματική δραστηριότητα.
Στις 4 Απριλίου 2016, ενώ ανέβαινε τις σκάλες στην περιφερειακή κλινική, ο ασθενής έχασε τις αισθήσεις του, έπεσε και παρουσιάστηκε ακούσια ούρηση.
Βιογραφικό σημείωμα:η ανάπτυξη και η ανάπτυξη είναι κατάλληλες για την ηλικία. Συνταξιούχος, αναπηρία: II γρ.
Παλαιότερες ασθένειες: ΧΑΠ στάδιο II. Χρόνια γαστρίτιδα. Χρόνια παγκρεατίτιδα. Χρόνιες αιμορροΐδες. CVB: DEP II βαθμός, υποαντιστάθμιση. Παχυσαρκία II βαθμού. Δυσλιπιδαιμία.
Κακές συνήθειες: καπνίζει 1 πακέτο τσιγάρα την ημέρα. Καπνιστική εμπειρία – 50 χρόνια. Δεν πίνει αλκοόλ.
Κατά τη στιγμή της επιθεώρησης:η κατάσταση είναι σοβαρή. Χλωμό δέρμα, ακροκυάνωση, κυάνωση των χειλιών. Δυσκολία των ποδιών και των ποδιών. Θερμοκρασία σώματος – 36,5°C. Υπάρχει φυσαλιδώδης αναπνοή στους πνεύμονες, υγρές λεπτές φυσαλίδες στα κάτω τμήματα, ο ρυθμός αναπνοής είναι 15/λεπτό. Ο καρδιακός ρυθμός είναι σωστός, καρδιακός ρυθμός – 30/min, αρτηριακή πίεση – 80/50 mm Hg. Άρθ., τα καρδιακά μουρμουρητά δεν ακούγονται. Η κοιλιά είναι απαλή και ανώδυνη. Το συκώτι σύμφωνα με τον Kurlov είναι 12x11x10 cm Δεν υπάρχουν συμπτώματα περιτοναϊκού ερεθισμού. Η περιοχή των νεφρών δεν αλλάζει. Σύνδρομο Tapping – αρνητικό. Αποτελέσματα πρόσθετες εξετάσειςδίνονται στους πίνακες 1.1, 1.2, 1.3.

Ερωτήσεις:
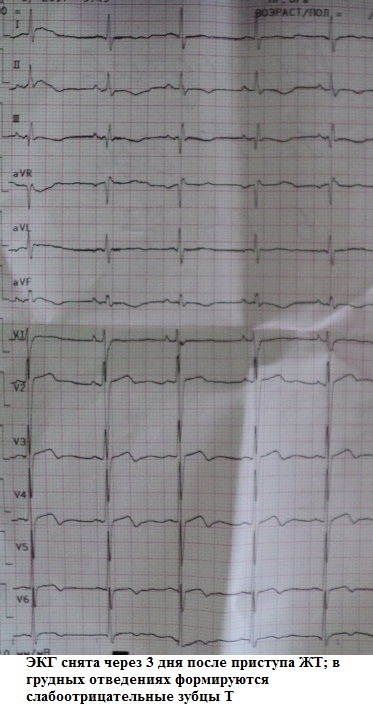
1. Ποιο είναι το συμπέρασμά σας για το ΗΚΓ (Εικ. 1);
2. Ποιες ασθένειες πρέπει να αντιμετωπίζονται διαφορική διάγνωση?
3. Διατυπώστε μια διάγνωση.
Απάντηση
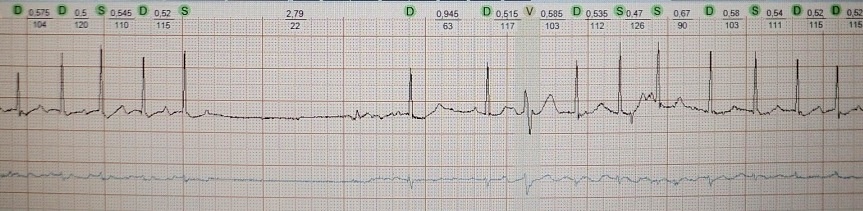
Συμπέρασμα ΗΚΓ: κολπική μαρμαρυγή με κολποκοιλιακό αποκλεισμό τρίτου βαθμού και αποκλεισμό εξόδου (ξεχωριστές, κανονικές αιχμές βηματοδότη χωρίς ενεργοποίηση του μυοκαρδίου). Αλλαγές ουλής στο κάτω τοίχωμα της αριστερής κοιλίας
σύνδρομο Φρειδερίκηςείναι ένας συνδυασμός πλήρους εγκάρσιου αποκλεισμού και κολπικής μαρμαρυγής ή πτερυγισμού. Σε αυτή την περίπτωση, η κολπική ηλεκτρική δραστηριότητα στο ΗΚΓ θα χαρακτηρίζεται από το κύμα f (με κολπική μαρμαρυγή) ή F (με κολπικό πτερυγισμό) και η ηλεκτρική ηλεκτρική δραστηριότητα της κοιλίας θα χαρακτηρίζεται από έναν διασταυρούμενο ρυθμό (αμετάβλητα σύμπλοκα QRS κολπικού τύπου) ή ιδιοκοιλιακό ρυθμό (διευρυμένα, παραμορφωμένα σύμπλοκα QRS κοιλιακού τύπου) (Εικ. 1, 2).

Διαφορική διάγνωση σημείων ΗΚΓ στο σύνδρομο Frederick:
1. Αποκλεισμός Α.Ε.
2. Φλεβοκομβική βραδυκαρδία.
3. Πηδήματα.
4. Μπλοκ AV.
5. Κολπική μαρμαρυγή, βραδυσυστολική μορφή.
6. Κομβικός ή/και ιδιοκοιλιακός ρυθμός.
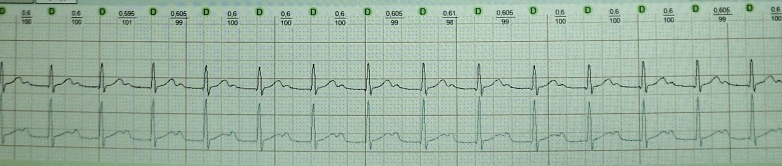
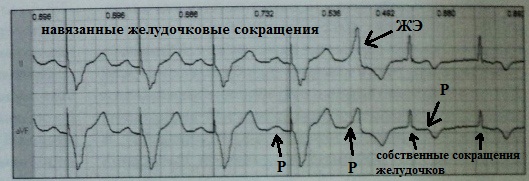
Αποκλεισμός εξόδου(μπλοκ εξόδου) είναι ένας τοπικός αποκλεισμός που δεν επιτρέπει στην ώθηση διέγερσης (φλεβικό, έκτοπο ή τεχνητά που προκαλείται από τον βηματοδότη) να εξαπλωθεί στο περιβάλλον μυοκάρδιο, παρά το γεγονός ότι το τελευταίο βρίσκεται στην έξτρα ανθεκτική περίοδο. Ο αποκλεισμός εξόδου είναι το αποτέλεσμα της αναστολής της αγωγιμότητας κοντά στην πηγή σχηματισμού παλμών ή της μειωμένης έντασης της ώθησης διέγερσης. Ο πρώτος μηχανισμός είναι πολύ πιο συνηθισμένος από τον δεύτερο. Ο αποκλεισμός εξόδου ως αποτέλεσμα της μειωμένης αγωγιμότητας του μυοκαρδίου κοντά στην πηγή σχηματισμού παλμών μπορεί να τύπου Ι με περιοδικές Samoilov-Wenckebach ή τύπου II - αιφνίδια έναρξη, χωρίς σταδιακή εμβάθυνση των διαταραχών αγωγιμότητας. Ο αποκλεισμός εξόδου είναι σύνηθες φαινόμενο και εμφανίζεται με διαφορετικούς εντοπισμούς του αυτόματου κέντρου (Εικ. 1, Πίνακας 2).
Σύνδρομο Morgagni-Adams-Stokes (MAS)
Το σύνδρομο MAS εκδηλώνεται με κρίσεις απώλειας συνείδησης που προκαλούνται από σοβαρή εγκεφαλική ισχαιμία λόγω καρδιακών αρρυθμιών. Αυτό το σύνδρομο είναι μια κλινική εκδήλωση μιας ξαφνικής διακοπής της αποτελεσματικής καρδιακής δραστηριότητας (ίσο με 2 l/min) και μπορεί να προκληθεί είτε από πολύ αργή ή διακοπείσα κοιλιακή δραστηριότητα (κοιλιακή ασυστολία), είτε από μια πολύ απότομη αύξηση της δραστηριότητάς τους (κοιλιακή πτερυγισμός και μαρμαρυγή). Ανάλογα με τη φύση των διαταραχών του ρυθμού που προκάλεσαν την εμφάνιση του συνδρόμου MAS, διακρίνονται οι 3 παθογενετικές του μορφές:
– ολιγο- ή ασυστολικό (βραδυκαρδικό, αδυναμικό).
– ταχυσυστολική (ταχυκαρδική, δυναμική).
– ανάμεικτα.
1. Ολιγοσυστολική ή ασυστολική μορφή συνδρόμου MAS.
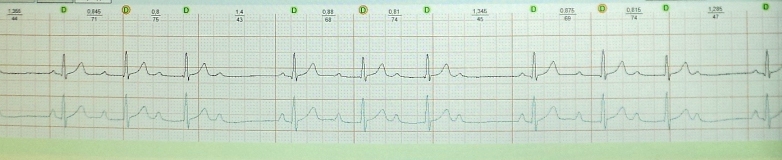
Με αυτή τη μορφή, οι κοιλιακές συσπάσεις επιβραδύνονται στα 20/min ή εξαφανίζονται εντελώς. Η κοιλιακή ασυστολία που διαρκεί περισσότερο από 5 δευτερόλεπτα προκαλεί την εμφάνιση συνδρόμου MAS (Εικ. 2).
Η βραδυκαρδική μορφή του MAS εμφανίζεται με φλεβικό αποκλεισμό και ανεπάρκεια φλεβοκομβικού κόμβου, κολποκοιλιακό αποκλεισμό δεύτερου και τρίτου βαθμού.
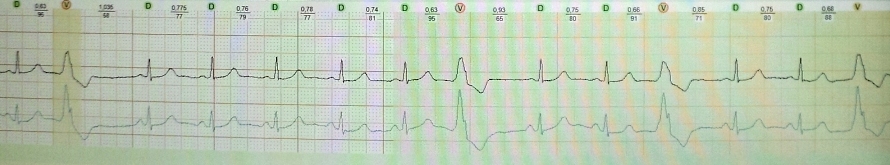
2. Ταχυσυστολική μορφή συνδρόμου MAS.
Τα συμπτώματα σε αυτή τη μορφή εμφανίζονται συνήθως όταν η κοιλιακή συχνότητα είναι μεγαλύτερη από 200/λεπτό, αλλά αυτό δεν είναι απαραίτητος κανόνας. Η εμφάνιση σημείων εγκεφαλικής ισχαιμίας καθορίζεται από τη συχνότητα και τη διάρκεια της ταχυκαρδίας, την κατάσταση του μυοκαρδίου και εγκεφαλικά αγγεία(Εικ. 3, 4).
Η ταχυσυστολική μορφή του συνδρόμου MAS εμφανίζεται με κοιλιακή μαρμαρυγή ή πτερυγισμό, παροξυσμική ταχυκαρδία (κολπική ή κοιλιακή), κολπική μαρμαρυγή ή πτερυγισμό με υψηλή συχνότητα κοιλιακών συσπάσεων.
3. Μικτή μορφή συνδρόμου MAS.
Σε αυτή τη μορφή, οι περίοδοι κοιλιακής ασυστολίας εναλλάσσονται με περιόδους κοιλιακής ταχυκαρδίας, πτερυγισμού και κοιλιακής μαρμαρυγής. Αυτό συνήθως παρατηρείται σε ασθενείς με προηγούμενο πλήρη κολποκοιλιακό αποκλεισμό, στους οποίους παρατηρείται σχετικά συχνά κοιλιακή μαρμαρυγή ή πτερυγισμός (Εικ. 5).



Διαφορική διάγνωση συνδρόμου MAS
1. Αντανακλαστική συγκοπή: αγγειοκολπική (κοινή συγκοπή, κακοήθη αγγειοαγγειακό σύνδρομο), σπλαχνική (με βήχα, κατάποση, φαγητό, ούρηση, αφόδευση), σύνδρομο καρωτιδικού κόλπου, ορθοστατική υπόταση (πρωτοπαθής αυτόνομη ανεπάρκεια, δευτεροπαθής ορθοστατική υπόταση με νευροπάθεια, ξεκούραση, λήψη αντιυπερτασικών φαρμάκων).
2. Καρδιογενής συγκοπή: αποφρακτική (στένωση αορτής, υπερτροφική μυοκαρδιοπάθεια, μύξωμα αριστερού κόλπου, πνευμονική υπέρταση, ΠΕ, γενετικές ανωμαλίες), αρρυθμογόνος.
3. Λιποθυμία με στενωτικές βλάβες των προεγκεφαλικών αρτηριών (νόσος Takayasu, σύνδρομο υποκλείδιου steal, αμφοτερόπλευρη απόφραξη των προεγκεφαλικών αρτηριών).
4. Επιληψία.
5. Υστερία.
Κλινική διάγνωση:
Κύρια νόσος: IHD: μετεμφραγματική καρδιοσκλήρωση (2014).
Ασθένειες υποβάθρου: Υπέρταση, στάδιο 3. Αρτηριακή υπέρταση στάδιο 3. 4 κίνδυνος.
Επιπλοκή: Μόνιμη μορφή κολπικής μαρμαρυγής. Μόνιμος βηματοδότης(2015), εξάντληση της πηγής ενέργειας ECS. σύνδρομο Φρειδερίκης. CHF II A, II FC (NYHA). Σύνδρομο Morgagni–Adams–Stokes (βραδυσυστολική παραλλαγή).
Συνυπάρχουσες ασθένειες: CVD: στάδιο II DEP, απορρόφηση. ΧΑΠ στάδιο ΙΙ, χωρίς έξαρση. Πεπτικό έλκος, χωρίς έξαρση. Χρόνια παγκρεατίτιδα, χωρίς έξαρση. Χρόνιες αιμορροΐδες, χωρίς έξαρση. Παχυσαρκία II βαθμού. Δυσλιπιδαιμία.
Αρνητική επίδραση της απώλειας συγχρονισμού AV που συμβαίνει με μονοθάλαμο κοιλιακή διέγερση(λειτουργία VVI), πιο έντονη σε κατάσταση ηρεμίας ή όταν ο ασθενής βρίσκεται σε όρθια θέση. Η εξαφάνιση της έγκαιρης κολπικής συστολής οδηγεί σε μείωση της καρδιακής παροχής στο 1/3 της αρχικής τιμής και μπορεί να προκαλέσει αρτηριακή υπόταση, μέχρι την ανάπτυξη συγκοπής ή προσυγκοπής. Άλλα συμπτώματα περιλαμβάνουν αδυναμία, ζάλη και δύσπνοια.
Η υπόταση είναι πιο πιθανή και έντονη όταν είστε ασθενής σε όρθια θέση, η μέγιστη βαρύτητα της εκδήλωσης είναι στα πρώτα δευτερόλεπτα μετά την έναρξη της κοιλιακής διέγερσης, όταν οι αντανακλαστικοί αγγειοσυσταλτικοί αντισταθμιστικοί μηχανισμοί δεν έχουν ακόμη πλήρως ενεργοποιηθεί.
Έτσι, η κοιλιακή βηματοδότηση μονής κοιλότητας είναι πιο ακατάλληλη για ασθενείς στους οποίους ο φλεβοκομβικός ρυθμός είναι επίμονα κυρίαρχος και προκαλεί κατά διαστήματα βραδυκαρδία σε ρυθμό μικρότερο από τη διάρκεια του κύκλου του κοιλιακού διεγέρτη (για παράδειγμα, σε ασθενείς με SSSS ή σύνδρομο καρωτιδικού κόλπου).
Αυτό έχει αποδειχθεί στην περιπατητική παρακολούθηση της αρτηριακής πίεσης σε ασθενείς με εμφυτευμένη IVR σε λειτουργία κοιλιακής διέγερσης κατ' απαίτηση.
Σύνδρομο βηματοδότη.Με την έναρξη της διέγερσης των κοιλιών, που παρατηρείται μετά τα 4 πρώτα συμπλέγματα κόλπων, αναπτύσσεται σοβαρή αρτηριακή υπόταση
(βλέπε καμπύλη χαμηλότερης αρτηριακής πίεσης).
Η έναρξη της διέγερσης των κοιλιών συνοδευόταν από υπόταση, η οποία ήταν πιο έντονη σε ασθενείς που παραπονέθηκαν για συγκοπή ή προσυγκοπή.
Ανάδρομη (κοιλιακή-κολπική) αγωγιμότητααπό το σύμπλεγμα που επιβάλλεται στην κοιλία προκαλεί ακόμη πιο έντονες αιμοδυναμικές διαταραχές. Η παρατηρούμενη κολπική επέκταση μπορεί να συνοδεύεται από αντανακλαστική αγγειοκατασταλτική αντίδραση. Η διαδοχική κολποκοιλιακή βηματοδότηση ή η κολπική βηματοδότηση μπορεί να αποφύγει αυτά τα προβλήματα εάν η κολποκοιλιακή αγωγιμότητα δεν επηρεάζεται.
 Κοιλιακή βηματοδότηση με ανάδρομη κολπική ενεργοποίηση (απαγωγή III). Μετά από κάθε κοιλιακό σύμπλεγμα, μπορεί να φανεί ένα ανεστραμμένο κύμα P.
Κοιλιακή βηματοδότηση με ανάδρομη κολπική ενεργοποίηση (απαγωγή III). Μετά από κάθε κοιλιακό σύμπλεγμα, μπορεί να φανεί ένα ανεστραμμένο κύμα P.
Σύνδρομο βηματοδότηδεν παρατηρείται σε όλους τους ασθενείς με IVR που λειτουργούν σε λειτουργία VVI, αλλά συμβαίνει σε ένα μικρό ποσοστό ασθενών, όπως έχει αποδειχθεί σε μια σειρά κλινικών μελετών. Επιπλέον, οι λιγότερο σοβαρές μορφές του συνδρόμου είναι πιθανό να υποδιαγνωσθούν. Οι δύο θαλάμοι σας επιτρέπουν να αποφύγετε την ανάπτυξη του συνδρόμου.
 Διέγερση VVIR σε ασθενή με επίμονη ΚΜ.
Διέγερση VVIR σε ασθενή με επίμονη ΚΜ.
 Η μέγιστη αρτηριακή πίεση και η παλμική πίεση, που αντανακλούν την καρδιακή παροχή, είναι χαμηλότερες κατά τη διάρκεια της κοιλιακής βηματοδότησης (αριστερό πλαίσιο) παρά κατά τον φλεβοκομβικό ρυθμό ( δεξιά πλευράσχέδιο).
Η μέγιστη αρτηριακή πίεση και η παλμική πίεση, που αντανακλούν την καρδιακή παροχή, είναι χαμηλότερες κατά τη διάρκεια της κοιλιακής βηματοδότησης (αριστερό πλαίσιο) παρά κατά τον φλεβοκομβικό ρυθμό ( δεξιά πλευράσχέδιο). Κατά τη διέγερση της κοιλίας, η πίεση ποικίλλει ανάλογα με την αναλογία μεταξύ των επιβαλλόμενων συμπλεγμάτων και των κυμάτων P που διασπώνται.
Εκπαιδευτικό βίντεο για την αποκωδικοποίηση ΗΚΓ με βηματοδότη (τεχνητός βηματοδότης)

Η καρδιά είναι ένα όργανο με πολύπλοκη δομή. Οποιαδήποτε διαταραχή στη λειτουργία του έχει ως αποτέλεσμα διάφορες ασθένειες. Οι περισσότερες ασθένειες αποτελούν πιθανή απειλή για την ανθρώπινη ζωή. Είναι πολύ σημαντικό να παρακολουθείτε την κατάσταση και να αποτρέψετε τυχόν προβλήματα.
Η επαναπόλωση του μυοκαρδίου είναι μια διαδικασία για την αποκατάσταση της μεμβράνης ενός νευρικού κυττάρου από το οποίο πέρασε νευρική ώθηση. Καθώς κινείται, η δομή της μεμβράνης αλλάζει, επιτρέποντας στα ιόντα να κινούνται εύκολα μέσα από αυτήν. Τα διάχυτα ιόντα, όταν κινούνται προς την αντίθετη κατεύθυνση, αποκαθίστανται ηλεκτρικό φορτίομεμβράνες. Αυτή η διαδικασία θέτει το νεύρο σε κατάσταση ετοιμότητας, ώστε να μπορεί να συνεχίσει να μεταδίδει παρορμήσεις.
Διαταραχή των διαδικασιών επαναπόλωσης εμφανίζεται σε ενήλικες άνω των πενήντα ετών που παραπονούνται για πόνο στην περιοχή της καρδιάς. Αυτές οι διεργασίες θεωρούνται ως εκδήλωση στεφανιαίας ή υπερτασικής καρδιακής νόσου. Εντοπίζουν προβλήματα με τέτοιες ενέργειες κατά τη λήψη ΗΚΓ.
Αιτιολογικό
Οι διαταραχές της επαναπόλωσης μπορεί να προκληθούν από διάφορους παράγοντες. Υπάρχουν τρεις ομάδες λόγων:
- Παθολογίες του νευροενδοκρινικού συστήματος. Ρυθμίζει τη λειτουργία της καρδιάς και των αιμοφόρων αγγείων.
- Καρδιοπάθειες: υπερτροφία, ισχαιμία και ηλεκτρολυτική ανισορροπία.
- Λήψη φαρμάκων που επηρεάζουν αρνητικά τη λειτουργία της καρδιάς.
Η διακοπή των διαδικασιών επαναπόλωσης στο μυοκάρδιο μπορεί επίσης να προκληθεί από μη ειδικούς λόγους. Το φαινόμενο αυτό εμφανίζεται στους εφήβους και σε πολλές περιπτώσεις εξαφανίζεται αυθόρμητα, χωρίς τη χρήση φαρμάκων. Μερικές φορές απαιτείται θεραπεία.
Μη ειδικές διαταραχές μπορεί επίσης να εμφανιστούν λόγω σωματικής υπερφόρτωσης (από τον αθλητισμό ή την εργασία), το άγχος ή τις αλλαγές στα ορμονικά επίπεδα (κύηση ή εμμηνόπαυση).
Αλλαγές ΗΚΓ
Η παραβίαση της επαναπόλωσης του μυοκαρδίου είναι συχνά ασυμπτωματική, κάτι που είναι εξαιρετικά επικίνδυνο για την ανθρώπινη ζωή. Η παθολογία μπορεί να ανιχνευθεί τυχαία κατά τη διάρκεια μιας εξέτασης ΗΚΓ.
Οι αλλαγές που μπορούν να χρησιμοποιηθούν για να τεθεί μια διάγνωση είναι ορατές στο καρδιογράφημα. είναι δυνατόν να γίνει διάκριση μεταξύ διαταραχών στην επαναπόλωση των κοιλιών και των κόλπων.
- Η παρουσία κολπικής εκπόλωσης υποδεικνύεται από το κύμα P.
- Στο καρδιογράφημα, τα κύματα Q και S είναι χαμηλωμένα (αρνητικά) και το R, αντίθετα, είναι επάνω (θετικό), αυτό υποδηλώνει εκπόλωση του κοιλιακού μυοκαρδίου. Σε αυτή την περίπτωση, μπορεί να υπάρχουν πολλά θετικά κύματα R.
- Η απόκλιση της θέσης του κύματος Τ είναι χαρακτηριστικό σημάδι της κοιλιακής επαναπόλωσης.
Η μορφή της παθολογίας είναι το σύνδρομο πρώιμης επαναπόλωσης, όταν οι διαδικασίες αποκατάστασης του ηλεκτρικού φορτίου συμβαίνουν πριν από το χρονοδιάγραμμα. Στο καρδιογράφημα αυτό το σύνδρομο εμφανίζεται ως εξής:
- Από το σημείο J, το τμήμα ST αρχίζει να ανεβαίνει προς τα πάνω.
- εμφανίζονται ασυνήθιστες εγκοπές στο κατερχόμενο τμήμα του κύματος R.
- Κατά την άνοδο του ST, σχηματίζεται μια κοιλότητα στο καρδιογράφημα, η οποία κατευθύνεται προς τα πάνω.
- Το κύμα Τ γίνεται στενό και ασύμμετρο.
Μόνο ένας εξειδικευμένος γιατρός που μπορεί να συνταγογραφήσει την κατάλληλη θεραπεία μπορεί να κατανοήσει τις περιπλοκές του αποτελέσματος του ΗΚΓ.
Πορεία χωρίς συμπτώματα δεν παρατηρείται σε όλες τις περιπτώσεις διακοπής της διαδικασίας επαναπόλωσης. Μερικές φορές η παθολογία μπορεί να εκδηλωθεί κατά τη διάρκεια έντονης σωματικής δραστηριότητας. Σε αυτή την περίπτωση, ο ασθενής βιώνει μια αλλαγή στον καρδιακό ρυθμό.
Η ασθένεια μπορεί επίσης να συνοδεύεται από:
- πονοκεφάλους?
- κούραση;
- ζάλη.
Μετά από κάποιο χρονικό διάστημα, ο καρδιακός πόνος έρχεται, ο καρδιακός ρυθμός αυξάνεται και η εφίδρωση αυξάνεται. Αυτά τα συμπτώματα δεν είναι συγκεκριμένα και όταν εμφανίζονται, είναι απαραίτητο να διαφοροποιηθεί η ασθένεια από άλλες καρδιοπάθειες.
Εκτός από τα αναφερόμενα συμπτώματα, ο ασθενής εμφανίζει υπερβολική ευερεθιστότητα και δακρύρροια. Ο πόνος στην καρδιά χαρακτηρίζεται από αισθήσεις μαχαιρώματος ή κοπής με αυξανόμενη ένταση. Όταν το κάτω τοίχωμα της αριστερής κοιλίας είναι επαναπόλωση, ένα άτομο ζαλίζεται από βαριά σωματική εργασία, εμφανίζονται κηλίδες στα μάτια και η αρτηριακή πίεση αυξάνεται.
Εάν η θεραπεία δεν ξεκινήσει έγκαιρα, τα συμπτώματα γίνονται πιο έντονα και διαρκούν περισσότερο. Ο ασθενής αρχίζει να αισθάνεται δύσπνοια και εμφανίζεται πρήξιμο στα πόδια.
Θεραπεία
Η θεραπεία για τις διαταραχές της επαναπόλωσης εξαρτάται από την αιτία της παθολογίας. Εάν δεν εντοπιστεί μια τέτοια αιτία, χρησιμοποιούνται στη θεραπεία τα ακόλουθα:
- Συμπλέγματα βιταμινών και μετάλλων. Βοηθούν στην αποκατάσταση της δραστηριότητας της καρδιάς, εξασφαλίζοντας την παροχή θρεπτικών συστατικών και μικροστοιχείων.
- Βήτα αποκλειστές (Anaprilin, Panangin).
- Κορτικοτροπικές ορμόνες. Έχουν θετική επίδραση στη δραστηριότητα της καρδιάς.
- Υδροχλωρική κοκαρβοξυλάση. Βοηθά στην αποκατάσταση του μεταβολισμού των υδατανθράκων και έχει θετικό αντίκτυποστο καρδιαγγειακό σύστημα.
Ο ασθενής εγγράφεται στο ιατρείο, παρακολουθώντας περιοδικά τα αποτελέσματα της θεραπείας επαναλαμβάνοντας ένα ΗΚΓ.
Τι είναι το σύνδρομο Brugada, αιτίες και θεραπεία της παθολογίας
Το σύνδρομο Brugada (BS) είναι μια κληρονομική νόσος που χαρακτηρίζεται από ταχυκαρδία, λιποθυμία και αυξημένο κίνδυνο καρδιακού θανάτου. Ο λόγος για την εμφάνισή του είναι μια γονιδιακή μετάλλαξη. Όταν εντοπιστεί αυτή η ασθένεια, είναι απαραίτητο να καταβληθούν όλες οι προσπάθειες για να σταματήσουν οι εκδηλώσεις της.
Τι είναι το σύνδρομο;
Οι γονιδιακές μεταλλάξεις προκαλούν αρνητικές αλλαγές στις κωδικοποιητικές πρωτεΐνες που είναι υπεύθυνες για τη μεταφορά των ηλεκτρολυτών. Υπάρχουν τουλάχιστον 6 γονίδια, η ήττα των οποίων προκαλεί τη νόσο. Το σύνδρομο Brugada γίνεται αισθητό αργά την ημέρα ή κατά τη διάρκεια του ύπνου.

Η διαδικασία ηλεκτροχημικής διέγερσης διακόπτεται. Η είσοδος νατρίου στα μυοκύτταρα εμποδίζεται. Ο φυσιολογικός καρδιακός ρυθμός αλλάζει σε κοιλιακή ταχυκαρδία. Είναι αυτό που προκαλεί αιφνίδιο καρδιακό θάνατο.
Η ασθένεια εντοπίζεται συχνότερα σε σε νεαρή ηλικίαστους άνδρες. Αξίζει να σημειωθεί ότι η ασθένεια είναι ελάχιστα κατανοητή, επομένως η διάγνωση και η θεραπεία είναι σημαντικά δύσκολη. Τα συμπτώματα του συνδρόμου Brugada περιλαμβάνουν:
- ταχυκαρδία;
- λιποθυμικές καταστάσεις;
- ασφυξία.
Η πιο επικίνδυνη εκδήλωση είναι η ξαφνική καρδιακή ανακοπή. Οι κρίσεις της νόσου συμβαίνουν το βράδυ και τη νύχτα. Η απαραίτητη θεραπεία επιλέγεται από τον γιατρό με βάση τα ατομικά χαρακτηριστικά του ατόμου. Για να γίνει μια διάγνωση, χρησιμοποιείται ΗΚΓ και άλλες μέθοδοι έρευνας υλικού.
Γιατί εμφανίζεται η παθολογία;
Ο κύριος λόγος για την εμφάνιση του συνδρόμου είναι η κληρονομικότητα. Παθολογικές αλλαγές συμβαίνουν στα γονίδια που είναι υπεύθυνα για την κωδικοποίηση της πρωτεϊνικής δομής των καναλιών νατρίου. Ο τρόπος μετάδοσης της νόσου είναι αυτοσωμικός κυρίαρχος. Αυτό σημαίνει ότι η ασθένεια μεταδίδεται από προσβεβλημένο γονέα με πιθανότητα 50%.

Εάν υπάρχουν πληροφορίες για συγγενείς που πάσχουν από αυτό το σύνδρομο, τότε το άτομο απαιτεί μια εις βάθος εξέταση. Ο εντοπισμός της παθολογίας μειώνει την πιθανότητα ξαφνική διακοπήκαρδιά λόγω έγκαιρης θεραπείας.
Στην πράξη, η ασθένεια γίνεται αισθητή μέχρι την ηλικία των 40 ετών. Οι άνδρες εμφανίζουν παθολογία αρκετές φορές πιο συχνά από τις γυναίκες. Η νόσος Brugada είναι πιο δύσκολο να διαγνωστεί στην παιδική ηλικία.
Εάν ένα άτομο υποφέρει περιοδικά από λιποθυμία, καθώς και γαστρική ταχυκαρδία, τότε υπάρχει πιθανότητα η αιτία να είναι το σύνδρομο Brugada. Αφορμή για λεπτομερή εξέταση μπορεί να είναι ένας αδιευκρίνιστος αιφνίδιος θάνατος από καρδιακή ανακοπή ενός εκ των συγγενών σε αρκετά νεαρή ηλικία.
Σημάδια της νόσου
Πριν συμβεί αιφνίδιος θάνατος, η ασθένεια συχνά εκδηλώνεται ως λιποθυμία. Σε περισσότερα σοβαρές περιπτώσειςσυνοδεύονται από σοβαρούς σπασμούς. Το SB προκαλεί επίσης γαστρική ταχυκαρδία και κοιλιακή μαρμαρυγή. Όλες οι εκδηλώσεις είναι παροξυσμικής φύσης. Τα επικίνδυνα συμπτώματα ενοχλούν ένα άτομο αργά το βράδυ ή τη νύχτα.
Οι κρίσεις υποχωρούν από μόνες τους, αλλά προκαλούν σοβαρή βλάβη στην υγεία. Ο κύριος στόχος της θεραπείας είναι να σώσει ένα άτομο από κρίσεις και να μειώσει σημαντικά την πιθανότητα εμφάνισης καρδιακής ανακοπής. Είναι εξαιρετικά δύσκολο να γίνει αυτό με απλή φαρμακευτική αγωγή.
Οι εκδηλώσεις συγκοπής θεωρούνται λόγος επικοινωνίας με την κλινική. Η έγκαιρη διάγνωση θα καταστήσει δυνατή τη διαπίστωση της αιτίας της εμφάνισής τους, προκειμένου στη συνέχεια να συνταχθεί το σωστό θεραπευτικό σχήμα. Δεν μπορείτε να αναλάβετε δράση για τη θεραπεία των λιποθυμικών καταστάσεων μόνοι σας. Μόλις σταματήσει το σύνδρομο, όλες οι εκδηλώσεις θα σταματήσουν να ενοχλούν το άτομο.

Πώς γίνεται η διάγνωση;
Το κύριο διαγνωστικό εργαλείο είναι το ΗΚΓ. Επιπλέον, χρησιμοποιούνται οι ακόλουθες διαγνωστικές μέθοδοι:
- νευροηχογραφία;
- δοκιμή διοισοφαγικής ηλεκτρικής διέγερσης.
Εάν ένα άτομο ανησυχεί για ταχυκαρδία και λιποθυμία, τότε πρώτα απ 'όλα κατά τη διάγνωση θα είναι απαραίτητο να αποκλειστούν ασθένειες που προκαλούν συχνότερα αυτές τις εκδηλώσεις. Είναι απαραίτητο να αποκλειστεί η νευρολογική φύση των συμπτωμάτων.
Εάν ένα άτομο έχει αυτό το σύνδρομο σε λανθάνουσα μορφή, θα συνοδεύεται από πλήρη ή ατελή αποκλεισμό του δεξιού κλάδου δέσμης. Αυτή η απόκλιση μπορεί να ανιχνευθεί χρησιμοποιώντας ΗΚΓ. Το SB χαρακτηρίζεται επίσης από ανύψωση του τμήματος ST και του σημείου J Αξίζει να σημειωθεί ότι μόνο ένας έμπειρος καρδιολόγος μπορεί να εντοπίσει σημεία της νόσου στο καρδιογράφημα.
Για τη διάγνωση του συνδρόμου, είναι απαραίτητο να επικοινωνήσετε με ειδικευμένους ειδικούς. Εάν το συμβατικό ηλεκτροκαρδιογράφημα δεν βοηθά στον εντοπισμό μιας απόκλισης, είναι απαραίτητο να χρησιμοποιηθεί καθημερινή παρακολούθηση, εξέταση με αναστολείς νατρίου που ακολουθείται από ΗΚΓ και γενετικές μελέτες (δεν δίνουν ακριβές αποτέλεσμα).
Αξίζει να σημειωθεί ότι η ταυτοποίηση του SB σε έναν από τους συγγενείς αποτελεί λόγο για λεπτομερή εξέταση του ατόμου, ακόμη κι αν δεν έχει παράπονο για την υγεία του. Το σύνδρομο μπορεί να είναι ασυμπτωματικό, να γίνει κάποια στιγμή η αιτία θανάτου.
Αρχές θεραπείας
Το πιο σημαντικό πράγμα κατά τη διάρκεια της θεραπείας είναι να μειωθεί η πιθανότητα καρδιακής ανακοπής. Για να το κάνετε αυτό, μπορείτε να κάνετε τα εξής:
- λήψη αντιαρρυθμικών φαρμάκων κατηγορίας 1Α.
- εγκατάσταση ειδικού απινιδωτή.
- παρατήρηση από γιατρό.
Η πιο αποτελεσματική μέθοδος είναι να εγκαταστήσετε μια συσκευή που θα παρακολουθεί τον καρδιακό σας ρυθμό όλο το εικοσιτετράωρο. Για το σκοπό αυτό γίνεται μια επέμβαση. Ο σκοπός της συσκευής είναι να σταματήσει τη γαστρική αρρυθμία.
Για φαρμακευτική αγωγή χρησιμοποιούνται τα ακόλουθα αντιαρρυθμικά φάρμακα: Δισοπυραμίδη και Κινιδίνη. Αξίζει να σημειωθεί ότι μόνο τα αντιαρρυθμικά κατηγορίας 1Α ενδείκνυνται για χρήση. Είναι αδύνατο να εξαλειφθεί εντελώς η παθολογία, επομένως ένα άτομο πρέπει να τηρεί τη συνταγογραφούμενη θεραπεία για μεγάλο χρονικό διάστημα.
Μόνο ένας έμπειρος γιατρός μπορεί να εκτελέσει τη θεραπεία. Εάν ένα άτομο κινδυνεύει να αναπτύξει αιφνίδιο καρδιακό θάνατο, τότε πρέπει να ακολουθήσει όλες τις συστάσεις ενός ειδικού. Για να σχεδιάσετε αποτελεσματική θεραπεία, πρέπει να δώσετε προσοχή Αποτελέσματα ΗΚΓ. Καλό είναι να καταφύγετε σε χειρουργική μέθοδοθεραπεία, γιατί μόνο αυτή η μέθοδος εγγυάται μείωση της πιθανότητας θανάτου.
Ποιες είναι οι συνέπειες αν αφεθεί χωρίς θεραπεία;
Αξίζει να σημειωθεί ότι ακόμη και κατά τη διάγνωση της παθολογίας, είναι πολύ δύσκολο να δοθεί ακριβής πρόγνωση. Χωρίς θεραπεία, το άτομο θα υποφέρει από συγκοπή και γρήγορο καρδιακό παλμό, που τελικά θα οδηγήσει σε θάνατο. Η φαρμακευτική θεραπεία είναι αναποτελεσματική, αφού η ασθένεια θεωρείται ανίατη και απαιτεί συνεχή χρήση φαρμάκων. Είναι προτιμότερο να υποβληθείτε σε επέμβαση κατά την οποία θα εγκατασταθεί ένας καρδιομεταδότης-απινιδωτής.
Ευνοϊκότερη πρόγνωση είναι εάν ένα άτομο έχει σύνδρομο Brugada, το οποίο είναι ασυμπτωματικό. Σε αυτή την περίπτωση, θα μπορέσετε να αποφύγετε προβλήματα υγείας για μεγάλο χρονικό διάστημα.
Η εγκατάσταση ενός εξειδικευμένου απινιδωτή σάς επιτρέπει να παρακολουθείτε τον καρδιακό σας ρυθμό. Εάν είναι απαραίτητο, ενεργοποιείται ο καρδιομετατροπέας, ομαλοποιώντας την κατάσταση του ατόμου και μειώνοντας σημαντικά την πιθανότητα θανάτου. Εάν δεν καταφύγετε στη βοήθειά του, τότε το άτομο θα αντιμετωπίσει αιφνίδιο καρδιακό θάνατο.
Το σύνδρομο Brugada είναι μια σπάνια κληρονομική ασθένεια που εμφανίζεται πραγματική απειλήγια την ανθρώπινη ζωή. Κατά τον εντοπισμό της παθολογίας, συνιστάται η χρήση ριζοσπαστικές μεθόδουςθεραπεία. Τα σημάδια του SB είναι χαρακτηριστικά ορισμένων νευρολογικών παθήσεων, επομένως η διάγνωση είναι περίπλοκη. Είναι απαραίτητο να χρησιμοποιηθούν διαφορετικές μέθοδοι για να γίνει ακριβής διάγνωση και να συνταγογραφηθεί η σωστή θεραπεία.