Lipidit 200401
LIPIDIEN KEMIIA JA AIHEUTTAMINEN.
LIPIDIT - eläville organismeille ominaisia orgaanisia aineita, jotka eivät liukene veteen, mutta liukenevat orgaanisiin liuottimiin ja toisiinsa.
Lipidiryhmät eroavat toisistaan hydrofobisuuden asteessa. Fosfolipidit ja glykolipidit ovat polaarisia lipidejä.
Kolesteroli sijaitsee polaaristen ja täysin hydrofobisten lipidien välissä.
Ehdottomasti hydrofobisia ovat triglyseridit ja kolesteroliesterit.
Useimmat lipidit (paitsi sterolit ja jotkut vähäiset lipidit) sisältävät korkeampia rasvahappoja (HFA).
Kalvot sisältävät vain FOSFOLIPIDEJA (PL), GLYKOLIPIDEJA (GL) ja KOLESTEROLIA (CS).
IHMISKEHOLLE OMINAISUUDET RASVAHAPOT
Happoa kutsutaan rasvahapoksi, jos sen molekyylin hiiliatomien lukumäärä on suurempi kuin neljä. Pitkäketjuiset rasvahapot hallitsevat (hiiliatomien lukumäärä on 16 tai enemmän) Hiiliatomien ja kaksoissidosten lukumäärä ilmaistaan kaksoisindeksillä. Esimerkki: C18:1 (9-10). Tässä tapauksessa 18 on hiiliatomien lukumäärä ja 1 on kaksoissidosten lukumäärä. Kaksoissidosten paikat on merkitty suluissa (hiiliatomien lukumäärän mukaan).
Opiskelijan tulee tietää hiiliatomien ja kaksoissidosten lukumäärä seuraavien rasvahappojen molekyyleissä:
С16:0 - palmiittinen,
С18:0 - steariini,
C18:1 - öljyhappo (9:10),
С18:2 - linolihappo (9-10,12-13),
С18:3 - linoleeni (9-10, 12-13, 15-16),
C20:4 - arakidoni (5-6, 8-9, 12-13, 15-16).
Rasvahapoilla, joissa on kaksoissidos asemassa 3, on erittäin voimakas ateroskleroosia estävä vaikutus (linoleenihappo). Erityisesti paljon 3-pitoisia rasvahappoja löytyy kalaöljystä ja muista merenelävistä. Näitä rasvahappoja ei syntetisoidu ihmiskehossa.
Rasvahapot, jotka ovat osa ihmiskehoa, ovat yleiset piirteet rakennukset:
Parillinen määrä hiiliatomeja.
Lineaarinen (haarautumaton) hiiliketju.
Monityydyttymättömissä rasvahapoissa on VAIN ERISTETTYJÄ kaksoissidoksia (vähintään kaksi yksinkertaista sidosta vierekkäisten kaksoissidosten välillä).
Kaksoissidoksilla on vain cis-konfiguraatio.
Kaksoissidosten lukumäärän perusteella rasvahapot voidaan jakaa TYYTYNYTYNEISIIN (ei kaksoissidoksia), MOONTYYDYTTYNEISIIN (yksi kaksoissidos) ja MONOKYYDYTTYMÄTÖISIIN (kaksi tai useampia kaksoissidoksia).
Vapaita rasvahappoja löytyy hyvin pieniä määriä. Niitä löytyy pääasiassa muista lipideistä. Samaan aikaan ne liittyvät muihin lipidien komponentteihin esterisidoksella (esteröidyt).
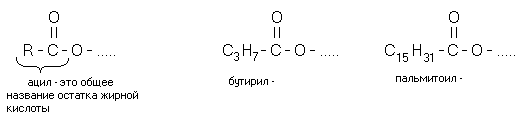
LIPIDIEN OLEMASSAOLON MUODOT IHMISKEHOLLA
Rasvasulkeumat, joita löytyy eniten rasvasoluista. Tämä on triglyseridien olemassaolon muoto.
Biokalvot. Ne eivät sisällä triglyseridejä, mutta ne sisältävät fosfolipidejä, glykolipidejä ja kolesterolia.
Lipoproteiinit. Saattaa sisältää kaikkien luokkien lipidejä.
Lipoproteiinit
Lipoproteiinit ovat pallomaisia hiukkasia, joista voidaan erottaa triglyserideistä (TRG) ja kolesteroliestereistä (ECS) koostuva hydrofobinen ydin ja amfifiilinen kuori, joka sisältää fosfolipidejä, glykolipidejä ja proteiineja.
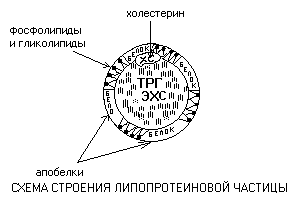
Kuoriproteiineja kutsutaan apoproteiineiksi. Kolesteroli (CS) sijaitsee yleensä kuoren ja ytimen välissä. Hiukkasen komponentit on yhdistetty heikoilla sidoksilla ja ovat jatkuvassa diffuusiotilassa - ne pystyvät liikkumaan suhteessa toisiinsa.
Lipoproteiinien päätehtävä on lipidien kuljetus, joten niitä löytyy biologisista nesteistä.
Veriplasman lipidejä tutkittaessa kävi ilmi, että ne voidaan jakaa ryhmiin, koska ne eroavat toisistaan komponenttien suhteen. Eri lipoproteiineilla on erilainen lipidien ja proteiinien suhde hiukkasen koostumuksessa, joten myös tiheys on erilainen.
Lipoproteiinit erotetaan tiheydellä ultrasentrifugoimalla, kun taas ne eivät laskeudu, vaan kelluvat (kelluvat). Kelluntamitta on kelluntavakio, S f (swedberg-flotaatio). Tämän indikaattorin mukaisesti erotetaan seuraavat lipoproteiiniryhmät:

Lipoproteiinit voidaan myös erottaa elektroforeesilla. Klassisessa alkalisessa elektroforeesissa eri lipoproteiinit käyttäytyvät eri tavalla. Kun lipoproteiinit asetetaan sähkökenttään, kylomikronit jäävät alkuun. VLDL ja LPP löytyvät pre-globuliinifraktiosta, LDL -globuliinifraktiosta ja HDL -globuliinifraktiosta:
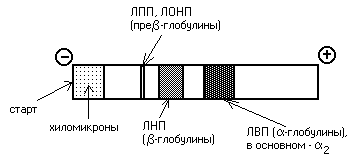
Veriplasman lipoproteiinispektrin määrittämistä käytetään lääketieteessä ateroskleroosin diagnosointiin.
Kaikki nämä lipoproteiinit eroavat toiminnaltaan.
1. Kylomikronit (HM)- muodostuu suolen soluissa, niiden tehtävänä on siirtää ulkopuolista rasvaa suolistosta kudoksiin (pääasiassa rasvakudokseen) sekä kuljettaa eksogeenistä kolesterolia suolistosta maksaan.
2. Erittäin matalatiheyksiset lipoproteiinit (VLONP)- muodostuvat maksassa, niiden tehtävänä on kuljettaa endogeenistä rasvaa, joka syntetisoituu maksassa hiilihydraateista, rasvakudokseen.
3. matalatiheyksiset lipoproteiinit (LNP)- muodostuu verenkierrossa VLDL:stä ILP:n (Intermediate Density Lipoproteins) muodostumisvaiheen kautta. Niiden rooli: endogeenisen kolesterolin kuljettaminen kudoksiin.
4. korkeatiheyksiset lipoproteiinit (HDL)- muodostuvat maksassa, päärooli on kolesterolin kuljetus kudoksista maksaan, eli kolesterolin poistaminen kudoksista, ja sitten kolesteroli erittyy sappeen.
Määritettäessä eri tiheyksien lipoproteiinien pitoisuutta veressä ne erotetaan yleensä elektroforeesilla. Samaan aikaan CM:t pysyvät alussa, VLDL löytyy pre-globuliinifraktiosta, LDL ja LPP löytyvät -globuliinifraktiosta ja HDL-2-globuliinit. Jos veren -globuliinien (LDL) pitoisuus nousee, se tarkoittaa kolesterolin kerääntymistä kudoksiin (ateroskleroosi kehittyy).
APOPROTEIINIEN ROOLI LIPOPROTEIINIEN KOOSTUMUKSESSA
Lipoproteiinien proteiinikomponentit ovat erityisen tärkeitä. Niitä kutsutaan " apolipoproteiinit" ja ne on merkitty latinalaisilla kirjaimilla (apoA, apoB, apoC ja niin edelleen apoG:hen asti).
APOBELKSIN TOIMINNOT.
1. Apoproteiinit toimivat emulgointiaineina, koska ne ovat amfifiilisiä aineita.
2. Jotkut apolipoproteiineista säätelevät rasva-aineenvaihduntaentsyymien toimintaa.
3. Voi olla oma entsymaattinen aktiivisuus.
Ne voivat toimia ligandeina lipoproteiinien solureseptoreille.
Monet apoproteiinit kuljettavat lipidejä lipoproteiinista toiseen.
Rasvaaineenvaihdunta (triasyyliglyseroli)
Rasvojen kemiallinen nimi on asyyliglyserolit eli rasvat. Nämä ovat glyserolin ja korkeampien rasvahappojen estereitä. "Asyyli-" tarkoittaa "rasvahappojäännöstä" (ei pidä sekoittaa "asetyyli-" -etikkahappojäännökseen). Asyyliradikaalien lukumäärästä riippuen rasvat jaetaan mono-, di- ja triglyserideihin. Jos molekyylissä on 2 rasvahapporadikaalia, niin rasvaa kutsutaan DIASYLGLYSERIINIksi. Jos molekyyli sisältää yhden rasvahapporadikaalin, niin rasvaa kutsutaan MONOASYLGLYSEROLIksi.
Triasyyliglyserolit ovat vallitsevia ihmisissä ja eläimissä (ne sisältävät kolme rasvahapporadikaalia).
Rasvan ominaisuudet määräytyvät rasvahappojen koostumuksen mukaan.
Rasvan tehtävät:
1. ENERGIA.
Toisin kuin hiilihydraatit, rasvat muodostavat kehon energiavarannon. Rasvan etuna energiavarastona on se, että rasvat ovat pelkistetympiä aineita kuin hiilihydraatit (hiilihydraattimolekyyleissä on happea jokaisessa hiiliatomissa - "–CHOH-" ryhmät; rasvassa on pitkiä hiilivetyradikaaleja, joissa ryhmät " -CH 2 -" - niissä ei ole happea). Rasvasta voidaan poistaa enemmän vetyä, joka sitten kulkee mitokondrioiden hapetusketjun läpi muodostaen ATP:tä.
Hiilihydraattien ja proteiinien kaloripitoisuus: ~ 4 kcal / gramma.
Rasvan kaloripitoisuus: ~ 9 kcal / gramma.
Rasvan etuna energiavarannona, toisin kuin hiilihydraateissa, on hydrofobisuus - se ei liity veteen. Tämä varmistaa rasvavarantojen tiiviyden - ne varastoidaan vedettömässä muodossa, ja ne vievät pienen tilavuuden.
Ihmisellä on keskimäärin noin 13 kg puhdasta triasyyliglyseroleja. Nämä varaukset voisivat riittää 40 päivän paastoon kohtuullisen liikunnan olosuhteissa. Vertailun vuoksi: kehon glykogeenivarastot ovat yhteensä noin 400 g; nälänhädän aikana tämä määrä ei riitä edes yhdeksi päiväksi.
2. SUOJAA.
Rasvakudos:
a) suojaa elimiä mekaanisilta vaurioilta.
b) osallistuu lämmönsäätelyyn.
Rasvavarastojen muodostumista ihmiskehossa ja joissakin eläimissä pidetään sopeutumisena epäsäännölliseen ruokavalioon ja asumiseen kylmässä ympäristössä. Erityisen suuri rasvavarasto on pitkälle talviunelle jäävillä eläimillä (karhut, murmelit) ja kylmiin olosuhteisiin sopeutuneilla eläimillä (mursut, hylkeet). Sikiössä ei käytännössä ole rasvaa, ja se ilmestyy vasta ennen syntymää.
RASVALÄHTEET KEHOLLA:
1. Ravintorasva ( exo geneettinen)
2. Endo geenirasva, syntetisoituu maksassa hiilihydraateista.
Lipidit ovat veteen liukenemattomia, joten ne kulkeutuvat veressä yhdessä proteiinien kanssa. Veren rasvahapot liittyvät albumiiniin, muut lipidit kulkeutuvat osana lipoproteiineja (LP).
Yksi ateroskleroottisen prosessin kehittymiseen vaikuttavista tekijöistä on LP-aineenvaihdunnan häiriintyminen. Tämä tosiasia on viimeisten 25 vuoden aikana synnyttänyt laajoja tutkimuksia LP:iden rakenteesta, niiden synteesistä, metabolisista transformaatioista ja LP-hiukkasten sisäistymisestä soluihin. Lukuisat työt esittävät tietoa eri luokkien LP-hiukkasten ominaisuuksista ja koostumuksesta sekä lipidi- ja proteiinikomponenttien biosynteesin ja katabolian ominaisuuksista.
Kuvassa 1.5 esittää tärkeimpien plasman lipidien rakennekaavat.
Vapaat eli esteröimättömät rasvahapot ovat pääasiallinen energianlähde kehossa. Ihmisveri sisältää myös tyydyttyneitä, kertatyydyttymättömiä ja monityydyttymättömiä rasvahappoja (taulukko 1.7).
Taulukko 1.7. Plasman rasvahapot Rasvahapot Nimi Pituus
ketjut Lähde Myristic C 14:0 Kookosöljy Tyydyttynyt Palmitiini C 16:0 Eläinrasva Steariini C 18:0 Eläinrasva Monotyydyttymätön Palmitoleiini C 16:1 co 7 Rasva Oleiini C 18:1 co9 Voi Monityydyttymätön Linoleeni C 18:2 Soc Kasvis
öljy (polyeeni) Arachidonic C 20:4 co8 Kasvis
Eikosapentaeeniöljy C 20:5 co3 Kalan rasvaa Huomautus. Lyhennetty kaava näyttää hiiliatomien lukumäärän ja kaksoissidosten lukumäärän. Lähin metyylipäätä oleva kaksoissidos on merkitty symbolilla co.
TG ovat glyserolin ja rasvahappojen estereitä; ne, kuten rasvahapot, toimivat tärkeänä energialähteenä.
Fosfolipidit ovat glyserolin tai sfingosiinin estereitä rasvahappojen ja fosforihapon kanssa. Fosfolipidien koostumus sisältää myös typpeä sisältäviä yhdisteitä (koliini, etanoliamiini, seriini) tai muita hydrofiilisiä ryhmiä, jotka on yhdistetty esterisidoksella fosfaatin kanssa. Fosfolipidit ovat kaiken komponentteja solukalvot ja LP.
CH3(CH2)„COSH-rasvahapot (n> 14)
Triglyseridit ®
O CH2 - O - C - (CH,) "-CH3II I
CH, - (CH2)" - s - O-CH o
II
sn, - o - s - k.
Fosfolipidit O
CH, - O - C - (CH,) "-CH,
minä
CH, ~ (CH2) „ - s - o-sn o
CH2-O-P-O-1
minä
O
Riisi. 1.5. Rakennekaavat lipidit.
Kolesteroli on steroidi, jonka pohjalta muodostuu steroidihormoneja ja sappihappoja. Noin 2/3 veren kolesterolista on kolesteroliestereiden ja rasvahappojen muodossa, noin 1/3 on vapaana kolesterolina. Vapaa kolesteroli on osa kaikkia solukalvoja; LP sisältää sekä vapaata että esteröityä kolesterolia.
Kliinisessä käytännössä rasva-aineenvaihdunnan häiriöiden havaitsemiseksi määritetään veren seerumin kolesteroli- ja TG-taso.
LIPOPROTEINIT
LP-hiukkaset ovat makromolekyylikomplekseja, joiden sisäosa sisältää neutraaleja lipidejä (TG ja kolesteroliesterit) ja pintakerros koostuu fosfolipideistä, esteröimättömästä kolesterolista ja spesifisistä lipidien kuljetusproteiineista, joita kutsutaan apolipoproteiineiksi (apoLP).
LP:t luokitellaan niiden liikkuvuuden perusteella sähkökentässä (EF:n aikana) tai hydratoituneen tiheyden perusteella olosuhteissa, joissa painovoima on lisääntynyt preparatiivisen ultrasentrifugoinnin aikana (flotaatio tai sedimentaatio). EP:tä suoritettaessa LP jaetaan fraktioihin, joista yksi jää alkuun (kylomikronit), toiset siirtyvät globuliinivyöhykkeille - R-LP, pre-r-LP, a-LP. Hydratoituneen tiheyden arvon mukaan LP jaetaan yleensä viiteen luokkaan: kylomikronit (XM), erittäin alhaisen tiheyden LP (VLDL), keskitiheyden LP (LDL), alhaisen tiheyden LP (LDL), LP korkea tiheys(HDL). Elektroforeettisen liikkuvuuden mukaan VLDL vastaa pre-r-LP:tä, LDL - R-LP, HDL - a-LP ja HM jäävät alkuun (kuva 1.6).
ApoLP edistää LP-misellien muodostumista maksasolujen endoplasmisessa retikulumissa, toimii ligandeina solujen plasmakalvon pinnalla oleville spesifisille reseptoreille sekä lipolyysin ja LP-aineenvaihduntaprosessien kofaktoreina (aktivaattorit ja estäjät) verisuonikerroksessa (Taulukko 1.8) .
Riippuen apoLP:n roolista LP:n primäärihiukkasten organisoinnissa ja niiden myöhemmissä transformaatioissa, apoproteiinit
mutta voidaan jakaa kahteen luokkaan. Yksi niistä tulisi sisältää apoLP:t, jotka muodostavat LP-kompleksien misellirakenteen ja toimivat LP-partikkelien ytimenä. Tällaisten apoproteiinien ominaisuus on, että proteiinit eivät poistu LP-partikkelista, jonka muodostukseen ne osallistuvat. Tähän apoLP-ryhmään kuuluvat apoB (apoB-100 ja apoB-48) ja apoA (A-1 ja A-H), jotka vastaavat afferentin ja efferentin lipidien kuljetuksen toteuttamisesta. ApoB on triglyseridirikkaiden LP-hiukkasten tärkein rakenneproteiini; se ei jätä miselliä
Taulukko 1.8. Apolipoproteiinien ominaisuudet ja toiminnot DpoLP Mukana paikallaan
synteesi Mol.
paino,
cD Toiminnot C* in
plasma, mg/l A-1 HDL,
hmm ohut
suolisto,
maksa 28.3 LCAT-aktivaatio, lipidien kuljetus, ligandi HDL-reseptorille 100-1600 A-H HDL Thin
suolisto,
maksa 17 Rakenneproteiini, HDL-reseptorin ligandi 300-500 A-1U xm,
lvp,
lponp Hyvä
suolisto 46 LCAT:n aktivaatio, ligandi HDL-reseptorille 150 V-100 lpp,
lppp,
lpnp Maksa 549 Lipidien siirto maksasta, sitoutuminen B-, E-reseptoriin 500-900 B-48 xm Ohut
suolisto 265 Lipidien siirtyminen ohutsuolesta VLDL,
HDL Liver 6.5 LCHAT aktivaattori LDL,
HDL Liver 8.8 Activator LPL 30-80 C-W xm,
lponp.
HDLp Maksa 8.9 LPL-toiminnan estäjä 8-150 B HDL3 20 LCAT aktivaattori ~100 E
Hm,
HDL-maksa 36.5 B- ja E-reseptoreihin sitoutuminen 30-50 (a) LP(a) Maksa 270-1000 Kompleksi VLDL:n peräkkäisten metabolisten muutosten prosessissa LDLP:ksi ja edelleen LDL:ksi, jonka kertyminen verisuoniin seinä palvelee patogeneettinen linkki ateroskleroottinen prosessi. Apoproteiinit A-1 ja A-H ovat tärkeimmät HDL-proteiinit. Perusteena oletukselle, että apoB ja apoA muodostavat koostumukseltaan ja toiminnaltaan erilaisia LP-luokkia, oli se tosiasia, että apoB ja apoA eivät ole yhdessä pitkäaikaisessa kiertävissä LP-partikkeleissa. Näiden apoproteiinien synteesin geneettiset häiriöt aiheuttavat häiriöitä afferentissa ja efferentissä lipidien kuljetuksessa.
ApoLP:t voidaan lukea toiseen luokkaan, niiden päärooli on LP-aineenvaihdunnan säätely verisuonikerroksessa ja niiden sisäistämisprosessi soluissa. Näitä apoproteiineja on LP:ssä paljon pienempiä määriä, ja LP-hiukkasten keskinäiskonversioprosessissa verenkierrossa ne liikkuvat eri luokkien LP:iden välillä proteiini-lipidikompleksien muodossa. Metabolisesti aktiiviset apoLP:t pysyvät verisuonikerroksessa kauemmin kuin LP-partikkelit, joihin ne sisältyivät synteesin aikaan. Metabolisesti aktiivisten apoLP:iden ryhmän pääedustajat ovat apoE (isoformeilla E2, E3, E4) ja apoC (C-1, C-H, C-Sh).
ApoLP:llä on hyvin tärkeä LP:n metaboliassa toimien LP-partikkelien ligandien roolissa, jotka ovat vuorovaikutuksessa spesifisen LP:n solureseptoreiden kanssa. ApoB-100 ja apoE ovat vuorovaikutuksessa LDL-reseptorin kanssa käynnistäen absorptioendosytoosin, johon liittyy LDL-katabolia. ApoE on vuorovaikutuksessa jäljellä olevien HM-komponenttien reseptorin kanssa, jolla on tärkeä rooli näiden komponenttien poistamisessa maksassa. On ehdotettu, että apoA-1 on vuorovaikutuksessa HDL-reseptorin kanssa ja helpottaa kolesterolin poistamista perifeerisistä soluista käänteiskuljetusta varten maksaan.
Plasma sisältää 4 pääluokkaa lääkkeitä: XM, VLDL, LDL ja HDL sekä useita muita lääkkeitä suhteellisen pieninä pitoisuuksina: LDL ja Lp (a). Taulukossa. 1.9 esittelee joitain LP:n ominaisuuksia.
CM:t syntetisoidaan suolistossa ja ne toimivat eksogeenisten lipidien kuljettajana. Syntyvän (primaarisen) HM:n pääproteiini on apoB-48. Pian enterosyyttien HM-erityksen jälkeen 2 muuta HDL:n, apoC-H:n ja apoE:n sisältämää apoproteiinia sisällytetään niiden koostumukseen verisuonikerroksessa. ApoS-N aktivoi hepariinista riippuvaisen lipoproteiinilipaasin, entsyymin, joka on kiinteä.
P P a Muodostumispaikka Ohutsuoli Maksan katabolia
VLDL VLDL:n katabolia DILD:n kautta Maksa, ohutsuole, CM:n ja VLDL:n katabolia Päätoiminto Eksogeenisen TG:n kuljetus Endogeenisen TG:n LDL-prekursorin kuljetus Kuljetus
Kolesteroli Käänteinen
kuljetus
Kolesteroli Koostumus: TG 90 % 65 % 20 % 5 % 5 % kolesteroli 5 % 15 % 25 % 50 % 20 % fosfolipidit 4 % 10 % 35 % 25 % 25 % proteiini 1 % 10 % 20 % 20 % 50 % apoproteiinit A B-48, C, E B-100, C, E B-100, E B-100 A, C, E Taulukko 1.9. Lipoproteiinien ominaisuudet
1.5. Lipidit ja lipoproteiinit -f-143
kapillaarien endoteelissä. Lipoproteiinilipaasi hydrolysoi kylomikronitriglyseridejä muodostaen vapaita rasvahappoja. LP:n hydrolyysin aikana hiukkaset menettävät noin 96 % massastaan pääasiassa TG:n sekä apoLP A:n ja C:n vuoksi. Tämän seurauksena LP-partikkeli muuttuu pienemmäksi, kolesterolilla rikastetuksi CM-jäännökseksi, jossa apoB ja apoE toimivat pääapoLP:nä. Muodostuneilla HM:n jäännöskomponenteilla on hydratoitu VLDL- ja LDL-tiheys, ja normaalisti hepatosyytit eliminoivat ne veren seerumista spesifisten reseptorien (apoE-reseptorien) kautta. Siksi terveillä yksilöillä LP:n välimuotoilla on lyhyt elinikä, ja fysiologisissa olosuhteissa niitä löytyy veren seerumista pieninä pitoisuuksina. Kuitenkin joissakin HLP-muodoissa LPPP:tä kertyy veren seerumiin. Näiden metabolisten muutosten seurauksena ohimenevä HLP, joka tapahtuu muutaman tunnin sisällä aterian jälkeen, eliminoituu, minkä jälkeen eksogeeniset lipidit hyödynnetään maksassa. Maksaan toimitetut lipidit vastaavat rasvahappokoostumukseltaan eksogeenisiä lipidejä. Maksan verenkiertoon erittämillä LP-hiukkasilla on ihmiskeholle ominainen rasvahappokoostumus.
Maksassa muodostuu VLDL:ää, jonka maksasolut erittävät verenkiertoon ja kuljettavat endogeenisiä triglyseridejä. Syntyvä VLDL sisältää vain apoB-100:aa. Verenkierrossa VLDL sisältää myös apoLP:tä HDL:stä - apoC-P ja apoE. Aineenvaihduntatutkimukset ovat osoittaneet, että alun perin VLDL-fraktiossa oleva radioaktiivisuus siirtyy nopeasti LDL-partikkeleihin, joiden LDL-tiheys on hydratoitu. Terveillä ihmisillä lähes kaikki LDL muodostuu verisuonikerroksessa VLDL:stä. ApoB:tä sisältävien TH-rikkaiden LP:iden aineenvaihdunnan aikana, johtuen TH-rikkaiden LP:iden hydrolyysistä, joiden tiheys on pienempi ja suuret koot muunnetaan tiheämmäksi ja pienemmäksi LDL:ksi ja sitten LDL:ksi. Jotkut VLDL:n ja VLDL:n jäännöskomponenteista poistuvat verisuonisänky vuorovaikutuksen kautta spesifisten apoB/E-reseptorien kanssa endoteelisolujen pinnalla. LPPP:n metaboliseen konversioon LDL:ksi osallistuu hepariinista riippuvaisen lipoproteiinilipaasin lisäksi toinen lipolyyttinen entsyymi, maksan triglyseridilipaasi. Tämä entsyymi pystyy toimimaan paitsi TG-hydrolaasina myös fosfolipaasina.
Ihmisen LDL sisältää suurin osa verenkierrossa olevaa kolesterolia ja kuljettaa se perifeerisiin kudoksiin kalvon muodostusta ja steroidogeneesiprosesseja varten. LDL on vuorovaikutuksessa maksan, lisämunuaisten ja perifeeristen kudosten solujen plasmakalvolla olevien reseptorien kanssa, mukaan lukien SMC:t ja fibroblastit. Vuorovaikutuksen jälkeen reseptorin kanssa LDL käy läpi endosytoosin ja LDL-komponentit kataboloituvat lysosomeissa. Näiden prosessien seurauksena muodostuu erillisiä lipidien luokkia; apoproteiinit hajoavat aminohapoiksi.
Lp(a) - samanlainen kuin LDL, rikastettu kolesterolilla ja proteiinoilla, sisältää 2 apo(a)-molekyyliä yhden apoB-molekyylin lisäksi. Lp(a):n kohonnut taso liittyy sepelvaltimotaudin varhaiseen kehittymiseen: 50 %:lla sepelvaltimotautipotilaista Lp(a)-taso oli yli 40 mg/l verrattuna 17 %:iin kontrolliryhmässä. Lp(a)-pitoisuuden nousua veressä pidetään itsenäisenä ateroskleroosin riskitekijänä.
HDL:ää muodostuu useilla tavoilla, mukaan lukien syntymässä olevan HDL:n synteesi ja eritys maksassa ja suolistossa, TG-rikkaiden lipoproteiinien lipolyysissä tai vasta muodostuneiden apoproteiinien vuorovaikutuksen seurauksena solukalvojen kanssa. Syntyvä HDL ovat kaksikerroksisia levyjä, jotka koostuvat apoLP:stä ja fosfolipideistä. Vapaa kolesteroli diffundoituu HDL:ksi endoteelisoluista, erytrosyyteistä ja muista soluista. Lisäksi VLDL:n tai HM:n lipolyysin aikana pintalipidit (fosfolipidit ja kolesteroli) ja proteiinit (apoA-1, apoA-P, ryhmän C apoproteiinit) siirtyvät HDL-fraktioon. Nämä komponentit voivat muodostaa nousevia kiekkomaisia HDL-partikkeleita tai sisällyttää jo olemassa oleviin HDL-partikkeleihin. Diskoidinen syntymässä oleva HDL veriplasmassa on vuorovaikutuksessa LCAT-entsyymin kanssa, mikä johtaa kolesteroliestereiden muodostumiseen, jotka siirtyvät nopeasti partikkelin ytimeen; muodostuu pallomaisia (kypsiä) HDL-HDL3-hiukkasia.
Ihmisillä suurin osa HDL:ssä muodostuneista kolesteroliestereistä siirtyy suurempiin TG-rikkaisiin lipoproteiineihin. proteiini,
kolesteroliestereitä kantava edistää kolesteroliesterien vaihtoa HDL:stä TG:ksi apoB:tä sisältävästä LP:stä, mikä johtaa kolesteroliesteripitoisuuden laskuun ja TG-pitoisuuden nousuun HDL:ssä. Lipolyysin ja lipidien kuljetuksen yhteisvaikutus johtaa HDL-partikkelien rikastumiseen ylimääräisillä lipideillä ja apoproteiineilla, mikä johtaa HDL-partikkelien koon kasvuun ja tiheyden vähenemiseen, minkä seurauksena HDL3-partikkelit muuttuvat HDLg:ksi. altistetaan sitten maksan triglyseridilipaasille, entsyymille, jota löytyy pääasiassa endoteelisoluista. Maksan triglyseridilipaasilla on sekä triglyseridihydrolaasi- että fosfolipaasiaktiivisuutta, mikä johtaa TG- ja fosfolipidipitoisuuden vähenemiseen HDL:ssä ja hiukkaskoon pienenemiseen.
Siten veriplasman LP:t, jotka on perinteisesti jaettu luokkiin fysikaalisilla, kemiallisilla ja immunokemiallisilla menetelmillä, muodostavat metabolisesti yhden järjestelmän.
Veriseerumin LP-luokkien pitoisuus voidaan mitata kvantitatiivisesti. Tällaiset mittaukset suoritetaan analyyttisen ultrasentrifugoinnin menetelmällä, joka vaatii kehittyneitä analyyttisiä laitteita. On myös mahdollista laskea LP:n pitoisuus kunkin komponentin analyysin perusteella. Tämä lähestymistapa edellyttää kunkin lääkeluokan kvantitatiivista eristämistä ja puhdistamista preparatiivisella ultrasentrifugoinnilla. Veriplasman lipoproteiinien tasoa kliinisessä biokemiassa arvioidaan yleensä niiden kolesterolipitoisuuden perusteella. TG-pitoisuutta yksittäisissä lääkeluokissa ei yleensä tutkita, koska se on alttiina merkittävämmille vaihteluille kuin kolesterolitaso. On syytä korostaa, että suurin osa epidemiologisista tiedoista LP:n ja sydän- ja verisuonitautien kehittymisen välisestä suhteesta perustuu yksittäisten LP-luokkien kolesterolipitoisuuden mittauksiin.
Suhde kokonaiskolesteroli LP:n pääluokkien veriplasma ja kolesteroli voidaan ilmaista seuraavalla kaavalla:
veren kolesteroli = VLDL-kolesteroli +
+ LDL-kolesteroli (- HDL-kolesteroli.
LP:n kolesteroliluokkien mittaamiseksi määritetään kokonaiskolesteroli ja seerumin TG sekä HDL-kolesterolin pitoisuus supernatantissa apoB:tä (VLDL ja LDL) sisältävän LP:n saostamisen jälkeen. keskittyminen LDL kolesteroli lasketaan Friedwaldin kaavalla:
LDL-kolesteroli = kokonaiskolesteroli
- HDL-kolesteroli - VLDL-kolesteroli.
VLDL-kolesterolin pitoisuuden likimääräiseen arviointiin käytetään arvoa TG / 5, jos kolesterolin ja TG:n pitoisuudet ilmaistaan milligrammoina / dl, tai TG / 2,2, jos kolesterolin ja TG:n pitoisuudet ilmaistaan yksikössä mmol / l. . Tämän kaavan käyttäminen yli 400 mg/dl TG:tä johtaa VLDL-kolesterolin yliarviointiin ja LDL-kolesterolin aliarvioimiseen. LP:n jakautumisen arvioimiseksi potilailla, joilla on erittäin korkea triglyseriditaso ja huomattava määrä CM:a, on alustava ultrasentrifugointi tarpeen CM:n ja VLDL:n erottamiseksi. Kun VLDL-fraktio on erotettu ja LDL saostettu supernatantissa, HDL-kolesterolin pitoisuus voidaan määrittää.
Luotettava menetelmä veriseerumin yksittäisten LP-luokkien pitoisuuden arvioimiseksi on EF-menetelmä jollakin tukiväliaineella: agaroosigeelillä, polyakryyliamidigeelillä, selluloosa-asetaatilla, paperilla. Näiden menetelmien avulla voit saada vain prosenttiosuuden yksittäisistä lääkeluokista, mukaan lukien XM, | 3-, pre-f - ja a-LP. EF on HLP-fenotyypityksen perusta Fredricksonin ehdottaman luokituksen mukaan (taulukko 1.10). Lopullinen päätös HLP-fenotyypistä tehdään LP EF -tietojen mukaan ottaen huomioon veren kolesteroli- ja triglyseridipitoisuudet sekä LDL-kolesteroli.
Lipoproteiinien määrityksen kliininen merkitys veressä
Lukuisat kliiniset ja epidemiologiset tutkimukset ovat osoittaneet, että veren kolesterolipitoisuuden nousu on yksi tärkeimmistä ateroskleroosin riskitekijöistä. Kerran-
Taulukko 1.10. WHO:n hyperlipoproteinemian luokitus Tyyppi HM LDL LDL-kolesteroli TG Luonne
rikkomukset I t N N N TT T hm Pa - N TT TT N t lpnp Pi - t t t T lpnp ja vpnp III - Kelluvat r-LP t t t t OKH ja LPPP IV - t N N (T) t T lponp V t 1 N N (T) tt T xm ja lponp Huom. | - lisääntyä; OKH - HM:n jäännöskomponentit.
HLP:n kehittyminen voi johtua geneettisistä poikkeavuuksista ja ympäristötekijöistä (primaarinen HLP), samoin kuin sairauksista, kuten diabetes melliuksesta, maksan, munuaisten, hormonaaliset häiriöt(toissijainen SDP). Primaarisen HLP:n muodostumisessa päärooli on perinnöllinen taipumus. Amerikan valkoihoisessa väestössä 63 % kolesterolitasojen vaihtelusta johtuu geneettisestä vaihtelusta. Venäjän yksi- ja kaksitsygoottisia kaksosia koskevan tutkimuksen mukaan kokonaiskolesterolin vaihtelu on 82 %, mikä johtuu geneettisistä tekijöistä.
Tällä hetkellä on tutkittu monia LP-aineenvaihdunnan perinnöllisiä poikkeavuuksia, mutta vain joidenkin kohdalla tunnetaan tarkkoja biokemiallisia vikoja, jotka mahdollistavat taudin diagnosoinnin. Näitä HLP:n muotoja ovat familiaalinen dysbetalipoproteinemia (HLP tyyppi III) ja familiaalinen hyperkylomikronemia (HLP tyyppi I).
PERHEHYPERKOLESTEROLEMIA
Primaarista hyperkolesterolemiaa sairastavien potilaiden lipidiaineenvaihdunnan häiriöt familiaalisessa hyperkolesterolemiassa ovat tutkituimpia. Tämä on perinnöllinen monogeeninen sairaus, jossa korkeatasoinen seerumi ja LDL-kolesteroli ja varhainen kehitys ateroskleroosi ja iskeeminen sydänsairaus.
Perinnöllinen lonkka familiaalisessa hyperkolesterolemiassa on autosomaalinen dominantti. Homotsygooteilla tauti on vakavampi kuin heterotsygooteilla. 60 %:lla homotsygooteista IHD kehittyy ennen 10 vuoden ikää. Heterotsygoottien seerumin kolesterolitaso vaihtelee välillä 250 - 550 mg/dl, homotsygooteilla havaittiin nousu jopa 800 mg/dl. Jänteen ksantoomia pidetään patognomonisena potilailla, joilla on familiaalinen hyperkolesterolemia. Familiaalisen hyperkolesterolemian esiintyvyys Euroopan ja Amerikan populaatioissa on 1:1 000 000 homotsygootilla ja 1:500 heterotsygootilla, vaikka on populaatioita, joissa tauti esiintyy enemmän - 1: 100 (Kanadan ranskalaiset, suomalaiset, valkoihoiset Etelä-Afrikassa ).
Brown ja Goldstein kuvasivat molekyylivirheen, joka määrää familiaalisen hyperkolesterolemian kehittymisen. Hyperkolesterolemian syy on LDL-reseptorin vika, joka vähentää LDL:n imeytymistä jyrkästi, mikä johtaa LDL-hiukkasten kertymiseen ja vastaavasti niiden pitoisuuden lisääntymiseen veressä. LDL-reseptoriaktiivisuuden vähenemisen aste familiaalista hyperkolesterolemiaa sairastavilla potilailla korreloi LDL-kolesterolin tason kanssa, mutta ei sairauden kliinisten oireiden kanssa. varhaiset ilmentymät iskeeminen sydänsairaus, jänneksantoomien esiintyminen). LDL-reseptorin geneettisiä vikoja on tunnistettu neljää tyyppiä:
reseptoriproteiinin täydellinen puuttuminen;
reseptoriproteiinin heikentynyt kuljetus solun pinnalle;
reseptorivika, joka estää LDL:n sitoutumisen;
vika reseptorissa, joka estää sen internalisoitumisen LDL:ään sitoutumisen jälkeen. Tämän proteiinin mutaatioita on tähän mennessä tunnistettu yli 150.
Huolimatta perustamisesta geneettinen vika, joka määrittää kehityksen familiaalinen hyperkolesterolemia, ominaisuus kliiniset ilmentymät sairauksien ja lipidiaineenvaihdunnan häiriöiden vuoksi familiaalisen hyperkolesterolemian diagnosointikriteereitä ei ole lopullisesti määritetty. Valitettavasti LDL-reseptoriaktiivisuuden määrittäminen familiaalisen hyperkolesterolemian diagnosoimiseksi ei ole löytänyt laajaa levinneisyyttä. Uskotaan, että DNA-analyysin käyttö familiaalisen hyperkolesterolemian diagnosoimiseksi on epäkäytännöllistä, koska suuri numero mutaatioita. Kolesterolin nousu - sumea diagnostinen kriteeri familiaalinen hyperkolesterolemia, koska potilaiden kuvataan heikentyneen apoB-reseptorin aktiivisuutta ja normaaleja kolesterolitasoja.
LDL-partikkelien reseptoriin sitoutumisen väheneminen voi johtua paitsi geneettisistä puutteista, jotka aiheuttavat LDL-reseptorin puuttumisen tai sen toimintahäiriön, vaan myös ligandin, apoB-100:n, perinnöllisistä muutoksista. Hyperkolesterolemiapotilaiden DNA-analyysi paljasti mutaation apoB-100:n synteesiä koodaavassa geenissä, jonka seurauksena arginiini asemassa 3500 korvattiin glutamiinilla. Tätä patologiaa kutsutaan "perinnöllisiksi apoB-100-virheiksi". Tämän puutteen esiintyvyys väestössä on verrattavissa familiaaliseen hyperkolesterolemiaan (1:500), muiden tietojen mukaan se on paljon pienempi (1:1300).
PERHEYHDISTETTY HYPERLIPIDEMIA Termiä "perheen yhdistetty hyperlipidemia" (FCH) ehdottivat ensimmäisenä Goldstein et ai. vuonna 1973 kuvaamaan perinnöllistä rasva-aineenvaihdunnan häiriötä, jossa tutkittavalla ja hänen 1. sukulaisuusasteen sukulaisilla on erilaisia tyyppejä HLP (Na, Hn, IV). Rasva-aineenvaihduntahäiriöt ilmaantuvat yleensä 20 vuoden iän jälkeen, mutta ne voidaan havaita jopa vanhempana. varhainen ikä. SHF:n esiintymistiheys väestössä on eri tutkijoiden mukaan 0,5-2 %, sydäninfarktipotilailla - 5 % ja alle 60-vuotiailla, joilla on angiografisesti dokumentoitu sepelvaltimotauti - 15-20 %. Sukutaulujen tutkimus osoitti, että SKGL - perinnöllinen sairaus joilla on autosomaalisesti hallitseva perintö. Lukuisista tutkimuksista huolimatta SKHF:n biokemiallista merkkiainetta ei ole tunnistettu; tarkkaa SGL:n muodostumiseen johtavaa molekyylivirhettä ei vielä tunneta.
POLYGEENINEN HYPERKOLESTEROLEMIA Perinnöllisistä rasva-aineenvaihdunnan häiriöistä polygeeninen hyperkolesterolemia on yleisin. Tässä taudissa kolesterolitasojen jakautuminen jäsenten kesken
perheet siirtyivät enemmän korkeat arvot kuin väestön keskiarvo. Lisäksi jakautuminen on unimodaalinen, mikä osoittaa monogeenisen perinnön puuttumisen. Uskotaan, että polygeenisen hyperkolesterolemian esiintyminen johtuu useiden geenien kokonaisvaikutuksesta, kun taas polygeenisen hyperkolesterolemian ilmeneminen johtuu suurelta osin ympäristötekijöistä, erityisesti ravinnon luonteesta. Termiä "polygeeninen hyperkolesterolemia" käytetään karakterisoimaan potilaita, joilla on perinnöllinen hyperkolesterolemia, jolla on tunnistamaton geneettinen vika ja joilla ei ole merkkejä monogeenisestä periytymisestä.
Koska hyperkolesterolemian perinnöllinen luonne on polygeeninen, sairauden määräävää geneettistä vikaa ja sen biokemiallista merkkiä (tai markkereita) ei tunneta. Polygeenisen hyperkolesterolemian esiintyvyys väestössä ja sepelvaltimotautipotilailla riippuu normaalina otetuista kolesterolitasoista: normin aleneessa polygeenisestä hyperkolesterolemiasta kärsivien potilaiden osuus luonnollisesti kasvaa.
PERHEHYPERTRIGLYSERIDEMIA
Perinnöllinen hypertriglyseridemia on perinnöllinen lipidien aineenvaihdunnan häiriö, jossa koettimessa ja hänen sukulaisissaan havaitaan kohtalainen tai merkittävä TG-tason nousu normaalilla LDL-kolesterolipitoisuudella - HLP tyyppi IV tai V. Sairaus ilmenee yleensä 30 vuoden kuluttua. Näillä potilailla HDL-kolesterolitaso laskee usein, mutta ei aina. Perinnön tyyppi on autosomaalinen dominantti. Familiaalista hypertriglyseridemiaa esiintyy väestössä 1 %:n esiintymistiheydellä ja alle 60-vuotiailla sepelvaltimotautipotilailla 5-8 %:n esiintymistiheydellä. Perinnöllisen hypertriglyseridemian kehittymisen aiheuttavaa geneettistä vikaa ja tämän taudin biokemiallista merkkiä ei tällä hetkellä tunneta.
Hyperlipoproteinemioiden diagnostiset kriteerit
GLP:n vahvistamiseen tarvitaan selkeät biokemialliset kriteerit. Tähän asiaan on tällä hetkellä kaksi lähestymistapaa. Epidemiologisten tutkimusten tulosten perusteella vakiintui useiden vuosien ajan normaalit veren seerumin kolesteroli- ja TG-tasot sekä LDL- ja HDL-kolesteroli. Kullekin populaatiolle määritettiin omat lipidimetabolian normin kriteerit riippuen 5-10 prosentista Gaussin jakauman vähimmäis- ja maksimiarvoista. Tässä tapauksessa hyperlipidemiaksi katsottiin sellainen kolesterolin ja TG:n pitoisuus, joka ylitti 90 tai 95 % Gaussin käyrän tasosta (sukupuolen ja iän mukaan). Juuri nämä kriteerit normin arvoille muodostavat perustan Fredricksonin et al. ja joidenkin WHO:n hyväksymien lisäysten jälkeen. Myöhemmin ottaen huomioon kertyneet tiedot suhteesta edistynyt taso kolesteroli ja sepelvaltimotautiriski, kansallisen asiantuntijaryhmät koulutusohjelma Kolesterolille Yhdysvalloissa ja European Society for the Study of Atherosclerosis -järjestössä on ehdotettu erilaista HLP-luokitusta. Sepelvaltimotaudin riskin mukaan yli 20-vuotiaille miehille ja naisille ehdotetaan allokoitavaksi haluttu kolesterolitaso veressä 6,2 tai > 6,5 mmol/l. Näiden kriteerien perusteella ehdotetaan erottavan keskivaikea hyperkolesterolemia (6,2-7,5 tai 6,5-7,8 mmol/l) ja vaikea hyperkolesterolemia (> 7,5 tai > 7,8 mmol/l).
Vastaavasti myös LDL-kolesterolin kriteerejä muutettiin, kun taas TG- ja HDL-kolesterolin normaalitaso jätettiin ennalleen. Vaikka kohtalainen hyperkolesterolemia vastaa 75-95 % Gaussin jakaumaa amerikkalaisessa väestössä, näitä kriteerejä käytetään HLP-tyypitykseen Yhdysvalloissa ja Venäjällä. Normin alempien arvojen valinta on epäilemättä perusteltua sepelvaltimotaudin primaarisen ja sekundaarisen ehkäisyn kannalta. Lisäksi yhtenäisten diagnoosikriteerien käyttö mahdollistaa HLP:n esiintyvyyden vertaamisen populaatioissa, joilla on erilaiset keskimääräiset kolesterolitasot. Toisaalta 95 %:lla epidemiologisten kriteerien mukaan määritellyistä HLP-potilaista on perinnöllinen HLP. Näin ollen, koska lasku normaalit arvot Niiden ihmisten osuus, joiden SDP johtuu vain ympäristötekijöistä, kasvaa. Tässä suhteessa, kun etsitään potilaita, joilla on vakavia perinnöllisiä hyperkolesterolemian muotoja
soveltaa edelleen epidemiologisesti vahvistettua 90-95 % kolesterolitasoa sukupuolen ja iän mukaan
kärsivällinen.
Hypolipoproteinemia
Hypolipoproteinemiat johtuvat joistakin vioista, jotka säätelevät entsyymien lipidiaineenvaihduntaa tai mutaatioita apoB-geenissä.
Abetalipoproteinemia ja hypobetalipoproteinemia ovat perinnöllisiä sairauksia, jotka johtuvat mutaatioista apoLP B -geenissä, joka on XM:n ja VLDL:n tärkein apoLP. Näihin sairauksiin ei ole kehitetty erityistä hoitoa.
Abetalipoproteinemia: veressä ei ole p-lipoproteiineja, HM, LP, joiden tiheys on alle 1,063 (LDL ja VLDL), punasoluissa on useita piikkimaisia kasvaimia (akantosyytit), kehittyy E- ja A-vitamiinin puutos (seuraus: LDL:ää kuljettavien rasvaliukoisten vitamiinien puute). Suoliston imeytymishäiriöt ovat yleisiä, samoin kuin koordinaatiohäiriöt (johtuen aksonien demyelinaation), ataksia, nystagmus, retinitis pigmentosa ja henkinen jälkeenjääneisyys. Steatorrhea johtuu apoB:n puutteesta, mikä määrää HM:n muodostumisen suolistosoluissa. Ohutsuolen biopsia paljastaa rasvasulkeumia epiteelisoluissa.
Hypobetalipoproteinemiaan liittyy p-lipoproteiinien pitoisuuden lasku, ja se on usein oireeton. HDL-pitoisuus on joko normaali tai kohonnut, triglyseridit 70-120 mg%, LDL 20-70 mg%. Rasvojen imeytyminen ei yleensä häiriinny.
triglyseridit
Triglyseridit (TG; triasyyliglyserolit) ovat kolmiarvoisen alkoholin glyserolin ja pitkäketjuisten rasvahappojen estereitä, joista ihmiskehossa hallitsevat steariini-, palmitiini-, palmitooleiini-, öljy- ja linolihapot.Monityydyttymättömät linoleeni- ja arakidonihapot ovat vähemmän yleisiä. Ihmisen kudosten solut eivät syntetisoi linolihappoa, joten sitä kutsutaan välttämättömiksi hapoiksi. Rasvahappojen jakautuminen TG-molekyylissä riippuu ketjun pituudesta ja tyydyttymättömyysasteesta. Happo, jolla on pisin ketju, on yleensä keskiasennossa. suurin määrä kaksoissidokset, ääriasennot ovat yleensä tyydyttyneiden hapojen miehittämiä.
Rasvahapot tulevat kehoon ruuan mukana triasyyliglyserolien muodossa, jotka ovat ohutsuoli hydrolysoituu lipaasin vaikutuksesta. Tuloksena olevat glyseroli ja vapaat rasvahapot imeytyvät epiteelisoluihin, joissa tapahtuu TG:n uudelleensynteesi. TG:n muodostuminen tapahtuu maksassa; rasvahapot tulevat maksaan rasvakudoksesta tai syntetisoituvat hepatosyyteissä. Triglyseridien rasvahappokoostumus kehossa riippuu enemmän kuin fosfolipidien rasvahappokoostumus ravinnon rasvojen koostumuksesta. Pitkäketjuiset rasvahapot, jotka ovat osa TH:ta, ovat optimaalinen lähde makroergisille yhdisteille, joita muodostuu rasvahappojen p-hapetuksen aikana mitokondrioissa. Suurin osa elimistä toteuttaa juuri TG:n kattamaan energiantarpeen. Poikkeuksena ovat aivot; sen energiansaanti johtuu glukoosiaineenvaihdunnasta (aerobinen glykolyysi).
Veriplasmassa TG, kuten muut lipidit (kolesteroli ja sen esterit, fosfolipidit), kuljetetaan osana makromolekyylisiä misellikomplekseja - LP. TG:t ovat läsnä kaikissa lipoproteiiniluokissa, VLDL:ssä ja HM:ssä ne muodostavat suurimman osan lipideistä. Jollain kokemuksella ulkomuoto plasman avulla voit määrittää karkeasti TG-pitoisuuden siinä. Jos veriplasma on läpinäkyvää, TG-taso siinä ei ylitä 180-200 mg%; veriplasman selvä opalenssi on ominaista hypertriglyseridemialle, jonka suuruus on 300-500 mg%, kun TG-taso ylittää 600 mg%, plasma ja veriseerumi ovat läpinäkymättömiä. HM:n esiintyminen veressä voidaan havaita "pysyvän testin" aikana - "kerman" ilmestyminen plasman pinnalle sen säilytyksen aikana 16 tunnin ajan 4 °C:n lämpötilassa. Kirkas veriseerumi ja HM:n läsnäolo osoittavat tyypin I HLP:tä, HM:n puuttuminen ja seerumin voimakas opalenssi tai maitomainen väri osoittaa tyypin IV HLP:tä; HM:n läsnäolo seeruminäytteen pinnalla, jossa on voimakas opalenssi tai maitomainen väri, viittaa siihen, että potilaalla on tyypin III tai V HLP.
TG-pitoisuuden määrittämisen kliininen merkitys
On muistettava, että HM:ää voi esiintyä terveen ihmisen veren seerumissa, joka söi ruokaa alle 12 tuntia ennen verinäytteenottoa. Koska substraatti-induktiolla on merkittävä vaikutus TG-tasoon, TG-taso veressä voi vaihdella merkittävästi päivän aikana. Hypertriglyseridemia voidaan luonnehtia fysiologiseksi tai patologiseksi. Fysiologinen hypertriglyseridemia esiintyy aterian jälkeen ja voi kestää 12-14 tuntia; sen ilmenemisaste riippuu nautitun ruoan luonteesta ja määrästä. hypertrigle iceridemia aikana N-Sh kolmannes raskaus on myös fysiologinen. Patologinen hypertriglyseridemia voidaan patogeneettisten ominaisuuksiensa mukaan jakaa primaariseen ja sekundaariseen. Primaarinen hypertriglyseridemia johtuu LP-aineenvaihdunnan geneettisistä häiriöistä tai lisääntyneestä substraatin induktiosta (ylensyömisestä). TG-aineenvaihdunnan häiriöitä, jotka ilmenevät taustalla olevan patologisen prosessin komplikaatioina, kutsutaan sekundaarisiksi hypertriglyseridemioiksi.
LP-aineenvaihdunnan perinnöllisistä vioista johtuvia hypertriglyseridemian primäärisiä muotoja on useita: familiaalinen hypertriglyseridemia, familiaalinen yhdistetty hyperlipidemia, familiaalinen dysbetalipoproteinemia (tyypin III HLP), familiaalinen hyperkylomikronemia (tyypin I HLP). ApoB:n synteesin tai erityksen geneettisistä muutoksista johtuva hypotriglyseridemia voidaan myös katsoa TG-aineenvaihduntahäiriöiden primäärimuodoiksi. Näissä sairauksissa (perinnöllinen abetalipoproteinemia tai homotsygoottinen hypobetalipoproteinemia) triglyseridien pitoisuus voidaan vähentää 19-20 mg:aan.
Sekundaarisen hypertriglyseridemian kehittyminen havaittiin diabetes mellituksessa, kilpirauhasen vajaatoiminnassa, nefroottisessa oireyhtymässä, oraalisissa ehkäisyvalmisteissa ja glukokortikoidihoidossa. Yleensä, patogeneettinen hoito suunnattu pääosaan patologinen prosessi johon liittyy TG-tason lasku.
Glykemiatason korjaaminen insuliinilla tai oraalisilla hypoglykeemisillä lääkkeillä auttaa normalisoimaan veren triglyseridien pitoisuutta. Nefroottisen oireyhtymän helpotessa myös TG-taso veressä laskee, mutta joskus pysyy koholla pitkään. Hormonaalisten ehkäisyvalmisteiden, glukokortikoidien ja useiden muiden lääkkeiden (β-salpaajien) lopettaminen edistää myös TG-tasojen normalisoitumista.
Hypertriglyseridemiaa on havaittu maksan rasvainfiltraatiolla. Tämän taudin patogeneesi perustuu toisaalta vapaiden rasvahappojen lisääntyneeseen saantiin maksaan (tehostunut lipolyysi) tai niiden lisääntyneeseen synteesiin (uudelleensynteesi) ja toisaalta maksan VLDL-erityksen häiriintymiseen. . Monet myrkylliset yhdisteet, alkoholi, farmakologiset valmisteet myötävaikuttavat apoLP:n, erityisesti apoB:n, synteesin häiriintymiseen, jonka puuttuessa tai puutteessa VLDL:n muodostumista ei tapahdu. Näissä olosuhteissa verestä tuleva tai äskettäin syntetisoitu TG päätyy maksaan muodostaen "sian maksan" rakenteen, mikä aiheuttaa sen rasvan tunkeutumisen ja kirroosin.
Hypertriglyseridemiaa havaitaan yleisesti potilailla, joilla on akuutti haimatulehdus. Triglyseridien tason nousu ei kuitenkaan ole tyypillistä akuuteille haimavaurioille, päinvastoin, vakava hypertriglyseridemia (> 1000 mg%), sekä primaarinen että sekundaarinen, edistää haimasairauksien kehittymistä ja on usein komplisoitunut haimatulehduksella. Haimatulehdusta pidetään yhtenä perinteisten hypertriglyseridemian muotojen kliinisistä ilmenemismuodoista. Haimatulehduksen kehittyminen havaitaan usein potilailla, joilla on diabetes mellitus, alkoholismi, naisilla, jotka käyttävät hormonaalisia ehkäisyvalmisteita.
Tiedot hypertriglyseridemian ja sepelvaltimotautien välisestä suhteesta ovat ristiriitaisia, vaikka epidemiologiset tutkimukset monissa populaatioissa ovat osoittaneet TG:n riippumattomuuden sepelvaltimotaudin riskitekijänä. TG:n riippumattomuuden arviointi CHD:n riskitekijänä on äärimmäisen vaikeaa, koska TG:n ja HDL-kolesterolin tason välillä on negatiivinen suhde, joka on itsenäinen negatiivinen sepelvaltimotautiriskitekijä. Kuitenkin, jos triglyseridien pitoisuuden nousu ei ole itsenäinen sepelvaltimotaudin riskitekijä, triglyseridien ja HDL:n metabolian läheinen yhteys ei anna aihetta kiistää hypertriglyseridemian merkitystä sepelvaltimotaudin synnyssä. Biokemiallinen perusta tämä voi olla LPPP:n kertyminen vereen, jolla on selvä aterogeenisuus.
Hypertriglyseridemian merkitys perifeeristen ja aivoverisuonten patologian muodostumisessa, toisin kuin sepelvaltimotaudissa, on selvempi. Japanilaisten asiantuntijoiden tutkimukset ovat osoittaneet, että tässä väestössä, jossa veren kolesterolitaso on alhainen ja sydäninfarktin ilmaantuvuus, hypertriglyseridemia on riskitekijä perifeeristen valtimoiden patologialle. Samanlaisia tietoja saatiin muista populaatioista.
Veriseerumin TG-pitoisuuden tutkimuksella on paljon yhteistä kolesterolin määrittämisen kanssa. Sekä kolesteroli että TG ovat LP:n rakenneosia, jotka on hajotettava, jotta lipidejä saadaan saataville kemiallisiin tai entsymaattisiin reaktioihin. Molemmat yhdisteet ovat hydrofobisia, niillä on alhainen liukoisuus vesiliuokset. Veriseerumin TG-pitoisuuden määrittämisessä on kuitenkin merkittäviä eroja: TG-pitoisuuden arvioimiseksi määritetään TG-hydrolyysin jälkeen vapautunut glyseroli.
Menetelmät veren TG-pitoisuuden määrittämiseksi
Veriseerumin TG-pitoisuuden määrittämiseen on kaksi tapaa - kemiallinen ja entsymaattinen; jokainen niistä sisältää lukuisia metodologisia tekniikoita. Tällä hetkellä TG:n määritys on mahdollista myös "kuivakemian" menetelmällä.
Kemialliset menetelmät. TG:n määrittämiseen ei voida hyväksyä suoria kemiallisia menetelmiä (ilman alustavaa uuttamista orgaanisella liuottimella), koska veren seerumissa on monia yhdisteitä, jotka voivat myös muuttua glyseroliksi kemiallisen hydrolyysin (rasvahappojen saippuoitumisen) aikana, esim. , fosfolipidit ja glukoosi. Tässä suhteessa sisään kemiallisia menetelmiä TG:n määritys ensimmäinen vaihe on TG:n uuttaminen ja häiritsevien yhdisteiden poistaminen. Uuttamiseen käytetään orgaanisia liuottimia: metanolia, etanolia, isopropanolia ja kloroformia. Liuottimet denaturoivat LP:tä ja edistävät TG:n hajoamista. Häiritsevät yhdisteet poistetaan uuttamalla orgaanisilla liuottimilla (heksaani, nonaani) tai käyttämällä adsorbentteja (zeoliitti, piihappo, floritsiili).
TG:n kemiallisen määrityksen toinen vaihe - TG:n hydrolyysi, jossa muodostuu glyserolia ja vapaita rasvahappoja - suoritetaan yleensä reaktiolla kaliumhydroksidin etanoliliuoksen kanssa korotetussa lämpötilassa (saippuoituminen).
Kun glyseroli on hapetettu formaldehydiksi, se määritetään jollakin seuraavista reaktioista:
formaldehydin reaktio kromotrooppisten ja rikkihappojen seoksen kanssa (mittaus 570 nm:ssä);
reaktio fenyylihydratsiinin, rautasyanidin ja suolahapon seoksen kanssa (mittaus 540 nm:ssä);
reaktio 3-metyyli-2-bentsotiatsoliinin ja rautakloridin seoksen kanssa (mittaus aallonpituudella 620 nm);
reaktio ammoniumasetaatin ja asetyyliasetonin kanssa.
Reaktiotuote voidaan mitata kolorimetrisesti klo
412 nm tai fluorometrinen. Fluorometrinen menetelmä on yleisempi, se on sovitettu puoliautomaattisiin analysaattoreihin.
entsymaattiset menetelmät. Entsymaattisilla menetelmillä TG:n määrittämiseksi, LP-kompleksien tuhoamiseksi, TG:n hydrolyysi suoritetaan pesuaineiden, lipaasin ja proteaasin läsnä ollessa. TG:n entsymaattisen hydrolyysin olosuhteissa glyseroli ei vapaudu fosfolipideistä ja glukoosista, joten määrityksen spesifisyys kasvaa.
TH:n hydrolyysin aikana muodostuneen glyserolin määrittämiseen käytetään monia menetelmiä, joissa kussakin tapauksessa käytetään useita kytkettyjä entsymaattisia reaktioita. Entsymaattiset menetelmät mahdollistavat TG:n määrittämisen NADH:n pitoisuuden pienenemisen tai lisäyksen avulla aallonpituudella 340 nm. Myös kolorimetrisiä menetelmiä on ehdotettu: tetratsoliumnitrosiinin suolojen pelkistys NADH:lla ja muodostuneen formatsaanin mittaus (aallonpituus 505 nm) tai 4-aminofenatsonin hapetus peroksidaasin läsnä ollessa, jolloin muodostuu kromogeeni (aallonpituus 510 nm).
Entsymaattisen menetelmän avulla voidaan välttää orgaanisten liuottimien käyttö, uutteiden puhdistaminen häiritsevien yhdisteiden poistamiseksi, väkevän kaliumhydroksidin käyttö ja hydrolyysi korkea lämpötila. Kemiallisiin menetelmiin verrattuna TG:n entsymaattisella määrityksellä on korkeampi spesifisyys ja tarkkuus, mikä on kätevää automatisoinnin kannalta.
TG:n entsymaattisen määrityksen päävaikeudet ovat LP-kompleksin epätäydellisen tuhoutumisen mahdollisuus ja epätäydellinen hydrolyysi vapaan glyserolin vapautuessa. Kokeellisesta työstä tiedetään, että tyydyttyneiden ja tyydyttymättömien rasvahappojen muodostama TG hydrolysoituu eri nopeuksilla lipaasin vaikutuksesta; lyhyt- ja pitkäketjuisten rasvahappojen suhde on myös tärkeä hydrolyysin nopeuden kannalta.
Koska veren seerumin TG-pitoisuuden määritys sekä kemiallisilla että entsymaattisilla menetelmillä perustuu glyserolin vapautumiseen, on tarpeen ottaa huomioon vapaan glyserolin pitoisuus veressä. Useimmissa tuoreissa seeruminäytteissä TG-tasoilla alle 700 mg%, vapaan glyserolin muutos ei vaikuta merkittävästi saatuihin tuloksiin. Vapaan glyserolin kertyminen veren seerumiin tapahtuu diabeteksessa, tietyntyyppisissä maksapatologioissa, hemodialyysitiloissa, akuutissa ja kroonisessa munuaisten vajaatoiminta, ottaen nitroglyseriiniä, hepariinihoitoa. Akuutit infektiot, lyhytaikaiset stressitilat, vastaanotto lääkkeet, joilla on lipolyyttinen ominaisuus, lisäävät merkittävästi vapaan glyserolin pitoisuutta veressä. TG:n spontaani hydrolyysi tapahtuu myös veriseerumissa, varsinkin kun näytteitä säilytetään huoneenlämmössä.
TG-tason määrittämiseksi tarkasti vapaan glyserolin määrä on mitattava ja tulos vähennettävä yleinen merkitys. Kun vapaan glyserolin tasoa määritetään kolorimetrisillä ja fluorometrisilla menetelmillä, se voi olla erilainen samassa veriplasmanäytteessä. Fluorometria Antaa vakaampia tuloksia, mutta vähemmän spesifisiä: munuaisten vajaatoiminnan ja aktivoidun proteolyysin olosuhteissa fluoresoivat peptidit voivat yliarvioida tulokset merkittävästi.
Tarkkojen tietojen saamiseksi TG:n määrittämisessä on käytettävä ensisijaista standardia - triasyyliglyserolien liuosta orgaanisissa liuottimissa. Trioleiinia käytetään yleensä standardina, vaikka trioleiinin ja tripalmitiinin seos (2:1 painon mukaan) on samankaltainen rasvahappojen tyydyttymättömyyden suhteen kuin ihmisen TG. Standardina isopropanolissa olevaa trioleiiniliuosta voidaan käyttää vain kemiallisiin tutkimusmenetelmiin, koska isopropanoli aktivoi epäspesifisesti TG:n määrittämiseen käytetyt entsyymit. Tältä osin määritettäessä TG:tä entsymaattisilla menetelmillä käytetään toissijaisia standardeja (kalibraattoreita) - ihmisen veriseerumia, jonka TG-pitoisuus määritetään vertailumenetelmillä käyttämällä ensisijaisia standardeja.
Verinäytteet TG:n määrittämiseksi tulee ottaa 12-14 tuntia aterian jälkeen. Veriplasmassa määritetyt TG-arvot ovat 2-4 % alhaisemmat kuin seerumissa. Tämä johtuu erytrosyyttien antikoagulantin vaikutuksesta menettämästä nesteestä johtuvasta laimenemisesta. Jotkut antikoagulantit (fluoridi, sitraatti ja oksalaatti) aiheuttavat punasolujen merkittävämpää nestehukkaa, mikä näkyy suurempana TG-arvojen laskuna (jopa 10 %). On edullista käyttää EDTA:ta (1 mg/ml kokoverta) antikoagulanttina TG:n määrittämisessä. Laimentamisen vaikutuksen vähentämiseksi on tarpeen sentrifugoida verinäytteet ja erottaa tuloksena oleva plasma 2 tunnin kuluessa veren ottamisesta.
KOLESTEROLI
Kolesteroli, 3-p-hydroksikolest-5-eeni, on kertatyydyttymätön steroli, jonka koostumus on C27H40(0H)b; Tekijä: kemiallinen rakenne se on yksiatominen sekundaarinen alkoholi (kolesteroli). Kolesterolimolekyyli perustuu srakenteeseen, kolmannessa asemassa on hydroksyyliryhmä, 5. ja 6. hiiliatomin välillä on kaksoissidos ja 8 hiiliatomin alifaattinen sivuketju. Termi "kolesteroli" määrittelee lähteen, josta se ensimmäisen kerran eristettiin (kreikan sanasta kolesteroli - sappi). Molekyylimassa kolesteroli 387 D, c puhdas muoto se on jauhetta valkoinen väri. Kolesteroli
liukenee hyvin orgaanisiin liuottimiin (erityisesti alkoholeihin, joissa on 6-7 hiiliatomia). Kolesterolin liukoisuus veteen on erittäin alhainen, 4,7 µmol/l 25 °C:ssa.
Kolesterolin kemiallinen rakenne rajoittaa sen biokemiallisten reaktioiden määrää. Kolesterolin (alkoholina) tärkein biokemiallinen muunnos on esterisidoksen muodostuminen happojen, erityisesti vapaiden rasvahappojen kanssa, kolesteroliestereiden muodostuessa. 80 % kehon kolesterolista on vapaata kolesterolia, melkein kaikki se on osa biologisia kalvoja. Samanaikaisesti 2/3 veren seerumin kolesterolista on rasvahappojen esterien muodossa.
Kolesteroli on osa kaikkia eläviä soluja. Biologisissa kalvoissa kolesterolilla on rakenteellinen rooli. Sen rakenne liittyy erottamattomasti sen toimintaan, joka määrää kalvon läpäisevyyden ja mikroympäristön luomisen kalvoon upotetuille entsyymeille. tärkeä toiminto kolesteroli - sen rooli steroidihormonien synteesin edeltäjänä.
Kaikki kehon solut syntetisoivat kolesterolia asetaatista ja kulkevat peräkkäin asetoasetaatin, metyyliglutaryyli-CoA:n ja lopuksi mevalonihapon vaiheiden läpi. Metyyliglutaryyli-CoA:n muuttuminen mevalonihapoksi hydroksimetyyliglutaryyli-CoA-(HMG-CoA)-reduktaasin vaikutuksesta avainhetki kolesterolin synteesi. Muodostunutta mevalonihappoa voidaan käyttää vain kolesterolin synteesissä, joten HMG-CoA-reduktaasin aktivoituminen johtaa aina hyperkolesterolemiaan.
Suurin osa kolesterolista syntetisoituu maksassa ja tulee ruoasta; Elimistö syntetisoi 1 g kolesterolia päivässä. Osa kolesterolista hapettuu sappihapoiksi, osa poistuu ulosteen mukana. Ruokavalion sisältämän kolesterolin ja kehossa syntetisoidun kolesterolin välillä on vastavuoroinen suhde. Kolesteroli, kuten muutkin lipidit, kuljetetaan veren seerumissa osana LP:tä.
Suurin osa seerumin kolesterolista sisältää LDL:ää; heidän pääapoLP on apoB-100. LDL on kolesterolin ja polyeenirasvahappojen pääasiallinen kuljetusmuoto
Maksan kliininen biokemia perifeerisiin kudoksiin. Kun LDL on vuorovaikutuksessa plasmakalvon apoB-reseptorien kanssa, ne sisältyvät; liposomeissa LP-partikkelin tuhoutuminen tapahtuu vapaan kolesterolin vapautuessa. Solu käyttää kolesterolia kalvojen rakentamiseen, osa siitä esteröidään. Kolesterolimolekyylit plasmakalvot Veriseerumissa ne aloittavat afferentin reitin maksaan osana HDL:ää. HDL:n osana maksaan tuleva kolesteroli käy läpi mikrosomaalisen hydroksylaation, muuttuen sappihapoiksi ja erittyy myös sappeen vapaan kolesterolin tai sen esterien muodossa.
Kolesterolitasoihin vaikuttavat ruoan ja alkoholin nauttimisen luonne, voimakas fyysinen harjoittelu, farmakologiset valmisteet, mukaan lukien hormonaaliset ehkäisyvalmisteet, steroidit, lipidejä alentavat lääkkeet. Kausi- ja päivävaihteluilla ei ole merkittävää vaikutusta seerumin kolesterolitasoihin. Kolesteroliarvojen yksittäiset vaihtelut ovat eri kirjoittajien mukaan 3-14%. Miesten ja naisten kolesterolitasojen päivittäiset vaihtelut (0,7-4,3 %) ovat merkittävästi pienemmät kuin vaihtelut
kuukauden (2,0-12,2 %) ja 1 vuoden (3,9-10,9 %).
Hyperkolesterolemian kliininen merkitys
Hyperkolesterolemia on sepelvaltimoiden ateroskleroosin dokumentoiduin riskitekijä. Tämän ovat vahvistaneet lukuisat epidemiologiset ja kliininen tutkimus jotka selvittivät hyperkolesterolemian ja sepelvaltimoiden ateroskleroosin välisen yhteyden, sepelvaltimotaudin kliinisten ilmentymien esiintymistiheyden (angina pectoris ja sydäninfarkti). klo toissijainen ehkäisy sepelvaltimon ateroskleroosissa lipidejä alentavan hoidon aikana, regressio osoitettiin kliininen kuva IHD ja kardioskleroosi sekä seerumin kolesterolitason normalisoituminen. Sepelvaltimon ateroskleroosin riskitekijöiden yksityiskohtaisempaa karakterisointia varten tutkitaan yksittäisten LP-luokkien kolesterolipitoisuutta; Suurin levinneisyys on saanut LDL- ja HDL-kolesterolin tutkimus, jotka ovat merkittäviä riskitekijöitä ja riskitekijöitä sepelvaltimon ateroskleroosille.
Kolesterolitutkimus ei sisällä diagnostista tietoa tietystä sairaudesta, vaan se kuvaa lipidien ja lipidiaineenvaihdunnan patologiaa. Kolesterolitason määrittäminen on yhteiskunnallisesti tärkeää, sillä väestön kohonnut kolesterolitaso edellyttää organisatoristen toimenpiteiden toteuttamista ensisijainen ehkäisy sepelvaltimon ateroskleroosi. Suurin määrä hyperkolesterolemiaa havaitaan LP-aineenvaihdunnan geneettisissä häiriöissä: familiaalinen homo- ja heterotsygoottinen hyperkolesterolemia, familiaalinen yhdistetty hyperlipidemia, polygeeninen hyperkolesterolemia.
Numeron kanssa patologiset tilat sekundaarinen hyperkolesterolemia kehittyy. Näitä prosesseja ovat kilpirauhasen vajaatoiminta, nefroottinen oireyhtymä, diabetes mellitus jne. Hypokolesterolemiaa esiintyy kilpirauhasen liikatoiminnan yhteydessä vaikeissa kliinisissä tilanteissa, joihin liittyy erilaisia nosologiset muodot sairaudet, tulehdusprosessin akuutissa vaiheessa sekä onkologiset sairaudet.
Seerumin kolesterolin määritysmenetelmät
Menetelmiä seerumin kolesterolin määrittämiseksi on lukuisia; kemialliset ja entsymaattiset menetelmät voidaan erottaa. Kemiallisista menetelmistä puolestaan erotetaan suorat ja epäsuorat (uutto)menetelmät.
KEMIALLISET MENETELMÄT KOLESTEROLIPITOISUUKSEN MÄÄRITTÄMISEKSI
suoria menetelmiä. Kolesterolin suorien määritysmenetelmien perusta on Liebermann-Burchard-reaktio, jossa kolesteroli on vuorovaikutuksessa rikki- ja etikkahapon seoksen sekä etikkahappoanhydridin kanssa. Reaktio tapahtuu voimakkaasti happamassa vedettömässä väliaineessa. Reaktion aikana kolesterolimolekyyli hapettuu peräkkäin ja muodostuu värillinen yhdiste kolestaheksaeeni-rikkihappo, jonka absorptiomaksimit ovat aallonpituudella 410 ja 610 nm. Kehittyvä väri on epävakaa, joten fotometrian aika on säilytettävä tarkasti. Kirjallisuudesta löytyy erilainen ainesosien suhde Liebermann-Burchard-reagenssissa; mitä suurempi etikkahappoanhydridin pitoisuus on, sitä nopeammin reaktio etenee. Reak
tsiya kolesteroli Lieberman-Burchardin seoksen kanssa on epäspesifinen, Reaktiossa suora määritelmä reaktioseoksen kolesterolivärillä standardiliuoksen kanssa on smaragdiväri; seeruminäytteet voivat antaa vihreän, sinisen, ruskean värin. Tämä johtuu siitä, että monet veriseerumin komponentit tulevat reaktioon. Lisäksi Liebermann-Burchard-reaktiossa vapaa kolesteroli ja sen esterit muodostavat värillisiä komplekseja, joilla on erilaiset molaariset absorptiokertoimet: kolesteroliesterien tapauksessa optinen tiheys on suurempi. Tämä tuo aluksi virheen tutkimukseen, koska vapaan kolesterolin/kolesteroliestereiden suhdetta kussakin näytteessä ei tunneta.
Killiany-Zackin reaktio on toinen yleinen menetelmä kolesterolin määrittämiseksi (kolesterolin reaktio rautasuolojen, etikka- ja rikkihapon kanssa). Tämä kemiallinen reaktio etenee ferrirauta-ionien läsnäollessa muodostaen peräkkäin 2, 3 ja 4 kaksoiskonjugoitua sidosta kolesterolimolekyyliin, kun taas tuloksena olevien yhdisteiden absorptiomaksimi vaihtelee välillä 420-563 nm. Killiany-Zack-reaktiossa vapaa kolesteroli ja sen esterit muodostavat samanlaisia värisiä komplekseja.
epäsuorat menetelmät. Epäsuoria menetelmiä ovat menetelmät, joissa veriseerumin lipidit uutetaan ensin orgaanisilla liuottimilla ja haihdutuksen jälkeen suoritetaan Liebermann-Burchard-reaktio. Tämä menetelmä on toistettavampi ja tarkempi, koska on mahdollista poistaa häiritsevät aineet, jotka jäävät vesifaasiin. Uuttamiseen käytetään etanoli-dietyylieetteri-, etanoli-asetoni-, metanoli-kloroformi-järjestelmiä; yleisimmin käytettyjä ovat heksaani ja isopropyylialkoholi. Uuttovaiheen sisällyttäminen lisää menetelmän spesifisyyttä; kolesterolin määritystulokset ovat 7 % alhaisemmat kuin suoralla menetelmällä.
Vertailumenetelmät kolesterolin määrittämiseksi käyvät läpi 3 vaihetta; näitä ovat lipidien uuttaminen ei-polaariseen liuottimeen, kolesteroliesterien saippuointi ja kolesterolin uudelleenuutto saippuoidusta seoksesta. Vertailumenetelmänä on edullisin vuonna 1952 ehdotettu Abell-Kendall-menetelmä: lipidiuute saippuoidaan kaliumhydroksidin alkoholiliuoksella ja uutetaan petrolieetterillä. Liebermann-Burchard-reaktio suoritetaan sen jälkeen, kun petrolieetteri on haihdutettu.
Vaikeudet kolesterolin standardiliuosten valmistamisessa liittyvät sen hydrofobisuuteen. pitkä aika standardiliuoksena käytettiin kolesterolin liuosta jääetikassa. Lisäksi standardiksi ehdotettiin kolesterolin liuosta isopropanolissa, mutta sellainen standardi osoittautui epämukavaksi entsymaattisissa menetelmissä kolesterolin määrittämiseksi, koska isopropanoli aktivoi entsyymijärjestelmiä, yliarvioimalla optisen tiheyden. Kolesterolin määrittämiseksi biokemiallisten analysaattoreiden kanssa työskenneltäessä on yleistä käyttää toissijaisia standardeja (kalibraattoreita) - veriseerumia, jonka kolesterolitaso määritetään vertailumenetelmillä.
Huolimatta toimenpiteen suhteellisen helppoudesta ja alhaisista kustannuksista, kemialliset menetelmät ovat myrkyllisiä, ja niiden käyttö nykyaikaisissa analysaattoreissa liittyy järjestelmän korroosioon.
ENTSYMATIIVSET MENETELMÄT PITOISUUDEN MÄÄRITTÄMISEKSI
KOLESTEROLI
Entsymaattisen määrityksen edut: reaktion suorittaminen vesifaasissa; automaation mukavuus; korkea herkkyys ja spesifisyys.
Kolesterolin entsymaattinen määritys sisältää myös useita vaiheita: kolesteroliesterien entsymaattinen hydrolyysi kolesteroliesteraasin vaikutuksesta muodostaen vapaata kolesterolia ja vapaita rasvahappoja; kolesterolin hapetus reaktioväliaineeseen liuenneella hapella kolesterolioksidaasin vaikutuksesta, jolloin muodostuu kolest-4-en-3-olia ja H2O2:ta. Yleisimmin käytetyissä menetelmissä muodostuva vetyperoksidi hapettaa joitakin yhdisteitä muodostaen kromogeenejä, jotka voidaan mitata fotometrisesti. Näitä kromogeenejä voivat olla 4-aminofenatsoni (absorptiomaksimi 500-525 nm) sekä Henach-heterosyklin muodostuminen reaktiossa metanolin kanssa (absorptiomaksimi 405 nm). On mahdollista rekisteröidä muodostunut vetyperoksidi reaktiossa NAD-riippuvaisten dehydrogenaasien kanssa ja mitata optinen tiheys aallonpituudella 340 nm.
Kuten kemiallisissa menetelmissä, jotkin seerumin kolesterolin komponentit voivat vaikuttaa määritystuloksiin. Bilirubiini estää peroksidaasin reaktion 4-aminoantipyriinin ja fenolin kanssa. Sulfhydryyliryhmien pelkistysaineet (glutationi, kysteiini, ditiotreitoli) vaikuttavat myös reaktion tuloksiin. Erilaisiin entsymaattisiin reaktioihin perustuvat menetelmät voivat antaa erilaisia tuloksia.
Kolesterolin entsymaattisen määrityksen metodologiset vaikeudet liittyvät kolesterolin jakautumisen heterogeenisyyteen LP:iden välillä sekä sen esteröitymiseen veressä. Kolesteroliesterien hydrolyysin täydellisyys riippuu entsyymieristyksen lähteestä. Mikrobikolesteroliesteraasi hydrolysoi aktiivisemmin tyydyttyneiden rasvahappojen muodostamia kolesteroliestereitä, kun taas haiman - monityydyttymättömistä rasvahapoista.
Verinäytteet kaikkien lipidien määrittämiseksi suoritetaan yleensä 12–16 tunnin paaston jälkeen. Veren kolesterolipitoisuus ei muutu ennen ateriaa ja sen jälkeen, mutta HM:n ja VLDL:n esiintymisestä johtuva veriseerumin selvä opalenssi voi häiritä määritystä. On toivottavaa, että potilas ei muuta tavanomaista ruokavaliotaan vähintään 2 viikkoon ennen verinäytteen ottoa. Seerumia tai plasmaa voidaan käyttää kolesterolitason määrittämiseen. Kuivaa EDTA:ta (1 mg/ml verta) käytetään yleensä plasmatuotannon antikoagulanttina, jolla on myös antioksidanttisia ominaisuuksia. Veren seerumin kolesterolipitoisuus on 2-4 % pienempi kuin veriplasmassa.
Lipidit- rasvan kaltaiset aineet, jotka ovat osa kaikkia eläviä soluja. Tämä on laaja ryhmä orgaaniset yhdisteet, mukaan lukien rasvahapot, sekä niiden johdannaiset - sekä radikaalissa että karboksyyliryhmässä. Lipideillä on erittäin tärkeä rooli elämänprosesseissa.
Lipidit suorittavat erilaisia tehtäviä. Ne ovat osa solukalvoja, toimivat steroidihormonien, sappihappojen, prostaglandiinien ja fosfoinositidien esiasteena.
Veri sisältää yksittäisiä lipidien komponentteja - tyydyttyneitä rasvahappoja (SFA), kertatyydyttymättömiä rasvahappoja (MUFA) ja monityydyttymättömiä rasvahappoja (PUFA), triglyseridejä, kolesteroli, kolesteroliesterit ja fosfolipidit.
Lipidit ovat biologisten kalvojen pääkomponentteja, jotka vaikuttavat solujen läpäisevyyteen ja monien entsyymien toimintaan, ovat mukana siirtymisessä. hermo impulssi, lihasten supistuksessa, solujen välisten kontaktien luomisessa, immunokemiallisissa prosesseissa.
Lipideille on tunnusomaista liukoisuus orgaanisiin liuottimiin, ja ne ovat yleensä veteen liukenemattomia; ovat osa kaikkia eläviä soluja. Lipidit muodostavat energiareservin ja luovat suojaavia vettä hylkiviä ja lämpöä eristäviä päällysteitä eläimille ja kasveille sekä suojaavat erilaisia elimiä mekaanisilta vaikutuksilta. (Perustuu TSB:n, Wikipedian, SMT:n materiaaleihin).
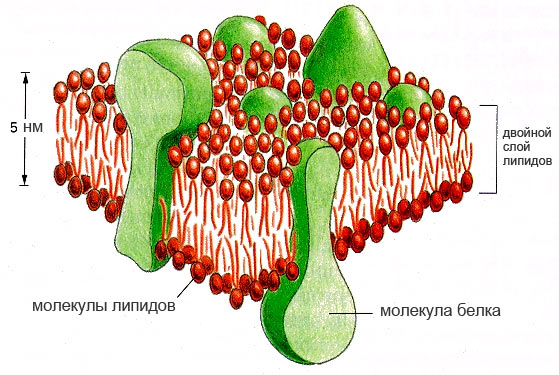
solukalvo
Lipidit kuljetetaan verenkierron kautta eri elimiin ja kudoksiin osana monimutkaisia makromolekyyliyhdisteitä - lipoproteiinit , jotka ovat eri proteiinien (apoproteiinien) ja lipidien yhdisteitä.
Lipoproteiinit jaettu:
Lipoproteiinit eroavat koosta, koostumuksesta ja roolista aterogeneesissä.
Kliinisessä käytännössä LDL:llä ja HDL:llä on suurin rooli verisuonipatologian kehittymisessä.
LDL koostuu pääasiassa kolesteroliestereistä. Niiden toiminnallinen apoproteiini on apoB-100-proteiini.
Jotta LDL muuttuisi aterogeeniseksi, ne täytyy muuttaa, mikä johtuu useimmiten niiden peroksidaatioprosessista. Hapetettu LDL muuttaa ominaisuuksiaan. Ensinnäkin niiden vuorovaikutus maksareseptorien kanssa häiriintyy, sitten niistä tulee aktiivisia ärsyttäjiä monosyyteille. Aktivoidut veren monosyytit tunkeutuvat verisuonen subendoteliaaliseen tilaan muuttuen makrofageiksi, jotka fagosytoivat muunnetun LDL:n ja muuttuvat vaahtosoluiksi, ts. kolesteroliestereillä täytetyt solut. LDL-kolesteroli on lipidejä alentavan hoidon pääkohde, koska sillä on tärkeä rooli ateroskleroottisen plakin muodostumisessa.
HDL suorittaa kolesterolin käänteisen kuljetuksen verisuonen seinämästä ja makrofageista maksaan, josta ne erittyvät elimistöstä osana sappihappoja. HDL:llä on kaksi alaluokkaa: HDL-2 ja HDL-3. HDL-3 sieppaa kolesterolia perifeerisistä soluista ja makrofageista ja muuttuu HDL-2:ksi, joka koostuu kolesteroliestereistä ja fosfolipideistä. HDL sitoutuu maksan reseptoreihin ja verisuonten seinämän soluihin apoproteiinien (apoA-1 ja apoA-2) kautta.
matalatiheyksiset lipoproteiinit- Nämä ovat proteiiniyhdisteitä kolesterolin kanssa, jotka kuljettavat kolesterolia maksasta kudoksiin. LDL kuljettaa tarvitsemansa kolesterolin kudoksiin, mutta pitoisuuden kasvaessa riski sairastua ateroskleroosiin kasvaa.
Alla aterogeeninen lipoproteiineja, joiden korkea pitoisuus veriplasmassa liittyy merkittävästi ateroskleroosin kehittymiseen.
Makrofagit- suuret solut, jotka on muodostettu fagosytoosiin kykenevistä monosyyteistä - prosessi, jossa yksisoluiset organismit tai monisoluisten eläinorganismien erityiset solut (fagosyytit) sieppaavat ja imevät aktiivisesti eläviä ja ei-eläviä hiukkasia.
Kirjallisuus
Lipidiaineenvaihdunnan häiriöiden diagnosointi ja korjaus ateroskleroosin ehkäisyyn ja hoitoon. Venäjän suositukset. VNOK:n asiantuntijakomitean kehittämä. M., 2004.
Lipidiaineenvaihdunnan häiriöiden diagnosointi ja korjaus ateroskleroosin ehkäisyyn ja hoitoon // Lyhyet venäläiset suositukset. VNOK-asiantuntijaryhmän kehittämä. M., 2005.
Orlov R.S., Nozdrachev A.D. normaali fysiologia: Oppikirja. – M.: GEOTAR-Media, 2009.
Pogozheva A.V. Sydän- ja verisuonitautien järkevän ruokavaliohoidon perusteet // Kliininen dietologia. 2004. Vol.1. Nro 2.
Pogozheva A.V. Modernit näkymät kohonneen verenpaineen ruokavaliohoidosta // Lääketiede. Elämän laatu. 2005. Nro 3.
Ruokavalio, ravitsemus ja ehkäisy krooniset sairaudet. WHO. Geneve, 1993.
Kuntoutus sairauksiin sydän- ja verisuonijärjestelmästä/Toim. SISÄÄN. Makarova. M., 2010.


