עמוד שדרה (medulla spinalis)(איור 4.1.33, 4.1.34) ממוקם בתעלת השדרה ויש לו צורה של חוט מעוגל, מורחב באזורי צוואר הרחם והמותני. במרכזו ערוץ. חוט השדרה מורכב משני חצאים סימטריים, המופרדים מלפנים על ידי הסדק החציוני הקדמי. (פיסורה מי-דיאנה קדמית),ומאחור - סולקוס החציון האחורי (sulcus medianus posterior).
חוט השדרה מאופיין במבנה סגמנטלי. לכל מקטע משויכים זוג שורשים קדמיים (גחוני) וזוג שורשים אחוריים (גבי).
תאי עצב מרוכזים בחוט השדרה, שהאקסונים שלו מולידים עצבים העוברים אל השרירים המפוספסים של הגוף. נוירונים אלו ואחרים יוצרים את "הליבה" של התא. עמוד שדרה(חומר אפור) ממוקם סביב התעלה המרכזית שלו. בחתכים רוחביים, החומר האפור של חוט השדרה הוא בעל צורה של האות H. הוא מבחין קדמי מזווג (גחון) (קורנו קדמי)ואחורי (גבי; חלת דבש מאחור)קרניים, כמו גם חלק הביניים המחבר ביניהם (חומר הביניים האפור המרכזי; substancia (grisea) intermedia centralis)(איור 4.1.33).
הקרניים האחוריות מתפקדות בעיקר פונקציות מגעומכילים נוירונים המעבירים דחפים רגישים למרכזים השוכנים מעל או לתאים מוטוריים הממוקמים יותר בגחון, ובכך סוגרים את קשת הרפלקס.
הקרניים הקדמיות מכילות נוירונים המעצבבים את השרירים. באזור הביניים של חוט השדרה יש תאים המחברים את החלקים הרגישים והמוטוריים שלו.
מהמקטע החזה הראשון של חוט השדרה ובערך עד למקטע המותני השלישי בקטעים לרוחב חומר אפוריש אזור תאי שתופס עמדת ביניים בין הקרניים הקדמיות והאחוריות. זהו מה שנקרא עמודה לרוחב (קרניים לרוחב; columna lateralis).זה כולל את מה שנקרא עמוד ביניים לרוחב (columna intermedia lateralis),נקבע בכל חלקי החזה ושני הקטעים המותניים הראשונים של חוט השדרה (Tl-L2). הוא מכיל נוירונים פרגנגליונים של מערכת העצבים האוטונומית.
נוירונים ממוקמים בחומר האפור בצורה של צבירים (גרעינים), שבהם הדחפים עוברים מתא לתא. בהתבסס על מיקומם של נוירונים, המאפיינים הציטולוגיים שלהם, אופי הקשרים והתפקודים, זוהו עשרה לוחות הפועלים בכיוון הרוסטרו-זנב. בהתאם לטופוגרפיה של האקסונים, נוירונים של חוט השדרה מחולקים לסוגים הבאים: 1. נוירונים רדיקולריים, שהאקסונים שלהם יוצרים את השורשים הקדמיים. 2. נוירונים פנימיים, שתהליכים מסתיימים בתוך החומר האפור של חוט השדרה. 3. נוירוני קרן, שהאקסונים שלהם יוצרים צרורות של סיבים בחומר הלבן של חוט השדרה כחלק ממסלולי האדוקטור.
הקרניים האחוריות מכילות כמה גרעינים שנוצרו על ידי נוירונים בין-קלוריות רב-קוטביים, שעליהם האקסונים של הפסאודו-
פרק 4. מוח ועין
נוירונים פרה-חד-קוטביים של גרעיני השדרה, כמו גם סיבים של המסלולים היורדים מהמרכזים השוכבים מעל. בקרניים האחוריות מתגלה ריכוז גבוה של נוירוטרנסמיטורים כגון סרוטונין, אנקפלין, חומר P.
האקסונים של נוירונים בין קלוריות מסתיימים בחומר האפור של חוט השדרה על נוירונים מוטוריים השוכבים בקרניים הקדמיות. הם גם יוצרים קשרים בין-מגזריים בתוך החומר האפור של חוט השדרה, וגם יוצאים אל החומר הלבן של חוט השדרה, שם
יוצרים מסלולים עולים ויורדים. חלק מהאקסונים במקרה זה עובר לצד הנגדי של חוט השדרה.
הקרניים הצדדיות באות לידי ביטוי היטב ברמת מקטעי החזה והקודש של חוט השדרה ומכילות גרעינים הנוצרים על ידי גופם של נוירונים בין-קלוריים, השייכים לחלוקות הסימפתטיות והפאראסימפטיות של האוטונומי. מערכת עצבים. על הדנדריטים והגופים של תאים אלה, אקס-
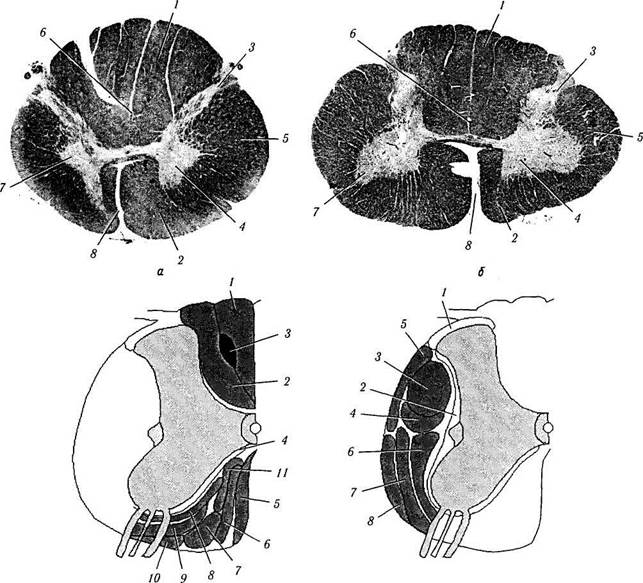
אורז. 4.1.33. מבנה חוט השדרה:
א, ב- חתך היסטולוגי של חוט השדרה ברמה של C3 (א) ו-C8 (ב) (1- חוט הגב; 2 - פוניקולוס גחון; 3 - קרן גב; 4 - קרן גחון; 5 - חוט לרוחב; 6 - ערוץ מרכזי; 7- חומר אפור ביניים; 8 - סדק חציוני קדמי); V- נתיבים מוליכים של החבלים הקדמיים והאחוריים (/ - צרור עדין; 2 - צרור בצורת טריז; 3 - מסכת שולצה; 4 - קורה משלו; 5 - מערכת קורטיקוספינלית קדמית (ישר); 6 - דרכי טקטוספינליות; 7 - צרור אורכי מדיאלי; 8 - מערכת הרשתית; 9 - דרכי ספינוטלה; 10 - מערכת האוליבוספינלית; // - מערכת וסטיבולוספינלית); G- funiculus לרוחב (/-צרור dorsolateral; 2 - קורה משלו; 3 - דרכי קורטיקו-שדרה רוחביות (חצובות); 4 - מערכת השדרה; 5 - מערכת המוח האחורית של עמוד השדרה; 6 - מערכת המוח הקדמית של עמוד השדרה; 7 - דרכי ספינוטלה; 8 - דרכי רשת)
אנטומיה של המוח
תהליכים דלקתיים, דקומפרסיה וחוסר תפקוד מלווים לרוב כל מחלת שורש. עצבי עמוד השדרה. שינויים פתולוגיים מזרזים על ידי פציעות, הפרעות מטבוליות, טרנספורמציות ניווניות הקשורות לאורח חיים בישיבה, פעילות גופנית מוגזמת וכו'.
כדי להבין איך בדיוק מתחיל התהליך הדלקתי, יש ללמוד על התכונות האנטומיות והתפקודים של שורשי חוט השדרה.
מהם שורשי חוט השדרה
עמוד השדרה האנושי מורכב מחוליות בודדות. המקטעים מחוברים ביניהם על ידי דיסקים ויש להם פורמן בין חולייתי. קליטה והחזרה של אותות תחושתיים ומוטוריים לחוט השדרה מסופקים על ידי שורשים המורכבים מסיבי עצב.הרקמה המחוברת למוח יוצאת דרך חורים בקוטר קטן. דלקת של שורשי עצבי עמוד השדרה מתחילה כתוצאה מהיצרות לומן, כתוצאה משינוי במיקום הנכון מבחינה אנטומית של החוליות, התפתחות בקע וכו'.
מה תפקידם של שורשי עמוד השדרה
חוט השדרה אחראי על שני תחומי פעילות חשובים של הגוף: התנועה והתנועתיות של הגוף, וכן תפיסות חושיות ואחרות. הפונקציות של השורשים הקדמיים והאחוריים של חוט השדרה מצטמצמים להעברת אותות לחוט השדרה, ולאחר מכן למוח.בהתאם למיקום, סיבי עצב מבצעים את התפקיד הבא:
- שורשים קדמיים. ההרכב של השורשים הקדמיים של חוט השדרה כולל נוירונים efferent, אשר מספק פונקציות מוטוריות. כאשר הסיבים נכרתים, נצפית תגובה רפלקסית. כל התנועות תומכות מערכת קטר, שליטה על אחיזה ופונקציות אחרות מסופקת על ידי סיבי העצבים של סדרה זו.
- תפקידם של השורשים האחוריים הוא להעביר דחפים עצביים המספקים רגישות לגפיים. כאב, תפיסה חושית – סיבי העצב הממוקמים בחלק האחורי של עמוד השדרה אחראים לכל זה. כאשר השורשים האחוריים נכרתים, רגישות העור נעלמת, אך נותרת היכולת לבצע פונקציות מוטוריות.
חוט השדרה ללא שורשי עצב אינו מסוגל להעביר דחפים ואותות מהמוח לגוף האדם. בהתאם למיקום הנגע, נצפה נזק מחלקות שונותמערכת השלד והשרירים.
ממה עשויים חוטי השדרה?
מחלה הנגרמת מפגיעה בשורשי עצבי עמוד השדרה מאובחנת בהתאם ביטויים קליניים. תכונות ספציפיות הקשורות למבנה תהליכים עצביים. תכונות אנטומיותוהיווצרות תהליכים עוזרים להבדיל בין שינויים פתולוגיים.ממה נוצרים השורשים האחוריים של חוט השדרה?
השורשים האחוריים של חוט השדרה הם, למעשה, רצועה או חבל, המורכב מסיבים אפרנטיים עצביים. מבנה זה מאפשר לך להגביר את מהירות השידור של אותות פולסים. שורשי הגב רגישים יותר. הוכח בניסוי כי לאחר חיתוך הסיבים, קליטת העור נעלמת. במקביל, הרפלקסים העיקריים נשמרים. השורשים האחוריים מתפקדים כמעבירי דחפים עצביים, ואחראים גם לתחושות כאב.
הוכח בניסוי כי לאחר חיתוך הסיבים, קליטת העור נעלמת. במקביל, הרפלקסים העיקריים נשמרים. השורשים האחוריים מתפקדים כמעבירי דחפים עצביים, ואחראים גם לתחושות כאב.
שורשים אחוריים של חוט השדרה רקמת עצבים, נוצרים על ידי האקסונים של נוירונים, לכן, כאשר המחלקות נצבצות, המטופל חווה כאבים עזים. כדי להפחית את התסמונת, נדרשים משככי כאבים חזקים.
הרכב השורשים האחוריים כולל סיבים אנטידרומיים המווסתים את הטרופיזם מערכת שרירים. סיבי עצב מכילים דנדריטים של נוירונים תחושתיים, אשר גם מקלים על העברה כְּאֵב.
ממה נוצרים השורשים הקדמיים של חוט השדרה?
השורשים הקדמיים מורכבים מצרור של סיבים מתפרצים. הם לא משדרים כאב. השורשים הקדמיים של חוט השדרה נוצרים על ידי האקסונים של נוירונים האחראים על תנועות הרפלקס של אדם. כאשר נפצע ונפצע, שריריו של אדם מתכווצים באופן שרירותי.יש חריג לכלל - קבלת חזרה. עם פגיעה בשורשים הקדמיים, במקרה זה, מרגישים תסמונת כאב. IN עמוד השדרה הקדמיעצב עמוד השדרה עם קליטה חוזרת, ניתן למצוא קולטנים שמקורם בחלק האחורי של עמוד השדרה. עם טרנסקציה דו-צדדית של השורשים הקדמיים, התסמונת מתבטלת לחלוטין.
פגיעה בשורשים האחוריים של חוט השדרה, מסיבה טראומטית ומכל סיבה אחרת, מובילה לשיתוק פסיכולוגי, כאשר אדם מפחד מתנועות הגורמות לכאבי תופת עזים. האלטרנטיבה היא מצב המאופיין ב הפסד מוחלטרְגִישׁוּת.
מהו חוסר תפקוד שורש
סיבי שורשי עצבי עמוד השדרה יוצרים עצבים, שלאורך סיבייהם מועבר מידע במהירות. כפי שצוין במאמר, רקמות מחברות את חוט השדרה ומערכת השרירים.האקסונים של נוירונים תחושתיים יוצרים את השורשים של עצבי עמוד השדרה העוברים דרך הנקבים הבין חולייתיים. תפקוד לקוי הוא מצב שבו, עקב טראומה, התפתחות של בקע או גורמים אחרים, מתרחש נזק לרקמות. כתוצאה מכך, נצפית ירידה חדה בעוצמת העברת האות.
הביטויים הקליניים של דחיסה תלויים במקום שבו יוצאים שורשי עצב עמוד השדרה. ככלל, חוסר תפקוד מתבטא בחוסר מספיק טונוס שרירים, רגישות לקויה או ירידה ברפלקסים בגידים.
אולטרסאונד של השורשים, כמו גם MRI, יכול לזהות במדויק את הגורם להפרות. ככלל, נדרש טיפול ארוך טווח כדי לחסל את הבעיה.
הפרה של השורשים עם חוסר תפקוד לאחר מכן נצפתה אצל ספורטאים מקצועיים, בונים וצבא. תפקוד לקוי יכול להיות תוצאה לאחר ניתוח, זה מתרחש בחולים עם osteochondrosis, spondylarthrosis, בקע ו spodylolisthesis, neoplasms אונקולוגיות.
עם תפקוד לקוי של סיבי עצב, יידרש אבחנה מבדלת של נזקי שורש, שכן תסמיני המחלה לרוב אינם מאפשרים לבצע אבחנה מדויקת ברמת הסתברות גבוהה. כך, למשל, גנגליון עצב הקוקו נוצר על ידי השורשים של עצבי עמוד השדרה התחתונים ומשפיע שַׁלפּוּחִית הַשֶׁתֶן, מעיים, איברי מין.
יש הרבה מקרים אמיתייםכאשר, עקב פיקוח של הרופא, החל החולה לטפל בתוצאות המחלה, מבלי לחסל ישירות את הזרז להפרעות.
מהו דקומפרסיה שורשית אנדוסקופית
תסמונת דחיסת שורש היא תוצאה ישירה של דחיסה ממושכת או נזק ישיר לסיבי עצב. התסמינים הראשונים של המחלה הם סגמנטליים הפרעות נוירולוגיותותסמונת כאב.תסמונת קראש גורמת לחולשה רקמת שרירוניוון שלאחר מכן. IN מקרים חמוריםמבצעים פירוק שורש.
בהתאם לחומרת הפציעה, תצטרך את הדברים הבאים כִּירוּרגִיָהשורשים צבועים: 
ישנם מצבים בהם אי אפשר לעשות בשיטות מיקרואנדוסקופיות. אז, עם מנינגוצלה של שורשי עמוד השדרה, בליטת הבקע מכילה חלקים מחוט השדרה. בנוסף להסרת ההיווצרות, נדרשת חילוץ זהיר של סיבי עצב ותנועתם לתוך לומן תעלת השדרה. האנטומיה של שורשי עמוד השדרה וענפיהם, והמוזרות של המבנה שלהם, יחייבו במקרים כאלה ניתוח פליאטיבי.
המורכבות של הטיפול בתפקוד לקוי של השורשים
המספר הכולל של שורשי עמוד השדרה הוא 32 זוגות. הפרות ודחיסה של כל אחד מהם מובילים לביטויים קליניים משלהם. הרופא נדרש לבצע אבחנה מבדלת ולקבוע במדויק לא רק את הלוקליזציה של הנזק לסיבי העצב, אלא גם לקבוע את הגורם להפרות.מבלי להסיר את זרז הנזק, כל הטיפולים יהיו רק זמניים במקרה הטוב. התערבות כירורגיתנשאר האמצעי האחרון, אך היעיל היחיד.
פרק 8 חוט השדרה ועצבי השדרה
8.1. הוראות כלליות
בפרקים הקודמים (ראה פרקים 2, 3, 4) נשקלו העקרונות הכלליים של מבנה חוט השדרה ועצבי עמוד השדרה, כמו גם הביטויים של פתולוגיה חושית ומוטורית בתבוסתם. פרק זה מתמקד בעיקר בסוגיות מסוימות של מורפולוגיה, תפקוד וצורות מסוימות של נזק לחוט השדרה ולעצבי עמוד השדרה.
8.2. עמוד שדרה
חוט השדרה הוא חלק ממערכת העצבים המרכזית שנשארה ברורה תכונות סגמנטליות,מאפיין בעיקר את החומר האפור שלו. לחוט השדרה יש מספר רב של קשרים הדדיים עם המוח. שתי המחלקות הללו של מערכת העצבים המרכזית פועלות בדרך כלל כמכלול. אצל יונקים, במיוחד בבני אדם, הפעילות הסגמנטלית של חוט השדרה מושפעת כל העת מדחפים עצביים בולטים הנובעים ממבנים שונים של המוח. השפעה זו, בהתאם לנסיבות רבות, יכולה להיות מפעילה, מקלה או מעכבת.
8.2.1. חומר אפור של חוט השדרה
חומר אפור של חוט השדרה לְהַווֹת בעיקר גופים של תאי עצב ותאי גליה. אי הזהות של מספרם ברמות שונות של חוט השדרה קובעת את השונות בנפח ובתצורה של החומר האפור. באזור צוואר הרחם של חוט השדרה, הקרניים הקדמיות רחבות, אזור בית החזההחומר האפור בחתך הרוחבי הופך דומה לאות "H", באזור הלומבו-סקרל, הממדים של הקרניים הקדמיות והאחוריות משמעותיות במיוחד. החומר האפור של חוט השדרה מקוטע למקטעים. מקטע הוא שבר של חוט השדרה, הקשור מבחינה אנטומית ותפקודית לזוג אחד של עצבי עמוד השדרה. הקרניים הקדמיות, האחוריות והצדדיות יכולות להיחשב כשברים של עמודים מסודרים אנכית - קדמית, אחורית ולרוחב, מופרדים זה מזה על ידי חומר לבןמיתרי חוט השדרה.
בתהליך פעילות רפלקסשל חוט השדרה, הנסיבות הבאות ממלאות תפקיד חשוב: כמעט לכל האקסונים של התאים של בלוטות השדרה הנכנסים לחוט השדרה כחלק מהשורשים האחוריים יש ענפים - קולטרלים. ביטחונות סיבים תחושתיים מתקשרים ישירות עם נוירונים מוטוריים היקפיים, ממוקם בקרניים הקדמיות או עם נוירונים בין-גומליים, שהאקסונים שלהם מגיעים גם לאותם תאים מוטוריים. בטחונות של אקסונים המשתרעים מתאי הצמתים הבין-חולייתיים לא רק מגיעים לנוירונים המוטוריים ההיקפיים המתאימים הממוקמים בקרניים הקדמיות של המקטעים הקרובים ביותר של חוט השדרה, אלא גם חודרים למקטעים הסמוכים לו, ובכך יוצרים את מה שנקרא. חיבורים בין מגזרי עמוד השדרה,מתן הקרנת עירור שהגיעה לחוט השדרה לאחר גירוי של קולטנים הנמצאים בפריפריה של רגישות עמוקה ושטחית. זה מסביר תגובה מוטורית רפלקסית שכיחה בתגובה לגירוי מקומי.תופעות כאלה אופייניות במיוחד כאשר ההשפעה המעכבת של המבנים הפירמידליים והחוץ-פירמידליים על הנוירונים המוטוריים ההיקפיים, שהם חלק מהמנגנון הסגמנטלי של חוט השדרה, מופחתת.
תאי עצבים,ניתן לחלק את מרכיבי החומר האפור של חוט השדרה, לפי תפקידם, לקבוצות הבאות:
1. תאים רגישים (תאי T של הקרניים האחוריות של חוט השדרה) הם הגופים של הנוירונים השניים של מסלולים תחושתיים. רוב האקסונים של הנוירונים השניים מסלולים תחושתיים כחלק מהקומיסרה הלבנה הולך לצד הנגדי שבו הוא משתתף ביצירת החוטים הצדדיים של חוט השדרה, נוצרים בהם בעלייה מסלולים ספינותלמיים ו עמוד השדרה הקדמי של גוורס. אקסונים של נוירונים שניים לא נחצה לצד הנגדי, נשלחים לפוניקולוס הצידי הומולטרלי ו טופס בו עמוד השדרה האחורי של Flexig.
2. תאים אסוציאטיביים (הכנס), הקשורים למנגנון עצמו של חוט השדרה, מעורבים ביצירת המקטעים שלו. האקסונים שלהם מסתיימים בחומר האפור של אותם מקטעי עמוד שדרה או מרווחים קרובים.
3. תאים צמחיים ממוקם בקרניים הצדדיות של חוט השדרה ברמה של מקטעי C VIII - L II (תאים סימפטיים) ובקטעים S III -S V (תאים פאראסימפטיים). האקסונים שלהם עוזבים את חוט השדרה כחלק מהשורשים הקדמיים.
4. תאים מוטוריים (נוירונים מוטוריים היקפיים) מהווים את הקרניים הקדמיות של חוט השדרה. מתכנס אליהם מספר גדול שלדחפים עצביים המגיעים מחלקים שונים של המוח לאורך מספר רב של מסלולים פירמידליים ואקסטרה-פירמידליים יורדים. בנוסף, דחפים עצביים מגיעים אליהם דרך הביטחונות של האקסונים של תאים פסאודו-חד-קוטביים, שגופם ממוקם בצמתים של עמוד השדרה, כמו גם דרך הביטחונות של האקסונים של התאים הרגישים של הקרניים האחוריות ונוירונים אסוציאטיביים של מקטעים זהים או אחרים של חוט השדרה, הנושאים מידע בעיקר מקולטני רגישות עמוקים, ולאורך האקסונים הממוקמים בקרניים הקדמיות של חוט השדרה, תאי Renshaw, ששולחים דחפים המפחיתים את רמת העירור של נוירונים אלפא מוטוריים ו, לכן, הפחת את המתח של השרירים המפוספסים.
תאי הקרניים הקדמיות של חוט השדרה משמשים כאתר לשילוב של דחפים מעוררים ומעכבים ממקורות שונים. קָשֶׁה-
הירידה בביופוטנציאלים המעוררים והמעכבים המגיעים לנוירון המוטורי קובעת את שלו מטען ביו-חשמלי הכוללובקשר לכך, התכונות של המצב הפונקציונלי.
בין נוירונים מוטוריים היקפייםהממוקם בקרניים הקדמיות של חוט השדרה, ישנם שני סוגים של תאים: א) נוירונים אלפא מוטוריים - תאים מוטוריים גדולים, שהאקסונים שלהם בעלי מעטפת מיאלין עבה (סיבי A-alpha) ומסתיימים בשריר עם לוחות קצה; הם מספקים את מידת המתח של סיבי השריר האקסטרה-פיוזליים המרכיבים את עיקר השרירים המפוספסים; ב) נוירונים מוטוריים גמא - תאים מוטוריים קטנים, שלאקסונים שלהם מעטפת מיאלין דקה (סיבי A-gamma) וכתוצאה מכך, מהירות נמוכה יותר של דחפים עצביים. נוירונים מוטוריים של גמא מהווים כ-30% מכלל התאים של הקרניים הקדמיות של חוט השדרה; האקסונים שלהם נשלחים לסיבי השריר תוך-פיוזלי שהם חלק מהפרופריורצפטורים - צירי השריר.
ציר שריר מורכב מכמה intrafusal דקים סיבי שרירסגור בקפסולת רקמת חיבור בצורת ציר. על הסיבים התוך-פיוסאליים מסתיימים האקסונים של נוירונים מוטוריים גמא, המשפיעים על מידת המתח שלהם. מתיחה או כיווץ של סיבים תוך-פיוסאליים מובילים לשינוי בצורת ציר השריר ולגירוי של הסיב הסלילי המקיף את קו המשווה של הציר. בסיב זה, שהוא תחילתו של הדנדריט של תא פסאודוניפולרי, נוצר דחף עצבי, המופנה לגוף התא הזה, הממוקם בגנגליון השדרה, ולאחר מכן לאורך האקסון של אותו תא למקטע המקביל. של חוט השדרה. הענפים הסופיים של האקסון הזה מגיעים ישירות או דרך הנוירונים הבין קלוריות לנוירון אלפא מוטורי, ומפעילים עליו השפעה מעוררת או מעכבת.
לפיכך, בהשתתפות תאי גמא וסיבים שלהם, לולאת גמא, מתן שמירה על טונוס השרירים ומיקום קבוע של חלק מסוים בגוף או התכווצות של השרירים המתאימים. בנוסף, לולאת הגמא מבטיחה את הפיכת קשת הרפלקס לטבעת רפלקס ולוקחת חלק בהיווצרות, בפרט, רפלקסים גידים או מיוטיים.
נוירונים מוטוריים בקרניים הקדמיות של חוט השדרה יוצרים קבוצות, שכל אחת מהן מעירה את השרירים, המאוחדות על ידי פונקציה משותפת. לאורכו של חוט השדרה קיימות קבוצות תאים קדמיות-פנימיות של הקרניים הקדמיות, המספקות את תפקוד השרירים המשפיעים על מיקום עמוד השדרה, וקבוצות קדמיות-חיצוניות של נוירונים מוטוריים היקפיים, שעליהם התפקוד. של השרירים הנותרים של הצוואר והגזע תלוי. בקטעי חוט השדרה המספקים עצבנות לגפיים, ישנן קבוצות נוספות של תאים הממוקמות בעיקר מאחורי ומחוץ לאסוציאציות התא שהוזכרו כבר. קבוצות תאים נוספות אלו הן הגורם העיקרי להתעבות צווארי (ברמת מקטעי C V -Th II) והמותני (ברמת מקטעי L II -S II) של חוט השדרה. הם מספקים בעיקר את העצבים של השרירים של הגפיים העליונות והתחתונות.
יחידה מוטורית המנגנון הנוירו-מוטורי מורכב מנוירון, האקסון שלו ומקבוצת סיבי השריר המועצבים על ידו. סכום הנוירונים המוטוריים ההיקפיים המעורבים בעצבוב של שריר אחד ידוע בשם שלו בריכת מנועים, בעוד גופי מוטונאורונים של מנוע אחד
בריכת הגוף יכולה להיות ממוקמת במספר מקטעים סמוכים של חוט השדרה. האפשרות של פגיעה בחלק מהיחידות המוטוריות המרכיבות את מאגר השרירים היא הגורם לפגיעה חלקית בשריר המועצב על ידו, כפי שקורה למשל בפוליומיאליטיס מגיפה. נגע נרחב של נוירונים מוטוריים היקפיים אופייני לאמיוטרופיות בעמוד השדרה, שהן צורות תורשתיות של פתולוגיה נוירו-שרירית.
בין שאר המחלות שבהן החומר האפור בחוט השדרה מושפע באופן סלקטיבי, יש לציין את הסירינגומיליה. Syringomyelia מאופיינת בהגדלה של התעלה המרכזית המופחתת בדרך כלל של חוט השדרה והיווצרות גליוזיס במקטעים שלה; קרניים אחוריות, ואז בדרמטומים המקבילים יש הפרעה ברגישות לפי הסוג המנותק. אם שינויים ניווניים מתרחבים גם לקרניים הקדמיות והצדדיות, במטאמרים של הגוף הדומים למקטעים הפגועים של חוט השדרה, יתכנו ביטויים של paresis שרירים היקפיים והפרעות וגטטיביות-טרופיות.
במקרים hematomyelia(דימום לתוך חוט השדרה), בדרך כלל עקב פגיעה בחוט השדרה, התסמינים דומים לתסמונת סירינגומיאלית. התבוסה בדימום טראומטי בחוט השדרה היא בעיקר חומר אפור בגלל המוזרויות של אספקת הדם שלו.
החומר האפור הוא גם האתר של היווצרות דומיננטית גידולים תוך-מדולריים, צומח מהאלמנטים הגליאליים שלו. בתחילתו, גידולים עשויים להתבטא כסימפטומים של פגיעה במקטעים מסוימים של חוט השדרה, אך בהמשך מעורבים בתהליך המקטעים המדיאליים של החוטים הסמוכים לחוט השדרה. בשלב זה של גדילת גידול תוך-מדולרי, מעט מתחת לרמת הלוקליזציה שלו, מופיעות הפרעות תחושתיות מסוג הולכה, אשר לאחר מכן יורדות בהדרגה. עם הזמן, ברמת מיקום הגידול התוך-מדולרי, עלולה להתפתח תמונה קלינית של פגיעה בכל קוטר חוט השדרה.
סימנים של נגע משולב של נוירונים מוטוריים היקפיים ומסלולי קורטיקו-עמוד השדרה אופייניים לרוחב טרשת אמיוטרופית(תסמונת ALS). בתמונה הקלינית מתרחשים שילובים שונים של ביטויים של paresis או שיתוק היקפי ומרכזי. במקרים כאלה, כמו מוות של כולם יותרשל נוירונים מוטוריים פריפריאליים, הסימפטומים של שיתוק מרכזי שכבר מפותח מוחלפים בביטויים של שיתוק היקפי, שעם הזמן שולטים יותר ויותר בתמונה הקלינית של המחלה.
8.2.2. חומר לבן של חוט השדרה
חומר לבן נוצר בפריפריה של עמוד השדרה כבל כבל, המורכב משבילים עולים ויורדים, שלרובם כבר ניתנה תשומת לב בפרקים הקודמים (ראה פרקים ג', ד'). כעת תוכלו להשלים ולסכם את המידע המוצג שם.
סיבי עצב, קיים בחוט השדרה ניתן להבדיל לתוך אנדוגני,שהם תהליכים של התאים של חוט השדרה עצמו, ו אקסוגני-מורכב מתהליכים עצביים שחדרו לתוך חוט השדרה
תאים שגופם ממוקם בצמתים בעמוד השדרה או שהם חלק ממבני המוח.
סיבים אנדוגניים יכולים להיות קצרים או ארוכים. ככל שהסיבים קצרים יותר, כך הם קרובים יותר לחומר האפור של חוט השדרה. נוצרים סיבים אנדוגניים קצרים חיבורי עמוד השדרה בין מקטעי חוט השדרה עצמו (צרורות משלו של חוט השדרה - fasciculi proprii). מהסיבים האנדוגניים הארוכים, שהם האקסונים של הנוירונים התחושתיים השניים, שגופם ממוקם בקרניים האחוריות של מקטעי חוט השדרה, נוצרים מסלולים אפרנטיים המוליכים דחפים של כאב ורגישות לטמפרטורה העוברים אל התלמוס, ו דחפים העוברים אל המוח הקטן (מסלולים ספינוטלאמיים וספינו-מוחיים).
הסיבים האקסוגניים של חוט השדרה הם האקסונים של תאים מחוצה לו. הם יכולים להיות אפרנטיים וקולעים. סיבים אקסוגניים אפרנטיים מרכיבים צרורות דקים בצורת טריז היוצרים את החוטים האחוריים. בין המסלולים המפרקים המורכבים מסיבים אקסוגניים, יש לציין את דרכי הקורטיקו-עמוד השדרה הצדדיות והקדמיות. סיבים אקסוגניים מורכבים גם מהמסלולים הגרעיניים-עמוד השדרה האדומים, וסטיבולו-עמוד השדרה, הזית-עמוד השדרה, הטגמנטלי-עמוד השדרה, הוסטיבולו-עמוד השדרה, הרטיקולו-עמוד השדרה הקשורים למערכת החוץ-פירמידלית.
במיתרי חוט השדרה, המסלולים החשובים ביותר מחולקים באופן הבא (איור 8.1):
מיתרים אחוריים (funiculus posterior seu dorsalis) מורכבים מנתיבים עולים המוליכים דחפים של רגישות פרופריוספטיבית. בחלק התחתון של חוט השדרה, החוט האחורי נמצא קורת גול דקה (fasciculus gracilis). החל מחוט השדרה אמצע החזה ומעלה, לרוחב לצרור הדק, א צרור בצורת טריז של Burdach (fasciculus cuneatus). באזור הצווארי של חוט השדרה, שני הצרורות הללו באים לידי ביטוי היטב ומופרדים על ידי מחיצת הגליה.
התבוסה של הפוניקולים האחוריים של חוט השדרה מובילה להפרה של הפרופריוספטיביות ולירידה אפשרית ברגישות המישוש מתחת לרמת הנזק לחוט השדרה. ביטוי של צורה זו של פתולוגיה הוא הפרה בחלק המקביל של הגוף של ההתייחסות ההפוכה עקב היעדר מידע מתאים שנשלח למוח על מיקומם של חלקי הגוף בחלל. כתוצאה מכך מתרחשות אטקסיה רגישה ופרזיס אפרנטי, בעוד שהיפוטוניה בשרירים והיפורפלקסיה בגיד או ארפלקסיה אופייניות אף הן. צורת פתולוגיה זו אופיינית לטקסוס הגב, מיאלוזיס פוניקולרי, והיא חלק ממתחמי הסימפטומים האופייניים לצורות שונות של אטקסיה ספינוצרבלורית, בפרט, אטקסיה של פרידרייך.
מיתרים לרוחב (funiculus lateralis) מורכב משבילים עולים ויורדים. החלק הגבי של הפוניקולוס הצידי תופס את מערכת השדרה האחורית של Flexig (tractus spinocerebellaris dorsalis). באזור ה-Ventrolateral הוא ה-Spinocerebellar tract הקדמי של Gowers (tractus spinocerebellaris ventralis). מדיאלי לנתיב ה-Govers נמצא הנתיב של דחפים של רגישות פני השטח - הנתיב הספינותלמי הצידי (tractus spinothalamicus lateralis), מאחוריו נמצא הנתיב הגרעיני-עמוד השדרה האדום (tractus rubrospinalis), בינו לבין הקרן האחורית - הקורטיקלי-עמוד השדרה הצידי. נתיב (פירמידלי) (tractus corticospinalis lateralis). בנוסף, בחוט לרוחב עוברים את הנתיב הרשתי בעמוד השדרה, הטגמנטלי
אורז. 8.1.שבילים בחתך רוחבי של חוט השדרה החזה העליון. 1 - מחיצה חציונית אחורי; 2 - קרן דקה; 3 - צרור בצורת טריז; 4 - צופר אחורי; 5 - דרכי עמוד השדרה, 6 - תעלה מרכזית, 7 - קרן לרוחב; 8 - מסלול spinothalmic לרוחב; 9 - מערכת עמוד השדרה הקדמית; 10 - נתיב spinothalmic קדמי; אחד עשר - קרן קדמית; 12 - סדק חציוני קדמי; 13 - נתיב אוליבוספינלי; 14 - נתיב קורטיקלי-שדרה קדמי (פירמידלי); 15 - נתיב reticular-עמוד שדרה קדמי; 16 - נתיב predvernospinal; 17 - נתיב רטיקולרי-עמוד שדרה; 18 - ספייק לבן קדמי; 19 - ספייק אפור; 20 - נתיב גרעיני-עמוד שדרה אדום; 21 - נתיב קורטיקלי-עמוד שדרה לרוחב (פירמידלי); 22 - קומיסה לבנה אחורית.
דרכי עמוד השדרה, האוליבוספינליות וסיבים וגטטיביים מפוזרים ליד החומר האפור.
מכיוון שבפוניקולוס הצדדי מסלול הקורטיקל-עמוד השדרה ממוקם גב לרוחב מסלול ספינותלמי, אז פגיעה במקטע האחורי של חוט השדרה עלולה להוביל להפרעה של רגישות עמוקה בשילוב עם הפרעה פירמידלית מתחת לרמת לוקליזציה של המוקד הפתולוגי תוך שמירה על רגישות שטחית (תסמונת רוסי-לרמיט-שלבן).
פגיעה סלקטיבית בדרכי הפירמידה המרכיבות את החוטים הצדדיים של חוט השדרה אפשרית, בפרט, עם פרפלגיה ספסטית משפחתית, או מחלת שטרומפל שבה, אגב, בשל ההטרוגניות של הסיבים המרכיבים את הנתיב הפירמידלי, אופייני פיצול של התסמונת הפירמידלית, המתבטא בפאראזיס ספסטי נמוך יותר עם דומיננטיות של מתח שרירים ספסטי על פני ירידה בכוחם.
מיתרים קדמיים (funiculus anterior seu ventralis) מורכבים בעיקר מסיבים מתפרצים. סמוך לסדק המדיאני נמצא האופרקולו-עמוד השדרה
tractus tectospinalis, הקשור למערכת של מסלולים אקסטרה-פירמידליים יורדים. לרוחב הם מערכת עמוד השדרה הקדמית (הלא מוצלבת) הקורטיקלית-שדרה (פירמידלית) (tractus corticospinalis anterior), ה-Vstibulo-Spinal tract (tractus vestibulospinalis), הרשת הקדמית-שדרתית הקדמית (tractus reticulospinalis anterior) ומערכת הספינותלמית האפרנטית ( tractus spinothalamicus anterior). מאחוריהם עובר צרור האורך המדיאלי (fasciculis longitudinalis medialis), הנושא דחפים ממספר תצורות תאים של טגמנטום הגזע.
בְּ התפתחות של איסכמיה באגן של עורק השדרה הקדמי (תסמונת Preobrazhensky)זרימת הדם מופרעת בחלק הקדמי של 2/3 מקוטר חוט השדרה. ברמת אזור האיסכמיה מתפתח שיתוק שרירים רפוי, מתחת לרמה זו - ספסטי. הפרעת כאב ורגישות לטמפרטורה בהתאם לסוג ההולכה וחוסר תפקוד של איברי האגן אופייניים אף הם. נשמרת רגישות פרופריוספטיבית ומישוש. תסמונת זו תוארה בשנת 1904 על ידי M.A. Preobrazhensky (1864-1913).
8.3. מחלקת עמוד השדרה של מערכת העצבים ההיקפית וסימנים לנזק שלה
כפי שכבר צוין (ראה פרק 2), חלוקת עמוד השדרה של מערכת העצבים ההיקפית מורכבת משורשי עמוד השדרה הקדמיים והאחוריים, עצבי עמוד השדרה, גנגליוני עצבים, מקלעות עצבים ועצבים היקפיים.
8.3.1. כמה בעיות כלליותביטויים קליניים בנגעים של מערכת העצבים ההיקפית
תסמונות של פגיעה במערכת העצבים ההיקפית מורכבות מפריזיס או שיתוק פריפריאלי והפרעות ברגישות שטחית ועמוקה בעלות אופי וחומרה שונים, כאשר יש לציין תדירות משמעותית של תסמונת כאב. תופעות אלו מלוות לרוב בהפרעות וגטטיביות-טרופיות בחלק המקביל בגוף - חיוורון, ציאנוזה, נפיחות, ירידה בטמפרטורת העור, פגיעה בהזעה, תהליכים דיסטרופיים.
עם פגיעה בשורשי עמוד השדרה, בגרעיני או בעצבי עמוד השדרה, ההפרעות לעיל מתרחשות במקטעים המקבילים שלהם (מטמרים) של הגוף - הדרמטומים, המיוטומים, הסקלרוטומים שלהם. מעורבות סלקטיבית של שורשי עמוד השדרה האחוריים או הקדמיים (רדיקולופתיה)בא לידי ביטוי בכאב והפרעות תחושתיות או פארזיס היקפי באזורי העצבים שלהם. אם המקלעת מושפעת (פלקסופתיה)- אפשרי כאב מקומי המקרין לאורך גזעי העצבים הנוצרים במקלעת זו, כמו גם הפרעות מוטוריות, תחושתיות ואוטונומיות באזור העצבים. עם פגיעה בתא המטען של העצב ההיקפי וענפיו (נוירופתיה)פרזיס רפוי או שיתוק של השרירים המועצבים על ידם אופייניים. באזור המועצב על ידי העצב הפגוע,
להיות הפרעות תחושתיות והפרעות וגטטיביות-טרופיות, המתבטאות דיסטלי לרמת הנגע גזע העצביםובאזור המועצב על ידי ענפיו המשתרעים מתחת למיקומו של התהליך הפתולוגי העיקרי. באתר של פגיעה עצבית יתכנו כאב וכאב, המקרינים לאורך העצב, במיוחד עם הקשה של האזור הפגוע שלו. (תסמין של טינל).
נגעים סימטריים מרובים של הקטעים הדיסטליים עצבים היקפיים, מאפיין עבור פולינוירופתיה,יכול לגרום בגפיים הדיסטליות לשילוב של הפרעות תנועה, רגישות, כמו גם הפרעות וגטטיביות וטרופיות. עם זאת, מתי צורות שונותנוירופתיה או פולינוירופתיה עלולות לפגוע בעיקר במבנים המוטוריים, התחושתיים או האוטונומיים של עצבים היקפיים. במקרים כאלה, נוכל לדבר על נוירופתיה מוטורית, חושית או אוטונומית.
אם העצב ההיקפי מושפע, הפגיעה המוטורית עלולה להיות נמוכה מהצפוי בהתאם לייצוגים סכמטיים קיימים. זה נובע מהעובדה שחלק מהשרירים מועצבים על ידי שני עצבים. במקרים כאלה, אנסטומוזות פנימיות עשויות להיות משמעותיות, שאופין כפוף לתנודות אינדיבידואליות גדולות. אנסטומוז בין העצבים יכול במידה מסוימת לתרום לשיקום תפקודים מוטוריים לקויים.
בעת ניתוח נגעים של מערכת העצבים ההיקפית, יש צורך לקחת בחשבון את האפשרות של פיתוח מנגנוני פיצוי, לפעמים מיסוך פרזיס השריר הקיים. לדוגמה, חוסר התפקוד של שריר הדלתא החוטף את הכתף מפצה חלקית על שרירי החזה, התת-שכמה והטרפז. אופי תנועה אקטיביתניתן להעריך באופן שגוי בשל העובדה שהוא מבוצע לא עקב התכווצות השריר הנבדק, אלא כתוצאה מהרפיה של האנטגוניסטים שלו. לפעמים תנועות פעילות מוגבלות עקב כאב או נזק לכלי דם, שרירים, מנגנון רצועה, עצמות ומפרקים. הגבלה של תנועות אקטיביות ופסיביות עשויה להיות תוצאה של התכווצויות שנוצרו, במיוחד התכווצויות של השרירים האנטגוניסטים של השריר הפגוע. נגעים מרובים של עצבים היקפיים, למשל, במקרה של פגיעה במקלעת העצבים, יכולים גם הם לסבך את האבחנה המקומית.
אבחון של שיתוק או פרזיס היקפי, בנוסף לפגיעה בתנועה, יתר לחץ דם בשרירים וירידה או היעלמות של רפלקסים מסוימים, מקל על ידי סימני היפוטרופיה של השרירים המופיעים בדרך כלל מספר שבועות לאחר פגיעה בעצב או בעצבים, כמו גם הפרה של ההתרגשות החשמלית של העצבים והשרירים המתאימים המלווה בשיתוק או שיתוק היקפי.
באבחון מקומי של נגעים של מערכת העצבים ההיקפית, מידע המתקבל ממחקר מדוקדק של מצב הרגישות עשוי להיות חשוב. יש לזכור שכל עצב היקפי מתאים לאזור מסוים של עצבוב על העור, המשתקף בתרשימים הקיימים (איור 3.1). בעת אבחון נגעים של מערכת העצבים ההיקפית, יש לקחת בחשבון שאזור ההפרעות התחושתיות במקרה של פגיעה בעצבים בודדים קטן בדרך כלל מהטריטוריה האנטומית שלו המצוינת בתרשימים כאלה. זאת בשל העובדה שהאזורים המועצבים על ידי עצבים היקפיים שכנים, כמו גם שורשי עמוד שדרה רגישים, חופפים זה את זה חלקית וכתוצאה מכך,
לפיכך, לאזורי העור הממוקמים בפריפריה שלהם יש עצבנות נוספת עקב עצבים שכנים. לכן, גבולות האזור של רגישות לקויה במקרה של נזק לעצב ההיקפי מוגבלים לעתים קרובות למה שנקרא אזור אוטונומי עצבוב, שגודלה יכול להשתנות בגבולות גדולים למדי בשל המאפיינים האישיים הקיימים של עצבוב.
דחפים סוגים שוניםהרגישות עוברת דרך סיבי עצב שונים שעוברים כחלק מהעצב ההיקפי. אם עצב ניזוק באזור העצבים, הרגישות של סוג כזה או אחר עלולה להיות מוטרדת בעיקר, מה שמוביל לניתוק של הפרעות תחושתיות. דחפים של רגישות לכאב ולטמפרטורות מועברים דרך סיבים דקים עם מיאלין או לא מיאלין (סיבי A-גמא או סיבי C). דחפים של רגישות פרופריוספטיבית ורטט מתנהלים לאורך סיבי מיאלין עבים. סיבים דקים ועבים מעורבים בהעברת רגישות מישוש, בעוד שסיבים וגטטיביים הם תמיד דקים, ללא מיאלין.
ניתן להקל על קביעת הלוקליזציה ומידת הנזק לעצב ההיקפי על ידי ניתוח התחושות המתוארות על ידי המטופל המתרחשות במהלך מישוש של גזעי העצבים, כאבם, כמו גם הקרנת הכאב המתרחשת במהלך הקשה אתר של נזק עצבי (תסמין של טינל).
הגורמים לפגיעה בעצבים היקפיים מגוונים: דחיסה, איסכמיה, טראומה, שיכרון אקסוגני ואנדוגני, נגעים זיהומיים-אלרגיים, הפרעות מטבוליות, בפרט, עקב פרמנטופתיה הנגרמת על ידי צורות מסוימות של פתולוגיה תורשתית והפרעות מטבוליות נלוות.
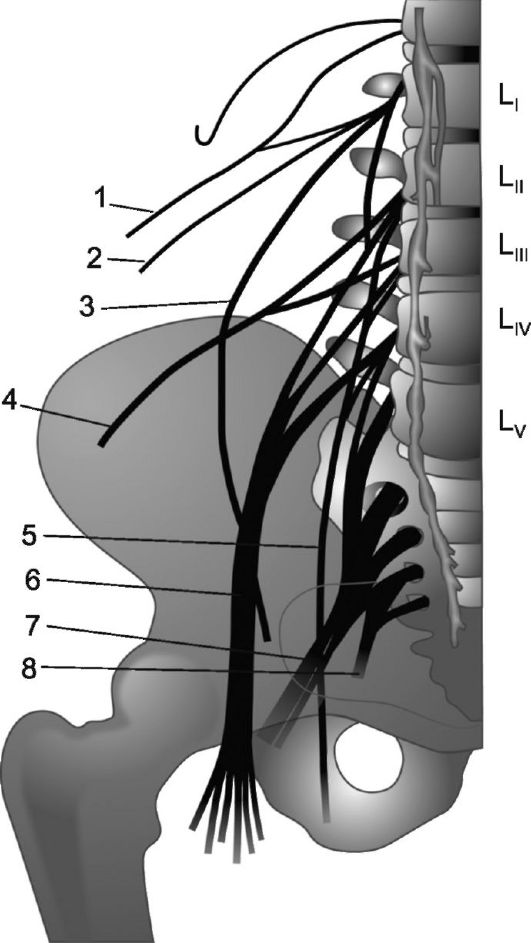
8.3.2. שורשי עצב בעמוד השדרה
שורשים גב (מרחיב את האחורי)עצבי עמוד השדרה רגישים; הם מורכבים מאקסונים של תאים פסאודו-חד-קוטביים, שגופם ממוקם בצמתים בעמוד השדרה (גנגליון עמוד השדרה).האקסונים של נוירונים תחושתיים ראשונים אלה נכנסים לחוט השדרה במיקום של הסולקוס הצידי האחורי.
שורשים קדמיים (מרדיץ אנטריורס)בעיקר מוטורי, מורכבים מאקסונים של נוירונים מוטוריים שהם חלק מהקרניים הקדמיות של המקטעים התואמים של חוט השדרה, בנוסף, הם כוללים אקסונים של תאי ג'ייקובסון וגטטיביים הממוקמים בקרניים הצדדיות של אותם מקטעי עמוד השדרה. השורשים הקדמיים יוצאים מחוט השדרה דרך החריץ הצדי הקדמי.
בעקבות חוט השדרה אל הנקבים הבין חולייתיים באותו שם בחלל התת-עכבישי, כל שורשי עצבי עמוד השדרה, מלבד הצוואריים, יורדים למרחק כזה או אחר. הוא קטן עבור שורשי בית החזה ומשמעותיים יותר עבור שורשי המותניים והסקראלים המעורבים בהיווצרות יחד עם החוט הטרמינל (הטרמינלי) של מה שנקרא זנב סוס.
השורשים מכוסים בפיא מאטר, ובמפגש של השורשים הקדמיים והאחוריים לעצב השדרה בפורמן הבין חולייתי המקביל, נמשך אליו גם הקרום הארכנואידי. כתוצאה
טייט סביב החלק הפרוקסימלי של כל עצב עמוד השדרה נוצר מלא בנוזל מוחי נרתיק מעטפת, בעל צורה של משפך, חלק צר מכוון לפורמן הבין חולייתי. ריכוז הגורמים הזיהומיים במשפכים אלו מסביר לעיתים את השכיחות המשמעותית של פגיעה בשורשי עצבי עמוד השדרה במהלך דלקת של קרומי המוח (דלקת קרום המוח) והתפתחות של תמונה קלינית מנינגוריקוליטיס.
נזק לשורשים הקדמיים מוביל לפריזיס היקפי או שיתוק של סיבי השריר המרכיבים את המיוטומים המתאימים. אפשר להפר את שלמות קשתות הרפלקס המתאימות להן, ובקשר לכך, היעלמותם של רפלקסים מסוימים. עם נגעים מרובים של השורשים הקדמיים, למשל, עם polyradiculoneuropathy חריפה demyelinating (תסמונת גילאן-בארה),עלול להתפתח ולהתפשט שיתוק היקפירפלקסים בגידים ובעור יורדים ונעלמים.
גירוי של השורשים האחוריים, עקב סיבה כזו או אחרת (סכיאטיקה דיסקוגנית באוסטאוכונדרוזיס של עמוד השדרה, נוירינומה שורשית אחורית וכו'), מוביל לכאב המקרין למטאמרים המקביל לשורשים המגורים. ניתן לעורר כאב של שורשי העצבים בעת בדיקת הרדיקולר סימפטום של נרי שייך לקבוצת תסמיני המתח. זה נבדק אצל חולה השוכב על הגב עם רגליים ישרות. הבודק מניח את ידו מתחת לאחורי ראשו של המטופל ומכופף בחדות את ראשו, מנסה לוודא שהסנטר יגע בחזה. עם פתולוגיה של השורשים האחוריים של עצבי עמוד השדרה, המטופל חווה כאב באזור ההקרנה של השורשים הפגועים.
עם פגיעה בשורשים, עלול להתרחש גירוי של קרומי המוח הסמוכים והופעת שינויים בנוזל השדרה, בדרך כלל בצורה של ניתוק תאי חלבון, כפי שנצפה, במיוחד, בתסמונת Guillain-Barré. שינויים הרסנייםבשורשים האחוריים מובילים להפרעת רגישות בדרמטומים בעלי אותו שם לשורשים אלה ועלולה לגרום לאובדן הרפלקסים, שהקשתות שלהם נקטעו.
8.3.3. עצבי עמוד השדרה
עצבי עמוד השדרה (איור 8.2), הנוצרים כתוצאה מאיחוד השורשים הקדמיים והאחוריים, מעורבים. הם חודרים דרך ה-dura mater, בעלי אורך קצר (כ-1 ס"מ) וממוקמים בנקבים הבין חולייתיים או העצבים. רקמת החיבור שמסביב (אפינאוריום) מחוברת לפריוסטאום, מה שמגביל מאוד את הניידות שלהם. התבוסה של עצבי עמוד השדרה ושורשיהם קשורה לעתים קרובות לתופעות ניווניות בעמוד השדרה (אוסטאוכונדרוזיס) ועם הבקע האחורי או האחורי הנובע מכך. דיסק בין חולייתי, לעתים רחוקות יותר עם פתולוגיה זיהומית-אלרגית, טראומה, מחלות אונקולוגיות ובפרט, עם גידול חוץ מדולרי תוך חולייתי, בעיקר נוירומה, או גידול בעמוד השדרה. זה מתבטא כסימנים של נגע משולב של השורשים הקדמיים והאחוריים התואמים של עצבי עמוד השדרה, בעוד שכאב, הפרעות תחושתיות, הפרעות מוטוריות ואוטונומיות באזור הדרמטומים, המיוטומים והסקלרוטומים המתאימים.
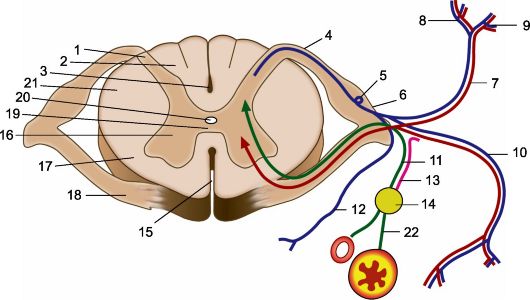
אורז. 8.2.חתך חוט השדרה, היווצרות עצב השדרה וענפיו.
1 - צופר אחורי; 2 - חוט אחורי; 3 - סולקוס חציוני אחורי; 4 - עמוד השדרה האחורי; 5 - צומת עמוד השדרה; 6 - תא המטען של עצב עמוד השדרה; 7 - ענף אחורי של עצב עמוד השדרה; 8 - ענף פנימי של הענף האחורי; 9 - ענף חיצוניענף אחורי; 10 - סניף קדמי; 11 - ענפים מחברים לבנים; 12 - ענף פגז; 13 - ענפי חיבור אפורים; 14 - צומת של תא המטען הסימפטי; 15 - סדק חציוני קדמי; 16 - צופר קדמי; 17 - חוט קדמי; 18 - עמוד שדרה קדמי, 19 - קומסיס אפור קדמי; 20 - ערוץ מרכזי; 21 - חוט לרוחב; 22 - סיבים פוסט-גנגליוניים.
סיבים תחושתיים מסומנים בכחול, סיבים מוטוריים באדום, סיבי חיבור לבנים בירוק, ענפי חיבור אפורים בסגול.
קיים 31-32 זוגות של עצבי עמוד השדרה: 8 צוואר רחם, 12 בית חזה, 5 מותני, 5 עצם קודש ו-1-2 coccygeal.
עצב עמוד השדרה הצווארי הראשון יוצא בין עצם העורף לאטלס, עצב העצה החמישי ועצב הקוקסיגל - דרך הפתח התחתון של תעלת המקודש. (Heatus sacralis).
יוצאים מהנקבים הבין חולייתיים או הסקרלים, עצבי עמוד השדרה מחולקים לקדמי, עבה יותר ואחורי ענפים:מעורבים בהרכב סיבי העצב המרכיבים אותם.
יוצא מיד מהענף הקדמי של כל עצב בעמוד השדרה נְדָן (מנינגיאל) ענף (ראמוס מנינגאוס),המכונה גם עצב לושקה, חוזר לתעלת השדרה ומשתתף ביצירת מקלעת הנדן (מקלעת קרום המוח),מתן עצבוב רגיש ואוטונומי של הדפנות והכלים של תעלת השדרה, כולל הגב רצועה אורכית, והדורא. בנוסף, כל ענף קדמי מחובר ענף מחבר לבן (ramus communicantes albi)עם הצומת הקרוב ביותר של הגזע הסימפטי.
צלעות. הענפים הקדמיים של עצבי עמוד השדרה החזה נוצרים עצבים בין צלעיים. הענפים הקדמיים של עצבי צוואר הרחם, בית החזה העליון, המותני והמקודש מעורבים בהיווצרות מקלעות עצבים.
ישנן מקלעות צוואר הרחם, הזרוע, המותני, העצה, הפודנדל והזוויתי. ממקלעות אלו יוצאות עצבים היקפיים, אשר מספקים עצבוב של רוב השרירים ורקמות המרכיבים של גוף האדם. מקלעות עצביםולעצבים ההיקפיים היוצאים מהם יש מאפיינים אנטומיים ותפקודיים משלהם, והתבוסה שלהם מובילה לתסמינים נוירולוגיים בעלי סגוליות מסוימת.
ענפים אחוריים של עצבי עמוד השדרה רזה יחסית, להקיף את התהליכים המפרקים של החוליות, להיכנס למרווחים ביניהם תהליכים רוחביים(על העצה הם עוברים דרך פתחי העצה האחוריים) ומחולקים, בתורם, לענפים פנימיים וחיצוניים. הענפים האחוריים של עצבי עמוד השדרה מעצבבים את השרירים והעור באזור הפרה-חולייתי לאורך עמוד השדרה.
הענף האחורי של עצב השדרה הצווארי הראשון (C I) הוא העצב התת-עורפי (n. suboccipitalis)מעיר את קבוצת השרירים התת-עורפיים - השריר הישר הקדמי של הראש (M. rectus capitis anteriores), שרירי הישר האחוריים הגדולים והקטנים של הראש (מ"מ recti capitis posteriores major et minor), שרירים אלכסוניים עליונים ונחותים של הראש (M. obliquus capiti superiores et inferiores), שריר החגורה של הראש (מ. splenius capiti),שריר ארוך של הראש (m. longus capitis),במהלך התכווצותו הראש מורחב ומוטה לאחור ולכיוון השרירים המכווצים.
הענף האחורי של עצב השדרה הצווארי השני (C p) עובר בין חוליות האטלס (C I) והציריות (C p), עובר סביב הקצה התחתון של השריר האלכסוני התחתון של הראש ומחולק ל-3 ענפים: עולה (ראמוס אסנדנס)יורד (ראמוס צאסדנס)ו עצב עורפי גדול (Nervus occipitalis major)שעולה למעלה ויחד עם העורק העורק מחורר את גיד שריר הטרפז ליד בליטת העורף החיצונית ומעצבן את העור בחלק המדיאלי של האזורים האוקסיפיטליים והפריאטליים עד לרמת התפר העטרה. עם פגיעה בעצב עמוד השדרה הצווארי II (C n) או בענף האחורי שלו, המופיע בדרך כלל בפתולוגיה של חוליות הצוואר העליונות (אוסטאוכונדרוזיס, ספונדילוארתריטיס, דיסקופתיה וכו'), אפשר להתפתח עצביות של העצב האוקסיפיטלי הגדול, מתבטא בכאב עז, לפעמים חד, בחלק האחורי של הראש בצד התהליך הפתולוגי. התקפי כאב יכולים להיות מעוררים על ידי תנועות של הראש, בקשר לכך, חולים בדרך כלל מתקנים את ראשם, מטים אותו מעט הצידה ואחורה לכיוון הנגע. בְּ neuralgia של עצב העורף הגדול נחוש בדעתו נקודת כאב אופיינית ממוקם על הגבול של הקו השלישי האמצעי והפנימי המחבר את תהליך המסטואיד והעורף תְלוּלִית. לעיתים ישנה היפר-אסתזיה של העור בחלק האחורי של הראש, בעוד שניתן להבחין במנח מאולץ (עקב כאב) של הראש - הראש חסר תנועה ומוטה מעט לאחור ולכיוון התהליך הפתולוגי.
8.3.4. מקלעת צוואר הרחם והעצבים שלו
מקלעת צוואר הרחם (מקלעת צוואר הרחם)הוא נוצר על ידי שזירה של סיבי עצב העוברים דרך הענפים הקדמיים של עצבי עמוד השדרה הצווארי I-IV. המקלעת ממוקמת מול החוליות הצוואריות המתאימות
על המשטח הקדמי של השריר האמצעי והשריר המרים את עצם השכמה, ומכוסה חלק עליוןשריר סטרנוקלידומאסטואיד.
עצב עמוד השדרה הצווארי הראשון (C I) יוצא מתעלת השדרה בין עצם העורף לאטלס, בעודו ממוקם בחריץ של עורק החוליה. הענף הקדמי שלו עובר בין שרירי הישר הקדמיים והצדדיים של הראש. (mm. rectus capitis anterioris et lateralis).פגיעה בעצב זה עלולה להוביל להתכווצות עוויתית של השריר האלכסוני התחתון של הראש, עם עוויתות של הראש לכיוון הנגע.
מנוחה עצבי צוואר הרחםעבור אל המשטח הקדמי של עמוד השדרה, עובר בין השרירים הרוחביים הקדמיים והאחוריים מאחורי עורק החוליה. ממקלעת צוואר הרחם יוצאות שתי קבוצות של ענפים - שרירי ועור.
ענפים שריריים של מקלעת צוואר הרחם: 1) ענפים סגמנטליים קצרים לשרירים העמוקים של הצוואר; 2) אנסטומוזה עם ענף יורד עצב היפוגלוסלימעורב ביצירת הלולאה שלו; 3) הסתעפות לשריר sternocleidomastoid; ענף לשריר הטרפז ו-4) העצב הפרני המכיל סיבים תחושתיים.
ענפים עמוקים של מקלעת צוואר הרחם להשתתף בעצבוב של השרירים המספקים תנועה בעמוד השדרה הצווארי, שרירי היואיד. יחד עם עצב הגולגולת XI (אקססורי), הם מעורבים בעצבוב של שרירי sternocleidomastoid וטרפז. (m. sternocleidomastoideus et m. trapezius),כמו גם השריר הארוך של הצוואר (n. longus colli),שההתכווצות שלו מובילה לכיפוף של עמוד השדרה הצווארי, ובכיווץ חד צדדי לכיפוף של הצוואר באותו כיוון.
עצב הסרעפת (נ. phrenicus)- המשך הסיבים של הענפים הקדמיים, בעיקר IV, בחלקו III ו-V של עצבי עמוד השדרה הצווארי - יורד למטה, הממוקם בין העורק התת-שפתי והווריד, חודר לתוך המדיאסטינום הקדמי. בדרכו, עצב הסרעפת פולט ענפים רגישים לצדר הצדר, קרום הלב, הסרעפת, אך חלקו העיקרי הוא מוטורי ו מספק עצבוב של הסרעפת (חסימת בטן), המוכר כשריר הנשימה החשוב ביותר.
כאשר העצב הפרני ניזוק, סוג נשימה פרדוקסלי: בשאיפה, אזור האפיגסטרי שוקע, בנשיפה הוא בולט - תופעה הפוכה למה שנצפה בדרך כלל בנורמה; בנוסף, תנועות שיעול קשות. צילום רנטגן מגלה ירידה של כיפת הסרעפת והגבלת הניידות שלה בצד העצב הפגוע. גירוי העצב גורם לעווית של הסרעפת, המתבטאת בשיהוקים מתמשכים, קוצר נשימה וכאבים בחזה, המקרינים לחגורת הכתפיים ולאזור מפרק הכתף.
הבאים נוצרים במקלעת צוואר הרחם עצבי העור.
עצב עורפי קטן יותר (n. occipitalis minor).הוא נוצר עקב הסיבים של הענפים הקדמיים של עצבי עמוד השדרה הצוואריים (C II -C III), יוצאים מתחת לקצה האחורי של השריר הסטרנוקלידומאסטואיד בגובה שלו. שליש עליוןוחודר לעור החלק החיצוני אזור העורףותהליך המסטואיד. כאשר העצב האוקסיפיטלי הקטן מגורה, כאב מתרחש באזור העצבים, שלעתים קרובות הוא התקפי באופיו. (נוירלגיה של העצב האוקסיפיטלי הקטן), במקביל, מתגלה נקודת כאב מאחורי השריר הסטרנוקלידומאסטואיד, בגובה השליש העליון שלו.
עצב אוזן גדול (n. auricularis magnus, C III) מעיר את רוב העור אֲפַרכֶּסֶת, אזור פרוטיד ומשטח אינפרוציאלי של הפנים.
עצב צוואר הרחם עורי (n. cutaneus colli, C III)מעיר את העור של המשטחים הקדמיים והצדדיים של הצוואר.
עצבים סופרקלביקולריים (nn. supraclaviculares, C III -C IV) לעצבר את העור של האזור העל-פרקלביקולרי, החלק החיצוני העליון של הכתף, כמו גם את החלקים העליונים חזה- מלפנים לצלע 1, מאחור - באזור עצם השכמה העליון.
גירוי של מקלעת צוואר הרחם יכול לגרום לעווית של השריר הארוך של הצוואר והסרעפת. עם מתח טוניק של שרירי צוואר הרחם, הראש נשען לאחור ולצד הפגוע, עם התכווצות דו-צדדית, הראש נשען לאחור, מה שיוצר רושם של שרירי צוואר נוקשים. עם שיתוק דו-צדדי של שרירי צוואר הרחם, הראש תלוי בחוסר אונים קדימה, כפי שקורה במקרים מסוימים של מיאסטניה גרביס, פוליו או דלקת מוח בקרציות.
נגע מבודד של מקלעת צוואר הרחם עשוי לנבוע מטראומה או גידול ברמת צוואר הרחם העליונה.
8.3.5. מקלעת הזרוע והעצבים שלה
מקלעת ברכיאלי (plexus brachialis)נוצר מהענפים הקדמיים של עצבי השדרה C V - Th I (איור 8.3).
עצבי עמוד השדרה, שמהם נוצרת מקלעת הזרוע, עוזבים את תעלת עמוד השדרה דרך הנקבים הבין-חולייתיים המקבילים, עוברים בין השרירים הבין-רוחביים הקדמיים והאחוריים. הענפים הקדמיים של עצבי עמוד השדרה, המתחברים זה לזה, נוצרים לראשונה 3 גזעים (צרורות ראשוניים) של מקלעת הזרוע המרכיבים אותו
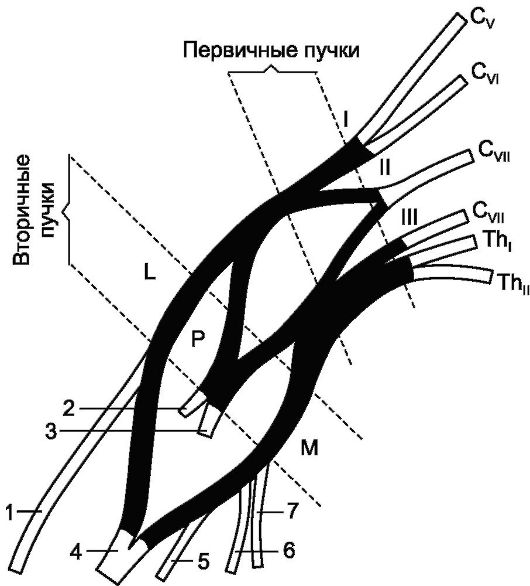
אורז. 8.3.מקלעת כתף. I - קרן עליונה ראשונית; II - קרן אמצעית ראשונית; III - קרן תחתונה ראשונית; P - קרן אחורית משנית; L - קורה חיצונית משנית; M - קרן פנימית משנית; 1 - עצב שרירי; 2 - עצב בית השחי; 3 - עצב רדיאלי; 4 - עצב חציוני; 5 - עצב אולנרי; 6 - עצב עורי פנימי; 7 - עצב עורי פנימי של האמה.
חלק על-גבי, כל אחד מהם, באמצעות ענפים מחברים לבנים, מחובר לצמתים הצומחיים הצוואריים האמצעיים או התחתונים.
1. גזע עליון נובע מחיבור הענפים הקדמיים של עצבי עמוד השדרה C V ו-C VI.
2. תא מטען בינוני הוא המשך של הענף הקדמי של עצב השדרה C VII.
3. תא המטען התחתון מורכב מהענפים הקדמיים של עצבי עמוד השדרה C VIII, Th I ו-Th II.
הגזעים של מקלעת הזרוע יורדים בין השרירים הקדמיים והאמצעיים בקנה מידה מעל ומאחור העורק התת-שוקיולעבור לחלק התת-שפתי של מקלעת הזרוע, הממוקם באזור הפוסה התת-שחית והבית-שחי.
ברמה התת-קלווית כל אחד מהגזעים (צרורות ראשוניים) של מקלעת הזרוע מחולק לענפים קדמיים ואחוריים, מהם נוצרים 3 צרורות (צרורות משניות) המרכיבים את החלק התת-שפתי של מקלעת הזרוע. ונקראים בהתאם למיקומם ביחס לעורק השחי (a.axillaris),שהם מקיפים.
1. קרן אחורית הוא נוצר על ידי היתוך של כל שלושת הענפים האחוריים של הגזעים של החלק העל-פרקלביקולרי של המקלעת. ממנו מתחילים עצבים ביתיים ורדיאליים.
2. צרור לרוחב מהווים את הענפים הקדמיים המחוברים של הגזעים העליונים והאמצעיים בחלקם (C V, C VI, C VII). מהצרור הזה נובעים עצב שרירי וחלק (רגל חיצונית - C VII) עצב חציוני.
3. צרור מדיאלי הוא המשך של הענף הקדמי של הצרור הראשוני התחתון; ממנו נוצרים עצב אולנרי, עצבים מדיאליים עוריים של הכתף והאמה, ו חלק מהעצב המדיאני (פנימין - C VIII), המתחבר לפדיקל החיצוני (מול עורק השחי), יחד הם יוצרים גזע אחד של העצב המדיאני.
עצבים הנוצרים במקלעת הזרוע שייכים לעצבי הצוואר, חגורת כתפייםוידיים.
עצבים של הצוואר.ענפי שרירים קצרים מעורבים בעצבוב הצוואר. (רר. שרירים),שרירים עמוקים מעירים: שרירים רוחביים (mm. intertrasversarii); שריר צוואר ארוך(M. longus colli),הטיית הראש לצדו, ועם התכווצות שני השרירים - הטייתו קדימה; מלפנים, באמצע ומאחור שרירי scalene (mm. scaleni anterior, medium, posterior),שבעזרת חזה קבוע נוטים לצדם אזור צוואר הרחםעמוד השדרה, ועם התכווצות דו-צדדית, הטה אותו קדימה; אם הצוואר קבוע, אז שרירי הסקאלה, מתכווצים, מרימים את הצלעות ה-1 וה-2.
עצבים של חגורת הכתפיים. עצבי חגורת הכתפיים מקורם בחלק העל-פרקלביקולרי של מקלעת הזרוע והם מוטוריים בעיקרם בתפקודם.
1. עצב תת-קלבי (n. subclavius, C V -C VI)מעיר את השריר התת-שוקי (m. subclavius),אשר, כאשר הוא מכווץ, עוקר את עצם הבריח כלפי מטה ומדיאלית.
2. עצבי חזה קדמיים (nn. thoracales anteriores, C V -Th I)מעיר את שרירי החזה הגדולים והקטנים (mm. pectorales major et minor).התכווצות הראשונה שבהן גורמת לאדוקציה ולסיבוב של הכתף פנימה, התכווצות השנייה - עקירה של עצם השכמה קדימה ולמטה.
3. עצב על-גבי (נ. suprascapularis, C V-C YI)מעיר את שרירי הסופרספינטוס והאינפראספינטוס (מ. supraspinatus et m. infraspinatus);הראשון תורם
חטיפת הכתף, השנייה - מסובבת אותה החוצה. ענפים רגישים של עצב זה מעצבבים את מפרק הכתף.
4. עצבים תת-סקפולריים (nn. subscapulares, C Y -C YII)לעצבן את שריר התת-שכמה (m. subscapularis),סיבוב הכתף פנימה, ושריר עגול גדול (M. Teres Major),שמסובב את הכתף פנימה (פרונציה), לוקח אותה בחזרה ומוביל אל תא המטען.
5. עצבים אחוריים של החזה (nn. toracales posteriores): עצב הגב של עצם השכמה (n. scapulae dorsalis)והעצב הארוך של החזה (נ. thoracalis longus, C Y -C YII)מעיר את השרירים, שכיווץם מבטיח את הניידות של עצם השכמה (m. levator scapulae, m. rhomboideus, m. serratus anterior).האחרון שבהם עוזר להרים את היד מעל הרמה האופקית. התבוסה של העצבים האחוריים של החזה מובילה לאסימטריה של השכמות. כאשר נעים במפרק הכתף, אופיינית צורת הכנפיים של עצם השכמה בצד הנגע.
6. עצב בית החזה (n. thoracodorsalis, C VII -C VIII I)מעיר את שריר ה-latissimus dorsi (m. latissimus dorsi),שמביאה את הכתף לגוף, מושכת אותה אחורה, ל קו אמצעיומסתובב פנימה.
עצבים של היד.עצבי היד נוצרים מהצרורות המשניות של מקלעת הזרוע. עצבי השחי והרדיאליים נוצרים מהצרור האורך האחורי, העצב השרירי והגבעול החיצוני של העצב המדיאני נוצרים מהצרור המשני החיצוני; מהצרור הפנימי המשני - העצב האולנרי, ה-Pedicle הפנימי של העצב המדיאני והעצבים העוריים המדיאליים של הכתף והאמה.
1. עצב בית השחי (n. axillaris, C Y -C YII)- מעורב; מעיר את שריר הדלתא (m. deltoideus),אשר, כאשר מכווצים, חוטף את הכתף לרמה אופקית ומושך אותה אחורה או קדימה, כמו גם את השריר העגול הקטן (m. teres minor),סיבוב הכתף כלפי חוץ.
ענף חושי של עצב בית השחי - עצב עורי חיצוני מעולה של הכתף (n. cutaneus brachii lateralis superior)- מעיר את העור מעל שריר הדלתא, כמו גם את העור של החיצוני ובחלקו משטח אחוריהחלק העליון של הכתף (איור 8.4).
עם פגיעה בעצב בית השחי, הזרוע תלויה כמו שוט, הסרת הכתף לצד קדימה או אחורה בלתי אפשרית.
2. עצב רדיאלי (n. radialis, C YII,חֶלקִית C YI , C YIII , Th I)- מעורב; אבל בעיקר מוטורי, מעיר בעיקר את שרירי המתח של האמה - שריר התלת ראשי של הכתף (m. triceps brachii)ושריר המרפק (מ. אפוננס),מאריכים יד ואצבעות - מאריכים רדיאליים ארוכים וקצרים של פרק כף היד (mm. extensor carpi radialis longus et brevis)ומרחיב אצבעות (m. extensor digitorum),תמיכה באמה (מ' סופינטור),שריר brachioradialis (m. brachioradialis),מעורב בכיפוף ובפרונציה של האמה, כמו גם בשרירים החוטפים אֲגוּדָלמברשות (mm. Abductor Pollicis longus et brevis),מאריכים קצרים וארוכים של האגודל (mm. extensor pollicis brevis et longus),מאריך אצבע מורה (m. extensor indicis).
סיבים תחושתיים של העצב הרדיאלי מרכיבים את הענף העורי האחורי של הכתף (n. cutaneus brachii posteriores),מתן רגישות לחלק האחורי של הכתף; עצב עורי צדדי תחתון של הזרוע (n. cutaneus brachii lateralis inferior),עצבוב העור של החלק החיצוני התחתון של הכתף, ואת העצב העורי האחורי של האמה (n. cutaneus antebrachii posterior),קביעת הרגישות של המשטח האחורי של האמה, כמו גם הענף השטחי (ראמוס שטחי),מעורב בעצבוב של המשטח האחורי של היד, כמו גם המשטח האחורי של האצבעות I, II ומחצית האצבעות III (איור 8.4, איור 8.5).
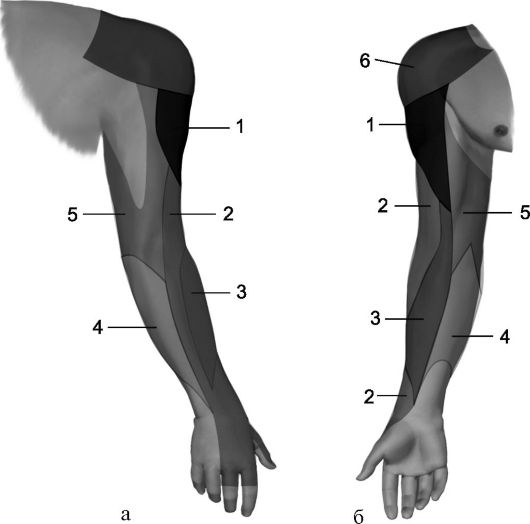
אורז. 8.4.עצבוב של העור של פני היד (א - גב, b - גחון). 1 - עצב בית השחי (הענף שלו הוא העצב העורי החיצוני של הכתף); 2 - עצב רדיאלי (עצב עורי אחורי של הכתף ועצב עורי אחורי של האמה); 3 - עצב שרירי (עצב עורי חיצוני של האמה); 4 - עצב עורי פנימי של האמה; 5 - עצב עורי פנימי של הכתף; 6 - עצבים supraclavicular.
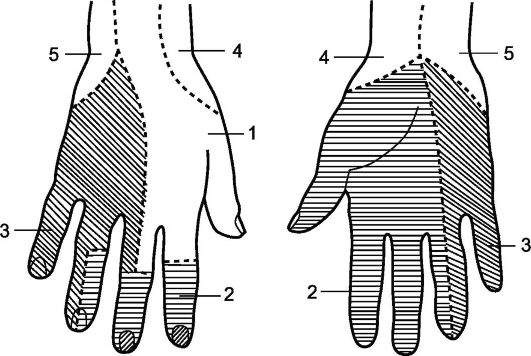
אורז. 8.5.עצבוב של עור היד.
1 - עצב רדיאלי, 2 - עצב חציוני; 3 - עצב אולנרי; 4 - עצב חיצוני של האמה (ענף של העצב השרירי); 5 - עצב עורי פנימי של האמה.
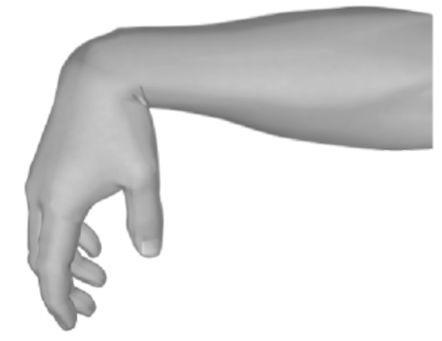
אורז. 8.6.מברשת תלויה עם פגיעה בעצב הרדיאלי.

אורז. 8.7.בדיקת דילול של כפות הידיים והאצבעות במקרה של פגיעה בעצב הרדיאלי הימני. בצד הנגע, אצבעות כפופות "גולשות" לאורך כף יד בריאה.
סימן אופייני לנגע של העצב הרדיאלי הוא מברשת תלויה, הממוקמת במצב של פרונציה (איור 8.6). עקב paresis או שיתוק של השרירים המתאימים, הארכת היד, האצבעות והאגודל, כמו גם supination של היד עם אמה מורחבת, בלתי אפשריים; הרפלקס הפריאסטאלי הקרפורדיאלי מופחת או לא מתעורר. במקרה של נגע גבוה של העצב הרדיאלי, הארכת האמה נפגעת גם עקב שיתוק שריר התלת ראשי של הכתף, בעוד שלא נגרם רפלקס הגיד משריר התלת ראשי של הכתף.
אם אתה מחבר את כפות הידיים אחת לשנייה, ואז מנסים להפיץ אותן, אז בצד הנגע של העצב הרדיאלי, האצבעות אינן מתיישרות, מחליקות לאורך משטח כף היד של יד בריאה (איור 8.7).
העצב הרדיאלי פגיע מאוד; מבחינת תדירות הנגעים הטראומטיים, הוא נמצא במקום הראשון מבין כל העצבים ההיקפיים. לעתים קרובות במיוחד נזק לעצב הרדיאלי מתרחש עם שברים של הכתף. לעתים קרובות, זיהומים או שיכרון, כולל שיכרון אלכוהול כרוני, הם גם הגורם לנזק לעצב הרדיאלי.
3. עצב שרירי (n. musculocutaneus, C V -C VI) - מעורב; סיבים מוטוריים מעירים את שריר הדו-ראשי (m. biceps brachii),כיפוף הזרוע במפרק המרפק והנחת האמה הכפופה, כמו גם שריר הכתף (m. brachialis),מעורב בכיפוף האמה, ושריר הקורקוברכיאליס (m. coracobrachialis),תורם להרמת הכתף מלפנים.
סיבים תחושתיים של העצב השרירי יוצרים את הענף שלו - העצב העורי החיצוני של האמה (n. cutaneus antebrachii lateralis), מתן רגישות של העור של הצד הרדיאלי של האמה להגבהה של האגודל.
עם נזק לעצב השרירי, כיפוף האמה מופרע. זה ברור במיוחד עם האמה הנשענת, שכן כיפוף של האמה המוטה אפשרית בגלל שריר ה-brachioradialis המועצב על ידי העצב הרדיאלי (m. brachioradialis).אופייני גם האובדן
רפלקס הגיד מהדו-ראשי של הכתף, הרמת הכתף מלפנים. ניתן לזהות הפרעת רגישות בצד החיצוני של האמה (איור 8.4).
4. עצב חציוני (n. medianus)- מעורב; הוא נוצר מחלק מהסיבים של הצרור המדיאלי והצדדי של מקלעת הזרוע. בגובה הכתף, העצב המדיאני אינו נותן ענפים. ענפים שריריים הנמשכים ממנו לאמה וליד (רמי שרירים)מעיר את הפרונטור העגול (m. pronator teres),חודר לאמה ותורם לכיפוף שלה. flexor carpi radialis (M. flexor carpi radialis) יחד עם כיפוף שורש כף היד, הוא חוטף את היד לצד הרדיאלי ומשתתף בכיפוף האמה. שריר כף היד ארוך (m. palmaris longus)מותח את האפונרוזיס בכף היד ומעורב בכיפוף היד והאמה. מכופף אצבעות שטחי (M. digitorum superficialis) מכופף את הפלנגות האמצעיות של אצבעות II-V, משתתף בכיפוף היד. בשליש העליון של האמה, ענף כף היד של העצב המדיאני יוצא מהעצב המדיאני (ramus palmaris n. mediani).הוא עובר לפני המחיצה הבין-רוסית בין הכופף הארוך של האגודל לכופף העמוק של האצבעות ומעצבב את הכופף הארוך של האגודל. (m. flexor pollicis longus),כיפוף את פלנקס הציפורן של האגודל; חלק מכופף העמוק של האצבעות (m. flexor digitorum profundus), כיפוף הציפורן והפלנגות האמצעיות של האצבעות והמברשת II-III; פרונטור מרובע (M. pronator quadratus), חודר לאמה וליד.
בגובה שורש כף היד, העצב המדיאני מתחלק ל-3 עצבים דיגיטליים דקלים נפוצים. (nn. digitales palmares communes) והעצבים הדיגיטליים בכף היד שלהם (nn. digitales palmares proprii). הם מעירים את השריר הקצר שחוטף את האגודל. (m. Abductor Pollicis Brevis), שריר שמתנגד לאגודל (מ. מתנגדים לפוליסיס),מכופף אגודל קצר (m. flexor pollicis brevis)ו-I-II שרירים ורמיפורמים (מ"מ lumbricales).
סיבים רגישים של העצב המדיאני מעצבבים את העור באזור מפרק שורש כף היד (המשטח הקדמי שלו), את הבלטה של האגודל (thenar), אצבעות I, II, III והצד הרדיאלי של האצבע הIV, כמו כן. כמשטח האחורי של הפלנגות האמצעיות והדיסטליות של האצבעות II ו-III (איור 8.5).
פגיעה בעצב המדיאני מאופיינת בהפרה של היכולת להעמיד את האגודל לשאר, בעוד שרירי העלאת האגודל מתנוונים לאורך זמן. האגודל במקרים כאלה נמצא באותו מישור עם השאר. כתוצאה מכך, כף היד מקבל צורה אופיינית לנגעים של העצב המדיאני, המכונה "יד הקוף" (איור 8.8א). אם העצב המדיאני מושפע בגובה הכתף, יש הפרעה בכל התפקודים, בהתאם למצבו.
כדי לזהות תפקוד לקוי של העצב המדיאני, ניתן לבצע את הבדיקות הבאות: א) כאשר מנסים לקפוץ את היד לאגרוף, אצבעות I, II וחלקן III נשארות מורחבות (איור 8.8b); אם כף היד נלחצת לשולחן, אז תנועת הגירוד עם הציפורן של האצבע המורה נכשלת; ג) להחזיק רצועת נייר בין הגדול ל אצבעות מורהבשל חוסר האפשרות לכופף את האגודל, המטופל מביא את האגודל המיושר אל האצבע המורה - בדיקת האגודל.
בשל העובדה שהעצב המדיאני מכיל מספר רב של סיבים אוטונומיים, כאשר הוא ניזוק, הפרעות טרופיות בולטות בדרך כלל ולעיתים קרובות יותר מאשר כאשר כל עצב אחר ניזוק, מתפתחת קאוזלגיה המתבטאת בצורה חדה, צריבה, כאב מפוזר.
אורז. 8.8.נזק לעצב המדיאני.
a - "מברשת קוף"; ב - כאשר לוחצים את היד לאגרוף, אצבעות I ו-II אינן מתכופפות.
5. עצב אולנר (n. ulnaris, C VIII -Th I)- מעורב; הוא מתחיל בפוסה בית השחי מהצרור המדיאלי של מקלעת הזרוע, יורד במקביל לבית השחי, ולאחר מכן את העורק הזרוע והולך אל קונדיל פנימי עצם הזרועובגובה החלק המרוחק של הכתף עובר לאורך החריץ של העצב האולנרי (sulcus nervi ulnaris). בשליש העליון של האמה, יוצאים ענפים מהעצב האולנרי לשרירים הבאים: מכופף כף היד. (M. flexor carpi ulnaris), מברשת flexor ו-adductor; החלק המדיאלי של הכופף העמוק של האצבעות (M. flexor digitorum profundus), כיפוף את פלנקס הציפורניים של אצבעות IV ו-V. בשליש האמצעי של האמה, ענף כף היד העורי יוצא מהעצב האולנרי (ramus cutaneus palmaris),עיוור העור של הצד המדיאלי של כף היד באזור הגבהה של האצבע הקטנה (hypotenar).
על הגבול בין השליש האמצעי והתחתון של האמה, הענף הגבי של היד מופרד מהעצב האולנרי (ramus dorsalis manus)וענף כף היד (ramus volaris manus).הראשון מבין הענפים הללו הוא רגיש, הוא הולך לחלק האחורי של היד, שם הוא מסתעף לתוך העצבים הגביים של האצבעות. (nn. digitales dorsales),המסתיימות בעור המשטח האחורי של אצבעות ה-V וה-IV ובצד האולנרי של האצבע III, בעוד שהעצב של אצבע ה-V מגיע לפלנקס הציפורן שלו, והשאר מגיעים רק לפלנגות האמצעיות. הענף השני מעורב; החלק המוטורי שלו מופנה אל פני הכף היד של היד ובגובה העצם הפיזיפורמית מחולק לענפים שטחיים ועמוקים. ענף משטחמעיר את שריר כף היד הקצר, המושך את העור אליו אפונאורוזיס בכף היד, בהמשך הוא מחולק לעצבים דיגיטליים דקלים נפוצים ותקינים (nn. digitales palmares communis et proprii). העצב הדיגיטלי המשותף מעיר את פני הכף היד של האצבע הרביעית ואת הצד המדיאלי של הפלנגות האמצעיות והאחרונות שלה, כמו גם את הצד האחורי של פלנגס הציפורן של האצבע החמישית. הענף העמוק חודר לעומק כף היד, עובר לצד הרדיאלי של היד ומעצבן את השרירים הבאים: שריר האגודל המוסיף (m. adductor policis),אצבע adductor V (מ. חוטף
דיגיטלי מינימי),הגמשת הפאלנקס הראשי של אצבע ה-V, השריר שמתנגד לאצבע ה-V (m. opponens digiti minimi)- היא מביאה את האצבע הקטנה לקו האמצע של היד ומתנגדת לה; ראש עמוק של הכופף הקצר של האגודל (מ. flexor pollicis brevis);שרירים דמויי תולעת (מ"מ. lumbricales),שרירים המכופפים את החלק הראשי ופותח את הפלנגות האמצעיות והציפורניים של האצבעות II ו- IV; שרירי כף היד והגב (mm. interossei palmales et dorsales),הגמשת הפלנגות הראשיות ובמקביל הארכת יתר הפלנגות של האצבעות II-V, כמו גם חטיפת אצבעות II ו-IV מהאצבע האמצעית (III) וחיבור האצבעות II, IV ו-V לאמצעית.
סיבים רגישים של העצב האולנרי מעצבבים את העור של הקצה האולנרי של היד, את המשטח האחורי של ה-V וחלקו את אצבעות ה-IV ואת פני השטח של האצבעות V, IV וחלקו III (איור 8.4, 8.5).
במקרים של פגיעה בעצב האולנרי על רקע ניוון מתפתח של השרירים הבין-רוסיים, כמו גם מתיחת יתר של החלק הראשי וכיפוף של הפלנגות הנותרות של האצבעות, נוצרת מברשת דמוית טופר הדומה לכף ציפור (איור 8.9). א).
כדי לזהות סימנים של נזק לעצב האולנרי, ניתן לבצע את הבדיקות הבאות: א) כאשר מנסים ללחוץ את היד לתוך אגרוף V, IV וחלקו III, האצבעות מתכופפות בצורה לא מספקת (איור 8.9b); ב) תנועות גירוד עם הציפורן של האצבע הקטנה אינן מסתדרות עם כף היד לחוצה בחוזקה לשולחן; ג) אם כף היד מונחת על השולחן, הרי שהפיזור והקירוב של האצבעות לא מצליחים; ד) המטופל אינו יכול להחזיק רצועת נייר בין המדד לאגודלים המיושרים. כדי להחזיק אותו, המטופל צריך לכופף בחדות את הפלנקס הסופי של האגודל (איור 8.10).
6. עצב פנימי עורי של הכתף (n. cutaneus brachii medialis, C YIII -Th I)- רגיש, יוצא מהצרור המדיאלי של מקלעת הזרוע, בגובה הפוסה בית השחי יש קשרים עם ענפי עור חיצוניים (rr. cutani laterales) II ו-III עצבי בית החזה (nn. חזה)ומעצבן את העור של המשטח המדיאלי של הכתף ל מפרק המרפק(איור 8.4).
אורז. 8.9.סימני פגיעה בעצב האולנרי: יד בצורת טפר (א), כאשר היד נדחסת לאגרוף V ו-IV, האצבעות אינן מתכופפות (ב).

אורז. 8.10.בדיקת אגודל.
ביד ימין, לחיצה על רצועת נייר אפשרית רק באגודל מיושר בגלל שריר החיבור שלו, המועצב על ידי העצב האולנרי (סימן לפגיעה בעצב המדיאני). בצד שמאל, רצועת הנייר נלחצת על ידי השריר הארוך המועצב על ידי העצב המדיאני, אשר מכופף את האגודל (סימן לפגיעה בעצב האולנרי).
7. עצב פנימי עורי של האמה (n. cutaneus antebrachii medialis, C VIII - Th II)- רגיש, יוצא מהצרור המדיאלי של מקלעת הזרוע, בפוסה בית השחי ממוקם ליד העצב האולנרי, יורד לאורך הכתף בחריץ המדיאלי של שריר הדו-ראשי שלו, מעיר את העור של פני השטח הפנימיים של האמה (איור 8.4).
תסמונות של נגעים של מקלעת הזרוע. יחד עם נגע מבודד של עצבים בודדים היוצאים ממקלעת הזרוע, המקלעת עצמה עלולה להיות מושפעת. פגיעה במקלעת נקראת פלקסופתיה.
גורמים אטיולוגיים של נזק למקלעת הזרוע הם פצעי יריאזורים על ותת-שפתיים, שבר של עצם הבריח, צלע 1, פריוסטיטיס של הצלע ה-1, נקע של עצם הזרוע. לפעמים המקלעת מושפעת בגלל מתיחת יתר שלה, עם חטיפה מהירה וחזקה של הזרוע לאחור. פגיעה במקלעת אפשרית גם במצב שבו הראש מופנה לכיוון ההפוך, והיד מאחורי הראש. ניתן להבחין במקלעת ברכיאל בילודים עקב פגיעה טראומטית במהלך לידה מסובכת. נזק למקלעת הברכיאלי יכול להיגרם גם מנשיאת משקלים על הכתפיים, על הגב, במיוחד כאשר שיכרון כלליאלכוהול, עופרת וכו' הגורם לדחיסה של המקלעת יכול להיות מפרצת של העורק התת-שפתי, צלעות צוואר הרחם נוספות, המטומות, מורסות וגידולים של האזור הסופרקלוויקולרי והתת-שפתי.
מקלעת ברכיאלית מוחלטת מוביל לשיתוק רפוי של כל שרירי חגורת הכתפיים והזרוע, בעוד שרק היכולת "להרים את חגורת הכתפיים" יכולה להישמר הודות לתפקוד השמור של שריר הטרפז, המעוצב על ידי עצב הגולגולת העזר והענפים האחוריים של השריר. עצבי צוואר הרחם ובית החזה.
בהתאם ל מבנה אנטומישל מקלעת הזרוע, נבדלות תסמונות הנזק לגזעיו (צרורות ראשוניים) וצרורות (צרורות משניות).
תסמונות של נזק לגזעים (צרורות ראשוניות) של מקלעת הזרוע להתרחש עם פגיעה בחלק העל-גבי, בעוד שניתן להבחין בתסמונות של פגיעה בגזע העליון, האמצעי והתחתון.
1. תסמונת של נזק לגזע העליון של מקלעת הזרוע (מה שנקרא העליוןמקלעת ברכיאלית ארב-דושן)מתרחש עם נזק (לעתים קרובות טראומטי) של הענפים הקדמיים של עצבי עמוד השדרה הצווארי V ו-VI או
חלק מהמקלעת שאליו מצטרפים עצבים אלה, נוצרים לאחר מעבר בין שרירי הסולם גזע עליון. מקום זה ממוקם 2-4 ס"מ מעל עצם הבריח, ברוחב אצבע בערך מאחורי השריר הסטרנוקלידומאסטואיד ונקרא הנקודה העל-פרקלוויקולרית של ארב.
מקלעת Erb-Duchenne ברכיאלית עליונה מאופיינת בשילוב של סימני פגיעה בעצב בית השחי, עצב בית החזה הארוך, עצבי החזה הקדמיים, העצב התת-סקפולרי, העצב הגבי של עצם השכמה, השריר החזה וחלק מהעצב הרדיאלי. מאופיין בשיתוק של שרירי חגורת הכתפיים וחלקים פרוקסימליים של הזרוע (דלתא, דו-ראשי, שרירי זרוע, שרירי ברכיורדיאלי ותמיכת קשת), הפרעה בחטיפת כתפיים, כפיפה וסופינציה של האמה. כתוצאה מכך, היד תלויה מטה כמו שוט, מצטברת ומוטה, החולה אינו יכול להרים את ידו, להביא את ידו אל פיו. אם היד מונחת באופן פסיבי, היא תפנה מיד פנימה שוב. הרפלקס משריר הדו-ראשי ורפלקס שורש כף היד (הקרפורדיאלי) אינו נגרם, בעוד שהיפלגזיה מסוג רדיקולרית מתרחשת בדרך כלל בצד החיצוני של הכתף והאמה באזור הדרמטום C V -C VI. מישוש מגלה רגישות באזור הנקודה העל-פרקלוויקולרית של ארב. מספר שבועות לאחר הנגע במקלעת מופיעה היפותרופיה גוברת של השרירים המשותקים.
plexopathy brachial Erb-Duchenne מתרחשת לעתים קרובות עם פציעות, זה אפשרי, במיוחד, כאשר נפילה על זרוע מושטת, זה עשוי להיות תוצאה של דחיסה מקלעת במהלך שהות ארוכה עם זרועות פצעים מתחת לראש. לפעמים זה מופיע ביילודים עם לידה פתולוגית.
2. תסמונת של נגעים של הגזע האמצעי של מקלעת הזרוע מתרחשת כאשר הענף הקדמי של עצב השדרה הצווארי VII פגום. במקרה זה, הפרות של הארכת הכתף, היד והאצבעות אופייניות. עם זאת, שריר התלת ראשי של הכתף, אקסטנסור האגודל והחוטף הארוך של האגודל אינם מושפעים לחלוטין, שכן יחד עם הסיבים של עצב השדרה הצווארי VII, סיבים שהגיעו למקלעת לאורך הענפים הקדמיים של גם עצבי עמוד השדרה הצווארי V ו-VI משתתפים בעצבוב שלהם. נסיבות אלו הן תכונה חשובה בביצוע אבחנה מבדלתתסמונת של פגיעה בגזע האמצעי של מקלעת הזרוע ונזק סלקטיבי לעצב הרדיאלי. הרפלקס מהגיד של שריר התלת ראשי ורפלקס שורש כף היד (הקרפורדיאלי) אינו נקרא. הפרעות רגישות מוגבלות לרצועה צרה של היפלגזיה בגב האמה ובחלק הרדיאלי של גב היד.
3. תסמונת התבוסה של הגזע התחתון של מקלעת הזרוע(פלקסופתיה ברכיאלית התחתונה Dejerine-Klumpke)מתרחשת כאשר סיבי העצבים הנכנסים למקלעת לאורך עצבי עמוד השדרה צוואר הרחם VIII ו-I נפגעים, בעוד סימנים של נזק לעצב האולנרי ולעצבים הפנימיים של העור של הכתף והאמה, כמו גם חלקים מהעצב המדיאני (הרגל הפנימית שלו) ) אופייניים. בהקשר זה, עם שיתוק של Dejerine-Klumke, שיתוק או paresis של השרירים מתרחשים בעיקר בחלק המרוחק של הזרוע. החלק האולנרי של האמה והיד סובל בעיקר, שם מתגלות הפרעות רגישות והפרעות כלי דם. זה בלתי אפשרי או קשה להאריך ולחטוף את האגודל בגלל פרזיס של הפושט הקצר של האגודל והשריר החוטף את האגודל מועצב על ידי העצב הרדיאלי, שכן הדחפים עוברים לשרירים אלה
עוברים דרך הסיבים המרכיבים את עצבי עמוד השדרה החזה VIII ו-I ואת הגזע התחתון של מקלעת הזרוע. הרגישות בזרוע נפגעת בצד המדיאלי של הכתף, האמה והיד. אם, במקביל לתבוסה של מקלעת הזרוע, סובלים גם הענפים הלבנים המקשרים המובילים לצומת הכוכבים. (סטלטום גנגליון),זֶה ביטויים אפשריים של תסמונת הורנר (היצרות של האישון, פיסורה palpebral ו-enophthalmos קלה. בניגוד לשיתוק משולב של העצבים המדיאניים והאולנאריים, תפקוד השרירים המועצבים על ידי הרגל החיצונית של העצב המדיאני נשמר בתסמונת של הגזע התחתון של העצב המדיאני. מקלעת זרוע.
שיתוק Dejerine-Klumke מתרחש לעתים קרובות כתוצאה מנגע טראומטי של מקלעת הזרוע, אך הוא עשוי להיות גם תוצאה של דחיסה על ידי הצלע הצווארית או גידול Pancoast.
תסמונות של נגעים של הצרורות (צרורות משניות) של מקלעת הזרוע מתרחשים עם תהליכים ופציעות פתולוגיות באזור התת-שפתי, ובתורם, מחולקים לתסמונות קרן לרוחב, מדיאלי ואחורי. תסמונות אלה מתאימות למעשה למרפאה של נגעים משולבים של עצבים היקפיים הנוצרים מהצרורות התואמות של מקלעת הברכיים. תסמונת הצרור הצדי מתבטאת בחוסר תפקוד של עצב השריר והגבעול העליון של העצב המדיאני, תסמונת הצרור האחורי מאופיינת בחוסר תפקוד של עצב בית השחי והרדיאלי, ותסמונת הצרור המדיאלי מתבטאת על ידי חוסר תפקוד של העצב האולנרי, pedicle medial of mediaan nerve, עצבים עוריים מדיאליים של הכתף והאמה. עם התבוסה של שניים או שלושה (כל) צרורות של מקלעת הזרוע, מתרחש סיכום מקביל של סימנים קליניים, האופייניים לתסמונות שבהן צרורות בודדים שלה מושפעים.
8.3.6. עצבי בית החזה
עצבי בית החזה (nn. חזה)נקראים עצבי עמוד השדרה של רמת החזה. כמו עצבי עמוד שדרה אחרים, עצבי החזה מחולקים לענפים אחוריים וקדמיים. ענפים אחוריים (רמי אחורי)מקיפים את התהליכים המפרקים של החוליות ומכוונים בין התהליכים הרוחביים לגב, שם הם מחולקים בתורם לענפים פנימיים וצדיים, המספקים עצבוב של הרקמות הפרה-חוליות, במיוחד שריר גב ארוך (M. longissimus dorsi), שריר semispinalis(m. semispinalis), שריר סקרוספיני(m. sacrospinalis), ו מחולק , מסתובב, interspinous ו שרירים בין רוחביים. כל השרירים הארוכים והקצרים הללו של הגב תומכים בתא המטען במצב אנכי, משחררים או מכופפים את עמוד השדרה, כאשר הם מצטמצמים בצד אחד, עמוד השדרה מתגמש או מסתובב בכיוון זה.
חלק מהסיבים של הענפים הקדמיים של עצבי עמוד השדרה החזה הראשון והשני מעורב ביצירת מקלעת הזרוע, חלק מהענף הקדמי של עצב השדרה החזה XII הוא חלק ממקלעת המותני. החלקים שאינם מעורבים ביצירת מקלעות (Th I -Th II ו-Th XII) והענפים הקדמיים של עצבי עמוד השדרה החזה (Th III -Th XI) יוצרים עצבים בין צלעיים (nn. intercostales).ששת העצבים הבין-צלעיים העליונים עוברים עד לקצה עצם החזה ומסתיימים כענפי החזה הקדמיים של העור; ששת העצבים הבין-צלעיים התחתונים פועלים מאחורי זוויות הסחוסים
לתוך עובי שרירי הבטן וממוקמים שם תחילה בין השרירים האלכסוניים הרוחביים והפנימיים, מתקרבים לשריר rectus abdominis ומסתיימים כעצבי הבטן הקדמיים של העור.
העצבים הבין צלעיים מעורבים וממלאים תפקיד חשוב בעצבוב של שרירי החזה והבטן המעורבים בפעולת הנשימה.
בְּ גירוי של העצבים הבין צלעיים (עם תהליך פתולוגי) יש כאב בחגורה, מחמיר על ידי תנועות נשימה, במיוחד בעת שיעול, התעטשות. כאב שכיח במישוש של חללים בין צלעיים מסוימים, אפשרי נקודות כאב: אחורי - באזור הפרה-חולייתי, לרוחב - לאורך קו בית השחי וקדמי - לאורך קו החיבור של עצם החזה עם סחוסי חוף; ירידה אפשרית במשרעת תנועות הנשימה. התבוסה של העצבים הבין-צלעיים התחתונים גורמת לפריזה של שרירי דופן הבטן, המלווה באובדן של רפלקסי הבטן המתאימים, שהקשתות שלהם עוברות דרך מקטעי VII-XII של חוט השדרה, תוך נשיפה, שיעול והתעטשות. קשים במיוחד. קשיים במתן שתן ועשיית צרכים שכיחים. בנוסף, הלורדוזה של עמוד השדרה המותני הופכת מוגזמת עם האגן נע קדימה; כאשר הוא הולך, הוא נשען לאחור, הליכת ברווז מופיעה.
רגישות עם פגיעה בעצבי החזה עלולה להיפגע בחזה, בבטן, בבתי השחי ובמשטח הפנימי של הכתף עקב נזק נ. intercostobrachialis.
התבוסה של עצבי בית החזה יכולה להיות תוצאה של הפתולוגיה של עמוד השדרה, גנגליונוירופתיה עם הרפס זוסטר, שבר בצלעות, מחלות דלקתיות ואונקולוגיות של החזה, עם גידולים תוך חולייתיים, במיוחד נוירינומה.
שורשי עמוד השדרה המותניים יוצאים מהמקטעים המקבילים של חוט השדרה ברמה של חוליות החזה X-XII ויורדים אל הנקבים הבין חולייתיים באותו השם, כל אחד מהם ממוקם מתחת לחוליה בעלת אותו שם. כאן נוצרים עצבי עמוד השדרה המתאימים מהשורשים הקדמיים והאחוריים. לאחר מעבר דרך הנקבים הבין חולייתיים, הם מתחלקים לענפים. הענפים האחוריים והקדמיים של עצבי עמוד השדרה, כמו ברמות אחרות של עמוד השדרה, מעורבים בהרכבם.
הענפים האחוריים של עצבי עמוד השדרה המותני מחולקים לענפים מדיאליים וצדיים. הענפים המדיאליים מעצבבים את החלקים התחתונים של שרירי הגב העמוקים ומספקים רגישות לעור באזור הפרה-חולייתי של אזור המותני. הענפים הצדדיים מעצבבים את שרירי המותניים הרוחביים והמולטיפידוס. עצבי העכוז העליונים נובעים משלושת הענפים הצדדיים העליונים (nn. cunium superiors),עובר דרך קצה הכסל אל העור של החצי העליון של אזור העכוז, כלומר. לעור מעל הגלוטאוס מקסימוס והמדיוס עד לטרוכנטר הגדול יותר של הירך.
8.3.7. מקלעת מותנית והעצבים שלה
הענפים הקדמיים של עצבי עמוד השדרה המותני מעורבים ביצירת המקלעת המותנית (מקלעת לומבליס).מקלעת זו (איור 8.11) מורכבת מלולאות שנוצרו על ידי הענפים הקדמיים L I -L III ובחלקם Th XII ו-L IV של עצבי עמוד השדרה. המקלעת המותנית ממוקמת מול התהליכים הרוחביים של החוליות המותניות על פני השטח הקדמיים של הריבוע
שרירי המותניים בין צרורות שריר ה-psoas major. למקלעת המותנית יש מספר רב של קשרים עם מקלעת העצה מתחת. לכן, לעתים קרובות הם מקובצים תחת השם lumbosacralמִקלַעַת. רוב העצבים ההיקפיים היוצאים ממקלעת המותני מעורבים בהרכבם. עם זאת, ישנם גם ענפי שרירים (רמי שרירים),מעיר, בפרט, את השרירים הפנימיים של האגן: שריר ה-iliopsoas (מ. iliopsoas)ופסואה מינור (מ. פסו מינורי),מכופף את הירך פנימה מפרק ירך, כמו גם השריר המרובע של הגב התחתון, מפנה את הירך כלפי חוץ.
עצב iliohypogastric (n. iliohypogastricus, Th XII -L I) יורד באלכסון במקביל לעצב הבין-צלעי XII, חודר דרך שריר הבטן הרוחבי, עובר בינו לבין השריר האלכסוני הפנימי של הבטן. ברמת הרצועה המפשעתית (פופרטית), העצב עובר דרך השריר האלכסוני הפנימי של הבטן וממוקם בינו לבין האפונורוזיס של השריר האלכסוני החיצוני. בדרך יוצאים ענפים מהעצב האיליו-היפוגסטרי לשרירי הבטן התחתונה והענף העורי החיצוני, הנפרד באזור החלק האמצעי של ציצת הכסל, מחורר את השרירים האלכסוניים של הבטן ומעצבן את העור. אזור מעל שריר gluteus medius והשריר המאמץ את הפאשיה של הירך. בנוסף, הענף העורי הקדמי יוצא מהעצב הכסל-היפוגסטרי, החודר את הדופן הקדמית של התעלה המפשעתית ומעצבב את העור מעל ומדיאלי לפתח החיצוני של התעלה המפשעתית.
עצב איליו-מפשתי (n. ilioinguinalis, L I)הולך במקביל ומתחת לעצב ה-iliohypogastric, חודר את שריר הבטן הרוחבי ומרחיק יותר בינו לבין השריר האלכסוני הפנימי של הבטן, עובר על רצועת הבטן ויוצא מתחת לעור דרך החיצוני טבעת מפשעתית, אז הוא ממוקם מדיאלית ומול חבל הזרע ומחולק לענפים תחושתיים סופניים.
לאורך דרכו של העצב האיליאו-פוני יוצאים ממנו ענפי שרירים אל השרירים האלכסוניים החיצוניים והפנימיים של הבטן ושריר הבטן הרוחבי, ענפי עור המעניקים רגישות ב. אזור מפשעתיובחלק העליון של הפנימי
אורז. 8.11.מקלעת מותני וסקרל.
1 - עצב איליאק-היפוגסטרי; 2 - עצב איליאק-מפשעתי; 3 - עצב ירך-גניטלי; 4 - עצב עורי לרוחב של הירך; 5 - עצב obturator; 6 - עצב הירך, 7 - עצב סיאטי; 8 - עצב מיני.
פני הירך, כמו גם ענפי האשכים הקדמיים המעצבבים את העור של אזור הערווה, שורש הפין ושק האשכים הקדמי (אצל נשים, עור השפתיים הגדולות) ו חטיבה עליונהירך מדיאלית.
עצב עצם הירך (n. genitofemoralis, L I-L III) עובר בין התהליכים הרוחביים של החוליות המותניות ושריר ה-psoas major. לאחר מכן הוא עובר מטה בעובי השריר הזה ומופיע על פני השטח הקדמיים שלו בגובה החוליה L III. הנה הוא מתחלק לענפי הירך ואיברי המין.
ענף עצם הירך עובר מטה לרוחב מכלי הירך מתחת לרצועת ה-pu-partite, שם היא מסתעפת: חלק מהענפים עוברים דרך הפורמן ovale, החלק השני - לרוחב ממנו; קבוצת הענפים האחרונה מופצת בעור מתחת לקפל המפשעתי לאורך המשטח הקדמי של הירך (איור 8.12).
ענף מיני יורד לאורך הקצה הפנימי של שריר ה- psoas major, חודר לתעלת המפשעת דרך הקיר האחורי שלו, מתקרב למשטח האחורי של חבל הזרע (אצל נשים, רצועת הרחם העגולה) ומגיע לשק האשכים (labia majora). בדרכו, העצב הזה פולט ענפים M. cremasterוענפי עור.
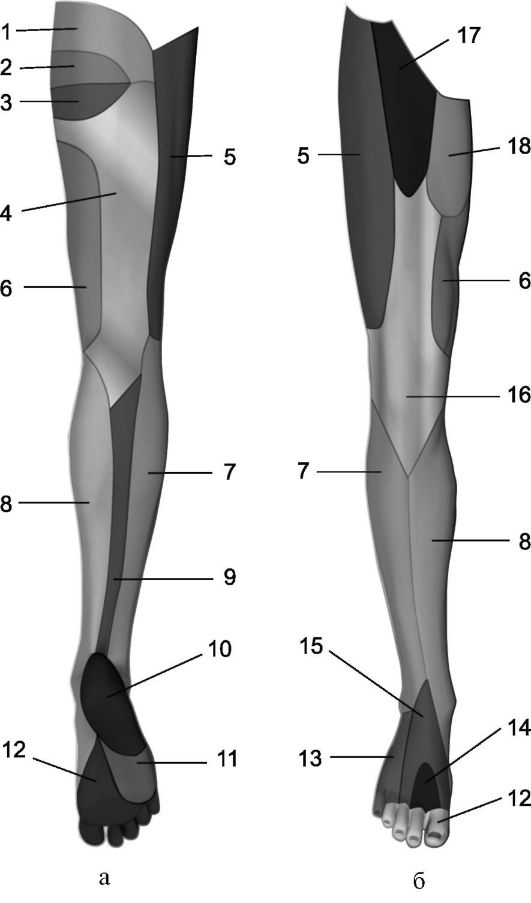
אורז. 8.12.עצבוב של העור של המשטח האחורי (א) והקדמי (ב) של הרגל. 1 - עצב gluteal עליון; 2 - עצבי קודש אחוריים; 3 - עצב העכוז האמצעי; 4 - עצב עורי אחורי של הירך; 5 - עצב עורי חיצוני של הירך; 6 - עצב obturator;
7 - עצב סוראלי עורי חיצוני (ענף של העצב הפרונאלי);
8 - nervus saphenus (ענף של עצב הירך); 9 - עצב סורלי עורי פנימי (ענף של עצב השוקה); 10 - ענף calcaneal של עצב השוקה; 11 - עצבי plantar חיצוניים (ענפים של עצב השוקה); 12 - עצבי plantar פנימיים; 13 - עצב סורלי (ענף של עצבי השוקה והפרונאליים); 14 - עצב peroneal עמוק; 15 - עצב peroneal שטחי; 16 - עצב עורי חיצוני של הירך; 17 - עצב מפשעתי; 18 - עצב ירך-גניטלי.
עם פגיעה בעצב הפמורלי-גניטלי, רפלקס הקרמאסטר של העור נעלם. סיבים רגישים של העצב מחדירים את עור המפשעה ואת החלק העליון של המשטח הפנימי של הירך.
עצב אובטורטור (n. obturatorius, L II -L IVמעיר את שריר המסרק (מ. פקטינוס),מעורב באדוקציה וכיפוף של הירך, שריר adductor גדול (m. adductor longus),שמגמיש את הירך ומפנה אותה החוצה; ושריר חיבור קצר (מ. adductor brevis)מוביל את הירך ומשתתף בכיפוף שלה, כמו גם את שריר האדוקטור הגדול (M. adductorius magnus) שמוביל את הירך ומעורב בהרחבה שלה, שריר האובטורטור החיצוני (נ. obturatorius externus), כיווץ אשר מוביל לסיבוב החוצה של הירך, כמו גם שריר דק (m. gracilis),מוביל את הירך, מכופף את הרגל התחתונה ובמקביל מפנה אותה פנימה. סיבים רגישים עצב אובטורטור (rr. cutanei n. obturatorii)לעצבר את העור של החלק התחתון של המשטח הפנימי של הירך. כאשר עצב האובטורטור מושפע, האדוקציה של הירך נחלשת, ובמידה פחותה, החטיפה והסיבוב שלה. בעת הליכה, ניתן לציין יתירות מסוימת של חטיפת הירך. למטופל היושב על כיסא קשה לשים רגל חולה על רגל בריאה.
עצב עורי ירך חיצוני (n. cutaneus femoris lateralis, L II -L III) עובר מתחת לרצועת הגולם ו-3-5 ס"מ מתחתיה מחולקת לענפים המעצבבים את העור של המשטח החיצוני של הירך. נגע מבודד של העצב העורי החיצוני של הירך מתרחש לעתים קרובות למדי ומוביל להתפתחות מחלת רוט, אשר אטיולוגיה שונה(בדרך כלל דחיסת עצב) ומתבטאת בפארסטזיה והיפלגזיה עם אלמנטים של היפרפתיה על פני השטח הקדמי של הירך.
עצב הירך (n. femoralis, L nII -L IV)- העצב הגדול ביותר של מקלעת המותני. הוא מעיר את שריר הארבע ראשי הירך (m. quadriceps femoris), הכולל את השריר הירך, וכן את השרירים הרוחביים, הבינוניים והמדיאליים של הירך. שריר הארבע ראשי הוא בעיקר מאריך חזק של הרגל התחתונה מפרק הברך. בנוסף, עצב הירך מעיר את שריר הסארטוריוס. (m. sartorius),לוקח חלק בכיפוף הרגל במפרקי הירך והברך וסיבוב הירך כלפי חוץ.
עצבים עוריים קדמיים (rr. cutanei anteriores)ו עצב סאפני (נ. saphenus),להיות סניף סופישל עצב הירך, העובר לרגל התחתונה, מספקים עצבוב לעור של המשטח הפנימי הקדמי של הירך והרגל התחתונה והצד המדיאלי של כף הרגל עד לבוהן הגדולה.
עם פגיעה בעצב הירך מתחת לרצועת ה-pupart, הרחבה של הרגל התחתונה מופרעת, טלטלת הברך פוחתת או נעלמת, ומתרחשת הפרעת רגישות באזור המועצב על ידי n. saphenus. אם עצב הירך ניזוק מעל הרצועה הפופרטטית, אז באותו זמן הרגישות על פני השטח האנטירופנימי של הירך מופרעת והאפשרות לכיפוף פעיל שלה מופרעת. למטופל השוכב על הגב עם רגליים ישרות קשה לשבת ללא עזרת ידיים, ועם פגיעה דו-צדדית בעצבי הירך זה הופך לבלתי אפשרי.
פגיעה בעצב הירך מסבכת מאוד הליכה, ריצה ובעיקר עלייה במדרגות. בהליכה על קרקע ישרה, המטופל מנסה לא לכופף את הרגל במפרק הברך. רגלו של המטופל, שכפופה במפרק הברך, מושלכת קדימה תוך כדי הליכה ובמקביל דופק העקב ברצפה.
עם נזק לעצב הירך עקב ירידה בטונוס, ולאחר מכן היפוטרופיה של שריר הארבע ראשי, המשטח הקדמי של הירך משטח
ומופיע דיכאון מעל פיקת הברך, שמתגלה כשבודקים מטופל שוכב על גבו (סימפטום של פלטאו-סטרלינג).
אם יש נגע של עצב הירך, אז בחולה עומד, כאשר הוא מעביר את מרכז הכובד ונשען רק על הרגל הכואבת המורחבת, מתאפשרות תזוזות פסיביות חופשיות של פיקת הברך לצדדים. (תסמין של פיקת הברך משתלשלת, סימפטום של פרומן).
עם גירוי של עצב הירך יתכנו כאבים וכאבים באזור הרצועה הגומלית ובצד הקדמי של הירך. במקרים כאלה, הסימפטומים של וסרמן, מאצקביץ', הקשורים לתסמיני המתח, ולתופעת סלצקי הם חיוביים.
סימפטום וסרמן נבדק עם חולה שוכב על בטנו. במקביל, מבקש הבודק להאריך ככל הניתן את הרגל במפרק הירך, ובמקביל לקבע את אגנו ליד המיטה. במקרה של גירוי של עצב הירך, המטופל חווה כאב באזור המפשעתי, המקרין לאורך המשטח הקדמי של הירך.
סימפטום של מאצקביץ' זה נגרם באותו מצב של המטופל על ידי כיפוף חד של הרגל התחתונה וקירוב אותה לירך. כתוצאה מכך, למטופל יש אותן תגובות כמו בעת בדיקת סימפטום וסרמן. התגובה ההגנתית המתרחשת כאשר מתעוררים סימפטומים אלו של מתח - העלאת אגן - ידועה בשם תופעת סלצקי.
8.3.8. מקלעת העצה והעצבים שלה
עצבי עמוד השדרה העצביים יוצאים מקטעי הקודש של חוט השדרה בגובה הגוף של החוליה המותנית הראשונה ויורדים אל תעלת הקודש, שברמתה, באזור החור הבין חולייתי של עצם העצה, הקודקוד. עצבי עמוד השדרה נוצרים עקב איחוי שורשי עמוד השדרה הקדמיים והאחוריים. עצבים אלו מחולקים לענפים קדמיים ואחוריים היוצאים מתעלת העצה דרך הנקבים הבין חולייתיים של העצה, בעוד שהענפים הקדמיים יוצאים אל פני השטח האגן של העצה (אל חלל האגן), והענפים האחוריים אל משטח הגב שלו. ענפים של עצב השדרה V sacral יוצאים מתעלת המקודש דרך הסדק הקודש (Heatus sacralis).
הענפים האחוריים, בתורם, מחולקים פנימיים וחיצוניים. סניפים פנימייםלעצבר את החלקים התחתונים של השרירים העמוקים של הגב ולסיים בענפי עור בעצם העצה, קרוב יותר לקו האמצע. הענפים החיצוניים של עצבי עמוד השדרה I-III מכוונים כלפי מטה ונקראים העצבים העוריים האמצעיים של הישבן. (nn. clunium mediai),עצבוב העור של החלקים האמצעיים של אזור הגלוטאלי.
הענפים הקדמיים של עצבי הקודש, לאחר יציאתם דרך פתח הקודש הקדמי, אל משטח האגן של עצם הקודש, יוצרים את מקלעת הקודש.
מקלעת עצם העצה (plexus sacralis)מורכב מלולאות שנוצרו על ידי הענפים הקדמיים של עצבי עמוד השדרה המותני והסקרל (L V -S II וחלקית L IV ו-S III). מקלעת העצה, בעלת קשרים רבים עם המקלעת המותנית, ממוקמת מול העצה, על פני השטח הקדמיים של הפיריפורמיס ושרירי עצם הזנב בחלקם בצידי פי הטבעת ויורדת עד לחריץ הסיאטי הגדול. (incisura ischiadica major),שדרכו העצבים ההיקפיים הנוצרים במקלעת העצה עוזבים את חלל האגן.
הענפים השריריים של מקלעת העצה מתעצבנים השרירים הבאים: א) שריר piriformis (m. piriformis),שנמצא בין המשטח הקדמי של העצה למשטח הפנימי טרכנטר גדול יותרמָתנַיִם. חוצה את הנקבים הסיאטיים הגדולים, שריר זה מחלק אותו לחלקים על-ופיריפורמיים, שדרכם עוברים הכלים והעצבים; ב) שריר אובטורטור פנימי (m. obturatorius internus),ממוקם בתוך האגן; ג) עליון וחיצוני שרירי תאומים (mm. gemelles superior et inferior); ז) quadratus femoris (m. quadratus femoris).כל השרירים הללו מסובבים את הירך כלפי חוץ. כדי לקבוע את עוצמתם, ניתן לבצע את הבדיקות הבאות: 1) המטופל, השוכב על בטנו עם הרגל התחתונה כפופה בזווית ישרה, מתבקש להזיז את הרגל התחתונה פנימה, בעוד שהבודק מתנגד לתנועה זו; 2) המטופל השוכב על גבו מוזמן לסובב את רגליו כלפי חוץ, בעוד שהבודק מתנגד לתנועה זו.
עצב gluteal superior (n. gluteus superior, L IV -S I) - מנוע, זה מעצבן gluteus medius ומינימוס (mm. glutei medius et minimus), fascia lata טנסור (m. tensor fasciae latae), שהפחתה שלו מובילה לחטיפת ירך. פגיעה בעצב גורמת לקושי בחטיפת הירך, בכיפוף שלה ובסיבוב פנימה. עם נגע דו-צדדי של עצב העכוז העליון, ההליכה של המטופל הופכת לברווז - המטופל, כביכול, מתהפך מרגל לרגל בעת הליכה.
עצב gluteal inferior (n. gluteus inferior, L V -S II) הוא מוטורי, מעצבן שריר gluteus maximus (m. gluteus maximus),מפרק ירך, ועם ירך קבועה - הטיית האגן לאחור. עם נזק לעצב העכוז התחתון, הארכת הירך קשה. אם החולה העומד מתכופף, אז קשה לו ליישר את גופו לאחר מכן. האגן בחולים כאלה קבוע מוטה קדימה, וכתוצאה מכך התפתחות לורדוזיס מפוצה בעמוד השדרה המותני. למטופלים קשה לטפס במדרגות, לקפוץ, לקום מכיסא.
עצב עורי ירך אחורי (n. cutaneus femoris posterior, S I -S III - רגיש. הוא יוצא דרך הפתח התת-פיריפורמי שמאחורי העצב הסיאטי, איתו יש לו אנסטומוזות. לאחר מכן הוא עובר בין השכבת האיסכיאלית לטרוכנטר הגדול יותר, יורד ומעצבן את העור של החלק האחורי של הירך, כולל הפוסה הפופליטאלית. העצבים העוריים התחתונים של הישבן יוצאים מהעצב העורי האחורי של הירך (nn. clinium inferiores),עצבים פרינאליים (רר. perineales),המספקים רגישות של אזורי העור המתאימים.
עצב סיאטי(נ. ischiadicus, L IV-S III) - מעורב; הגדול מבין העצבים ההיקפיים. החלק המוטורי שלו מעיר את רוב שרירי הרגל, בפרט את כל שרירי הרגל התחתונה וכף הרגל. עוד לפני שמגיעים לירך, העצב הסיאטי נותן ענפים מוטוריים דו-ראשי ירך (m. biceps femoris), semitendinosus(m. semitendinosus) ו semimembranosus (m. semimembranosus),כיפוף הרגל התחתונה במפרק הברך וסיבובה פנימה. בנוסף, העצב הסיאטי מתעצבן שריר גדול של adductor (m. adductor magnus),אשר מכופף את הרגל התחתונה, מסובב אותה כלפי חוץ.
לאחר שהגיע לגובה הירך, העצב הסיאטי עובר לאורך הצד האחורי שלו ומתקרב פוסה פופליטאלית, מחולק לשני ענפים - העצבים השוקה והפרונאליים.
עצב השוקה (n. tibialis, L IV -S IIIהוא המשך ישיר של העצב הסיאטי. הוא עובר לאורך אמצע הפוסה הפופליטאלית לאורך החלק האחורי של הרגל התחתונה עד לקרסול הפנימי. ענפים מוטורייםיותר-
עצב השוקה מעיר את שריר התלת ראשי של הרגל (m. triceps surae),מורכב משריר סולאוס (מ. סולאוס)ושריר השוקיים. שריר התלת ראשי של הרגל התחתונה מכופף את הרגל התחתונה במפרק הברך ואת כף הרגל במפרק הקרסול. בנוסף, עצב השוקה מתעצבן גִיד הַבֶּרֶך (m. popliteus),השתתפות בכיפוף הרגל התחתונה במפרק הברך ובסיבובה פנימה; שריר הטיביאליס האחורי (m. tibialis posterior),הובלת והרמת הקצה הפנימי של כף הרגל; מכופף אצבע ארוך (M. flexor digitorum longus)כיפוף את פלנגות הציפורניים של אצבעות II-V; מכופף אגודל לונגוס (m. flexor hallucis longus), שהתכווצותו גורמת לכיפוף של הבוהן הראשונה.
ברמת הפוסה הפופליטאלית, הוא יוצא מהעצב הטיביאלי עצב עורי מדיאלי של הרגל (n. cutaneus surae medialis),שענפיו מעצבבים את עור המשטח האחורי של הרגל התחתונה (איור 8.12). בשליש התחתון של הרגל התחתונה, עצב עורי זה מתנתק עם ענף של העצב העורי הצדי של הרגל התחתונה, המשתרע מהעצב הפרונאלי, ובהמשך תחת השם עצב סורלי (נ. סוראליס)יורד לאורך הקצה הרוחבי של גיד השוק (אכילס), מסתובב מהצד האחורי קרסול חיצוני. כאן זה יוצא מהעצב הסוראלי ענפי calcaneal לרוחב (רr. calcanei laterales),עצבוב העור של החלק הצדי של העקב. לאחר מכן, העצב הסוראלי הולך קדימה אל המשטח הצדי של כף הרגל הנקרא עצב עורי צדדי גב (n. cutaneus dorsalis lateralis)ומעצבן את העור של המשטח הגבי של כף הרגל והבוהן הקטנה.
מעט מעל רמת ה-malleolus הפנימי, עצב השוקה ענפי calcaneal מדיאלי (רr. rami calcanei mediales).
עד מפרק הקרסול, עצב השוקה עובר בקצה האחורי של הקרסול הפנימי לסוליה. עַל בְּתוֹך calcaneusהוא מחולק ב סניפי טרמינלים: עצבי פלנטר מדיאליים וצדדיים.
עצב צמח המדיאלי (נ. plantaris medialis)עובר מתחת לשריר שמסיר את האגודל, ואז הולך קדימה ומתחלק לענפי שריר ועור. הענפים השריריים של עצב הצמח המדיאלי מעצבבים את הכופף הקצר של האצבעות (m. flexor digitorum brevis), המכופף את הפלנגות האמצעיות של אצבעות II-V; מכופף אגודל קצר (m. flexor hallucis brevis),מעורב במתן כיפוף של האגודל; שריר האגודל החוטף (m. adductor hallucis),מעורב בכיפוף האגודל ובמתן חטיפתו. בנוסף, העצבים הדיגיטליים הפלנטריים מקורם בעצב המדיאלי. עצבוב העור של המשטחים המדיאליים והצמחיים של האגודל, כמו גם עצבים דיגיטליים נפוצים עצבוב העור של שלושת החללים הבין-דיגיטליים הראשונים ואת פני השטח הצמחיים של I-III, כמו גם את הצד המדיאלי של אצבעות ה-IV. מהעצבים הנפוצים של הצמח I ו-II, ישנם גם ענפי שרירים ועד לשרירים דמויי תולעת I ו-II, שמגמישים את החלקים הראשיים ופותרים את שאר הפלנגות של I, II וחלק III של האצבעות.
עצב פלנטר לרוחב (נ. plantaris lateralis)הולך לאורך הצד הצמחי של כף הרגל קדימה והחוצה, נותן ענפים שמעצבבים את השריר המרובע של הסוליה (m. quadratus plantae),תורם לכיפוף האצבעות; מכופף קצר של האצבע החמישית (m. Abductor Digiti Minimi),חוטף ומגמיש את האצבע הקטנה. לאחר עזיבתם של ענפים אלה, עצב הפלנטר הצדי מחולקים לענפים עמוקים ושטחיים.
ענף עמוק (ר. profundus)חודר עמוק לתוך פני השטח של כף הרגל ומעצבן את שריר האגודל המוסיף (מ. adductor hallucis)וכופף קצר של אצבע V (מ. flexor digiti minimi brevis)ו-III-IV שרירים ורמיפורמים (מ"מ lumbricales),כיפוף של הרגליים האמצעיות והציפורניים הראשיות והפושטות של אצבעות הרגליים IV, V וחלקן III, כמו גם שרירי הצמח הבין-גבי והגבי. (mm. inercostales plantares et dorsales),כיפוף הראשי והארכת הפלנגות הנותרות של האצבעות, כמו גם חטיפה והוספת אצבעות.
ענף משטח (ראמוס שטחי)עצב פלנטר לרוחב מתחלק לעצבים דיגיטליים פלנטריים נפוצים (nn. digitales plantares communis),שמהם יוצאים 3 עצבים דיגיטליים פלנטריים משלו (nn. digitales plantares proprii),עצבוב העור של ה-V והצד לרוחב של אצבעות ה-IV, כמו גם את החלק הצדדי של כף הרגל.
עם פגיעה בעצב השוקה, זה הופך להיות בלתי אפשרי לכופף את כף הרגל ואת אצבעותיה. כתוצאה מכך, כף הרגל מקובעת במצב הרחבה (איור 8.13א), בקשר אליו מה שנקרא רגל עקב (pes calcaneus)- המטופל, תוך כדי הליכה, דורך בעיקר על העקב, הוא לא יכול להתרומם על בהונותיו. אטרופיה של השרירים הקטנים של כף הרגל מובילה למצב דמוי טופר של האצבעות (להתפתחות רגל בצורת טפר). רבייה והתכנסות של אצבעות הרגליים קשה. רגישות מופרת בצד הצדי והפלנטר של כף הרגל.
עם פגיעה בעצבים הסיאטיים או השוקה, רפלקס השוק (אכילס) יורד או נושר.
עצב פרונאלי משותף (n. peroneus communis, L IV -S I) - השני מהענפים העיקריים של העצב הסיאטי. העצב החיצוני העורי של העגל יוצא מהעצב הפרונאלי המשותף (n. cutaneus surae lateralis),הסתעפות על המשטחים הצדדיים והאחוריים של הרגל התחתונה. בשליש התחתון של הרגל התחתונה, עצב זה מתנתק עם העצב המדיאלי העורי של הרגל התחתונה, שהוא ענף של עצב השוקה, היוצר את העצב הסוראלי. (נ. סוראליס).
אורז. 8.13.רגל "עקב" עם פגיעה בעצב השוקה (א); רגל "מתנדנדת" עם פגיעה בעצב הפרונאלי (ב).
מאחורי ראש הפיבולה, העצב הפרונאלי המשותף מתחלק לשני חלקים: העצבים הפרונאליים השטחיים והעמוקים. (n. peroneus profundus).
עצב פרונאלי שטחי (n. peroneus superficialis)יורד על פני השטח הקדמי של הרגל התחתונה, נותן ענפים לשרירים הפרונאליים הארוכים והקצרים (mm. peronei longus et brevis),חטיפה והגבהה של הקצה החיצוני של כף הרגל ובמקביל כיפוף אותה. בשליש האמצעי של הרגל התחתונה, עצב זה יוצא מתחת לעור ומתחלק לעצבים העוריים המדיאליים והגביים הביניים.
עצב עורי גב מדיאלי (nervus cutaneus dorsalis medialis) מחולק לשני ענפים: מדיאלי וצדדי. הראשון מהם הולך לקצה המדיאלי של כף הרגל והאגודל, השני - לעור המשטח האחורי של חצאי האצבעות II ו-III הפונות זו לזו.
עצב עור עורי גב בינוני (א. cutaneus dorsalis intermedius) נותן ענפים רגישים לעור הברכיים וחלק האחורי של כף הרגל ומחולק לענפים מדיאליים וצדיים. הענף המדיאלי הולך אל המשטח האחורי של חצאי האצבעות III ו- IV הפונות זו לזו.
עצב פרונאלי עמוק (א. peroneus profundus)מעיר את שריר השוקה הקדמי (m. tibialis anterior), כף רגל פושטת ומרים את הקצה הפנימי שלו; extensor digitorum longus (m. extensor digitorum longus),רגל פושטת, אצבעות II-V, כמו גם רגל חוטפת וחודרת; אגודל אקסטנסור קצר (m. extensor hallucis longus),אקסטנסור וספינטור של כף הרגל, כמו גם אגודל מותח; אגודל אקסטנסור קצר (m. extensor digitorum brevis),אגודל מאריך ולהסיט אותו לצד לרוחב.
עם פגיעה בעצב הפרונאלי, זה הופך להיות בלתי אפשרי להאריך את כף הרגל והאצבעות ולפנות את כף הרגל החוצה. כתוצאה מכך, כף הרגל תלויה מטה, בעודה מופנית מעט פנימה, אצבעותיה כפופות במפרקי הפלנגות הראשיות (איור 8.13b). שהייה ממושכת של כף הרגל במצב זה עלולה להוביל להתכווצות. אז תדבר על התפתחות רגל סוס (pes equinus).כאשר העצב הפרונאלי ניזוק, הוא מתפתח הליכה אופיינית. הימנעות ממגע של המשטח האחורי של האצבעות עם הרצפה, המטופל, בהליכה, מרים את הרגל גבוה, מכופף אותה במפרקי הירך והברך יותר מהרגיל. כף הרגל נוגעת ברצפה תחילה עם הבוהן ולאחר מכן עם המשטח הראשי של הסוליה. הליכה כזו נקראת peroneal, horse, cock ולעתים קרובות היא מסומנת במילה הצרפתית שלב צעד (עמוד שלב). מטופל עם פגיעה בעצב הפרונאלי אינו יכול לעמוד על עקביו, לשחרר את כף הרגל והאצבעות, לסובב את כף הרגל החוצה.
עם נגע כולל של העצב הסיאטי, כמובן, תפקוד עצבי השוקה והפרונאלי סובל בו זמנית, המתבטא בשיתוק של שרירי כף הרגל, אובדן הרפלקס מגיד השוק (calcaneal, או רפלקס אכילס) . בנוסף, הכפיפה של הרגל התחתונה נפגעת. הרגישות על הרגל התחתונה נשארת שלמה רק לאורך המשטח האנטירופנימי באזור העצבוב של עצב saphenous n. saphenus. עם נגע גבוה של העצב הסיאטי, הפרה של רגישות מתבטאת גם על החלק האחורי של הירך.
אם תהליך פתולוגימגרה את העצב הסיאטי אז זה מתבטא בעיקר בכאבים עזים, כמו גם בכאב במישוש לאורך מהלך העצב, בולט במיוחד במה שנקרא נקודות ואלה:
אורז. 8.14.סימפטום של Lasegue (שלב ראשון ושני). הסבר בטקסט.
בין tuberosity ischial לטרוכנטר הגדול יותר, בפוסה הפופליטאלי, מאחורי ראש הפיבולה.
חָשׁוּב ערך אבחוניעם פגיעה בעצב הסיאטי סימפטום של Lasegue (איור 8.14), השייך לקבוצת תסמיני המתח. זה נבדק במטופל השוכב על גבו עם רגליים ישרות. אם במקביל מנסים לכופף את רגלו של המטופל המושטת במפרק הברך במפרק הירך, אז ייווצר מתח של העצב הסיאטי, מלווה בכאב המגביל את כמות התנועה האפשרית המבוצעת, בעוד שניתן נמדד במעלות זוויתיות ובכך אובייקטיב את הזווית שבה ניתן להרים את הרגל מעל המישור האופקי. לאחר כיפוף הרגל במפרק הברך, המתח של העצב הסיאטי יורד, בעוד שתגובת הכאב פוחתת או נעלמת.
עם התבוסה של העצב הסיאטי המכיל מספר רב של סיבים אוטונומיים והענף שלו - עצב השוקה, כמו גם עם התבוסה של העצב המדיאני על הזרוע, לכאב יש לרוב קונוטציה סיבתית; אפשריות גם הפרות בולטות של טרופיזם רקמות, במיוחד כיבים טרופיים (איור 8.15).
אורז. 8.15.כיב טרופי בכף הרגל עם פגיעה בעצב הסיאטי.
8.3.9. מקלעת פודנדל
מקלעת פודנדל (plexus pudendus)הוא נוצר בעיקר מהענפים הקדמיים III-IV וחלק I-II של עצבי עמוד השדרה העצביים. הוא ממוקם על פני השטח הקדמיים של העצה בקצה התחתון של שריר הפיריפורמיס, מתחת למקלעת העצה. למקלעת הפודנדל יש קשרים עם מקלעת coccygeal ועם הגזע הסימפטי. ענפי שרירים יוצאים ממקלעת הפודנדל, ומעצבבים את שריר ה-levator levator. פִּי הַטַבַּעַת (m. levator ani),שריר עצם הזנב (m. coccygeus)והעצב הגבי של הפין או הדגדגן. הענף הגדול ביותר של מקלעת הפודנדל הוא עצב פודנדל (נ. pudendus)- יוצא מחלל האגן שריר piriformis, מקיף את פקעת הסיאטית ודרך הנקב הסיאטי הקטן מגיע לדופן הצדדית של הפוסה האיסכיורקטלית, שבה יוצאים עצבי פי הטבעת התחתונים, עצבי פרינאל, מהעצב הפודנדל.
8.3.10. מקלעת coccygeal plexus
מקלעת coccygeal נוצרת על ידי חלק מהענפים הקדמיים של העצבים V sacral (S V) ו-I-II coccygeal (Co I -Co II). המקלעת ממוקמת משני צידי עצם העצה, מול שריר הזנב. יש לו קשרים עם החלק התחתון של הגזע הסימפטי. יוצאים ממנו ענפי שרירים לאיברי האגן הקטן ולשרירי רצפת האגן, לשריר הזנב ולשריר המרים את פי הטבעת וכן לעצבי פי הטבעת-זנב. (nn. anococcygei),מעיר את העור בין עצם הזנב לפי הטבעת.
התמונה הקלינית של הנגע של מקלעת הפודנדל והקוסיגיאלית מתבטאת בהפרעה במתן שתן, עשיית צרכים, תפקוד איברי המין, צניחת הרפלקס האנאלי, הפרעת רגישות באזור האנוגניטלי.
6.2.2. חומר לבן
6.3. קשתות רפלקס של חוט השדרה
6.4. מסלולים של חוט השדרה
6.1. ביקורת כלליתעמוד שדרה
חוט השדרה שוכן בתעלת השדרה והוא חוט באורך 41-45 ס"מ (במבוגר בגובה ממוצע. הוא מתחיל בגובה הקצה התחתון של הפורמן מגנום, שם המוח ממוקם מעל. החלק התחתון של חוט השדרה מצטמצם בצורה של קונוס של חוט השדרה.
בתחילה, בחודש השני לחיים התוך רחמיים, חוט השדרה תופס את כל תעלת השדרה, ולאחר מכן, עקב יותר גידול מהירעמוד השדרה נשאר מאחור בגדילה ונע כלפי מעלה. מתחת למפלס קצה חוט השדרה נמצא החוט הסופי, מוקף בשורשי עצבי עמוד השדרה ובממברנות של חוט השדרה (איור 6.1).
אורז. 6.1. מיקום חוט השדרה בתעלת השדרה של עמוד השדרה :
לחוט השדרה שני עיבויים: צווארי ומותני, בעוביים אלו מצויים צבירי נוירונים המעצבבים את הגפיים, ומתוך עיבויים אלו עוברים עצבים לידיים ולרגליים. באזור המותני, השורשים עוברים במקביל לחוט הקצה ויוצרים צרור הנקרא cauda equina.
הפיסורה החציונית הקדמית והחריץ החציוני האחורי מחלקים את חוט השדרה לשני חצאים סימטריים. לחצאים אלה, בתורם, יש שני חריצים אורכיים מעט בולטים, שמהם יוצאים השורשים הקדמיים והאחוריים, אשר יוצרים את עצבי עמוד השדרה. בשל נוכחותם של תלמים, כל אחד מחצאי חוט השדרה מחולק לשלושה גדילים, הנקראים מיתרים: קדמי, לרוחב ואחורי. בין הפיסורה החציונית הקדמית והחריץ הקדמי (נקודת היציאה של השורשים הקדמיים של חוט השדרה), בכל צד נמצא החוט הקדמי. בין החריצים הקדמיים והאחוריים (כניסת השורשים האחוריים) על פני הצד הימני והשמאלי של חוט השדרה, נוצר פוניקולוס לרוחב. מאחורי ה- posterolateral sulcus, בצדי ה- sulcus median posterior, נמצא הפוניקולוס האחורי של חוט השדרה (איור 6.2).
אורז. 6.2. מיתרים ושורשים של חוט השדרה:
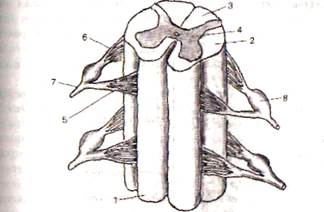
1 - מיתרים קדמיים;
2 - מיתרים לרוחב;
3 - מיתרים אחוריים;
4 - שקט אפור;
5 - שורשים קדמיים;
6 - שורשי גב;
7 - עצבי עמוד השדרה;
8 - צמתים בעמוד השדרה
הקטע של חוט השדרה המקביל לשני זוגות של שורשי עצבי עמוד השדרה (שניים קדמיים ושניים אחוריים, אחד בכל צד) נקרא קטע של חוט השדרה. ישנם 8 צוואריים, 12 בית חזה, 5 מותני, 5 ססקראלי ו-1 מקטעי עצם הזנב (31 מקטעים בסך הכל).
השורש הקדמי נוצר על ידי האקסונים של נוירונים מוטוריים (מוטוריים). דרכו נשלחים דחפים עצביים מחוט השדרה לאיברים. בגלל זה הוא "יוצא". עמוד השדרה האחורי, רגיש, נוצר על ידי אוסף של אקסונים של נוירונים פסאודונולירים, שגופם יוצר גנגליון עמוד השדרה הממוקם בתעלת השדרה מחוץ למערכת העצבים המרכזית C. מידע משורש זה נכנס לחוט השדרה מ איברים פנימיים. לכן, עמוד השדרה הזה "כולל". לאורך חוט השדרה בכל צד יש 31 זוגות שורשים, היוצרים 31 זוגות של עצבי עמוד השדרה.
6.2. מבנה פנימיעמוד שדרה
חוט השדרה מורכב מחומר אפור ולבן. החומר האפור מוקף מכל צדדיו בלבן, כלומר, גופם של נוירונים מוקף מכל צדדיו בשבילים.
6.2.1. חומר אפור של חוט השדרה
בכל אחד מחצאי חוט השדרה החומר האפור יוצר שני מיתרים אנכיים בעלי צורה לא סדירה עם בליטות קדמיות ואחוריות - עמודים המחוברים בגשר, שבאמצעו ישנה תעלה מרכזית העוברת לאורך חוט השדרה ומכילה עמוד השדרה. נוֹזֵל. בחלק העליון, התעלה מתקשרת עם החדר הרביעי של המוח.
כאשר חותכים אותו אופקית, החומר האפור דומה ל"פרפר" או לאות "H". ישנן גם השלכות לרוחב של חומר אפור באזור החזה והמותני העליון. החומר האפור של חוט השדרה נוצר על ידי גופים של נוירונים, סיבים מיאליניים חלקיים ודקים, כמו גם תאי נוירוגליה.
בקרניים הקדמיות של החומר האפור נמצאים גופם של נוירונים של חוט השדרה המבצעים פונקציה מוטורית. אלה הם מה שנקרא תאים רדיקולריים, שכן האקסונים של תאים אלה מהווים את עיקר הסיבים של השורשים הקדמיים של עצבי עמוד השדרה (איור 6.3).
אורז. 6.3. סוגי תאים בחוט השדרה :
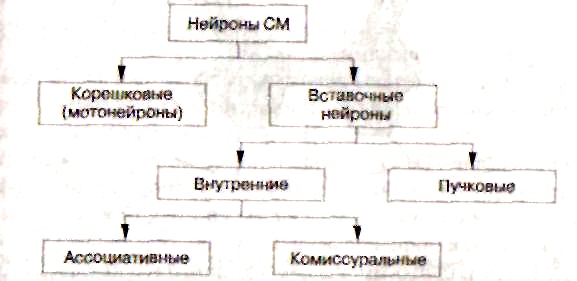
כחלק מעצבי עמוד השדרה הם נשלחים לשרירים ומשתתפים ביצירת יציבה ותנועות (מרצון וגם לא רצוני). יצוין כאן כי באמצעות תנועות וולונטריות מתבצע כל העושר של האינטראקציה האנושית עם העולם החיצון, כפי שציין I.M. Sechenov במדויק בעבודתו "רפלקסים של המוח". בספרו המושגי כתב הפיזיולוגי הרוסי הגדול: "האם ילד צוחק למראה צעצוע... האם ילדה רועדת מהמחשבה הראשונה על אהבה, האם ניוטון יוצר את חוקי הכבידה האוניברסלית וכותב אותם על נייר - בכל מקום, העובדה הסופית היא תנועת שרירים."
פיזיולוג מרכזי אחר במאה ה-19, סי שרינגטון, הציג את המושג "משפך" בעמוד השדרה, ורמז לכך שהשפעות יורדות רבות מכל הרמות של מערכת העצבים המרכזית מתכנסות לנוירונים המוטוריים של חוט השדרה - מ. medulla oblongataאל הקליפה ההמיספרות. כדי להבטיח אינטראקציה כזו של התאים המוטוריים של הקרניים הקדמיות עם חלקים אחרים של מערכת העצבים המרכזית, נוצרות מספר עצום של סינפסות על נוירונים מוטוריים - עד 10,000 לתא, והם עצמם בין התאים האנושיים הגדולים ביותר.
כחלק מהקרניים האחוריות, ישנו מספר רב של נוירונים בין-קליריים (אינטרנוירונים) איתם הוא יוצר קשר רובאקסונים המגיעים מנוירונים תחושתיים הממוקמים ב גנגלי עמוד השדרהבשורשים האחוריים. האינטרנוירונים של חוט השדרה מחולקים לשתי קבוצות, אשר, בתורן, מחולקות לאוכלוסיות קטנות יותר - אלה הם תאים פנימיים (neurocytus internus) ותאי קרן (neurocytus funicularis).
בתורם, התאים הפנימיים מחולקים לנוירונים אסוציאטיביים, שהאקסונים שלהם מסתיימים ברמות שונות בתוך החומר האפור של חצי חוט השדרה שלהם (המספק תקשורת בין רמות שונות בצד אחד של חוט השדרה), ונוירונים קומיסוריים, אשר האקסונים מסתיימים ב הצד הנגדיחוט השדרה (זה משיג חיבור פונקציונלי בין שני חצאי חוט השדרה). תהליכים של שני סוגי הנוירונים תאי עצביםהקרן האחורית מתקשרת עם הנוירונים של המקטעים השכנים הגבוהים והתחתונים של חוט השדרה; בנוסף, הם יכולים גם ליצור קשר עם הנוירונים המוטוריים של המקטע שלהם.
ברמת מקטעי החזה מופיעות קרניים לרוחב במבנה החומר האפור. הם המרכזים של מערכת העצבים האוטונומית. בקרניים הצדדיות של החזה והחלק העליון מוֹתָנִיחוט השדרה הוא מרכזי עמוד השדרה של מערכת העצבים הסימפתטית, המעצבבים את הלב, כלי הדם, הסמפונות, מערכת עיכול, מערכת גניטורינארית. הנה הנוירונים שהאקסונים שלהם מחוברים לגנגלים הסימפתטיים ההיקפיים (איור 6.4).
אורז. 6.4. סומטי וצמחי קשת רפלקסעמוד שדרה:
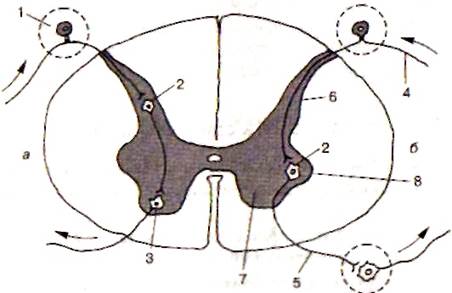
a - קשת רפלקס סומטי; b - קשת רפלקס וגטטיבי;
1 - נוירון רגיש;
2 - נוירון בין קלוריות;
3 - נוירון מוטורי;
4 - עמוד השדרה האחורי (רגיש);
5 - שורש קדמי (מוטורי);
6 - קרניים אחוריות;
7 - קרניים קדמיות;
8 - קרני צד
מרכזי העצבים של חוט השדרה הם מרכזי עבודה. הנוירונים שלהם מחוברים ישירות לקולטנים וגם לאיברים עובדים. למרכזים העל-סגמנטליים של מערכת העצבים המרכזית אין מגע ישיר עם קולטנים או איברים משפיעים. הם מחליפים מידע עם הפריפריה דרך המרכזים הסגמנטליים של חוט השדרה.
6.2.2. חומר לבן
החומר הלבן של חוט השדרה הוא החוטים הקדמיים, הצדיים והאחוריים והוא נוצר בעיקר על ידי ריצה אורכית במיאלינה סיבי עצבשיוצרים מסלולים. ישנם שלושה סוגים עיקריים של סיבים.


