Закрытые повреждения живота до сих пор представляют для врачей сложную проблему. Это обусловлено тем, что в брюшной полости много жизненно важных органов сложного анатомического строения, большое количество важных нервных сплетений; органов, депонирующих большие объемы крови, органов, в просвете которых много вирулентной микробной флоры; органов, вырабатывающих чрезвычайно активные ферменты.
Признаки перитонеального раздражения могут указывать на необходимость хирургического вмешательства, но при наличии гемодинамической стабильности совместно при тупых травмах мы можем выполнять компьютерную томографию живота для анатомической постановки поражений с возможностью неоперативного лечения травм паренхиматозных внутренних органов.
Ручное сжатие переднего подвздошного гребня может проявлять ненормальное движение или боль в костях, что свидетельствует о наличии перелома таза у пациентов с тупой травмой в стволе. У пациентов с проникающими абдоминальными или огнестрельными ранениями выявление наличия крови при ректальном исследовании показывает, что имеется перфорация кишечника, которую лечат хирургическим путем, без необходимости проведения других конкретных исследований.
Все это при травме органов брюшной полости способствует быстрому развитию перитонита, кровотечению, возникновению необратимых изменений. Тяжесть травмы усугубляется тем, что очень часто травмы органов брюшной полости сочетаются с другими повреждениями (органов грудной клетки, костей).
В настоящее время в связи с быстрым ростом технического оснащения производства, армии и флота, интенсивностью автодорожного движения наблюдается рост уровня травматизма во всех промышленно развитых странах. По данным ВОЗ, ежегодно в лечебные учреждения мира поступают 10 млн человек по поводу закрытых травм живота. В структуре травматизма мирного времени закрытые повреждения живота составляют 4%. Среди пострадавших 80% мужчин в возрасте 20-40 лет. В период ВОВ процент тупой травмы живота составлял 3,8, в последний год - 5,9.
Вагинальное обследование у женщин может характеризовать признаки сексуального насилия, кровотечения и наличия возникающих костных спикул. переломов таза. Катетеризация мочевого пузыря позволяет контролировать выход мочи, который можно использовать для оценки клинического ответа на замещение объема. Катетеризация мочевого пузыря также важна для оценки появления мочи. Наличие макроскопической гематурии указывает на возможность травмирования верхних или нижних мочевых путей. Использование катетера мочевого пузыря противопоказано, когда имеются признаки, указывающие на уретральное поражение, такое как уретральное кровотечение, гематома кармана мокроты или промежности и простата в положении повышение ректального прикосновения у пациентов мужского пола.
Если представить себе войну с применением современного оружия массового поражения, то в такой войне закрытые поражения живота будут преобладать над открытыми. Кроме того, они будут преимущественно комбинированными и сочетанными.
Если представить, что в 20% случаев тупая травма живота сочетается с черепномозговой травмой (ЧМТ), в 70% - с повреждениями конечностей, позвоночника, таза, ребер, то станут ясны важность знания особенностей тупой травмы живота и сложность диагностики, тактики и тем более лечения.
Ввиду этих результатов перед инъекцией мочевого пузыря необходимо провести инъекционную уретроцистографию. Если в мочеиспускании не обнаружено повреждений, вы можете пройти катетер мочевого пузыря1. Как и диагноз тупой травмы. В отдельных случаях белого оружия можно подумать о консервативных аксиомах тяги с помощью биолога.
Повреждение печени ведет к
Клиническое и радиологическое обследование в абалиако и постановка каждого случая. У пациентов с ожирением или плохого совместного лечения может быть проведена общая анестезия при лапароскопии. Если имеется фациальное проникновение при локальном исследовании раны или перитонеального проникновения при лапароскопии, указывается поисковая лапаротомия.
К изолированным повреждениям относятся повреждения одного органа брюшной полости, к множественным повреждениям - 2 и более органов, к сочетанным - повреждение органов брюшной полости в сочетании с повреждением органов грудной клетки, опорно-двигательного аппарата или с ЧМТ, но при условии, что повреждения живота доминируют по тяжести. Вследствие применения современного оружия резко возрастает удельный вес закрытых повреждений вообще и живота в частности.
Например, в зависимости от типа белого оружия, такого как стилеты, может быть сложнее распознать путь и нарушение брюшины, и в этих случаях наилучшим вариантом является поисковая лапаротомия. Это избирательное поведение травмы брюшной стенки позволило сократить количество отрицательных или нетерапевтических лапаротомий.
Позитивный вывод на томографию возникает, когда имеются доказательства нарушения брюшной полости или повреждения забрюшинных структур, таких как толстая кишка, желчные камни и мочевыводящие пути. Пациенты с положительной компьютерной томографией, за исключением тех, которые имеют изолированные поражения внутрибрюшинной свободной печени ооцита, должны пройти поисковую лапаротомию.
Повреждения живота продолжают оставаться одной из важных проблем не только военно-полевой хирургии, но и хирургии мирного времени.
На долю промышленного травматизма сегодня приходится 4/5 всех тупых травм живота, остальная часть - на долю бытового травматизма.
Большое внимание этой проблеме мы вынуждены уделять еще и потому, что летальность при закрытой травме живота очень высокая. Одной из важных причин высокой летальности является то, что очень часто имеют место сочетанные травмы, множественные повреждения, при которых классические симптомы «острого живота» часто маскируются сопутствующими повреждениями черепа и головного мозга или провоцируются забрюшинной гематомой, переломом ребер, травмой позвоночника.
Но мы должны иметь в виду другие проблемы. У пациентов с признаками абдоминальной травмы, таких как перитонит, поисковая лапаротомия. это указано немедленно, решение в какой-то степени легко принять. Может ли у них диафрагмальная травма, которая еще не проявилась? Могут ли они иметь висцеральные нарушения, которые еще не проявились? Ответ на оба вопроса - да. Поэтому указывается видео-лапароскопия.
В отсутствие участия благородных структур только рафия рваных ранений. выполняется. У бессимптомных пациентов диагностические параметры - это серийный физический осмотр, последовательный простой рентген грудной клетки, торакоскопия, лапароскопия или компьютерная томография. В случае левосторонних оракуабдоминальных травм из-за огнестрельного оружия самым безопасным курсом является лапаротомия.
Так, во времена Н.И. Пирогова летальность при закрытой травме живота была равна 92%, в годы Первой мировой войны - 70%; в годы ВОВ - 50%.
Этиология. Наиболее частыми причинами тупой травмы являются удары в живот тяжелыми предметами, взрывной воздушной и водяной волной, ногой, кулаком, головой во время драки, при падении с высоты; имеют место и сдавление во время завалов, спортивный травматизм и др.
Следующее поведение зависит главным образом от стабильности пациента и механизма травмы. Стабильные индивидуумы с респираторной и гемодинамической точек зрения позволяют проводить дополнительные обследования, прежде чем решать, нужна ли операция. Пациенты нестабильны и имеют проникающую травму. указывается хирургия, которая может быть грудной, абдоминальной или комбинированной.
Если состояние гемодинамики нормальное, входные и выходные отверстия должны быть отмечены скрепками или любым другим рентгеноконтрастным материалом, чтобы дать представление о предполагаемой траектории. Другая полезность простой абдоминальной радиографии заключается в обнаружении наличия рентгеноконтрастных инородных тел.
Различный характер травм вызывает и различные механизмы повреждений органов брюшной полости.
При резком ударе в живот органы, лежащие на пути действия силы, разрываются или раздавливаются; при косом действии силы происходят разрывы связочного аппарата, при падении с высоты - отрывы органов с разрывом крупных сосудов брюшной полости.
Простая рентгеновская тазовая рентгенография является частью рутинного радиологического исследования политравматизированного пациента, особенно у пациентов, чье клиническое обследование недостоверно, как у пациентов. с коэффициентом комы в Глазго менее 12 или с отсутствием ответа на болевые стимулы. У других пациентов с надежным клиническим исследованием их использование может не понадобиться.
Цель обследования - выявление и количественное определение гемоперитонума для выявления пациентов с поражением, а не диагноза. травмированного органа. Ультрасонография заменила диагноз перитонеального лаважа, основываясь на его преимуществах: проста в использовании. он может быть портативным, он быстр, его можно повторить, и он не может. вы подвергаетесь риску воздействия радиации.
Предрасполагающими моментами для разрыва полых органов являются переполнение их содержимым и наличие спаечного процесса в брюшной полости. Частота повреждений органов брюшной полости при тупой травме различна: на желудок и кишечник приходится 33%, почки - 23%, селезенку - 15%, мочевой пузырь - 12%, печень - 12%, поджелудочную железу - 2%.
Некоторые факторы компрометируют использование УЗИ. таких как ожирение, наличие подкожной эмфиземы, наличие вздутия живота газами и предыдущие операции на брюшной полости. Невозможность клинического наблюдения за животом у пациентов, обезболивающих для операций в других сегментах внебрюшного тела или проходящих длительные дополнительные исследования.
Если тест отрицательный, катетер удаляется, а апоневроз и кожа ушиваются. Если тест положительный, удаляется только катетер, наносится наложение и пациент направляется в хирургический центр. Большим преимуществом компьютерной томографии живота является возможность анатомической постановки поражений различных органов брюшной полости. От 1 до 3 поражений считаются незначительными, а поражения 4 и 5 классов классифицируются как основные поражения. Этот уровень повреждений помогает хирургу принимать решения относительно хирургического показания.
Для пострадавших с тупой травмой живота опасны 2 наиболее грозных осложнения:
Профузное внутрибрюшное или забрюшинное кровотечение из разорванных паренхиматозных органов, сосудов брыжейки или забрюшинных крупных сосудов;
Общий разлитой перитонит вследствие попадания в брюшную полость содержимого полых органов, в котором находятся и агрессивные ферментативные жидкости, и активная микробная флора.
Симптомы повреждений паренхиматозных органов
Некоторые из этих ограничений уменьшаются с большим знакомством с техникой и накопленным опытом. Роль лапароскопии при травмах остается спорной. Более поздние исследования показали, что лапароскопия имеет большую ценность в проникающей травме, избегая лапаротомии у более чем двух третей пациентов с подозрением на внутрибрюшную травму. При тупой травме лапароскопия может служить дополнением к оценке.
Это лучший экзамен для диагностики диафрагмальных поражений, но он подразумевает риск гипертензивного пневмоторакса. Окончательное решение относительно указания на хирургическое исследование должно быть сделано на основе томографических данных в сочетании с полной клинической картиной, главным образом, с учетом гемодинамической стабильности и необходимости замены жидкости кристаллоидными растворами и производными крови, а также личной оценки опытный хирург.
Закрытые повреждения живота делятся на 2 группы.
I. Закрытые травмы без повреждения внутренних органов:
Повреждения передней брюшной стенки;
Забрюшинные гематомы.
II. Закрытые травмы с повреждением внутренних органов:
Повреждения паренхиматозных органов;
Повреждения полых органов.
Факторами, дающими симптоматику при тупой травме живота, являются шок, кровотечение и перитонит. При шоке и кровопотере симптомы внутрибрюшной катастрофы стерты, что затрудняет диагностику, а при сочетанной травме распознавание характера травмы еще более затруднительно. Необходимо учитывать следующие моменты:
Закрытая травма живота
Несоблюдение этого требования приведет к клиническим результатам, состоянию гемодинамики и замене жидкости в дополнение к личной оценке опытного хирурга. Успех неоперативного руководства по лечению травм паренхиматозных органов в случаях тупой травмы брюшной полости и отдельных случаев травм белых воротничков, принятых в большинстве крупных травматологических центров, стимулировал консервативное неоперационное лечение у пациентов с проникающими огнестрельными ранениями огня. Несмотря на риск возникновения ассоциированных поражений более чем в 95% случаев, такое поведение было принято в подгруппе пациентов без проникновения в брюшную полость, что иногда может быть клинически очевидным и в других случаях требует подтверждения посредством визуализационных тестов, в частности, компьютерной томографии.
1. С первых минут тупой травмы доминируют симптомы травматического шока. Но шок не является обязательным спутником тупой травмы. Он характеризует тяжесть травмы, но четкого параллелизма между выраженностью шока и степенью поражения органов не наблюдается.
2. При травме полых органов брюшной полости, как и при перфоративной язве, выделяют периоды шока, мнимого благополучия и перитонита.
Два аргумента, используемые для обоснования неоперативного лечения абдоминальных проникающих повреждений как оружием, так и огнестрельным оружием, были значительным снижением заболеваемости, затрат, связанных с нетерапевтической лапаротомией, и возможностью исцеления травмированных паренхиматозных органов, как это наблюдается при лечении тяжелых повреждений этих органов при тупой травме. Цель принятия неоперативного курса заключается в том, чтобы свести к минимуму частоту негативных исследований без увеличения заболеваемости незаметной травмы.
3. При повреждении полых органов в первый час после травмы у мужчин наблюдается урежение пульса и переход на грудной тип дыхания.
4. Существенное значение в диагностике тупой травмы живота имеет выявление механизма и места травмы, следовательно, надо серьезно обратить внимание на местные признаки тупой травмы: ссадины, гематомы, кровоподтеки и отслойки кожи.
В случае ран белого оружия сегодня преобладает консервант, так как 50% лапаротомий являются отрицательными, если операция является обязательной. Определенные факторы следует учитывать при отборе пациентов для неоперативного лечения, первой из которых является гемодинамическая стабильность. Пациент с гемодинамической нестабильностью, который не реагирует на замещение жидкости, требует немедленного хирургического исследования. У пациента с гемодинамической устойчивостью, определяемой как более высокое систолическое давление. чем 90 мм рт.ст. необходимо провести клиническую, лабораторную и радиологическую постановку, чтобы адекватно определить степень травмы и наличие связанных повреждений.
5. В первые минуты после травмы бывает парез кишечника, вскоре появляется достаточно активная перистальтика, и с развитием перитонита вновь наступает парез.
6. Как бы ни были ясны отдельные признаки и симптомы при закрытой травме живота (ЗТЖ), диагноз повреждения органов живота может быть поставлен только по комплексу симптомов и тщательному анализу характера и места травмы.
Что предпринимают врачи
Физический осмотр должен включать местное исследование раны, хотя оценка фасциальной целостности может быть сложной и не очень точной у молодого пациента с развитой мускулатурой брюшной полости. Некоторые исследования показывают наличие значительных органических поражений только у 21, 4% белых боковых травм и 7% от белых травм. низкая частота травм от травм спины объясняется толщиной мускулатуры и скелетными барьерами. Компьютерную томографию с тройным контрастом следует использовать в качестве первичного обследования для проникающей боковой и задней травмы у пациентов с гемодинамической стабильностью и без видимых признаков перитонизма.
Чаще надо прибегать к объективным методам исследования (лапароцентез, лапароскопия, радиоизотопный метод, рентгеноскопия и лапаротомия).
Чрезвычайно трудна диагностика у лиц, находящихся в состоянии алкогольного опьянения. Анамнестические сведения малодоступны, а клиническая картина извращена: отсутствуют боли в животе, нет мышечной защиты и симптомов раздражения брюшины. Об этом следует помнить, чтобы за диагнозом алкогольного опьянения не пропустить опасную для жизни травму. Так называемое динамическое наблюдение в таких случаях не всегда целесообразно. Тактика должна быть предельно активной.
Повреждения почек и мочеточников
Потенциальный риск неоперативных ранений белого оружия - это незаметная диафрагмальная травма. Радиологические данные по компьютерной томографии не являются конкретными. Смертность после трансдиафрагмальной грыжи из-за травм белого ножа может достигать 36%. Грыжа возникает через левое диафрагмальное поражение, так как справа она забуферирована печенью.
Пациенты с инструментами, проколотыми на брюшной полости, должны пройти поисковую лапаротомию для удаления того же под прямым зрением. Речь идет о поддержании стабильной анатомической среды для предотвращения прогрессирования физиологических изменений в необратимом метаболическом состоянии, поскольку пациенты чаще умирают от функционального дефицита, чем немедленный ремонт. Этот подход следует делать, когда вы замечаете изменения обмена веществ и контролируете кровотечение и более грубое загрязнение кишечника.
1. Клиника, диагностика и лечение закрытых повреждений передней брюшной стенки. На изолированное повреждение передней брюшной стенки приходится 25% повреждений живота. При травме передней брюшной стенки могут быть межмышечные гематомы, кровоизлияния в предбрюшинную клетчатку, повреждения эпигастральных сосудов, разрывы мышц. Разрывы мышц бывают у спортсменов при внезапном сокращении мышц брюшного пресса, при подъеме больших тяжестей, а также у солдат во время спортивных занятий, соревнований, полевых учений.
Сама по себе травма брюшной стенки значительной опасности не представляет. Гематомы чаще рассасываются, реже нагнаиваются. Однако нередко этот вид травмы симулирует внутрибрюшное повреждение, требует тщательной дифференциальной диагностики.
Клиника повреждений брюшной стенки проявляется локальной болью и сокращением мышц. Сначала боль локализуется у пупка, затем становится разлитой. Боли могут иррадиировать в спину и боковые поверхности грудной клетки соответственно стороне поражения. Передняя брюшная стенка в акте дыхания не участвует. Спустя 34 ч от момента травмы боли стихают, но появляются при перемене положения тела. Характерным симптомом является резкое усиление болей при напряжении мышц брюшной стенки (выявляется просьбой поднять голову или верхнюю часть туловища без помощи рук). Тошноты и рвоты, как правило, не наблюдается. Перистальтические шумы прослушиваются. Признаки раздражения брюшины отсутствуют. Печеночная тупость сохранена.
Следует помнить, что у каждого пострадавшего с повреждением передней брюшной стенки могут быть и повреждения внутренних органов. Если есть подозрение на травму внутренних органов, следует прибегнуть к лапароцентезу, лапароскопии.
Методика лапароцентеза. В операционной или противошоковой палате пострадавшему обрабатывают переднюю брюшную стенку раствором йода с последующим удалением йода спиртом (метод обработки операционного поля, как при лапаротомии).
По средней линии живота на 3 см ниже пупка делают анестезию кожи и подкожной клетчатки 0,5%-ным раствором новокаина. Это наиболее распространенное место лапароцентеза. Однако можно делать лапароцентез по краю прямой мышцы живота, а также по средней линии выше пупка, в зависимости от предполагаемого места повреждения органов. Но при пункции ниже пупка легче провести катетер в полость малого таза, где скапливаются и кровь, и содержимое полых органов.
Рассекают кожу и подкожную жировую клетчатку до апоневроза разрезом 3-4 см. Затем 2 лигатурами толстой нитью прошивают апоневроз так, чтобы вкол и выкол были на 1,5 см от края разреза. Потягивая за эти лигатуры, поднимают переднюю брюшную стенку. В середине разреза троакаром диаметром 8 мм прокалывают апоневроз и брюшину.
Следует учесть, что по средней линии под апоневрозом почти нет предбрюшинной клетчатки. Часто брюшина непосредственно прилежит к апоневрозу, а к ней прилежат петли кишечника, поэтому не следует глубоко прошивать апоневроз. Надо шить так, чтобы видеть, как игла проходит по апоневрозу и, проколов апоневроз, сразу приподнять его. Удаляют мандрен и через трубку вводят в брюшную полость стерильный уретральный катетер или хлорвиниловую трубку длиной 30-40 см; шприцем аспирируют содержимое.
Если получают кровь, то становится ясным, что имеет место внутрибрюшное кровотечение. Остается решить вопрос, продолжается оно или нет. Если кровь, вылитая из шприца, сворачивается, то кровотечение продолжается (положительная проба Рувилуа-Грегуара). В этом случае больному показана лапаротомия. Если кровь не сворачивается или получена жидкость, окрашенная кровью, желчью или с запахом мочи, кишечного содержимого, то операция может быть отложена до выведения больного из шока.
В этом случае троакар из брюшной полости извлекают, а катетер остается. Накладывают 1-2 шва на рану и этими лигатурами привязывают катетер.
При проведении противошоковых мероприятий, а также при вынужденной отсрочке операции периодически аспирируют содержимое из брюшной полости и контролируют, не возобновилось ли кровотечение. Если кровотечение возобновится, показана экстренная операция - лапаротомия - с проведением противошоковых мероприятий уже на операционном столе.
Если в брюшной полости сухо, то через катетер в брюшную полость вводят 600800 мл физиологического раствора и вновь аспирируют.
Если получена жидкость, интенсивно окрашенная кровью, или в ней есть примесь мочи или кишечного содержимого, то показана экстренная операция. Если жидкость светлая, то катетер фиксируют и периодически аспирируют содержимое.
Для диагностики внутренних кровотечений при травмах применяется и радионуклеидное исследование. Для этого используют коллоидный раствор радиоактивного золота Au- 198 в дозе 0,08 МБк на 1 кг массы тела больного, альбумин сыворотки крови, меченный радиоактивным йодом в дозе 0,02 МБк на 1 кг массы. Для радиометрии можно использовать портативный радиометр СРП-68-01, находящийся на вооружении в армии. Суть методики в том, что радиоактивное золото быстро, в течение 20 мин, поглощается ретикулоэндотелиальными клетками печени. За это время сосудистое русло полностью очищается от этого вещества (вводится оно внутривенно). Если по истечении этого времени при радиометрии будет обнаружено радиоактивное вещество в какой-либо точке брюшной полости (кроме зоны печени), это укажет на наличие крови, излившейся в брюшную полость. Следовательно, показана экстренная лапаротомия.
Лечение гематом передней брюшной стенки. Гематомы брюшной стенки значительных размеров можно пунктировать толстой иглой и аспирировать содержимое. Застарелые гематомы вскрывают, промывают перекисью водорода и дренируют. Заживляют вторичным натяжением. Так же поступают с нагноившимися гематомами. Если после травмы брюшной стенки с разрывом мышц формируется грыжа, то ее оперируют в плановом порядке.
2. Клиника, диагностика и лечение забрюшинных гематом. Забрюшинные гематомы чаще всего бывают следствием переломов костей таза, особенно его заднего полукольца, ибо фасциальные пространства таза имеют широкие сообщения с клетчаткой забрюшинного пространства.
Источниками кровотечения являются повреждения венозных сплетений и магистральных сосудов тазовой области, сосудов костей таза. Обильны кровотечения и при повреждении позвоночника.
Клиника забрюшинных кровотечений многообразна и складывается из симптомов шока, внутреннего кровотечения и синдрома острого живота. Наиболее характерны тупые боли в животе, локальное мышечное напряжение, ограниченное притупление перкуторного звука, не меняющее своих границ при смене положения тела больного (симптом Джойса), очень рано появляется парез кишечника.
Однако следует учитывать, что при обильных кровотечениях указанные признаки слабо выражены, а если имеется еще и сочетанная травма, диагноз и тактика хирурга весьма затруднительны. Нередко истинный характер повреждения устанавливается только на операции. С другой стороны, при забрюшинных гематомах операция нецелесообразна, поэтому очень важна точная диагностика.
Значительно расширяют диагностические возможности лапароцентез и лапароскопия, их использование позволяет исключить повреждение органов брюшной полости и отказаться от ненужной операции, отягощающей состояние больного.
Лечение заключается в переливании крови, гемостатической терапии, лечении костных повреждений. При нагноении гематом необходимы вскрытие и дренирование.
Прогноз обычно благоприятный, если имеются только забрюшинные гематомы: они благополучно рассасываются. Переломы костей таза или позвоночника резко ухудшают прогноз.
3. Клиника, диагностика и лечение закрытых повреждений органов брюшной полости. Гематомы и разрывы брыжейки встречаются в 10% случаев тупых травм живота. При этом могут встречаться варианты:
1) ушиб с повреждением мелких сосудов;
2) разрыв брыжейки;
3) отрыв брыжейки.
Опасность этой травмы заключается в обильном кровотечении и возможном некрозе сегмента кишки.
Клиника определяется симптомами острого внутреннего кровотечения и динамической кишечной непроходимости.
К симптомам внутреннего кровотечения относятся:
Бледность кожных покровов;
Умеренные боли в животе;
Снижение артериального давления;
Тахикардия;
Снижение количества эритроцитов;
Снижение количества гемоглобина;
Снижение количества гематокрита;
Снижение показателя удельного веса крови.
Симптомы динамической кишечной непроходимости следующие:
Метеоризм;
Исчезновение кишечных перистальтических шумов.
При малой выраженности этих симптомов для уточнения диагноза делают лапароскопию или лапароцентез, при убедительных симптомах внутрибрюшного кровотечения показана экстренная лапаротомия.
Диагноз этого вида повреждений органов живота до операции почти невозможен, только лапароскопия в редких случаях помогает установить его до операции.
Тактика врача до оперативного вмешательства заключается в обезболивании, запрещении приема воды, введении антибиотика.
Лечение. Предоперационная подготовка кратковременная (1 ч), заключается в адекватном переливании крови, введении обезболивающих средств.
Делается срединная лапаротомия, гематому брыжейки удаляют, поврежденные сосуды перевязывают, дефект брыжейки ушивают. При сомнениях в жизнеспособности кишки делают резекцию сегмента в пределах здоровых тканей. В послеоперационном периоде надо возместить кровопотерю. В остальном - ведение послеоперационного периода, как после операции на кишечнике.
На повреждение желудка приходится до 4% всех травм органов брюшной полости.
Наиболее частые причины разрыва желудка: удар в живот в области эпигастрия, падение с большой высоты.
Различают:
1) ушибы желудка с внутристеночными гематомами или без гематом;
2) разрывы стенки желудка:
Полные (на всю толщу желудка);
Неполные.
Разрывы чаще локализуются на передней стенке желудка, у кардии или у привратника, т.е. там, где желудок фиксирован.
Клиника. Как правило, разрывы желудка сопровождаются сильными болями в верхней половине живота, часто развивается шок. Вскоре после травмы появляется рвота, иногда с примесью крови, отмечаются наличие свободного газа в брюшной полости, резкое напряжение мышц передней брюшной стенки, положительный симптом Щеткина-Блюмберга, притупление в отлогих местах брюшной полости, отсутствие перистальтики аускультативно. Очень рано, в течение 1 ч, появляются жгучие боли в спине, в глубине живота, ближе к позвоночнику. При ушибах и неполных разрывах после ликвидации шока наступает период «мнимого благополучия», симптомов «катастрофы в брюшной полости» не выявляется. Умеренные боли держатся в течение месяца, могут беспокоить тошнота и рвота.
Если гематома в стенке желудка приводит к трофическим изменениям, то может развиться перфорация стенки, а при субсерозных гематомах - вторичное кровотечение, когда наступает разрыв серозы.
Лечение повреждений желудка оперативное. Доступ верхнесрединный. При разрывах производят ушивание 2-рядным швом, промывание брюшной полости. Лапаротомный разрез ушивается с микроирригатором (для введения антибиотиков).
При наличии перитонита осуществляется промывание брюшной полости, дренирование ее в зависимости от распространенности перитонита.
Послеоперационный период ведут, как при перфоративной язве.
Прогноз при ушибах и гематомах благоприятный, при разрывах - зависит от времени, прошедшего от травмы до операции (если больше 6 часов, то летальность достигает 60%).
На повреждения 12-перстной кишки приходится до 5% всех травм органов брюшной полости.
ДПК - орган фиксированный, малоподвижный, поэтому повреждается при сдавлении, касательных ударах. Чаще повреждения бывают у мест наибольшей фиксации - у привратника и у трейцевой связки.
Различают разрывы внутрибрюшинного и забрюшинного отделов кишки. Симптоматика их различна.
Клиника. При повреждении внутрибрюшинного отдела происходит истечение дуоденального содержимого в брюшную полость. Появляются сильные боли в правом подреберье, постепенно распространяющиеся по всему животу. Характерны бледность кожных покровов, заторможенность, тахикардия, сухость во рту, тошнота и рвота, напряжение мышц передней брюшной стенки, больше в правой половине, положительные симптомы раздражения брюшины, ослабление перистальтики, притупление в отлогих местах брюшной полости, затруднение отхождения газов, кала, исчезновение печеночной тупости.
Совершенно другая картина при забрюшинном разрыве ДПК. Сразу после травмы больные отмечают слабые боли в верхней половине живота, больше справа. Боли иррадиируют в спину, вскоре исчезают (светлый промежуток), а через 6-8 ч вновь усиливаются. Появляются напряжение мышц в правом подреберье, слабо выраженный симптом Щеткина-Блюмберга. Но печеночная тупость сохраняется, притупления в отлогих местах не определяется.
При скудной симптоматике нарастают признаки интоксикации: тахикардия, эйфория, жажда. Это связано с проникновением в забрюшинную клетчатку содержимого ДПК и аутолизом окружающих тканей. Обзорная рентгенография брюшной полости может выявить забрюшинную эмфизему; иногда эмфизема распространяется в подкожную клетчатку в области поясницы, в надключичные области, шею. Здесь же может определяться крепитация.
Забрюшинный разрыв ДПК следует дифференцировать с повреждением правой почки. Помогает в диагностике фибродуоденоскопия.
Лечение повреждений ДПК только оперативное, обезболивание общее, доступ - верхнесрединная лапаротомия или по Федорову в правом подреберье. При внутрибрюшинных разрывах ДПК производят ушивание дефекта стенки 2-рядным швом, при наличии перитонита - дренирование брюшной полости по общим принципам.
При забрюшинном повреждении ДПК трудности бывают и при интраоперационной диагностике. Пользуются триадой Лаффити, в которую входят:
Забрюшинная гематома;
Эмфизема окружающей клетчатки;
Желтоватая окраска заднего листка брюшины.
В свободной брюшной полости может быть желтоватый экссудат.
Наличие хотя бы одного из этих признаков требует мобилизации ДПК по Кохеру и ее ревизии (рис. 151). Разрыв ушивают 2-рядным швом, клетчатку дренируют дополнительным разрезом в поясничной области. При полных разрывах, когда сшить концы кишки не удается без натяжения, можно наглухо ушить оба конца и наложить гастроэнтероанастомоз или дуоденоэнтероанастомоз.
В послеоперационном периоде назначаются антибиотики, антиферменты, атропин, парентеральное питание на 4-5 дней.
Возможно развитие осложнений - забрюшинной флегмоны, свищей ДПК, панкреонекроза.
Прогноз серьезный. Летальность до 50%.
Повреждения тонкой кишки при закрытой травме живота составляют 30-37%.
Причиной чаще являются резкий удар в живот (доской, сапогом, кулаком, прикладом), ушиб живота при падении, удар в живот воздушной или водной волной. Чаще повреждаются фиксированные отделы кишки (связочный аппарат, спаечный процесс). Предрасполагают к разрыву заполнение содержимым и вздутие петель кишки. Спавшиеся, пустые петли кишки, как правило, не повреждаются при закрытой травме.
Различают следующие повреждения тонкой кишки:
1. Ушибы без нарушения целостности стенки кишки.
2. Ушибы с нарушением целостности серозного покрова.
3. Ушибы с образованием внутристеночных гематом.
4. Разрывы стенки кишки.
Клиника определяется шоком, кровотечением, перитонитом.
На первом месте - сильные боли по всему животу сразу после травмы, мышечное напряжение брюшной стенки. В акте дыхания живот не участвует. Перистальтики не слышно. В отлогих местах может быть притупление. Исчезновение печеночной тупос-
Рис. 151. Мобилизация ДПК по Кохеру
ти бывает не всегда. Симптом Щеткина-Блюмберга определяется по всему животу. При пальцевом исследовании через прямую кишку можно установить зияние ампулы и болезненное нависание передней стенки прямой кишки.
В первые часы повышается температура, развивается лейкоцитоз.
Обзорная рентгенография чаще, чем перкуссия, выявляет газ в брюшной полости. В случае прикрытых разрывов возможен «светлый промежуток» на 5-6 ч.
При сомнениях в диагнозе необходимо сделать лапароцентез или лапароскопию. Надо помнить: промедление с операцией много опасней, чем пробная лапаротомия.
Лечение: экстренная операция. Предоперационная подготовка не более 1 ч. Она заключается в интенсивной противошоковой терапии. Обезболивание общее. Доступ: верхнесрединная лапаротомия. При ревизии кишечника следует помнить о возможности множественных разрывов.
Вопрос о резекции кишки решается только после полной ревизии кишечника. Одиночные разрывы ушивают 2-рядным швом в поперечном направлении. При множественных, близко расположенных разрывах, а также при отрыве кишки от брыжейки этот сегмент резецируют. Брюшную полость промывают и дренируют, при разлитых перитонитах - в обоих подреберьях и обеих подвздошных областях.
Ведение послеоперационного периода, как при операции на органах ЖКТ в условиях перитонита.
Возможны осложнения - парез желудка и кишечника, эвентрация, кишечные свищи, гнойники брюшной полости.
Исход серьезен, зависит от тяжести повреждений кишки, длительности перитонита.
В 14% всех тупых травм бывает повреждение толстой кишки. Причины травмы те же, что и тонкого кишечника.
Кишечная флора в толстой кишке очень вирулентна, поэтому повреждение толстой кишки быстро ведет к каловому перитониту, дающему большую летальность.
Классификация повреждений толстой кишки:
Десерозирование поверхности;
Гематомы стенки кишки;
Гематомы брыжейки;
Разрыв всех слоев кишки;
Отрыв брыжейки.
Клиника в большинстве случаев типична и характерна для повреждения полого органа, но следует помнить, что некоторые отделы толстой кишки не покрыты брюшиной, лежат забрюшинно. Разрывы этих отделов очень трудно диагностируются из-за поздно развивающихся симптомов перитонита. Проходят не только часы, но даже дни, прежде чем разовьется симптоматика. Еще одна особенность: попадание каловых масс в брюшную полость не сразу вызывает симптомы перитонита, до развития выраженных симптомов проходит 4-5 ч.
Лечение повреждений толстой кишки оперативное. Обезболивание общее. Доступ - срединная лапаротомия. При небольших разрывах дефект ушивают 3 -рядным швом. Брюшную полость тщательно промывают раствором нитрофурановых препаратов (фурацилина), дренируют. Если нет перитонита, то при значительных дефектах можно делать первичную резекцию, но при этом необходимо хорошо разгрузить приводящий отдел кишки (трансанальная декомпрессия путем проведения зонда выше анастомоза). Если имеется перитонит, то накладывают противоестественный анус. Прогноз очень серьезен, летальность до 25%. Основными осложнениями, приводящими к смерти больного, являются каловый перитонит, забрюшинная флегмона.
Повреждение мочевого пузыря чаще встречается при переломе костей таза. Однако при ударе в надлобковую область, если мочевой пузырь был полный, тоже может наступить его разрыв. Разрывы мочевого пузыря могут быть внутрибрюшинные и внебрюшинные. Преобладают внебрюшинные - 70%. Вообще изолированный разрыв мочевого пузыря по отношению ко всем органам брюшной полости составляет 10-12%. Часто разрыв пузыря бывает при алкогольном опьянении, когда рефлекс мочеиспускания снижен.
Внутрибрюшинный разрыв пузыря - травма опасная, очень быстро развивается перитонит. Однако ранняя диагностика мочевого перитонита затруднена, так как в течение первых 10-12 ч практически стерильная моча вызывает очень слабое раздражение брюшины.
Клиника при внутрибрюшинных разрывах пузыря у пострадавшего складывается из постоянных позывов к мочеиспусканию, нередко они носят характер тенезмов. Из мочеиспускательного канала выделяется капелька крови. Самостоятельно больной помочиться не может. Больные вначале беспокойны, затем вялы, адинамичны, лежат на спине с приведенными к животу ногами. Жажда, губы сухие; пульс учащен, АД имеет тенденцию к понижению. Живот несколько вздут, в акте дыхания участвует, за исключением нижних его отделов. Перистальтика ослаблена. Симптом Щеткина-Блюмберга слабо положителен над лобком. Явления перитонита медленно прогрессируют. К концу первых суток от момента травмы четко определяется притупление перкуторного звука в отлогих местах живота. При пальцевом исследовании прямой кишки можно установить нависание передней стенки, что указывает на наличие жидкости в дугласовом кармане.
При внебрюшинных разрывах моча изливается в околопузырную клетчатку, вызывает ее некроз, флегмону таза и тромбоз тазовых вен. Наступает уросепсис. Быстро развивается инфильтрация пахово-подвздошных областей, где определяются припухлость, болезненность.
Диагноз. В сомнительных случаях можно провести цистоскопию. Помогает поставить диагноз катетеризация мочевого пузыря. В пузыре оказывается очень мало мочи, возможна примесь крови.
Если при катетеризации пузыря катетер проходит через дефект в брюшную полость, то может выделяться большое количество мутной жидкости с большим содержанием белка (10 г/л).
Очень информативен метод контрастной рентгеноцистографии.
Тактика врача до операции заключается в катетеризации, назначении уросептиков (фурагин, фурадонин, фурозолин).
Лечение оперативное: нижнесрединная лапаротомия, дефект мочевого пузыря ушивают 2-рядным кетгутовым швом без захвата слизистой, пузырь дренируют наложением надлобкового свища.
При внутрибрюшинных разрывах необходимо тщательно удалить жидкость из брюшной полости, промыть раствором фурацилина 1:5000 (8 л). Брюшная полость ушивается с микроирригатором для введения антибиотиков. При внебрюшинном разрыве мочевого пузыря надо широко дренировать околопузырное пространство и места затеков мочи.
В послеоперационном периоде требуются адекватная детоксикация, назначение антибиотиков, уросептиков.
Летальность до 40%.
Изолированное повреждение желчного пузыря и внепеченочных желчных протоков при закрытой травме живота встречается редко. Выделяют 4 вида этой травмы: разрыв желчного пузыря, отрыв желчного пузыря, разрыв гепатохоледоха, сочетанные повреждения.
Клиническая картина развивается бурно, что объясняется массивным поступлением в брюшную полость желчи, быстро прогрессирует, могут быть судороги, потеря сознания.
Больные жалуются на сильную боль в правом подреберье, выражено напряжение мышц передней брюшной стенки, ограничение ее подвижности; положительны симптомы Ортнера, Мюсси, Щеткина-Блюмберга, отсутствуют перистальтические шумы. Чаще диагноз устанавливается только во время операции.
Диагноз при изолированных повреждениях желчного пузыря в первые часы после травмы затруднен, так как нет специфических симптомов. Только появление желтухи и обесцвечивание кала, скопление в брюшной полости жидкости дают основание предположить эту травму, но эти симптомы развиваются поздно.
Лапароцентез и лапароскопия могут оказать некоторую помощь в диагностике, вернее, ответить на вопрос, есть ли необходимость лапаротомии.
Лечение оперативное. Доступ предпочтительнее по правому подреберью. По вскрытии тщательно аспирируют желчь. При разрыве или отрыве желчного пузыря делают холецистэктомию. При разрыве холедоха последний сшивают на потерянном дренаже или дренаже, проведенном через ДПК, желудок, пищевод и выведенном наружу. Брюшную полость тщательно промывают, дренируют, ушивают с микроирригатором.
Исход при своевременной операции благоприятный.
Травма паренхиматозных органов. Повреждение печени составляет 1/3 всех повреждений органов брюшной полости.
Закрытая травма печени часто сочетается с травмой грудной клетки, черепа, конечностей. Наиболее частыми причинами в мирное время являются автодорожные происшествия, реже - падение, прыжки с высоты. Патологически измененная печень (цирроз, гепатит) повреждается даже при незначительных травмах. Характер повреждений разнообразен: размозжения, разрывы, трещины, отрывы, подкапсульные разрывы с образованием гематом. Они учтены в классификации Г.Ф. Николаева:
1) повреждения печени без повреждения капсулы:
Субкапсулярные гематомы;
Интраорганные гематомы;
2) повреждение печени с нарушением капсулы:
Одиночные и множественные трещины;
Разрывы, сочетающиеся с трещинами;
Размозжение и расчленение на отдельные фрагменты;
Разрывы с повреждением желчного пузыря и протоков;
Изолированные повреждения желчного пузыря.
Клиника зависит от характера повреждений печени. При интраорганных гематомах возможна гемобилия (истечение крови через желчные протоки). Кровотечение в кишечник может быть обильным. Синдром гемобилии характеризуется острыми приступообразными болями в правом подреберье, желудочно-кишечным кровотечением, желтухой.
Причиной приступообразных болей, подобных печеночной колике, является периодическая закупорка общего желчного протока сгустками крови, что вызывает желчную гипертензию.
Лечение травматической гемобилии оперативное. В зависимости от характера повреждения производят следующие операции:
Ушивание полости гематомы с лигированием сосудов;
Тампонаду и наружное дренирование;
Резекцию доли или сегмента печени;
Наружный дренаж желчных путей;
Перевязку печеночной артерии и ее ветвей;
Сочетание перечисленных вмешательств.
При подкапсульных гематомах возможен 2-моментный (фазный) разрыв, т.е. разрыв капсулы через несколько часов или даже суток после травмы, сопровождающийся обильным кровотечением.
Прогноз при травматической гемобилии серьезный, летальность составляет до 50%.
В клинике разрывов и других повреждений печени на первый план выступают симптомы острого внутреннего кровотечения и шока. Общее состояние пострадавших с первого часа тяжелое. Продолжающееся кровотечение усугубляет состояние шока, артериальное давление падает, отмечается выраженная тахикардия.
По состоянию пациента и величине кровопотери различают 3 степени тяжести травмы печени.
I степень - тяжелые повреждения, смерть может наступить в ближайшие часы после травмы. Профузное кровотечение; восстановить или компенсировать гемодинамические расстройства без операции не удается. Степень риска оперативного вмешательства очень высока («операция отчаяния»). Летальность 80%.
II степень - повреждения средней степени тяжести. Шок 1-2 степени, умеренно выраженная кровопотеря. Переливание крови и кровезаменителей в течение 1-1,5 ч стабилизирует гемодинамику. Оперативный риск умеренный. Летальность до 25%.
III степень - легкая закрытая травма печени. Шок не тяжелее 1 степени, кровопотеря небольшая. Встречается редко. Диагностика затруднена из-за скудной симптоматики, поэтому прибегают к лапароскопии и лапароцентезу. Прогноз благоприятный при своевременном оперативном лечении.
Очень важным моментом диагностики закрытых повреждений печени являются установление механизма травмы и ее анализ. При внешнем осмотре обнаруживаются ссадины, кровоподтеки в области правого подреберья или реберной дуги, а также закрытые переломы ребер. Кожные покровы и слизистые бледны, кожа покрыта холодным липким потом. Больной ареактивен, возбуждение наблюдается редко. Пульс 110-120 уд./мин, но иногда бывает брадикардия (в результате раздражения вагуса излившейся в брюшную полость желчью). Жалобы на боли в правом подреберье, иррадиирующие в правое плечо. При пальпации иногда определяются болезненность в области правого подреберья, метеоризм, ослабление перистальтики кишечника, жидкость в брюшной полости. Симптом Щеткина-Блюмберга определяется у 50% пациентов.
В случае подкапсульных гематом пострадавший, как правило, обращается только при разрыве гематомы. При своевременной госпитализации с помощью лапароскопии субкапсулярная гематома может быть диагностирована до момента разрыва. Кроме того, помогает в выявлении гематомы и ее разрывов ультразвуковое сканирование.
В биохимическом анализе крови выявляется резкое повышение показателей аминотрансфераз (АлТ, АсТ). Важно знать, что эти показатели увеличиваются даже при небольших травмах печени.
Дифференциальный диагноз необходимо проводить с закрытыми переломами ребер, травмой правой почки, травмой селезенки, забрюшинной гематомой. Трудность диагностики в том, что эти повреждения сочетаются. В таком случае помогает лапароскопия. Когда же она невозможна, проводят экстренное оперативное вмешательство.
Лечение травм печени может быть консервативным, если лапароскопически без сомнения обнаружена подкапсульная гематома. Тактика - ведение больного в хирургическом стационаре, динамическое наблюдение. В течение 2 недель больной должен соблюдать постельный режим. Назначается гемостатическая терапия, при ухудшении состояния показана лапароскопия.
Оперативное лечение требуется подавляющему большинству пациентов с травмой печени. Перед операцией обязательно внутривенное переливание крови, чаще струйно. Наиболее целесообразен разрез по Федорову или по Кохеру. Если диагноз сомнителен, начинают со срединной лапаротомии, при необходимости она может быть дополнена поперечной. Первая задача - остановить кровотечение. Если кровотечение из печени, то пережимают печеночно-двенадцатиперстную связку, затем накладывают мягкий зажим Сатинского, после чего кровотечение прекращается. Время пережатия связки 15 мин, более длительное обескровливание может привести к ишемическому некрозу печени. За эти 15 мин надо лигировать крупные сосуды печени и затампонировать рану; если 15 мин не хватает, то зажим снимают на 3 мин, затем снова накладывают. При повреждении печеночных вен такая методика неэффективна, поскольку имеется обратный ток крови. В таком случае рану тампонируют салфетками, а затем определяют характер повреждения. Во время операции переливают кровь. Если излившаяся в брюшную полость кровь не инфицирована, ее реинфузируют.
При небольших разрывах печени с ровными жизнеспособными краями накладывают печеночные швы по Кузнецову-Пенскому (рис. 152), по Оппелю, по Альперовичу, по Брегадзе (рис. 153). Размозженные участки печени удаляют. Очень сложна обработка ран печени на ее диафрагмальной поверхности. В этих случаях производят гепатофреникопексию или подшивают печень к брюшной стенке по Телкову. После остановки кровотечения печеночными швами на дно раны укладывается сальник и фиксируется к краям раны (рис. 154).
Несмотря на множество методов ушивания раны печени, гарантии ее герметичности нет: между краями раны может подтекать желчь, поэтому к месту ушивания обязательно ставится тампон.
При обширных размозжениях печени иногда прибегают к лобэктомии или клиновидной резекции печени. Такая необходимость возникает, когда повреждены крупные магистральные сосуды и определенные сегменты могут некротизироваться.
Если состояние пострадавшего не позволяет выполнить радикальную обработку раны печени, то ограничиваются тампонадой для остановки кровотечения. В последующем можно произвести отсроченную резекцию печени. Послеоперационный период при небольших разрывах печени особых мероприятий не требует; при больших травмах, после резекции, необходимы переливание крови и печеночная терапия (переливание плазмы, фибриногена, альбумина, витамина В,С, также витогепат, гамма-глобулин, анаболические гормоны).
После операции возможно развитие таких осложнений, как печеночно-почечная недостаточность, вторичное кровотечение, пневмония, плеврит, в позднем послеоперационном периоде - желчные свищи, абсцессы печени.
Рис. 152. Гемостатические швы Кузнецова и Пенского
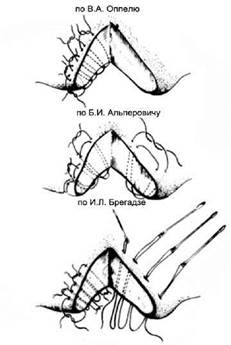
Рис. 153. Швы печени
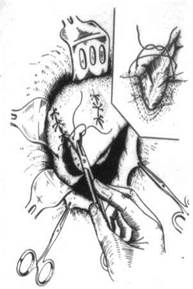
Рис. 154. Ушивание разрыва печени
Повреждения селезенки составляют 30% закрытых травм живота. Наиболее ранима увеличенная селезенка после перенесенной малярии, при портальной гипертензии. Повреждение селезенки возможно при травмах любого отдела живота, но чаще - после удара в эпигастральную область или в проекции селезенки.
Разрывы могут быть единичные и множественные, наблюдаются также подкапсульные гематомы. Чаще повреждение селезенки бывает изолированным, но может и сочетаться с повреждением диафрагмы, почек, поджелудочной железы, желудка.
Клиника при травме селезенки с разрывом капсулы характерна: картина внутреннего кровотечения, шока, часто бывает обморочное состояние от нескольких минут до нескольких часов сразу после травмы. Боли чаще локализуются в левом подреберье или эпигастрии, иррадиируют в левое плечо или лопатку. Отмечаются симптомы раздражения брюшины, вздутие живота, бледность кожных покровов, частый пульс, низкое АД. Симптом Щеткина-Блюмберга непостоянен. Брюшная стенка в акте дыхания не участвует или участвует ограниченно, перистальтика слабая, в отлогих местах брюшной полости определяется жидкость, имеет место увеличение размеров селезенки, могут иметь место притупление перкуторного звука в левом подреберье, болезненность передней стенки прямой кишки или просто ее нависание. Больной находится в вынужденном положении - на левом боку с поджатыми ногами (симптом Розанова), при попытке повернуть больного он старается принять прежнее положение.
Изменение показателей крови характеризует кровопотерю.
Помогают в диагностике лапароцентез, лапароскопия.
В лечении травм селезенки независимо от характера повреждения показана лапаротомия, это касается и подкапсульных разрывов. Предоперационная подготовка заключается в восстановлении кровопотери, причем полной компенсации добиваться не следует, так как это нецелесообразно при продолжающемся кровотечении. Часто приходится переливать кровь и во время операции.
Если хирург уверен в наличии изолированного повреждения селезенки, то делают разрез в левом подреберье. Во всех прочих случаях показаны верхняя срединная лапаротомия, ревизия органов брюшной полости, при необходимости доступ можно дополнить поперечным разрезом прямой мышцы живота. Кровь реинфузируют после фильтрации через 5-8 слоев марли и стабилизации раствором ЦОЛИПК. При повреждениях селезенки в подавляющем количестве случаев ее удаляют (рис. 155). В редких случаях при повреждении капсулы селезенку удается сохранить, к месту разрыва подшивают сальник либо используют современные клеевые композиции.
Из послеоперационных осложнений наиболее опасен тромбоцитоз. Число тромбоцитов после спленэктомии возрастает всегда, но не достигает опасных пределов, а спустя 2 недели снижается. Если тромбоцитоз достигает 750-10 9 /л, возникает угроза тромбообразования (N-180-310). Показана антикоагулянтная терапия под контролем коагулограммы.
Летальность при травмах селезенки составляет » 5%.
Повреждение почек сотавляет 7% всех травм живота, в 60% случаев сочетается с травмой других органов. Особенно подвержены травме почки при гидронефрозе, пионефрозе, поликистозе.

Рис. 155. Перевязка сосудов селезенки при спленэктомии
По виду повреждения такие травмы подразделяют на: разрыв паренхимы без повреждения полостей, разрыв паренхимы с повреждениями полостей, размозжение почки, повреждение сосудистой ножки, отрыв почки от сосудов и мочеточника.
По локализации выделяют травмы тела почки, полюса почки, сосудистой ножки.
По тяжести травмы классифицируют на легкие - надрыв капсулы, средней степени - без повреждения полостей, тяжелые - более серьезные повреждения.
В клинике повреждений почек наблюдаются боли в поясничной области, иррадиирующие в паховую область и промежность. Имеет место гематурия - от микро- до макро. При повреждении мочеточника, отрыве почки гематурии может и не быть. Пальпаторно определяется припухлость в области почки (гематома, урогематома); при разрыве брюшины развиваются перитонит, метеоризм. Характерно отсутствие перистальтических шумов, положительный симптом Щеткина-Блюмберга.
В сомнительных для диагностики случаях выполняют инфузионную или ретроградную урографию, обзорную рентгенографию, сканирование почек, эхолокационное исследование почек. Но следует помнить, что в 1-е сутки после травмы почка находится в шоковом состоянии и не функционирует, следовательно, проводить инфузионную рентгенографию в этот период не следует, в дальнейшем метод показан.
Лечение: в 90% случаев проводится консервативная терапия. Показаниями для нее являются:
1) удовлетворительное общее состояние;
2) отсутствие признаков внутреннего кровотечения;
3) отсутствие макрогематурии;
4) отсутствие увеличения урогематомы.
Больным назначаются строгий постельный режим в течение 15 суток, динамическое наблюдение, гемостатическая терапия, анальгетики, уросептики.
Показания к оперативному лечению следующие:
1) симптомы выраженного внутреннего кровотечения;
2) выраженная гематурия;
3) признаки раздражения брюшины;
4) если противошоковые мероприятия (переливание крови, кровезаменителей) неэффективны и в течение 2 ч устранить шок не удается.
Если не предполагается повреждение других органов брюшной полости, то целесообразна люмботомия. При подозрении на сочетанную травму необходима срединная лапаротомия. При массивных травмах почки, ее размозжении, разрыве сосудистой ножки показана нефрэктомия, но всегда следует интересоваться наличием и состоянием второй почки.
Если травма позволяет ушить рану почки, зашить разрыв лоханки, то предпочтительнее органосохраняющая операция. Шьют кетгутом на круглой игле, ткани прошивают на всю глубину раны. При поясничном доступе рану зашивают с дренажем. При лапаротомии делают дополнительный разрез сбоку для дренажа околопочечного пространства. Следует хорошо ушить задний листок брюшины над почкой. В брюшную полость помещают микроирригатор для введения антибиотиков.
В послеоперационном периоде применяются гемостатическая терапия, уросептики, антибиотики, переливание крови. В течение недели строго следят за суточным количеством мочи, уровнем мочевины, электролитов, белков.
Возможно развитие осложнений: раннее или позднее кровотечение, воспалительные процессы почки, мочевых путей, гидронефроз, образование камней, инфаркты почек, тромбозы сосудов почек, мочевые флегмоны.
Повреждения поджелудочной железы составляют 4% от всех травм органов брюшной полости, чаще повреждается тело поджелудочной железы.
Выделяют 4 вида закрытых повреждений поджелудочной железы:
1) ушиб железы при сохранении брюшины, покрывающей ее;
2) разрыв капсулы железы;
3) полный разрыв железы;
4) отрыв части железы.
Клиника характерных симптомов не имеет, они подобны симптомам при травме других органов живота.
При отсутствии перитонита или внутрибрюшного кровотечения сразу после травмы появляются выраженные боли в эпигастрии, которые иррадиируют в левую лопатку, в поясничную область, реже бывают опоясывающие боли.
Общее состояние больных тяжелое: бледность кожных покровов, тахикардия, снижение АД, иногда многократная рвота. Живот напряжен, болезненный, ограниченно участвует в акте дыхания, перистальтические шумы слабые, положительный симптом Щеткина-Блюмберга.
При подкапсульных травмах клиническая картина носит 2-фазное течение: через 1 час боли несколько стихают, а через 4-5 ч вновь усиливаются, развиваются симптомы посттравматического панкреатита и перитонита.
Диагноз обычно устанавливается во время операции по поводу перитонита или внутрибрюшного кровотечения.
В анализах мочи повышения диастазы в первые часы почти не бывает, в дальнейшем с развитием панкреатита уровень ее возрастает.
Лечение травм поджелудочной железы оперативное. Доступ - верхнесрединная лапаротомия.
При травме часто уже имеются бляшки стеатонекроза на брюшине, сальнике, что облегчает интраоперационную диагностику гематомы в окружающих тканях.
Доступ к поджелудочной железе осуществляется путем рассечения желудочноободочной связки, полость малого сальника осушают от крови и выпота. При целой брюшине над железой и ушибе железы, кровоизлияниях в нее, железу блокируют новокаином с антибиотиком или антиферментами.
В случае неполных разрывов железы производится оментобурсостомия, к железе подводится резиново-марлевый дренаж.
При полном разрыве железы ее дистальная часть удаляется, проток перевязывается нерассасывающейся лигатурой, производятся перитонизация сальником, дренирование забрюшинной клетчатки (рис. 156).
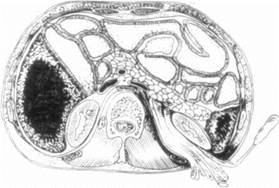
Рис. 156. Поясничное дренирование при травме поджелудочной железы
В послеоперационном периоде назначаются голод на 5 суток, внутривенное введение плазмы крови, альбумина, 20%-ного раствора глюкозы, 1 %-ного раствора хлористого калия, контрикала до 200 000 ЕД, антибиотиков, витаминов В, С, анаболических гормонов, 5-фторурацила.
Наиболее частые осложнения после операции - посттравматические панкреатиты, панкреатические свищи, кисты поджелудочной железы.
Летальность достигает 45%.
4. Особенности сочетанных повреждений. При сочетании абдоминальной и черепно-мозговой травмы из-за потери сознания у пострадавшего очень трудно диагностировать абдоминальную травму. Из-за резко сниженной реактивности организма на внешние и внутренние раздражители симптомы повреждения органов брюшной полости почти не выражены или вовсе отсутствуют.
В случае неполной утраты сознания (заторможенность, сопорозное состояние) контакт с пострадавшим возможен, хотя и затруднен, можно получить и слабую симптоматику травмы органов живота. При бессознательном состоянии реакция на пальпацию живота отсутствует даже при тяжелой внутрибрюшной травме. Следует внимательно относиться к любому, даже слабовыраженному, симптому. Методичный, последовательный и внимательный осмотр кожных покровов позволяет увидеть малейшие ссадины, царапины, кровоподтеки, отслойку эпидермиса.
Кожные покровы и слизистые у больных с сочетанной травмой бледные, при перитоните кожа с сероватым оттенком, покрыта холодным липким потом. При повышении внутричерепного давления будет гиперемия лица с синюшным оттенком.
Большое дифференциально-диагностическое значение имеет характер рвоты. При повреждении органов живота ей предшествуют позывы на рвоту, тошнота, рвота мучительная; при черепно-мозговой травме рвота возникает без позывов и протекает легче.
Дыхание при абдоминальных поражениях поверхностное, частое, грудного типа, брюшная стенка в акте дыхания не участвует.
При сочетанной травме характерна брадикардия и гипертония, при массивных внутрибрюшных кровотечениях АД снижается, развивается тахикардия.
Зрачки при повреждении органов живота расширены, одинаковы с обеих сторон, на свет реагируют вяло; при черепно-мозговой травме зрачки сужены, на свет не реагируют, расширяются в агональном состоянии. При сочетанной травме зрачки узкие, вяло реагируют на свет, может иметь место анизокория, роговичные рефлексы ослаблены или отсутствуют.
В случае черепно-мозговой травмы даже при сохранении сознания отсутствует адекватная оценка собственного состояния, ощущений, поэтому отрицание болей в животе не должно успокаивать хирурга. Пальпация живота должна быть очень внимательной, малейшая реакция (мимика, попытка отстранить руку, учащение дыхания, двигательное возбуждение) могут указать или дать возможность заподозрить повреждение органов живота. Надо использовать перкуссию и аускультацию живота (притупление в отлогих местах, исчезновение печеночной тупости, отсутствие перистальтических шумов).
Лабораторные анализы крови и мочи в первые часы после травмы не имеют решающего значения.
Неоценимо важную информацию могут дать лапароцентез и лапароскопия, радиоизотопный метод и эхолокация. Эти методы могут быть использованы при любом состоянии больного.
Надо учитывать, что нередко изолированная ЧМТ может сопровождаться «ложным острым животом». Этот «ложно-абдоминальный» синдром проявляется болями в животе, метеоризмом, тошнотой, рвотой, напряжением мышц передней брюшной стенки, положительный симптомом Щеткина-Блюмберга, тахикардией, динамическим илеусом. Диагностика его чрезвычайно трудна, проясняют ситуацию лапароцентез и лапароскопия.
Лечение сочетанной абдоминальной и черепно-мозговой травм преимущественно оперативное. Весьма важен правильный выбор очередности оперативных пособий.
Если нарастают симптомы сдавления мозга (субарахноидальная или субдуральная гематома), то начинают с трепанации черепа, а затем, при наличии показаний, производят лапаротомию. Чаще травма органов брюшной полости требует большей срочности оперативного вмешательства, приходится начинать с лапаротомии. Целесообразность одновременного оперативного вмешательства двумя бригадами многими хирургами оспаривается из-за трудностей в оказании реанимационных мероприятий, даче наркоза и т.д.
На сочетанную травму живота и позвоночника приходится около 10% всех травм живота. Чаще абдоминальная травма сочетается с повреждениями нижнегрудного и поясничного отделов позвоночника. Абдоминальная симптоматика в этих случаях стертая, маловыраженная. Нередко повреждаются паренхиматозные органы брюшной полости. В то же время при изолированном повреждении позвоночника бывает симптоматика «ложного острого живота». Этот синдром - прямое следствие образования забрюшинной гематомы и раздражения корешков спинного мозга, он включает иногда все симптомы травмы органов живота. В дифференциальной диагностике имеет значение единственный симптом - наличие свободного газа в брюшной полости, который отсутствует при травме позвоночника. В этом случае прибегают к лапароцентезу и лапароскопии.
Повреждение позвоночника при наличии повреждений органов живота не является противопоказанием для проведения лапаротомии.
Сочетанная травма живота и грудной клетки сопровождается выраженной кровопотерей и развитием шока. Диагностика затруднена, так как абдоминальные признаки либо вуалируются, либо, наоборот, суммируются, особенно при переломах ребер, что часто приводит к диагностическим и тактическим ошибкам. Очень сложна диагностика у лиц со значительной кровопотерей или находящихся в алкогольном опьянении. Тщательный анализ клинических и анамнестических сведений часто бывает недостаточным, тогда прибегают к обзорной рентгенографии брюшной и грудной полостей. Переломы ребер, коллапс легкого, смещение средостения, гемопневмоторакс характеризуют масштаб повреждений и состояние грудной полости. Менее информативна обзорная рентгенография живота: газ в брюшной полости при разрывах полых органов, перемещение органов брюшной полости в грудную при разрывах диафрагмы. Дифференциально-диагностическое значение имеет межреберная новокаиновая блокада, которая помогает исключить «ложный острый живот» при переломе ребер; важную роль играют лапароцентез и лапароскопия.
При сочетанных повреждениях живота и таза определяющим и наиболее важным признаком повреждения таза является обильное кровотечение в рыхлую тазовую клетчатку с распространением гематомы кверху в забрюшинное пространство. Кровопотеря может достигать 3 л. Обширная забрюшинная гематома в значительной степени извращает абдоминальную симптоматику. Нередко даже тяжелые повреждения органов брюшной полости на фоне обширной забрюшинной гематомы, перелома костей таза и массивного кровотечения распознать не удается, так как нет симптоматики. Наиболее часто при травмах таза повреждаются мочевой пузырь, брыжейка кишечника, печень, тонкая кишка, селезенка, почки. Сочетанные травмы часто бывают несовместимы с жизнью, пострадавших доставляют в хирургический стационар в терминальном состоянии, что еще более затрудняет диагностику.
Проводятся активные реанимационные мероприятия, при улучшении состояния при подозрении на повреждение органов живота проводят лапароцентез и лапароскопию.
Сочетанные травмы живота и конечностей наиболее благоприятны в смысле прогноза, хотя это сочетание сопровождается развитием шока 2-3-й степени. Главная опасность - в повреждении органов брюшной полости. Трудностей в постановке диагноза обычно не бывает.
Лечение: в первую очередь производится лапаротомия после кратковременной борьбы с шоком и кровопотерей. Поврежденные конечности должны быть иммобилизованы шинами. После стабилизации гемодинамики в послеоперационном периоде решают вопрос о методе лечения травмы конечностей. При открытом переломе с повреждением магистральных сосудов оперируют 2 бригады одновременно.
При тяжелых повреждениях органов брюшной полости исход лечения становится ясным через 3-4 дня после операции, поэтому непосредственно после операции накладывается вытяжение или гипсовая повязка.
Показания к остеосинтезу решаются через 2-3 недели.
Что такое ушиб живота и чем чреват этот вид телесного повреждения? Каждого волнует вопрос о том, стоит ли обращаться за неотложной медицинской помощью или же есть соответствующая терапия? Такие простые ответы помогли бы многим пациентам избежать опасных осложнений. Поэтому следует запомнить важное правило: ушиб живота — серьезная травма, после которой необходимо показаться врачу.
Разновидности и диагностика
Повреждение брюшной полости бывает двух видов: открытое и закрытое. Открытая рана отличается тем, что при ее нанесении нарушается целостность кожных покровов. Самая распространенная причина возникновения открытого повреждения — огнестрельные и ножевые ранения.
Причины получения закрытой тупой травмы брюшной полости самые разнообразные:
- падение;
- перенапряжение мышц;
- удары.
 Открытая и закрытая травмы живота часто предполагает наличие таких повреждений, при которых ушиб брюшной стенки повлечет за собой увечье внутренних органов (кишечника, селезенки, печени, почек).
Открытая и закрытая травмы живота часто предполагает наличие таких повреждений, при которых ушиб брюшной стенки повлечет за собой увечье внутренних органов (кишечника, селезенки, печени, почек).
Итак, главный симптом открытой травмы живота — нарушение целостности кожных покровов брюшной области. Симптомы закрытой травмы многочисленны:
- Резкая и сильная боль в брюшной полости.
- Снижение артериального давления и учащение пульса.
- Частое мочеиспускание.
- Рост шокового индекса.
- Рвота и диарея.
- Гематома, ссадины или синяки.
Всегда указывают на поврежденный орган. Например, припухлость, гематомы, ссадины, болезненный процесс дефекации могут свидетельствовать об ушибе брюшной стенки. Если произошел разрыв мышц живота, появится непроходимость кишечника, а для разрыва кишечника более всего характерны: рвота, состояние шока и внутрибрюшное кровотечение.
Повреждения печени проявляется как головокружение, потеря сознания, падение АД, а при повреждениях селезенки у пациента диагностируют кровотечения и боли, которые распространяются вплоть до левого плеча. Если повреждены почки, моча приобретает розоватый цвет (макрогематурия), повышается температура тела, отмечаются боли в пояснице. Травма мочевого пузыря — это частые ложные позывы к мочеиспусканию и макрогематурия.
Оказание первой помощи
 Не только открытый ушиб живота, но и закрытое тупое повреждение является достаточным основанием для обращения в медицинское учреждение. Пациент и его близкие не могут правильно диагностировать возможное поражение и назначить необходимое лечение. Все, что связано с ушибами живота, относится к области экстренной хирургии, а травмы живота часто являются поводом для операбельного вмешательства. При незначительном ушибе до приезда медиков можно оказать доврачебную помощь. Неквалифицированная первая помощь допускается только в случае закрытого тупого повреждения.
Не только открытый ушиб живота, но и закрытое тупое повреждение является достаточным основанием для обращения в медицинское учреждение. Пациент и его близкие не могут правильно диагностировать возможное поражение и назначить необходимое лечение. Все, что связано с ушибами живота, относится к области экстренной хирургии, а травмы живота часто являются поводом для операбельного вмешательства. При незначительном ушибе до приезда медиков можно оказать доврачебную помощь. Неквалифицированная первая помощь допускается только в случае закрытого тупого повреждения.
Пострадавшему человеку следует провести комплекс мероприятий для облегчения симптомов. Аккуратно, без резких движений, уложить пострадавшего на ровную горизонтальную поверхность. Во время укладывания поддерживать его: при ушибе брюшной полости пострадавший может потерять сознание, испытывать головокружение. Важно не допустить дополнительных травм и падений помимо тех, которые были получены при основном повреждении.
Затем необходимо приложить холод к поврежденной полости, так как это поможет снять напряжение и острые болевые ощущения. Для этого наполняют грелку холодной водой и прикладывают к области живота. Вместо грелки можно использовать пузырь со льдом, куски холодной тканевой материи. Прикладывание холода происходит в течение 10-20 минут. Спустя это время следует сделать пятиминутный перерыв, после чего процедуру с перерывом нужно повторить снова. Длительность первой помощи не должна превышать 2-2,5 часов.
Если принятие этих мер не дает пациенту облегчения, полученное повреждение смогут устранить только медики. Бледность пострадавшего, потеря сознания, кровотечение, усиление болей — это симптомы, с которыми обычно справляются специалисты неотложной скорой помощи. После удара или ушиба категорически противопоказано употреблять воду, пищу или обезболивающие средства.
Лечение и возможные осложнения
 Лечение при травмах назначается лечащим врачом, иногда это делает хирург. Чтобы правильно поставить диагноз, лучше всего пройти ультразвуковое и рентгенологическое исследование, компьютерную томографию или лапароскопию. Возможно, после полученных повреждений больному понадобится операбельное вмешательство. При менее серьезных травмах пациенту будет назначен постельный режим, терапия холодом, физиотерапия для лечения гематом, синяков и ссадин.
Лечение при травмах назначается лечащим врачом, иногда это делает хирург. Чтобы правильно поставить диагноз, лучше всего пройти ультразвуковое и рентгенологическое исследование, компьютерную томографию или лапароскопию. Возможно, после полученных повреждений больному понадобится операбельное вмешательство. При менее серьезных травмах пациенту будет назначен постельный режим, терапия холодом, физиотерапия для лечения гематом, синяков и ссадин.
Стоит помнить, что многим повреждениям брюшной полости часто сопутствуют осложнения. Самое распространенное из них — грыжа, образующаяся вследствие разрыва мышц. Внутреннее кровотечение является самым опасным последствием ушиба. Оно всегда является прямой угрозой жизни пациента.
Еще одно распространенное посттравматическое осложнение называется перитонитом. Это специфическое воспаление, связанное с повреждением брюшной полости. Перитонит может быть чреват заражением крови больного и летальным исходом.
При любой травме, полученной в область брюшной полости, лучше всего обратиться к доктору. Даже если была оказана квалифицированная доврачебная помощь, после такого рода травм следует пройди ультразвуковое исследование. Пациент не может знать наверняка, какие патологические процессы происходят у него в животе после травм и ушибов. Только своевременная диагностика способна уберечь жизнь и здоровье больного от возможных осложнений.


