Казалось, ничего не предвещает неприятностей. Организм полон жизни, а о сердце мы начинаем говорить, выражая свои чувства радости или переживания, любви, привязанности и т. д. Вдруг оно начинает бешено стучать, колотиться, а пульс зашкаливает за сотню. Вот именно тогда и появляется новое слово в нашем лексиконе «тахикардия».
Аритмия: виды аритмии и как лечить народными рецептами
- Виды аритмии
- На помощь приходит народная медицина
Если говорить научным языком, то тахикардия (греч. tachys - быстрый и kardia - сердце) - это аритмия, при которой увеличивается частота сердечных сокращений до более чем 100 ударов в минуту. Нередко специалисты-кардиологи называют это заболевание более специфично - пароксизмальная предсердная тахикардия.
Существует множество видов тахикардии. Выделяют основные: физиологическая тахикардия (возникает во время физических и эмоциональных нагрузок), другое название - синусовая тахикардия; патологическая тахикардия (возникает в результате врожденных или приобретенных заболеваний сердца и других органов). Прежде всего хочется вас успокоить и отметить, что назвать тахикардию болезнью как таковой сложно, скорее это симптом. Она может возникать как самостоятельное заболевание и как проявление других болезней.
Виды аритмии
Вообще, в зависимости от частоты сердечных сокращений, различают следующие виды аритмии:
тахикардия - повышенная частота сердечных сокращений (более 100 ударов в минуту у взрослого человека),
брадикардия - пониженная частота сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
Не каждый вид аритмии нуждается в лечении. Например, у здорового человека синусовая тахикардия наблюдается при нагрузке (физической или эмоциональной). Так сердце приспосабливается к повышенной потребности организма в кислороде. Это так называемая физиологическая синусовая тахикардия.
Лечение аритмии зависит от ее типа и причины
Иногда достаточно устранить причину (например, провести лечение основного заболевания), чтобы вернулся нормальный ритм. Как же поступать, почувствовав сбои своего «моторчика жизни»?
Сразу же после первого приступа вам следует обследоваться. Необходимо исключить желудочковую тахикардию (тип быстрого сердцебиения, угрожающего жизни) и все формы органического поражения сердца, патологию щитовидной железы, нарушение функции легких.
Для диагностики заболеваний сердца, как правило, используется электрокардиограмма.
И если же окажется, что тахикардия - ваша физиологическая особенность, то вам необходимо знать ряд правил, помогающих при приступах.
1. Не торопитесь! Если быстрая ходьба или другие физические нагрузки вызывают ответную реакцию организма, проявляющуюся тахикардией, то вам следует сбавить темпы, отдышаться, отдохнуть и ни в коем случае не продолжать действия в том же темпе.
2. Дышите глубже! При приступе следует сделать глубокий вдох и сильный выдох, направляя весь поток воздуха вниз. Повторить несколько раз.
3. Исключите возбуждающие напитки. Следует отказаться от кофе, колы, шоколада и стимуляторов в любой форме.
4. Правильно питайтесь! Прием правильной и своевременной пищи очень важен для вашего организма. Не перегружайте свое сердце, заставляя его работать на желудок, переваривающий зажеванную на ходу пиццу и выпитую колу.
5. Расслабляйтесь! Люди, подверженные стрессу, чаще страдают от данного заболевания. Старайтесь чаще расслабляться, меньше переживать и давать своему организму полноценное время для отдыха.
6. Займитесь спортом! Тренируйте свой организм, увеличивайте нагрузку постепенно, аккуратно. Не тяжелые, но грамотно построенные и регулярные тренировки помогут вашему сердечку работать правильно.
Народная медицина
Известен такой факт, что иметь здоровое сердце - значит, заставлять капилляры интенсивно сокращаться. В этом суть лечения сердечных болезней.
Вначале необходимо подкрепить обессиленный организм настоем из сухих плодов боярышника: 1 ст. л. плодов заварите 1 стаканом кипятка и дайте настояться 2 часа в теплом месте. Процедите. Суточная доза - по 0,5 стакана три раза в день до еды.
Для лечения заболеваний сердца подойдет и другой рецепт: 10 г сухих плодов боярышника залейте 100 мл водки и настаивайте десять дней. Приготовленную таким образом микстуру принимайте трижды в день по 30 капель. Курс лечения 3 недели.
После чего переходите к смеси, питающей сердечную мышцу. Это смесь из сухих плодов шиповника, рябины красной, боярышника, калины, изюма и кураги - в равных количествах. 1 стакан сбора залейте 1 л крутого кипятка и настаивайте в термосе ночь. Выпейте в течение дня вместо чая.
Многим помогает аптечная фиалка трехцветная. Обычно применяемая при легочных заболеваниях, она не без успеха используется при сильном сердцебиении. Суточная доза - 2 ст. л. травы на 0,5 л кипятка, настаивать 6 часов.
Такое растение, как любисток лекарственный, высаживают у нас практически в каждом дворе. Используют в основном корни. Копают их ночью, незадолго до наступления новолуния. Для сбора травы лучшее время - с восхода солнца и до полудня, сразу после окончания новолуния. Даже непродолжительное употребление отвара корней любистка вызывает более энергичную, но спокойную пульсацию сердца, уменьшает одышку, самочувствие больного улучшается.
Отвар готовят так: 3 ст. л. корня заливают 1 л воды, напаривают в духовке целую ночь, а утром кипятят 8 минут, после чего оставляют париться минут 20, процеживают, отжимают остаток и выпивают за день в 4 приема. Допускается длительное лечение, особенно при малокровии, а также излишней нервозности и раздражительности.
Если у вас аритмия и экстрасистолия (выпадение пульса), то лучшим средством снова становится боярышник. Это воистину Божий дар. У него используются плоды, свежие и сушеные цветки, даже листья, тонкие веточки с набухшими почками, в редких случаях - корни.
Чем хорош боярышник? Он надежно улучшает работу сердечной мышцы и предупреждает ее преждевременное утомление, благотворно влияет на уровень венозного давления и функцию сосудистых стенок, заметно снижает уровень холестерина, способствует лучшему снабжению кислородом нейронов головного мозга.
Различных способов приготовления настоев и настоек из боярышника не счесть. По моим наблюдениям, намного результативней действует не спиртовой, а водный экстракт. Готовят его следующим образом: столовую ложку истолченных плодов боярышника надо залить стаканом кипятка, посуду закрыть крышкой, поставить на слабый огонь и тихонечко, без бурного кипения, упаривать до половины объема. Этот сгущенный отвар пьют от 40 капель до 1 чайной ложки 3 раза в день до еды.
Чтобы достичь в лечении стойкого результата, желательно принимать такой экстракт длительное время, не меньше 3 месяцев. Сушеные цветки рекомендую заваривать как чай из расчета 1 ст. л. на стакан кипятка, принимать до 3 стаканов в день.
Во время цветения боярышника необходимо: наполнить цветами доверху стеклянную банку (не утрамбовывая) и по самое горло залить водкой. Плотно закрыв, настоять месяц в темном месте. Принимать его нужно по 1 ч. л. 3 раза в день. Высокая эффективность лекарства именно такого приготовления (настойки из свежих цветов) испытана на протяжении многих лет.
При явлениях экстрасистолии не менее популярна валериана. И опять-таки, не аптечная спиртовая настойка или таблетированный сухой экстракт, а только свежевысушенный корень способен быть ощутимо действенным. Принято считать, что корень валерианы при умелом хранении - в стеклянной банке с плотной крышкой - не теряет своих свойств 3 года. Ее активность первые полгода (с осени до весны) вдвое и втрое выше, чем после длительного хранения.
При хронических нарушениях коронарного кровообращения, сердцебиении, тахикардии и экстрасистолии, в особенности связанной с невротическим состоянием коры головного мозга, надо готовить настой из 1 ст. л. измельченного корня валерианы на стакан кипятка. В нем настаивают корень до утра, а днем пьют 3 раза по одной трети стакана в первые три недели болезни. Затем, когда снимается ее острота, можно перейти на более умеренные дозы, сначала по 2, затем по 1 ст. л. 3 раза в день.
Настой валерианы необходимо принимать долго, до двух месяцев, затем сделать месячный перерыв, после чего курс повторить . Терапевтический эффект достигается медленно, лишь при систематическом и длительном применении.
По берегам рек и прудов, на болотах и сырых лугах довольно часто попадается на глаза растение из семейства губоцветных под смешным названием зюзник , в народе называют его сердечной травой. Исследователи подтвердили высокую активность ее при экстрасистолиях, приступах сердцебиения, в особенности вызванных заболеваниями щитовидной железы.
Высушенную траву измельчают, 1 ст. л. заливают 0,5 л кипятка, настаивают под крышкой два часа, затем пьют по полстакана 3 раза в день до еды. Лечение длится 1 месяц. При необходимости курс лечения повторяют несколько раз в год с непродолжительными перерывами.
При нарушениях сердечного ритма может помочь лекарственный сбор: пустырник, корень валерианы, мелисса, тысячелистник. Всех трав взять по 1 ст. л. Людям после 40 лет или с повышенной свертываемостью крови в сбор добавить 1 ст. л. донника (тысячелистник сгущает кровь, донник - разжижает, компенсируя негативное действие тысячелистника). Залить 600 мл кипятка, держать 15 мин на паровой бане. Принимать по полстакана 3 раза в день до еды.
При одновременной тахикардии, аритмии, экстрасистолии рекомендую смесь. В ее состав входит: шиповник, вереск, листья мелиссы, брусники, иван-чая, корни пырея, зверобой, листья лесной земляники. Если свертываемость крови повышена, то добавить донник лекарственный или цвет каштана.
Все растения смешать в равных пропорциях. К 1 ст. л. смеси добавить щепотку зеленого чая, залить 0,5 л кипятка. Настоять ночь. Пить 3 дня по 1/3 стакана до еды. Можно принимать через 2 часа после еды. Пить 3 недели, затем 10 дней перерыв, курс повторить.
При мерцательной аритмии помогает сок, выжатый из ягод боярышника. Его следует пить трижды в день по 1/4 стакана с 1 ст. л. меда.
Боярышник, как «сердечный помощник», не имеет соперников, обладающих равноценными целебными свойствами. Прописывают его и при функциональных расстройствах сердечной деятельности, и при стенокардии, тахикардии, мерцательной аритмии.
Для того чтобы усилить работу сердечной мышцы при аритмии, рекомендую: Отварить в 0,5 л воды 8 больших плодов шиповника (без косточек) в течение 15 мин. Полученный отвар остудить, пропустить через сито, добавить 3 ч. л. меда и хорошо перемешать. Употреблять за полчаса до каждого приема пищи по полстакана.
Для быстрого снижения частоты сердечных сокращений народная медицина советует выпить 50 мл отвара цветков василька (в 1 стакан крутого кипятка добавьте 2 ч. л. василька и дайте настояться 60 мин).
При аритмии и других сердечных проблемах: Тщательно перемешайте 1 ст. л. адониса и по 2 ст. л. березовых листьев, мелко порезанного корня стальника и лепестков соцветий подсолнуха . Одну столовую ложку смеси залейте 0,5 л кипящей воды и поставьте на водяную баню на 20 минут. Затем снимите с плиты, накройте крышкой и оставьте до полного остывания. Пейте по 1/4 стакана 4 раза в сутки в течение 30 дней.
Если нарушение частоты и последовательности сокращения сердца - это аритмия.
Если же сокращение сердца замедленное, то вы столкнулись с такой болезнью, как брадикардия . Брадикардия - это когда ритм замедляется и пульс становится меньше 60 ударов в минуту.
Если же пульс ниже 40 ударов в минуту, то это становится опасным для жизни. В результате болезни организм перестает получать достаточное количество кислорода, а также необходимых питательных веществ для полноценной работы всех органов.
К сожалению, лекарственные препараты не являются эффективными при патологической брадикардии. Народной медицине известный рецепт очень простой, но надежный: Взять 30 г свежих почек сосны, залить 150 мл водки и настаивать в солнечном месте 10 дней. Принимать по 20 капель 3 раза в день за 20 мин до еды.
Правильное питание - одно из условий выздоровления
Очень важное значение в восстановлении ритма играет питание. При сердцебиении полезно есть инжир в любом виде.
Салат из свежей кашицы лука и кашицы яблок принимают при различных аритмиях атеросклеротического происхождения.
Смесь соков свеклы, моркови и редьки в соотношении 1:1:1 надо пить ежедневно на протяжении нескольких месяцев при любых видах сердечных аритмий.
При появлении любых нарушений сердечного ритма нужно ограничить в диете сахар, сладости, животные жиры, а также избегать продуктов, богатых холестерином (мозги, икра, жирные сорта мяса, яичный желток).
Необходимо также резко ограничить потребление поваренной соли, кофе, крепкого чая и особенно алкоголя.
Следует употреблять в пищу сырые продукты, богатые кальцием, витаминами и микроэлементами, нормализующими сердечный ритм (ботву овощей, особенно молодой репы и фасоли, редис, свеклу, морковь, листовую капусту, орехи, молоко и молочные продукты, апельсины, мед, курагу, абрикосы, смородину, персики, черешню, вишню, клюкву, урюк, изюм, бруснику, сельдерей, мяту).
Надо вводить в ежедневный рацион морские продукты, водоросли, особенно бурые.
Для увеличения содержания калия в крови полезно пить яблочный уксус (по 2 ч. л. три раза в день за 30 мин до еды). Уксус следует разбавлять водой и медом (на 1 стакан воды 2 ч. л. уксуса и 2 ч. л. меда).
Основной упор в питании надо делать на каши, творог, нежирные сорта рыбы, овсянку. Животные масла надо стараться заменять маслами растительными.
Необходимо увеличить в рационе количество фруктов (особенно яблок) и овощей . Хрен, чеснок, лук, а также настои шиповника и боярышника должны постоянно находиться на столе больного.
Полезен отвар из репы: 2 ст. л. измельченной репы залить стаканом кипятка и варить 15 мин, процедить. Пить по 0,5 стакана для лечения сердцебиения.
При избыточном весе необходимо проводить разгрузочные дни: яблочные, творожные, кефирные.
Полезно пить родниковую, колодезную чистую воду, больше гулять на свежем воздухе, систематически заниматься физической культурой . От табакокурения и алкоголя надо избавиться обязательно.
Физическая нагрузка - тоже лечение
С ростом тренированности, в особенности аэробной, наблюдается урежение пульса до 56-60 уд./мин - развивается брадикардия , обусловленная перестройкой организма на всех уровнях его деятельности, что связано с воздействием на него физических нагрузок (упрощенно говоря, сердце становится мощнее и работает более экономно). Некоторое замедление пульса появляется уже через несколько месяцев регулярных тренировок. У детей замедление пульса менее выражено . Если частота пульса в покое превышает 80 уд./мин либо, наоборот, появляется резкое его замедление (до 40-42 уд./мин и менее), следует провериться у врача, поскольку это может быть обусловлено определенными заболеваниями.
Любая физическая нагрузка сопровождается учащением сердечных сокращений, величина которого зависит в первую очередь от объема и интенсивности нагрузки, но в значительной степени от физического состояния человека.
Как правило, у недостаточно тренированных лиц частота пульса во время нагрузки должна находиться в пределах 120-140 уд./мин. У более подготовленных она может достигать 150-180 уд./мин, и только у тренированных спортсменов, с высокими функциональными возможностями организма - более 180 уд./мин. Люди старшего возраста плохо переносят значительное учащение сердцебиений, в связи с тем что частота пульса более 120-140 уд./мин для них нежелательна.
Измерение частоты пульса в ходе самого занятия (в паузах, естественно) позволяет оценить, правильно ли распределена нагрузка . Организм легче справляется с ней, если включается в работу постепенно, что и обеспечивает вводная часть занятия - разминка.
Снижать интенсивность работы тоже следует постепенно, для чего принято выделять в оздоровительной тренировке заключительную часть (у спортсменов есть для нее даже свое название - «заминка»). Поэтому частоту сердечных сокращений при самоконтроле (или взаимоконтроле) целесообразно измерять несколько раз в день занятия: утром (после подъема, натощак, до утренней гимнастики и водных процедур), перед тренировкой, во время самой интенсивной нагрузки, сразу же после окончания занятия, а также через 5-10 мин, 1-2 часа после занятия и утром следующего дня.
Если же появляется так называемая аритмия (выпадение отдельных ударов - «перебои», или неритмичное их чередование, или приступообразное учащение сердцебиения), а также если некоторые или все пульсовые удары едва прощупываются (слабое наполнение), необходимо лечение.
Например: 20 приседаний в течение 30 с или бег на месте умеренной интенсивности (в темпе 160-180 шагов в минуту) в течение 1, 2, 3 мин - в зависимости от возраста и физической подготовленности занимающегося.
Пульс подсчитывается в покое перед нагрузкой, сразу же после нагрузки, затем в начале 2, 3 и 5-й минут по 10-15-секундным отрезкам с пересчетом на минуту. При хорошем функциональном состоянии и отсутствии утомления пульс после 20 приседаний учащается не более чем до 120-140 уд./мин и возвращается к исходному уровню за 3-4 мин. После бега пульс учащается обычно в пределах 130-160 уд./мин и восстановление протекает несколько дольше, но к концу 5-й минуты после нагрузки частота пульса должна уже быть близка к исходной. При этом не должно возникать каких-либо неприятных ощущений или нарушений ритма сердцебиений.
Никаких специальных физических упражнений, помогающих при брадикардии, также не существует. Поэтому не старайтесь участить ритм сердца путем каких-либо нагрузок и упражнений - это может привести к непредсказуемым последствиям. Шутки с брадикардией плохи, поэтому, если вы обнаружили у себя вышеперечисленные симптомы, обязательно пройдите обследование.
В заключение хочу сказать, что надо внимательно относиться к своему здоровью, соблюдать режим труда и отдыха, избегать вредных привычек и, конечно, уделять особое внимание физической культуре и спорту. Необходимо подобрать для себя наиболее удобные и простые способы. Это могут быть утренняя гимнастика, плавание, лыжи, прогулки, оздоровительный бег, занятия в группах здоровья и лечебная физкультура. И еще. При этом надо знать свой пульс и уметь анализировать его изменения. При сравнении показателей частоты пульса в течение дня следует учитывать суточную периодичность функций и положение тела : утром пульс всегда реже, чем днем; в положении лежа он реже, чем в положении стоя; после еды частота его несколько повышается.опубликовано .
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
Аритмия сердца – это любые нарушения сердечного ритма, характеризующиеся изменением частоты, регулярности и последовательности сердечных сокращений в результате нарушения основных функций сердца: автоматизма, возбудимости и проводимости.
Причины сердечной аритмии
Аритмии выявляются при органическом поражении сердца: инфаркт миокарда , пороки сердца и т.д., при нарушении функции вегетативной нервной системы, изменении водно-солевого баланса, интоксикациях. Аритмии могут наблюдаться даже у вполне здоровых людей на фоне выраженного переутомления, при простуде , после приема алкогольных напитков.
Многие нарушения ритма сердца могут не ощущаться пациентом и не приводят к каким-либо последствиям (синусовая тахикардия, предсердная экстрасистолия), и чаще свидетельствуют о какой-либо внесердечной патологии (например, повышенной функции щитовидной железы). Наиболее опасными являются желудочковые тахикардии, которые могут стать непосредственной причиной внезапной сердечной смерти (в 83% случаев). Не менее опасными для жизни могут быть и брадикардии , особенно, АВ-блокады, сопровождающиеся внезапными кратковременными потерями сознания. По данным статистики они становятся причиной внезапной сердечной смерти в 17% случаев.
Что обеспечивает нормальный ритм сердца
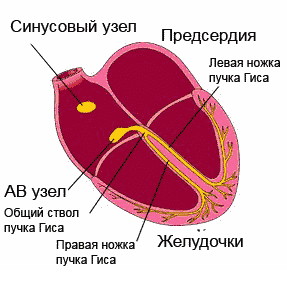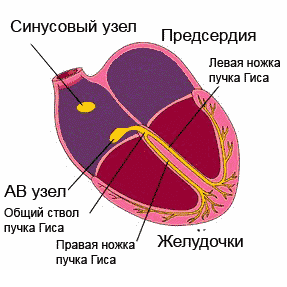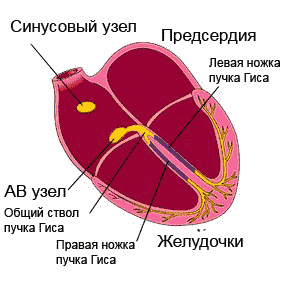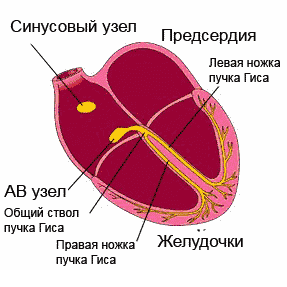
Нормальный ритм обеспечивает проводящая система сердца. Это последовательная сеть «электростанций» (узлов) - скоплений высокоспециализированных клеток, способных создавать и проводить по определенным пучкам и волокнам электрические импульсы, которые, в свою очередь, вызывают возбуждение и сокращение мышцы сердца (миокарда).
Хотя все элементы проводящей системы способны генерировать электрические импульсы, главной электростанцией является синусовый узел, расположенный в верхней части правого предсердия. Он задает необходимую частоту работы сердца (в состоянии покоя 60-80 ударов в минуту, при физической нагрузке – больше, во время сна – меньше). Импульсы, «рожденные» в синусовом узле, распространяются во все стороны, как солнечные лучи. Часть импульсов вызывает возбуждение и сокращение предсердий, а другая - по специальным путям проводящей системы направляется к атриовентрикулярному узлу (чаще говорят АВ-узлу), - следующей «электростанции». В АВ-узле движение импульса замедляется (предсердия должны успеть сократиться и перегнать кровь в желудочки). Далее импульсы распространяются к пучку Гиса, который, в свою очередь, делится на две ножки. Правая ножка пучка с помощью волокон Пуркинье проводит импульсы к правому желудочку сердца, левая, соответственно, к левому желудочку, вызывая их возбуждение и сокращение. Именно таким образом обеспечивается ритмичная работа нашего сердца.
В работе проводящей системы сердца могут возникнуть две проблемы:
- нарушение образования импульса в одной из «электростанций».
- нарушение проведения импульса в одном из участков описанной системы.
В обоих случаях функцию основного водителя ритма берет на себя следующая по цепи «электростанция». Однако, частота сердечных сокращений при этом cтановится меньше.
Таким образом, проводящая система сердца имеет многоуровневую защиту от внезапной остановки сердечной деятельности. Но нарушения в ее работе возможны. Именно они и приводят к появлению аритмии.
Разновидности аритмии
Аритмии – это нарушения ритма сердца, которые сопровождаются:
- урежением (менее 60 ударов в минуту).
- учащением (более 100 в минуту).
- или нерегулярностью сердечных сокращений.
Урежение ритма сердца называется брадикардией (bradi – редкий), учащение – тахикардией (tahi – частый).
Существует десятки видов аритмий. Здесь, мы дадим Вам представление о механизмах самых типичных и распространенных из них. К таким относятся:
1. основные виды брадикардии:
- Синдром слабости синусового узла.
2. нерегулярный ритм:
- Экстрасистолия.
3. основные виды тахикардии:
- Суправентрикулярные (наджелудочковые) тахикардии.
- Фибрилляция предсердий (мерцательная аритмия).
- Желудочковая тахикардия.
В зависимости от расположения «очага», тахикардии разделяют на суправентрикулярные, или наджелудочковые (при его локализации в предсердиях или области АВ-узла), и желудочковые.
В зависимости от длительности, тахикардии разделяют на пароксизмальные и постоянные. Пароксизмальная тахикардия – это внезапное резкое учащение сердечного ритма, продолжительностью от нескольких секунд до нескольких дней, которое прекращается также внезапно, как и начинается (часто без постороннего вмешательства). Постоянная тахикардия – длительное (более 6 месяцев) учащение сердечного ритма, устойчивое к лекарственной и электротерапии (электрическая кардиоверсия).
Синдром слабости синусового узлаобусловлен нарушением образования импульса в синусовом узле или нарушением проведения импульса «на выходе» из синусового узла при контакте с тканью предсердий. Эта патология может сопровождаться устойчивой брадикардией или периодически возникающими паузами в работе сердца, обусловленные так называемой синоатриальной блокадой.
Синусовая брадикардия может наблюдаться у здоровых, хорошо тренированных людей или быть признаком развития патологического состояния. Например, гипотиреоза (снижения функции щитовидной железы) , повышения внутричерепного давления , некоторых инфекционных заболеваниях (брюшной тиф), общей астенизации при длительном голодании.
Часто возникает необходимость проведения круглосуточной регистрации электрокардиограммы (Холтеровского мониторирования) при обычном режиме жизнедеятельности пациента. Вполне возможно, что и в течение суточного мониторирования аритмия также не будет зарегистрирована. В этом случае проводится тилт – тест.
Каковы методы лечения атриовентрикулярной блокады?
Основными показаниями к имплантации постоянного электрокардиостимулятора при атриовентрикулярной блокаде являются:
- паузы в работе сердца более 3 секунд.
Внезапная сердечная смерть
Что такое внезапная сердечная смерть?
Под внезапной сердечной смертью понимают естественную смерть вследствие сердечной патологии, которой предшествовала внезапная потеря сознания в течение часа после возникновения острой симптоматики, когда может быть известно о предшествующем заболевании сердца, но время и способ наступления смерти неожиданны.
Сердечно-сосудистые заболевания продолжают оставаться ведущей причиной смертности. После инфаркта миокарда, внезапная сердечная смерть (ВСС) является второй по распространенности причиной сердечно-сосудистой смертности. Примерно 83% ВСС связано с ишемической болезнью сердца , не диагностированной на момент смерти.
Каковы факторы риска внезапной сердечной смерти?
Хорошо известны факторы риска ВСС: наличие в анамнезе эпизода ВСС, желудочковой тахикардии, инфаркта миокарда, заболеваний коронарных сосудов, случаи ВСС или внезапной необъяснимой смерти в семье, снижение функции левого желудочка, гипертрофическая кардиомиопатия, сердечная недостаточность, синдром Бругада и синдром удлиненного QT и др.
У пациентов с внезапным сердечно-сосудистым коллапсом при регистрации ЭКГ было показано, что фибрилляция желудочков и желудочковая тахикардия отмечаются в 75-80% случаев, в то время как брадиаритмии, по-видимому, вносят незначительный вклад в развитие ВСС. Приблизительно в 5-10% случаев ВСС происходит без наличия коронарной болезни сердца или застойной сердечной недостаточности.
Частота ВСС, отмечаемая в странах Запада, примерно одинакова и варьирует от 0.36 до 1.28 на 1000 жителей в год.
Каковы методы профилактики внезапной сердечной смерти?
Лечение пациентов с желудочковыми аритмиями направлено на профилактику или купирование аритмии. Варианты лечения на сегодняшний день включают:
- терапию антиаритмическими препаратами (ААП) III класса;
- радиочастотную абляцию проводящих путей сердца;
- вживление имплантируемых кардиовертеров-дефибрилляторов (ИКД).
Роль амиодарона и других антиаритмических препаратов III класса заключается в профилактике возникновения аритмии. Однако если эпизоджелудочковой тахикардииилифибрилляции желудочковразвился в период приема ААП, препарат не в состоянии купировать аритмию. Толькоимплантированный кардиовертер-дефибриллятор или импользованиенаружного дефибриллятора врачами-реаниматологами может купироватьжизнеугрожающую тахикардию.
Таким образом, единственным методом лечения, способным предотвратить внезапную сердечную смерть при жизнеугрожающей аритмии, является терапия с помощью имплантируемых кардиовертеров-дефибрилляторов. Показано, что ИКД эффективны на 99% в прекращении жизнеугрожающих аритмий и, тем самым, в предотвращении внезапной сердечной смерти.
Было показано, что ИКД снижают общую смертность (от всех причин) на 31% среди пациентов, перенесших инфаркт миокарда и имеющих фракцию выброса < 30%. Кроме того, у пациентов повышается качество жизни, функциональный статус и физические возможности.
ВНИМАНИЕ! Если на ваших глазах человек внезапно потерял сознание, при этом отсутствует самостоятельное дыхание и пульсация магистральных артерий (на шее, в паховой складке) не определяется, срочно приступайте к реанимационным мероприятиям:
Фибрилляция предсердий (мерцательная аритмия)
Что такое мерцательная аритмия (фибрилляция предсердий)?
Фибрилляция предсердий (мерцательная аритмия) – наиболее распространенная форма наджелудочковой аритмии, при которой предсердия сокращаются хаотично с частотой 400-600 в минуту без координации с желудочками сердца. Роль фильтра частоты проведенных к желудочкам импульсов выполняет АВ-узел (в норме атриовентрикулярный узел способен провести до 140-200 импульсов в минуту). Поэтому, при фибрилляции предсердий лишь часть импульсов достигает желудочков, при этом их сокращение происходит нерегулярно, напоминая мерцание (отсюда название мерцательная аритмия). Синусовый узел при этом теряет свою функцию водителя ритма.
Большинство людей с мерцательной аритмией (особенно, если продолжительность фибрилляции предсердий превышает 48 часов) имеют повышенный риск образования тромбов, которые, в силу своей подвижности, могут способствовать развитию инсульта. Переход пароксизмальной формы фибрилляции предсердий в постоянную форму может способствовать развитию или прогрессированию хронической сердечной недостаточности.
Как пациент ощущает появление мерцательной аритмии?
Появление мерцательной аритмии сопровождается резким учащением частоты сердечных сокращений, что может сопровождаться внезапным ощущением сердцебиения, перебоев в работе сердца, общей слабостью, нехваткой воздуха, одышкой, чувством страха, болями в груди. Иногда этот приступ проходит быстро (в течение нескольких секунд или минут), без приема лекарств или других медицинских мероприятий. Однако очень часто сердцебиения самостоятельно не проходят, могут длиться достаточно долго (часы, сутки) и требуют обращения за медицинской помощью.
Каковы факторы риска мерцательной аритмии?
- Возраст. С возрастом могут происходить электрические и структурные изменения в предсердиях, что способствует развитию фибрилляции предсердий.
- Органические заболевания сердца, в том числе пороки сердца, перенесенные операции на открытом сердце, увеличивают риск развития фибрилляции предсердий.
- Другие хронические заболевания. Заболевания щитовидной железы, артериальная гипертония и другая патология могут способствовать фибрилляции предсердий.
- Алкоголь является известным «стартером» приступов фибрилляции предсердий.
Каковы методы диагностики мерцательной аритмии?
- Регистрация электрокардиограммы.
- Холтеровское мониторирование - круглосуточная регистрация электрокардиограммы при обычном режиме жизнедеятельности пациента.
- Запись пароксизмов фибрилляции предсердий в режиме on-line (реального времени) – разновидность Холтеровского мониторирования – портативное устройство, позволяющее передать по телефону сигналы электрокардиограммы в момент появления приступа.
- Эхокардиография – ультразвуковое исследование, позволяющее определить размеры полостей сердца, его сократительную способность, состояние клапанного аппарата сердца.
Каковы методы лечения фибрилляции предсердий (мерцательной аритмии)?
Если у Вас развился устойчивый приступ фибрилляции предсердий, его нужно попытаться купировать (особенно, если это первое появление аритмии в Вашей жизни). Для этого используются медикаментозные или электрические методы восстановления ритма. Тактика определяется продолжительностью, выраженностью клинических проявлений аритмии, органической патологией сердца, предполагаемой причинолй аритмии.
Если у Вас развилась постоянная форма фибрилляции предсердий (то есть все попытки купирования аритмии оказались безрезультатными или удержание нормального синусового ритма бесперспективно), необходим постоянный прием препаратов для контроля частоты сердечных сокращений и профилактики инсульта.
ВНИМАНИЕ! Если у Вас развился устойчивый приступ фибрилляции предсердий – срочно обращайтесь за медицинской помощью, поскольку эту аритмию желательно купировать в течение ближайших 48 часов (!). После этого срока резко возрастает опасность внутрисердечного образования тромбов и связанных с ними осложнений (инсульт). Поэтому, если мерцательная аритмия продолжается более двух суток, обязательно нужно принимать Варфарин (для снижения свертываемости крови) в течение 3-4 недель и только после этого можно пытаться ее купировать. При успешном исходе, прием Варфарина необходимо продолжать еще в течение 4-х недель, при сохранении мерцательной аритмии принимать его придется постоянно.
Синдром слабости синусового узла
Чем обусловлен синдром слабости синусового узла?
Синдром слабости синусового узла обусловлен нарушением образования импульса в синусовом узле – главной «электростанции» сердца - или нарушением проведения возбуждения в предсердиях. При этом наблюдается редкий ритм или паузы в работе сердца.
Примечание. Синусовая брадикардия может наблюдаться у здоровых, хорошо тренированных людей или быть признаком гипотиреоза (снижения функции щитовидной железы), повышения внутричерепного давления, некоторых инфекционных заболеваний (брюшной тиф), общей астенизации при длительном голодании.
Каковы клинические проявления синдрома слабости синусового узла?
При этом виде нарушения ритма сердца обычно беспокоят:
- общая слабость;
- головокружение;
- одышка;
- быстрая утомляемость.
При выраженной брадикардии появляются:
- эпизоды потемнения в глазах;
- состояние, близкие к потере сознания («хочется схватиться за что-нибудь, чтобы не упасть»).
ВНИМАНИЕ! Крайними проявлениями брадикардии служат кратковременные приступы потери сознания (секунды) – «шел-шел – пришел в себя лежащим на полу». Этому может предшествовать чувство «прилива жара в голове».
Продолжительная потеря сознания (5-10 минут и более) не характерна для брадикардии.
Каковы методы диагностики синдрома слабости синусового узла?
Первичной диагностикой может послужить наличие клинических проявлений брдикардии.
Следующим этапом является регистрация электрокардиограммы.
Часто возникает необходимость проведения круглосуточной регистрации электрокардиограммы (Холтеровского мониторирования) при обычном режиме жизнедеятельности пациента. Вполне возможно, что и в течение суточного мониторирования аритмия также не будет зарегистрирована.
В этом случае проводятся специальные исследования, позволяющие спровоцировать появление пауз в работе сердца. К ним относятся:
- чреспищеводная стимуляция сердца
- тилт – тест.
Каковы методы лечения синдрома слабости синусового узла?
Имплантация постоянного электрокардиостимулятора – единственный метод лечения выраженной брадикардии. Этот прибор восстанавливает нормальную частоту сердечных сокращений. При этом объем крови, поступающий к органам, нормализуется, и симптомы брадикардии устраняются.
Основными показаниями к имплантации постоянного электрокардиостимулятора при синдроме слабости синусового узла являются:
- наличие клинических проявлений брадикардии (одышка, головокружения, обмороки);
- частота сердечных сокращений < 40 ударов в минуту в состоянии бодрствования;
- паузы (остановка синусового узла) более 3 секунд.
Экстрасистолия
Экстрасистолы – это преждевременные сокращения сердца (extra – «над»). Известно, что все структурные звенья проводящей системы сердца в состоянии генерировать электрические импульсы. В норме основной «электростанцией» является синусовый узел, поскольку именно он способен генерировать импульсы с наибольшей частотой. Однако, под влиянием различных факторов (атеросклероз, интоксикации и другие) может появляться патологическая (повышенная) активность одной из структур проводящей системы сердца, которая приводит к внеочередному сердечному сокращению, после которого может следовать компенсаторная пауза. Это один из наиболее частых видов аритмий. В зависимости от места возникновения, экстрасистолии разделяются на наджелудочковые (суправентрикулярные) и желудочковые. Единичные экстрасистолы (до 5 в минуту) не опасны для жизни, тогда как частые, парные и групповые желудочковые являются неблагоприятным признаком.
Лечение пациентов с экстрасистолией, в первую очередь, направлено на терапию основного заболевания или состояния, приведшего к ее развитию (лечение инфаркта миокарда, коррекция водно-солевого обмена и т.д.). Во многих случаях экстрасистолия может быть устранена при изменении стиля жизни пациента: ограничении или прекращении употребления кофеин-содержащих напитков, отказе от курения, ограничении употребления алкоголя и стрессовых ситуаций. Редкая экстрасистолия, случайно выявленная при обследовании и не сопровождающаяся клиническими проявлениями, медикаментозного лечения не требует (!). Однако, если экстрасистолия, прежде всего желудочковая, очень частая (более 50 экстрасистол в час), носит групповой характер, а также тяжело переносится больным, необходимо принимать специальные антиаритмические препараты (Атенолол, Аллапинин, Пропанорм, Этацизин, Соталекс, Кордарон).
ВНИМАНИЕ! Длительный прием Аллапинина, Этацизина и Пропанорма опасен для пациентов, перенесших инфаркт миокарда.
Частая желудочковая экстрасистолия также может быть устранена методом радиочастотной аблации проводящих путей сердца.
Симптомы аритмии
Есть определенные различия между симптомами брадикардии (редкого ритма) и тахикардии (частого ритма).
Какими симптомами сопровождается брадикардия?
При редком ритме сердца наблюдаются следующие симптомы;
- общая слабость;
- головокружение;
- одышка;
- потемнение в глазах;
- быстрая утомляемость;
- состояние близкое к потере сознания («хочется схватиться за что-нибудь, чтобы не упасть»).
ВНИМАНИЕ! Крайними проявлениями брадикардии служат кратковременные приступы потери сознания (секунды) – «шел-шел – пришел в себя лежащим на полу». Этому может предшествовать чувство «прилива жара в голове».
Продолжительная потеря сознания (5-10 минут и более) не характерна для брадикардии.
Какими симптомами сопровождается тахикардия?
При частом ритме сердца наблюдаются следующие симптомы:
- Ощущение учащенного сердцебиения;
- Одышка;
- Общая слабость;
- Быстрая утомляемость.
ВНИМАНИЕ! Некоторых виды тахикардии (желудочковая тахикардия, фибрилляция желудочков) могут приводить к клинической смерти и требуют незамедлительной реанимации (дефибрилляции).
Причины аритмии
Возникновению аритмии в нашем сердце могут способствовать:
- эндокринные нарушения: повышение в крови уровня гормонов щитовидной железы (тиреотоксикоз) и надпочечников (адреналин), падение уровня сахара в крови.
- нарушение водно - солевого обмена (изменение уровня калия, натрия, кальция, магния в крови).
- нарушение кислотно-щелочного баланса (изменение уровня кислорода и углекислого газа в крови).
- интоксикации (алкоголь, курение, наркотики, побочные действия лекарств).
- атеросклероз (проявляется в сужении сосудов, что приводит к нарушению кровоснабжения органов и сердца).
- пороки сердца
- сердечная недостаточность
Причины аритмии
В стройной работе проводящей системы сердца могут возникнуть следущие проблемы:
- нарушение образования импульса в одном из «звеньев» проводящей системы сердца: чрезмерная (патологическая) активность - это экстрасистолия, некоторые наджелудочковые или желудочковые тахикардии.
- нарушение или особенности проведения импульса в одном из участков проводящей системы сердца: атриовентрикулярная блокада, трепетание предсердий.
Профилактика аритмии
Аритмии чаще всего является симптомом или осложнением основного заболевания, поэтому первичной профилактикой является адекватное и своевременное лечение имеющихся острых или хронических заболеваний.
Вторичная профилактика (когда установлен конкретный вид аритмии).
При брадикардии вторичная профилактика не осуществляется.
В качестве вторичной профилактики при тахикардиях используется ряд антиаритмических препаратов:
- Адреноблокаторы (Анаприлин, Эгилок, Атенолол, Конкор);
- Антагонисты кальция (Верапамил, Дилтиазем);
- Кардарон;
- Соталекс;
- Аллапинин;
- Пропанорм и другие.
ВНИМАНИЕ! Препараты, обладающие антиаритмическим действием категорически запрещено принимать без назначения врача, поскольку на фоне их приема могут возникнуть жизненно опасные состояния, в том числе усугубление течения или появления нового вида аритмии.
Осложнения при аритмии
Появление некоторых нарушений ритма сердца (фибрилляция предсердий, трепетание предсердий, желудочковые тахикардии) может сопровождаться явлениями острой сердечной недостаточности (резкое падение артериального давления, отек легких), хронической сердечной недостаточности (общая слабость, быстрая утомляемость, одышка, отечность нижних конечностей), другие аритмии (полная АВ-блокада, фибрилляция желудочков) могут приводить к остановке сердца и состоянию клинической смерти.
Аритмии чаще всего являются осложнением какого-либо заболевания. Однако, появившись, они способны резко усугубить его клиническое течение. Не все аритмии являются одинаково опасными и значимыми для прогноза заболевания и жизни пациента:
|
Незначимые для течения и прогноза забоевания |
Значимые для течения и прогноза заболевания |
Опасные для жизни |
|
Синусовая тахикардия Синусовая брадикардия АВ-блокада I степени Блокады ножек пучка Гиса Единичные экстрасистолы Фибрилляция предсердий(мерцательная аритмия) с частотой сердечных сокращений менее 110 в минуту |
Пароксизмальная наджелудочковая (суправентрикулярная) тахикардия АВ-блокада II степени Желудочковые экстрасистолы (частые, парные) Фибрилляция предсердий(мерцательная аритмия) с частотой сердечных сокращений более 110 в минуту |
Пароксизмальная желудочковая тахикардия Фибрилляция желудочков Трепетания желудочков Полная АВ-блокада |
Опасность для жизни связана, в первую очередь, с риском внезапной сердечной смерти в результате остановки сердца.
Диагностика аритмии
Первичной диагностикой аритмии может послужить наличие у Вас клинических проявлений, характерные для нарушения ритма сердца .
Следующим этапом является регистрация Вашей электрокардиограммы.
Однако, на электрокардиограмме аритмия может быть сразу выявлена только в случае, если она носит постоянный или устойчивый характер. Поскольку многие аритмии носят временный (пароксизмальный) характер, часто возникает необходимость проведения круглосуточной регистрации электрокардиограммы (Холтеровского мониторирования). При этом на теле пациента устанавливают датчики, соединенные с компактным прибором (размером с фотоаппарат), который постоянно регистрирует электрокардиограмму при обычном режиме жизнедеятельности пациента. Вполне возможно, что и в течение суточного мониторирования аритмия также не будет зарегистрирована.
В этом случае проводятся специальные исследования, позволяющие спровоцировать появление аритмии и определить ее механизм. К ним относятся:
- чреспищеводная стимуляция сердца.
- тилт – тест.
- внутрисердечное (инвазивное) электрофизиологическое исследование.
При появлении у Вас частых (ритмичных или неритмичных) сокращений сердца, перебоев в работе сердца или кратковременных эпизодов потемнения в глазах обязательно обратитесь за медицинской помощью. Крайне важно зарегистрировать аритмию на электрокардиограмме для определения ее механизма, ибо можно вылечить только то и только тогда, когда знаешь что лечишь (?).
Лечение аритмии
Лечение брадикардии
Единственный метод лечения брадикардии, сопровождающейся известными клиническими проявлениями - имплантация постоянного электрокардиостимулятора.
Основными показаниями к имплантации постоянного электрокардиостимулятора являются:
Атриовентрикулярная блокада II и III степени, которые сопровождаются клиническими проявлениями брадикардии (одышка, головокружения, обмороки) или паузами более 3-х секунд, особенно у пациентов с явлениями хронической сердечной недостаточности.
Синдром слабости синусового узла с клиническими проявлениями брадикардии, прежде всего у пациентов с частотой сердечных сокращений < 40 ударов в минуту в состоянии бодрствования.
Примечание. Если брадикардия не имеет клинических проявлений, то необходимость в специализированном лечении, как правило, отсутствует.
Лечение фибрилляции предсердий
Фибрилляция предсердий может носить пароксизмальный (приступообразный) и постоянный характер.
Если мы имеем дело с приступом фибрилляции предсердий, его нужно попытаться купировать (особенно, если это первое появление аритмии в Вашей жизни).
Если у Вас постоянная форма фибрилляции предсердий, необходим постоянный прием препаратов для контроля частоты сердечных сокращений и профилактики инсульта.
Каковы методы купирования (прекращения) фибрилляции предсердий?
Наиболее эффективными препаратами для прекращения приступов фибрилляции предсердий являются Новокаинамид (внутрь и внутривенно) и Хинидин (внутрь). Применение их возможно только по назначению врача под контролем электрокардиограммы и уровня артериального давления. Также используются Кордарон (внутрь и внутривенно) и Пропанорм (внутрь).
Применение Анаприлина, Дигоксина и Верапамила для купирования мерцательной аритмии менее эффективно, но, уменьшая частоту сердечного ритма, они улучшают самочувствие больных (уменьшение одышки, общей слабости, ощущения сердцебиений).
Наиболее эффективным методом купирования фибрилляции предсердий является электрическая кардиоверсия (около 90%). Однако, ввиду необходимости проведения кратковременного общего обезболивания (наркоза), к ней прибегают в том случае, когда состояние больного на фоне аритмии прогрессивно ухудшается, положительный эффект от лекарственной терапии отсутствует или не ожидается (например, в силу давности аритмии).
ВНИМАНИЕ! Если у Вас развился приступ фибрилляции предсердий – срочно обращайтесь за медицинской помощью, поскольку эту аритмию желательно купировать в течение ближайших 48 часов (!). После этого срока резко возрастает опасность внутрисердечного образования тромбов и связанных с ними осложнений (инсульт). Поэтому, если мерцательная аритмия продолжается более двух суток, обязательно нужно принимать Варфарин (для снижения свертываемости крови) в течение 3-4 недель и только после этого можно пытаться ее купировать. При успешном исходе, прием Варфарина необходимо продолжать еще в течение 4-х недель, при сохранении мерцательной аритмии принимать его придется постоянно.
После успешного восстановления синусового ритма, обычно, назначаются антиаритмические препараты (Аллапинин, Пропанорм, Соталекс, Кордарон) для профилактики повторных приступов фибрилляции предсердий.
Какие лечебные мероприятия проводятся при постоянной форме фибрилляции предсердий?
Если у Вас установилась постоянная форма фибрилляции предсердий (то есть все попытки купирования аритмии оказались безуспешными) важно выполнить две задачи: обеспечить контроль частоты сердечных сокращений (примерно 70-80 ударов в минуту в состоянии покоя) и профилактику образования тромбов. Первую задачу поможет решить постоянный прием Дигоксина, адреноблокаторов (Эгилок, Атенолол, Конкор), антагонистов кальция (Верапамил, Дилтиазем) или их комбинации. Решение второй обеспечивает постоянный прием Варфарина под контролем состояния свертывающей системы крови (протромбиновый индекс или МНО).
Существуют ли методы радикального устранения фибрилляции предсердий (мерцательной аритмии)?
Единственным методом радикального устранения фибрилляции предсердий является радиочастотная изоляция легочных вен. В силу сложности и дороговизны, эта катетерная операция пока проводится только в крупных федеральных центрах. Эффективность ее составляет 50-70%.
Также, при частых пароксизмах фибрилляции предсердий и постоянной форме фибрилляции предсердий возможно проведение радиочастотной аблации АВ-узла, при которой создается искусственная полная поперечная блокада (АВ-блокада III степени) и имплантируется постоянный электрокардиостимулятор. В сущности, мерцательная аритмия остается, но человек ее не ощущает.
Лечение экстрасистолии
Лечение пациентов с экстрасистолией, в первую очередь, направлено на терапию основного заболевания или состояния, приведшего к ее развитию (лечение инфаркта миокарда, коррекция водно-солевого обмена и т.д.). Во многих случаях экстрасистолия может быть устранена при изменении стиля жизни пациента: ограничении или прекращении употребления кофеин-содержащих напитков, отказе от курения, ограничении употребления алкоголяи стрессовых ситуаций. Редкая экстрасистолия, случайно выявленная при обследовании и не сопровождающаяся клиническими проявлениями, медикаментозного лечения не требует (!). Однако, если экстрасистолия, прежде всего желудочковая, очень частая (более 50 экстрасистол в час), носит групповой характер, а также тяжело переносится больным, необходимо принимать специальные антиаритмические препараты (Атенолол, Аллапинин, Пропанорм, Этацизин, Соталекс, Кордарон)
ВНИМАНИЕ!!! Длительный приемАллапинина, Этацизина и Пропанорма опасен для пациентов, перенесших инфаркт миокарда.
Лечение суправентрикулярной тахикардии
При появлении приступа учащенного сердцебиения в первую очередь используют специфические пробы:
- Проба Вальсальвы – сильное натуживание на высоте вдоха при закрытом рте и зажатом носе.
- Проба Ашнера – надавливание на закрытые глазные яблоки в течение 4-10 секунд в положении лежа.
Эти приемы могут уменьшить тахикардию, а в некоторых случаях, прервать ее.
ВНИМАНИЕ! Данные пробы опасно проводить пожилым пациентам с выраженной сердечной недостаточностью или недостаточностью мозгового кровообращения.
Если тахикардия продолжается, используют лекарственные препараты короткого (но быстрого!) действия (Анаприлин, Верапамил).
Успешное прекращение тахикардии не гарантирует отсутствие ее приступов в будущем. Скорей, наоборот, появление тахикардии свидетельствует о том, что в Вашем сердце существуют условия (или причины) для ее появления, недостает только повода (стартера).
Если приступы тахикардии очень редки, легко переносятся и быстро прекращаются, необходимости в постоянном профилактическом приеме лекарств нет.
При частых, устойчивых приступах тахикардии необходим постоянный прием антиаритмических препаратов (Атенолол, Конкор, Верапамил, Аллапинин, Пропанорм, Соталекс).
Радикальным лечением всех видов суправентрикулярных тахикардий является радиочастотная абляция проводящих путей сердца, в ходе которого с помощью катетера осуществляется изолированное ожоговое повреждение «очага» аритмии или патологического соединения (дополнительного пути при синдроме WPW). Эффективность этой методики превышает 90%.
Лечение желудочковой тахикардии
В момент появления этой опасной для жизни тахикардии необходимо в экстренном порядке обратиться за срочной медицинской помощью, а, в случае, когда желудочковая тахикардия привела к клинической смерти, уметь самостоятельно провести реанимационные мероприятия.
ВНИМАНИЕ! Если на ваших глазах человек внезапно потерял сознание, при этом отсутствует самостоятельное дыхание и пульсация магистральных артерий (на шее, в паховой складке) не определяется, срочно приступайте к реанимационным мероприятиям:
Правильно уложите реанимируемого, обеспечив проходимость дыхательных путей. Для этого:
- больного нужно уложить на ровную твердую поверхность и максимально запрокинуть ему голову.
- для улучшения проходимости дыхательных путей из ротовой полости нужно извлечь съемные зубные протезы или иные инородные тела. В случае рвоты, голову больного поверните набок, а содержимое из полости рта и глотки удалите при помощи тампона (или подручных средств).
Проверьте наличие самостоятельного дыхания.
Если самостоятельного дыхания нет, начните искусственную вентиляцию легких. Больной должен лежать в описанной ранее позе на спине с резко запрокинутой кзади головой. Позу можно обеспечить подкладыванием под плечи валика. Можно удерживать голову руками. Нижняя челюсть должна быть выдвинута вперед. Оказывающий помощь делает глубокий вдох, раскрывает рот, быстро приближает его ко рту больного и, плотно прижав губы ко рту, делает глубокий выдох, т.е. как бы вдувает воздух в его легкие и раздувает их. Чтобы воздух не выходил через нос реанимируемого, зажмите его нос пальцами. Затем оказывающий помощь откидывается назад и вновь делает глубокий вдох. За это время грудная клетка больного спадается – происходит пассивный выдох. Затем оказывающий помощь вновь вдувает воздух в рот больного. Из гигиенических соображений, лицо больного перед вдуванием воздуха можно прикрыть платком.
Если на сонной артерии отсутствует пульс, искусственную вентиляцию легких обязательно нужно сочетать с проведением непрямого массажа сердца. Для проведения непрямого массажа расположите руки одну на другой так, чтобы основание ладони, лежащей на грудине, находилось строго на срединной линии и на 2 пальца выше мечевидного отростка. Не сгибая рук и используя собственную массу тела, на 4-5 см плавно смещайте грудину к позвоночнику. При этом смещении происходит сдавление (компрессия) грудной клетки. Проводите массаж так, чтобы продолжительность компрессий была равной интервалу между ними. Частота компрессий должна составлять около 80 в минуту. В паузах руки оставляйте на грудине больного. Если Вы проводите реанимацию в одиночестве, проделав 15 компрессий грудной клетки, сделайте подряд два вдувания воздуха. Затем повторите непрямой массаж в сочетании с искусственной вентиляцией легких.
Не забывайте постоянно контролировать эффективность Ваших реанимационных мероприятий. Реанимация эффективна, если у больного розовеет кожа и слизистые оболочки, сузились зрачки и появилась реакция на свет, возобновилось или улучшилось спонтанное дыхание, появился пульс на сонной артерии.
Продолжайте реанимационные мероприятия до прибытия бригады скорой помощи.
В арсенале скорой медицинской помощи обязательно имеется дефибриллятор – прибор, с помощью которого при жизнеугрожающей аритмии необходимо нанести мощный электрический разряд для восстановления нормального ритма. В ряде случаев врачи скорой медицинской помощи используют внутривенное введение антиаритмических лекарственных препаратов (Лидокаин, Кордарон) и доставляют пациента в реанимационное отделение, где продолжается интенсивная терапия и обследование больного.
Дальнейшее лечение желудочковой тахикардии определяется патологией, которая обусловила появление этой грозной аритмии и особенностями самой тахикардии (локализация, устойчивость, регулярность сокращений и другое)..
Появление желудочковой тахикардии в детском возрасте чаще связано с врожденным (наследственным) заболеванием (синдром Бругады). В этом случае имплантируется кардиовертер-дефибриллятор – чрезвычайно «интеллектуальный» прибор, который «ощущает» (детектирует) появление угрожающей жизни аритмии и незамедлительно наносит мощный электрический разряд для ее подавления.
В более зрелом возрасте появление желудочковых аритмий часто связано с, так называемой, аритмогенной дисплазией (структурными изменениями) правого желудочка. В этом случае проводится радиочастотная аблация (выжигание) «очага» аритмии.
Если в основе появления желудочковой тахикардии (или фибрилляции желудочков) лежит кардиомиопатия (структурное изменение левого желудочка) или ишемическая болезнь сердца(ранее перенесенный инфаркт миокарда) имплантируется кардиовертер-дефибриллятор.
Профилактическое медикаментозное лечение желудочковых тахикардий, в том числе, у людей с имплантированным кардиовертером-дефибриллятором, проводят антиаритмическими препаратами (Кордарон, Соталекс, Этацизин, Пропанорм и другие).
ВНИМАНИЕ! Назначение Этацизина и Пропанорма противопоказано пациентам, перенёсшим инфаркт миокарда. Поскольку большинство антиаритмических препаратов могут провоцировать появление или усугубление аритмии, их назначение требует регулярной регистрации электрокардиограммы и наблюдения у кардиолога.
Аритмия, как правило, не является самостоятельной болезнью . Она часто присутствует, как симптом, свидетельствующий о появлении многих патологических состояний: порой – незначительных, а порой – довольно глубоких изменений, свойственных для серьезных заболеваний сердечно-сосудистой системы.
Аритмия сердца, возникшая впервые, очень пугает людей, даже если она сама по себе и не опасна. Скажем, редкая экстрасистолия, носящая, в общем-то, безобидный характер, может давать неприятные ощущения, при которых человеку кажется, что его сердечная деятельность просто остановилась. Сердце замирает, а потом возобновляет работу… А вдруг не возобновит?
Формы аритмии, не угрожающие здоровью и жизни, тем не менее, подлежат лечению , наряду с опасными аритмиями, если они мешают человеку жить и работать. Однако читателю, вероятно, захочется узнать о причинах возникновения нарушений сердечной деятельности, ведь многие аритмии способны закончиться смертью больного.
Опасно и не очень
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение ), поэтому виды аритмий можно представить следующим образом:
- , которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием , например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует . На отмечается разница между сердечными циклами (> 0,05 с);
- устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь ;
- Синусовую характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь;

- , возникающая при преждевременном возбуждении и сокращении какого-то одного отдела сердца или всех сразу, поэтому в зависимости от того, где, в каком месте образовался импульс, нарушивший нормальную последовательность сердечных сокращений, экстрасистолии делят на предсердные, желудочковые и вышедшие из атриовентрикулярного узла. Экстрасистолическая аритмия опасна, если она групповая, ранняя и частая, поскольку представляет угрозу для гемодинамики, а в результате может «перерасти» в желудочковую тахикардию или фибрилляцию желудочков , что будет иметь серьезные последствия. При инфаркте миокарда экстрасистолическая аритмия регистрируется в 100% случаев;

- , похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Аритмии, связанные с обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
- , наряду с синдромом слабости синусового узла и атриовентрикулярной блокадой, следует рассмотреть и описать более подробно, поскольку они представляют собой, пожалуй, самые распространенные и сложные случаи нарушения сердечного ритма.
Аритмия, сердечные сокращения и их фиксация на ЭКГ на примере мерцательной
Общие причины нарушения ритма
Основой формирования аритмий служит отсутствие нормальных условий для образования возбуждения или преграды на пути его распространения. Кроме этого, нарушение ритма часто обусловлено изменением основных функциональных обязанностей сердца (автоматизм, возбудимость, проводимость). Причинами нарушений (или их сочетаний) могут стать и вызвать аритмию следующие факторы:
- Органическая или функциональная патология сердечно-сосудистой системы ( , );
- Некардиальные предпосылки , заставляющие сердце работать в экстремальных для него условиях, созданных нервно-рефлекторным влиянием (не всегда адекватным), нарушенной гормональной регуляцией, электролитным и кислотно-щелочным дисбалансом или эндокринными расстройствами;
- Заставляют сердце страдать физические и химические воздействия : употребление спиртных напитков, курение, перегревание и переохлаждение, травмы, недостаток кислорода, применение лекарственных препаратов (симпатомиметики, дигиталис, мочегонные средства);
- Идиопатические расстройства сердечного ритма при отсутствии всяких причин и изменений со стороны сердечно-сосудистой системы. Возможно, все-таки существуют какие-то тонкие, неуловимые изменения в сердце, которые пока не удается «поймать» даже с помощью современного оборудования. Именно в таком ракурсе обычно рассматривают возникновение у здорового человека идиовентрикулярного ритма , который, вообще-то, свойственный для очень тяжелых поражений сердца и терминальных состояний.
Мерцание и трепетание предсердий
Некоторые люди называют мерцательную аритмию мерцающей, что, в общем-то, хоть и не очень правильно, но вполне понятно, поскольку добавляется определяющее слово «аритмия» и врач (или интернет) всегда знает, о чем идет речь. Кстати, такая же ситуация складывается и со словом «синусная, синусный» (вместо синусовая, синусовый), но, если человек в поисках своей болезни, волнуясь, будет искать «синусный узел», то интернет-поисковик его, наверняка, направит в нужное русло и выдаст необходимую информацию, так что страшного в таких ошибках нет ничего. Это маленькое отступление, теперь по теме аритмий.

Мерцательная аритмия (МА) по частоте возникновения следует сразу за экстрасистолией и держит 2 место по распространенности. Она характеризуется формированием возбуждения и сокращения только в отдельных участках (волокнах) предсердия, когда эти процессы отсутствуют в целом. Такое хаотичное и беспорядочное возбуждение отдельных волокон препятствует прохождению импульсов в атриовентрикулярный узел, а также в желудочки, до которых единичные импульсы все же добираются, вызывают там возбуждение, отвечающее беспорядочными сокращениями. В зависимости от того, как часто происходят подобные события, выделяют 2 вида МА:
- Постоянную;
- Пароксизмальную, возникающую от случая к случаю с различной продолжительностью приступов.
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
- ЧСС менее 60 уд/мин – брадисистолическая ;
- 60-90 уд/мин – нормосистолическая ;
- Частота сердечных сокращений превышает 90 уд/мин – тахисистолическая .
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.

Причиной МА могут быть:
- Органическое поражение сердечной мышцы;
- Возрастные изменения (ишемическая болезнь сердца, часто в сочетании с артериальной гипертензией);
- У лиц молодого возраста: , клапанные пороки ( , аортальный порок);
- Нарушения функции щитовидной железы;
- Врожденная патология (пороки сердца);
- Острая и хроническая ;
- Инфаркт миокарда;
- Острое ;
- Миокардит, ;
- Кардиомиопатия.

Лечение. О таблетках и других лекарственных формах при трепетании и мерцании желудочков речь уже идти не может, поскольку необходима немедленная . Кроме этого, реанимационными мероприятиями предусмотрено обеспечение:
- Проходимости дыхательных путей;
- Проведения ;
- Осуществления дефибрилляции или электростимуляции сердца;
- Коррекции ацидоза, гипотонии, отека головного мозга и др.
Прогноз таких состояний, как правило, неблагоприятный, но, особенно, подобная ситуация опасна для больных, имеющих выраженную сердечную недостаточность или , то есть, возникновение трепетания и мерцания желудочков на фоне этой патологии все усилия медиков делает напрасными. Однако если вышеупомянутые патологические состояния отсутствуют, то своевременная и интенсивная реанимация может увенчаться успехом и человек будет оживлен.
Блокады (нарушение проводимости)
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. – проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. – не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:

Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности . А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная , отмечается тяжелая сердечная недостаточность , больному в экстренном порядке имплантируют искусственный водитель ритма .

Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени – полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса , считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Сложный случай – синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами (наперстянка, β-блокаторы, хинидин), которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.


Процесс радиочастотной абляции

После абляции: хаотичные импульсы не могут попадать в полость предсердия
Поменьше таблеток? А что взамен?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений. Только не следует ссылаться на факт, что противоаритмические препараты готовят на основе растений (ландыш, наперстянка, белладонна). Такими лекарствами в домашних условиях точно нельзя лечиться. Они ядовиты и применяются только в микродозах и могут быть произведены исключительно фармацевтической промышленностью.
Лечение аритмии в домашних условиях очень желательно начать с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
Многие «начинающие» больные в качестве народного средства очень хвалят боярышник. Он теперь и в таблетках есть (кстати, они довольно приятные на вкус) и в каплях в аптеке продается. Самый простой способ купить по пузырьку боярышника, пустырника и валерианы (спиртовые растворы!), смешать их и принимать по чайной ложечке трижды в день за полчаса до еды. Спокойствие – обеспечено, а заодно, даст Бог, и аритмия поутихнет.

Тем, кому по определенным обстоятельствам спиртовые настойки противопоказаны, лучше готовить лекарство из других народных средств.Например:
- 0,5 кг лимонов (мелко порезанных), заливают таким же количеством меда, перемешивают и добавляют толченые ядрышки 20 косточек абрикоса. Такую смесь едят. По столовой ложке дважды в день.
Лук с яблоком тоже, говорят, неплохое народное средство: всегда доступное, простое в приготовлении и на вкус ничего:
- Небольшая головка лука (измельченная) смешивается с протертым яблочком и принимается 2 раза в день между едой в течение месяца.
Или вот еще народный рецепт, очень хорош для летнего периода. У кого есть дача – лекарство на огороде растет:
- Корень сельдерея (тереть на терке) смешать с петрушкой, укропом и майонезом, правда, некоторые добавляют соль, но, наверное, это будет лишним, ведь она есть в майонезе.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.
Видео: телепрограмма об аритмии
Видео: специалист об аритмиях
Сердце – это мотор всего нашего организма и от его работы зависит общее состояние.
На данный момент в мире сложилась довольно неблагоприятная экологическая обстановка, мы живем в бешеном темпе, питание у нас несбалансированное, нас одолевают стрессы и всплески эмоций, а в результате – нарушение нормальной работы этого жизненно важного органа.
Заболевания сердца очень часто ведут к ухудшению уровня жизни и к зависимости от медикаментозных средств. Нередки случаи инвалидности и даже смертельного исхода.
Специалистам известно много разновидностей болезней сердца. Каждый отдельно взятый случай имеет свои характерные особенности и симптоматику. Все эти недуги принято квалифицировать по общим признакам.
Многие люди сознательно не обращают внимания на симптомы сердечных заболеваний. К тому же не всегда наблюдается болевой синдром той или иной болезни.
Пренебрежительное отношение к своему здоровью ведет к ухудшению медицинских показателей. Ни для кого не секрет, что 45% всех смертей – от сердечных приступов.
В этой статье мы подробно остановимся на одном из отклонений в работе сердца, под названием аритмия.
Наше сердце в идеале должно работать, как часы. Его ритм должен иметь одинаковую регулярность и частоту. Таким образом, обеспечивается бесперебойная доставка ко всем органам и тканям полезных веществ и кислорода. Когда происходит сбой в работе основного «драйвера» организма приходится говорить об аритмии.
Медицине известно много видов этой болезни и начинать лечение нужно только после установки проявлений заболевания.
Cодержание статьи:
Возможные причины
Когда сердце работает нормально, мы даже иногда забываем о том, что этот орган присутствует в нашем организме. Но, к сожалению, не всегда так бывает.
Причин возникновения этих болезней довольно много.
- На первом месте стоит генетическая предрасположенность
- Следующий фактор – неправильное питание.
- Этот список нужно дополнить отсутствием физической активности, а так же злоупотребление крепкими спиртными напитками и никотином.
- Очень распространенная причина – нервные расстройства.
- Одна из основных причин – это патология, которая указывает ишемическую болезнь, миокардит, порок сердца или кардиомиопатию.
- Иногда она может предшествовать инфаркту или быть его следствием.
- Нарушение обмена веществ в организме так же может быть причиной аритмии.
- Климакс.
- Патологии головного мозга.
- Инфекционные и грибковые заболевания.
- Болезни желудочно-кишечного тракта.
- Аритмия может наступить вследствие медикаментозной передозировки или в случае тяжелого отравления.
- Причиной аритмии может явиться наличие в органе рубцовой ткани, которая затрудняет прохождение импульсов.
- Переедание. Полный желудок давит на диафрагму. Из-за этого дыхание становится частым и прерывистым. Для того, чтобы обеспечить ткани и органы необходимым количеством кислорода, сердечная мышца начинает работать намного интенсивнее. Не забывайте, что пищеварительный процесс очень энергозатратный для организма.
Признаки аритмии – замирание или беспорядочное биение сердца. Если оно колотится очень сильно, человек может чувствовать боль в груди, а при значительных перерывах между сердечными сокращениями – возможен обморок.
Характерные симптомы
 У здорового человека число сердечных сокращений должно быть в пределах 60 – 80 ударов/минуту. Немаловажно, что эти сокращения должны происходить с одинаковой частотой.
У здорового человека число сердечных сокращений должно быть в пределах 60 – 80 ударов/минуту. Немаловажно, что эти сокращения должны происходить с одинаковой частотой.
При тахикардии количество ударов становится больше, при брадикардии – значительно меньше, а при экстрасистолии такт сердца становится не размеренным. Эти нарушения и являются симптомами аритмии.
- Мерцательная аритмия . Симптомы: учащенное сердцебиение, отдышка, колющая боль в области груди, повышенная потливость, мышечная слабость, частое мочеиспускание. Беспричинный страх, паника, головокружение, обмороки.
- Пароксизмальная тахикардия . Она может длиться от нескольких минут до нескольких дней. Приступ сопровождается болями в груди, шумом в ушах, головокружением. Появляется тошнота, повышается температура тела, в кишечнике скапливаются газы, общая слабость, обмороки.
- Синусовая брадикардия . Боль в области сердца, усиленное потоотделение, перепады артериального давления, нарушение памяти, рассеянное сознание, возможны судороги.
- Экстрасистолия . В чем проявляются признаки: страх, беспричинная тревога, боль в груди, нехватка воздуха, повышенное потоотделение.
Для начала необходимо диагностировать заболевание и только потом приступать к его лечению.
Очень часто сердечный ритм нарушается по причине других болезней. Поэтому нужно соблюдать следующие рекомендации:
- Принимать во внимание все обстоятельства, которые могут явиться подоплекой приступа (например, магнитные бури или стресс).
- Не забывать о лекарственных препаратах, которые назначил врач и вовремя принимать их.
- Регулярно посещать доктора и проводить необходимые обследования.
- Принимать средства, которые не дают образовываться тромбам. Добавить свой рацион питания продукты, разжижающие кровь (чеснок, семена льна).
- Принимать медикаменты, укрепляющие сердечную мышцу.
- Обезопасить себя от эмоциональных нагрузок и стрессов.
- Отказаться от кофе, сигарет и крепких алкогольных напитков.
- Правильно питаться.
 Эти рекомендации по лечению аритмии считаются самыми распространенными и их должны придерживаться все, особенно те, кто склонен к сердечно — сосудистым заболеваниям.
Эти рекомендации по лечению аритмии считаются самыми распространенными и их должны придерживаться все, особенно те, кто склонен к сердечно — сосудистым заболеваниям.
Запомните, что правильный образ жизни гарантировано, снижает нагрузки на все органы, и сердце в этом случае не исключение.
Как лечить в домашних условиях?
Известно много народных рецептов на основе трав, которые способны снять напряжение организма, устранить приступы аритмии и уменьшить частоту их проявлений.
- Цветы и плоды боярышник а. Для приготовления целебного напитка нужно взять 1 столовую ложку сухих цветков или 50 грамм плодов и залить их стаканом кипятка. Лучше это делать в термосе. После настаивания отвар принимают за 10 минут до еды 3 раза в день по полстакана.
- Смесь сборная . Нужно взять 500 грамм лимона и натереть его на терке, добавить в него 500 грамм меда и 20 толченых косточек абрикоса. Все ингредиенты тщательно перемешиваем, смесь принимают перед едой 2 раза в день – утром и вечером.
- Травяной отвар . Для приготовления отвара берем по 1 столовой ложке плодов тмина, корня валерианы, плодов фенхеля, и мяты перечной. Смесь заливаем кипятком и ставим на водяную баню. Настаиваем в течение 15 минут, снимаем для полного остывания. Готовое средство принимаем по 1 столовой ложке перед сном.
- Средство из лука . При легкой форме аритмии помогает следующее народное средство. Чтобы его приготовить нужно взять одну небольшую луковицу и очень мелко ее нарезать. Отдельно натереть на терке яблоко среднего размера. Ингредиенты перемешать, готовую смесь принимают в перерывах между едой, но не более двух раз в день. Для достижения эффекта курс лечения – не менее одного месяца.
- Сухофрукты . Этот рецепт один из лучших, известных в народной медицине для лечения и профилактики аритмии. Готовим целебную смесь: берем по 200 грамм кураги, изюма и грецких орехов, добавляем 5 столовых ложек меда и выжимаем сок одного лимона. Цедру лимона так же можно добавить в состав. Все тщательно перемешать, сложить в банку и хранить в холодильнике. Смесь принимать по 1 столовой ложке утром после еды. Курс лечения – один месяц, потом нужно сделать перерыв на 10 дней, после чего продолжить лечение.
При аритмии нужно постараться убрать из своего рациона питания острую и соленую пищу. Необходимо забыть о жаренных и жирных блюдах. Не рекомендуется сладкая газированная вода, копчености, яйца, кофе, сметана. Нужно уменьшить потребление шоколада, конфет, различных сладких мучных изделий, алкоголя и полностью забыть о табаке.
 Не стоит перегружать организм чрезмерными физическими нагрузками, но не забывайте, что нужно вести активный образ жизни.
Не стоит перегружать организм чрезмерными физическими нагрузками, но не забывайте, что нужно вести активный образ жизни.
А самое главное – не занимайтесь самолечением. Только опытный кардиолог после многочисленных исследований может принять решение о назначении тех или иных лекарственных средств.
Профилактические меры
Аритмия считается опасным заболеванием, и его профилактика включает в себя целый комплекс мероприятий. Очень важно предупредить развитие этого недуга, который чреват неприятными последствиями.
- Лечение заболеваний , которые тесно взаимосвязаны с сердечными болезнями. Это артериальная гипертензия, различные патологии щитовидной железы, вирусные инфекции.
- Правильное питание . В ваш рацион должны входить продукты, богатые калием и магнием (орехи, семена подсолнуха, бобовые, крупы, отруби). Нужно больше кушать овощей и фруктов. А главное – не переедать, особенно на ночь.
- Необходимо полностью отказаться от вредных привычек и чести здоровый образ жизни.
- Дозированная физическая активность . Нужно больше гулять пешком на свежем воздухе, делать не сложные физические упражнения. Если врач разрешит можно заняться бегом трусцой, спортивной ходьбой или плаванием.
- Нужно держать под контролем свой вес, артериальное давление и уровень сахара в крови.
- Не поддаваться эмоциям, избегать стрессов . Не забывайте о здоровом, полноценном сне и никакого переутомления.
Помните, что борьба с аритмией будет иметь успех только в том случае, если вы возьмете на себя ответственность за свое здоровье и будете прислушиваться к рекомендациям врача.
Аритмия сердца – нарушение ритма сердечных сокращений, наряду с неправильной работой электрических импульсов, которые влияют на частоту сердцебиения, вследствие чего, оно может биться медленно или очень быстро.
Многие пациенты интересуются, чем опасна аритмия? Чаще всего, аритмия не несет серьезную опасность и появляется в результате самых простых причин или действий, например, переедания или неудобной одежды.
Больные описывают состояние аритмии, как чувство того, что одно из сокращений выпадает из цикла, то есть, как простой перебой в работе сердечной мышцы. В некоторых случаях появление аритмии может значительно ухудшить состояние и качество жизни человека. Болезнь может повлечь за собой серьезные нарушения в работе сердечно-сосудистой, нервной и эндокринных систем.
Виды
Выделяют 4 вида этого заболевания:
- синусовая аритмия;
- мерцательная;
- сердечная блокада;
- экстрасистолия.
Каждый из этих видов можно характеризовать отдельными специфическими признаками, а также каждому из них свойственен конкретный уровень тяжести протекания болезни. Уже после определения вида болезни, можно адекватно судить, опасна ли аритмия в этом случае, какое она имеет влияние на здоровье. После чего назначается лечение дабы вернуть организму бодрость и силу.
Начнем с мерцательной аритмии, она выражается в форме беспорядочных и неопределенных сокращений, нарушая сердечный ритм. В результате может развиться инфаркт либо даже инсульт. Так, опасна ли аритмия сердца? Как одна из болезней сердечно-сосудистой системы, она представляет довольно большую опасность для здоровья больного, а также приносит массу дискомфорта и заставляет постоянно волноваться за свое самочувствие.
Рассмотрим, чем опасна синусовая аритмия сердца. Этот вид аритмии считают одним из самых опасных, однако, в некоторых случаях она может быть безопасной для здоровья, если соблюдать правильный режим жизни.

Не нужно забывать, что эта патология говорит о нарушениях естественных процессов кровообращения. Малейшее отклонение от назначенного врачом режима, может значительно ухудшить состояние пациента, вследствие этого увеличивается риск летального исхода для больного. Практически при любом виде сердечной аритмии, пациент ощущает:
- общую слабость;
- мигрень;
- тошноту;
- рвоту;
- возможны болевые ощущения в зоне грудной клетки.
Говоря о блокаде сердца, она может нанести более серьезные последствия, например, мозговую ишемию.
Последняя в списке экстрасистолия, которая является предпосылкой для начала развития тахикардии, а также дисфункции сердца, поскольку при ней, частота сердечных ударов в минуту, превышает отметку в 200. Это означает, что главный орган в человеческом организме испытывает огромную нагрузку, провоцирующую смертельный риск для здоровья либо риск острых сердечных болезней.

Опасна ли синусовая аритмия?
Аритмия не является чем-то новым в медицине, она давно имеет свою классификацию, о болезни имеется огромное количество данных, собранных на практике, а также существует много вариантов лечения, но не один из них, не дает 100% гарантию на выздоровления пациента.
Нарушения ритма сердца могут появиться в результате реакции на адаптацию организма, но, все равно способствуют неким изменениям гемодинамики, которые могут обернуться организму большими неприятностями. Насколько и чем опасна аритмия сердца?
В один миг, организм человека может испытать сильное кислородное голодание, а в другой, самочувствие будет идеально, вот чем опасна синусовая аритмия. Подобные скачки очень пагубно влияют на состояние головного мозга, нервной системы и легких. Это означает, что при серьезных приступах, пациент может заработать отек легкого, возможен резкий упадок давления или сильная мигрень.
Врачи очень часто наблюдают случаи, когда человек с аритмией резко теряет сознание. Можно только представить, какие последствия могут быть, будь больной человек за рулем автомобиля.
Причины
Чаще всего эта патология возникает на фоне различных расстройств нервной системы:
- нервные срывы;
- тяжелая работа;
- стрессы;
- эмоциональные перегрузки;
- депрессии;
- болезни позвоночника;
- болезни желудка и легких;
- нарушения эндокринной системы;
- опухоли и травмы головы.
Помимо этого, причина может крыться в самом органе, например, аритмия может образоваться вследствие инфаркта либо дистрофии. Очень большую роль в развитии аритмии играет баланс электролитов в крови, а именно: магний, калий, кальций и натрий.

Такие вещества, как алкоголь, никотин, углекислый газ, токсические вещества, а также хронические инфекции в организме, очень пагубно влияют на сердечную мышцу. Кроме этого, они способны вызвать спазмы сосудов, а это чревато кислородным голоданием мозга и миокарда, а также нарушению транспортировки нервных импульсов. А также встречаются случаи врожденных пороков сердца с разными видами аритмии.
Были случаи, когда болезнь встречалась у полностью здоровых людей, то есть, появлялась временно, и быстро проходила. Обычно такое состояние вызвано простудными заболеваниями, переутомлением или алкоголем. В похожих случаях болезнь проходит незаметно, не принося человеку никаких неприятных ощущений и последствий.
Некоторые виды болезни в бытовых условиях могут попросту не замечаться пациентом, их выявляют только при плановых медосмотрах либо по иной случайности. Но практические всегда, человек четко ощущает присутствие патологии, которая приносит массу неудобств и неприятных ощущений.
В 70% случаев пациентам необходима медицинская помощь и лечение. Без правильного лечения такого заболевания, как аритмия, последствия для человека могут быть совсем нерадостными, начиная инвалидностью, и заканчивая летальным исходом.
Стоит отметить, что при наличии этой патологии, клиническая картина зависит в большей степени от характера болезни, нежели от причины ее появления. Именно поэтому своевременное выявление и лечение – путь к здоровью и устранению нарушенного сердечного ритма.
Симптомы и клиническая картина
Сердечная аритмия сперва начинает свое развитие в скрытой форме, абсолютно себя не проявляя. Симптомы брадикардии и тахикардии имеют несколько небольших отличий. После скрытой стадии, наружу выходят симптомы, которые указывают на гипертонию, ишемию сердца, опухоли мозга, заболевания щитовидной железы.

Список главных признаков аритмии:
- общая слабость организма;
- темнеет в глазах;
- одышка;
- быстрая утомляемость;
- головокружения;
- часто пациенту кажется, что он сейчас потеряет сознание.
Если человек замечает за собой похожие симптомы, потери сознания на 5–10 минут, брадикардию можно убрать из перечня заболеваний. Подобные состояния не наблюдаются в этой форме аритмии. Насчет симптомов тахикардии, они выглядят немного иначе, вначале слишком схожи с симптомами общего недомогания.
Проявления тахикардии и брадикардии различны, поэтому рассматривать их стоило отдельно. В случае потери сознания из-за тахикардии, человек находится в бессознательном состоянии меньше минуты, что является кратковременной потерей сознания. Мерцательная аритмия и остальные виды тахикардии проявляются более жесткими способами, на долгое время лишая человека восприимчивости, при этом необходима срочная госпитализация для сохранения жизни.

Следует отметить, что в некоторых случаях аритмия может сопровождаться признаками хронической либо острой сердечной недостаточности, резко падает давление, нарушается дыхание и отекают легкие. В других случаях, пациент резко теряет сознание, может быть на грани клинической смерти. Как можно было понять, болезнь проявляется абсолютно различными признаками, именно в этом и таится ее главная опасность.
Диагностика
На сегодняшний день уже разработано огромное количество способов для диагностики аритмии. Обязательным действием является запись электрокардиограммы. Иногда доктора специалисты специально провоцируют аритмию, чтобы ее можно было записать и точно определить источник заболевания.

Итак, диагностика болезни делится на два этапа, активный и пассивный. К пассивным можно отнести:
- Электрокардиография. К грудной клетке, к рукам и ногам пациента подключают электроды. Далее изучается длительность фаз сердечных сокращений, и фиксируются промежутки.
- Суточный мониторинг ЭКГ. Этот метод определения проблемы кличут – метод Холтера. Суть процесса в том, что пациент на протяжении суток носит портативный регистратор, с помощью которого врачи получают всю необходимую информацию.
- Эхокардиография. Диагностика проводиться при помощи ультразвукового датчика. Врач смотрит на изображение сердечных камер, рассматривает движение клапанов и стенок, уточняет их размеры.
Бывают случаи, когда таких исследований недостаточно. Врачам приходится инициировать сердечную аритмию искусственным методом. Но это должно быть полностью безопасно для пациента. В этих целях разработано несколько простых стандартных тестов:
- электрофизиологическое исследование;
- физический труд;
- наклонный стол;
- картирование.

Противопоказания и профилактика
Человеку, с диагнозом аритмия, сразу же стоит снизить ежедневный уровень физических нагрузок. Причина всем понятно, при физических нагрузках частота ударов сердца значительно увеличивается, это может привести к сердечной недостаточности.
Важно: При аритмии сердца, последствия самолечения могут быть весьма плачевны, заниматься самолечением строго запрещено!
В качестве профилактики можно посоветовать людям чаще проходить полноценные медицинские обследования, включающие в себя электрокардиографию. Так врачи смогут вовремя обнаружить болезнь, на стадии ее образования, что значительно увеличит шансы на полноценное выздоровление.


