10 mm/mV 50 mm/s
Tibok ng puso = 65/min. Email Normal ang 57° axis. P−Q= 0.126 s. P= 0.065 s. QRS= 0.079 s. Q−T= 0.372 s. Ritmo ng sinus. Ang boltahe ay kasiya-siya. Normal na posisyon ng electrical axis ng puso. Nagkakalat na pagkagambala sa proseso ng repolarization.
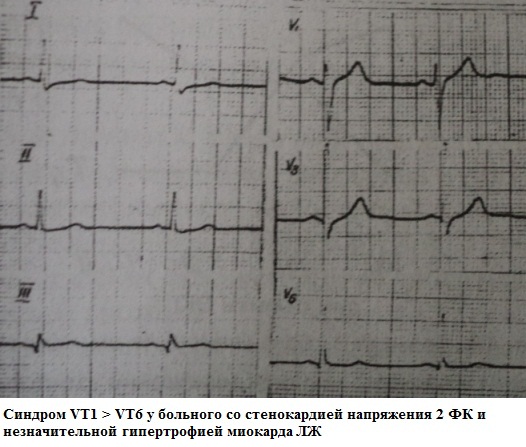
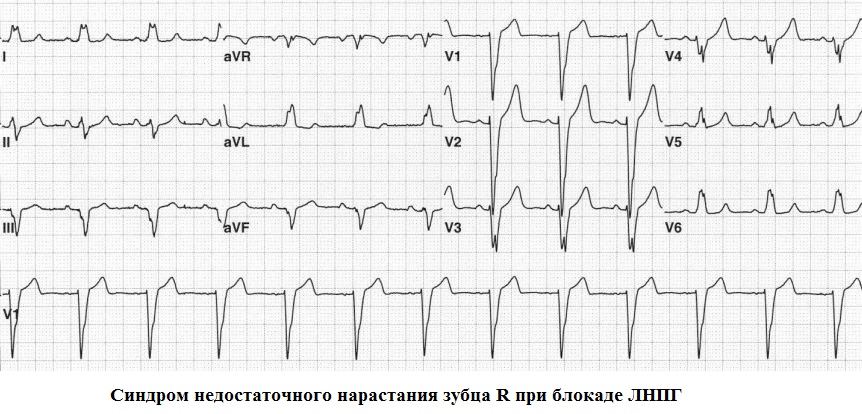
Hindi sapat na pagtaas sa amplitude ng ngipinR sa mga lead V 1 -V 3 - sa mga lead V 1 -V 3 ang amplitude ng wave ay nabawasan R. Sa lead V 3 ito ay 3 mm o mas mababa, sa lead V 2 ang amplitude ng wave ay R pareho o mas mababa kaysa sa lead V 3. Ang mga posibleng sanhi ng hindi pangkaraniwang bagay na ito ay maaaring nakaraang myocardial infarction ng septal region, left ventricular hypertrophy, right ventricular hypertrophy, blockade ng anterior branch ng kaliwang bundle branch, malalang sakit baga. Hindi sapat na pagtaas sa amplitude ng ngipin R sa mga lead V 1 - V 3 ay maaari ding isang normal na variant.
ECG 71. Hindi sapat na pagtaas sa amplitude ng r wave sa mga lead V 1 - V 3
10 mm/mV 50 mm/s

Tibok ng puso = 62/min. Email axis 51° ay normal. P−Q= 0.164 s. P= 0.068 s. QRS= 0.097 s. Q−T= 0.407 s. Ritmo ng sinus. Ang boltahe ay kasiya-siya. Normal na posisyon ng electrical axis ng puso. Ang pamantayan ng amplitude para sa left ventricular hypertrophy (Sokolov index ay 42.1 mm). Hindi sapat na pagtaas sa amplitude ng ngipin R sa mga lead V 1 -V 3.
ECG 72. Maagang repolarization syndrome
10 mm/mV 50 mm/s

Ang rate ng puso = 71 bawat minuto. Email axis 63° - normal . P−Q= 0.160 s. P= 0.100 s. QRS= 0.075 s. Q−T= 0.318 s. Ritmo ng sinus. Ang boltahe ay kasiya-siya. Normal na posisyon ng electrical axis ng puso. Maagang repolarization syndrome.
ECG 73. Long Q−T syndrome
10 mm/mV 50 mm/s

Tibok ng puso = 84/min. Email 8° axis ay pahalang. P−Q= 0.148 s. P= 0.104 s. QRS= 0.078 s. Q−T= 0.380 s. Ritmo ng sinus. Ang boltahe ay kasiya-siya. Pahalang na posisyon ng electrical axis ng puso. Ang pagpapahaba ng electrical ventricular systole ( Q−T naitama 0.46 s).
Extension ng pagitan Q−T para sa isang naibigay na rate ng puso - baguhin ang pagitan Q −T kabaligtaran na nauugnay sa rate ng puso. Maraming mga formula ang iminungkahi para sa pagtatantya ng pagitan Q−T kaugnay ng dalas ng ritmo. Pinaka-karaniwan para sa pagkalkula ng pagitan Q −T, naitama na may kaugnayan sa rate ng puso ( Q −Tc), gamitin ang formula ni Bazett:
Q−Tc= (tagal Q−T(s))/square root ng tagal R−R(Kasama).
Pinakamataas na limitasyon ng normal para sa Q−Tc, ginamit sa klinikal na kasanayan, - 0.44 s.
ECG 74. Long Q − T interval syndrome
10 mm/mV 50 mm/s
Bilis ng puso = 80/min. Email axis 126° - nang husto sa kanan. P−Q= 0.140 s. P= 0.112 s. QRS= 0.081 s. Q−T= 0.317 s. Maling inilapat na mga electrodes (ang mga electrodes sa itaas na mga paa ay pinaghalo).
Pagbabalik ng mga negatibong T wave sa mga pasyente na may talamak na myocardial infarction bilang isang pagpapakita ng maling-negatibong dinamika ng ECG.
Ang Koechker syndrome ay nangyayari sa ika-2-5 araw ng myocardial infarction; ay hindi nauugnay sa rethrombosis at ang hitsura (intensification) ng mga klinikal na palatandaan ng kaliwang ventricular failure. Sa ibang salita, hindi ito relapse Atake sa puso. Ang tagal ng Koechker syndrome, bilang panuntunan, ay hindi lalampas sa 3 araw. Kasunod nito, ang larawan ng ECG ay bumalik sa orihinal nitong larawan: ang T wave ay nagiging negatibo o isoelectric. Ang mga dahilan para sa ECG pattern na ito ay hindi alam. Ako ay impressed sa pamamagitan ng punto ng view na ito ay isang manipestasyon ng episthenocarditis pericarditis; gayunpaman, ang katangian ng pericardial pain ay hindi sinusunod sa sindrom na ito. Ang tamang interpretasyon ng Koechker's syndrome ay umiiwas sa hindi kailangan mga interbensyong medikal: thrombolysis o PCI. Prevalence: ~1 sa 50 kaso ng myocardial infarction.
(kasingkahulugan: memory phenomenon) - nonspecific na mga pagbabago sa huling bahagi ng ventricular complex (pangunahin ang T wave) sa mga kusang contraction, na lumilitaw sa panahon ng matagal na artipisyal (artipisyal) kanang ventricular stimulation.

Ang artipisyal na pagpapasigla ng mga ventricles ay sinamahan ng isang paglabag sa geometry ng kanilang pag-urong. Sa higit pa o mas kaunting pangmatagalang pagpapasigla (mula 2-3 buwan), ang mga pagbabago sa QRS complex ay maaaring lumitaw sa mga kusang pag-urong sa anyo ng mga negatibong T wave sa maraming ECG lead. Ang ganitong mga dinamika ay ginagaya ang mga ischemic na pagbabago. Sa kabilang banda, sa pagkakaroon ng tunay na sakit na tulad ng angina, ang hindi pangkaraniwang bagay na ito ay ginagawang halos imposible upang masuri ang maliit na focal myocardial infarction. Ang tamang interpretasyon ng Shaterrier phenomenon ay nagbibigay-daan sa isang tao na maiwasan ang mga hindi kinakailangang pag-ospital at hindi makatwirang mga interbensyong medikal.
Mahalagang maunawaan na ang Shaterier phenomenon ay maaaring lumitaw hindi lamang laban sa background ng matagal na artipisyal na pagpapasigla ng puso - ito ang pangunahing dahilan, ngunit hindi ang isa lamang. Sa talamak na pagbara ng sangay ng bundle, na may madalas na ventricular extrasystole o may WPW phenomenon, ang huling bahagi ng ventricular complex sa mga normal na contraction ay maaari ding magbago - ang mga negatibo o mababang-amplitude na T wave ay nabuo.
Kaya, ang anumang pangmatagalang mga kaguluhan sa geometry ng ventricular contraction dahil sa abnormal na pagpapadaloy ng intraventricular impulse ay maaaring sinamahan ng Shaterrier phenomenon.
Napansin iyon sa ECG malusog na tao ang amplitude ng T wave sa V6 ay palaging humigit-kumulang 1.5-2 beses na mas malaki kaysa sa amplitude ng T wave sa V1. Bukod dito, ang polarity ng T wave sa V1 ay hindi mahalaga. Paglabag sa ugnayang ito kapag ang mga amplitude ng T wave sa V1 at V6 ay "even out" o T sa Ang V1 ay lumampas sa T sa V6 ay isang paglihis mula sa pamantayan. Ang sindrom na ito ay madalas na sinusunod sa hypertension (kung minsan ito ang pinakamaagang palatandaan ng LV myocardial hypertrophy) at may iba't ibang mga klinikal na anyo IHD. Maaari rin itong isang maagang senyales ng pagkalasing sa digitalis.



Ang klinikal na kahalagahan ng sindrom na ito: pinapayagan kang maghinala na "hindi normal" at, kung kinakailangan, ipagpatuloy ang diagnostic na paghahanap "mula sa simple hanggang sa kumplikado."
Sa karamihan ng mga kaso, ang amplitude ng R wave sa "kanang" chest lead ay tumataas, at sa pamamagitan ng lead V3 umabot ito ng hindi bababa sa 3 mm. Sa mga sitwasyon kung saan ang amplitude ng R wave sa V3 ay mas mababa sa 3 mm, makatwirang pag-usapan ang tungkol sa sindrom ng hindi sapat na paglaki ng R wave mula V1 hanggang V3. Ang sindrom na ito ay maaaring nahahati sa 2 kategorya:
1. Walang ibang abnormalidad sa ECG.
Variant ng pamantayan (mas madalas na may hypersthenic na konstitusyon),
Tanda ng LV myocardial hypertrophy,
Maling paglalagay ng chest electrodes (V1-V3) sa intercostal space sa itaas.
2. May iba pang abnormalidad sa ECG.
Karaniwan para sa mga sumusunod na klinikal na sitwasyon:
- myocardial infarction sa progreso (sa kasong ito ay magkakaroon ng ECG dynamics sa mga lead V1-V3 na katangian ng isang atake sa puso),
Post-infarction cardiosclerosis,
Malubhang LV myocardial hypertrophy na may iba pang pamantayan sa ECG para sa hypertrophy,
Blockade ng LBP (kumpleto o hindi kumpleto), blockade ng anterior branch ng LBP,
- S-uri ng kanang ventricular hypertrophy (bihirang).



Ang kahirapan sa pagbibigay-kahulugan sa sindrom ng hindi sapat na paglaki ng R wave mula sa V1 hanggang V3 ay lumitaw, bilang isang panuntunan, kung ito ay nasuri bilang isang independiyenteng, asymptomatic na pattern ng ECG, at walang iba pang mga abnormalidad ng ECG. Sa wastong inilapat na mga electrodes sa dibdib at ang kawalan ng anumang kasaysayan ng puso, ang pangunahing sanhi nito ay katamtamang hypertrophy ng LV myocardium.
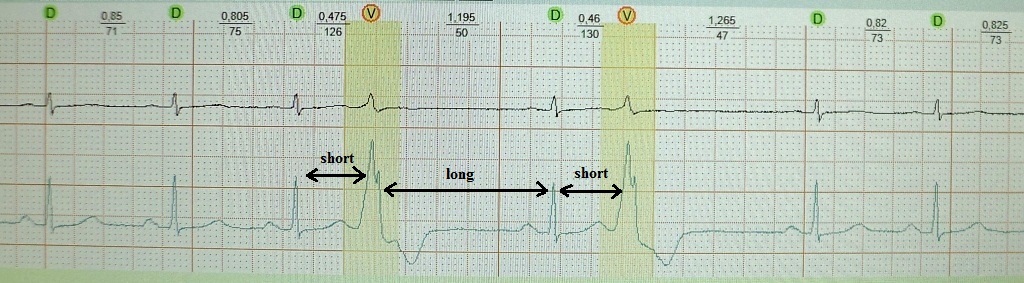
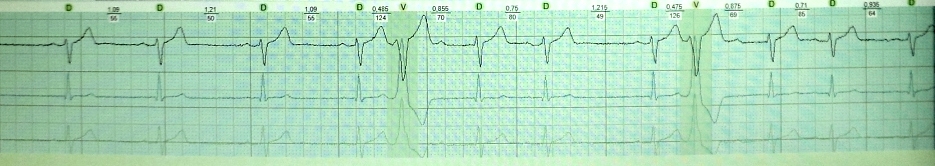
Tulad ng alam mo, ang napaaga na pag-urong ng puso ay tinatawag na extrasystole. Ang extra excitation coupling interval ay mas maikli ( maikli) agwat sa pagitan ng mga pangunahing contraction. Sinusundan ito ng isang compensatory pause ( mahaba), na sinamahan ng isang pagpapahaba ng cardiac refractoriness at isang pagtaas sa dispersion nito (refractoriness dispersion). Kaugnay nito, kaagad pagkatapos ng isang post-extrasystolic sinus contraction, may posibilidad ng isa pang extrasystole ( maikli) - ang "produkto" ng pagpapakalat ng refractoriness. Mekanismo ng "paulit-ulit" na extrasystole: re-enrty o maagang post-depolarization. Mga halimbawa:
short-long-short sa isang pasyente na may functional brady-dependent extrasystole, na sa kasong ito ay walang anumang espesyal na klinikal na kahalagahan:
short-long-short sa isang pasyente na may severe sleep apnea syndrome, obesity at stage 3 hypertension. Tulad ng nakikita natin, pagkatapos ng isang compensatory pause, lumitaw ang isang ipinares na polymorphic ventricular extrasystole. Sa pasyenteng ito, ang short-long-short phenomenon ay maaaring mag-trigger ng polymorphic ventricular tachycardia at humantong sa biglaang pagkamatay:
short-long-short sa isang pasyente na may mahabang QT syndrome: pag-trigger ng VT ng uri ng "pirouette". Minsan, sa sindrom na ito, ang short-long-short phenomenon ay isang paunang kinakailangan para sa pagsisimula ng ventricular tachyarrhythmia:
Sa mga pasyente na may functional extrasystole, ang short-long-short phenomenon ay walang klinikal na kahalagahan; ito ay "pinadali" lamang ang paglitaw ng brady-dependent extrasystole. Sa mga pasyente na may malubhang organic na sakit sa puso at channelopathies, ang hindi pangkaraniwang bagay na ito ay maaaring mag-trigger ng mga ventricular arrhythmia na nagbabanta sa buhay.
Ang terminong ito ay tumutukoy sa isang panahon sa cycle ng puso kung saan ang pagpapadaloy ng isang napaaga na salpok ay nagiging imposible (o pinabagal), bagaman ang mga salpok na may mas kaunting mga salpok ay isinasagawa. Ang mga pagkakaiba sa refractoriness sa iba't ibang antas ng cardiac conduction system ay nagbibigay ng electrophysiological na batayan para sa hindi pangkaraniwang bagay na ito.
Sa unang ECG nakita namin ang isang maagang atrial extrasystole na isinasagawa sa ventricles nang walang aberasyon. Sa pangalawang ECG, ang pagitan ng pagkabit ng atrial extrasystole ay mas mahaba, ngunit ang extrasystole ay isinasagawa sa ventricles na may pagkaantala (pagkaligaw).
Kadalasan, ang "gap" phenomenon ay nakatagpo ng mga espesyalista na nagsasagawa ng cardiac electrophysiology.
- short cycle aberration (3rd phase block), na nangyayari kapag tumaas ang refractory period ng AV connection, dahil sa biglaang pagpapahaba ng agwat sa pagitan ng dalawang nakaraang contraction. Kung mas mahaba ang pagitan sa pagitan ng mga contraction, mas mataas ang posibilidad ng aberrant conduction (o pagharang) ng susunod na supraventricular impulse.
Isang klasikong halimbawa ng Ashman phenomenon sa atrial fibrillation:
Ang kababalaghan ni Ashman, na lumitaw pagkatapos ng post-extrasystolic compensatory pause:
Ang pagharang ng atrial extrasystole na nangyayari pagkatapos ng kusang pagpapahaba ng agwat sa pagitan ng mga contraction ng sinus:
Klinikal na kahalagahan ng Ashman phenomenon: ang tamang interpretasyon nito ay nagbibigay-daan sa isa na maiwasan ang overdiagnosis ng a) ventricular extrasystole at b) mga organic na conduction disorder sa AV junction.
Patuloy na umuulit na kurso ng paroxysmal atrial fibrillation, kapag pagkatapos ng pagtatapos ng isang pag-atake, pagkatapos ng 1-2 sinus contraction, magsisimula ang isang bagong paroxysm.
Katangian ng vagus-dependent atrial fibrillation. Sa isang banda, ang phenomenon ay sumasalamin sa mataas na ectopic na aktibidad ng muscular couplings ng pulmonary veins, sa kabilang banda, ang mataas na profibrillatory readiness ng atrial myocardium.
Bilang karagdagan sa retrograde excitation ng atria, may posibilidad ng pagtagos ng ventricular impulse sa AV junction sa iba't ibang lalim kasama ang paglabas nito (pagpapahaba ng refractoriness, blockade). Bilang resulta, ang mga kasunod na supraventricular impulses (karaniwan ay 1 hanggang 3) ay maaantala (aberated) o haharangan.
Nakatagong VA conduction dahil sa mga PVC, na humahantong sa stage 1 functional AV block:
Nakatagong VA conduction dahil sa mga PVC, na humahantong sa stage 2 functional AV block:
Nakatagong VA conduction dahil sa mga PVC, na sinamahan ng post-positioned (displaced) compensatory pause:

Klinikal na kahalagahan ng nakatagong pagpapadaloy ng AV: ang tamang interpretasyon ng hindi pangkaraniwang bagay na ito ay nagbibigay-daan sa amin na makilala sa pagitan ng mga functional na blockade ng AV at mga organic.
Sa karamihan ng mga tao, ang AV node ay homogenous. Sa ilan, ang AV node ay electrophysiologically nahahati sa isang mabilis at mabagal na conduction zone (dissociated). Kung ang isang tao ay subjectively malusog, ang hindi pangkaraniwang bagay na ito ay walang klinikal na kahalagahan. Gayunpaman, sa ilang mga pasyente, ang dissociation ng AV node ay sinamahan ng pagbuo ng mga paroxysms ng nodal reciprocal AV tachycardia. Ang trigger para sa tachycardia ay ang supraventricular extrasystole, na isinasagawa kasama ang mabilis na landas, at gumagalaw lamang sa kahabaan ng mabagal na landas - ang re-entry loop ay sarado. Ang phenomenon ng AV node dissociation ay mapagkakatiwalaang itinatag ng cardiac electrophysiology. Gayunpaman, ang isang regular na ECG ay maaaring makakita ng mga palatandaan ng isang dissociative na sakit.
Isaalang-alang natin ang sumusunod na klinikal na kaso. Ang isang 30-taong-gulang na babaeng pasyente ay nagrereklamo ng mga pag-atake ng hindi motivated na palpitations. Ang pang-araw-araw na pagsubaybay sa ECG ay isinagawa.
Fragment ng isang ECG - normal na variant:
ECG fragment - 1st stage AV block. laban sa background ng sinus tachycardia - ganap na hindi pangkaraniwan para sa pamantayan:
ECG fragment - 2nd degree AV block, type 1. Pansinin ang "mabilis" na pagpapahaba pagitan ng P-R na sinusundan ng pagkawala ng ventricular wave:
Ang isang biglaang pagtaas sa pagitan ng P-R ng higit sa 80 ms ay nagpapaisip tungkol sa paghihiwalay ng AV node sa mga zone na may iba't ibang bilis ng pagpapadaloy ng impulse. Ito ang nakikita natin sa halimbawang ito. Kasunod nito, ang pasyente ay sumailalim sa cardiac electrophysiology: AV nodal reciprocal tachycardia ay na-verify. Ang pag-ablation ng mabagal na landas ng AV node ay isinagawa na may mahusay na klinikal na epekto.
Kaya, ang mga senyales ng AV node dissociation sa isang surface ECG (alternation ng normal at extended P-R intervals; isang beses na pagtaas sa P-R interval sa Wenckebach period ng higit sa 80 ms) kasabay ng arrhythmic history ay ginagawang posible na maitatag isang diagnosis na may mataas na posibilidad kahit na bago ang cardiac electrophysiology.
Sa kabila ng tila hindi kapani-paniwalang katangian ng hindi pangkaraniwang bagay na ito, hindi ito bihira. Ang Kent bundle ay hindi lamang nagsisilbing isang karagdagang landas para sa pagsasagawa ng mga impulses mula sa atria hanggang sa ventricles, ngunit may kakayahang awtomatiko (kusang diastolic depolarization). Extrasystole mula sa Kent bundle ay maaaring pinaghihinalaan kapag pinagsama sa Mga palatandaan ng ECG WPW phenomenon na may late diastolic ectopia na ginagaya ang ventricular extrasystole. Sa kasong ito, ang widened ventricular complex ay kumakatawan sa isang tuloy-tuloy na delta wave.
Isaalang-alang ang sumusunod na klinikal na halimbawa. Ang isang 42-taong-gulang na babae ay nagreklamo ng mga pag-atake ng hindi motivated na palpitations. Ang dalawang araw na pagsubaybay sa ECG ay isinagawa. Sa unang araw ng pag-aaral, humigit-kumulang 500 "pinalawak" na mga ventricular complex ang naitala, na lumilitaw sa huli na diastole at nawawala na may pagtaas ng rate ng puso. Sa unang sulyap, isang hindi nakakapinsalang functional ventricular extrasystole. Gayunpaman, ang late diastolic ventricular extrasystole, na nakasalalay sa calcium, ay pangunahing lumilitaw laban sa background ng tachysystole o kaagad pagkatapos nito. Sa kasong ito, ang mga late ventricular complex ay naitala sa isang normal na rate ng puso at may bradycardia, na sa kanyang sarili ay kakaiba.
Ang sitwasyon ay naging ganap na malinaw sa ikalawang araw ng pagsubaybay, nang lumitaw ang mga palatandaan ng intermittent ventricular preexitation. Naging malinaw na ang late-diastolic ventricular complexes ay walang iba kundi extrasystole mula sa Kent bundle.
Ang klinikal na kahalagahan ng extrasystole mula sa Kent bundle: ang tamang interpretasyon ng hindi pangkaraniwang bagay na ito ay nagpapahintulot sa amin na ibukod ang diagnosis ng ventricular extrasystole at idirekta ang diagnostic at proseso ng paggamot sa kinakailangang direksyon.
Ito ay sinusunod sa supraventricular tachyarrhythmias, lalo na sa atrial fibrillation. Ang kakanyahan ng hindi pangkaraniwang bagay ay ang mga supraventricular impulses, na dumarating nang madalas at hindi regular sa AV junction, ay tumagos dito sa iba't ibang kalaliman; discharge ito nang hindi umaabot sa ventricles. Bilang isang resulta, 1) ang pagpapadaloy ng mga kasunod na supraventricular impulses ay bumagal, 2) ang kapalit na ectopic impulse ay bumabagal (bumababa).
Sa isang surface ECG, ang phenomenon ng hidden AV conduction ay maaaring ipahiwatig batay sa mga sumusunod na palatandaan:
Paghahalili ng maikli at mahabang pagitan ng R-R sa atrial fibrillation:
Walang mga escape complex sa napakahabang pagitan R-R para sa atrial fibrillation:
Kawalan ng mga escape complex sa isang multi-segundong pag-pause kapag naibalik ang ritmo ng sinus:
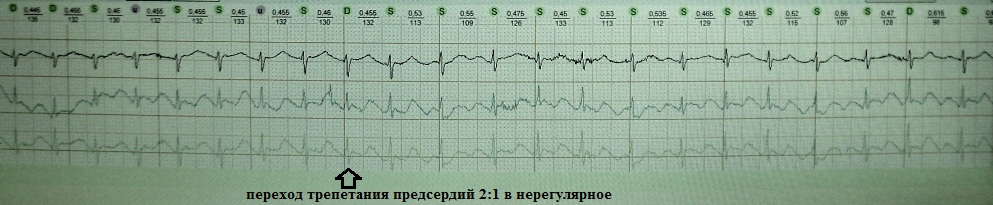
Kapag ang regular na atrial flutter ay lumipat sa hindi regular o atrial fibrillation:
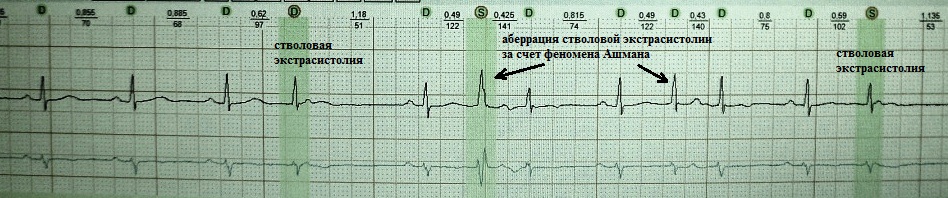
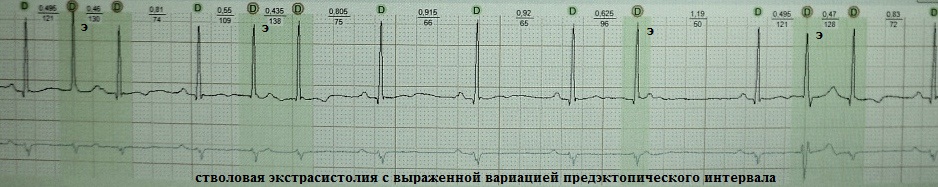
Ang extrasystole mula sa distal na bahagi ng AV junction (trunk of the His bundle) ay isang uri ng ventricular extrasystole at tinatawag itong "trunk". Itinalaga ko ang ganitong uri ng extrasystole bilang isang arrhythmic phenomenon, una, dahil sa kamag-anak na pambihira nito, pangalawa, dahil sa panlabas na pagkakapareho nito sa isang tipikal na parietal ventricular extrasystole, at pangatlo, dahil sa refractoriness nito sa mga tradisyonal na antiarrhythmic na gamot.
Mga klinikal at electrocardiographic na senyales ng truncal extrasystole: 1) ang QRS complex ay kadalasang may supraventricular na hitsura, o bahagyang lumalawak dahil sa sporadic aberration o dahil sa malapit na lokasyon nito sa proximal na bahagi isa sa mga sangay ng bundle; 2) ang retrograde activation ng atria ay hindi pangkaraniwan; 3) ang pagitan ng pagkabit ay variable, dahil ang brainstem localization ng extrasystolic focus ay nagmumungkahi ng calcium-dependent depolarization - iyon ay, abnormal automatism; 4) absolute refractory sa class I at III antiarrhythmics.
Mga halimbawa:
Sa truncal extrasystole, ang isang mahusay na klinikal na epekto ay maaaring makuha lamang sa pangmatagalang paggamit ng class II o IV na mga antiarrhythmic na gamot.
- pagsasagawa ng isang impulse sa halip na ang inaasahang blockade nito (aberration).
Halimbawa #1:
Malamang na mekanismo: nakuha ng atrial impulse ang LAP sa supernormal na yugto nito.
Halimbawa #2:
Malamang na mekanismo: ang laki ng kusang potensyal na diastolic sa sistema ng His-Purkinje ay pinakamataas kaagad pagkatapos ng pagtatapos ng repolarization ng mga contraction ng "sinus" (sa aming kaso ay pinalawak sila dahil sa blockade ng LBP), samakatuwid ang mga maagang atrial impulses ay may pinakamalaking pagkakataon. ng "normal" na pagpapadaloy.
Halimbawa #3 (reverse Ashman phenomenon):

Malamang na mekanismo: ang kababalaghan ng isang "gap" (pagkabigo) sa pagpapadaloy; pagpapaikli ng refractoriness kapag ang haba ng nakaraang cycle ay nagbabago.
Ang biglaang pag-pause ng sinus sa isang ECG ay hindi palaging mabibigyang kahulugan nang hindi malabo. Minsan, para sa tamang interpretasyon ng hindi pangkaraniwang bagay, bilang karagdagan sa isang masusing pagsusuri ng cardiogram mismo, isang komprehensibong klinikal at anamnestic na pagtatasa ay kinakailangan. Mga halimbawa:
Ang mga paghinto sa panahon ng sinus arrhythmia ay maaaring maging malinaw na mayroong maling kuru-kuro tungkol sa pagkakaroon ng SA blockade. Dapat tandaan na ang sinus arrhythmia ay asymptomatic; karaniwang pangunahin para sa mga kabataan at nasa katanghaliang-gulang na mga tao, kabilang ang mga taong may malusog na kalusugan; lumilitaw (tumindi) na may bradycardia (karaniwan ay sa gabi); ang mga paghinto sa kanilang sarili ay hindi kailanman masyadong mahaba, nang hindi napupukaw ang hitsura ng pagdulas ng mga kumplikado; Ang mga sintomas ng cardioneurotic ay isang pangkaraniwang klinikal na satellite.
2nd degree sinoatrial block:

Ito ay kinakailangan upang malaman kung anong uri ng blockade: 1st o 2nd. Ito ay isang pangunahing tanong, dahil ang pagbabala ay iba. SA blockade, stage 2, type 1, kadalasang nangyayari sa pahinga (lalo na sa gabi) sa mga batang malusog na indibidwal; sa mga klasikal na kaso, clinically at electrocardiographically ito ay nauuna sa mga periodical ni Wenkibach; bilang panuntunan, ang haba ng pag-pause ay hindi lalampas sa dalawang beses sa pagitan ng R-R ng mga nakaraang contraction; ang pagkakaroon ng pagdulas ng mga complex ay hindi pangkaraniwan; Walang kasaysayan ng syncope.

SA blockade, stage 2, type 2, biglang lumilitaw nang walang Wenkibach periodicity; madalas na may kasabay na organikong pinsala sa myocardial, na nakita nang instrumental; sa mga matatandang tao, nang walang malinaw na pagbabago sa puso sa panahon ng ECHO, ang pangunahing sanhi ay cardiosclerosis; ang paghinto ay maaaring mas mahaba kaysa sa dalawang beses sa pagitan ng R-R ng mga nakaraang contraction; madalas na nangyayari ang pagdulas ng mga complex; Ang Syncopal history o katumbas ay tipikal.


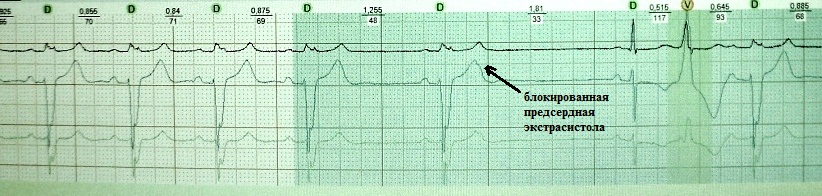
Naka-block na atrial extrasystole:
Bilang isang patakaran, nagdudulot lamang ito ng mga paghihirap sa pagsusuri kung ang bilang ng mga naka-block na extrasystoles ay maliit, at ang bilang ng mga ordinaryong (hindi naka-block) ay hindi lalampas sa istatistikal na pamantayan - ito ay nagpapabagal sa pagbabantay ng doktor. Ang pag-aalaga sa elementarya kapag sinusuri ang ECG ay magbibigay-daan sa iyong mapagkakatiwalaang i-verify ang isang naka-block na atrial extrasystole. Sa aking karanasan, ang sobrang maagang na-block na ectopic P wave ay palaging nagpapa-deform sa T wave sa isang degree o iba pa, na ginagawang posible na masuri ang phenomenon na ito nang walang EPI.
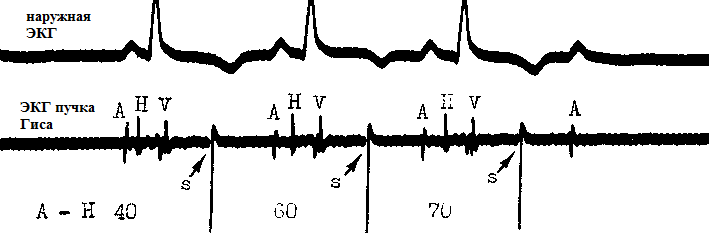
Sa pagbanggit ng nakatagong extrasystole sa seksyong ito, binibigyang-pugay ko ang labis na kakaiba ng hindi pangkaraniwang bagay na ito. Pinag-uusapan natin ang tungkol sa stem extrasystole, ang pagpapadaloy ng kung saan ay naharang antero- at retrogradely. Kaya, hindi ito nakikita sa isang ibabaw na ECG. Ang diagnosis nito ay posible lamang sa Kanyang bundle electrocardiography. Sa figure sa itaas, ang stem extrasystole ay artipisyal na pinukaw: stimulus S. Tulad ng nakikita natin, ang S stimuli ay hindi umaabot sa kabila ng AV junction at samakatuwid ay hindi nakikita sa ECG. Ang ikatlong ipinataw na stimulus ay nagdudulot ng lumilipas na 2nd degree na AV block ("). Sa isang panlabas na ECG, ang isang nakatagong brainstem extrasystole ay maaaring pinaghihinalaan kung mayroong kumbinasyon ng mga conventional (wired) AV extrasystoles at biglaang paghinto ng cardiac na katulad ng 2nd degree na AV block.
Ang pagkaligaw na may pagtaas ng prematurity ay hindi nakakagulat sa sinuman - dahil ito ay nauugnay sa isang mabilis na pagtaas sa rate ng puso, kapag ang refractoriness sa sistema ng pagpapadaloy ay wala pang oras upang paikliin. Ang pagkaligaw ay mukhang mas hindi pangkaraniwan kapag bumagal ang tibok ng puso, kapag tila tapos na ang refractory period.

Ang batayan para sa mahabang cycle aberration ay ang kakayahan ng mga cell ng His-Purkinje system sa kusang diastolic depolarization. Samakatuwid, kung mayroong isang paghinto sa gawain ng puso, ang potensyal ng lamad sa ilang bahagi ng sistema ng pagpapadaloy ng puso ay maaaring umabot sa halaga ng potensyal na pahinga ("kritikal na hypopolarization"), na nagpapabagal o ginagawang imposible na isagawa ang susunod na salpok. Kinakailangang maunawaan na ang ganitong sitwasyon ay halos palaging sumasalamin sa isang organikong patolohiya ng sistema ng pagpapadaloy, kapag sa una ang mga selula ng AV junction ay nasa isang estado ng hypopolarization (mababang halaga ng maximum na potensyal na diastolic). Ang kababalaghan ng brady-dependent blockade ay hindi pangkaraniwan para sa isang malusog na puso at kadalasang nauuna sa mas matinding conduction disorder.
Literal na nangangahulugang: pagsugpo sa mga pacemaker sa pamamagitan ng mas madalas na mga salpok. Ang kababalaghan na ito ay batay sa hyperpolarization ng mga awtomatikong cell dahil sa ang katunayan na sila ay sumasailalim sa pag-activate nang mas madalas kaysa sa kanilang sariling dalas ng paggulo. Maaari nating obserbahan ang physiological phenomenon na ito sa ECG ng sinumang malusog na tao, kapag ang sinus node ay sumasakop sa lahat ng mas mababang antas ng pacemaker. Kung mas mataas ang dalas ng ritmo ng sinus, mas mababa ang posibilidad ng heterotopic impulses, kabilang ang extrasystole. Sa kabilang banda, kung ang dalas ng mga impulses ng ectopic focus ay lumampas sa automaticity ng sinus node, kung gayon ang sinus node mismo ay sasailalim sa superfrequency suppression. Ang huling katotohanan ay madalas na umaakit ng medikal na atensyon, dahil ang pag-pause pagkatapos ng pagpapanumbalik ng sinus ritmo ay maaaring masyadong mahaba. Halimbawa:


Sa EPI, natukoy ang dysfunction ng sinus node sa pamamagitan ng "overdrive suppression" phenomenon.
Ang maaga ay tinatawag na ventricular extrasystole type R sa T at atrial extrasystole type P sa T.
Sa lahat ng posibilidad ng paglitaw ng naturang mga extrasystoles sa isang malusog na tao (lalo na ang mga atrial), dapat itong alalahanin na ang mas maikli ang prematureness ng extraexcitation, hindi gaanong tipikal ito para sa normal na myocardium. Samakatuwid, kapag nakatagpo ng isang maagang extrasystole sa unang pagkakataon, kinakailangan upang masuri sa klinikal at instrumento ang pagkakaroon ng pagkakaiba-iba sa myocardial refractoriness - iyon ay, ang posibilidad na mag-trigger ng isang tachyarrhythmia sa pamamagitan ng isang extrasystole. Ang maagang atrial extrasystole, na nagmumula sa muscular couplings ng mga bibig ng pulmonary veins, ay madalas na nagsisimulang makita sa mga nasa katanghaliang-gulang na mga tao. Kadalasan, ito ay nagpapakita ng sarili sa pamamagitan ng isang reflex mechanism bilang bahagi ng isang extracardiac disease dahil sa maling pamumuhay. At kung ang sanhi ng arrhythmia ay hindi naalis, pagkatapos ay maaga o huli ang maagang atrial extrasystole ay nagsisimula sa pag-trigger ng atrial fibrillation. Isang kumbinasyon ng maagang atrial extrasystole, left atrial dilatation at hypertension (o latent arterial hypertension) ay ang pinaka-maaasahang clinical predictor ng hinaharap na atrial tachyarrhythmia. Sa mga matatandang tao, ang maagang atrial extrasystole ay naitala sa karamihan ng mga kaso.
Ang mas malaking responsibilidad ay nasa balikat ng doktor sa klinikal na pagsusuri ng maagang ventricular extrasystole - dahil ang nakamamatay na ventricular rhythm disturbances ay halos palaging sinisimulan ng R on T phenomenon. Sa isang malusog na tao, ang maagang ventricular extrasystole ay maaaring maitala lamang laban sa ang background ng isang mabilis na ritmo; kapag ito ay bumagal, ito ay nagiging mid-diastolic:
Ang isang nakahiwalay na R on T phenomenon laban sa background ng normo- o bradycardia ay palaging kahina-hinala tungkol sa espesyal na electrophysiological na pinagmulan nito: maagang afterdepolarization. Tulad ng nalalaman, sa malusog na myocardium ay walang mga kondisyon para sa maagang post-depolarizations (lalo na sa ventricular myocardium). Samakatuwid, kung ang mga halatang sanhi ng maagang ventricular extrasystole sa anyo ng talamak o talamak na organikong pinsala sa myocardium ay tinanggihan, kinakailangan na ibukod ang iba - mga congenital. Hayaan akong ipaalala sa iyo na sa tinatawag na electrical heart disease, ang maagang ventricular extrasystole ay maaaring ang tanging pagpapakita ng isang nakatagong patolohiya sa loob ng mahabang panahon.
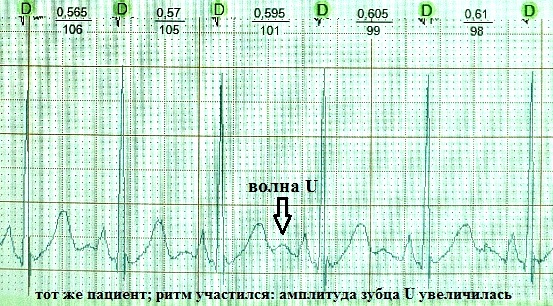
Wala pa ring pinagkasunduan hinggil sa pinagmulan ng U wave. Ang tanong ng klinikal na kahalagahan nito ay nananatiling pinagtatalunan. Mayroong ilang mga teorya ng pinagmulan nito:
1) Ang U wave ay sanhi ng mga late potential na sumusunod sa sarili nilang action potential.
2) Ang U wave ay sanhi ng mga potensyal na nagreresulta mula sa pag-uunat ng ventricular musculature sa panahon ng mabilis na pagpuno ng ventricular sa maagang diastole.
3) Ang U wave ay sanhi ng mga potensyal na dulot ng naantalang late repolarization kapag ang mga dingding ng kaliwang ventricle ay nakaunat sa panahon ng diastole.
4) Ang U wave ay sanhi ng repolarization ng papillary muscles o Purkinje fibers.
5) Ang U wave ay sanhi ng mga electrical oscillations na dulot ng mekanikal na alon na may sapat na intensity sa mga bibig ng mga ugat pagkatapos dumaan sa normal. arterial pulse kasama ang isang saradong "artery-vein" circuit.
Kaya, ang lahat ng mga teorya ay batay sa pagkakaroon ng ilang mga late oscillations na panandaliang inilipat ang transmembrane potensyal ng myocardium sa oras ng maagang diastole patungo sa hypopolarization. Mas malapit ako sa teorya No. 2. Ang moderately hypopolarized myocardium ay nadagdagan ang excitability - tulad ng nalalaman, ang U wave sa ECG ay magkakasunod na tumutugma sa tinatawag na supernormal phase cycle ng puso, kung saan, halimbawa, ang extrasystole ay madaling mangyari.
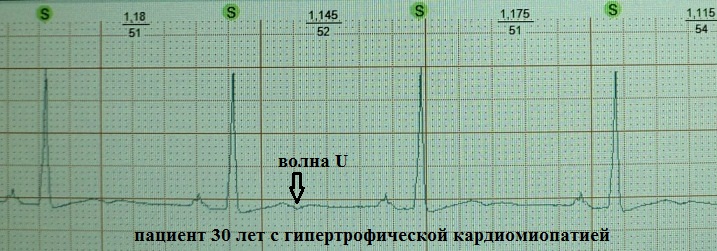
Ang klinikal na kahalagahan ng U wave ay hindi tiyak (at sa aking opinyon ay hindi gaanong mahalaga). Karaniwan, ang U wave ay isang maliit (mga 1.5-2.5 mm sa ECG), positibo, malumanay na sloping wave, kasunod ng T wave na 0.02-0.04 segundo. Ito ay pinakamahusay na nakikita sa mga lead na V3, V4. Kadalasan ang U wave ay hindi nakikita o "naka-layer" sa T wave. At, halimbawa, na may rate ng puso na higit sa 95-100 beats bawat minuto, ang pagtuklas nito ay halos imposible dahil sa overlap sa atrial P wave. Ito ay pinaniniwalaan na ito ay karaniwang may pinakamalaking amplitude sa malusog na mga kabataan. Gayunpaman, sa teoryang ito ay maaaring mangyari sa anumang klinikal na sitwasyon, na tumataas sa amplitude sa panahon ng tachysystole:

Ito ay pinaniniwalaan na ang isang negatibong U wave ay ganap na hindi pangkaraniwan para sa pamantayan. Ang negatibong U-oscillation ay halos palaging nauugnay sa ilang uri ng patolohiya. Ang isa pang bagay ay ang halaga ng diagnostic ng naturang pagbabalik ay maaaring ganap na naiiba:
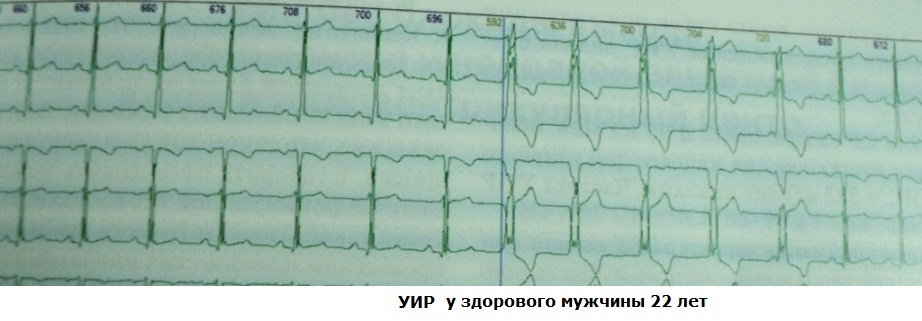
Tamang pag-usapan ang pagpapalit ("pagtitipid") na papel ng ventricular ritmo lamang sa mga kasong iyon kapag lumilitaw ito laban sa background ng cardiac arrest sa panahon ng "paroxysmal" SA o AV blockade, o sa panahon ng passive AV dissociation. Sa ibang mga sitwasyon, nakikitungo tayo sa isang pinabilis na idioventricular rhythm (AVR), na tila walang motibo ("aktibo"). Ang dalas nito ay hindi hihigit sa 110-120 kada minuto, kung hindi man ay masuri ang ventricular tachycardia. Mayroong ilang mga dahilan para sa paglitaw ng UIR:
Reperfusion syndrome sa talamak na myocardial infarction,
Kilalang organic na sakit sa puso na may pinababang left ventricular systolic function (bilang bahagi ng potensyal na malignant Bigger ectopia),
Pagkalasing sa digitalis,
Mga kaso ng idiopathic sa mga malulusog na indibidwal.
Kadalasan, lumilitaw ang mga URI sa panahon ng talamak na myocardial infarction sa oras ng kumpleto o bahagyang recanalization. coronary artery. Sa ganoong sitwasyon, ang isang malaking halaga ng calcium ay pumapasok sa nabigla na mga cardiomyocytes, na nagbabago sa potensyal ng transmembrane sa antas ng threshold (cell hypopolarization); bilang isang resulta, ang mga cardiomyocytes ay nakakuha ng pag-aari ng automaticity. Mahalagang malaman na ang URI ay hindi isang maaasahang criterion para sa matagumpay na reperfusion: maaaring bahagyang o pasulput-sulpot ang recanalization. Gayunpaman, kasama ng iba pang mga klinikal na palatandaan, ang prognostic na halaga ng URI bilang isang marker ng pagbawi daloy ng dugo sa coronary, medyo mataas. Ang mga kaso ng "reperfusion" ventricular fibrillation ay napakabihirang. Mga halimbawa:
Ang reperfusion syndrome ay pangunahing nakatagpo ng mga doktor ng ospital na nagtatrabaho sa mga yunit ng pangangalaga sa puso; Ang mga cardiologist sa klinika o functional diagnostic na doktor ay mas madalas na humaharap sa iba pang mga sanhi ng URI.
Ang pagkalasing sa digitalis, bilang sanhi ng UID, ay nangyayari sa mga nakaraang taon paunti-unti. Kailangan mo lang itong tandaan.
Ang pagkakakilanlan ng UIR sa mga pasyente na may organikong sakit sa puso laban sa background ng kaliwang ventricular systolic dysfunction ay may malaking kahalagahan sa klinikal. Anumang ventricular ectopy sa ganoong sitwasyon ay dapat ituring na potensyal na malignant - tiyak na pinatataas nito ang panganib ng biglaang pagkamatay ng puso sa pamamagitan ng pagsisimula ng ventricular fibrillation, lalo na kung ito ay lilitaw sa panahon ng pagbawi pagkatapos ng ehersisyo. Halimbawa:
Kahit na 10-15 taon na ang nakalipas, nang irehistro ang UID sa mga taong walang organic na sakit sa puso, ang mga cardiologist ay nagbigay ng hatol ng isang "hindi tiyak" na klinikal na pagbabala - ang mga naturang paksa ay nasa ilalim ng medikal na patronage. Gayunpaman, ang mga pangmatagalang obserbasyon sa kanila ay nagpakita na ang mga URI ay hindi nagpapataas ng panganib ng biglaang pagkamatay ng puso at sa mga ganitong kaso ay isang "cosmetic" arrhythmia. Kadalasan, ang URI sa mga malulusog na indibidwal ay nauugnay sa iba pang mga anomalya sa puso at hindi para sa puso: WPW phenomenon, accessory chordae, early ventricular repolarization syndrome, manifestations nag-uugnay na tissue dysplasia syndrome. Ang klinikal na kahalagahan ng URI ay matutukoy ng subjective tolerability ng arrhythmia at ang epekto nito sa intracardiac hemodynamics (ang posibilidad na magkaroon ng arrhythmogenic dilatation ng puso). Mga halimbawa:

Ang doktor ay hindi dapat malito sa mga naturang parameter ng URI bilang frequency variability at polymorphism ng ventricular complexes. Ang iregularidad ng ritmo ay tinutukoy ng panloob na automatism ng ectopic center o ang blockade ng exit na may Wenckebach periodicity. Ang maliwanag na polytopic na katangian ng mga ectopic complex ay, sa katunayan, walang iba kundi isang aberrant na pagpapadaloy ng paggulo. Ang pangkalahatang pinagkasunduan ay ang mekanismo ng URI sa mga malulusog na indibidwal ay abnormal na awtomatiko.
Sa differential diagnosis ng accelerated ventricular rhythms, ang Ashman phenomenon, ang WPW phenomenon, at tachy- o brady-dependent bundle branch block ay dapat na hindi kasama.
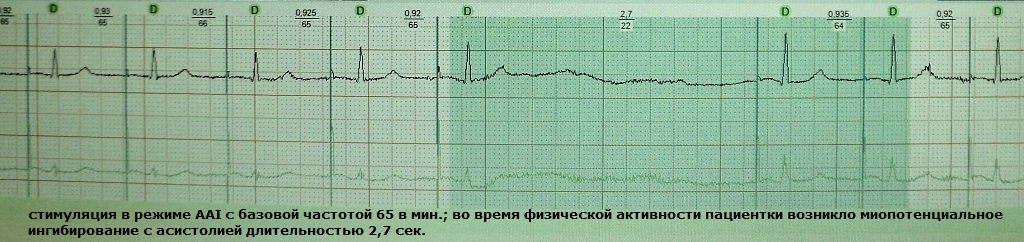
Ito ay isang variant ng hypersensing isang pacemaker sa mga potensyal ng skeletal muscles ng dibdib, sinturon sa balikat, mga kalamnan ng tiyan o diaphragm. Bilang resulta, ang detecting electrode, na nakikita ang mga extracardiac signal, ay nagbibigay ng utos na pigilan ang susunod na artipisyal na salpok - isang cardiac pause ang nangyayari, na maaaring magresulta sa pagkahimatay para sa pasyente. Bilang isang patakaran, ang myopotential inhibition ay hinihimok ng ilang aksyon, halimbawa, aktibong trabaho gamit ang mga kamay. Ang phenomenon na ito ay tipikal para sa mga pacemaker na may monopolar electrode configuration; Paunti-unti na silang itinanim nitong mga nakaraang taon. Mga halimbawa:
Mga opsyon para sa pagwawasto ng myopotential inhibition: 1) pagbabawas ng sensitivity threshold ng electrode, 2) reprogramming ng system sa isang bipolar na bersyon ng sensing, 3) pagpapalit ng electrode ng bago, na may bipolar core.
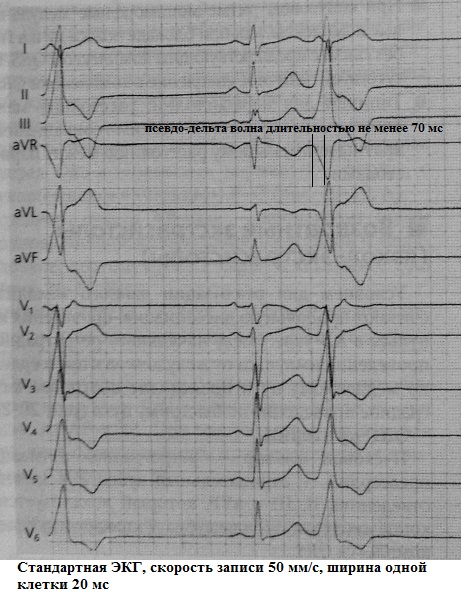
Tulad ng nalalaman, ang delta wave ay isang tiyak na tanda ng ventricular preexcitation, dahil sa pagkakaroon ng karagdagang antegrade conduction pathway nang walang katangian ng pagkaantala ng impulse ng AV node. Ang pamilyar na larawan ng ECG sa anyo ng isang delta wave, na nagpapalawak ng QRS complex at nagpapaikli sa pagitan ng P-Q dahil sa preexitation, ay tinatawag na WPW phenomenon. Gayunpaman, kung minsan mayroong isang "tukso" upang makita ang isang delta wave kung saan ito ay talagang wala, ngunit kung saan mayroong isang ventricular extrasystole, ang simula nito ay halos kapareho sa pre-excitation. Ito ang tinatawag na pseudo-delta wave. Ang nasabing ventricular complex ay ginagaya ang tuloy-tuloy na delta wave (mga kasingkahulugan: tuloy-tuloy na antidromic conduction, extrasystole mula sa Kent bundle). Ang isang kahirapan sa diagnostic ay nangyayari kapag ang isang ventricular extrasystole na may pseudo-delta wave ay naitala sa isang karaniwang ECG. Kapag sinusuri ang pangmatagalan Pagsubaybay sa ECG lahat ay nahuhulog sa lugar: ang WPW phenomenon na may extrasystole mula sa Kent bundle (solid delta wave) Laging ay isasama sa pagkakaroon ng mga ventricular complex na may totoong delta wave. Sa kabaligtaran, kapag nagrerehistro ng ventricular extrasystole na may pseudo-delta wave, ang mga klasikal na palatandaan ng WPW phenomenon (kabilang ang intermittent preexitation) ay hindi makikita. Mga halimbawa:
Sa pamamagitan ng "lapad" ng pseudo-delta wave ay maaaring hatulan ng isa ang lokalisasyon ng extrasystolic focus: endocardial o epicardial. Ang algorithm ay ang mga sumusunod: 1) kung ang pseudo-delta wave ay higit sa 50 ms, maaari nating pag-usapan ang tungkol sa epicardial na pinagmulan ng PVC, 2) kung ang pseudo-delta wave ay mas mababa sa 50 ms, pagkatapos ay bigyang-pansin sa pinakamaikling agwat ng RS sa extrasystole sa isang 12-channel ECG : ang tagal nito na mas mababa sa 115 ms ay nagpapahiwatig ng endocardial localization ng focus, habang may tagal na 115 ms o higit pa ay nagpapatuloy sila sa ikatlong hakbang: ang pagkakaroon ng isang q-wave sa lead aVL, 3) ang pagkakaroon ng q-wave sa lead aVL ay nagpapahiwatig ng epicardial na pinagmulan ng PVC, ang kawalan nito - tungkol sa endocardial. Halimbawa, sa ECG sa ibaba, kahit na ayon sa mga magaspang na kalkulasyon, ang lapad ng pseudo-delta wave ay lumampas sa 50 ms:
Ang lokalisasyon ng extrasystolic focus ay interesado hindi lamang sa mga invasive na arrhythmologist: na may madalas na epicardial extrasystoles, ang panganib na magkaroon ng arrhythmogenic dilatation ng puso ay mas mataas.
. Sa madalas na tibok ng puso, pinapakilos ang mga mapagkukunan ng enerhiya ng myocardial. Kung ang isang episode ng tachysystole ay nagpapatuloy nang masyadong mahaba o ang rate ng puso ay napakataas, kung gayon ang intracellular metabolism ay nagambala (hindi makayanan ang pagkarga) - nabuo ang lumilipas na myocardial dystrophy. Sa ganitong kaso, pagkatapos ng pagtatapos ng tachycardia, ang mga hindi tiyak na pagbabago sa repolarization, na tinatawag na post-tachycardia syndrome, ay maaaring makita sa ECG. Sa teoryang, pagkatapos ng anumang tachycardia (sinus, supraventricular o ventricular) sa panahon ng pagbawi, maaaring mangyari ang mga pagpapakita ng post-tachycardia syndrome. Sa klasikal na anyo nito, ito ay kumakatawan sa isang lumilipas na pagbabalik ng TV wave sa mga precordial na lead. Gayunpaman, ipinapakita ng praktikal na karanasan na ang mga pagbabago sa ECG kasunod ng tachycardia ay maaari ding makaapekto sa S-T segment. Samakatuwid, sa klinikal na kasanayan ang mga sumusunod na pagpapakita ng post-tachycardia syndrome ay nakatagpo:
Pahilig na pataas na depression ng S-T segment na may paitaas na convexity (tulad ng "systolic overload"),
- "mabagal" obliquely pataas na depresyon ng S-T segment,
Negatibong T wave.
Ang tagal ng post-tachycardia syndrome ay unpredictably variable: mula sa ilang minuto hanggang ilang araw. Sa patuloy na sympathicotonia, ang mga pagpapakita ng post-tachycardia syndrome ay maaaring umiral sa mga buwan at taon. Ang isang klasikong halimbawa ay ang juvenile type ng ECG (negatibong T wave sa mga lead V1-V3), katangian ng mga kabataan at kabataan na may labile psyche.
Isaalang-alang natin sa madaling sabi ang mga opsyon para sa post-tachycardia syndrome.
Ang oblique depression ng S-T segment na may convexity paitaas pagkatapos ng tachycardia, bilang panuntunan, ay nabuo sa mga indibidwal na may mga paunang pagpapakita ng kaliwang ventricular myocardial hypertrophy; Sa ganitong mga pasyente, ang karaniwang resting ECG ay may ganap na normal na mga parameter. Ang pinaka-binibigkas na depresyon ay sinusunod sa mga lead V5, V6. Ang hitsura nito ay pamilyar sa lahat:

Bilang isang patakaran, sa loob ng hindi hihigit sa isang oras pagkatapos ng isang episode ng tachycardia, ang ECG ay bumalik sa normal. Kung ang myocardial hypertrophy ay umuunlad, kung gayon ang normalisasyon ng S-T segment ay naantala ng mga oras o kahit na araw, at pagkatapos ay ang mga pagpapakita ng systolic overload ay "naayos" sa pamamahinga.
Ang "mabagal" na obliquely ascending depression ng S-T segment ay bihira. Kadalasan ito ay lumilitaw pagkatapos ng tachycardia laban sa background ng functional myocardial disorder ng uri ng NCD.

Ang negatibong T wave ay ang pinakakaraniwang variant ng post-tachycardia syndrome. Ito ay lubhang hindi tiyak. Magbibigay ako ng tatlong halimbawa.
Ang mga negatibong T wave sa precordial lead sa isang 21 taong gulang na batang lalaki (maaaring ituring na isang juvenile na uri ng ECG) laban sa background ng patuloy na sympathicotonia:

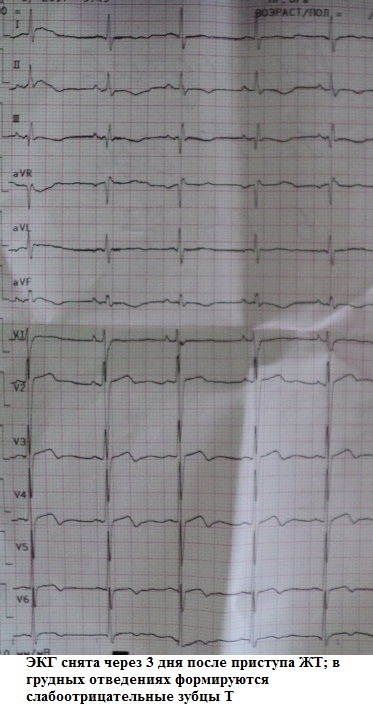
Ang mga negatibong T wave sa precordial lead na nabuo pagkatapos ng ventricular tachycardia:

Ang mga negatibong T wave sa precordial lead na nabuo pagkatapos ng supraventricular tachycardia:
Klinikal na kahalagahan post-tachycardia grabe ang syndrome! Siya ay parehong dahilan hindi makatarungang pagpapaospital at pagsusuring medikal. Sa pamamagitan ng pagtulad sa mga pagbabago sa ischemic, lalo na sa kumbinasyon ng cardialgic syndrome, ang post-tachycardia syndrome ay maaaring "gayahin" ang coronary pathology. Tandaan mo siya! Good luck sa iyong diagnostics!
Sa humigit-kumulang 2/3 ng mga tao, ang kaliwang bundle na sangay ay hindi sanga sa dalawang sangay, ngunit sa tatlo: anterior, posterior at panggitna. Sa kahabaan ng median branch, ang electrical excitation ay umaabot sa anterior part ng IVS at bahagi ng anterior wall ng left ventricle.

Ang nakahiwalay na blockade nito ay isang napakabihirang pangyayari. Gayunpaman, kung nangyari ito, ang bahagi ng IVS at ang nauuna na pader ng kaliwang ventricle ay nasasabik nang abnormal - mula sa posterior at lateral na mga dingding ng kaliwang ventricle. Bilang resulta, sa pahalang na eroplano ang kabuuang elektrikal na vector ay ididirekta pasulong, at sa mga lead V1-V3 ang pagbuo ng mataas na R waves (mga complex tulad ng qR, R o Rs) ay sinusunod. Ang kundisyong ito ay dapat na naiiba sa:
WPW syndrome
Hypertrophy ng kanang ventricular
Posterobasal myocardial infarction,
Normal na ECG ng mga bata sa mga unang taon ng buhay, kapag para sa mga natural na dahilan ang mga potensyal ng kanang ventricle ay nangingibabaw.
Ang blockade ng median branch ng kaliwang bundle branch ay maaaring mangyari bilang bahagi ng functional conduction disorder at hindi direktang sumasalamin, halimbawa, atherosclerotic lesions ng anterior descending artery, na isang subclinical ECG marker ng coronary artery disease.
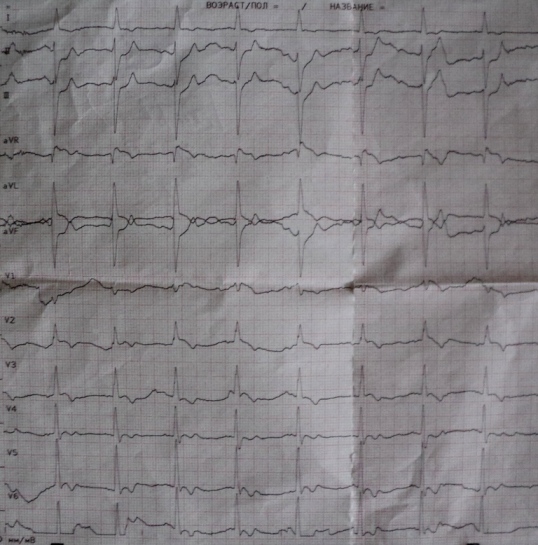

Ang may-akda ng mga linyang ito ay literal na ilang beses sa kanyang buhay propesyonal na aktibidad nakatagpo ng conduction disorder na ito. Magbibigay ako ng isang ganoong obserbasyon. Sa isang pasyente na may matinding pananakit ng dibdib, ang sumusunod na pattern ng ECG ay na-verify (Fig. A): pahilig na elevation ng S-T segment sa mga lead aVL, V2 at V3; anterior superior semi-block at blockade ng median branch ng kaliwang bundle branch (high-amplitude R waves sa mga lead V2, V3). Sa labas ng pag-atake, ang ECG ay bumalik sa normal (Fig. B).
Ang coronary angiography ay nagsiwalat ng spasm ng anterior descending artery sa gitnang ikatlong bahagi ng pasyente, na nalutas sa intracoronary administration ng nitrates; Ang concentric coronary atherosclerosis ay wala. Nasuri ang vasospastic angina. Kaya, ang blockade ng median branch ay lumitaw lamang sa sandaling ito atake ng angina, na sumasalamin sa "malalim" na myocardial ischemia.
Tulad ng nalalaman, pacemaker syndrome maaaring ma-trigger ng isang talamak na umiiral na paglabag sa normal na pagkakasunud-sunod ng mga contraction ng atria at ventricles, halimbawa, dahil sa ventriculoatrial conduction o isang hindi sapat na mahabang pagkaantala ng AV; o ang pagpapakita nito ay nauugnay sa hemodynamic na hindi katumbas ng natural (sariling) mga contraction ng puso at sapilitang mga.
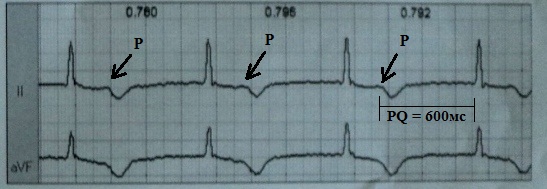
Ang Pseudo-pacemaker syndrome ay isang hemodynamic disorder na sanhi ng pagkakaroon ng ventriculoatrial conduction o malubhang 1st degree AV block na may mga klinikal na pagpapakita na katulad ng pacemaker syndrome, ngunit sa kawalan ng cardiac pacing. Ang pag-unlad ng "pseudo-syndrome" na ito ay madalas na sinusunod na may pangmatagalang 1st degree AV block, na lumalampas sa 350-400 ms, kapag ang electrocardiographically ang P wave ay nagsimulang mag-overlap sa S-T interval ng naunang ventricular complex; sa kasong ito, ang atrial systole ay nangyayari laban sa background ng isang closed mitral valve.
Magbibigay ako ng isang obserbasyon sa panitikan. Ang pasyente ay ipinasok sa klinika na may mga sintomas ng decompensated CHF 4 na taon pagkatapos ng pacemaker implantation sa DDDR mode na may base stimulation frequency na 50 kada minuto. Ang ECG ay nagpakita ng sinus ritmo na may 1st degree na AV block. tumatagal ng humigit-kumulang 600 ms:
Ang kabuuang porsyento ng atrial stimulation ay hindi lalampas sa 5%, ventricular - 7%. Sa dinamika, natagpuan na ang mga bihirang yugto ng ipinataw na ritmo o P-synchronous stimulation ng ventricles ay nagambala ng ventricular extrasystole, na muling sinundan ng sinus ritmo na may binibigkas na AV block ng 1st degree:
Ang operating algorithm ng pacemaker na ito ay tulad na pagkatapos ng anumang ventricular contraction, isang atrial refractory period na 450 ms ang na-trigger, at ang P wave ay lumitaw nang humigit-kumulang 200 ms pagkatapos ng ventricular complex - iyon ay, napakaaga at samakatuwid ay hindi nakita. Ito ay humantong sa halos kumpletong pagsugpo ng ventricular stimulation. Sa kasong ito, kinakailangan na paikliin ang atrial refractory period o pukawin ang pagbuo ng kumpletong AV block. Ang pasyente na ito, bilang karagdagan sa pangunahing paggamot ng pagpalya ng puso, ay inireseta ng mataas na dosis ng Verapamil, na, sa pamamagitan ng pagharang sa pagpapadaloy ng AV, ay humantong sa mga pag-urong ng ventricular na nagiging 100% sapilitang (P-synchronous stimulation). Ang drug AV blockade ay naging isang mapagpasyang kadahilanan - ginawang posible na alisin ang desynchronization sa pag-urong ng atria at ventricles, pagkatapos nito ay tumigil ang mga sintomas ng pagpalya ng puso.
Sa halimbawang ito, nakikita natin kung gaano katagal ang matinding AV block ng 1st degree. maaaring maging sanhi ng pag-unlad ng pagpalya ng puso.
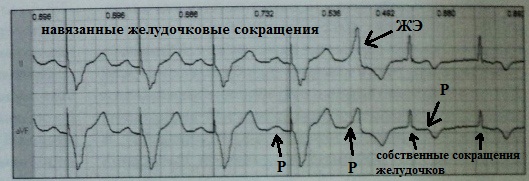
Minsan, na may pseudo-pacemaker syndrome, maaari mong obserbahan ang kababalaghan ng isang "paglukso" na P wave ( P-nilaktawan) kapag, laban sa background ng isang binibigkas na pagbagal sa pagpapadaloy ng AV, ang P wave ay hindi lamang "natutunaw" sa QRS complex, ngunit nauuna ito.
- pagbabago ng haba pagitan ng RR sa ilalim ng impluwensya ng ventricular contraction sa kawalan ng ventriculoatrial conduction. Tradisyonal na pinaniniwalaan na ang arrhythmia na ito ay nangyayari kapag ang bilang ng sinus waves P ay lumampas sa bilang ng mga ventricular QRS complexes - iyon ay, na may 2nd o 3rd degree AV block. Sa kasong ito, ang P-P interval, na naglalaman ng QRS complex, ay nagiging mas maikli kaysa sa P-P interval na walang ventricular contraction:
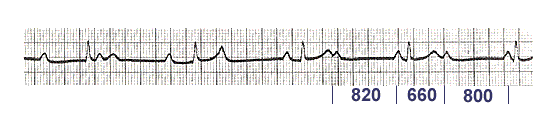
Kasabay nito, Ang Ventriculophase sinus arrhythmia ay maaaring maobserbahan sa ventricular extrasystole at artipisyal na ventricular stimulation. Halimbawa:
Ang pinaka-malamang na mekanismo para sa hindi pangkaraniwang bagay na ito: pag-uunat ng atria sa panahon ng ventricular systole, na nagiging sanhi mekanikal na pagpapasigla ng sinoauricular node.
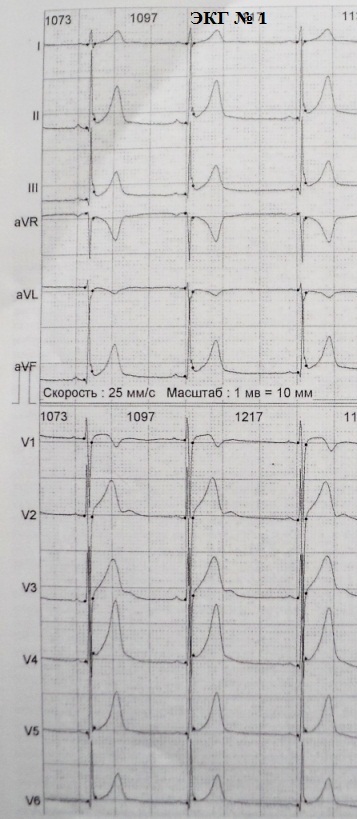
Sa mga nagdaang taon, ang klinikal at electrocardiographic na diskarte sa maagang ventricular repolarization syndrome ay sumailalim sa mga makabuluhang pagbabago. Ayon sa pinagkasunduan ng mga eksperto, sa kawalan mga klinikal na pagpapakita(paroxysms ng polymorphic ventricular tachycardia o ventricular fibrillation) tama ang tawag sa sindrom na ito pattern ng maagang ventricular repolarization, kaya binibigyang-diin ang kasalukuyang kabaitan nito sa loob ng balangkas ng isang hindi nakakapinsalang abnormalidad ng ECG. Termino sindrom Inirerekomenda na gamitin ang RRG lamang sa mga pasyenteng may sintomas na dumaranas ng syncope o biglaang pagkamatay ng puso sa pamamagitan ng mekanismo ng ventricular tachyarrhythmia. Isinasaalang-alang ang pambihirang pambihira ng kursong ito ng RGC phenomenon (~ 1 bawat 10,000 tao), ang paggamit ng termino pattern dapat isaalang-alang hindi lamang isang priyoridad, ngunit ang tanging tama.
Ang pamantayan para sa pag-diagnose ng pattern ng RGC ay naging mas mahigpit. Isang pagkakamali na paniwalaan na ang malukong elevation ng S-T segment ay isa sa mga marker ng RGC.Upang masuri tanging pagpapapangit ng pababang bahagi ng R wave: ang pattern ng RJ ay tumutukoy sa pagkakaroon ng isang bingaw (wave j) dito o ang kinis nito. Ang distansya mula sa isoline (ang punto ng pag-uulat ay ang posisyon ng pagitan ng P-Q) hanggang sa tuktok ng bingaw o ang simula ng kinis ay dapat na hindi bababa sa 1 mm sa dalawa o higit pang magkakasunod na mga lead ng isang karaniwang ECG (hindi kasama ang mga lead aVR, V1 -V3); Ang lapad ng QRS complex ay dapat na mas mababa sa 120 ms, at ang tagal ng QRS ay kinakalkula lamang sa mga lead kung saan walang RR pattern.


Ayon sa pamantayang inilarawan sa itaas, ang ECG No. 1 lamang ang may pattern ng RGC:
Sa kasamaang palad, wala pa ring maaasahang pamantayan para sa potensyal na pagkasira ng pattern ng RGC at ang posibilidad ng paglipat nito sa isang sindrom. Gayunpaman, kung ang mga sumusunod na klinikal na palatandaan ay naroroon, ang isang paksa na may pattern ng RGC ay dapat nasa ilalim ng pangangalagang medikal:
Dynamic na pagbabago sa j-point elevation sa kawalan ng pagbabago sa rate ng puso,
Ang pagkakaroon ng mga ventricular extrasystoles ng uri ng "R to T",
Ang pagkakaroon ng mga syncopations siguro ay naiiba sa klinikal na kurso mula sa vasovagal (iyon ay, "biglang natagpuan ko ang aking sarili sa sahig" uri ng pagkahimatay),
Hindi maipaliwanag na pagkamatay sa isang first-degree na kamag-anak na wala pang 45 taong gulang na may dokumentadong pattern ng RGC,
Ang pagkakaroon ng pattern ng RGC sa karamihan ng mga lead (aVR, V1-V3 - hindi isinasaalang-alang),
Ang paglipat ng wave j sa isang pahalang o pababang segment ng S-T.
Upang matukoy ang likas na katangian ng S-T segment (pataas, pahalang o pababang), ang posisyon ng puntong Jt at isang punto sa S-T segment na may pagitan ng 100 ms mula dito ay inihahambing:
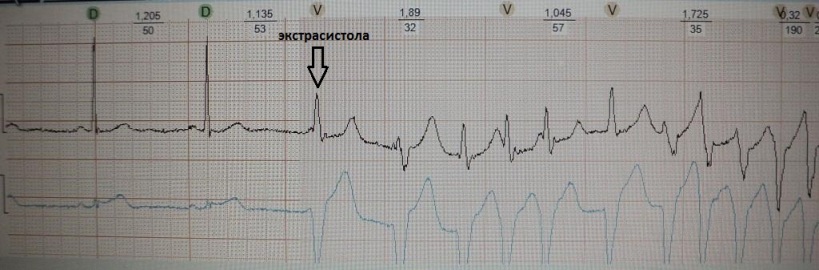
Ang pagtuklas ng 2nd degree na AV block ng uri ng Mobitz II ay halos palaging isang hindi kanais-nais na prognostic sign, dahil ang presensya nito, una, ay sumasalamin sa isang conduction disorder na malayo sa AV node, at pangalawa, madalas itong nagsisilbing harbinger ng pag-unlad ng mas malala. dromotropic insufficiency, halimbawa, kumpletong AV block
Kasabay nito, sa praktikal na cardiology mayroong isang makabuluhang overdiagnosis ng 2nd degree AV block. Uri ng Mobitz II. Isaalang-alang natin ang mga sitwasyon na maaaring gayahin ang naturang bloke - ang tinatawag na pseudo-Mobitz II (false AV block ng pangalawang degree, type II):
Mahabang AV nodal periodicities na may type I 2nd degree AV block;

Biglang lumilipas na pagtaas sa tono ng vagal;

Nakatago ;
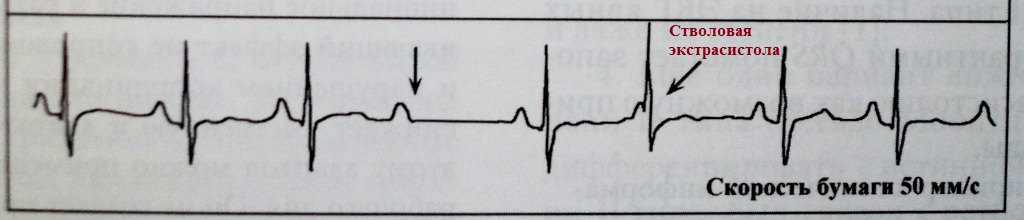
Pagkatapos ng ventricular extrasystole;

Syndrome W.P.W.;

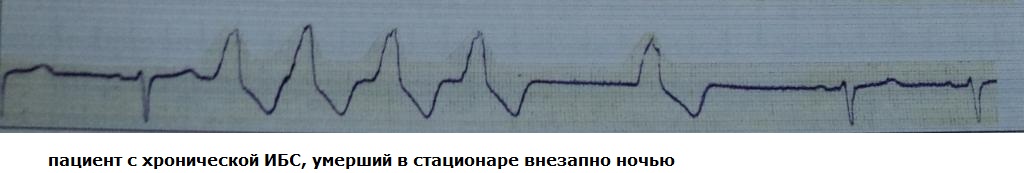
Potensyal na pagkakaiba sa pagitan ng mga katabing lugar ng myocardial syncytium sa panahon ng repolarization phase ng cardiac cycle. Sa malusog na myocardium, ang dispersion ng refractoriness ay minimal, at ang klinikal na kahalagahan nito ay may posibilidad na zero. Sa pagsasalita tungkol sa pagkakaroon ng pagpapakalat ng myocardial refractoriness sa isang pasyente, kami isang priori ipinahihiwatig namin ang mataas na panganib na magkaroon ng profibrillatory arrhythmia.
Ang pag-unlad ng klinikal na makabuluhang pagkakaiba-iba sa refractoriness ay posible sa 2 kaso: 1) ang pagkakaroon ng organic na sakit sa puso na may malubhang systolic dysfunction; 2) mga karamdaman ng transportasyon ng ion (channelopathies, electrolyte imbalance). Sa parehong mga kaso, ang pamamahagi ng electrical excitation sa lahat ng mga phase ng cardiac cycle ay hindi magiging homogenous, na nangangahulugan na sa sandali ng repolarization (relative refractoriness), ang mga kondisyon ay lumitaw para sa paglitaw ng isang napaaga na potensyal na aksyon - na electrocardiographically katumbas ng isang extrasystolic contraction. Ang extrasystolic front ng excitation ay magiging parehong asynchronous, samakatuwid, sa panahon ng repolarization mayroong isang mataas na posibilidad ng paglitaw ng isa pang extrasystole, atbp., hanggang sa ang susunod na electrical wave ay masira sa ilang mga alon at ang pagbuo ng fibrillatory activity sa atria o ventricles.
Halimbawa 1. Sa panahon ng talamak na myocardial infarction, isa pang PVC ang nag-trigger ng polymorphic VT na naging VF:
Halimbawa 2. Isang pasyente na may malubhang hypokalemia (1.7 mmol/l). "Giant" Q-T interval (~750 ms). Laban sa background na ito, lumilitaw ang madalas na polytopic ectopic contraction. Mataas na panganib na magkaroon ng ventricular fibrillation:

Kahit na ang dispersion ng refractoriness ay isang electrophysiological na konsepto, mas madalas itong ginagamit ng mga clinician sa isang mapaglarawang kahulugan bilang isang marker ng mas mataas na panganib ng ventricular tachyarrhythmias na nagbabanta sa buhay, na na-verify batay sa pagkakaroon ng mga instrumental na palatandaan ng left ventricular systolic dysfunction. Maliban sa ilang mga karamdaman ng transportasyon ng ion, ang pagpapakalat ng refractoriness ay walang direktang pagpapakita ng ECG.
Sa normal na lokasyon ng e.o.s. R II >R I >R III .
- Maaaring wala ang R wave sa augmented lead aVR;
- Na may patayong posisyon ng e.o.s. ang R wave ay maaaring wala sa lead aVL (sa ECG sa kanan);
- Karaniwan, ang amplitude ng R wave sa lead aVF ay mas malaki kaysa sa standard lead III;
- Sa chest leads V1-V4, dapat tumaas ang amplitude ng R wave: R V4 >R V3 >R V2 >R V1;
- Karaniwan, ang r wave ay maaaring wala sa lead V1;
- Sa mga kabataan, maaaring wala ang R wave sa mga lead V1, V2 (sa mga bata: V1, V2, V3). Gayunpaman, ang gayong ECG ay kadalasang isang tanda ng myocardial infarction ng anterior interventricular septum ng puso.
3. Q, R, S, T, U waves
Ang Q wave ay hindi lalampas sa 0.03 s; sa lead III ito ay hanggang sa 1/3-1/4 R, sa chest leads - hanggang 1/2 R. Ang R wave ay ang pinakamalaking, variable sa laki (5-25 mm), ang amplitude nito ay depende sa direksyon ng electrical axis ng puso. Sa malusog na mga tao, ang paghahati at pagbingaw ng R wave ay maaaring mangyari sa isa o dalawang lead. Ang mga karagdagang positibo o negatibong ngipin ay itinalagang R', R" (r', r") o S', S" (s', s"). Sa kasong ito, ang mas malalaking ngipin (R at S higit sa 5 mm, Q higit sa 3 mm) ay itinalaga sa malaking titik, at ang mas maliit - lowercase. Ang paghahati at tulis-tulis na mataas na R wave (lalo na sa tuktok) ay nagpapahiwatig ng paglabag sa intraventricular conduction. Ang paghahati at tulis-tulis na low-amplitude na R wave ay hindi itinuturing na mga pagbabago sa pathological. Ang naobserbahang hindi kumpletong blockade ng kanang bundle branch (paghahati sa R III, RV1, RV2), bilang panuntunan, ay hindi sinamahan ng pagpapalawak ng QRS complex.
Kung ang kabuuan ng mga amplitudes ng R waves sa mga lead I, II, III ay mas mababa sa 15 mm, ito ay isang mababang boltahe na ECG, ito ay sinusunod sa labis na katabaan, myocarditis, pericarditis, nephritis. Ang S wave ay negatibo, hindi matatag, ang laki nito ay nakasalalay sa direksyon ng electrical axis ng puso, ang lapad nito ay hanggang sa 0.03-0.04 s. Ang paghahati, pagbingaw ng S wave ay tinatasa sa parehong paraan tulad ng R wave. Ang T wave ay may taas na 0.5-6 mm (mula 1/3-1/4 sa karaniwang mga lead hanggang 1/2 R sa chest lead) , ito ay palaging positibo sa I , II, AVF lead. Sa mga lead III, AVD, ang T wave ay maaaring positibo, smoothed, biphasic, negatibo, sa lead AVR ito ay negatibo. Sa mga lead sa dibdib, dahil sa kakaibang posisyon ng puso, ang T wave na V1-V2 ay positibo, at ang TV1 ay maaaring negatibo. Ang parehong nabawasan at pinalaki na mga T wave ay itinuturing na isang tanda ng patolohiya (pamamaga, sclerosis, dystrophy, mga kaguluhan sa electrolyte atbp.). Bilang karagdagan, ang direksyon ng T wave ay may mahalagang diagnostic na kahalagahan. Ang U wave ay hindi matatag, nakaunat, patag, tumataas nang husto sa hypokalemia, pagkatapos ng pag-iniksyon ng adrenaline, paggamot na may quinidine, at may thyrotoxicosis. Ang isang negatibong U wave ay sinusunod na may hyperkalemia, coronary insufficiency, at ventricular overload. Ang tagal ("lapad") ng mga pagitan at ngipin ay sinusukat sa daan-daang segundo at inihambing sa pamantayan; ang mga pagitan ng P-Q, QRS, Q-T, R-R ay karaniwang sinusukat sa pangalawang lead (sa lead na ito ang mga ngipin ay pinakamalinaw), ang tagal ng QRS kung pinaghihinalaang patolohiya ay tinasa sa mga lead V1 at V4-5.
ECG para sa mga kaguluhan sa ritmo, mga karamdaman sa pagpapadaloy, atrial at ventricular hypertrophy
Sipon:
Ang ECG ay bahagyang naiiba mula sa normal, maliban sa isang mas bihirang ritmo. Minsan, na may matinding bradycardia, bumababa ang amplitude ng P wave at bahagyang tumataas ang tagal pagitan ng P-Q(hanggang 0.21-0.22).
Sick sinus syndrome:
Ang sick sinus syndrome (SSNS) ay batay sa isang pagbawas sa awtomatikong pag-andar ng SA node, na nangyayari sa ilalim ng impluwensya ng isang bilang ng mga pathological na kadahilanan. Kabilang dito ang mga sakit sa puso (talamak na myocardial infarction, myocarditis, talamak na ischemic heart disease, cardiomyopathies, atbp.), Na humahantong sa pag-unlad ng ischemia, dystrophy o fibrosis sa lugar ng SA node, pati na rin ang pagkalasing sa cardiac glycosides, b-adrenergic receptor blockers, quinidine.
Ito ay katangian na sa panahon ng isang pagsubok na may dosed na pisikal na aktibidad o pagkatapos ng pangangasiwa ng atropine, wala silang sapat na pagtaas sa rate ng puso. Bilang resulta ng isang makabuluhang pagbaba sa pag-andar ng automatism ng pangunahing pacemaker - ang SA node - ang mga kondisyon ay nilikha para sa pana-panahong pagpapalit ng sinus ritmo na may mga ritmo mula sa mga sentro ng automaticity ng pangalawa at pangatlong order. Sa kasong ito, iba't ibang mga non-sinus ectopic na ritmo(karaniwan ay atrial, mula sa AV junction, atrial fibrillation at flutter, atbp.).
Ang mga contraction ng puso sa bawat oras ay sanhi ng mga impulses na nagmumula sa iba't ibang bahagi ng conduction system ng puso: mula sa SA node, mula sa itaas o ibabang bahagi ng atria, at sa AV junction. Ang ganitong paglipat ng pacemaker ay maaaring mangyari sa mga malulusog na tao na may tumaas na tono ng vagal, gayundin sa mga pasyente na may coronary heart disease, rheumatic heart disease, iba't ibang mga nakakahawang sakit, at mahinang joint syndrome.
Atrial extrasystole at ang mga katangiang palatandaan nito:
1) napaaga na hitsura ng cycle ng puso;
2) pagpapapangit o pagbabago sa polarity ng P wave ng extrasystole;
3) ang pagkakaroon ng hindi nagbabagong extrasystolic ventricular QRST complex;
4) ang pagkakaroon ng hindi kumpletong compensatory pause pagkatapos ng extrasystole.
Extrasystole mula sa AV connection:
Ang mga pangunahing palatandaan ng ECG ay:
1) napaaga, hindi pangkaraniwang hitsura sa ECG ng isang hindi nabagong ventricular QRS complex;
2) negatibong P wave sa mga lead I, III at AVF pagkatapos ng extrasystolic QRS complex o kawalan ng P wave;
3) ang pagkakaroon ng hindi kumpletong compensatory pause.
Mga palatandaan ng ECG ng ventricular extrasystole:
1) napaaga, hindi pangkaraniwang hitsura sa ECG ng isang binagong ventricular QRS complex;
2) makabuluhang pagpapalawak at pagpapapangit ng extrasystolic QRS complex (0.12 s o higit pa);
3) ang lokasyon ng segment ng RS-T at ang T wave ng extrasystole ay hindi magkatugma sa direksyon ng pangunahing alon ng QRS complex;
4) kawalan ng P wave bago ang ventricular extrasystole;
5) ang presensya sa karamihan ng mga kaso ng isang kumpletong compensatory pause pagkatapos ng isang extrasystole.
1) madalas na extrasystoles;
2) polytopic extrasystoles;
3) ipinares o pangkat na mga extrasystoles;
4) maagang extrasystoles ng uri R sa T.
Mga palatandaan ng ECG ng atrial paroxysmal tachycardia:
Ang pinaka-katangian ay:
1) isang biglaang pagsisimula at pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-250 bawat minuto habang pinapanatili ang tamang ritmo;
2) ang pagkakaroon ng nabawasan, deformed, biphasic o negatibong P wave bago ang bawat ventricular QRS complex;
3) normal, hindi nagbabago ang ventricular QRS complex.
AV-paroxysmal tachycardia:
Ang ectopic focus ay matatagpuan sa lugar ng av junction.
Ang pinaka-katangian na mga palatandaan:
1) isang biglaang pagsisimula at pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-220 bawat minuto habang pinapanatili ang tamang ritmo;
2) ang presensya sa mga lead II, III at AVF ng mga negatibong P wave na matatagpuan sa likod ng mga QRS complex o pagsasama sa kanila at hindi naitala sa ECG;
3) normal na hindi nagbabagong ventricular QRS complex.
Ventricular paroxysmal tachycardia:
Bilang isang patakaran, ito ay bubuo laban sa background ng mga makabuluhang organikong pagbabago sa kalamnan ng puso. Ang pinaka-katangiang katangian nito ay:
1) isang biglaang pagsisimula at pagtatapos ng pag-atake ng tumaas na rate ng puso hanggang sa 140-220 bawat minuto habang pinapanatili ang tamang ritmo sa karamihan ng mga kaso;
2) pagpapapangit at pagpapalawak ng QRS complex na higit sa 0.12 s na may hindi pagkakatugma na lokasyon ng S-T segment at T wave;
3) kung minsan ay naitala ang "nakuha" na mga contraction ng ventricular - mga normal na QRS complex, na nauuna sa isang positibong P wave.
Mga palatandaan ng atrial flutter:
Karamihan mga katangiang katangian ay.
1) ang presensya sa ECG ng madalas - hanggang sa 200-400 bawat minuto - regular, katulad na atrial F waves, pagkakaroon ng isang katangian sawtooth hugis (leads II, III, AVF, V1, V2);
2) ang pagkakaroon ng normal na hindi nagbabago na mga ventricular complex, na ang bawat isa ay nauuna sa isang tiyak (karaniwang pare-pareho) na bilang ng mga atrial wave F (2: 1, 3: 1, 4: 1) - ang tamang anyo ng atrial flutter.
Atrial fibrillation:
Ang pinaka-katangian na mga palatandaan ng ECG ng atrial fibrillation ay:
1) kawalan ng P wave sa lahat ng lead;
2) ang presensya sa buong ikot ng puso ng mga random na f wave, na may iba't ibang mga hugis at amplitude. Ang mga F wave ay mas mahusay na naitala sa mga lead na V1, V2, II, III at AVF;
3) iregularidad ng ventricular complexes - nakadirekta ventricular ritmo (R-R na pagitan ng iba't ibang tagal);
4) ang pagkakaroon ng mga QRS complex, na sa karamihan ng mga kaso ay may normal, hindi nagbabago na ritmo nang walang pagpapapangit o pagpapalawak.
Ventricular flutter at fibrillation:
Sa ventricular flutter, ang ECG ay nagpapakita ng sinusoidal curve na may madalas, maindayog, medyo malaki, malawak na alon (anumang elemento ng ventricular complex ay hindi maaaring makilala).
Ang mga palatandaan ng ECG ng hindi kumpletong sinoatrial block ay:
1) panaka-nakang pagkawala ng mga indibidwal na cycle ng puso (P waves at QRST complexes);
2) isang pagtaas sa pag-pause sa pagitan ng dalawang katabing P o R wave sa oras ng pagkawala ng mga cycle ng puso ng halos 2 beses (mas madalas, 3 o 4 na beses) kumpara sa karaniwang mga pagitan ng P-P.
Ang mga palatandaan ng ECG ng hindi kumpletong intraatrial block ay:
1) pagtaas sa tagal ng P wave ng higit sa 0.11 s;
2) paghahati ng P wave.
1st degree AV block:
Ang atrioventricular block ng unang degree ay nailalarawan sa pamamagitan ng isang pagbagal sa atrioventricular conduction, na kung saan ay ipinahayag sa ECG sa pamamagitan ng isang pare-pareho ang pagpapahaba ng pagitan ng P-Q sa higit sa 0.20 s. Ang hugis at tagal ng QRS complex ay hindi nagbabago.
2nd degree na AV block:
Ito ay nailalarawan sa pamamagitan ng pana-panahong nagaganap na pagtigil ng mga indibidwal na electrical impulses mula sa atria hanggang sa ventricles. Bilang resulta, paminsan-minsan ay may pagkawala ng isa o higit pang mga ventricular contraction. Sa sandaling ito, ang P wave lamang ang naitala sa ECG, at ang sumusunod na ventricular QRST complex ay wala.
Mayroong tatlong uri ng 2nd degree atrioventricular block:
Uri 1 - Uri ng Mobitz 1.
Mayroong unti-unti, mula sa isang complex patungo sa isa pa, ang pagbagal ng pagpapadaloy sa pamamagitan ng AV node hanggang sa isang kumpletong pagkaantala ng isa (bihirang dalawa) mga electrical impulses. Ang ECG ay nagpapakita ng unti-unting pagpapahaba ng pagitan ng P-Q na sinusundan ng pagkawala ng ventricular QRS complex. Ang mga panahon ng unti-unting pagtaas sa pagitan ng P-Q na sinusundan ng pagkawala ng ventricular complex ay tinatawag na mga panahon ng Samoilov-Wenckebach.
High-grade (deep-grade) AV block:
Ang ECG ay nagpapakita ng alinman sa bawat segundo (2:1) o dalawa o higit pang mga ventricular complex sa isang hilera (3:1, 4:1). Ito ay humahantong sa malubhang bradycardia, laban sa background kung saan maaaring mangyari ang mga kaguluhan ng kamalayan. Ang matinding ventricular bradycardia ay nag-aambag sa pagbuo ng kapalit (escaping) contractions at ritmo.
Atrioventricular block 3rd degree (kumpletong AV block):
Ito ay nailalarawan sa pamamagitan ng isang kumpletong paghinto ng paghahatid ng salpok mula sa atria hanggang sa ventricles, bilang isang resulta kung saan sila ay nasasabik at nagkontrata nang nakapag-iisa sa bawat isa. Ang dalas ng mga contraction ng atria ay 70-80 bawat minuto, ventricles - 30-60 bawat minuto.
Mga bloke ng puso:
Single-bundle blocks - pinsala sa isang sangay ng His bundle:
1) kanang bundle branch block;
2) blockade ng kaliwang anterior branch;
3) blockade ng kaliwa sanga sa likuran.
1) blockade ng kaliwang binti (anterior at posterior branches);
2) blockade ng kanang binti at kaliwang anterior branch;
3) blockade ng kanang binti at kaliwang posterior branch.
Kanan bundle branch block:
Ang mga electrocardiographic na palatandaan ng kumpletong right bundle branch block ay:
1) ang presensya sa tamang precordial lead V1, V2 ng QRS complexes ng uri rSR1 o rsR1, pagkakaroon ng M-shape, na may R1 > r;
2) ang presensya sa kaliwang dibdib ay humahantong (V5, V6) at humahantong I, AVL ng isang pinalawak, madalas na tulis-tulis na S wave;
3) pagtaas sa tagal ng QRS complex sa 0.12 s o higit pa;
4) ang presensya sa mga lead V1 ng negatibo o biphasic (- +) asymmetric T wave.
Block ng kaliwang anterior branch ng His bundle:
1) matalim na paglihis ng electrical axis ng puso sa kaliwa (anggulo a –30°);
2) QRS sa mga lead I, AVL type qR, III, AVF, II - type rS;
3) ang kabuuang tagal ng QRS complex ay 0.08-0.11 s.
Kaliwang posterior bundle branch block:
1) matalim na paglihis ng electrical axis ng puso sa kanan (isang +120°);
2) ang hugis ng QRS complex sa lead I, AVL type rS, at sa lead III, AVF type gR;
3) ang tagal ng QRS complex ay nasa loob ng 0.08-0.11 s.
1) ang presensya sa mga lead V5, V6, I, AVL ng widened deformed ventricular complexes ng type R na may split o wide apex;
2) ang presensya sa mga lead V1, V2, AVF ng widened deformed ventricular complexes, pagkakaroon ng hitsura ng QS o rS na may split o wide apex ng S wave;
3) isang pagtaas sa kabuuang tagal ng QRS complex sa 0.12 s o higit pa;
4) ang presensya sa mga lead V5, V6, I, AVL ng isang hindi pagkakatugma T wave na may kaugnayan sa QRS. Pag-alis ng RS-T segment at negatibo o biphasic (– +) asymmetric T waves.
Blockade ng kanang binti at kaliwang anterior na sangay ng His bundle:
Ang ECG ay nagpapakita ng mga palatandaan na katangian ng kanang leg block: ang presensya sa lead V ng deformed M-shaped QRS complexes (rSR1), lumawak sa 0.12 s o higit pa. Kasabay nito, ang isang matalim na paglihis ng electrical axis ng puso sa kaliwa ay tinutukoy, na pinakakaraniwang para sa pagbara sa kaliwang anterior na sangay ng Kanyang bundle.
Blockade ng kanang bundle branch at ang kaliwang posterior branch ng His bundle:
Ang kumbinasyon ng kanang bundle branch block at blockade ng kaliwang posterior branch ng His bundle ay pinatunayan ng paglitaw sa ECG ng mga palatandaan ng blockade ng kanang branch ng His bundle pangunahin sa kanang precordial leads (V1, V2) at paglihis ng electrical axis ng puso sa kanan (a = 120°), kung walang clinical evidence ng pagkakaroon ng right ventricular hypertrophy.
Block ng tatlong sangay ng His bundle (three-bundle block):
Ito ay nailalarawan sa pagkakaroon ng mga kaguluhan sa pagpapadaloy nang sabay-sabay sa tatlong sangay ng Kanyang bundle.
1) presensya sa ECG ng mga palatandaan ng atrioventricular block ng 1, 2 o 3 degrees;
2) ang pagkakaroon ng electrocardiographic na mga palatandaan ng blockade ng dalawang sangay ng Kanyang bundle.
1) WPW-Wolf-Parkinson-White syndrome.
a) pagpapaikli ng pagitan ng P-Q;
b) ang pagkakaroon ng isang karagdagang alon ng paggulo ng isang tatsulok na alon sa QRS complex;
c) nadagdagan ang tagal at bahagyang pagpapapangit ng QRS complex;
Electrocardiogram (ECG) para sa atrial at ventricular hypertrophy:
Ang cardiac hypertrophy ay isang compensatory adaptive reaction ng myocardium, na ipinahayag sa isang pagtaas sa masa ng kalamnan ng puso. Ang hypertrophy ay bubuo bilang tugon sa tumaas na pagkarga na nararanasan ng isa o ibang bahagi ng puso sa pagkakaroon ng mga depekto sa valvular heart (stenosis o kakulangan) o may tumaas na presyon sa systemic o pulmonary circulation.
1) isang pagtaas sa aktibidad ng elektrikal ng hypertrophied na bahagi ng puso;
2) pagpapabagal sa pagpapadaloy ng isang electrical impulse sa pamamagitan nito;
3) ischemic, dystrophic, metabolic at sclerotic na mga pagbabago sa hypertrophied cardiac na kalamnan.
Kaliwang atrial hypertrophy:
Ito ay mas karaniwan sa mga pasyente na may mga depekto sa puso ng mitral, lalo na ang mitral stenosis.
1) bifurcation at pagtaas sa amplitude ng mga ngipin P1, II, AVL, V5, V6 (P-mitrale);
2) isang pagtaas sa amplitude at tagal ng pangalawang negatibong (kaliwang atrial) na yugto ng P wave sa lead V1 (mas madalas na V2) o ang pagbuo ng isang negatibong P sa V1;
3) pagtaas sa kabuuang tagal ng P wave - higit sa 0.1 s;
4) negatibo o biphasic (+ –) P wave sa III ( hindi pantay na tanda).
Hypertrophy ng kanang atrial:
Ang compensatory hypertrophy ng kanang atrium ay kadalasang nabubuo sa mga sakit na sinamahan ng pagtaas ng presyon sa pulmonary artery, kadalasan sa talamak na cor pulmonale.
1) sa mga lead II, III, AVF, ang mga P wave ay mataas ang amplitude, na may matulis na tuktok (P-pulmonale);
2) sa mga lead V1, V2, ang P wave (o ang una, kanang atrial phase) ay positibo, na may matulis na tuktok;
3) ang tagal ng P wave ay hindi lalampas sa 0.10 s.
Kaliwang ventricular hypertrophy:
Nabubuo sa hypertension, aortic heart defects, mitral valve insufficiency at iba pang mga sakit na sinamahan ng matagal na overload ng kaliwang ventricle.
1) isang pagtaas sa amplitude ng R wave sa kaliwang chest lead (V5, V6) at ang amplitude ng S wave sa kanang chest leads (V1, V2); sa kasong ito, RV4 25 mm o RV5, 6 + SV1, 2 35 mm (sa ECG ng mga taong higit sa 40 taong gulang) at 45 mm (sa ECG ng mga kabataan);
2) pagpapalalim ng Q wave sa V5, V6, pagkawala o matalim na pagbaba sa amplitude ng mga S wave sa kaliwang mga lead ng dibdib;
3) pag-aalis ng electrical axis ng puso sa kaliwa. Sa kasong ito, R1 15 mm, RAVL 11 mm o R1 + SIII > 25 mm;
4) na may binibigkas na hypertrophy sa mga lead I at AVL, V5, V6, isang shift ng S-T segment sa ibaba ng isoline at ang pagbuo ng isang negatibo o biphasic (- +) T wave ay maaaring maobserbahan;
5) isang pagtaas sa tagal ng agwat ng panloob na paglihis ng QRS sa kaliwang precordial lead (V5, V6) ng higit sa 0.05 s.
Hypertrophy ng kanang ventricular:
Nabubuo na may mitral stenosis, talamak na cor pulmonale at iba pang mga sakit na humahantong sa matagal na labis na karga ng kanang ventricle.
1) Ang uri ng rSR1 ay nailalarawan sa pamamagitan ng pagkakaroon sa lead V1 ng isang split QRS complex ng uri ng rSR1 na may dalawang positibong ngipin r u R1, ang pangalawa ay may malaking amplitude. Ang mga pagbabagong ito ay sinusunod sa normal na lapad ng QRS complex;
2) Ang R-type na ECG ay nailalarawan sa pagkakaroon ng isang QRS complex ng uri ng Rs o gR sa lead V1 at kadalasang nakikita na may matinding hypertrophy ng kanang ventricle;
3) S-type ECG ay nailalarawan sa pamamagitan ng pagkakaroon sa lahat ng mga lead ng dibdib mula V1 hanggang V6 ng isang QRS complex ng uri rS o RS na may binibigkas na S wave.
1) pag-aalis ng electrical axis ng puso sa kanan (anggulo ng higit sa +100°);
2) isang pagtaas sa amplitude ng R wave sa kanang chest lead (V1, V2) at ang amplitude ng S wave sa kaliwang chest lead (V5, V6). Sa kasong ito, ang quantitative criteria ay maaaring: amplitude RV17 mm o RV1 + SV5, 6 > 110.5 mm;
3) ang hitsura ng isang QRS complex ng rSR o QR type sa mga lead V1;
4) displacement ng S-T segment at ang paglitaw ng mga negatibong T wave sa mga lead III, AVF, V1, V2;
5) isang pagtaas sa tagal ng pagitan ng panloob na paglihis sa kanang dibdib ng lead (V1) ng higit sa 0.03 s.
Anong estado ng myocardium ang makikita ng R wave sa mga resulta ng ECG?
Ang kalusugan ng buong katawan ay nakasalalay sa kalusugan ng cardiovascular system. Kailan sila bumangon? hindi kanais-nais na mga sintomas, karamihan sa mga tao ay humingi ng tulong medikal. Ang pagkakaroon ng natanggap na mga resulta ng isang electrocardiogram sa kanilang mga kamay, ilang mga tao ang nauunawaan kung ano ang nakataya. Ano ang sinasalamin ng p wave sa isang ECG? Alin nakababahala na mga sintomas nangangailangan ng medikal na pangangasiwa at maging ng paggamot?
Bakit isinasagawa ang isang electrocardiogram?
Pagkatapos ng pagsusuri ng isang cardiologist, ang pagsusuri ay nagsisimula sa electrocardiography. Ang pamamaraang ito ay napaka-kaalaman, sa kabila ng katotohanan na ito ay isinasagawa nang mabilis at hindi nangangailangan ng espesyal na pagsasanay o karagdagang mga gastos.
Itinatala ng cardiograph ang pagpasa ng mga de-koryenteng impulses sa pamamagitan ng puso, itinatala ang rate ng puso at maaaring makita ang pag-unlad ng mga malubhang pathologies. Ang mga alon sa ECG ay nagbibigay ng isang detalyadong ideya ng iba't ibang parte myocardium at ang kanilang trabaho.
Ang pamantayan para sa isang ECG ay ang iba't ibang mga alon ay naiiba sa iba't ibang mga lead. Kinakalkula ang mga ito sa pamamagitan ng pagtukoy sa halaga na nauugnay sa projection ng mga EMF vector sa lead axis. Ang ngipin ay maaaring positibo o negatibo. Kung ito ay matatagpuan sa itaas ng cardiography isoline, ito ay itinuturing na positibo, kung sa ibaba ito ay itinuturing na negatibo. Ang isang biphasic wave ay naitala kapag, sa sandali ng paggulo, ang alon ay pumasa mula sa isang yugto patungo sa isa pa.
Mahalaga! Ang isang electrocardiogram ng puso ay nagpapakita ng estado ng sistema ng pagpapadaloy, na binubuo ng mga bundle ng mga hibla kung saan dumadaan ang mga impulses. Sa pamamagitan ng pagmamasid sa ritmo ng mga contraction at mga katangian ng mga kaguluhan sa ritmo, makikita ng isa ang iba't ibang mga pathologies.
Ang sistema ng pagpapadaloy ng puso ay isang kumplikadong istraktura. Binubuo ito ng:
- sinoatrial node;
- atrioventricular;
- mga sanga ng bundle;
- Mga hibla ng Purkinje.
Ang sinus node, bilang isang pacemaker, ay pinagmumulan ng mga impulses. Ang mga ito ay nabuo sa isang rate ng isang beses bawat minuto. Sa iba't ibang mga karamdaman at arrhythmias, ang mga impulses ay maaaring malikha nang mas madalas o mas madalas kaysa sa karaniwan.
Minsan ang bradycardia (mabagal na tibok ng puso) ay nabubuo dahil sa katotohanan na ang ibang bahagi ng puso ay tumatagal sa pag-andar ng pacemaker. Ang mga pagpapakita ng arrhythmic ay maaari ding sanhi ng mga blockade sa iba't ibang mga zone. Dahil dito, naaabala ang awtomatikong kontrol ng puso.
Ano ang ipinapakita ng ECG?
Kung alam mo ang mga pamantayan para sa mga tagapagpahiwatig ng cardiogram, kung paano dapat matatagpuan ang mga ngipin sa isang malusog na tao, maaari mong masuri ang maraming mga pathologies. Isinasagawa ang pagsusuring ito sa isang setting ng ospital, sa isang outpatient na batayan at sa mga emergency na kritikal na kaso ng mga emergency na doktor upang makagawa ng paunang pagsusuri.
Ang mga pagbabagong makikita sa cardiogram ay maaaring magpakita ng mga sumusunod na kondisyon:
- ritmo at rate ng puso;
- Atake sa puso;
- blockade ng cardiac conduction system;
- pagkagambala sa metabolismo ng mga mahahalagang microelement;
- pagbara ng malalaking arterya.
Malinaw, ang pananaliksik gamit ang isang electrocardiogram ay maaaring maging napaka-kaalaman. Ngunit ano ang binubuo ng mga resulta ng data na nakuha?
Pansin! Bilang karagdagan sa mga alon, ang pattern ng ECG ay may mga segment at pagitan. Alam kung ano ang pamantayan para sa lahat ng mga elementong ito, maaari kang gumawa ng diagnosis.
Detalyadong interpretasyon ng electrocardiogram
Ang pamantayan para sa P wave ay matatagpuan sa itaas ng isoline. Ang atrial wave na ito ay maaaring negatibo lamang sa mga lead 3, aVL at 5. Sa mga lead 1 at 2, naaabot nito ang pinakamataas na amplitude nito. Ang kawalan ng P wave ay maaaring magpahiwatig ng mga seryosong kaguluhan sa pagpapadaloy ng mga impulses sa kanan at kaliwang atrium. Ang ngipin na ito ay sumasalamin sa estado ng partikular na bahagi ng puso.
Ang P wave ay unang na-decipher, dahil dito ang electrical impulse ay nabuo at ipinadala sa natitirang bahagi ng puso.
Ang paghahati ng P wave, kapag nabuo ang dalawang peak, ay nagpapahiwatig ng pagpapalaki ng kaliwang atrium. Kadalasan ang bifurcation ay bubuo sa mga pathology ng bicuspid valve. Ang double-humped P wave ay nagiging indikasyon para sa mga karagdagang pagsusuri sa puso.
Ang pagitan ng PQ ay nagpapakita kung paano ang impulse ay dumadaan sa ventricles sa pamamagitan ng atrioventricular node. Ang pamantayan para sa seksyong ito ay isang pahalang na linya, dahil walang mga pagkaantala dahil sa mahusay na kondaktibiti.
Ang Q wave ay karaniwang makitid, ang lapad nito ay hindi hihigit sa 0.04 s. sa lahat ng mga lead, at ang amplitude ay mas mababa sa isang-kapat ng R wave. Kung ang Q wave ay masyadong malalim, ito ay isa sa mga posibleng palatandaan ng isang atake sa puso, ngunit ang indicator mismo ay tinatasa lamang kasabay ng iba.
Ang R wave ay ventricular, kaya ito ang pinakamataas. Ang mga dingding ng organ sa zone na ito ay ang pinakasiksik. Bilang resulta, ang electric wave ay naglalakbay nang pinakamatagal. Minsan ito ay nauunahan ng isang maliit na negatibong Q wave.
Sa normal na paggana ng puso, ang pinakamataas na R wave ay naitala sa kaliwang precordial lead (V5 at 6). Gayunpaman, hindi ito dapat lumagpas sa 2.6 mV. Ang ngipin na masyadong mataas ay senyales ng left ventricular hypertrophy. Ang kundisyong ito ay nangangailangan ng malalim na mga diagnostic upang matukoy ang mga sanhi ng pagtaas (ischemic heart disease, arterial hypertension, mga depekto sa balbula ng puso, cardiomyopathies). Kung ang R wave ay bumababa nang husto mula V5 hanggang V6, ito ay maaaring isang senyales ng MI.
Pagkatapos ng pagbabawas na ito, magsisimula ang yugto ng pagbawi. Sa ECG ito ay inilalarawan bilang pagbuo ng isang negatibong S wave. Pagkatapos ng isang maliit na T wave ay dumating ang ST segment, na karaniwang dapat kinakatawan ng isang tuwid na linya. Ang linya ng Tckb ay nananatiling tuwid, walang mga baluktot na lugar dito, ang kondisyon ay itinuturing na normal at nagpapahiwatig na ang myocardium ay ganap na handa para sa susunod na RR cycle - mula sa contraction hanggang contraction.
Pagpapasiya ng axis ng puso
Ang isa pang hakbang sa pag-decipher ng electrocardiogram ay ang pagtukoy sa axis ng puso. Ang isang normal na pagtabingi ay itinuturing na nasa pagitan ng 30 at 69 degrees. Ang mas maliit na mga tagapagpahiwatig ay nagpapahiwatig ng isang paglihis sa kaliwa, at ang mas malalaking mga tagapagpahiwatig ay nagpapahiwatig ng isang paglihis sa kanan.
Mga posibleng pagkakamali sa pananaliksik
Posibleng makakuha ng hindi mapagkakatiwalaang data mula sa isang electrocardiogram kung ang mga sumusunod na salik ay nakakaimpluwensya sa cardiograph kapag nagre-record ng mga signal:
- alternating kasalukuyang dalas pagbabagu-bago;
- pag-aalis ng mga electrodes dahil sa kanilang maluwag na aplikasyon;
- panginginig ng kalamnan sa katawan ng pasyente.
Ang lahat ng mga puntong ito ay nakakaapekto sa pagkuha ng maaasahang data kapag nagsasagawa ng electrocardiography. Kung ang ECG ay nagpapakita na ang mga salik na ito ay naganap, ang pag-aaral ay paulit-ulit.
Kapag binibigyang-kahulugan ng isang may karanasang cardiologist ang isang cardiogram, maraming mahalagang impormasyon ang maaaring makuha. Upang hindi ma-trigger ang patolohiya, mahalagang kumunsulta sa isang doktor kapag nangyari ang mga unang masakit na sintomas. Sa ganitong paraan maililigtas mo ang iyong kalusugan at buhay!
Electrocardiogram para sa mga karamdaman sa pagpapadaloy
sa limb leads (higit sa 0.11 s);
paghahati o tulis-tulis na P wave (hindi permanenteng tanda)
panaka-nakang pagkawala ng kaliwang atrial (negatibong) yugto ng P wave sa lead V1
pagtaas sa tagal ng pagitan ng P-Q(R) nang higit sa 0.20 s, pangunahin dahil sa segment na P-Q(R);
pagpapanatili ng normal na tagal ng P waves (hindi hihigit sa 0.10 s); pagpapanatili ng normal na hugis at tagal ng mga QRS complex
isang pagtaas sa tagal ng pagitan ng P-Q(R) ng higit sa 0.20 s, pangunahin dahil sa tagal ng P wave (ang tagal nito ay lumampas sa 0.11 s, ang P wave ay nahati);
pagpapanatili ng normal na tagal ng segment ng P-Q(R) (hindi hihigit sa 0.10 s);
pagpapanatili ng normal na hugis at tagal ng mga QRS complex
pagtaas sa tagal ng pagitan ng P-Q(R) ng higit sa 0.20 s;
pagpapanatili ng normal na tagal ng P wave (hindi hihigit sa 0.11 s);
ang pagkakaroon ng binibigkas na pagpapapangit at pagpapalawak (higit sa 0.12 s) ng mga QRS complex tulad ng dalawang-bundle na bloke sa His system (tingnan sa ibaba)
isang unti-unti, mula sa isang complex patungo sa isa pa, pagtaas sa tagal ng pagitan ng P-Q(R), na naantala ng pagkawala ng ventricular QRST complex (habang pinapanatili ang atrial P wave sa ECG);
pagkatapos ng pagkawala ng QRST complex, muling pagrehistro ng isang normal o bahagyang pinalawig na pagitan ng P-Q(R), pagkatapos ay isang unti-unting pagtaas sa tagal ng agwat na ito na may pagkawala ng ventricular complex (panahon ng Samoilov-Wenckebach);
P at QRS ratio - 3:2, 4:3, atbp.
regular (uri 3:2, 4:3, 5:4, 6:5, atbp.) o random na pagkawala ng isa, bihirang biventricular at triventricular QRST complexes (habang pinapanatili ang atrial P wave sa lugar na ito);
ang pagkakaroon ng pare-pareho (normal o pinalawig) na pagitan ng P-Q(R); posibleng pagpapalawak at pagpapapangit ng ventricular QRS complex (non-constant sign)
Normal o pinahaba ang pagitan ng P-Q(R);
na may distal na anyo ng blockade, ang pagpapalawak at pagpapapangit ng ventricular QRS complex ay posible (hindi permanenteng tanda)
ang pagkakaroon ng pare-pareho (normal o pinalawig) na pagitan ng P-Q(R) sa mga complex na iyon kung saan hindi nakaharang ang P wave;
pagpapalawak at pagpapapangit ng ventricular QRS complex (di-permanenteng tanda);
laban sa background ng bradycardia, ang hitsura ng nakakasagabal (dulas) na mga kumplikado at ritmo (hindi pare-parehong tanda)
pagbaba sa bilang ng mga ventricular contraction (QRS complexes) nang hanggang isang minuto;
Ang mga ventricular QRS complex ay hindi nagbabago
pagbaba sa bilang ng mga ventricular contraction (mga QRS complex) sa loob ng isang minuto o mas kaunti;
ventricular QRS complexes ay lumawak at deformed
atrial flutter (F);
ventricular ritmo ng di-sinus na pinagmulan - ectopic (nodal o
Ang mga pagitan ng R-R ay pare-pareho (tamang ritmo);
Ang rate ng puso ay hindi lalampas sa min.
ang presensya sa kaliwang dibdib ay humahantong (V5, V1) at sa mga lead I, aVL ng isang lumawak, kadalasang tulis-tulis na S wave;
pagtaas sa tagal ng QRS complex ng higit sa 0.12 s;
ang presensya sa lead V1 (mas madalas sa lead III) ng depression ng RS-T segment na may convexity na nakaharap paitaas, at negatibo o biphasic (“-” at “+”) asymmetric T wave
bahagyang pagtaas sa tagal ng QRS complex sa 0.09-0.11 s
ang QRS complex sa lead I at aVL, type qR, at sa lead III, aVF at II - type rS;
kabuuang tagal ng ventricular QRS complexes 0.08-0.11 s
ang QRS complex sa mga lead I at aVL ay may uri ng rS, at sa mga lead III at aVF ay may uri na qR; kabuuang tagal ng ventricular QRS complexes 0.08-0.11 s
ang presensya sa V1, V2, III, aVF ng widened deformed S waves o QS complexes na may split o wide apex;
isang pagtaas sa kabuuang tagal ng QRS complex ng higit sa 0.12 s;
ang presensya sa mga lead na V5, V6, aVL ng isang hindi pagkakatugma na pag-aalis ng RS-T segment na may paggalang sa QRS at negatibo o biphasic (“-” at “+”) asymmetric T waves;
paglihis ng electrical axis ng puso sa kaliwa (madalas na sinusunod)
ang presensya sa mga lead III, aVF, V1, V2, ng pinalawak at pinalalim na mga QS o rS complex, minsan ay may paunang paghahati ng S wave (o QS complex);
pagtaas sa tagal ng QRS sa 0.10-0.11 s;
paglihis ng electrical axis ng puso sa kaliwa (di-permanenteng tanda)
matalim na paglihis ng electrical axis ng puso sa kaliwa (anggulo α mula 30 hanggang 90°)
paglihis ng electrical axis ng puso sa kanan (anggulo α ay katumbas ng o mas malaki sa +120°)
mga palatandaan ng kumpletong pagbara ng dalawang sangay ng His bundle (anumang uri ng two-bundle block - tingnan sa itaas)
Mga palatandaan ng ECG ng kumpletong two-fascicle blockade
ang hitsura ng isang karagdagang alon ng paggulo sa loob ng QRS complex - ang D-wave;
mahaba at bahagyang deformed QRS complex;
hindi pagkakatugma sa QRS complex displacement ng RS-T segment at pagbabago sa polarity ng T wave (hindi pare-parehong mga palatandaan)
ang kawalan ng karagdagang alon ng paggulo sa QRS complex - ang D-wave;
pagkakaroon ng hindi nagbabago (makitid) at hindi deformed na mga QRS complex
Krasnoyarsk medikal na portal Krasgmu.net
Upang tumpak na bigyang-kahulugan ang mga pagbabago kapag sinusuri ang isang ECG, dapat kang sumunod sa decoding scheme na ibinigay sa ibaba.
Pangkalahatang pamamaraan para sa pag-decode ng ECG: pag-decipher ng cardiogram sa mga bata at matatanda: pangkalahatang mga prinsipyo, pagbabasa ng mga resulta, isang halimbawa ng pag-decode.
Normal na electrocardiogram
Ang anumang ECG ay binubuo ng ilang mga alon, mga segment at mga pagitan, na sumasalamin sa kumplikadong proseso ng pagpapalaganap ng isang alon ng paggulo sa buong puso.
Ang hugis ng mga electrocardiographic complex at ang laki ng mga ngipin ay naiiba sa iba't ibang mga lead at tinutukoy ng laki at direksyon ng projection ng moment vectors ng cardiac EMF papunta sa axis ng isang partikular na lead. Kung ang projection ng torque vector ay nakadirekta patungo sa positibong elektrod ng isang naibigay na lead, ang isang paitaas na paglihis mula sa isoline ay naitala sa ECG - mga positibong alon. Kung ang projection ng vector ay nakadirekta patungo sa negatibong elektrod, ang isang paglihis pababa mula sa isoline ay naitala sa ECG - mga negatibong alon. Sa kaso kapag ang moment vector ay patayo sa lead axis, ang projection nito sa axis na ito ay zero at walang deviations mula sa isoline na naitala sa ECG. Kung sa panahon ng cycle ng paggulo ang vector ay nagbabago ng direksyon nito na may kaugnayan sa mga pole ng lead axis, kung gayon ang alon ay nagiging biphasic.
Mga segment at alon ng isang normal na ECG.
Prong R.
Ang P wave ay sumasalamin sa proseso ng depolarization ng kanan at kaliwang atria. Sa isang malusog na tao, sa mga lead I, II, aVF, V-V ang P wave ay palaging positibo, sa mga lead III at aVL, V maaari itong maging positibo, biphasic o (bihirang) negatibo, at sa lead aVR ang P wave ay palaging negatibo . Sa mga lead I at II, ang P wave ay may pinakamataas na amplitude. Ang tagal ng P wave ay hindi lalampas sa 0.1 s, at ang amplitude nito ay 1.5-2.5 mm.
P-Q(R) na pagitan.
Ang pagitan ng P-Q(R) ay sumasalamin sa tagal ng atrioventricular conduction, i.e. oras ng pagpapalaganap ng paggulo sa pamamagitan ng atria, AV node, Kanyang bundle at mga sanga nito. Ang tagal nito ay 0.12-0.20 s at sa isang malusog na tao ay pangunahing nakasalalay sa rate ng puso: mas mataas ang rate ng puso, mas maikli ang pagitan ng P-Q(R).
Ventricular QRST complex.
Ang ventricular QRST complex ay sumasalamin sa kumplikadong proseso ng pagpapalaganap (QRS complex) at pagkalipol (RS-T segment at T wave) ng paggulo sa buong ventricular myocardium.
Q wave.
Karaniwang maitatala ang Q wave sa lahat ng standard at pinahusay na unipolar limb lead at sa precordial lead na V-V. Ang amplitude ng normal na Q wave sa lahat ng lead, maliban sa aVR, ay hindi lalampas sa taas ng R wave, at ang tagal nito ay 0.03 s. Sa lead aVR sa isang malusog na tao, maaaring ma-record ang isang malalim at malawak na Q wave o kahit isang QS complex.
R wave
Karaniwan, ang R wave ay maaaring maitala sa lahat ng standard at pinahusay na limb lead. Sa lead aVR, ang R wave ay madalas na hindi maganda ang pagkakatukoy o wala sa kabuuan. Sa mga lead ng dibdib, ang amplitude ng R wave ay unti-unting tumataas mula V hanggang V, at pagkatapos ay bahagyang bumababa sa V at V. Minsan ang r wave ay maaaring wala. Prong
Sinasalamin ng R ang pagkalat ng paggulo kasama ang interventricular septum, at ang R wave - kasama ang mga kalamnan ng kaliwa at kanang ventricles. Ang pagitan ng panloob na paglihis sa lead V ay hindi lalampas sa 0.03 s, at sa lead V - 0.05 s.
S wave
Sa isang malusog na tao, ang amplitude ng S wave sa iba't ibang electrocardiographic lead ay nagbabago sa loob ng malawak na mga limitasyon, hindi hihigit sa 20 mm. Sa normal na posisyon ng puso sa dibdib sa limb lead, maliit ang S amplitude, maliban sa lead aVR. Sa mga lead sa dibdib, ang S wave ay unti-unting bumababa mula V, V hanggang V, at sa mga lead V, V ito ay may maliit na amplitude o wala sa kabuuan. Pagkakapantay-pantay ng R at S waves sa chest leads (“ zone ng paglipat") ay karaniwang naitala sa lead V o (hindi gaanong karaniwan) sa pagitan ng V at V o V at V.
Ang maximum na tagal ng ventricular complex ay hindi hihigit sa 0.10 s (karaniwan ay 0.07-0.09 s).
RS-T segment.
Ang segment ng RS-T sa isang malusog na tao sa limb lead ay matatagpuan sa isoline (0.5 mm). Karaniwan, sa mga lead ng dibdib na V-V ay maaaring may bahagyang pag-aalis ng segment ng RS-T pataas mula sa isoline (hindi hihigit sa 2 mm), at sa mga lead V - pababa (hindi hihigit sa 0.5 mm).
T wave
Karaniwan, ang T wave ay palaging positibo sa mga lead I, II, aVF, V-V, at T>T, at T>T. Sa mga lead III, aVL at V, ang T wave ay maaaring positibo, biphasic o negatibo. Sa lead aVR, ang T wave ay karaniwang palaging negatibo.
Q-T interval(QRST)
Ang pagitan ng Q-T ay tinatawag na electrical ventricular systole. Ang tagal nito ay pangunahing nakasalalay sa bilang ng mga contraction ng puso: mas mataas ang dalas ng ritmo, mas maikli ang tamang pagitan ng Q-T. Ang normal na tagal ng pagitan ng Q-T ay tinutukoy ng Bazett formula: Q-T=K, kung saan ang K ay isang coefficient na katumbas ng 0.37 para sa mga lalaki at 0.40 para sa mga babae; R-R – tagal ng isang cycle ng puso.
Pagsusuri ng electrocardiogram.
Ang pagsusuri ng anumang ECG ay dapat magsimula sa pagsuri sa kawastuhan ng pamamaraan ng pagpaparehistro nito. Una, kailangan mong bigyang-pansin ang pagkakaroon ng iba't ibang mga pagkagambala. Panghihimasok na nangyayari habang nagre-record ng ECG:
a - induction currents - network induction sa anyo ng mga regular na oscillations na may dalas na 50 Hz;
b - "swimming" (drift) ng isoline bilang isang resulta ng mahinang pakikipag-ugnay ng elektrod sa balat;
c - interference na dulot ng panginginig ng kalamnan (nakikita ang hindi regular na madalas na panginginig ng boses).
Nangyayari ang interference habang nagre-record ng ECG
Pangalawa, kinakailangang suriin ang amplitude ng control millivolt, na dapat tumutugma sa 10mm.
Pangatlo, ang bilis ng paggalaw ng papel sa panahon ng pag-record ng ECG ay dapat masuri. Kapag nagre-record ng ECG sa bilis na 50 mm, ang 1 mm sa paper tape ay tumutugma sa tagal ng panahon na 0.02 s, 5 mm - 0.1 s, 10 mm - 0.2 s, 50 mm - 1.0 s.
Pangkalahatang scheme (plano) para sa pag-decode ng ECG.
I. Pagsusuri ng rate ng puso at pagpapadaloy:
1) pagtatasa ng regularidad ng mga contraction ng puso;
2) pagbibilang ng bilang ng mga tibok ng puso;
3) pagpapasiya ng pinagmulan ng paggulo;
4) pagtatasa ng conductivity function.
II. Pagpapasiya ng mga pag-ikot ng puso sa paligid ng anteroposterior, longitudinal at transverse axes:
1) pagpapasiya ng posisyon ng electrical axis ng puso sa frontal plane;
2) pagtukoy sa pag-ikot ng puso sa paligid longhitud;
3) pagpapasiya ng pag-ikot ng puso sa paligid ng transverse axis.
III. Pagsusuri ng atrial P wave.
IV. Pagsusuri ng ventricular QRST complex:
1) pagsusuri ng QRS complex,
2) pagsusuri ng segment ng RS-T,
3) pagsusuri ng pagitan ng Q-T.
V. Electrocardiographic na ulat.
I.1) Nasusuri ang pagiging regular ng tibok ng puso sa pamamagitan ng paghahambing ng tagal ng mga pagitan ng R-R sa pagitan ng sunud-sunod na naitala na mga cycle ng puso. Ang pagitan ng R-R ay karaniwang sinusukat sa pagitan ng mga tuktok ng R waves. Ang regular, o tama, ritmo ng puso ay nasuri kung ang tagal ng sinusukat na R-R ay pareho at ang pagkalat ng mga nakuhang halaga ay hindi lalampas sa 10% ng average Ang tagal ng R-R. Sa ibang mga kaso, ang ritmo ay itinuturing na abnormal (irregular), na maaaring maobserbahan sa extrasystole, atrial fibrillation, sinus arrhythmia, atbp.
2) Gamit ang tamang ritmo, ang rate ng puso (HR) ay tinutukoy ng formula: HR=.
Kung abnormal ang ritmo ng ECG, sa isa sa mga lead (madalas sa standard lead II) ito ay naitala nang mas mahaba kaysa karaniwan, halimbawa, sa loob ng 3-4 na segundo. Pagkatapos ay binibilang ang bilang ng mga QRS complex na naitala sa loob ng 3 segundo at ang resulta ay i-multiply sa 20.
Sa isang malusog na tao, ang resting heart rate ay mula 60 hanggang 90 kada minuto. Ang pagtaas sa rate ng puso ay tinatawag na tachycardia, at ang pagbaba ay tinatawag na bradycardia.
Pagtatasa ng regularidad ng ritmo at rate ng puso:
a) tamang ritmo; b), c) hindi tamang ritmo
3) Upang matukoy ang pinagmulan ng paggulo (pacemaker), kinakailangan upang suriin ang kurso ng paggulo sa atria at itatag ang ratio ng mga R wave sa ventricular QRS complexes.
Ang ritmo ng sinus ay nailalarawan sa pamamagitan ng: ang presensya sa karaniwang lead II ng mga positibong H wave na nauuna sa bawat QRS complex; pare-pareho ang hugis ng lahat ng P wave sa parehong lead.
Sa kawalan ng mga palatandaang ito, ang iba't ibang mga variant ng non-sinus ritmo ay nasuri.
Ang ritmo ng atrial (mula sa mas mababang bahagi ng atria) ay nailalarawan sa pagkakaroon ng mga negatibong P, P wave at ang mga sumusunod na hindi nagbabagong QRS complex.
Ang ritmo mula sa AV junction ay nailalarawan sa pamamagitan ng: ang kawalan ng P wave sa ECG, pagsasama sa karaniwang hindi nagbabagong QRS complex, o ang pagkakaroon ng mga negatibong P wave na matatagpuan pagkatapos ng karaniwang hindi nagbabagong QRS complex.
Ang ritmo ng ventricular (idioventricular) ay nailalarawan sa pamamagitan ng: mabagal na ritmo ng ventricular (mas mababa sa 40 beats bawat minuto); ang pagkakaroon ng widened at deformed QRS complexes; kakulangan ng natural na koneksyon sa pagitan ng mga QRS complex at P wave.
4) Para sa isang magaspang na paunang pagtatasa ng pagpapaandar ng pagpapadaloy, kinakailangang sukatin ang tagal ng P wave, ang tagal ng pagitan ng P-Q(R) at ang kabuuang tagal ng ventricular QRS complex. Ang pagtaas sa tagal ng mga alon at mga agwat na ito ay nagpapahiwatig ng paghina ng pagpapadaloy sa kaukulang bahagi ng sistema ng pagpapadaloy ng puso.
II. Pagpapasiya ng posisyon ng electrical axis ng puso. Mayroong mga sumusunod na opsyon para sa posisyon ng electrical axis ng puso:
Ang anim na axis na sistema ni Bailey.
a) Pagpapasiya ng anggulo sa pamamagitan ng graphical na pamamaraan. Ang algebraic sum ng amplitudes ng QRS complex waves ay kinakalkula sa alinmang dalawang lead mula sa limbs (karaniwang ginagamit ang mga lead I at III), ang mga axes na kung saan ay matatagpuan sa frontal plane. Ang isang positibo o negatibong halaga ng isang algebraic sum sa isang arbitraryong napiling sukat ay naka-plot sa positibo o negatibong bahagi ng axis ng kaukulang lead sa anim na axis na Bailey coordinate system. Ang mga halagang ito ay kumakatawan sa mga projection ng nais na electrical axis ng puso sa mga axes I at III ng mga karaniwang lead. Mula sa mga dulo ng mga projection na ito, ang mga patayo sa mga axes ng mga lead ay naibalik. Ang intersection point ng mga perpendicular ay konektado sa gitna ng system. Ang linyang ito ay ang electrical axis ng puso.
b) Visual na pagpapasiya ng anggulo. Binibigyang-daan kang mabilis na tantyahin ang anggulo na may katumpakan na 10°. Ang pamamaraan ay batay sa dalawang prinsipyo:
1. Ang pinakamataas na positibong halaga ng algebraic na kabuuan ng mga ngipin ng QRS complex ay sinusunod sa lead na iyon, ang axis nito ay tinatayang tumutugma sa lokasyon ng electrical axis ng puso, at kahanay nito.
2. RS type complex, kung saan algebraic sum Ang mga ngipin ay katumbas ng zero (R=S o R=Q+S), ay naitala sa lead na ang axis ay patayo sa electrical axis ng puso.
Sa isang normal na posisyon ng electrical axis ng puso: RRR; sa mga lead III at aVL, ang R at S wave ay humigit-kumulang pantay sa isa't isa.
Sa isang pahalang na posisyon o paglihis ng electrical axis ng puso sa kaliwa: ang mga mataas na R wave ay naayos sa mga lead I at aVL, na may R>R>R; isang malalim na S wave ang naitala sa lead III.
Sa isang patayong posisyon o paglihis ng electrical axis ng puso sa kanan: ang mga mataas na R wave ay naitala sa mga lead III at aVF, at R R> R; Ang malalim na S wave ay naitala sa mga lead I at aV
III. Kasama sa pagsusuri ng P wave ang: 1) pagsukat ng amplitude ng P wave; 2) pagsukat ng tagal ng P wave; 3) pagpapasiya ng polarity ng P wave; 4) pagpapasiya ng hugis ng P wave.
IV.1) Ang pagsusuri sa QRS complex ay kinabibilangan ng: a) pagtatasa ng Q wave: amplitude at paghahambing sa R amplitude, tagal; b) pagtatasa ng R wave: amplitude, paghahambing nito sa amplitude ng Q o S sa parehong lead at sa R sa iba pang mga lead; tagal ng pagitan ng panloob na paglihis sa mga lead V at V; posibleng paghahati ng ngipin o ang hitsura ng karagdagang ngipin; c) pagtatasa ng S wave: amplitude, paghahambing nito sa R amplitude; posibleng paglawak, tulis-tulis o paghahati ng ngipin.
2) Kapag sinusuri ang segment ng RS-T, kinakailangang: hanapin ang punto ng koneksyon j; sukatin ang paglihis nito (+–) mula sa isoline; sukatin ang dami ng displacement ng RS-T segment, pataas man o pababa sa isoline sa isang puntong matatagpuan 0.05-0.08 s mula sa point j sa kanan; matukoy ang anyo ng posibleng pag-aalis ng segment ng RS-T: pahalang, pahilig pababa, pahilig pataas.
3) Kapag sinusuri ang T wave, dapat mong: matukoy ang polarity ng T, suriin ang hugis nito, sukatin ang amplitude.
4) Pagsusuri ng pagitan ng Q-T: pagsukat ng tagal.
V. Electrocardiographic na konklusyon:
1) pinagmumulan ng ritmo ng puso;
2) regularidad ng ritmo ng puso;
4) posisyon ng electrical axis ng puso;
5) ang pagkakaroon ng apat na electrocardiographic syndromes: a) mga kaguluhan sa ritmo ng puso; b) mga karamdaman sa pagpapadaloy; c) hypertrophy ng myocardium ng ventricles at atria o ang kanilang talamak na labis na karga; d) pinsala sa myocardial (ischemia, dystrophy, nekrosis, peklat).
Electrocardiogram para sa cardiac arrhythmias
1. Mga karamdaman ng automatism ng SA node (nomotopic arrhythmias)
1) Sinus tachycardia: pagtaas sa bilang ng mga tibok ng puso hanggang (180) bawat minuto (pagpapaikli ng mga pagitan ng R-R); pagpapanatili ng tamang sinus ritmo (tamang alternation ng P wave at ang QRST complex sa lahat ng cycle at isang positibong P wave).
2) Sinus bradycardia: pagbaba sa bilang ng mga tibok ng puso nang hanggang isang minuto (pagtaas sa tagal ng mga pagitan ng R-R); pagpapanatili ng tamang sinus ritmo.
3) Sinus arrhythmia: mga pagbabago sa tagal ng mga R-R na pagitan na lumalampas sa 0.15 s at nauugnay sa mga yugto ng paghinga; pagpapanatili ng lahat ng mga electrocardiographic na palatandaan ng sinus ritmo (alternating P wave at QRS-T complex).
4) Sinoatrial node weakness syndrome: patuloy na sinus bradycardia; panaka-nakang hitsura ng ectopic (non-sinus) ritmo; pagkakaroon ng SA blockade; bradycardia-tachycardia syndrome.
a) ECG ng isang malusog na tao; b) sinus bradycardia; c) sinus arrhythmia
2. Extrasystole.
1) Atrial extrasystole: napaaga na hindi pangkaraniwang hitsura ng P′ wave at ang sumusunod na QRST′ complex; pagpapapangit o pagbabago sa polarity ng P′ wave ng extrasystole; ang pagkakaroon ng hindi nagbabagong extrasystolic ventricular QRST′ complex, katulad ng hugis sa mga ordinaryong normal na complex; ang pagkakaroon ng hindi kumpletong compensatory pause pagkatapos ng atrial extrasystole.
Atrial extrasystole (II standard lead): a) mula sa itaas na mga seksyon atria; b) mula sa gitnang bahagi ng atria; c) mula sa mas mababang bahagi ng atria; d) naka-block na atrial extrasystole.
2) Extrasystoles mula sa atrioventricular junction: napaaga na pambihirang hitsura sa ECG ng isang hindi nabagong ventricular QRS′ complex, katulad ng hugis sa iba pang mga QRST complex na pinagmulan ng sinus; negatibong P′ wave sa mga lead II, III at aVF pagkatapos ng extrasystolic QRS′ complex o kawalan ng P′ wave (fusion ng P′ at QRS′); ang pagkakaroon ng hindi kumpletong compensatory pause.
3) Ventricular extrasystole: napaaga na hindi pangkaraniwang hitsura ng isang binagong ventricular QRS complex sa ECG; makabuluhang pagpapalawak at pagpapapangit ng extrasystolic QRS complex; ang lokasyon ng segment ng RS-T′ at ang T′ wave ng extrasystole ay hindi magkatugma sa direksyon ng pangunahing alon ng QRS′ complex; kawalan ng P wave bago ang ventricular extrasystole; ang presensya sa karamihan ng mga kaso ng isang kumpletong compensatory pause pagkatapos ng isang ventricular extrasystole.
a) kaliwang ventricular; b) kanang ventricular extrasystole
3. Paroxysmal tachycardia.
1) Atrial paroxysmal tachycardia: isang biglaang pagsisimula at bigla ring nagtatapos sa pag-atake ng tumaas na tibok ng puso nang hanggang isang minuto habang pinapanatili ang tamang ritmo; ang pagkakaroon ng isang nabawasan, deformed, biphasic o negatibong P wave bago ang bawat ventricular QRS complex; normal na hindi nagbabagong ventricular QRS complex; sa ilang mga kaso, mayroong isang pagkasira sa atrioventricular conduction na may pag-unlad ng first degree atrioventricular block na may panaka-nakang pagkawala ng mga indibidwal na QRS' complexes (hindi pare-parehong mga palatandaan).
2) Paroxysmal tachycardia mula sa atrioventricular junction: isang biglaang pagsisimula at bigla ring nagtatapos sa pag-atake ng tumaas na tibok ng puso nang hanggang isang minuto habang pinapanatili ang tamang ritmo; ang presensya sa mga lead II, III at aVF ng mga negatibong P' wave na matatagpuan sa likod ng mga QRS' complex o pagsasama sa kanila at hindi naitala sa ECG; normal na hindi nagbabagong ventricular QRS complex.
3) Ventricular paroxysmal tachycardia: isang biglaang pagsisimula at bigla ring nagtatapos sa pag-atake ng tumaas na tibok ng puso nang hanggang isang minuto habang pinapanatili ang tamang ritmo sa karamihan ng mga kaso; pagpapapangit at pagpapalawak ng QRS complex na higit sa 0.12 s na may hindi pagkakatugma na lokasyon ng RS-T segment at T wave; ang pagkakaroon ng atrioventricular dissociation, i.e. kumpletong paghihiwalay ng mabilis na ritmo ng ventricular at normal na ritmo ng atrial na may paminsan-minsang naitala na nag-iisang normal na hindi nagbabagong mga QRST complex na pinagmulan ng sinus.
4. Atrial flutter: ang presensya sa ECG ng madalas - hanggang sa isang minuto - regular, katulad na atrial F waves, pagkakaroon ng isang katangian sawtooth hugis (leads II, III, aVF, V, V); sa karamihan ng mga kaso, tama, regular na ventricular ritmo na may pantay na pagitan ng F-F; ang pagkakaroon ng mga normal na hindi nagbabagong ventricular complex, na ang bawat isa ay nauuna sa isang tiyak na bilang ng atrial F waves (2:1, 3:1, 4:1, atbp.).
5. Atrial fibrillation: kawalan ng P waves sa lahat ng lead; ang pagkakaroon ng mga random na alon sa buong ikot ng puso f, pagkakaroon ng iba't ibang hugis at amplitude; mga alon f mas mahusay na naitala sa mga lead V, V, II, III at aVF; irregular ventricular QRS complexes - irregular ventricular ritmo; ang pagkakaroon ng mga QRS complex, na sa karamihan ng mga kaso ay may normal, hindi nagbabago na hitsura.
a) magaspang-kulot na anyo; b) makinis na kulot na anyo.
6. Ventricular flutter: madalas (hanggang isang minuto), regular at magkapareho sa hugis at amplitude flutter waves, na parang sinusoidal curve.
7. Ventricular fibrillation: madalas (200 hanggang 500 bawat minuto), ngunit hindi regular na mga alon na naiiba sa bawat isa iba't ibang hugis at amplitude.
Electrocardiogram para sa conduction dysfunction.
1. Sinoatrial block: panaka-nakang pagkawala ng mga indibidwal na cycle ng puso; ang pagtaas sa pag-pause sa pagitan ng dalawang magkatabing P o R wave sa oras ng pagkawala ng mga cycle ng puso ay halos 2 beses (mas madalas 3 o 4 na beses) kumpara sa karaniwang mga pagitan ng P-P o R-R.
2. Intraatrial block: pagtaas sa tagal ng P wave ng higit sa 0.11 s; paghahati ng P wave.
3. Atrioventricular blockade.
1) I degree: pagtaas sa tagal ng pagitan ng P-Q(R) nang higit sa 0.20 s.
a) atrial form: pagpapalawak at paghahati ng P wave; Normal ang QRS.
b) nodal form: pagpapahaba ng segment na P-Q(R).
c) distal (tatlong-bundle) na anyo: binibigkas ang pagpapapangit ng QRS.
2) II degree: pagkawala ng mga indibidwal na ventricular QRST complex.
a) Mobitz type I: unti-unting pagpapahaba ng pagitan ng P-Q(R) na sinusundan ng pagkawala ng QRST. Pagkatapos ng pinahabang pag-pause, ang P-Q(R) ay muling normal o bahagyang pinahaba, pagkatapos nito ay mauulit ang buong cycle.
b) Mobitz type II: ang pagkawala ng QRST ay hindi sinamahan ng unti-unting pagpapahaba ng P-Q(R), na nananatiling pare-pareho.
c) Mobitz type III (incomplete AV block): alinman sa bawat segundo (2:1) o dalawa o higit pang ventricular complex sa isang row ay mawawala (block 3:1, 4:1, atbp.).
3) III degree: kumpletong paghihiwalay ng atrial at ventricular rhythms at pagbaba sa bilang ng mga ventricular contraction sa loob ng isang minuto o mas kaunti.
4. Block ng mga binti at sanga ng Kanyang bundle.
1) Block ng kanang binti (sanga) ng Kanyang bundle.
a) Kumpletong blockade: ang presensya sa kanang precordial leads V (mas madalas sa limb leads III at aVF) ng QRS complexes ng rSR′ o rSR′ type, na may hugis M na anyo, na may R′ > r; ang presensya sa kaliwang dibdib ay humahantong (V, V) at humahantong I, aVL ng isang lumawak, madalas na tulis-tulis na S wave; pagtaas sa tagal (lapad) ng QRS complex ng higit sa 0.12 s; ang presensya sa lead V (mas madalas sa III) ng depression ng RS-T segment na may convexity na nakaharap paitaas, at isang negatibo o biphasic (–+) asymmetric T wave.
b) Hindi kumpletong blockade: ang pagkakaroon ng isang QRS complex ng uri rSr′ o rSR′ sa lead V, at bahagyang lumawak na S wave sa lead I at V; tagal ng QRS complex ay 0.09-0.11 s.
2) Blockade ng kaliwang anterior branch ng His bundle: isang matalim na paglihis ng electrical axis ng puso sa kaliwa (anggulo α –30°); QRS sa mga lead I, aVL type qR, III, aVF, II type rS; ang kabuuang tagal ng QRS complex ay 0.08-0.11 s.
3) Block ng kaliwang posterior branch ng His bundle: matalim na paglihis ng electrical axis ng puso sa kanan (anggulo α120°); ang hugis ng QRS complex sa lead I at aVL ay type rS, at sa leads III, aVF - type qR; ang tagal ng QRS complex ay nasa loob ng 0.08-0.11 s.
4) Kaliwang bundle branch block: sa mga lead V, V, I, aVL mayroong widened deformed ventricular complexes ng type R na may split o wide apex; sa mga lead V, V, III, aVF may mga widened deformed ventricular complexes, pagkakaroon ng hitsura ng QS o rS na may split o malawak na tuktok ng S wave; isang pagtaas sa kabuuang tagal ng QRS complex ng higit sa 0.12 s; ang presensya sa mga lead V, V, I, aVL ng isang discordant displacement ng RS-T segment na may paggalang sa QRS at negatibo o biphasic (–+) asymmetric T waves; Ang paglihis ng electrical axis ng puso sa kaliwa ay madalas na sinusunod, ngunit hindi palaging.
5) Blockade ng tatlong sangay ng His bundle: atrioventricular block ng I, II o III degree; blockade ng dalawang sanga ng Kanyang bundle.
Electrocardiogram para sa atrial at ventricular hypertrophy.
1. Hypertrophy ng kaliwang atrium: bifurcation at pagtaas sa amplitude ng P waves (P-mitrale); isang pagtaas sa amplitude at tagal ng pangalawang negatibong (kaliwang atrial) na yugto ng P wave sa lead V (mas madalas V) o ang pagbuo ng negatibong P; negatibo o biphasic (+–) P wave (non-constant sign); pagtaas sa kabuuang tagal (lapad) ng P wave - higit sa 0.1 s.
2. Hypertrophy ng kanang atrium: sa mga lead II, III, aVF, ang mga P wave ay mataas ang amplitude, na may matulis na tuktok (P-pulmonale); sa mga lead V, ang P wave (o hindi bababa sa una - kanang atrial phase) ay positibo na may matulis na tuktok (P-pulmonale); sa mga lead I, aVL, V ang P wave ay mababa ang amplitude, at sa aVL maaari itong maging negatibo (hindi isang palaging tanda); ang tagal ng P wave ay hindi lalampas sa 0.10 s.
3. Kaliwang ventricular hypertrophy: pagtaas sa amplitude ng R at S waves. Sa kasong ito, R2
4. Right ventricular hypertrophy: pag-aalis ng electrical axis ng puso sa kanan (anggulo α higit sa 100°); isang pagtaas sa amplitude ng R wave sa V at ang S wave sa V; ang hitsura ng isang QRS complex ng uri rSR′ o QR sa lead V; mga palatandaan ng pag-ikot ng puso sa paligid ng longitudinal axis clockwise; pababang displacement ng RS-T segment at ang paglitaw ng mga negatibong T wave sa mga lead III, aVF, V; isang pagtaas sa tagal ng pagitan ng panloob na paglihis sa V ng higit sa 0.03 s.
Electrocardiogram para sa coronary heart disease.
1. Talamak na yugto Ang myocardial infarction ay nailalarawan sa pamamagitan ng mabilis, sa loob ng 1-2 araw, pagbuo ng isang pathological Q wave o QS complex, pag-aalis ng RS-T segment sa itaas ng isoline at ang unang positibo at pagkatapos ay negatibong T wave na pinagsama dito; pagkatapos ng ilang araw ang RS-T segment ay lumalapit sa isoline. Sa ika-2-3 linggo ng sakit, ang RS-T segment ay nagiging isoelectric, at ang negatibong coronary T wave ay lumalalim nang husto at nagiging simetriko at matulis.
2. Sa subacute stage ng myocardial infarction, ang isang pathological Q wave o QS complex (necrosis) at isang negatibong coronary T wave (ischemia) ay naitala, ang amplitude nito ay unti-unting bumababa simula sa ika-2 araw. Ang segment ng RS-T ay matatagpuan sa isoline.
3. Ang cicatricial stage ng myocardial infarction ay nailalarawan sa pamamagitan ng pagtitiyaga sa loob ng ilang taon, kadalasan sa buong buhay ng pasyente, ng isang pathological Q wave o QS complex at ang pagkakaroon ng mahinang negatibo o positibong T wave.
GUMAWA NG BAGONG MENSAHE.
Kung nakarehistro ka na dati, pagkatapos ay "mag-log in" (form sa pag-login sa kanang itaas na bahagi ng site). Kung ito ang iyong unang pagkakataon dito, mangyaring magparehistro.
Kung magparehistro ka, mas masusubaybayan mo ang mga tugon sa iyong mga mensahe at ipagpatuloy ang pag-uusap sa mga kawili-wiling paksa kasama ang ibang mga user at consultant. Bilang karagdagan, ang pagpaparehistro ay magpapahintulot sa iyo na magsagawa ng pribadong sulat sa mga consultant at iba pang mga gumagamit ng site.
Magrehistro Lumikha ng isang mensahe nang walang pagpaparehistro
Isulat ang iyong opinyon tungkol sa tanong, sagot at iba pang opinyon:
Ito ang pangalawang bahagi ng serye tungkol sa ECG (sikat - ECG ng puso). Upang maunawaan ang paksa ngayon kailangan mong basahin:
cardiac conduction system (kinakailangan), bahagi 1: teoretikal na batayan electrocardiography
Ang electrocardiogram ay sumasalamin mga prosesong elektrikal lamang sa myocardium: depolarization (excitation) at repolarization (restoration) ng myocardial cells.
ratio Mga pagitan ng ECG Sa mga yugto ng cycle ng puso(ventricular systole at diastole).
Karaniwan, ang depolarization ay humahantong sa pag-urong selula ng kalamnan, at ang repolarization ay humahantong sa pagpapahinga. Upang pasimplehin pa, sa halip na "depolarization-repolarization" minsan ay gagamit ako ng "contraction-relaxation", bagaman hindi ito ganap na tumpak: mayroong isang konsepto " electromechanical dissociation", kung saan ang depolarization at repolarization ng myocardium ay hindi humahantong sa nakikitang pag-urong at pagpapahinga nito. Sumulat ako ng kaunti pa tungkol sa hindi pangkaraniwang bagay na ito kanina.
Mga elemento ng isang normal na ECG
Bago magpatuloy sa pag-decipher ng ECG, kailangan mong maunawaan kung anong mga elemento ang binubuo nito.
Mga alon at pagitan sa ECG.
Nakaka-curious na sa ibang bansa ang P-Q interval ay karaniwang tinatawag P-R.
Ang anumang ECG ay binubuo ng ngipin, mga segment At mga pagitan.
NGIPIN- ito ay mga convexity at concavities sa electrocardiogram.
Ang mga sumusunod na alon ay nakikilala sa ECG:
(contraction ng atria), (lahat ng 3 waves ay nagpapakilala ng contraction ng ventricles), (relaxation ng ventricles), (non-constant wave, bihirang naitala).
MGA SEGMENT
Ang isang segment sa isang ECG ay tinatawag segment ng tuwid na linya(isolines) sa pagitan ng dalawang magkatabing ngipin. Ang pinakamahalagang segment ay P-Q at S-T. Halimbawa, ang P-Q segment ay nabuo dahil sa isang pagkaantala sa pagpapadaloy ng paggulo sa atrioventricular (AV-) node.
MGA INTERVAL
Ang pagitan ay binubuo ng ngipin (complex of teeth) at segment. Kaya, ang pagitan = ngipin + segment. Ang pinakamahalaga ay ang mga pagitan ng P-Q at Q-T.

Mga alon, mga segment at mga pagitan sa ECG.
Bigyang-pansin ang malaki at maliit na mga cell (higit pa tungkol sa mga ito sa ibaba).
Mga kumplikadong alon ng QRS
Dahil ang ventricular myocardium ay mas malaki kaysa sa atrial myocardium at hindi lamang mga dingding, kundi pati na rin isang napakalaking interventricular septum, ang pagkalat ng paggulo dito ay nailalarawan sa pamamagitan ng hitsura ng isang kumplikadong kumplikado. QRS sa ECG. Paano ito gagawin ng tama i-highlight ang mga ngipin sa loob nito?
Una sa lahat, sinusuri nila amplitude (mga sukat) ng mga indibidwal na ngipin QRS complex. Kung lumampas ang amplitude 5 mm, ang ngipin ay nagpapahiwatig Malaking titik Q, R o S; kung ang amplitude ay mas mababa sa 5 mm, kung gayon maliit na titik (maliit): q, r o s.
Ang R wave (r) ay tinatawag anumang positibo(pataas) wave na bahagi ng QRS complex. Kung mayroong ilang mga ngipin, ang kasunod na mga ngipin ay nagpapahiwatig mga stroke: R, R’, R”, atbp. Negatibong (pababa) wave ng QRS complex, matatagpuan bago ang R wave, ay tinutukoy bilang Q(q), at pagkatapos - tulad ng S(s). Kung walang positibong alon sa QRS complex, ang ventricular complex ay itinalaga bilang QS.

Mga variant ng QRS complex.
Karaniwan, ang ngipin ay sumasalamin sa depolarization ng interventricular septum, ang ngipin ay sumasalamin sa karamihan ng ventricular myocardium, at ang ngipin ay sumasalamin sa basal (i.e., malapit sa atria) na mga seksyon ng interventricular septum. Ang RV1, V2 wave ay sumasalamin sa paggulo ng interventricular septum, at RV4, V5, V6 - ang paggulo ng mga kalamnan ng kaliwa at kanang ventricles. Ang nekrosis ng mga lugar ng myocardium (halimbawa, sa panahon ng myocardial infarction) ay nagiging sanhi ng pagpapalawak at pagpapalalim ng Q wave, kaya't palaging binibigyang pansin ang alon na ito.
Pagsusuri ng ECG
Heneral ECG decoding diagram
Sinusuri ang kawastuhan ng pagpaparehistro ng ECG. Pagsusuri ng rate ng puso at conductivity: pagtatasa sa pagiging regular ng mga contraction ng puso, pagbibilang ng rate ng puso (HR), pagtukoy sa pinagmulan ng paggulo, pagtatasa ng conductivity. Pagpapasiya ng electrical axis ng puso. Pagsusuri ng atrial P wave at P - Q interval. Pagsusuri ng ventricular QRST complex: QRS complex analysis, RS - T segment analysis, T wave analysis, Q - T interval analysis. Electrocardiographic na ulat.

Normal na electrocardiogram.
1) Sinusuri ang tamang pagpaparehistro ng ECG
Sa simula ng bawat ECG tape ay dapat mayroong signal ng pagkakalibrate- tinatawag na reference millivolt. Upang gawin ito, sa simula ng pag-record, ang isang karaniwang boltahe ng 1 millivolt ay inilapat, na dapat magpakita ng isang paglihis ng 10 mm. Kung walang signal ng pagkakalibrate, ang pag-record ng ECG ay itinuturing na hindi tama. Karaniwan, sa hindi bababa sa isa sa mga standard o pinahusay na limb lead, dapat lumampas ang amplitude 5 mm, at sa dibdib ay humahantong - 8 mm. Kung ang amplitude ay mas mababa, ito ay tinatawag nabawasan ang boltahe ng ECG, na nangyayari sa ilan mga kondisyon ng pathological.
Sanggunian millivolt sa ECG (sa simula ng pag-record).
2) Pagsusuri ng rate ng puso at pagpapadaloy:
pagtatasa ng regular na rate ng puso
Nasusuri ang pagiging regular ng ritmo sa pamamagitan ng mga pagitan ng R-R. Kung ang mga ngipin ay nasa pantay na distansya sa isa't isa, ang ritmo ay tinatawag na regular, o tama. Ang pagkakaiba-iba sa tagal ng mga indibidwal na pagitan ng R-R ay pinapayagan nang hindi hihigit sa ± 10% mula sa kanilang average na tagal. Kung ang ritmo ay sinus, karaniwan itong regular.
pagbibilang ng tibok ng puso(tibok ng puso)
Ang ECG film ay may malalaking parisukat na naka-print dito, bawat isa ay naglalaman ng 25 maliliit na parisukat (5 patayo x 5 pahalang). Upang mabilis na makalkula ang rate ng puso na may tamang ritmo, bilangin ang bilang ng malalaking parisukat sa pagitan ng dalawang magkatabing ngipin R - R.
Sa bilis ng sinturon na 50 mm/s: HR = 600 (bilang ng malalaking parisukat).
Sa bilis ng sinturon na 25 mm/s: HR = 300 (bilang ng malalaking parisukat).
Sa ibabaw Agwat ng ECG Ang R-R ay humigit-kumulang 4.8 malalaking cell, na sa bilis na 25 mm/s ay nagbibigay 300 / 4.8 = 62.5 beats/min.
Sa bilis na 25 mm/s bawat isa maliit na cell katumbas ng 0.04 s, at sa bilis na 50 mm/s - 0.02 s. Ito ay ginagamit upang matukoy ang tagal ng mga ngipin at mga pagitan.
Kung ang ritmo ay hindi tama, ito ay karaniwang isinasaalang-alang maximum at minimum na rate ng puso ayon sa tagal ng pinakamaliit at pinakamalaking pagitan ng R-R, ayon sa pagkakabanggit.
pagpapasiya ng pinagmulan ng paggulo
Sa madaling salita, hinahanap nila kung saan pacemaker, na nagiging sanhi ng mga contraction ng atria at ventricles. Minsan ito ay isa sa mga pinakamahirap na yugto, dahil ang iba't ibang mga karamdaman ng excitability at pagpapadaloy ay maaaring lubos na nakakalito na pinagsama, na maaaring humantong sa hindi tamang diagnosis at hindi tamang paggamot. Upang matukoy nang tama ang pinagmulan ng paggulo sa isang ECG, kailangan mong magkaroon ng isang mahusay na kaalaman sa sistema ng pagpapadaloy ng puso.
Ritmo ng sinus(Ito normal na ritmo, at lahat ng iba pang ritmo ay pathological).
Ang pinagmulan ng kaguluhan ay nasa sinoatrial node. Mga palatandaan sa ECG:
sa karaniwang lead II, ang mga P wave ay palaging positibo at matatagpuan bago ang bawat QRS complex, ang mga P wave sa parehong lead ay may pare-parehong hugis.
P wave sa sinus ritmo.
ATRIAL na ritmo. Kung ang pinagmulan ng paggulo ay matatagpuan sa mas mababang bahagi ng atria, kung gayon ang alon ng paggulo ay kumakalat sa atria mula sa ibaba hanggang sa itaas (retrograde), samakatuwid:
sa lead II at III ang mga P wave ay negatibo, may mga P wave bago ang bawat QRS complex.
P wave sa panahon ng atrial ritmo.
Mga ritmo mula sa koneksyon ng AV. Kung ang pacemaker ay nasa atrioventricular ( atrioventricular node) node, pagkatapos ay ang ventricles ay nasasabik gaya ng dati (mula sa itaas hanggang sa ibaba), at ang atria - retrograde (i.e. mula sa ibaba hanggang sa itaas). Kasabay nito, sa ECG:
Ang mga P wave ay maaaring wala dahil ang mga ito ay nakapatong sa mga normal na QRS complex; ang mga P wave ay maaaring negatibo, na matatagpuan pagkatapos ng QRS complex.
Ritmo mula sa AV junction, superimposition ng P wave sa QRS complex.
Ritmo mula sa AV junction, ang P wave ay matatagpuan pagkatapos ng QRS complex.
Ang tibok ng puso na may ritmo mula sa AV junction ay mas mababa kaysa sa sinus ritmo at humigit-kumulang 40-60 beats bawat minuto.
Ventricular, o IDIOVENTRICULAR, ritmo(mula sa Latin ventriculus - ventricle). Sa kasong ito, ang pinagmulan ng ritmo ay ang ventricular conduction system. Ang paggulo ay kumakalat sa mga ventricles sa maling paraan at samakatuwid ay mas mabagal. Mga tampok ng idioventricular ritmo:
Ang mga QRS complex ay pinalapad at nababago (mukhang "nakakatakot"). Karaniwan, ang tagal ng QRS complex ay 0.06-0.10 s, samakatuwid, sa ritmong ito, ang QRS ay lumampas sa 0.12 s. Walang pattern sa pagitan ng QRS complexes at P waves dahil ang AV junction ay hindi naglalabas ng mga impulses mula sa ventricles, at ang atria ay maaaring maging excited mula sa sinus node, gaya ng normal. Ang rate ng puso ay mas mababa sa 40 beats bawat minuto.
Idioventricular na ritmo. Ang P wave ay hindi nauugnay sa QRS complex.
pagtatasa ng conductivity.
Upang maayos na isaalang-alang ang kondaktibiti, ang bilis ng pag-record ay isinasaalang-alang.
Upang masuri ang conductivity, sukatin:
tagal P wave(sinasalamin ang bilis ng paghahatid ng salpok sa pamamagitan ng atria), karaniwang hanggang sa 0.1 s. tagal pagitan P - Q(sinasalamin ang bilis ng pagpapadaloy ng salpok mula sa atria hanggang sa ventricular myocardium); interval P - Q = (wave P) + (segment P - Q). ayos lang 0.12-0.2 s. tagal QRS complex(sinasalamin ang pagkalat ng paggulo sa pamamagitan ng ventricles). ayos lang 0.06-0.1 s. panloob na agwat ng paglihis sa mga lead V1 at V6. Ito ang oras sa pagitan ng simula ng QRS complex at ng R wave. Normal sa V1 hanggang 0.03 s at sa V6 hanggang 0.05 s. Ito ay pangunahing ginagamit upang makilala ang mga bloke ng sangay ng bundle at upang matukoy ang pinagmulan ng paggulo sa ventricles sa kaso ng ventricular extrasystole (pambihirang pag-urong ng puso).
Pagsukat ng panloob na agwat ng paglihis.
3) Pagpapasiya ng electrical axis ng puso.
Sa unang bahagi ng serye ng ECG, ipinaliwanag kung ano ang electrical axis ng puso at kung paano ito tinutukoy sa frontal plane.
4) Pagsusuri ng atrial P wave.
Karaniwan, sa mga lead I, II, aVF, V2 - V6, ang P wave laging positibo. Sa mga lead III, aVL, V1, ang P wave ay maaaring maging positibo o biphasic (bahagi ng wave ay positibo, bahagi ay negatibo). Sa lead aVR, palaging negatibo ang P wave.
Karaniwan, ang tagal ng P wave ay hindi lalampas 0.1 s, at ang amplitude nito ay 1.5 - 2.5 mm.
Pathological deviations ng P wave:
Ang mga matataas na P wave ng normal na tagal sa mga lead II, III, aVF ay katangian ng kanang atrial hypertrophy, halimbawa, na may "pulmonary heart". Nahati sa 2 tuktok, pinalawak na P wave sa mga lead I, aVL, V5, V6 ay katangian ng kaliwang atrial hypertrophy, halimbawa, na may mga depekto sa mitral valve.

Pagbuo ng P wave (P-pulmonale) na may hypertrophy ng kanang atrium.

Pagbubuo ng P wave (P-mitrale) na may hypertrophy ng kaliwang atrium.
pagitan ng P-Q: ayos lang 0.12-0.20 s.
Ang isang pagtaas sa pagitan na ito ay nangyayari kapag ang pagpapadaloy ng mga impulses sa pamamagitan ng atrioventricular node ay may kapansanan ( atrioventricular block, AV block).
AV block Mayroong 3 degree:
I degree - ang P-Q interval ay nadagdagan, ngunit ang bawat P wave ay may sariling QRS complex ( walang pagkawala ng mga complex). II degree - mga QRS complex bahagyang nahuhulog, ibig sabihin. Hindi lahat ng P wave ay may sariling QRS complex. III degree - kumpletong pagbara sa pagpapadaloy sa AV node. Ang atria at ventricles ay nagkontrata sa kanilang sariling ritmo, nang nakapag-iisa sa bawat isa. Yung. nangyayari ang idioventricular ritmo.
5) Pagsusuri ng ventricular QRST:
Pagsusuri ng kumplikadong QRS.
Ang maximum na tagal ng ventricular complex ay 0.07-0.09 s(hanggang 0.10 s). Ang tagal ay tumataas sa anumang bundle branch block.
Karaniwan, ang Q wave ay maaaring i-record sa lahat ng standard at pinahusay na limb lead, pati na rin sa V4-V6. Ang amplitude ng Q wave ay karaniwang hindi lalampas 1/4 R taas ng alon, at ang tagal ay 0.03 s. Sa lead aVR, karaniwang may malalim at malawak na Q wave at kahit isang QS complex.
Ang R wave, tulad ng Q wave, ay maaaring i-record sa lahat ng standard at pinahusay na limb lead. Mula V1 hanggang V4, tumataas ang amplitude (habang maaaring wala ang rV1 wave), at pagkatapos ay bumababa sa V5 at V6.
Ang S wave ay maaaring magkaroon ng ibang amplitude, ngunit kadalasan ay hindi hihigit sa 20 mm. Bumababa ang S wave mula V1 hanggang V4, at maaaring wala pa sa V5-V6. Sa lead V3 (o sa pagitan ng V2 - V4) " zone ng paglipat"(pagkakapantay-pantay ng R at S waves).
RS - T segment analysis
Ang S-T segment (RS-T) ay isang segment mula sa dulo ng QRS complex hanggang sa simula ng T wave. Ang S-T segment ay lalo na maingat na sinusuri sa kaso ng coronary artery disease, dahil sinasalamin nito ang kakulangan ng oxygen (ischemia) sa myocardium.
Karaniwan, ang S-T segment ay matatagpuan sa limb lead sa isoline ( ± 0.5 mm). Sa mga lead na V1-V3, ang segment ng S-T ay maaaring lumipat pataas (hindi hihigit sa 2 mm), at sa mga lead na V4-V6 - pababa (hindi hihigit sa 0.5 mm).
Ang punto kung saan ang QRS complex ay lumipat sa S-T segment ay tinatawag na isang punto (mula sa salitang junction - koneksyon). Ang antas ng paglihis ng point j mula sa isoline ay ginagamit, halimbawa, upang masuri ang myocardial ischemia.
Pagsusuri ng T wave.
Ang T wave ay sumasalamin sa proseso ng repolarization ng ventricular myocardium. Sa karamihan ng mga lead kung saan ang mataas na R ay naitala, ang T wave ay positibo rin. Karaniwan, ang T wave ay palaging positibo sa I, II, aVF, V2-V6, kasama ang TI > TIII, at TV6 > TV1. Sa aVR ang T wave ay palaging negatibo.
Pagsusuri ng pagitan ng Q-T.
Ang pagitan ng Q-T ay tinatawag electrical ventricular systole, dahil sa oras na ito lahat ng bahagi ng ventricles ng puso ay nasasabik. Minsan pagkatapos ng T wave ay may maliit U wave, na nabuo dahil sa panandaliang pagtaas ng excitability ng ventricular myocardium pagkatapos ng kanilang repolarization.
6) Ulat ng electrocardiographic.
Dapat kasama ang:
Pinagmulan ng ritmo (sinus o hindi). Regularity ng ritmo (tama o hindi). Karaniwan ang sinus ritmo ay normal, bagaman posible ang respiratory arrhythmia. Bilis ng puso. Posisyon ng electrical axis ng puso. Ang pagkakaroon ng 4 na mga sindrom: kaguluhan sa ritmo, kaguluhan sa pagpapadaloy, hypertrophy at/o labis na karga ng ventricles at atria, pinsala sa myocardial (ischemia, dystrophy, nekrosis, scars)
Mga halimbawa ng konklusyon(hindi kumpleto, pero totoo):
Sinus ritmo na may tibok ng puso 65. Normal na posisyon ng electrical axis ng puso. Walang natukoy na patolohiya.
Sinus tachycardia na may rate ng puso 100. Single supraventricular extrasystole.
Sinus ritmo na may tibok ng puso na 70 beats/min. Hindi kumpletong pagbara sa tamang sangay ng bundle. Katamtamang mga pagbabago sa metabolic sa myocardium.
Mga halimbawa ng ECG para sa mga partikular na sakit ng cardiovascular system - sa susunod.
Panghihimasok sa ECG
Dahil sa mga madalas na tanong sa mga komento tungkol sa uri ng ECG, sasabihin ko sa iyo ang tungkol sa panghihimasok na maaaring lumitaw sa electrocardiogram:

Tatlong uri ng ECG interference(ipinaliwanag sa ibaba).
Ang interference sa isang ECG sa leksikon ng mga health worker ay tinatawag sinumbong:
a) agos ng alon: network pickup sa anyo ng mga regular na oscillations na may dalas na 50 Hz, naaayon sa dalas ng alternating electric current sa outlet.
b) " paglangoy"(drift) ng isoline dahil sa mahinang pagdikit ng elektrod sa balat;
c) panghihimasok na dulot ng panginginig ng kalamnan(nakikita ang hindi regular na madalas na pag-vibrate).
Ginamit para sa mga praktikal na layunin noong 70s ng ika-19 na siglo ng Englishman na si A. Waller, ang device na nagre-record ng electrical activity ng puso ay patuloy na tapat na nagsisilbi sa sangkatauhan hanggang sa araw na ito. Siyempre, sa loob ng halos 150 taon ay dumaan ito sa maraming pagbabago at pagpapabuti, ngunit ang prinsipyo ng operasyon nito, batay sa pagtatala ng mga electrical impulses na nagpapalaganap sa kalamnan ng puso, ay nanatiling pareho.
Ngayon halos bawat pangkat ng ambulansya ay nilagyan ng portable, magaan at mobile electrocardiograph, na nagbibigay-daan sa iyo upang mabilis na kumuha ng ECG, hindi mag-aksaya ng mahalagang minuto, mag-diagnose ng talamak na patolohiya ng puso at mabilis na dalhin ang pasyente sa ospital. Para sa large-focal myocardial infarction, pulmonary embolism at iba pang mga sakit na nangangailangan ng mga pang-emerhensiyang hakbang, bilang ng mga minuto, kaya ang isang agarang kinuhang electrocardiogram ay nakakatipid ng higit sa isang buhay araw-araw.
Ang pag-decipher ng isang ECG para sa isang doktor ng cardiology team ay isang pangkaraniwang bagay, at kung ito ay nagpapahiwatig ng pagkakaroon ng talamak na cardiovascular pathology, pagkatapos ay agad na i-on ng koponan ang sirena at pumunta sa ospital, kung saan, sa pamamagitan ng pag-bypass sa emergency room, ihahatid nila ang pasyente. sa intensive care unit para sa emergency na pangangalaga. Ang diagnosis ay ginawa na gamit ang isang ECG at walang oras na nawala.
Nais malaman ng mga pasyente...
Oo, gustong malaman ng mga pasyente kung ano ang ibig sabihin ng kakaibang ngipin sa tape na iniwan ng recorder, kaya bago pumunta sa doktor, nais ng mga pasyente na i-decipher ang ECG mismo. Gayunpaman, ang lahat ay hindi gaanong simple at upang maunawaan ang "sopistikadong" rekord, kailangan mong malaman kung ano ang "motor" ng tao.
Ang puso ng mga mammal, na kinabibilangan ng mga tao, ay binubuo ng 4 na silid: dalawang atria, na pinagkalooban ng mga pantulong na pag-andar at pagkakaroon ng medyo manipis na mga pader, at dalawang ventricles, na nagdadala ng pangunahing karga. Magkaiba rin ang kaliwa at kanang bahagi ng puso. Ang pagbibigay ng dugo sa pulmonary circle ay hindi gaanong mahirap para sa kanang ventricle kaysa sa pagpasok ng dugo malaking bilog sirkulasyon ng dugo sa kaliwa. Samakatuwid, ang kaliwang ventricle ay mas binuo, ngunit mas naghihirap din. Gayunpaman, anuman ang pagkakaiba, ang parehong bahagi ng puso ay dapat gumana nang pantay-pantay at maayos.

Ang puso ay heterogenous sa istraktura at aktibidad ng elektrikal nito, dahil ang mga elemento ng contractile (myocardium) at mga non-contractile na elemento (nerves, vessels, valves, fatty tissue) ay naiiba sa bawat isa sa iba't ibang antas ng electrical response.
Kadalasan, ang mga pasyente, lalo na ang mga matatanda, ay nag-aalala tungkol sa kung may mga palatandaan ng myocardial infarction sa ECG, na medyo naiintindihan. Gayunpaman, upang gawin ito kailangan mong matuto nang higit pa tungkol sa puso at cardiogram. At susubukan naming ibigay ang pagkakataong ito sa pamamagitan ng pakikipag-usap tungkol sa mga alon, pagitan at mga lead at, siyempre, tungkol sa ilang karaniwang sakit sa puso.
Mga Kakayahang Puso
Una naming natutunan ang tungkol sa mga partikular na pag-andar ng puso mula sa mga aklat-aralin sa paaralan, kaya naisip namin na ang puso ay mayroong:
Awtomatikong, sanhi ng kusang pagbuo ng mga impulses, na nagiging sanhi ng paggulo nito; Excitability o ang kakayahan ng puso na mag-activate sa ilalim ng impluwensya ng mga kapana-panabik na impulses; Konduktibidad o ang "kakayahang" ng puso upang matiyak ang pagpapadaloy ng mga impulses mula sa lugar ng kanilang pinagmulan hanggang sa mga istrukturang contractile; Pagkakontrata, iyon ay, ang kakayahan ng kalamnan ng puso na magkontrata at makapagpahinga sa ilalim ng kontrol ng mga impulses; Tonicity, kung saan ang puso ay hindi nawawala ang hugis nito sa diastole at tinitiyak ang tuluy-tuloy na aktibidad ng paikot.
Sa pangkalahatan, ang kalamnan ng puso sa isang kalmado na estado (static na polariseysyon) ay neutral sa kuryente, at biocurrents(mga prosesong elektrikal) ay nabuo dito sa ilalim ng impluwensya ng mga kapana-panabik na impulses.
Maaaring maitala ang mga biocurrent sa puso
Ang mga prosesong elektrikal sa puso ay sanhi ng paggalaw ng mga sodium ions (Na+), na sa una ay matatagpuan sa labas ng myocardial cell, papunta dito at ang paggalaw ng mga potassium ions (K+), na dumadaloy mula sa loob ng cell patungo sa labas. Ang paggalaw na ito ay lumilikha ng mga kondisyon para sa mga pagbabago sa mga potensyal na transmembrane sa buong ikot ng puso at paulit-ulit depolarizations(excitation, pagkatapos ay contraction) at repolarizations(paglipat sa orihinal na estado). Ang lahat ng myocardial cells ay may electrical activity, ngunit ang mabagal na spontaneous depolarization ay katangian lamang ng mga cell ng conduction system, kaya naman sila ay may kakayahang automatism.
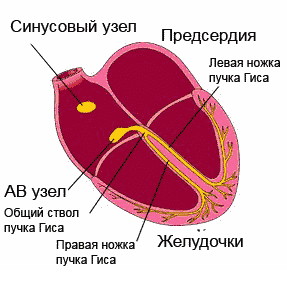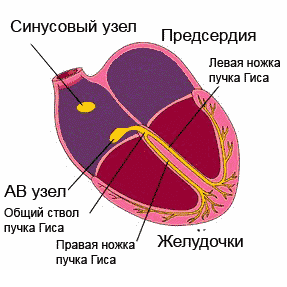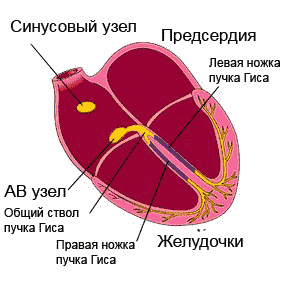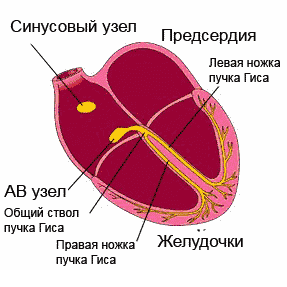 Kumakalat ang kaguluhan sistema ng pagsasagawa, sunud-sunod na sumasaklaw sa mga bahagi ng puso. Simula sa sinoatrial (sinus) node (ang pader ng kanang atrium), na may pinakamataas na automaticity, ang salpok ay dumadaan sa mga kalamnan ng atrial, ang atrioventricular node, ang bundle ng Kanyang kasama ang mga binti nito at nakadirekta sa ventricles, nagpapasigla sa mga bahagi. ng sistema ng pagpapadaloy kahit na bago ang pagpapakita ng sarili nitong automaticity .
Kumakalat ang kaguluhan sistema ng pagsasagawa, sunud-sunod na sumasaklaw sa mga bahagi ng puso. Simula sa sinoatrial (sinus) node (ang pader ng kanang atrium), na may pinakamataas na automaticity, ang salpok ay dumadaan sa mga kalamnan ng atrial, ang atrioventricular node, ang bundle ng Kanyang kasama ang mga binti nito at nakadirekta sa ventricles, nagpapasigla sa mga bahagi. ng sistema ng pagpapadaloy kahit na bago ang pagpapakita ng sarili nitong automaticity .
Ang paggulo na nangyayari sa panlabas na ibabaw ng myocardium ay umalis sa bahaging ito na electronegative na may kaugnayan sa mga lugar na hindi apektado ng paggulo. Gayunpaman, dahil sa ang katunayan na ang mga tisyu ng katawan ay may electrical conductivity, ang mga biocurrent ay inaasahang papunta sa ibabaw ng katawan at maaaring maitala at maitala sa isang gumagalaw na tape sa anyo ng isang curve - isang electrocardiogram. Ang ECG ay binubuo ng mga alon na paulit-ulit pagkatapos ng bawat tibok ng puso, at sa pamamagitan ng mga ito ay nagpapakita ng mga karamdaman na umiiral sa puso ng tao.
Paano kinuha ang isang ECG?
Malamang na maraming tao ang makakasagot sa tanong na ito. Ang paggawa ng ECG, kung kinakailangan, ay hindi rin magiging mahirap - mayroong isang electrocardiograph sa bawat klinika. ECG technique? Sa unang tingin pa lang ay pamilyar na ito sa lahat, ngunit samantala, tanging mga manggagawang medikal na sumailalim sa espesyal na pagsasanay sa pagkuha ng electrocardiogram ang nakakaalam nito. Ngunit halos hindi na natin kailangang magsaliksik, dahil walang sinuman ang magpapahintulot sa atin na gawin ang gayong gawain nang walang paghahanda pa rin.

Kailangang malaman ng mga pasyente kung paano maghanda nang maayos: iyon ay, ipinapayong huwag kumain nang labis, huwag manigarilyo, huwag gumamit. mga inuming may alkohol at mga gamot, huwag makisali sa mabigat na pisikal na paggawa at huwag uminom ng kape bago ang pamamaraan, kung hindi, maaari mong linlangin ang ECG. Ang tachycardia ay tiyak na masisiguro, kung hindi ibang bagay.
Kaya, ang isang ganap na kalmado na pasyente ay naghuhubad sa baywang, pinalaya ang kanyang mga binti at nakahiga sa sopa, at ang nars ay magpapadulas ng mga kinakailangang lugar (lead) na may isang espesyal na solusyon, mag-apply ng mga electrodes mula sa kung saan ang mga wire ng iba't ibang kulay ay pupunta sa aparato, at kumuha ng cardiogram.
Ide-decipher ito ng doktor sa ibang pagkakataon, ngunit kung interesado ka, maaari mong subukang alamin ang iyong mga ngipin at mga agwat sa iyong sarili.
Ngipin, lead, pagitan
Ang seksyon na ito ay maaaring hindi interesado sa lahat, kung saan maaari mong laktawan ito, ngunit para sa mga sinusubukang maunawaan ang kanilang ECG sa kanilang sarili, maaaring ito ay kapaki-pakinabang.
Ang mga alon sa ECG ay itinalaga gamit ang mga Latin na titik: P, Q, R, S, T, U, kung saan ang bawat isa sa kanila ay sumasalamin sa estado ng iba't ibang bahagi ng puso:
P - depolarization ng atrial; Kumplikado Mga alon ng QRS- ventricular depolarization; T - ventricular repolarization; Ang mahinang U wave ay maaaring magpahiwatig ng repolarization ng distal na bahagi ng ventricular conduction system.

Upang mag-record ng ECG, 12 lead ang karaniwang ginagamit:
3 pamantayan – I, II, III; 3 reinforced unipolar limb leads (ayon kay Goldberger); 6 reinforced unipolar chest (ayon kay Wilson).
Sa ilang mga kaso (arrhythmias, abnormal na lokasyon ng puso), may pangangailangan na gumamit ng karagdagang unipolar chest at bipolar lead ayon sa Neb (D, A, I).

Kapag binibigyang kahulugan ang mga resulta ng ECG, sinusukat ang tagal ng mga pagitan sa pagitan ng mga bahagi nito. Ang pagkalkula na ito ay kinakailangan upang masuri ang dalas ng ritmo, kung saan ang hugis at sukat ng mga ngipin sa iba't ibang mga lead ay magiging isang tagapagpahiwatig ng likas na katangian ng ritmo, ang mga electrical phenomena na nagaganap sa puso at (sa ilang mga lawak) ang electrical activity ng indibidwal. mga seksyon ng myocardium, iyon ay, ang electrocardiogram ay nagpapakita kung paano gumagana ang ating puso sa oras na iyon. o ibang panahon.
Video: aralin sa ECG waves, segment at interval
Pagsusuri ng ECG
Ang isang mas mahigpit na interpretasyon ng ECG ay ginawa sa pamamagitan ng pag-aaral at pagkalkula ng lugar ng mga ngipin kapag gumagamit ng mga espesyal na lead (teorya ng vector), gayunpaman, sa pagsasagawa, pangunahing ginagawa nila ang naturang tagapagpahiwatig bilang direksyon ng electrical axis, na siyang kabuuang QRS vector. Malinaw na ang dibdib ng bawat isa ay nakabalangkas sa iba't ibang paraan at ang puso ay walang ganoong mahigpit na pag-aayos, ang ratio ng timbang ng mga ventricles at ang kondaktibiti sa loob nito ay iba rin para sa lahat, samakatuwid, kapag nag-decipher, ang pahalang o patayong direksyon ng vector na ito. ay ipinahiwatig.
Isinasagawa ng mga doktor ang pagsusuri sa ECG sa sunud-sunod na pagkakasunud-sunod, na tinutukoy ang pamantayan at mga paglabag:
Suriin tibok ng puso at sinusukat ang rate ng puso (na may normal na ECG - sinus ritmo, rate ng puso - mula 60 hanggang 80 beats bawat minuto); Ang mga agwat (QT, pamantayan - 390-450 ms) ay kinakalkula, na nagpapakilala sa tagal ng yugto ng pag-urong (systole) gamit ang isang espesyal na formula (madalas kong ginagamit ang formula ni Bazett). Kung ang agwat na ito ay humahaba, kung gayon ang doktor ay may karapatang maghinala ng ischemic heart disease, atherosclerosis, myocarditis, rayuma. Ang hypercalcemia, sa kabaligtaran, ay humahantong sa isang pagpapaikli ng pagitan ng QT. Ang kondaktibiti ng mga pulso na makikita sa pamamagitan ng mga pagitan ay kinakalkula gamit ang isang computer program, na makabuluhang pinatataas ang pagiging maaasahan ng mga resulta; Ang posisyon ng EOS ay nagsisimulang kalkulahin mula sa isoline sa kahabaan ng taas ng mga ngipin (karaniwang R ay palaging mas mataas kaysa sa S) at kung ang S ay lumampas sa R at ang axis ay lumihis sa kanan, pagkatapos ay iniisip nila ang tungkol sa mga kaguluhan sa aktibidad ng kanang ventricle, kung sa kabaligtaran - sa kaliwa, at ang taas ng S ay mas malaki kaysa sa R sa II at III na mga lead - ang kaliwang ventricular hypertrophy ay pinaghihinalaang; Ang QRS complex ay pinag-aralan, na nabuo sa panahon ng pagpapadaloy ng mga de-koryenteng impulses sa ventricular na kalamnan at tinutukoy ang aktibidad ng huli (ang pamantayan ay ang kawalan ng isang pathological Q wave, ang lapad ng complex ay hindi hihigit sa 120 ms) . Kung nagbabago ang agwat na ito, pinag-uusapan natin ang mga blockade (buo o bahagyang) ng mga sanga ng bundle o mga kaguluhan sa pagpapadaloy. Bukod dito, ang hindi kumpletong blockade ng right bundle branch ay isang electrocardiographic criterion ng right ventricular hypertrophy, at ang hindi kumpletong blockade ng left bundle branch ay maaaring magpahiwatig ng left ventricular hypertrophy; Inilalarawan nila ang mga segment ng ST, na sumasalamin sa panahon ng pagpapanumbalik ng paunang estado ng kalamnan ng puso pagkatapos ng kumpletong depolarization nito (karaniwang matatagpuan sa isoline) at ang T wave, na nagpapakilala sa proseso ng repolarization ng parehong ventricles, na nakadirekta paitaas. , asymmetrical, ang amplitude nito ay mas mababa kaysa sa wave sa tagal at mas mahaba kaysa sa QRS complex.
Ang gawaing pag-decode ay isinasagawa lamang ng isang doktor, gayunpaman, ang ilang mga paramedic ng ambulansya ay perpektong kinikilala ang mga karaniwang pathologies, na napakahalaga sa mga emerhensiyang kaso. Ngunit una, kailangan mo pa ring malaman ang pamantayan ng ECG.

normal na ECG
Ito ang hitsura ng cardiogram ng isang malusog na tao, na ang puso ay gumagana nang ritmo at tama, ngunit hindi alam ng lahat kung ano ang ibig sabihin ng rekord na ito, na maaaring magbago sa ilalim ng iba't ibang mga kondisyon ng physiological, tulad ng pagbubuntis. Sa mga buntis na kababaihan, ang puso ay tumatagal ng ibang posisyon sa dibdib, kaya ang electrical axis ay nagbabago. Bilang karagdagan, depende sa tagal, idinagdag ang pagkarga sa puso. Ang isang ECG sa panahon ng pagbubuntis ay magpapakita ng mga pagbabagong ito.
Ang mga tagapagpahiwatig ng electrocardiogram sa mga bata ay mahusay din; sila ay "lalago" kasama ang sanggol, at samakatuwid ay magbabago ayon sa edad; pagkatapos lamang ng 12 taon ang electrocardiogram ng bata ay nagsisimulang lumapit ECG ng isang may sapat na gulang tao.
Ang pinaka-nakakabigo na diagnosis: atake sa puso

mga pribadong anyo ng atake sa puso sa ECG
Ang pinaka-seryosong diagnosis sa ECG, siyempre, ay myocardial infarction, sa pagkilala kung saan ang cardiogram ay gumaganap ng pangunahing papel, dahil ito (ang una!) Na nakakahanap ng mga lugar ng nekrosis, tinutukoy ang lokasyon at lalim ng sugat. , at maaaring makilala ang isang talamak na infarction mula sa aneurysms at mga peklat ng nakaraan.
Ang mga klasikong palatandaan ng myocardial infarction sa ECG ay ang pagpaparehistro ng isang malalim na Q wave (OS), elevation ng segmentST, na nagpapa-deform sa R, nagpapakinis nito, at ang kasunod na paglitaw ng negatibong pointed isosceles na ngipin T. Ang elevation ng ST segment na ito ay biswal na kahawig ng likod ng pusa (“pusa”). Gayunpaman, ang isang pagkakaiba ay ginawa sa pagitan ng myocardial infarction na may at walang Q wave.

Video: mga palatandaan ng atake sa puso sa isang ECG
Kapag may mali sa puso mo
Kadalasan sa mga konklusyon ng ECG maaari mong mahanap ang expression: "Left ventricular hypertrophy." Bilang isang patakaran, ang naturang cardiogram ay nakuha ng mga tao na ang mga puso ay may karagdagang pagkarga sa loob ng mahabang panahon, halimbawa, dahil sa labis na katabaan. Malinaw na ang kaliwang ventricle ay nahihirapan sa mga ganitong sitwasyon. Pagkatapos ang electrical axis ay lumihis sa kaliwa, at ang S ay nagiging mas malaki kaysa sa R.

hypertrophy ng kaliwa (kaliwa) at kanan (kanan) ventricles ng puso sa ECG
Video: cardiac hypertrophy sa ECG
Ang sinus arrhythmia ay isang kawili-wiling kababalaghan at hindi ka dapat matakot dito, dahil ito ay naroroon sa mga malulusog na tao at hindi nagbibigay ng anumang sintomas o kahihinatnan, sa halip ito ay nagsisilbing pahinga sa puso, samakatuwid ito ay itinuturing na isang cardiogram ng isang malusog na tao.

Video: arrhythmias sa ECG
Ang paglabag sa intraventricular impulse conduction ay nagpapakita ng sarili sa atrioventricular blockades at bundle branch blocks. Kanan bundle branch block - mataas at malawak na R wave sa tamang precordial lead, na may kaliwang leg block- maliit na R at malawak na malalim na S wave sa kanang chest lead, sa kaliwang chest lead - R ay pinalawak at tulis-tulis. Ang parehong mga binti ay nailalarawan sa pamamagitan ng pagpapalawak ng ventricular complex at pagpapapangit nito.

Mga bloke ng atrioventricular, na nagiging sanhi ng pagkagambala ng intraventricular conduction, ay ipinahayag sa tatlong degree, na tinutukoy ng kung paano naabot ng conduction ang ventricles: dahan-dahan, kung minsan o hindi sa lahat.

Ngunit ang lahat ng ito, maaaring sabihin ng isa, ay "mga bulaklak", dahil wala man lang mga sintomas, o wala silang ganoong kakila-kilabot na pagpapakita, halimbawa, ang igsi ng paghinga, pagkahilo at pagkapagod ay maaaring mangyari sa atrioventricular block, at kahit na pagkatapos. hanggang sa 3rd degree lamang, at ang 1 nito ay isang degree sa pangkalahatan ay napakakaraniwan para sa mga kabataan at sinanay na tao.
Video: ECG blockade
Video: bundle branch block sa ECG
Paraan ng Holter
 HM ECG - anong uri ng pagdadaglat ito kaya hindi maintindihan? Ito ang pangalan para sa pangmatagalan at tuluy-tuloy na pag-record ng isang electrocardiogram gamit ang isang portable na portable tape recorder, na nagtatala ng ECG sa magnetic tape (Holter method). Ang ganitong electrocardiography ay ginagamit upang makita at mairehistro ang iba't ibang mga karamdaman na nangyayari sa pana-panahon, kaya ang isang regular na ECG ay hindi palaging nakikilala ang mga ito. Bilang karagdagan, ang mga paglihis ay maaaring mangyari sa ilang mga oras o sa ilalim ng ilang mga kundisyon, kaya upang maihambing ang mga parameter na ito sa pag-record ng ECG, ang pasyente ay nagsasagawa ng napaka detalyadong talaarawan. Sa loob nito, inilalarawan niya ang kanyang mga damdamin, naitala ang oras ng pahinga, pagtulog, pagkagising, anumang aktibong aktibidad, itinala ang mga sintomas at pagpapakita ng sakit. Ang tagal ng naturang pagsubaybay ay depende sa layunin kung saan ang pag-aaral ay inireseta, gayunpaman, dahil ang pinakakaraniwan ay ang pagtatala ng ECG sa araw, ito ay tinatawag na araw-araw na allowance, bagama't pinapayagan ng modernong kagamitan ang pagsubaybay ng hanggang 3 araw. At ang isang aparato na itinanim sa ilalim ng balat ay tumatagal ng mas matagal.
HM ECG - anong uri ng pagdadaglat ito kaya hindi maintindihan? Ito ang pangalan para sa pangmatagalan at tuluy-tuloy na pag-record ng isang electrocardiogram gamit ang isang portable na portable tape recorder, na nagtatala ng ECG sa magnetic tape (Holter method). Ang ganitong electrocardiography ay ginagamit upang makita at mairehistro ang iba't ibang mga karamdaman na nangyayari sa pana-panahon, kaya ang isang regular na ECG ay hindi palaging nakikilala ang mga ito. Bilang karagdagan, ang mga paglihis ay maaaring mangyari sa ilang mga oras o sa ilalim ng ilang mga kundisyon, kaya upang maihambing ang mga parameter na ito sa pag-record ng ECG, ang pasyente ay nagsasagawa ng napaka detalyadong talaarawan. Sa loob nito, inilalarawan niya ang kanyang mga damdamin, naitala ang oras ng pahinga, pagtulog, pagkagising, anumang aktibong aktibidad, itinala ang mga sintomas at pagpapakita ng sakit. Ang tagal ng naturang pagsubaybay ay depende sa layunin kung saan ang pag-aaral ay inireseta, gayunpaman, dahil ang pinakakaraniwan ay ang pagtatala ng ECG sa araw, ito ay tinatawag na araw-araw na allowance, bagama't pinapayagan ng modernong kagamitan ang pagsubaybay ng hanggang 3 araw. At ang isang aparato na itinanim sa ilalim ng balat ay tumatagal ng mas matagal.
Ang pang-araw-araw na pagsubaybay sa Holter ay inireseta para sa mga karamdaman sa ritmo at pagpapadaloy, walang sakit na anyo ng coronary heart disease, Prinzmetal's angina at iba pang pathological na kondisyon. Gayundin, ang mga indikasyon para sa paggamit ng Holter ay ang pagkakaroon ng isang artipisyal na pacemaker sa pasyente (kontrol sa paggana nito) at ang paggamit ng mga antiarrhythmic na gamot at gamot para sa paggamot ng ischemia.
Maghanda Madali din ang pagsubaybay sa Holter, ngunit dapat i-ahit ng mga lalaki ang mga electrode attachment point, dahil masisira ng buhok ang recording. Bagaman pinaniniwalaan na ang pang-araw-araw na pagsubaybay ay hindi nangangailangan ng espesyal na paghahanda, ang pasyente, bilang panuntunan, ay alam kung ano ang maaari at hindi niya magagawa. Siyempre, hindi mo maaaring ibabad ang iyong sarili sa isang paliguan, ang aparato ay hindi gusto ang mga pamamaraan ng tubig. May mga hindi man lang tumatanggap ng shower, ang kailangan mo lang gawin ay magtiis, sa kasamaang palad. Ang aparato ay sensitibo sa magneto, microwave, metal detector at mataas na boltahe na linya, kaya mas mabuting huwag subukan ito para sa lakas, mali pa rin itong isulat. Hindi niya ito gusto synthetics at lahat ng uri ng metal na alahas, kaya saglit na dapat kang lumipat sa mga damit na cotton, at kalimutan ang tungkol sa alahas.
Video: doktor tungkol sa pagsubaybay ni Holter
Bisikleta at ECG
Ang bawat isa ay may narinig tungkol sa naturang bisikleta, ngunit hindi lahat ay nakasakay dito (at hindi lahat ay makakaya). Ang katotohanan ay ang mga nakatagong anyo ng coronary circulatory insufficiency, excitability at conduction disorder ay hindi gaanong napansin sa isang ECG na kinuha sa pahinga, kaya't kaugalian na gamitin ang tinatawag na bicycle ergometer test, kung saan ang cardiogram ay naitala gamit ang dosed increase (minsan pare-pareho) naglo-load. Sa panahon ng ECG na may stress, ang pangkalahatang tugon ng pasyente sa pamamaraang ito, presyon ng dugo at pulso ay sabay na sinusubaybayan.

mga uri ng stress ECG: may exercise bike at treadmill
Ang maximum na tibok ng puso sa panahon ng ergometric test ng bisikleta ay depende sa edad at 200 beats bawas ang bilang ng mga taon, ibig sabihin, ang mga 20 taong gulang ay kayang bumili ng 180 beats/min, ngunit sa 60 taong gulang 130 beats/min ang magiging limitasyon .
Ang isang pagsubok sa ergometer ng bisikleta ay inireseta kung kinakailangan:
Upang linawin ang diagnosis ng coronary heart disease, ritmo at conduction disorder na nangyayari sa isang latent form; Upang suriin ang pagiging epektibo ng paggamot ng coronary heart disease; Pumili mga gamot na may itinatag na diagnosis ng IHD; Pumili ng mga regimen ng pagsasanay at pag-load sa panahon ng rehabilitasyon para sa mga pasyente na dumanas ng myocardial infarction ( bago ang pag-expire ng isang buwan mula sa simula ng MI, posible lamang ito sa mga dalubhasang klinika!); Upang magbigay ng prognostic assessment ng kalagayan ng mga pasyenteng dumaranas ng coronary heart disease.
Gayunpaman pagsasagawa ng ECG na may ehersisyo ay may sariling contraindications, lalo na, hinala ng myocardial infarction, angina pectoris, aortic aneurysm, ilang extrasystoles, talamak na pagpalya ng puso sa isang tiyak na yugto, paglabag sirkulasyon ng tserebral at thrombophlebitis ay isang balakid sa pagsubok. Ang mga contraindications na ito ay ganap.
Bilang karagdagan, mayroong isang numero kamag-anak contraindications: ilang mga depekto sa puso, arterial hypertension, paroxysmal tachycardia, madalas na extrasystole, atrioventricular block, atbp.
Ano ang phonocardiography?
Ang FCG o phonocardiographic na paraan ng pananaliksik ay nagbibigay-daan sa mga tunog na sintomas ng puso na mailarawan nang graphical, upang matukoy ito at maiugnay nang tama ang mga tono at ingay (ang kanilang mga hugis at tagal) sa mga yugto ng ikot ng puso. Bilang karagdagan, ang phonography ay nakakatulong sa pagtukoy ng ilang mga agwat ng oras, halimbawa, Q - I sound, ang tunog ng pagbubukas ng mitral valve - II sound, atbp. Sa panahon ng PCG, ang isang electrocardiogram ay naitala din nang sabay-sabay (isang ipinag-uutos na kondisyon).

Ang pamamaraan ng phonocardiography ay simple; ginagawang posible ng mga modernong device na ihiwalay ang mataas at mababang dalas na mga bahagi ng mga tunog at ipakita ang mga ito bilang pinaka-maginhawa para sa pang-unawa ng mananaliksik (maihahambing sa auscultation). Ngunit sa pagkuha ng pathological noise, ang FCG ay hindi nakahihigit sa auscultatory method, dahil wala itong mas mataas na sensitivity, kaya hindi pa rin nito pinapalitan ang isang doktor ng phonendoscope.
Ang phonocardiography ay inireseta sa mga kaso kung saan kinakailangan upang linawin ang pinagmulan ng mga murmurs sa puso o ang diagnosis ng mga depekto sa valvular heart, upang matukoy ang mga indikasyon para sa interbensyon sa kirurhiko para sa mga depekto sa puso, at gayundin kung lumitaw ang mga hindi pangkaraniwang sintomas ng auscultatory pagkatapos ng myocardial infarction.
Ang isang dinamikong pag-aaral gamit ang PCG ay kailangan sa mga kaso ng aktibong rheumatic carditis upang linawin ang pattern ng pagbuo ng mga depekto sa puso, at sa infective endocarditis.
Hakbang 1: magbayad para sa konsultasyon gamit ang form → Hakbang 2: pagkatapos magbayad, itanong ang iyong tanong sa form sa ibaba ↓ Hakbang 3: Maaari mo ring pasalamatan ang espesyalista sa isa pang pagbabayad para sa isang di-makatwirang halaga
Cardiology
Kabanata 5. Pagsusuri ng electrocardiogram


V. Mga karamdaman sa pagpapadaloy. Block ng anterior branch ng kaliwang bundle branch, block ng posterior branch ng kaliwang bundle branch, kumpletong block ng kaliwang bundle branch, block ng right bundle branch, 2nd degree AV block at kumpletong AV block.
G. Arrhythmias tingnan ang chap. 4.
VI. Mga kaguluhan sa electrolyte
A. Hypokalemia. Pagpahaba ng pagitan ng PQ. Pagpapalawak ng QRS complex (bihirang). Binibigkas ang U wave, flattened inverted T wave, ST segment depression, bahagyang pagpapahaba ng QT interval.
B. Hyperkalemia
Magaan(5.5 x 6.5 meq/l). Tall peaked symmetrical T wave, pagpapaikli ng QT interval.
Katamtaman(6.5 x 8.0 meq/l). Nabawasan ang P wave amplitude; pagpapahaba ng pagitan ng PQ. Pagpapalawak ng QRS complex, pagbaba ng amplitude ng R wave. Depression o elevation ng ST segment. Ventricular extrasystole.
Mabigat(911 meq/l). Kawalan ng P wave. Pagpapalawak ng QRS complex (hanggang sa sinusoidal complexes). Mabagal o pinabilis na idioventricular ritmo, ventricular tachycardia, ventricular fibrillation, asystole.
SA. Hypocalcemia. Pagpahaba ng pagitan ng QT (dahil sa pagpapahaba ng ST segment).
G. Hypercalcemia. Pagikli ng pagitan ng QT (dahil sa pagpapaikli ng ST segment).
VII. Epekto ng droga
A. Mga glycoside ng puso
Therapeutic effect. Pagpahaba ng pagitan ng PQ. Oblique depression ng ST segment, pagpapaikli ng QT interval, mga pagbabago sa T wave (flattened, inverted, biphasic), binibigkas ang U wave. Pagbaba ng heart rate na may atrial fibrillation.
Nakakalasong epekto. Ventricular extrasystole, AV block, atrial tachycardia na may AV block, pinabilis na AV nodal ritmo, sinoatrial block, ventricular tachycardia, bidirectional ventricular tachycardia, ventricular fibrillation.
A. Dilat na cardiomyopathy. Mga palatandaan ng pagpapalaki ng kaliwang atrium, kung minsan sa kanan. Mababang amplitude ng mga alon, pseudo-infarction curve, blockade ng kaliwang bundle branch, anterior branch ng kaliwang bundle branch. Nonspecific na pagbabago sa ST segment at T wave. Ventricular extrasystole, atrial fibrillation.
B. Hypertrophic cardiomyopathy. Mga palatandaan ng pagpapalaki ng kaliwang atrium, kung minsan sa kanan. Mga palatandaan ng left ventricular hypertrophy, pathological Q waves, pseudo-infarction curve. Nonspecific na mga pagbabago sa ST segment at T waves. Sa apical hypertrophy ng kaliwang ventricle, ang higanteng negatibong T wave sa kaliwang precordial lead. Supraventricular at mga karamdaman sa ventricular ritmo.
SA. Amyloidosis ng puso. Mababang amplitude ng mga alon, pseudo-infarction curve. Atrial fibrillation, AV block, ventricular arrhythmias, sinus node dysfunction.
G. Duchenne myopathy. Pagpapaikli ng pagitan ng PQ. Mataas na R wave sa mga lead V 1, V 2; malalim na Q wave sa mga lead V 5, V 6. Sinus tachycardia, atrial at ventricular extrasystole, supraventricular tachycardia.
D. Mitral stenosis. Mga palatandaan ng pagpapalaki ng kaliwang atrium. Ang hypertrophy ng kanang ventricle at paglihis ng electrical axis ng puso sa kanan ay sinusunod. Kadalasan atrial fibrillation.
E. Prolaps ng mitral valve. Ang mga T wave ay pinatag o negatibo, lalo na sa lead III; ST segment depression, bahagyang pagpapahaba ng pagitan ng QT. Ventricular at atrial extrasystole, supraventricular tachycardia, ventricular tachycardia, minsan atrial fibrillation.
AT. Pericarditis. Depression ng segment ng PQ, lalo na sa mga lead II, aVF, V 2 V 6. Diffuse elevation ng ST segment na may convexity paitaas sa mga lead I, II, aVF, V 3 V 6. Minsan may depresyon ng ST segment sa lead aVR (sa mga bihirang kaso, sa lead aVL, V 1, V 2). Sinus tachycardia, mga kaguluhan sa ritmo ng atrial. Ang mga pagbabago sa ECG ay dumaan sa 4 na yugto:
ST segment elevation, normal na T wave;
ang ST segment ay bumababa sa isoline, ang amplitude ng T wave ay bumababa;
ST segment sa isoline, T wave inverted;
ST segment sa isoline, T wave normal.
Z. Malaking pericardial effusion. Mababang wave amplitude, alternation ng QRS complex. Pathognomonic sign complete electrical alternans (P, QRS, T).
AT. Dextrocardia. Ang P wave ay negatibo sa lead I. Ang QRS complex ay baligtad sa lead I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
SA. Atrial septal defect. Mga palatandaan ng pagpapalaki ng kanang atrium, mas madalas sa kaliwa; pagpapahaba ng pagitan ng PQ. RSR" sa lead V 1; ang electrical axis ng puso ay nalihis sa kanan na may depekto ng ostium secundum type, sa kaliwa na may depekto ng ostium primum type. Inverted T wave sa mga lead V 1, V 2. Minsan atrial fibrillation.
L. Stenosis ng pulmonary artery. Mga palatandaan ng pagpapalaki ng kanang atrium. Right ventricular hypertrophy na may mataas na R wave sa mga lead V 1, V 2; paglihis ng electrical axis ng puso sa kanan. Inverted T wave sa mga lead V 1, V 2.
M. Sick sinus syndrome. Sinus bradycardia, sinoatrial block, AV block, sinus arrest, bradycardia-tachycardia syndrome, supraventricular tachycardia, atrial fibrillation/flutter, ventricular tachycardia.
IX. Iba pang mga sakit
A. COPD. Mga palatandaan ng pagpapalaki ng kanang atrium. Paglihis ng electrical axis ng puso sa kanan, pag-aalis ng transition zone sa kanan, mga palatandaan ng kanang ventricular hypertrophy, mababang amplitude ng mga alon; Uri ng ECG S I S II S III. T wave inversion sa mga lead V 1, V 2. Sinus tachycardia, AV nodal ritmo, mga kaguluhan sa pagpapadaloy, kabilang ang AV block, pagbagal ng intraventricular conduction, bundle branch block.
B. TELA. Syndrome S I Q III T III, mga palatandaan ng labis na karga ng kanang ventricle, lumilipas na kumpleto o hindi kumpletong pagbara sa kanang sangay ng bundle, pag-aalis ng electrical axis ng puso sa kanan. T wave inversion sa mga lead V 1, V 2; nonspecific na pagbabago sa ST segment at T wave. Sinus tachycardia, minsan atrial rhythm disturbances.
SA. Subarachnoid hemorrhage at iba pang mga sugat sa central nervous system. Minsan - pathological Q wave. Mataas na malawak na positibo o malalim na negatibong T wave, elevation o depression ng ST segment, binibigkas ang U wave, binibigkas ang pagpapahaba ng QT interval. Sipon, sinus tachycardia, AV-nodal ritmo, ventricular extrasystole, ventricular tachycardia.
G. Hypothyroidism. Pagpahaba ng pagitan ng PQ. Mababang amplitude ng QRS complex. Naka-flat na T wave. Sinus bradycardia.
D. CRF. pagpapahaba ng ST segment (dahil sa hypocalcemia), matataas na simetriko T wave (dahil sa hyperkalemia).
E. Hypothermia. Pagpahaba ng pagitan ng PQ. Notch sa terminal na bahagi ng QRS complex (tingnan ang Osborne wave). Pagpahaba ng agwat ng QT, inversion ng T wave. Sinus bradycardia, atrial fibrillation, AV nodal ritmo, ventricular tachycardia.
ANG EX . Ang mga pangunahing uri ng mga pacemaker ay inilalarawan ng isang tatlong-titik na code: ang unang titik ay nagpapahiwatig kung aling silid ng puso ang pinapabilis (A A trium atrium, V V entricle ventricle, D D parehong atrium at ventricle), ang pangalawang titik ang aktibidad kung saan ang silid ay napapansin (A, V o D), ang ikatlong titik ay nagpapahiwatig ng uri ng tugon sa nakitang aktibidad (I ako pagharang sa pagpigil, T T riggering launch, D D ual pareho). Kaya, sa VVI mode, ang parehong stimulating at sensing electrodes ay matatagpuan sa ventricle, at kapag nangyari ang spontaneous ventricular activity, ang stimulation nito ay naharang. Sa DDD mode, dalawang electrodes (stimulating and sensing) ay matatagpuan sa parehong atrium at ventricle. Ang uri ng pagtugon D ay nangangahulugan na kapag nangyari ang kusang aktibidad ng atrial, ang pagpapasigla nito ay haharang, at pagkatapos ng isang naka-program na yugto ng panahon (AV interval) isang stimulus ay ibibigay sa ventricle; kapag nangyari ang kusang ventricular activity, sa kabaligtaran, ang ventricular stimulation ay haharang, at ang atrial stimulation ay magsisimula pagkatapos ng programmed VA interval. Mga karaniwang mode ng single-chamber pacemaker VVI at AAI. Mga karaniwang mode ng dual-chamber pacemaker DVI at DDD. Ikaapat na titik R ( R Ang ibig sabihin ng ate-adaptive na ang pacemaker ay may kakayahang pataasin ang pacing rate bilang tugon sa mga pagbabago sa pisikal na aktibidad o mga parameter ng pisyolohikal na nakadepende sa pagkarga (halimbawa, QT interval, temperatura).
A. Pangkalahatang mga prinsipyo ng interpretasyon ng ECG
Tayahin ang likas na katangian ng ritmo (sariling ritmo na may pana-panahong pag-activate ng stimulator o ipinataw).
Tukuyin kung aling (mga) silid ang pinasisigla.
Tukuyin ang aktibidad kung aling (mga) silid ang nakikita ng stimulator.
Tukuyin ang mga naka-program na pacemaker interval (VA, VV, AV interval) mula sa atrial (A) at ventricular (V) pacing artifact.
Tukuyin ang EX mode. Dapat alalahanin na ang mga palatandaan ng ECG ng isang solong silid na pacemaker ay hindi nagbubukod ng posibilidad ng pagkakaroon ng mga electrodes sa dalawang silid: sa gayon, ang mga stimulated contraction ng ventricles ay maaaring sundin sa parehong single-chamber at dual-chamber pacemaker, kung saan ventricular stimulation ay sumusunod sa isang tiyak na pagitan pagkatapos ng P wave (DDD mode) .
Tanggalin ang mga paglabag sa pagpapataw at pagtuklas:
A. mga karamdaman sa pagpapataw: may mga artifact ng pagpapasigla na hindi sinusundan ng mga depolarization complex ng kaukulang silid;
b. mga kaguluhan sa pagtuklas: may mga pacing artifact na dapat i-block para sa normal na pagtuklas ng atrial o ventricular depolarization.
B. Mga indibidwal na EX mode
AAI. Kung ang natural na dalas ng ritmo ay nagiging mas mababa kaysa sa naka-program na dalas ng pacemaker, ang atrial stimulation ay magsisimula sa isang pare-parehong AA interval. Kapag nangyari ang spontaneous atrial depolarization (at ang normal nitong pagtuklas), ang pacemaker time counter ay ni-reset. Kung ang kusang atrial depolarization ay hindi umuulit pagkatapos ng tinukoy na AA interval, ang atrial pacing ay sinisimulan.
VVI. Kapag nangyari ang spontaneous ventricular depolarization (at ang normal na pagtuklas nito), ang pacemaker time counter ay ni-reset. Kung, pagkatapos ng isang paunang natukoy na pagitan ng VV, ang kusang ventricular depolarization ay hindi umuulit, ang ventricular pacing ay sinimulan; kung hindi, ang time counter ay na-reset muli at ang buong cycle ay magsisimulang muli. Sa mga adaptive na VVIR pacemaker, tumataas ang dalas ng ritmo sa pagtaas ng antas ng pisikal na aktibidad (hanggang sa isang naibigay na pinakamataas na limitasyon ng rate ng puso).
DDD. Kung ang intrinsic rate ay magiging mas mababa kaysa sa naka-program na pacemaker rate, ang atrial (A) at ventricular (V) pacing ay sisimulan sa mga tinukoy na agwat sa pagitan ng mga pulso A at V (AV interval) at sa pagitan ng V pulse at ng kasunod na A pulse (VA interval. ). Kapag nangyari ang spontaneous o induced ventricular depolarization (at ang normal na pagtuklas nito), ang pacemaker time counter ay ni-reset at ang VA interval ay magsisimulang magbilang. Kung ang spontaneous atrial depolarization ay nangyayari sa panahong ito, ang atrial pacing ay naharang; kung hindi, ang isang atrial impulse ay ibinibigay. Kapag nangyari ang spontaneous o induced atrial depolarization (at ang normal na pagtuklas nito), ang pacemaker time counter ay ni-reset at ang AV interval ay magsisimulang magbilang. Kung ang spontaneous ventricular depolarization ay nangyayari sa panahon ng agwat na ito, ang ventricular pacing ay naharang; kung hindi, ang isang ventricular impulse ay ibinibigay.

SA. Dysfunction ng pacemaker at arrhythmias
Paglabag sa pagpapataw. Ang stimulation artifact ay hindi sinusundan ng isang depolarization complex, bagaman ang myocardium ay wala sa refractory stage. Mga sanhi: pag-aalis ng stimulating electrode, cardiac perforation, pagtaas ng stimulation threshold (sa panahon ng myocardial infarction, pagkuha ng flecainide, hyperkalemia), pinsala sa electrode o paglabag sa pagkakabukod nito, mga kaguluhan sa pagbuo ng pulso (pagkatapos ng defibrillation o dahil sa pag-ubos ng power source ), pati na rin ang maling pagtakda ng mga parameter ng pacemaker.
Kabiguan sa pagtuklas. Ang pacemaker time counter ay hindi na-reset kapag ang sarili o ipinataw na depolarization ng kaukulang silid ay nangyari, na humahantong sa paglitaw ng isang hindi tamang ritmo (ang ipinataw na ritmo ay nakapatong sa sarili nitong). Mga dahilan: mababang amplitude ng perceived signal (lalo na sa ventricular extrasystole), hindi wastong itinakda ang sensitivity ng pacemaker, pati na rin ang mga dahilan na nakalista sa itaas (tingnan). Kadalasan ito ay sapat na upang i-reprogram ang sensitivity ng pacemaker.

Hypersensitivity ng pacemaker. Sa inaasahang punto ng oras (pagkatapos lumipas ang naaangkop na agwat), walang stimulation na nangyayari. Ang mga T wave (P wave, myopotentials) ay mali ang interpretasyon bilang mga R wave at ang pacemaker timer ay ni-reset. Kung ang T wave ay hindi natukoy nang tama, ang pagitan ng VA ay magsisimulang magbilang mula dito. Sa kasong ito, dapat na i-reprogram ang sensitivity o refractory period of detection. Maaari mo ring itakda ang pagitan ng VA upang magsimula mula sa T wave.

Pag-block ng myopotentials. Ang mga myopotential na nagmumula sa mga paggalaw ng braso ay maaaring maling pakahulugan bilang mga potensyal mula sa myocardium at block stimulation. Sa kasong ito, ang mga agwat sa pagitan ng mga ipinataw na complex ay nagiging iba, at ang ritmo ay nagiging hindi tama. Kadalasan, ang mga naturang karamdaman ay nangyayari kapag gumagamit ng mga unipolar na pacemaker.
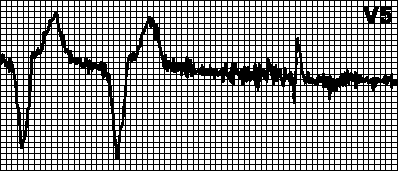
Circular tachycardia. Isang ipinataw na ritmo na may pinakamataas na dalas para sa pacemaker. Nangyayari kapag ang retrograde atrial excitation pagkatapos ng ventricular stimulation ay naramdaman ng atrial electrode at nag-trigger ng ventricular stimulation. Ito ay tipikal para sa isang two-chamber pacemaker na may detection ng atrial excitation. Sa ganitong mga kaso, maaaring sapat na upang madagdagan ang panahon ng pagtuklas.

Tachycardia na sapilitan ng atrial tachycardia. Isang ipinataw na ritmo na may pinakamataas na dalas para sa pacemaker. Ito ay sinusunod kung ang atrial tachycardia (halimbawa, atrial fibrillation) ay nangyayari sa mga pasyente na may dual-chamber pacemaker. Ang madalas na atrial depolarization ay nararamdaman ng pacemaker at nag-trigger ng ventricular pacing. Sa ganitong mga kaso, lumipat sila sa VVI mode at inaalis ang arrhythmia.