10 mm/mV 50 mm/s
Otkucaji srca = 65/min. E-mail Os 57° je normalna. P−Q= 0,126 s. P= 0,065 s. QRS= 0,079 s. Q−T= 0,372 s. Sinusni ritam. Napon je zadovoljavajući. Normalan položaj električne osi srca. Difuzni poremećaj procesa repolarizacije.
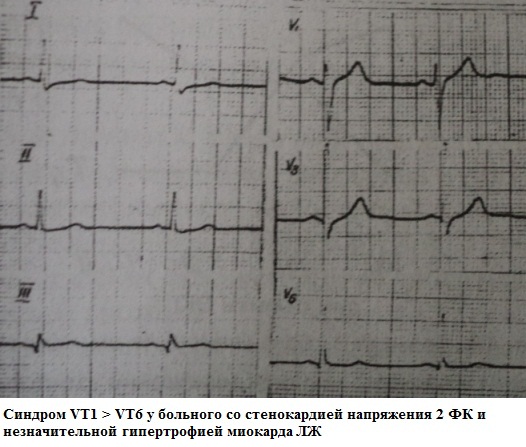
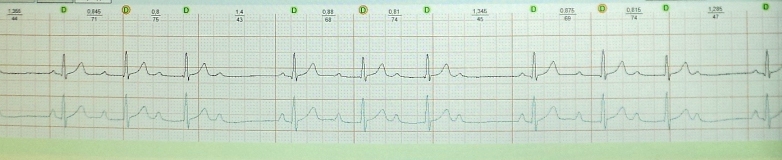
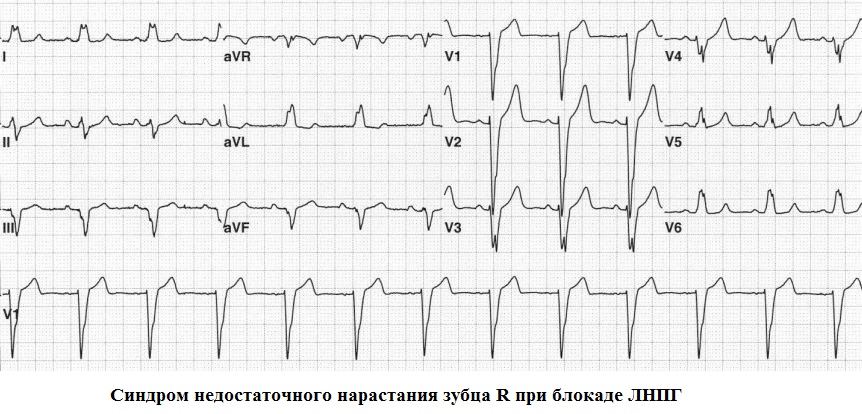
Nedovoljno povećanje amplitude zubaR u odvodima V 1 -V 3 - u odvodima V 1 -V 3 amplituda vala je smanjena. R. U odvodu V 3 je 3 mm ili manje, u odvodu V 2 amplituda vala je R isto ili manje nego u odvodu V 3. Mogući uzroci ove pojave mogu biti prethodni infarkt miokarda septalne regije, hipertrofija lijeve klijetke, hipertrofija desne klijetke, blokada prednje grane lijeve grane snopa, kronična bolest pluća. Nedovoljno povećanje amplitude zuba R u odvodima V 1 - V 3 također može biti normalna varijanta.
EKG 71. Nedovoljno povećanje amplitude r vala u odvodima V 1 - V 3
10 mm/mV 50 mm/s

Otkucaji srca = 62/min. E-mail os 51° je normalna. P−Q= 0,164 s. P= 0,068 s. QRS= 0,097 s. Q−T= 0,407 s. Sinusni ritam. Napon je zadovoljavajući. Normalan položaj električne osi srca. Kriteriji amplitude za hipertrofiju lijeve klijetke (Sokolov indeks je 42,1 mm). Nedovoljno povećanje amplitude zuba R u odvodima V 1 -V 3.
EKG 72. Sindrom rane repolarizacije
10 mm/mV 50 mm/s

Otkucaji srca = 71 u minuti. E-mail os 63° - normalno . P−Q= 0,160 s. P= 0,100 s. QRS= 0,075 s. Q−T= 0,318 s. Sinusni ritam. Napon je zadovoljavajući. Normalan položaj električne osi srca. Sindrom rane repolarizacije.
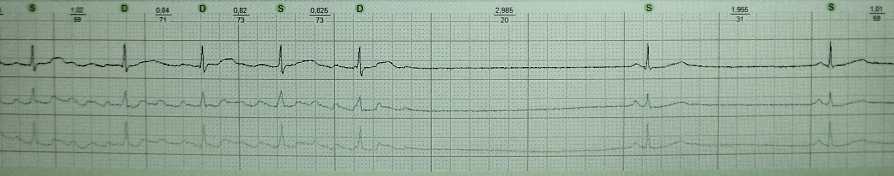
EKG 73. Sindrom dugog Q−T
10 mm/mV 50 mm/s

Otkucaji srca = 84/min. E-mail Os 8° je vodoravna. P−Q= 0,148 s. P= 0,104 s. QRS= 0,078 s. Q−T= 0,380 s. Sinusni ritam. Napon je zadovoljavajući. Horizontalni položaj električne osi srca. Produljenje električne ventrikularne sistole ( Q−T ispravljeno 0,46 s).
Produženje intervala Q−T za zadani broj otkucaja srca - promijenite interval Q −T obrnuto povezano s otkucajima srca. Predložene su mnoge formule za procjenu intervala Q−T u odnosu na frekvenciju ritma. Najčešći za izračunavanje intervala Q −T, ispravljeno u odnosu na broj otkucaja srca ( Q −Tc), koristite Bazettovu formulu:
Q−Tc= (trajanje Q−T(s))/kvadratni korijen trajanja R−R(S).
Gornja granica normale za Q−Tc, korišteno u klinička praksa, - 0,44 s.
EKG 74. Sindrom dugog Q − T intervala
10 mm/mV 50 mm/s
Otkucaji srca = 80/min. E-mail os 126° - oštro udesno. P−Q= 0,140 s. P= 0,112 s. QRS= 0,081 s. Q−T= 0,317 s. Neispravno postavljene elektrode (elektrode na gornjim udovima su pomiješane).
Reverzija negativnih T valova u bolesnika s akutnim infarktom miokarda kao manifestacija lažno negativne EKG dinamike.
Koechkerov sindrom javlja se 2-5. dana infarkta miokarda; nije povezana s retrombozom i pojavom (intenziviranjem) kliničkih znakova zatajenja lijeve klijetke. Drugim riječima, ovo nije recidiv infarkt miokarda. Trajanje Koechkerovog sindroma, u pravilu, ne prelazi 3 dana. Nakon toga se EKG slika vraća na izvornu: T val postaje negativan ili izoelektričan. Razlozi za ovaj EKG obrazac nisu poznati. Impresioniran sam gledištem da je to manifestacija epistenokarditisa perikarditisa; međutim, karakteristična perikardijalna bol se ne opaža s ovim sindromom. Ispravno tumačenje Koechkerovog sindroma izbjegava nepotrebno medicinske intervencije: tromboliza ili PCI. Prevalencija: ~1 u 50 slučajeva infarkta miokarda.
(sinonim: fenomen pamćenja) - nespecifične promjene u završnom dijelu ventrikularnog kompleksa (uglavnom T val) u spontanim kontrakcijama, koje se pojavljuju tijekom dugotrajne umjetne (umjetne) stimulacije desne klijetke.

Umjetna stimulacija ventrikula popraćena je kršenjem geometrije njihove kontrakcije. Uz više ili manje dugotrajnu stimulaciju (od 2-3 mjeseca), promjene u QRS kompleksu mogu se pojaviti u spontanim kontrakcijama u obliku negativnih T valova u mnogim EKG odvodima. Takva dinamika simulira ishemijske promjene. S druge strane, u prisustvu boli koja je uistinu angina, ovaj fenomen čini gotovo nemogućim dijagnosticiranje infarkta miokarda malog žarišta. Ispravno tumačenje Shaterrierovog fenomena omogućuje izbjegavanje nepotrebnih hospitalizacija i neopravdanih medicinskih intervencija.
Važno je razumjeti da se Shaterierov fenomen može pojaviti ne samo u pozadini dugotrajne umjetne stimulacije srca - to je glavni razlog, ali ne i jedini. S kroničnom blokadom grane snopa, s čestim ventrikularnim ekstrasistolama ili s fenomenom WPW, može se promijeniti i završni dio ventrikularnog kompleksa u normalnim kontrakcijama - stvaraju se negativni ili niskoamplitudni T valovi.
Stoga, svi dugotrajni poremećaji u geometriji ventrikularne kontrakcije zbog abnormalnog provođenja intraventrikularnog impulsa mogu biti popraćeni Shaterrierovim fenomenom.
Uočeno je da na EKG-u zdravi ljudi amplituda T vala u V6 uvijek je približno 1,5-2 puta veća od amplitude T vala u V1. Štoviše, polaritet T vala u V1 nije bitan. Kršenje ovog odnosa kada se amplitude T valova u V1 i V6 "izjednače" ili T in V1 premašuje T u V6 je odstupanje od norme. Ovaj sindrom se najčešće opaža kod hipertenzije (ponekad je to najraniji znak hipertrofije miokarda LV) i kod raznih klinički oblici IHD. To također može biti rani znak trovanja digitalisom.



Klinički značaj ovog sindroma: omogućuje vam da posumnjate na "nije normalno" i, ako je potrebno, nastavite dijagnostičko pretraživanje "od jednostavnog do složenog".
U većini slučajeva, amplituda R vala u "desnim" prsnim odvodima raste, a kod odvoda V3 doseže najmanje 3 mm. U situacijama kada je amplituda R vala u V3 manja od 3 mm, opravdano je govoriti o sindromu nedovoljnog rasta R vala iz V1 u V3. Ovaj sindrom se može podijeliti u 2 kategorije:
1. Nema drugih abnormalnosti na EKG-u.
Varijanta norme (češće s hipersteničnom konstitucijom),
Znak hipertrofije miokarda LV,
Neispravno postavljanje prsnih elektroda (V1-V3) na međurebarni prostor iznad.
2. Postoje i druge abnormalnosti na EKG-u.
Tipično za sljedeće kliničke situacije:
- infarkt miokarda u tijeku (u ovom slučaju bit će EKG dinamika u odvodima V1-V3 karakteristična za srčani udar),
Postinfarktna kardioskleroza,
Teška hipertrofija miokarda LV s drugim EKG kriterijima za hipertrofiju,
Blokada LBP (potpuna ili nepotpuna), blokada prednje grane LBP,
- S-tip hipertrofije desne klijetke (rijetko).



Poteškoće u tumačenju sindroma nedovoljnog rasta R vala od V1 do V3 u pravilu nastaju ako se dijagnosticira kao samostalan, asimptomatski EKG obrazac, a nema drugih EKG abnormalnosti. Uz pravilno postavljene prsne elektrode i odsutnost bilo kakve srčane anamneze, njegov glavni uzrok je umjerena hipertrofija miokarda LV.
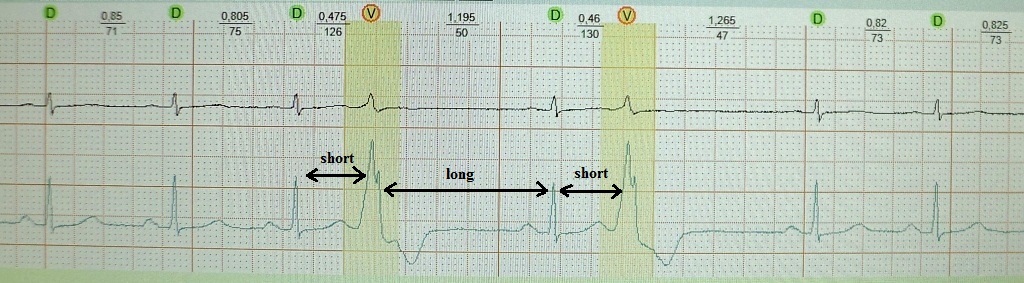
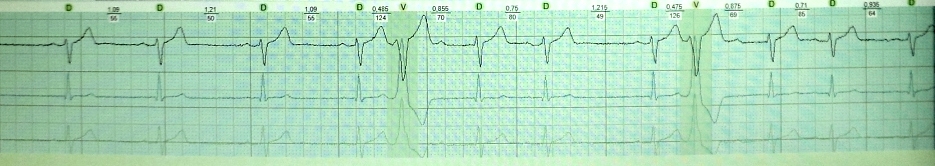
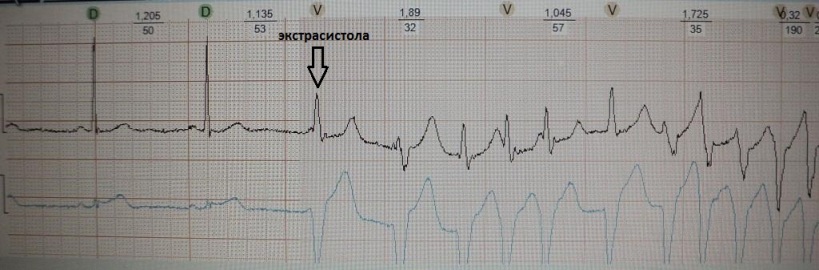
Kao što znate, preuranjena kontrakcija srca naziva se ekstrasistola. Interval sprege dodatne pobude je kraći ( kratak) interval između glavnih kontrakcija. Nakon toga slijedi kompenzacijska pauza ( dugo), što je praćeno produljenjem refrakternosti srca i povećanjem njegove disperzije (disperzija refrakternosti). S tim u vezi, odmah nakon postekstrasistoličke kontrakcije sinusa, postoji mogućnost još jedne ekstrasistole ( kratak) - "proizvod" disperzije vatrostalnosti. Mehanizam "ponovljene" ekstrasistole: re-entry ili rana post-depolarizacija. Primjeri:
kratko-dugo-kratko u bolesnika s funkcionalnom brady-ovisnom ekstrasistolom, koja u ovom slučaju nema neki poseban klinički značaj:
kratko-dugo-kratko u bolesnika s teškim sindromom apneje u snu, pretilošću i stadijem 3 hipertenzije. Kao što vidimo, nakon kompenzacijske pauze pojavila se uparena polimorfna ventrikularna ekstrasistola. U ovog bolesnika fenomen kratko-dugo-kratko može potaknuti polimorfnu ventrikularnu tahikardiju i dovesti do iznenadne smrti:
kratki-dugi-kratki u bolesnika sa sindromom produženog QT intervala: okidanje VT tipa „piruete“. Ponekad je kod ovog sindroma fenomen kratko-dugo-kratko preduvjet za nastanak ventrikularne tahiaritmije:
U bolesnika s funkcionalnom ekstrasistolom, fenomen kratko-dugo-kratko nema kliničkog značaja; samo "olakšava" pojavu bradi ovisne ekstrasistole. U bolesnika s teškom organskom bolesti srca i kanalopatijama, ovaj fenomen može potaknuti po život opasne ventrikularne aritmije.
Ovaj se pojam odnosi na razdoblje u srčanom ciklusu tijekom kojeg provođenje preuranjenog impulsa postaje nemoguće (ili usporeno), iako se provode impulsi s manje prijevremenih impulsa. Razlike u refrakternosti na različitim razinama srčanog provodnog sustava daju elektrofiziološku osnovu za ovaj fenomen.
Na prvom EKG-u vidimo ranu atrijalnu ekstrasistolu koja se provodi u ventrikule bez aberacije. Na drugom EKG-u interval spajanja atrijalne ekstrasistole je duži, ali se ekstrasistola do klijetki vodi sa zakašnjenjem (aberacija).
Uglavnom se s fenomenom “gapa” susreću stručnjaci koji se bave elektrofiziologijom srca.
- aberacija kratkog ciklusa (blok 3. faze), koja se javlja kada se produži refraktorni period AV veze, zbog naglog produljenja intervala između dvije prethodne kontrakcije. Što je dulji interval između kontrakcija, to je veća vjerojatnost nenormalnog provođenja (ili blokiranja) sljedećeg supraventrikularnog impulsa.
Klasičan primjer Ashmanovog fenomena kod fibrilacije atrija:
Ashmanov fenomen, koji je nastao nakon postekstrasistoličke kompenzacijske pauze:
Blokiranje ekstrasistole atrija koje se javlja nakon spontanog produljenja intervala između kontrakcija sinusa:
Klinički značaj Ashmanova fenomena: njegovo ispravno tumačenje omogućuje izbjegavanje pretjerane dijagnoze a) ventrikularne ekstrasistole i b) organskih poremećaja provođenja u AV spoju.
Stalno relapsirajući tijek paroksizmalne fibrilacije atrija, kada nakon završetka jednog napada, nakon 1-2 kontrakcije sinusa, počinje novi paroksizam.
Karakteristika fibrilacije atrija ovisne o vagusu. S jedne strane, fenomen odražava visoku ektopičnu aktivnost mišićnih spojnica plućnih vena, s druge strane, visoku profibrilatornu spremnost miokarda atrija.
Uz retrogradnu ekscitaciju atrija, postoji mogućnost prodiranja ventrikularnog impulsa u AV spoj na različite dubine s njegovim pražnjenjem (produljenje refrakternosti, blokada). Kao rezultat toga, naredni supraventrikularni impulsi (obično 1 do 3) bit će odgođeni (aberirani) ili blokirani.
Skriveno VA provođenje zbog PVC-a, što dovodi do 1. stupnja funkcionalnog AV bloka:
Skriveno VA provođenje zbog PVC-a, što dovodi do funkcionalnog AV bloka 2. stupnja:
Skriveno VA provođenje zbog PVC-a, praćeno postpozicioniranom (pomaknutom) kompenzacijskom stankom:

Klinički značaj skrivenog AV provođenja: ispravno tumačenje ovog fenomena omogućuje nam razlikovanje funkcionalnih AV blokada od organskih.
Kod većine ljudi AV čvor je homogen. Kod nekih je AV čvor elektrofiziološki podijeljen na zonu brzog i sporog provođenja (disociran). Ako je osoba subjektivno zdrava, ova pojava nema klinički značaj. Međutim, u nekih bolesnika, disocijacija AV čvora je popraćena razvojem paroksizama nodalne recipročne AV tahikardije. Okidač za tahikardiju je supraventrikularna ekstrasistola koja se odvija brzim putem, a sporim se kreće samo retrogradno - re-entry loop je zatvoren. Fenomen disocijacije AV čvora pouzdano je utvrđen elektrofiziologijom srca. Međutim, uredan EKG ponekad može otkriti znakove disocijativne bolesti.
Razmotrimo sljedeći klinički slučaj. Bolesnica stara 30 godina tuži se na napade nemotiviranih palpitacija. Proveden je dnevni EKG monitoring.
Fragment EKG-a - normalna varijanta:
EKG fragment - AV blok 1. stupnja. na pozadini sinusne tahikardije - apsolutno nije tipično za normu:
EKG fragment - AV blok 2. stupnja, tip 1. Obratite pozornost na "brzo" produljenje P-R interval nakon čega slijedi gubitak ventrikularnog vala:
Naglo povećanje P-R intervala za više od 80 ms navodi na pomisao o disocijaciji AV čvora u zone s različitim brzinama provođenja impulsa. To je ono što vidimo u ovom primjeru. Nakon toga, pacijent je podvrgnut elektrofiziologiji srca: verificirana je AV nodalna recipročna tahikardija. Ablacija sporog puta AV čvora provedena je s dobrim kliničkim učinkom.
Dakle, znakovi disocijacije AV čvora na površinskom EKG-u (izmjena normalnih i produljenih P-R intervala; jednokratno povećanje P-R intervala u Wenckebachovom razdoblju za više od 80 ms) u kombinaciji s aritmičnom poviješću omogućuju utvrđivanje dijagnoza s velikom vjerojatnošću i prije elektrofiziologije srca.
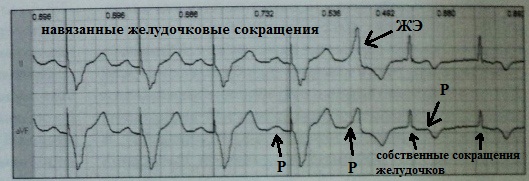
Unatoč naizgled nevjerojatnoj prirodi ovog fenomena, on nije tako rijedak. Kentov snop ne samo da služi kao dodatni put za provođenje impulsa iz atrija u ventrikule, već je također sposoban za automatizam (spontana dijastolička depolarizacija). Na ekstrasistolu iz Kentovog snopa može se posumnjati u kombinaciji s EKG znakovi WPW fenomen s kasnom dijastoličkom ektopijom koja simulira ventrikularnu ekstrasistolu. U ovom slučaju, prošireni ventrikularni kompleks predstavlja kontinuirani delta val.
Razmotrite sljedeći klinički primjer. 42-godišnja žena se žalila na napade nemotiviranih palpitacija. Proveden je dvodnevni EKG monitoring. Prvog dana istraživanja zabilježeno je oko 500 "proširenih" ventrikularnih kompleksa koji su se pojavljivali u kasnoj dijastoli i nestajali s povećanjem broja otkucaja srca. Na prvi pogled bezopasna funkcionalna ventrikularna ekstrasistola. Međutim, kasna dijastolička ventrikularna ekstrasistola, ovisna o kalciju, uglavnom se pojavljuje u pozadini tahizistole ili neposredno nakon njenog završetka. U ovom slučaju, kasni ventrikularni kompleksi se bilježe pri normalnom otkucaju srca i bradikardiji, što je samo po sebi čudno.
Situacija se potpuno razjasnila drugog dana praćenja, kada su se pojavili znaci intermitentne ventrikularne preegzitacije. Postalo je jasno da kasnodijastolički ventrikularni kompleksi nisu ništa više od ekstrasistole iz Kentovog snopa.
Klinički značaj ekstrasistole iz Kentovog snopa: ispravno tumačenje ovog fenomena omogućuje nam da isključimo dijagnozu ventrikularne ekstrasistole i usmjerimo proces dijagnostike i liječenja u potrebnom smjeru.
Opaža se kod supraventrikularnih tahiaritmija, osobito kod fibrilacije atrija. Bit fenomena je da supraventrikularni impulsi, koji često i nepravilno dolaze do AV spoja, prodiru u njega na različite dubine; isprazniti ga a da ne dođe do ventrikula. Kao rezultat toga, 1) usporava se provođenje sljedećih supraventrikularnih impulsa, 2) usporava se (ispada) nadomjesni ektopični impuls.
Na površinskom EKG-u fenomen skrivenog AV provođenja može se ukazati na temelju sljedećih znakova:
Izmjena kratkih i dugih R-R intervala kod fibrilacije atrija:
Nema kompleksa za bijeg u pretjerano dugim intervalima R-R za fibrilaciju atrija:
Odsutnost kompleksa za bijeg tijekom pauze od više sekundi kada se sinusni ritam obnovi:
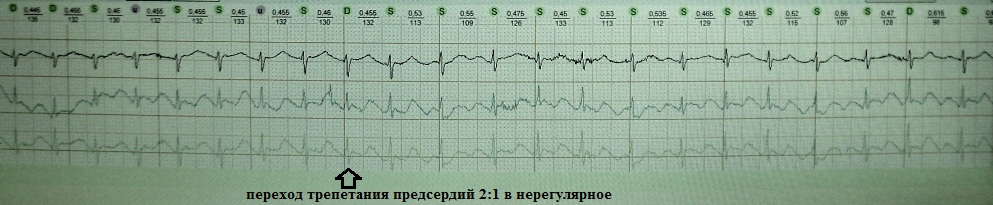
Kada redovito treperenje atrija prijeđe u nepravilnu ili fibrilaciju atrija:
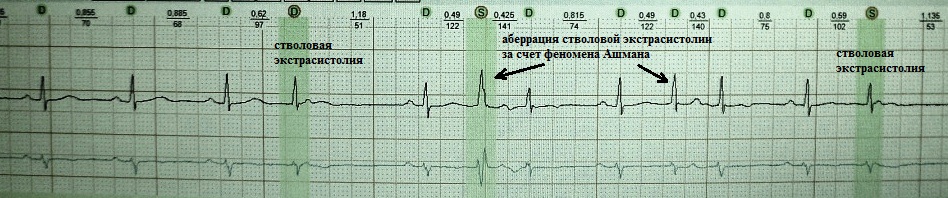
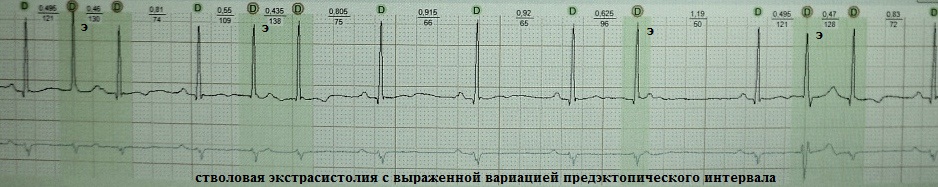
Ekstrasistola iz distalnih dijelova AV spojnice (trunk Hisovog snopa) je vrsta ventrikularne ekstrasistole i naziva se “trunk”. Ovu vrstu ekstrasistole označavam kao aritmički fenomen, prvo, zbog svoje relativne rijetkosti, drugo, zbog vanjske sličnosti s tipičnom parijetalnom ventrikularnom ekstrasistolom, i treće, zbog svoje otpornosti na tradicionalne antiaritmike.
Klinički i elektrokardiografski znakovi trunkalne ekstrasistole: 1) QRS kompleks često ima supraventrikularni izgled ili je blago proširen zbog sporadične aberacije ili zbog svoje blizine proksimalni dio jedna od grana snopa; 2) retrogradna aktivacija atrija nije tipična; 3) interval spajanja je varijabilan, budući da lokalizacija ekstrasistoličkog žarišta u moždanom deblu ukazuje na depolarizaciju ovisnu o kalciju - to jest abnormalni automatizam; 4) apsolutno refraktoran na antiaritmike klase I i III.
Primjeri:
S trunkalnom ekstrasistolom, dobar klinički učinak može se postići samo dugotrajnom primjenom antiaritmika klase II ili IV.
- provođenje impulsa umjesto njegove očekivane blokade (aberacija).
Primjer #1:
Vjerojatni mehanizam: atrijski impuls uhvatio je LAP u njegovoj supernormalnoj fazi.
Primjer #2:
Vjerojatni mehanizam: veličina spontanog dijastoličkog potencijala u His-Purkinjeovom sustavu je maksimalna neposredno nakon završetka repolarizacije "sinusnih" kontrakcija (u našem slučaju one su proširene zbog blokade LBP-a), stoga rani atrijski impulsi imaju najveću vjerojatnost “normalnog” provođenja.
Primjer #3 (obrnuti Ashmanov fenomen):

Vjerojatni mehanizam: fenomen "praznine" (neuspjeha) u provođenju; skraćivanje refrakternosti kada se promijeni duljina prethodnog ciklusa.
Iznenadne sinusne pauze na EKG-u ne mogu se uvijek protumačiti jednoznačno. Ponekad je za ispravno tumačenje fenomena, osim temeljite analize samog kardiograma, potrebna i opsežna klinička i anamnestička procjena. Primjeri:
Pauze tijekom sinusne aritmije mogu biti toliko izražene da postoji zabluda o prisutnosti SA blokade. Mora se zapamtiti da je sinusna aritmija asimptomatska; tipično uglavnom za mlade i sredovječne ljude, uključujući subjektivno zdrave osobe; pojavljuje se (pojačava) s bradikardijom (obično noću); same pauze nikad nisu preduge, a da time ne izazovu pojavu iskliznuća kompleksa; kardioneurotski simptomi čest su klinički satelit.
Sinoatrijski blok 2. stupnja:

Potrebno je saznati koja je vrsta blokade: 1. ili 2. To je temeljno pitanje, jer su prognoze drugačije. SA blokada, stupanj 2, tip 1, često se javlja u mirovanju (osobito noću) u mladih zdravih osoba; u klasičnim slučajevima klinički i elektrokardiografski prethodi Wenkibachovim časopisima; u pravilu duljina pauze ne prelazi dvostruki R-R interval prethodnih kontrakcija; prisutnost kompleksa klizanja nije tipična; Nema povijesti sinkope.

SA blokada, stupanj 2, tip 2, pojavljuje se iznenada bez Wenkibachove periodičnosti; često postoji popratna organska oštećenja miokarda, otkrivena instrumentalno; kod starijih ljudi, bez očitih promjena u srcu tijekom ECHO, glavni uzrok je kardioskleroza; pauza može biti dulja od dvostrukog R-R intervala prethodnih kontrakcija; često se javljaju skliznuti kompleksi; Karakteristična je sinkopalna povijest ili ekvivalent.


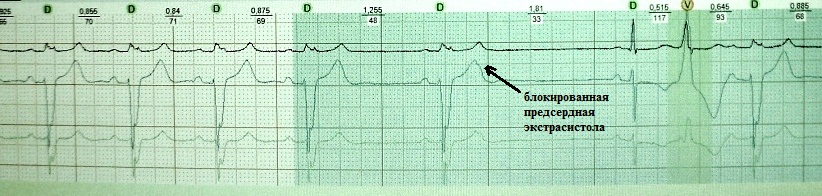
Blokirana atrijalna ekstrasistola:
U pravilu uzrokuje poteškoće u dijagnozi samo ako je broj blokiranih ekstrasistola mali, a broj običnih (neblokiranih) ne prelazi statističku normu - to otupljuje budnost liječnika. Osnovna pažnja pri analizi EKG-a omogućit će vam pouzdanu provjeru blokirane ekstrasistole atrija. Po mom iskustvu, izuzetno rano blokirani ektopični P val uvijek deformira T val u jednom ili drugom stupnju, što omogućuje dijagnosticiranje ovog fenomena bez EPI.
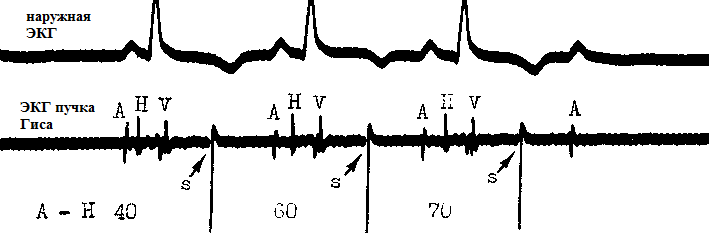
Spominjući skrivenu ekstrasistolu u ovom dijelu, odajem priznanje krajnjoj neobičnosti ove pojave. Riječ je o matičnoj ekstrasistoli, čije je provođenje blokirano antero- i retrogradno. Stoga nije vidljiv na površinskom EKG-u. Njegova dijagnoza je moguća samo pomoću Hisove elektrokardiografije. Na gornjoj slici stabljična ekstrasistola je umjetno izazvana: podražaj S. Kao što vidimo, S podražaji ne prelaze AV spoj i stoga nisu vidljivi na EKG-u. Treći nametnuti podražaj uzrokuje prolazni AV blok 2. stupnja ("). Na vanjskom EKG-u može se posumnjati na skrivenu ekstrasistolu moždanog debla ako postoji kombinacija konvencionalnih (žičanih) AV ekstrasistola i iznenadnih srčanih pauza sličnih AV bloku 2. stupnja.
Aberacija s povećanjem nedonoščadi nikoga ne iznenađuje - budući da je povezana s brzim povećanjem broja otkucaja srca, kada se refraktornost u provodnom sustavu još nije imala vremena skratiti. Aberacija izgleda puno neobičnije kada se otkucaji srca uspore, kada bi se činilo da je refraktorno razdoblje očito završeno.

Osnova aberacije dugog ciklusa je sposobnost stanica His-Purkinjeovog sustava na spontanu dijastoličku depolarizaciju. Stoga, ako dođe do zastoja u radu srca, membranski potencijal u nekim dijelovima provodnog sustava srca može doseći vrijednost potencijala mirovanja ("kritična hipopolarizacija"), što usporava ili onemogućuje provesti sljedeći impuls. Potrebno je razumjeti da takva situacija gotovo uvijek odražava organsku patologiju provodnog sustava, kada su u početku stanice AV spojnice u stanju hipopolarizacije (niska vrijednost maksimalnog dijastoličkog potencijala). Fenomen brady-ovisne blokade nije tipičan za zdravo srce i često prethodi težim poremećajima provođenja.
Doslovno znači: potiskivanje pacemakera češćim impulsima. Ovaj fenomen se temelji na hiperpolarizaciji automatskih stanica zbog činjenice da se one aktiviraju češće nego njihova vlastita frekvencija uzbude. Ovu fiziološku pojavu možemo promatrati na EKG-u svake zdrave osobe, kada sinusni čvor pokorava sve pacemakere niže razine. Što je veća frekvencija sinusnog ritma, to je manja vjerojatnost heterotopnih impulsa, uključujući ekstrasistolu. S druge strane, ako frekvencija impulsa ektopičnog fokusa premašuje automatizam sinusnog čvora, tada će sam sinusni čvor biti podvrgnut supresiji superfrekvencije. Posljednja činjenica često privlači liječničku pozornost, jer pauza nakon obnove sinusnog ritma može biti pretjerano duga. Na primjer:


Uz EPI, disfunkcija sinusnog čvora otkriva se kroz fenomen "supresije prekomjernog pogona".
Rana se naziva ventrikularna ekstrasistola tipa R na T, a atrijalna ekstrasistola tipa P na T.
Uz svu vjerojatnost pojave takvih ekstrasistola kod zdrave osobe (osobito atrijskih), treba imati na umu da što je kraća preuranjenost ekstraekscitacije, to je manje tipična za normalni miokard. Stoga je pri prvom susretu s ranom ekstrasistolom potrebno klinički i instrumentalno procijeniti postojanje varijance refraktornosti miokarda, odnosno vjerojatnost pokretanja tahiaritmije kroz ekstrasistolu. Rana atrijalna ekstrasistola, koja potječe iz mišićnih spojeva ušća plućnih vena, često se počinje otkrivati u ljudi srednje dobi. Najčešće se manifestira refleksnim mehanizmom u sklopu ekstrakardijalne bolesti zbog pogrešan način života. A ako se uzrok aritmije ne eliminira, prije ili kasnije rana ekstrasistola atrija počinje potaknuti fibrilaciju atrija. Kombinacija rane ekstrasistole atrija, dilatacije lijevog atrija i hipertenzije (ili latentne arterijska hipertenzija) je najpouzdaniji klinički prediktor buduće atrijalne tahiaritmije. U starijih osoba u većini slučajeva bilježi se rana ekstrasistola atrija.
Mnogo veća odgovornost pada na ramena liječnika u kliničkoj analizi rane ventrikularne ekstrasistole - budući da su po život opasni poremećaji ventrikularnog ritma gotovo uvijek inicirani fenomenom R on T. U zdrave osobe rana ventrikularna ekstrasistola može se zabilježiti samo uz pozadina brzog ritma; kada se uspori, postaje srednji dijastolički:
Izolirani R na T fenomen na pozadini normo- ili bradikardije uvijek je sumnjiv s obzirom na njegovo posebno elektrofiziološko podrijetlo: rana postdepolarizacija. Kao što je poznato, u zdravom miokardu nema uvjeta za rane postdepolarizacije (osobito u miokardu ventrikula). Stoga, ako se odbace očiti uzroci rane ventrikularne ekstrasistole u obliku akutnog ili kroničnog organskog oštećenja miokarda, potrebno je isključiti druge - kongenitalne. Dopustite mi da vas podsjetim da s takozvanom električnom bolešću srca, rana ventrikularna ekstrasistola može biti jedina manifestacija skrivene patologije dugo vremena.
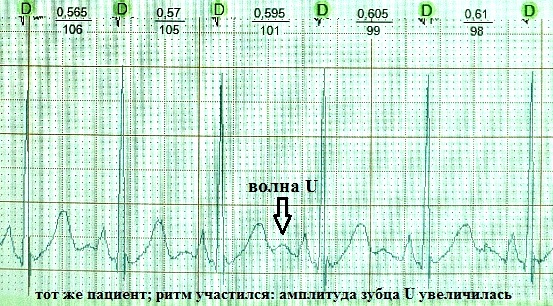
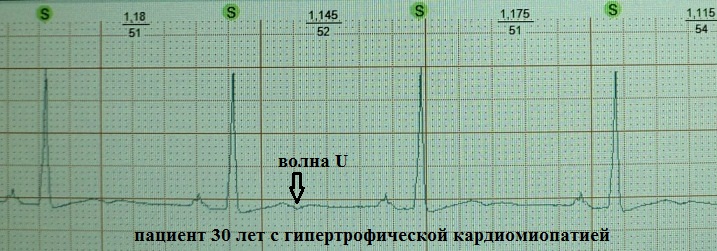
Još uvijek nema konsenzusa o podrijetlu U vala. Pitanje njegovog kliničkog značaja ostaje diskutabilno. Postoji nekoliko teorija o njegovom nastanku:
1) U val je uzrokovan kasnim potencijalima koji slijede svoje akcijske potencijale.
2) U val je uzrokovan potencijalima koji nastaju istezanjem ventrikularne muskulature tijekom razdoblja brzog punjenja ventrikula u ranoj dijastoli.
3) U val je uzrokovan potencijalima izazvanim odgođenom kasnom repolarizacijom kada su stijenke lijeve klijetke istegnute tijekom dijastole.
4) U val je uzrokovan repolarizacijom papilarnih mišića ili Purkinjeovih vlakana.
5) U val je uzrokovan električnim oscilacijama izazvanim mehaničkim valom dovoljnog intenziteta na ušćima vena nakon prolaska kroz normalu arterijski puls duž zatvorenog kruga "arterija-vena".
Stoga se sve teorije temelje na postojanju određenih kasnih oscilacija koje nakratko pomiču transmembranski potencijal miokarda u vrijeme rane dijastole prema hipopolarizaciji. Bliži sam teoriji broj 2. Umjereno hipopolarizirani miokard ima povećanu ekscitabilnost - kao što je poznato, U val na EKG-u kronološki se poklapa s tzv. supernormalnom fazom srčani ciklus, kod kojih se lako javlja npr. ekstrasistolija.
Klinički značaj U vala je neizvjestan (i po mom mišljenju beznačajan). Normalno, U val je mali (oko 1,5-2,5 mm na EKG-u), pozitivan, blago padajući val, nakon vala T 0,02-0,04 sekunde. Najbolje se vidi u odvodima V3, V4. Često se U val uopće ne detektira ili se "sloji" na val T. I, na primjer, s otkucajima srca većim od 95-100 otkucaja u minuti, njegovo otkrivanje je gotovo nemoguće zbog preklapanja s atrijskim Val P. Vjeruje se da normalno ima najveću amplitudu kod zdravih mladih ljudi. Međutim, teoretski se može pojaviti u bilo kojoj kliničkoj situaciji, povećavajući amplitudu tijekom tahizistole:

Vjeruje se da negativni U val apsolutno nije tipičan za normu. Negativna U-oscilacija gotovo je uvijek povezana s nekom vrstom patologije. Druga stvar je da dijagnostička vrijednost takve reverzije može biti potpuno drugačija:
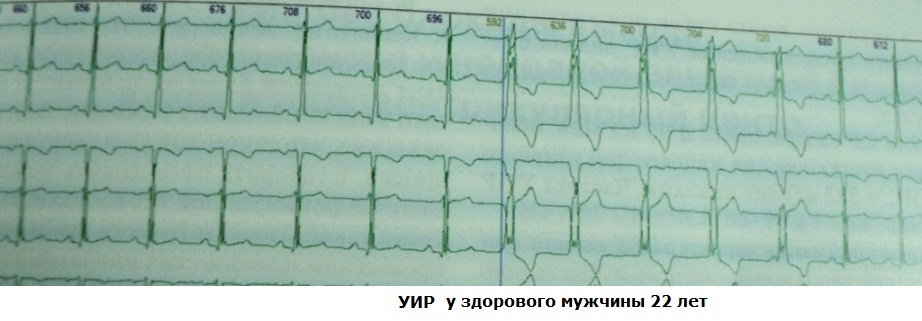
Točno je govoriti o zamjenskoj ("štedljivoj") ulozi ventrikularnog ritma samo u onim slučajevima kada se pojavljuje u pozadini srčanog zastoja tijekom "paroksizmalne" SA ili AV blokade ili tijekom pasivne AV disocijacije. U drugim situacijama imamo posla s ubrzanim idioventrikularnim ritmom (AVR), koji se čini kao nemotiviran („aktivan“). Njegova učestalost ne prelazi 110-120 u minuti, inače se dijagnosticira ventrikularna tahikardija. Postoji nekoliko razloga za pojavu UIR:
Reperfuzijski sindrom u akutnom infarktu miokarda,
Poznata organska bolest srca sa smanjenom sistoličkom funkcijom lijeve klijetke (kao dio potencijalno maligne veće ektopije),
intoksikacija digitalisom,
Idiopatski slučajevi kod zdravih osoba.
Najčešće se URI pojavljuju tijekom akutnog infarkta miokarda u vrijeme potpune ili djelomične rekanalizacije koronarne arterije. U takvoj situaciji velika količina kalcija ulazi u omamljene kardiomiocite, što pomiče transmembranski potencijal na razinu praga (hipopolarizacija stanica); uslijed toga kardiomiociti dobivaju svojstvo automatizma. Važno je znati da URI nije pouzdan kriterij za uspješnu reperfuziju: rekanalizacija može biti djelomična ili povremena. Međutim, u kombinaciji s drugim kliničkim znakovima, prognostička vrijednost URI kao markera oporavka koronarni protok krvi, prilično visoko. Slučajevi "reperfuzijske" ventrikularne fibrilacije vrlo su rijetki. Primjeri:
S reperfuzijskim sindromom susreću se uglavnom bolnički liječnici koji rade u kardiološkim jedinicama intenzivnog liječenja; Klinički kardiolozi ili liječnici funkcionalne dijagnostike češće se bave drugim uzrocima URI.
Intoksikacija digitalisom, kao uzrok UID-a, javlja se u posljednjih godina manje i manje. Samo ga morate zapamtiti.
Identifikacija UIR-a u bolesnika s organskom bolešću srca na pozadini sistoličke disfunkcije lijeve klijetke od velike je kliničke važnosti. Svaku ventrikularnu ektopiju u takvoj situaciji treba tretirati kao potencijalno zloćudnu - ona svakako povećava rizik od iznenadne srčane smrti kroz inicijaciju ventrikularne fibrilacije, osobito ako se pojavi tijekom perioda oporavka nakon vježbanja. Primjer:
Čak i prije 10-15 godina, prilikom registracije UID-a kod osoba bez organske bolesti srca, kardiolozi su donijeli presudu o "nesigurnoj" kliničkoj prognozi - takvi su subjekti bili pod medicinskim nadzorom. Međutim, njihova dugotrajna promatranja pokazala su da URI ne povećavaju rizik od iznenadne srčane smrti i da su u takvim slučajevima "kozmetička" aritmija. Često je URI u zdravih osoba povezan s drugim srčanim i nesrčanim anomalijama: WPW fenomen, akcesorne horde, sindrom rane ventrikularne repolarizacije, manifestacije sindrom displazije vezivnog tkiva. Klinički značaj URI odredit će se subjektivnom podnošljivošću aritmije i njezinim učinkom na intrakardijalnu hemodinamiku (vjerojatnost razvoja aritmogene dilatacije srca). Primjeri:

Liječnika ne bi trebali zbuniti takvi URI parametri kao što su varijabilnost frekvencije i polimorfizam ventrikularnih kompleksa. Nepravilnost ritma određena je unutarnjim automatizmom ektopičnog centra ili blokadom izlaza s Wenckebachovom periodičnošću. Prividna politopna priroda ektopičnih kompleksa zapravo nije ništa drugo nego nenormalno provođenje ekscitacije. Opći je konsenzus da je mehanizam URI-ja kod zdravih osoba abnormalni automatizam.
U diferencijalnoj dijagnozi ubrzanih ventrikularnih ritmova treba isključiti Ashmanov fenomen, WPW fenomen i blok grane ovisan o tahiji ili bradiju.
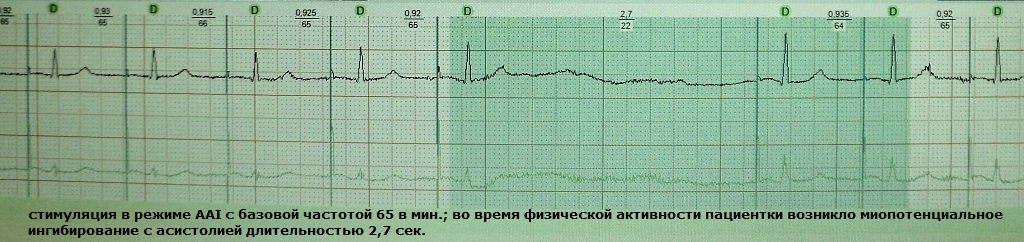
To je varijanta hipersenziranja pacemakera na potencijale skeletnih mišića prsnog koša, ramenog obruča, trbušnih mišića ili dijafragme. Kao rezultat toga, detekcijska elektroda, percipirajući ekstrakardijalne signale, daje naredbu za inhibiciju sljedećeg umjetnog impulsa - dolazi do srčane pauze, što može rezultirati nesvjesticom za pacijenta. Inhibicija miopotencijala u pravilu je izazvana nekom radnjom, na primjer, aktivnim radom rukama. Ovaj je fenomen tipičan za elektrostimulatore srca s konfiguracijom monopolarne elektrode; Posljednjih godina sve se rjeđe ugrađuju. Primjeri:
Mogućnosti korekcije inhibicije miopotencijala: 1) smanjenje praga osjetljivosti elektrode, 2) reprogramiranje sustava na bipolarnu verziju sensinga, 3) zamjena elektrode novom, s bipolarnom jezgrom.
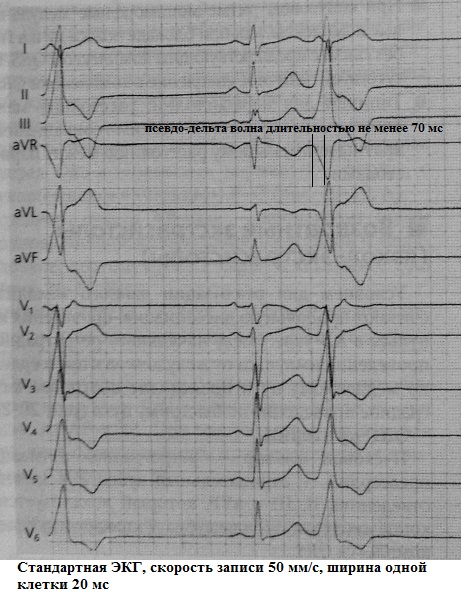
Kao što je poznato, delta val je specifičan znak ventrikularne predekscitacije, zbog prisutnosti dodatnog antegradnog puta provođenja bez kašnjenja impulsa karakterističnog za AV čvor. Poznata EKG slika u obliku delta vala, širenja QRS kompleksa i skraćivanja P-Q intervala zbog preegzitacije, naziva se WPW fenomen. Međutim, ponekad postoji "iskušenje" da se otkrije delta val tamo gdje on zapravo ne postoji, ali gdje postoji ventrikularna ekstrasistola, čiji je početak vrlo sličan predekscitaciji. To je takozvani pseudo-delta val. Takav ventrikularni kompleks oponaša kontinuirani delta val (sinonimi: kontinuirano antidromsko provođenje, ekstrasistola iz Kentovog snopa). Dijagnostička poteškoća javlja se kada se ventrikularna ekstrasistola s pseudo-delta valom bilježi na standardnom EKG-u. Pri analizi dugoročnog EKG praćenje sve dolazi na svoje mjesto: fenomen WPW s ekstrasistolom iz Kentovog snopa (čvrsti delta val) Stalno kombinirat će se s prisutnošću ventrikularnih kompleksa s pravim delta valom. Naprotiv, pri registraciji ventrikularne ekstrasistole s pseudo-delta valom, klasični znakovi WPW fenomena (uključujući intermitentnu preegzitaciju) neće biti otkriveni. Primjeri:
Prema "širini" pseudo-delta vala može se procijeniti lokalizacija ekstrasistoličkog fokusa: endokardijalni ili epikardijalni. Algoritam je sljedeći: 1) ako je pseudo-delta val dulji od 50 ms, tada možemo govoriti o epikardijalnom porijeklu PVC-a, 2) ako je pseudo-delta val manji od 50 ms, tada obratite pozornost do najkraćeg RS intervala u ekstrasistoli na 12-kanalnom EKG-u: njegovo trajanje manje od 115 ms ukazuje na endokardijalnu lokalizaciju žarišta, dok s trajanjem od 115 ms ili više prelaze na treći korak: prisutnost q-zupca u odvodu aVL, 3) prisutnost q-zupca u odvodu aVL ukazuje na epikardijalno podrijetlo PVC-a, njegova odsutnost - o endokardijalnom. Na primjer, u donjem EKG-u, čak i prema najgrubljim proračunima, širina pseudo-delta vala prelazi 50 ms:
Lokalizacija ekstrasistoličkog fokusa je od interesa ne samo za invazivne aritmologe: s čestim epikardijalnim ekstrasistolama, rizik od razvoja aritmogene dilatacije srca je mnogo veći.
. Kod učestalog otkucaja srca mobiliziraju se energetski resursi miokarda. Ako se epizoda tahizistolije nastavi predugo ili je broj otkucaja srca izuzetno visok, tada je unutarstanični metabolizam poremećen (ne može se nositi s opterećenjem) - formira se prolazna distrofija miokarda. U tom slučaju, nakon prestanka tahikardije, na EKG-u se mogu otkriti nespecifične promjene u repolarizaciji, koje se nazivaju posttahikardijski sindrom. Teoretski, nakon bilo koje tahikardije (sinusne, supraventrikularne ili ventrikularne) u razdoblju oporavka mogu se pojaviti manifestacije posttahikardijskog sindroma. U svom klasičnom obliku predstavlja prolaznu reverziju TV vala u prekordijalnim odvodima. Međutim, praktična iskustva pokazuju da promjene EKG-a nakon tahikardije mogu utjecati i na S-T segment. Stoga se u kliničkoj praksi susreću sljedeće manifestacije posttahikardijskog sindroma:
Koso uzlazna depresija S-T segmenta s konveksitetom prema gore (kao "sistoličko preopterećenje"),
- “spora” koso uzlazna depresija S-T segmenta,
Negativan T val.
Trajanje posttahikardijskog sindroma je nepredvidivo varijabilno: od nekoliko minuta do nekoliko dana. Uz postojanu simpatikotoniju, manifestacije posttahikardijskog sindroma mogu postojati mjesecima i godinama. Klasičan primjer je juvenilni tip EKG-a (negativni T valovi u odvodima V1-V3), karakterističan za adolescente i mlade ljude s labilnom psihom.
Ukratko razmotrimo opcije za sindrom nakon tahikardije.
Kosa depresija S-T segmenta s konveksitetom prema gore nakon tahikardije, u pravilu, nastaje kod osoba s početnim manifestacijama hipertrofije miokarda lijeve klijetke; Kod takvih bolesnika standardni EKG u mirovanju ima potpuno normalne parametre. Najizraženija depresija opažena je u odvodima V5, V6. Njegov izgled je svima poznat:

U pravilu, unutar najviše sat vremena nakon epizode tahikardije, EKG se vraća u normalu. Ako hipertrofija miokarda napreduje, tada se normalizacija S-T segmenta odgađa satima ili čak danima, a zatim se manifestacije sistoličkog preopterećenja "fiksiraju" u mirovanju.
Rijetka je "spora" koso uzlazna depresija S-T segmenta. Najčešće se pojavljuje nakon tahikardije na pozadini funkcionalnih poremećaja miokarda tipa NCD.

Negativan T val je najčešća varijanta sindroma nakon tahikardije. Izuzetno je nespecifičan. Navest ću tri primjera.
Negativni T valovi u prekordijalnim odvodima kod 21-godišnjeg mladića (može se smatrati juvenilnim tipom EKG-a) na pozadini perzistentne simpatikotonije:

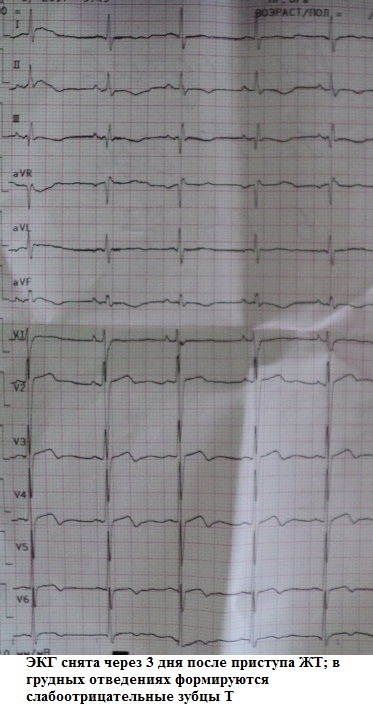
Negativni T valovi u prekordijalnim odvodima nastali nakon ventrikularne tahikardije:

Negativni T valovi u prekordijalnim odvodima nastali nakon supraventrikularne tahikardije:
Klinički značaj nakon tahikardije sindrom je super! On je zajednički uzrok neopravdane hospitalizacije i liječnički pregledi. Simulacijom ishemijskih promjena, osobito u kombinaciji s kardijalgični sindrom, sindrom nakon tahikardije može "oponašati" koronarnu patologiju. Zapamti ga! Sretno s dijagnostikom!
U otprilike 2/3 ljudi, lijeva grana snopa se ne grana u dvije grane, već u tri: prednju, stražnju i medijan. Duž medijalne grane električna ekscitacija se proteže do prednjeg dijela IVS i dijela prednje stijenke lijeve klijetke.

Njegova izolirana blokada izuzetno je rijetka pojava. Međutim, ako se to dogodi, onda se dio IVS i prednja stijenka lijeve klijetke pobuđuju abnormalno - sa stražnje i bočne stijenke lijeve klijetke. Kao rezultat toga, u vodoravnoj ravnini ukupni električni vektor bit će usmjeren prema naprijed, au odvodima V1-V3 opaža se stvaranje visokih R valova (kompleksa poput qR, R ili Rs). Ovo stanje treba razlikovati od:
WPW sindrom
Hipertrofija desne klijetke
posterobazalni infarkt miokarda,
Normalni EKG djece u prvim godinama života, kada iz prirodnih razloga prevladavaju potencijali desne klijetke.
Blokada srednje grane lijeve grane snopa može se pojaviti i kao dio funkcionalnog poremećaja provođenja i neizravno odražavati, na primjer, aterosklerotske lezije prednje silazne arterije, kao subklinički EKG marker koronarne arterijske bolesti.
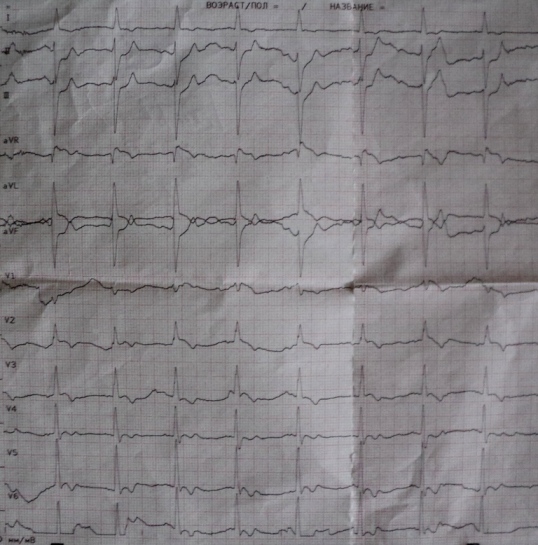

Autor ovih redaka doslovce nekoliko puta tijekom života profesionalna djelatnost naišao na ovaj poremećaj provođenja. Iznijet ću jedno takvo zapažanje. U bolesnika s jakom boli u prsima verificiran je sljedeći EKG uzorak (slika A): kosa elevacija S-T segmenta u odvodima aVL, V2 i V3; prednji gornji polublok i blokada medijalne grane lijeve grane snopa (R valovi visoke amplitude u odvodima V2, V3). Izvan napada EKG se vratio u normalu (slika B).
Koronarna angiografija otkrila je spazam prednje descedentne arterije u srednjoj trećini bolesnika, koji se povukao intrakoronarnom primjenom nitrata; izostala je koncentrična koronarna ateroskleroza. Dijagnosticirana je vazospastična angina. Dakle, blokada srednje grane pojavila se samo u trenutku napad angine, odražavajući "duboku" ishemiju miokarda.
Kao što je poznato, pacemaker sindrom može biti potaknut kronično postojećim kršenjem normalnog slijeda kontrakcija atrija i ventrikula, na primjer, zbog ventrikuloatrijalnog provođenja ili neadekvatno dugog AV kašnjenja; ili je njegova manifestacija povezana s hemodinamska neekvivalencija prirodnih (vlastitih) srčanih kontrakcija i prisilnih.
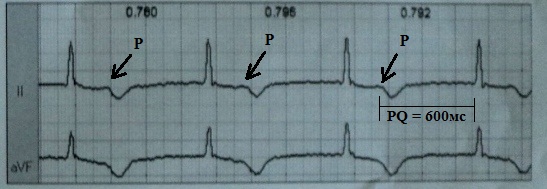
Sindrom pseudopacemakera hemodinamski je poremećaj uzrokovan prisutnošću ventrikuloatrijalnog provođenja ili teškim AV blokom 1. stupnja s kliničkim manifestacijama sličnim pacemaker sindromu, ali bez stimulacije srca. Razvoj ovog "pseudo-sindroma" najčešće se promatra s dugotrajnim AV blokom 1. stupnja, koji prelazi 350-400 ms, kada elektrokardiografski P val počinje preklapati S-T interval prethodnog ventrikularnog kompleksa; u ovom slučaju, atrijalna sistola se javlja u pozadini zatvorenog mitralnog ventila.
Dat ću književno zapažanje. Bolesnik je primljen u kliniku sa simptomima dekompenzirane CHF 4 godine nakon implantacije pacemakera u DDDR modu s osnovnom frekvencijom stimulacije od 50 u minuti. EKG otkriva sinusni ritam s AV blokom 1. stupnja. u trajanju od oko 600 ms:
Ukupni postotak atrijalne stimulacije nije premašio 5%, ventrikularne - 7%. U dinamici je utvrđeno da su rijetke epizode nametnutog ritma ili P-sinkrone stimulacije ventrikula prekinute ventrikularnom ekstrasistolom, koju je ponovno pratio sinusni ritam s izraženim AV blokom 1. stupnja:
Algoritam rada ovog pacemakera bio je takav da se nakon bilo koje ventrikularne kontrakcije aktivira refraktorni period atrija od 450 ms, a P val se pojavi otprilike 200 ms nakon ventrikularnog kompleksa - dakle, vrlo rano i stoga nije detektiran. To je dovelo do gotovo potpune inhibicije ventrikularne stimulacije. U ovom slučaju bilo je potrebno ili skratiti refraktorno razdoblje atrija ili izazvati razvoj potpunog AV bloka. Ovom su bolesniku, uz osnovno liječenje zatajivanja srca, propisane visoke doze Verapamila, koji je blokiranjem AV provođenja doveo do 100% forsiranih ventrikularnih kontrakcija (P-sinkrona stimulacija). AV blokada lijekova pokazala se odlučujućim čimbenikom - omogućila je uklanjanje desinhronizacije u kontrakciji atrija i ventrikula, nakon čega su simptomi zatajenja srca zaustavljeni.
U ovom primjeru vidimo koliko je dugotrajan teški AV blok 1. stupnja. može uzrokovati razvoj zatajenja srca.
Ponekad, sa sindromom pseudo-pacemakera, možete primijetiti fenomen "skakanja" P vala ( P-preskočeno) kada se, na pozadini izraženog usporavanja AV provođenja, P val ne "otapa" jednostavno u QRS kompleksu, već mu prethodi.
- promjena duljine RR interval pod utjecajem ventrikularne kontrakcije u odsutnosti ventrikuloatrijalnog provođenja. Tradicionalno se vjeruje da se ova aritmija javlja kada broj sinusnih valova P premaši broj ventrikularnih QRS kompleksa – dakle, kod AV bloka 2. ili 3. stupnja. U tom slučaju P-P interval, koji sadrži QRS kompleks, postaje kraći od P-P intervala bez ventrikularne kontrakcije:
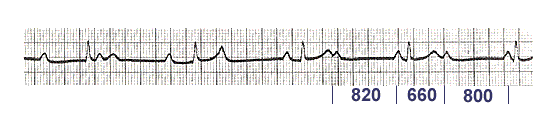
U isto vrijeme, Ventrikulofazna sinusna aritmija može se promatrati s ventrikularnom ekstrasistolom i umjetnom ventrikularnom stimulacijom. Na primjer:
Najvjerojatniji mehanizam za ovu pojavu: rastezanje atrija tijekom ventrikularne sistole, uzrokujući mehanička stimulacija sinoaurikularnog čvora.
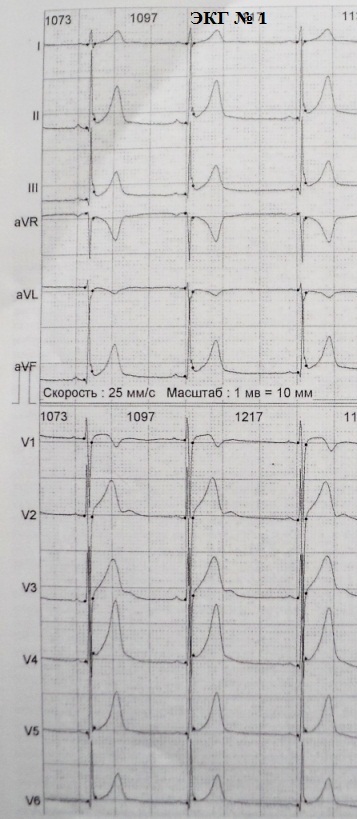
Posljednjih godina klinički i elektrokardiografski pristup sindromu rane repolarizacije ventrikula doživio je značajne promjene. Prema konsenzusu stručnjaka, u nedostatku kliničke manifestacije(paroksizmi polimorfne ventrikularne tahikardije ili ventrikularne fibrilacije) ovaj sindrom se ispravno naziva uzorak rane ventrikularne repolarizacije,čime se naglašava njegova trenutna benignost u okviru bezazlene abnormalnosti EKG-a. Termin sindrom Preporuča se koristiti RRG samo kod simptomatskih bolesnika koji pate od sinkope ili iznenadne srčane smrti putem mehanizma ventrikularne tahiaritmije. Uzimajući u obzir iznimnu rijetkost ovog tijeka fenomena RGC (~ 1 na 10 000 ljudi), upotreba pojma uzorak treba smatrati ne samo prioritetom, već jedinim ispravnim.
Kriteriji za dijagnosticiranje RGC uzorka postali su stroži. Pogrešno je vjerovati da je konkavna elevacija S-T segmenta jedan od markera RGC.Za analizu samo deformacija silaznog dijela R vala: RJ uzorak se odnosi na prisutnost zareza (val j) na njemu ili njegovu glatkoću. Udaljenost od izolinije (točka izvješćivanja je položaj P-Q intervala) do vrha zareza ili početka glatkoće mora biti najmanje 1 mm u dva ili više uzastopnih odvoda standardnog EKG-a (isključujući odvode aVR, V1 -V3); Širina QRS kompleksa treba biti manja od 120 ms, a trajanje QRS računa se samo u odvodima u kojima nema RR uzorka.


Prema gore opisanim kriterijima, samo EKG br. 1 ima RGC obrazac:
Nažalost, još uvijek nema pouzdanih kriterija za potencijalnu malignost RGC uzorka i mogućnost njegovog prijelaza u sindrom. Međutim, ako su prisutni sljedeći klinički znakovi, ispitanik s RGC uzorkom trebao bi biti pod liječničkom skrbi:
Dinamička promjena elevacije j-točke u odsutnosti promjene brzine otkucaja srca,
Prisutnost ventrikularnih ekstrasistola tipa "R do T",
Prisutnost sinkopa vjerojatno različita u klinički tijek od vazovagalnog tipa nesvjestice "odjednom sam se našao na podu",
Neobjašnjiva smrt kod rođaka prvog koljena mlađeg od 45 godina s dokumentiranim uzorkom RGC-a,
Prisutnost RGC uzorka u većini odvoda (aVR, V1-V3 - ne uzima se u obzir),
Prijelaz vala j u horizontalni ili silazni S-T segment.
Da bi se odredila priroda S-T segmenta (uzlazno, vodoravno ili silazno), uspoređuje se položaj točke Jt i točke na S-T segmentu udaljene 100 ms od nje:
Otkrivanje AV bloka 2. stupnja tipa Mobitz II gotovo je uvijek nepovoljan prognostički znak, jer njegova prisutnost, prvo, odražava poremećaj provođenja distalno od AV čvora, a drugo, često služi kao preteča razvoja ozbiljnijeg dromotropna insuficijencija, na primjer, potpuni AV blok.blokade
Istodobno, u praktičnoj kardiologiji postoji značajna hiperdijagnostika AV bloka 2. stupnja. tip Mobitz II. Razmotrimo situacije koje mogu simulirati takav blok - takozvani pseudo-Mobitz II (lažni AV blok drugog stupnja, tip II):
Duga AV nodalna periodičnost s AV blokom tipa I 2. stupnja;

Naglo prolazno povećanje vagalnog tonusa;

Skriveno ;
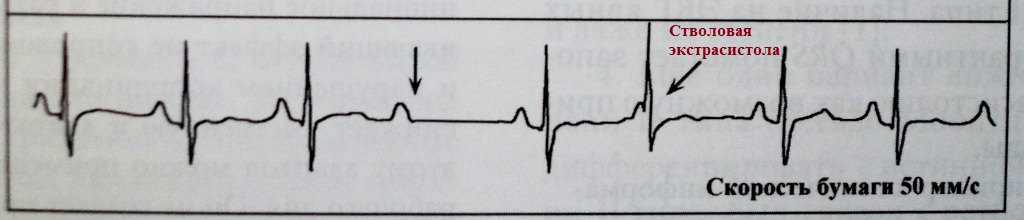
Nakon ventrikularne ekstrasistole;

Sindrom W.P.W.;

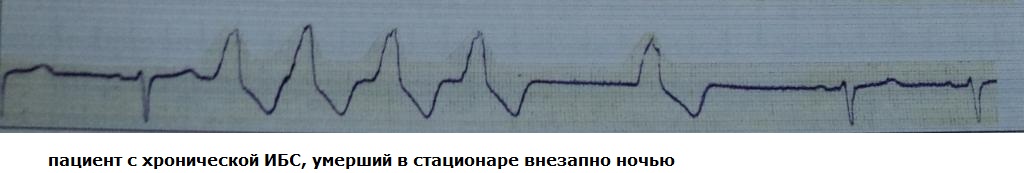
Potencijalna razlika između susjednih područja miokardijalnog sincicija tijekom faze repolarizacije srčanog ciklusa. U zdravom miokardu disperzija refrakternosti je minimalna, a njezina klinička važnost teži nuli. Govoreći o prisutnosti disperzije refrakternosti miokarda kod bolesnika, mi apriorno impliciramo visok rizik razvoja profibrilacijske aritmije.
Razvoj klinički značajne varijance u refraktornosti moguć je u 2 slučaja: 1) prisutnost organske bolesti srca s teškom sistoličkom disfunkcijom; 2) poremećaji transporta iona (kanelopatije, disbalans elektrolita). U oba slučaja raspodjela električne ekscitacije u svim fazama srčanog ciklusa neće biti homogena, što znači da u trenutku repolarizacije (relativna refrakternost) nastaju uvjeti za pojavu preuranjenog akcijskog potencijala – što je elektrokardiografski ekvivalentno ekstrasistoličku kontrakciju. Ekstrasistolički front ekscitacije bit će isti asinkroni, dakle, tijekom repolarizacije postoji velika vjerojatnost pojave još jedne ekstrasistole itd., sve dok se sljedeći električni val ne raspadne na nekoliko valova i razvoj fibrilacijske aktivnosti u atriju ili klijetke.
Primjer 1. Tijekom akutnog infarkta miokarda, drugi PVC je pokrenuo polimorfni VT koji se pretvorio u VF:
Primjer 2. Bolesnik s teškom hipokalemijom (1,7 mmol/l). "Divovski" Q-T interval (~750 ms). Na toj pozadini pojavljuju se česte politopne ektopične kontrakcije. Visok rizik od razvoja ventrikularne fibrilacije:

Iako je disperzija refraktornosti elektrofiziološki pojam, kliničari je češće koriste u deskriptivnom smislu kao biljeg povećanog rizika od po život opasnih ventrikularnih tahiaritmija, verificiranih na temelju prisutnosti instrumentalnih znakova sistoličke disfunkcije lijeve klijetke. S izuzetkom nekih poremećaja transporta iona, disperzija refraktornosti nema izravne EKG manifestacije.
S normalnim položajem e.o.s. R II >R I >R III.
- R val može biti odsutan u augmentiranom elektrodu aVR;
- S okomitim položajem e.o.s. R val može biti odsutan u odvodu aVL (na EKG-u desno);
- Normalno je amplituda R vala u odvodu aVF veća nego u standardnom odvodu III;
- U prsnim odvodima V1-V4, amplituda R vala bi se trebala povećati: R V4 >R V3 >R V2 >R V1;
- Normalno, r val može biti odsutan u odvodu V1;
- U mladih ljudi, R val može biti odsutan u odvodima V1, V2 (u djece: V1, V2, V3). Međutim, takav EKG često je znak infarkta miokarda prednjeg interventrikularnog septuma srca.
3. Q, R, S, T, U valovi
Q val nije širi od 0,03 s; u vodi III je do 1/3-1/4 R, u prsima vodi - do 1/2 R. Val R je najveći, varijabilne veličine (5-25 mm), njegova amplituda ovisi o smjer električne osi srca. U zdravih ljudi može doći do cijepanja i zarezivanja R vala u jednom ili dva odvoda. Dodatni pozitivni ili negativni zubi označeni su R', R" (r', r") ili S', S" (s', s"). U ovom slučaju označeni su veći zubi (R i S više od 5 mm, Q više od 3 mm). velikim slovima, a manji - malim slovima. Razdvajanje i nazubljeni visoki R valovi (osobito na vrhu) ukazuju na kršenje intraventrikularnog provođenja. Rascjepkani i nazubljeni R valovi niske amplitude ne smatraju se patološkim promjenama. Uočena nepotpuna blokada desne grane snopa (split R III, RV1, RV2), u pravilu, nije popraćena proširenjem QRS kompleksa.
Ako je zbroj amplituda R valova u odvodima I, II, III manji od 15 mm, to je niskonaponski EKG, opaža se kod pretilosti, miokarditisa, perikarditisa, nefritisa. S val je negativan, nestabilan, njegova veličina ovisi o smjeru električne osi srca, njegova širina je do 0,03-0,04 s. Razdvajanje, zarez S vala procjenjuju se na isti način kao i R. Val T ima visinu od 0,5-6 mm (od 1/3-1/4 u standardnim odvodima do 1/2 R u prsnim odvodima) , uvijek je pozitivan u I, II, AVF odvodima. U odvodima III, AVD, T val može biti pozitivan, izglađen, bifazičan, negativan, u odvodima AVR je negativan. U prsnim odvodima, zbog osebujnog položaja srca, T val V1-V2 je pozitivan, a TV1 može biti negativan. I smanjeni i povećani T valovi smatraju se znakom patologije (upala, skleroza, distrofija, poremećaji elektrolita itd.). Osim toga, važan dijagnostički značaj ima smjer vala T. Val U je nestabilan, rastegnut, ravan, naglo raste s hipokalemijom, nakon injekcije adrenalina, liječenja kinidinom i tireotoksikoze. Negativan U val opaža se s hiperkalemijom, koronarnom insuficijencijom i preopterećenjem ventrikula. Trajanje ("širina") intervala i zuba mjeri se u stotinkama sekunde i uspoređuje s normom; intervali P-Q, QRS, Q-T, R-R obično se mjere u drugom odvodu (u ovom odvodu zupci su najčišći), trajanje QRS-a ako se sumnja na patologiju procjenjuje se u odvodima V1 i V4-5.
EKG za poremećaje ritma, poremećaje provođenja, hipertrofiju atrija i ventrikula
Sinusna bradikardija:
EKG se malo razlikuje od normalnog, osim rjeđeg ritma. Ponekad, s teškom bradikardijom, amplituda P vala se smanjuje, a trajanje se lagano povećava P-Q interval(do 0,21-0,22).
Sindrom bolesnog sinusa:
Sindrom bolesnog sinusa (SSNS) temelji se na smanjenju automatske funkcije SA čvora, što nastaje pod utjecajem niza patoloških čimbenika. To uključuje bolesti srca (akutni infarkt miokarda, miokarditis, kronična ishemijska bolest srca, kardiomiopatije, itd.), Što dovodi do razvoja ishemije, distrofije ili fibroze u području SA čvora, kao i intoksikacija srčanim glikozidima, blokatori b-adrenergičkih receptora, kinidin.
Karakteristično je da tijekom testa s doziranom tjelesnom aktivnošću ili nakon primjene atropina nemaju odgovarajući porast srčane frekvencije. Kao rezultat značajnog smanjenja funkcije automatizma glavnog pacemakera - SA čvora - stvaraju se uvjeti za periodičnu zamjenu sinusnog ritma ritmovima iz centara automatizma drugog i trećeg reda. U ovom slučaju, razne ne-sinusne ektopični ritmovi(obično atrijski, iz AV spoja, fibrilacija i podrhtavanje atrija, itd.).
Kontrakcije srca svaki put su uzrokovane impulsima koji proizlaze iz različitih dijelova provodnog sustava srca: iz SA čvora, iz gornjih ili donjih dijelova atrija i AV spojnice. Takva migracija pacemakera može se dogoditi kod zdravih osoba s povećanim vagalnim tonusom, kao i kod bolesnika s koronarnom bolešću srca, reumatskom bolešću srca, raznim zaraznim bolestima i sindromom slabih zglobova.
Ekstrasistola atrija i njeni karakteristični znakovi:
1) prerano pojavljivanje srčanog ciklusa;
2) deformacija ili promjena polariteta P vala ekstrasistole;
3) prisutnost nepromijenjenog ekstrasistoličkog ventrikularnog QRST kompleksa;
4) prisutnost nepotpune kompenzacijske pauze nakon ekstrasistole.
Ekstrasistola iz AV veze:
Njegovi glavni EKG znakovi su:
1) prerano, izvanredno pojavljivanje na EKG-u nepromijenjenog ventrikularnog QRS kompleksa;
2) negativan P val u odvodima I, III i AVF nakon ekstrasistoličkog QRS kompleksa ili odsutnost P vala;
3) prisutnost nepotpune kompenzacijske pauze.
EKG znakovi ventrikularne ekstrasistole:
1) prerano, izvanredno pojavljivanje na EKG-u promijenjenog ventrikularnog QRS kompleksa;
2) značajna ekspanzija i deformacija ekstrasistoličkog QRS kompleksa (0,12 s ili više);
3) mjesto RS-T segmenta i T vala ekstrasistole nije u skladu sa smjerom glavnog vala QRS kompleksa;
4) odsutnost P vala prije ventrikularne ekstrasistole;
5) prisutnost u većini slučajeva potpune kompenzacijske pauze nakon ekstrasistole.
1) česte ekstrasistole;
2) politopne ekstrasistole;
3) uparene ili grupne ekstrasistole;
4) rane ekstrasistole tipa R na T.
EKG znakovi atrijalne paroksizmalne tahikardije:
Najkarakterističniji su:
1) iznenadni napad i završetak ubrzanog otkucaja srca do 140-250 u minuti uz održavanje pravilnog ritma;
2) prisutnost smanjenog, deformiranog, dvofaznog ili negativnog P vala prije svakog ventrikularnog QRS kompleksa;
3) normalni, nepromijenjeni ventrikularni QRS kompleksi.
AV-paroksizmalna tahikardija:
Ektopični fokus nalazi se u području av spoja.
Najkarakterističniji znakovi:
1) iznenadni napad i završetak ubrzanog otkucaja srca do 140-220 u minuti uz održavanje pravilnog ritma;
2) prisutnost u odvodima II, III i AVF negativnih P valova koji se nalaze iza QRS kompleksa ili se spajaju s njima i nisu zabilježeni na EKG-u;
3) normalni nepromijenjeni ventrikularni QRS kompleksi.
Ventrikularna paroksizmalna tahikardija:
U pravilu se razvija u pozadini značajnih organskih promjena u srčanom mišiću. Njegove najkarakterističnije karakteristike su:
1) iznenadni početak i završetak napadaja povećanog broja otkucaja srca do 140-220 u minuti uz održavanje pravilnog ritma u većini slučajeva;
2) deformacija i ekspanzija QRS kompleksa više od 0,12 s s diskordantnim položajem S-T segmenta i T vala;
3) ponekad se bilježe "uhvaćene" ventrikularne kontrakcije - normalni QRS kompleksi, kojima prethodi pozitivan P val.
Znakovi atrijalnog flatera:
Najviše karakteristične značajke su.
1) prisutnost na EKG-u čestih - do 200-400 u minuti - pravilnih, sličnih atrijalnih F valova, koji imaju karakterističan pilasti oblik (vodi II, III, AVF, V1, V2);
2) prisutnost normalnih nepromijenjenih ventrikularnih kompleksa, od kojih svakom prethodi određeni (obično konstantan) broj atrijskih valova F (2: 1, 3: 1, 4: 1) - ispravan oblik atrijalnog podrhtavanja.
Fibrilacija atrija:
Najkarakterističniji EKG znakovi fibrilacije atrija su:
1) odsutnost P vala u svim odvodima;
2) prisutnost slučajnih f valova različitih oblika i amplituda tijekom cijelog srčanog ciklusa. F valovi se bolje snimaju u odvodima V1, V2, II, III i AVF;
3) nepravilnost ventrikularnih kompleksa - usmjereni ventrikularni ritam (R-R intervali različitog trajanja);
4) prisutnost QRS kompleksa, koji u većini slučajeva imaju normalan, nepromijenjen ritam bez deformacije ili proširenja.
Ventrikularni flater i fibrilacija:
S ventrikularnim podrhtavanjem, EKG pokazuje sinusoidnu krivulju s čestim, ritmičkim, prilično velikim, širokim valovima (ne mogu se razlikovati elementi ventrikularnog kompleksa).
EKG znakovi nepotpunog sinoatrijalnog bloka su:
1) periodični gubitak pojedinačnih srčanih ciklusa (P valova i QRST kompleksa);
2) povećanje pauze između dva susjedna P ili R vala u trenutku gubitka srčanih ciklusa za gotovo 2 puta (rjeđe, 3 ili 4 puta) u usporedbi s uobičajenim P-P intervalima.
EKG znakovi nepotpunog intraatrijalnog bloka su:
1) povećanje trajanja P vala za više od 0,11 s;
2) cijepanje P vala.
AV blok 1. stupnja:
Atrioventrikularni blok I stupnja karakterizira usporavanje atrioventrikularnog provođenja, što se na EKG-u očituje stalnim produljenjem P-Q intervala na više od 0,20 s. Oblik i trajanje QRS kompleksa se ne mijenja.
AV blok 2. stupnja:
Karakterizira ga povremeni prestanak pojedinačnih električnih impulsa iz atrija u ventrikule. Kao rezultat toga, s vremena na vrijeme dolazi do gubitka jedne ili više ventrikularnih kontrakcija. U ovom se trenutku na EKG-u bilježi samo P val, a sljedeći ventrikularni QRST kompleks je odsutan.
Postoje tri vrste atrioventrikularnog bloka 2. stupnja:
Tip 1 - Mobitz tip 1.
Dolazi do postupnog, od jednog kompleksa do drugog, usporavanja provođenja kroz AV čvor do potpunog kašnjenja jednog (rjeđe dva) električna impulsa. EKG pokazuje postupno produljenje P-Q intervala praćeno gubitkom ventrikularnog QRS kompleksa. Razdoblja postupnog porasta P-Q intervala nakon čega slijedi gubitak ventrikularnog kompleksa nazivaju se Samoilov-Wenckebachova razdoblja.
AV blok visokog (dubokog) stupnja:
EKG pokazuje ili svaku sekundu (2:1) ili dva ili više ventrikularnih kompleksa u nizu (3:1, 4:1). To dovodi do teške bradikardije, na pozadini koje se mogu pojaviti poremećaji svijesti. Teška ventrikularna bradikardija pridonosi stvaranju zamjenskih (bježećih) kontrakcija i ritmova.
Atrioventrikularni blok 3. stupnja (potpuni AV blok):
Karakterizira ga potpuni prestanak prijenosa impulsa iz atrija u ventrikule, zbog čega su uzbuđeni i kontrahiraju se neovisno jedan o drugom. Učestalost kontrakcija atrija je 70-80 u minuti, ventrikula - 30-60 u minuti.
Blokovi srca:
Blokovi s jednim snopom - oštećenje jedne grane Hisovog snopa:
1) blok desne grane snopa;
2) blokada lijeve prednje grane;
3) blokada lijevog stražnja grana.
1) blokada lijeve noge (prednje i stražnje grane);
2) blokada desne noge i lijeve prednje grane;
3) blokada desne noge i lijeve stražnje grane.
Blok desne grane snopa:
Elektrokardiografski znakovi potpunog bloka desne grane su:
1) prisutnost u desnim prekordijalnim odvodima V1, V2 QRS kompleksa tipa rSR1 ili rsR1, koji imaju M-oblik, s R1 > r;
2) prisutnost u lijevim prsnim odvodima (V5, V6) i odvodima I, AVL proširenog, često nazubljenog S vala;
3) povećanje trajanja QRS kompleksa na 0,12 s ili više;
4) prisutnost u odvodima V1 negativnog ili bifaznog (– +) asimetričnog T vala.
Blok lijeve prednje grane Hisovog snopa:
1) oštro odstupanje električne osi srca ulijevo (kut a –30 °);
2) QRS u odvodima I, AVL tip qR, III, AVF, II - tip rS;
3) ukupno trajanje QRS kompleksa je 0,08-0,11 s.
Blok lijeve grane stražnjeg snopa:
1) oštro odstupanje električne osi srca udesno (a +120 °);
2) oblik QRS kompleksa u odvodima I, AVL tip rS, i u odvodima III, AVF tip gR;
3) trajanje QRS kompleksa je unutar 0,08-0,11 s.
1) prisutnost u odvodima V5, V6, I, AVL proširenih deformiranih ventrikularnih kompleksa tipa R s podijeljenim ili širokim vrhom;
2) prisutnost u odvodima V1, V2, AVF proširenih deformiranih ventrikularnih kompleksa, koji imaju izgled QS ili rS s podijeljenim ili širokim vrhom S vala;
3) povećanje ukupnog trajanja QRS kompleksa na 0,12 s ili više;
4) prisutnost u odvodima V5, V6, I, AVL neskladnog T vala u odnosu na QRS. Pomak RS-T segmenta i negativni ili dvofazni (– +) asimetrični T valovi.
Blokada desne noge i lijeve prednje grane Hisovog snopa:
EKG pokazuje znakove karakteristične za blok desne noge: prisutnost u odvodu V deformiranih QRS kompleksa u obliku slova M (rSR1), proširenih na 0,12 s ili više. Istodobno se utvrđuje oštro odstupanje električne osi srca ulijevo, što je najtipičnije za blokadu lijeve prednje grane Hisovog snopa.
Blokada desne grane i lijeve stražnje grane Hisovog snopa:
Kombinacija bloka desne grane Hisovog snopa i blokade lijeve stražnje grane Hisovog snopa dokazuje se pojavom na EKG-u znakova blokade desne grane Hisovog snopa uglavnom u desnim prekordijalnim odvodima (V1, V2) i devijacija električne osi srca udesno (a = 120°), ako nema kliničkih dokaza o prisutnosti hipertrofije desne klijetke.
Blok od tri grane Hisovog snopa (blok od tri snopa):
Karakterizira ga prisutnost poremećaja provođenja istovremeno duž tri grane Hisovog snopa.
1) prisutnost na EKG znakova atrioventrikularnog bloka od 1, 2 ili 3 stupnja;
2) prisutnost elektrokardiografskih znakova blokade dviju grana Hisovog snopa.
1) WPW-Wolf-Parkinson-Whiteov sindrom.
a) skraćenje P-Q intervala;
b) prisutnost dodatnog pobudnog vala trokutastog vala u QRS kompleksu;
c) povećano trajanje i blaga deformacija QRS kompleksa;
Elektrokardiogram (EKG) za hipertrofiju atrija i ventrikula:
Hipertrofija srca je kompenzacijska adaptivna reakcija miokarda, izražena u povećanju mase srčanog mišića. Hipertrofija se razvija kao odgovor na povećano opterećenje koje doživljava jedan ili drugi dio srca u prisutnosti valvularnih srčanih mana (stenoza ili insuficijencija) ili s povećanim tlakom u sistemskoj ili plućnoj cirkulaciji.
1) povećanje električne aktivnosti hipertrofiranog dijela srca;
2) usporavanje provođenja električnog impulsa kroz njega;
3) ishemijske, distrofične, metaboličke i sklerotične promjene u hipertrofiranom srčanom mišiću.
Hipertrofija lijevog atrija:
Češći je u bolesnika s mitralnom srčanom greškom, osobito mitralnom stenozom.
1) bifurkacija i povećanje amplitude zuba P1, II, AVL, V5, V6 (P-mitrale);
2) povećanje amplitude i trajanja druge negativne (lijeve atrijalne) faze P vala u odvodu V1 (rjeđe V2) ili stvaranje negativnog P u V1;
3) povećanje ukupnog trajanja P vala - više od 0,1 s;
4) negativan ili bifazičan (+ –) P val u III ( nekonzistentan znak).
Hipertrofija desnog atrija:
Kompenzatorna hipertrofija desne pretklijetke obično se razvija kod bolesti praćenih povišenim tlakom u plućnoj arteriji, najčešće kod kroničnog cor pulmonale.
1) u odvodima II, III, AVF, P valovi su visoke amplitude, sa šiljastim vrhom (P-pulmonale);
2) u odvodima V1, V2, P val (ili njegova prva, desna atrijalna faza) je pozitivan, sa šiljastim vrhom;
3) trajanje P valova ne prelazi 0,10 s.
Hipertrofija lijeve klijetke:
Razvija se kod hipertenzije, aortnih srčanih mana, insuficijencije mitralnog ventila i drugih bolesti praćenih dugotrajnim preopterećenjem lijeve klijetke.
1) povećanje amplitude R vala u lijevim prsnim odvodima (V5, V6) i amplitude S vala u desnim prsnim odvodima (V1, V2); u ovom slučaju RV4 25 mm ili RV5, 6 + SV1, 2 35 mm (na EKG-u osoba starijih od 40 godina) i 45 mm (na EKG-u mladih);
2) produbljivanje Q vala u V5, V6, nestanak ili oštro smanjenje amplitude S valova u lijevim prsnim odvodima;
3) pomak električne osi srca ulijevo. U ovom slučaju R1 15 mm, RAVL 11 mm ili R1 + SIII > 25 mm;
4) s izraženom hipertrofijom u odvodima I i AVL, V5, V6, može se uočiti pomak S-T segmenta ispod izolinije i stvaranje negativnog ili dvofaznog (– +) T vala;
5) povećanje trajanja intervala unutarnjeg QRS odstupanja u lijevim prekordijalnim odvodima (V5, V6) za više od 0,05 s.
Hipertrofija desne klijetke:
Razvija se s mitralnom stenozom, kroničnim cor pulmonale i drugim bolestima koje dovode do dugotrajnog preopterećenja desne klijetke.
1) tip rSR1 karakterizira prisutnost u odvodu V1 podijeljenog QRS kompleksa tipa rSR1 s dva pozitivna zuba r u R1, od kojih drugi ima veliku amplitudu. Te se promjene opažaju s normalnom širinom QRS kompleksa;
2) R-tip EKG karakteriziran je prisutnošću QRS kompleksa tipa Rs ili gR u odvodu V1 i obično se otkriva s teškom hipertrofijom desne klijetke;
3) EKG tipa S karakterizira prisutnost u svim prsnim odvodima od V1 do V6 QRS kompleksa tipa rS ili RS s izraženim S valom.
1) pomak električne osi srca udesno (kut a više od +100 °);
2) povećanje amplitude R vala u desnim prsnim odvodima (V1, V2) i amplitude S vala u lijevim prsnim odvodima (V5, V6). U ovom slučaju, kvantitativni kriteriji mogu biti: amplituda RV17 mm ili RV1 + SV5, 6 > 110,5 mm;
3) pojava QRS kompleksa tipa rSR ili QR u odvodima V1;
4) pomak S-T segmenta i pojava negativnih T valova u odvodima III, AVF, V1, V2;
5) povećanje trajanja intervala unutarnje devijacije u desnom prsnom odvodu (V1) za više od 0,03 s.
Koje stanje miokarda odražava R val na nalazu EKG-a?
Zdravlje cijelog tijela ovisi o zdravlju kardiovaskularnog sustava. Kada nastaju? neugodni simptomi, većina ljudi traži liječničku pomoć. Nakon što su u ruke dobili rezultate elektrokardiograma, malo ljudi razumije što je u pitanju. Što p val odražava na EKG-u? Koji alarmantne simptome zahtijevaju liječnički nadzor pa čak i liječenje?
Zašto se radi elektrokardiogram?
Nakon pregleda kardiologa, pregled započinje elektrokardiografijom. Ovaj postupak je vrlo informativan, unatoč činjenici da se provodi brzo i ne zahtijeva posebnu obuku ili dodatne troškove.
Kardiograf bilježi prolaz električnih impulsa kroz srce, bilježi otkucaje srca i može otkriti razvoj ozbiljnih patologija. Valovi na EKG-u daju detaljnu predodžbu o različite dijelove miokard i njihov rad.
Norma za EKG je da se različiti valovi razlikuju u različitim odvodima. Izračunavaju se određivanjem vrijednosti u odnosu na projekciju vektora EMF na vodeću os. Zub može biti pozitivan ili negativan. Ako se nalazi iznad kardiografske izolinije, smatra se pozitivnim, ako se nalazi ispod, smatra se negativnim. Bifazni val se bilježi kada u trenutku pobuđenja val prelazi iz jedne faze u drugu.
Važno! Elektrokardiogram srca pokazuje stanje provodnog sustava, koji se sastoji od snopova vlakana kroz koje prolaze impulsi. Promatrajući ritam kontrakcija i karakteristike poremećaja ritma, mogu se uočiti različite patologije.
Provodni sustav srca složena je struktura. Sastoji se od:
- sinoatrijski čvor;
- atrioventrikularni;
- snop grana;
- Purkinjeova vlakna.
Sinusni čvor, kao pacemaker, izvor je impulsa. Formiraju se jednom u minuti. Kod raznih poremećaja i aritmija impulsi se mogu stvarati češće ili rjeđe od normale.
Ponekad se bradikardija (usporen rad srca) razvija zbog činjenice da drugi dio srca preuzima funkciju pacemakera. Aritmičke manifestacije također mogu biti uzrokovane blokadama u različitim zonama. Zbog toga je poremećena automatska kontrola rada srca.
Što pokazuje EKG?
Ako znate norme za pokazatelje kardiograma, kako bi zubi trebali biti smješteni u zdravoj osobi, možete dijagnosticirati mnoge patologije. Ovaj pregled obavljaju u bolničkom okruženju, ambulantno iu hitnim kritičnim slučajevima liječnici hitne pomoći radi postavljanja preliminarne dijagnoze.
Promjene prikazane na kardiogramu mogu pokazati sljedeća stanja:
- ritam i broj otkucaja srca;
- infarkt miokarda;
- blokada srčanog provodnog sustava;
- poremećaj metabolizma važnih mikroelemenata;
- začepljenja velikih arterija.
Očito, istraživanje pomoću elektrokardiograma može biti vrlo informativno. Ali od čega se sastoje rezultati dobivenih podataka?
Pažnja! Osim valova, EKG uzorak ima segmente i intervale. Znajući koja je norma za sve ove elemente, možete postaviti dijagnozu.
Detaljna interpretacija elektrokardiograma
Norma za P val nalazi se iznad izolinije. Ovaj atrijski val može biti negativan samo u odvodima 3, aVL i 5. U odvodima 1 i 2 doseže svoju maksimalnu amplitudu. Odsutnost P vala može ukazivati na ozbiljne poremećaje u provođenju impulsa kroz desnu i lijevu pretklijetku. Ovaj zub odražava stanje ovog dijela srca.
Prvi se dešifrira P val, budući da se u njemu stvara električni impuls i prenosi do ostatka srca.
Razdvajanje P vala, kada se formiraju dva vrha, ukazuje na povećanje lijevog atrija. Često se bifurkacija razvija s patologijama bikuspidalnog ventila. Dvostruki P val postaje indikacija za dodatne kardiološke pretrage.
PQ interval pokazuje kako impuls prolazi do ventrikula kroz atrioventrikularni čvor. Norma za ovaj odjeljak je vodoravna linija, budući da nema kašnjenja zbog dobre vodljivosti.
Q zubac je normalno uzak, njegova širina nije veća od 0,04 s. u svim odvodima, a amplituda je manja od četvrtine vala R. Ako je val Q predubok, to je jedan od mogućih znakova srčanog udara, ali se sam pokazatelj procjenjuje samo u kombinaciji s drugima.
R val je ventrikularni, pa je najviši. Zidovi organa u ovoj zoni su najgušći. Zbog toga električni val putuje najdulje. Ponekad mu prethodi mali negativni Q zubac.
Tijekom normalnog rada srca najviši R val bilježi se u lijevim prekordijalnim odvodima (V5 i 6). No, ne smije prijeći 2,6 mV.Previsok zub je znak hipertrofije lijeve klijetke. Ovo stanje zahtijeva dubinsku dijagnostiku kako bi se utvrdili uzroci povećanja (ishemijska bolest srca, arterijska hipertenzija, defekti srčanih zalistaka, kardiomiopatije). Ako se R val naglo smanji od V5 do V6, to može biti znak MI.
Nakon ovog smanjenja počinje faza oporavka. Na EKG-u to je prikazano kao formiranje negativnog vala S. Nakon malog vala T dolazi ST segment, koji bi normalno trebao biti predstavljen ravnom linijom. Linija Tckb ostaje ravna, na njoj nema savijenih područja, stanje se smatra normalnim i ukazuje da je miokard potpuno spreman za sljedeći RR ciklus - od kontrakcije do kontrakcije.
Određivanje osovine srca
Drugi korak u dešifriranju elektrokardiograma je određivanje osi srca. Smatra se da je normalan nagib između 30 i 69 stupnjeva. Manji indikatori označavaju odstupanje ulijevo, a veći indikatori označavaju odstupanje udesno.
Moguće pogreške u istraživanju
Moguće je dobiti nepouzdane podatke iz elektrokardiograma ako sljedeći čimbenici utječu na kardiograf prilikom snimanja signala:
- fluktuacije frekvencije izmjenične struje;
- pomicanje elektroda zbog njihove labave primjene;
- drhtanje mišića u tijelu pacijenta.
Sve ove točke utječu na dobivanje pouzdanih podataka pri provođenju elektrokardiografije. Ako EKG pokaže da su se ti čimbenici dogodili, studija se ponavlja.
Interpretacijom kardiograma od strane iskusnog kardiologa mogu se dobiti mnoge vrijedne informacije. Kako ne biste pokrenuli patologiju, važno je konzultirati liječnika kada se pojave prvi bolni simptomi. Na taj način možete spasiti svoje zdravlje i život!
Elektrokardiogram za poremećaje provođenja
u vodi ekstremiteta (više od 0,11 s);
razdvojeni ili nazubljeni P valovi (nije trajni znak)
periodični nestanak lijeve atrijalne (negativne) faze P vala u odvodu V1
povećanje trajanja P-Q(R) intervala za više od 0,20 s, uglavnom zbog P-Q(R) segmenta;
održavanje normalnog trajanja P valova (ne više od 0,10 s); održavanje normalnog oblika i trajanja QRS kompleksa
povećanje trajanja P-Q(R) intervala za više od 0,20 s, uglavnom zbog trajanja P vala (njegovo trajanje prelazi 0,11 s, P val je podijeljen);
održavanje normalnog trajanja P-Q(R) segmenta (ne više od 0,10 s);
održavanje normalnog oblika i trajanja QRS kompleksa
povećanje trajanja P-Q(R) intervala za više od 0,20 s;
održavanje normalnog trajanja P vala (ne više od 0,11 s);
prisutnost izražene deformacije i širenja (više od 0,12 s) QRS kompleksa poput bloka s dva snopa u His sustavu (vidi dolje)
postupno, od jednog kompleksa do drugog, povećanje trajanja P-Q(R) intervala, prekinuto gubitkom ventrikularnog QRST kompleksa (uz zadržavanje atrijalnog P vala na EKG-u);
nakon gubitka QRST kompleksa, ponovna registracija normalnog ili blago produženog P-Q(R) intervala, zatim postupno povećanje trajanja ovog intervala uz gubitak ventrikularnog kompleksa (Samoilov-Wenckebach period);
Omjer P i QRS - 3:2, 4:3, itd.
redoviti (tip 3:2, 4:3, 5:4, 6:5, itd.) ili slučajni gubitak jednog, rijetko biventrikularnog i triventrikularnog QRST kompleksa (uz zadržavanje atrijalnog P vala na ovom mjestu);
prisutnost konstantnog (normalnog ili produženog) P-Q(R) intervala; moguće širenje i deformacija ventrikularnog QRS kompleksa (nekonstantan znak)
P-Q(R) interval normalan ili produljen;
s distalnim oblikom blokade moguće je širenje i deformacija ventrikularnog QRS kompleksa (netrajni znak)
prisutnost konstantnog (normalnog ili produženog) P-Q(R) intervala u onim kompleksima gdje P val nije blokiran;
proširenje i deformacija ventrikularnog QRS kompleksa (netrajni znak);
na pozadini bradikardije, pojava ometajućih (klizećih) kompleksa i ritmova (nekonstantni znak)
smanjenje broja ventrikularnih kontrakcija (QRS kompleksa) do jedne minute;
ventrikularni QRS kompleksi nisu promijenjeni
smanjenje broja ventrikularnih kontrakcija (QRS kompleksa) na minutu ili manje;
ventrikularni QRS kompleksi su prošireni i deformirani
lepršanje atrija (F);
ventrikularni ritam nesinusnog porijekla - ektopični (nodalni ili
R-R intervali su konstantni (ispravan ritam);
Otkucaji srca ne prelaze min.
prisutnost u lijevim prsnim odvodima (V5, V1) i u odvodima I, aVL proširenog, često nazubljenog S vala;
povećanje trajanja QRS kompleksa za više od 0,12 s;
prisutnost u odvodu V1 (rjeđe u odvodu III) depresije RS-T segmenta s konveksitetom okrenutim prema gore i negativnim ili dvofaznim ("-" i "+") asimetričnim T valom
blago povećanje trajanja QRS kompleksa na 0,09-0,11 s
QRS kompleks u odvodima I i aVL, tip qR, te u odvodima III, aVF i II - tip rS;
ukupno trajanje ventrikularnih QRS kompleksa 0,08-0,11 s
QRS kompleks u odvodima I i aVL je tipa rS, a u odvodima III i aVF je tipa qR; ukupno trajanje ventrikularnih QRS kompleksa 0,08-0,11 s
prisutnost u V1, V2, III, aVF proširenih deformiranih S valova ili QS kompleksa s rascijepljenim ili širokim vrhom;
povećanje ukupnog trajanja QRS kompleksa za više od 0,12 s;
prisutnost u odvodima V5, V6, aVL diskordantnog pomaka RS-T segmenta u odnosu na QRS i negativnih ili dvofaznih ("-" i "+") asimetričnih T valova;
devijacija električne osi srca ulijevo (često se opaža)
prisutnost u odvodima III, aVF, V1, V2, proširenih i produbljenih QS ili rS kompleksa, ponekad s početnim razdvajanjem S vala (ili QS kompleksa);
povećanje trajanja QRS-a na 0,10-0,11 s;
devijacija električne osi srca ulijevo (netrajni znak)
oštra devijacija električne osi srca ulijevo (kut α od 30 do 90°)
devijacija električne osi srca udesno (kut α jednak ili veći od +120°)
znakovi potpune blokade dviju grana Hisovog snopa (bilo koji tip bloka s dva snopa - vidi gore)
EKG znakovi potpune dvofascikularne blokade
pojava dodatnog ekscitacijskog vala unutar QRS kompleksa - D-val;
dugačak i blago deformiran QRS kompleks;
neskladan s QRS kompleksom pomak RS-T segmenta i promjena polariteta T vala (nekonstantni znakovi)
odsutnost dodatnog vala pobude u QRS kompleksu - D-val;
prisutnost nepromijenjenih (uskih) i nedeformiranih QRS kompleksa
Medicinski portal Krasnoyarsk Krasgmu.net
Za točno tumačenje promjena pri analizi EKG-a, morate se pridržavati dolje navedene sheme dekodiranja.
Opća shema dekodiranja EKG-a: dešifriranje kardiograma kod djece i odraslih: opća načela, čitanje rezultata, primjer dekodiranja.
Normalan elektrokardiogram
Svaki EKG sastoji se od nekoliko valova, segmenata i intervala, koji odražavaju složeni proces širenja vala uzbude kroz srce.
Oblik elektrokardiografskih kompleksa i veličina zubaca različiti su u različitim odvodima i određeni su veličinom i smjerom projekcije vektora momenta srčanog EMF-a na os pojedinog odvoda. Ako je projekcija vektora momenta usmjerena prema pozitivnoj elektrodi danog odvoda, na EKG-u se bilježi odstupanje od izolinije prema gore - pozitivni valovi. Ako je projekcija vektora usmjerena prema negativnoj elektrodi, na EKG-u se bilježi odstupanje od izolinije prema dolje - negativni valovi. U slučaju kada je vektor momenta okomit na os odvoda, njegova projekcija na ovu os je nula i na EKG-u se ne bilježe odstupanja od izolinije. Ako tijekom ciklusa uzbude vektor promijeni svoj smjer u odnosu na polove vodeće osi, tada val postaje bifazičan.
Segmenti i valovi normalnog EKG-a.
Prong R.
P val odražava proces depolarizacije desne i lijeve pretklijetke. U zdrave osobe u odvodima I, II, aVF, V-V P val je uvijek pozitivan, u odvodima III i aVL, V može biti pozitivan, bifazičan ili (rijetko) negativan, a u odvodu aVR P val je uvijek negativan. . U odvodima I i II, P val ima najveću amplitudu. Trajanje P vala ne prelazi 0,1 s, a njegova amplituda je 1,5-2,5 mm.
P-Q(R) interval.
Interval P-Q(R) odražava trajanje atrioventrikularnog provođenja, tj. vrijeme širenja ekscitacije kroz atrije, AV čvor, Hisov snop i njegove grane. Njegovo trajanje je 0,12-0,20 s i kod zdrave osobe uglavnom ovisi o frekvenciji srca: što je veća frekvencija srca, to je P-Q(R) interval kraći.
Ventrikularni QRST kompleks.
Ventrikularni QRST kompleks odražava složeni proces širenja (QRS kompleks) i izumiranja (RS-T segment i T val) ekscitacije kroz ventrikularni miokard.
Q val.
Q val se normalno može zabilježiti u svim standardnim i poboljšanim unipolarnim odvodima od udova te u prekordijalnim odvodima V-V. Amplituda normalnog Q zubca u svim odvodima, osim aVR, ne prelazi visinu R vala, a njegovo trajanje je 0,03 s. U elektrodu aVR u zdrave osobe može se zabilježiti duboki i široki Q val ili čak QS kompleks.
R val
Normalno, R val se može zabilježiti u svim standardnim i poboljšanim odvodima udova. U odvodu aVR, R val je često slabo definiran ili ga uopće nema. U prsnim odvodima, amplituda R vala postupno raste od V do V, a zatim blago opada u V i V. Ponekad r val može izostati. zubac
R odražava širenje ekscitacije duž interventrikularnog septuma, a R val - duž mišića lijeve i desne klijetke. Interval unutarnjeg odstupanja u olovu V ne prelazi 0,03 s, au olovu V - 0,05 s.
S val
U zdrave osobe amplituda S vala u različitim elektrokardiografskim odvodima varira unutar širokih granica, ne prelazeći 20 mm. Uz normalan položaj srca u prsima u odvodima udova, amplituda S je mala, osim u odvodu aVR. U prsnim odvodima S val se postupno smanjuje od V, V do V, au odvodima V, V ima malu amplitudu ili ga uopće nema. Jednakost R i S valova u prsnim odvodima (“ tranzicijska zona") obično se bilježi u odvodu V ili (rjeđe) između V i V ili V i V.
Maksimalno trajanje ventrikularnog kompleksa ne prelazi 0,10 s (obično 0,07-0,09 s).
RS-T segment.
RS-T segment kod zdrave osobe u odvodima ekstremiteta nalazi se na izoliniji (0,5 mm). Normalno, u prsnim odvodima V-V može doći do blagog pomaka RS-T segmenta prema gore od izolinije (ne više od 2 mm), au odvodima V - prema dolje (ne više od 0,5 mm).
T val
Normalno je T val uvijek pozitivan u odvodima I, II, aVF, V-V i T>T i T>T. U odvodima III, aVL i V, T val može biti pozitivan, bifazičan ili negativan. U odvodu aVR, T val je obično uvijek negativan.
Q-T interval (QRST)
Q-T interval naziva se električna ventrikularna sistola. Njegovo trajanje prvenstveno ovisi o broju srčanih kontrakcija: što je veća frekvencija ritma, to je kraći pravilni Q-T interval. Normalno trajanje Q-T intervala određeno je Bazett formulom: Q-T=K, gdje je K koeficijent jednak 0,37 za muškarce i 0,40 za žene; R-R – trajanje jednog srčanog ciklusa.
Analiza elektrokardiograma.
Analiza bilo kojeg EKG-a trebala bi započeti provjerom ispravnosti tehnike registracije. Prvo morate obratiti pozornost na prisutnost raznih smetnji. Smetnje koje se javljaju tijekom snimanja EKG-a:
a - indukcijske struje - mrežna indukcija u obliku pravilnih oscilacija s frekvencijom od 50 Hz;
b - "plivanje" (drift) izolinije kao rezultat lošeg kontakta elektrode s kožom;
c - smetnje uzrokovane tremorom mišića (vidljive su nepravilne učestale vibracije).
Smetnje koje se javljaju tijekom snimanja EKG-a
Drugo, potrebno je provjeriti amplitudu kontrolnog milivolta, koja bi trebala odgovarati 10 mm.
Treće, potrebno je procijeniti brzinu pomicanja papira tijekom snimanja EKG-a. Pri snimanju EKG-a brzinom od 50 mm, 1 mm na papirnoj traci odgovara vremenskom razdoblju od 0,02 s, 5 mm - 0,1 s, 10 mm - 0,2 s, 50 mm - 1,0 s.
Opća shema (plan) za dekodiranje EKG-a.
I. Analiza otkucaja srca i provođenja:
1) procjena pravilnosti srčanih kontrakcija;
2) brojanje otkucaja srca;
3) određivanje izvora uzbude;
4) procjena funkcije vodljivosti.
II. Određivanje rotacije srca oko anteroposteriorne, uzdužne i poprečne osi:
1) određivanje položaja električne osi srca u frontalnoj ravnini;
2) određivanje rotacije srca oko uzdužna os;
3) određivanje rotacije srca oko transverzalne osi.
III. Analiza atrijalnog P vala.
IV. Analiza ventrikularnog QRST kompleksa:
1) analiza QRS kompleksa,
2) analiza RS-T segmenta,
3) analiza Q-T intervala.
V. Elektrokardiografski nalaz.
I.1) Pravilnost otkucaja srca procjenjuje se usporedbom trajanja R-R intervala između uzastopno zabilježenih srčanih ciklusa. Interval R-R obično se mjeri između vrhova valova R. Pravilan, odnosno ispravan, srčani ritam dijagnosticira se ako je trajanje izmjerenog R-R jednako, a raspon dobivenih vrijednosti ne prelazi 10% prosjeka R-R trajanje. U drugim slučajevima, ritam se smatra nenormalnim (nepravilnim), što se može primijetiti kod ekstrasistole, fibrilacije atrija, sinusne aritmije itd.
2) Uz pravilan ritam, broj otkucaja srca (HR) određuje se formulom: HR=.
Ako je ritam EKG-a nenormalan, u jednom od odvoda (najčešće u standardnom odvodu II) snima se duže nego inače, npr. 3-4 sekunde. Zatim se broji broj QRS kompleksa snimljenih u 3 sekunde i rezultat se množi s 20.
U zdrave osobe broj otkucaja srca u mirovanju kreće se od 60 do 90 u minuti. Povećanje broja otkucaja srca naziva se tahikardija, a smanjenje bradikardija.
Procjena pravilnosti ritma i otkucaja srca:
a) pravilan ritam; b), c) nepravilan ritam
3) Za određivanje izvora ekscitacije (pacemaker) potrebno je procijeniti tijek ekscitacije u atriju i utvrditi odnos R valova i ventrikularnih QRS kompleksa.
Sinusni ritam karakteriziraju: prisutnost u standardnom odvodu II pozitivnih H valova koji prethode svakom QRS kompleksu; konstantan identičan oblik svih P valova u istom odvodu.
U nedostatku ovih znakova dijagnosticiraju se različite varijante ne-sinusnog ritma.
Atrijski ritam (iz donjih dijelova atrija) karakterizira prisutnost negativnih P, P valova i sljedećih nepromijenjenih QRS kompleksa.
Ritam iz AV spojnice karakterizira: odsutnost P vala na EKG-u, spajanje s uobičajenim nepromijenjenim QRS kompleksom ili prisutnost negativnih P valova smještenih iza uobičajenih nepromijenjenih QRS kompleksa.
Ventrikularni (idioventrikularni) ritam karakteriziraju: spori ventrikularni ritam (manje od 40 otkucaja u minuti); prisutnost proširenih i deformiranih QRS kompleksa; nedostatak prirodne veze između QRS kompleksa i P valova.
4) Za grubu preliminarnu procjenu funkcije provođenja potrebno je izmjeriti trajanje P vala, trajanje P-Q(R) intervala i ukupno trajanje ventrikularnog QRS kompleksa. Povećanje trajanja ovih valova i intervala ukazuje na usporavanje provođenja u odgovarajućem dijelu provodnog sustava srca.
II. Određivanje položaja električne osi srca. Postoje sljedeće opcije za položaj električne osi srca:
Baileyjev šestosni sustav.
a) Određivanje kuta grafičkom metodom. Algebarski zbroj amplituda valova QRS kompleksa izračunava se u bilo koja dva odvoda iz udova (obično se koriste standardni odvodi I i III), čije su osi smještene u frontalnoj ravnini. Pozitivna ili negativna vrijednost algebarskog zbroja u proizvoljno odabranom mjerilu ucrtana je na pozitivnom ili negativnom dijelu osi odgovarajućeg odvoda u šesteroosnom Baileyevom koordinatnom sustavu. Ove vrijednosti predstavljaju projekcije željene električne osi srca na osi I i III standardnih odvoda. S krajeva ovih izbočina vraćaju se okomice na osi izvoda. Sjecište okomica povezano je sa središtem sustava. Ova linija je električna os srca.
b) Vizualno određivanje kuta. Omogućuje brzu procjenu kuta s točnošću od 10°. Metoda se temelji na dva principa:
1. Najveća pozitivna vrijednost algebarskog zbroja zubaca QRS kompleksa opažena je u tom odvodu, čija se os približno podudara s lokacijom električne osi srca i paralelna je s njom.
2. Kompleks tipa RS, gdje algebarski zbroj zubaca jednak nuli (R=S ili R=Q+S), bilježi se u odvodu čija je os okomita na električnu os srca.
S normalnim položajem električne osi srca: RRR; u odvodima III i aVL, R i S valovi su približno jednaki jedni drugima.
U vodoravnom položaju ili devijaciji električne osi srca ulijevo: visoki R valovi su fiksirani u odvodima I i aVL, s R>R>R; bilježi se duboki S val u odvodu III.
U okomitom položaju ili devijaciji električne osi srca udesno: visoki R valovi bilježe se u odvodima III i aVF, a R R> R; duboki S valovi se bilježe u odvodima I i aV
III. Analiza P vala uključuje: 1) mjerenje amplitude P vala; 2) mjerenje trajanja P vala; 3) određivanje polariteta P vala; 4) određivanje oblika P vala.
IV.1) Analiza QRS kompleksa uključuje: a) procjenu Q vala: amplituda i usporedba s R amplitudom, trajanje; b) procjena R vala: amplituda, uspoređujući je s amplitudom Q ili S u istom odvodu i s R u drugim odvodima; trajanje intervala unutarnjeg odstupanja u odvodima V i V; moguće cijepanje zuba ili pojava dodatnog; c) procjena S vala: amplituda, uspoređujući je s R amplitudom; moguće proširenje, nazubljenost ili cijepanje zuba.
2) Pri analizi RS-T segmenta potrebno je: pronaći spojnu točku j; izmjerite njegovo odstupanje (+–) od izolinije; izmjerite količinu pomaka RS-T segmenta, bilo gore ili dolje po izoliniji u točki koja se nalazi 0,05-0,08 s od točke j udesno; odrediti oblik mogućeg pomaka RS-T segmenta: horizontalno, koso prema dolje, koso prema gore.
3) Prilikom analize T vala treba: odrediti polaritet T, procijeniti njegov oblik, izmjeriti amplitudu.
4) Analiza Q-T intervala: mjerenje trajanja.
V. Elektrokardiografski zaključak:
1) izvor srčanog ritma;
2) pravilnost srčanog ritma;
4) položaj električne osi srca;
5) prisutnost četiri elektrokardiografska sindroma: a) poremećaji srčanog ritma; b) poremećaji provođenja; c) hipertrofija miokarda ventrikula i atrija ili njihovo akutno preopterećenje; d) oštećenje miokarda (ishemija, distrofija, nekroza, ožiljci).
Elektrokardiogram za srčane aritmije
1. Poremećaji automatizma SA čvora (nomotopske aritmije)
1) Sinusna tahikardija: povećanje broja otkucaja srca do (180) u minuti (skraćeni R-R intervali); održavanje ispravnog sinusnog ritma (ispravna izmjena P vala i QRST kompleksa u svim ciklusima i pozitivan P val).
2) Sinusna bradikardija: smanjenje broja otkucaja srca do jedne minute (povećanje trajanja R-R intervala); održavanje pravilnog sinusnog ritma.
3) Sinusna aritmija: fluktuacije u trajanju R-R intervala veće od 0,15 s i povezane su s fazama disanja; očuvanje svih elektrokardiografskih znakova sinusnog ritma (izmjena P vala i QRS-T kompleksa).
4) Sindrom slabosti sinoatrijalnog čvora: trajna sinusna bradikardija; periodična pojava ektopičnih (ne-sinusnih) ritmova; prisutnost SA blokade; sindrom bradikardije-tahikardije.
a) EKG zdrave osobe; b) sinusna bradikardija; c) sinusna aritmija
2. Ekstrasistolija.
1) Atrijalna ekstrasistola: prijevremena izvanredna pojava P′ vala i pratećeg QRST′ kompleksa; deformacija ili promjena polariteta P′ vala ekstrasistole; prisutnost nepromijenjenog ekstrasistoličkog ventrikularnog QRST′ kompleksa, sličnog oblika uobičajenim normalnim kompleksima; prisutnost nepotpune kompenzacijske stanke nakon atrijalne ekstrasistole.
Ekstrasistolija atrija (II standardni odvod): a) od gornji dijelovi pretklijetke; b) iz srednjih dijelova atrija; c) iz donjih dijelova atrija; d) blokirana atrijalna ekstrasistola.
2) Ekstrasistole iz atrioventrikularnog spoja: prijevremena izvanredna pojava na EKG-u nepromijenjenog ventrikularnog QRS' kompleksa, sličnog oblika drugim QRST kompleksima sinusnog podrijetla; negativan P' val u odvodima II, III i aVF nakon ekstrasistoličkog QRS' kompleksa ili odsutnost P' vala (fuzija P' i QRS'); prisutnost nepotpune kompenzacijske stanke.
3) Ventrikularna ekstrasistolija: prijevremena izvanredna pojava promijenjenog ventrikularnog QRS kompleksa na EKG-u; značajna ekspanzija i deformacija ekstrasistoličkog QRS kompleksa; položaj RS-T' segmenta i T' vala ekstrasistole nije u skladu sa smjerom glavnog vala QRS' kompleksa; odsutnost P vala prije ventrikularne ekstrasistole; prisutnost u većini slučajeva potpune kompenzacijske stanke nakon ventrikularne ekstrasistole.
a) lijevog ventrikula; b) ekstrasistolija desnog ventrikula
3. Paroksizmalna tahikardija.
1) Atrijalna paroksizmalna tahikardija: iznenadni napad i također iznenadni završetak ubrzanog otkucaja srca do jedne minute uz održavanje pravilnog ritma; prisutnost smanjenog, deformiranog, dvofaznog ili negativnog P vala prije svakog ventrikularnog QRS kompleksa; normalni nepromijenjeni ventrikularni QRS kompleksi; u nekim slučajevima dolazi do pogoršanja atrioventrikularnog provođenja s razvojem atrioventrikularnog bloka prvog stupnja s periodičnim gubitkom pojedinačnih QRS' kompleksa (nekonstantni znakovi).
2) Paroksizmalna tahikardija iz atrioventrikularnog spoja: iznenadni napad i također iznenadni završetak ubrzanog otkucaja srca do jedne minute uz održavanje pravilnog ritma; prisutnost u odvodima II, III i aVF negativnih P' valova koji se nalaze iza QRS kompleksa ili se spajaju s njima i nisu zabilježeni na EKG-u; normalni nepromijenjeni ventrikularni QRS kompleksi.
3) Ventrikularna paroksizmalna tahikardija: iznenadni napad i također iznenadni završetak ubrzanog otkucaja srca do jedne minute uz održavanje pravilnog ritma u većini slučajeva; deformacija i proširenje QRS kompleksa više od 0,12 s s diskordantnim položajem RS-T segmenta i T vala; prisutnost atrioventrikularne disocijacije, tj. potpuno odvajanje brzog ventrikularnog ritma i normalnog atrijalnog ritma s povremeno zabilježenim pojedinačnim normalnim nepromijenjenim QRST kompleksima sinusnog podrijetla.
4. Atrijsko podrhtavanje: prisutnost na EKG-u čestih - do jedne minute - pravilnih, sličnih atrijalnih F valova, koji imaju karakterističan pilasti oblik (vodi II, III, aVF, V, V); u većini slučajeva točan, pravilan ventrikularni ritam s jednakim F-F intervalima; prisutnost normalnih nepromijenjenih ventrikularnih kompleksa, od kojih svakom prethodi određeni broj atrijalnih F valova (2:1, 3:1, 4:1, itd.).
5. Fibrilacija atrija: odsutnost P valova u svim odvodima; prisutnost slučajnih valova tijekom srčanog ciklusa f, različitih oblika i amplituda; valovi f bolje se snima u odvodima V, V, II, III i aVF; nepravilni ventrikularni QRS kompleksi – nepravilan ventrikularni ritam; prisutnost QRS kompleksa, koji u većini slučajeva imaju normalan, nepromijenjen izgled.
a) grubo-valoviti oblik; b) fino valovita forma.
6. Ventrikularni titraj: česti (do jedne minute), pravilni i identični po obliku i amplitudi valovi titranja, koji podsjećaju na sinusoidnu krivulju.
7. Ventrikularna fibrilacija: česti (od 200 do 500 u minuti), ali nepravilni valovi koji se međusobno razlikuju raznih oblika i amplituda.
Elektrokardiogram za disfunkciju provođenja.
1. Sinoatrijski blok: periodični gubitak pojedinačnih srčanih ciklusa; povećanje pauze između dva susjedna P ili R vala u trenutku gubitka srčanih ciklusa je gotovo 2 puta (rjeđe 3 ili 4 puta) u usporedbi s uobičajenim P-P ili R-R intervalima.
2. Intraatrijski blok: povećanje trajanja P vala za više od 0,11 s; cijepanje P vala.
3. Atrioventrikularna blokada.
1) I stupanj: povećanje trajanja P-Q(R) intervala za više od 0,20 s.
a) atrijski oblik: širenje i cijepanje P vala; QRS je normalan.
b) nodalni oblik: produženje P-Q(R) segmenta.
c) distalni (trosnopićni) oblik: izražena deformacija QRS.
2) II stupanj: gubitak pojedinačnih ventrikularnih QRST kompleksa.
a) Mobitz tip I: postupno produljenje P-Q(R) intervala praćeno gubitkom QRST. Nakon dulje pauze, P-Q(R) je ponovno normalan ili blago produžen, nakon čega se cijeli ciklus ponavlja.
b) Mobitz tip II: gubitak QRST nije popraćen postupnim produljenjem P-Q(R), koji ostaje konstantan.
c) Mobitz tip III (nepotpuni AV blok): gube se ili svake sekunde (2:1) ili dva ili više ventrikularnih kompleksa u nizu (blok 3:1, 4:1 itd.).
3) III stupanj: potpuno odvajanje atrijalnih i ventrikularnih ritmova i smanjenje broja ventrikularnih kontrakcija za minutu ili manje.
4. Blok nogu i grana Hisovog snopa.
1) Blok desne noge (grane) Hisovog snopa.
a) Potpuna blokada: prisutnost u desnim prekordijalnim odvodima V (rjeđe u odvodima ekstremiteta III i aVF) QRS kompleksa tipa rSR' ili rSR', koji imaju izgled M-oblika, s R' > r; prisutnost u lijevim prsnim odvodima (V, V) i odvodima I, aVL proširenog, često nazubljenog S vala; povećanje trajanja (širine) QRS kompleksa za više od 0,12 s; prisutnost u odvodu V (rjeđe u III) depresije RS-T segmenta s konveksitetom okrenutim prema gore i negativnim ili dvofaznim (–+) asimetričnim T valom.
b) Nepotpuna blokada: prisutnost QRS kompleksa tipa rSr′ ili rSR′ u odvodu V, te blago prošireni S val u odvodima I i V; trajanje QRS kompleksa je 0,09-0,11 s.
2) Blokada lijeve prednje grane Hisovog snopa: oštro odstupanje električne osi srca ulijevo (kut α –30°); QRS u odvodima I, aVL tip qR, III, aVF, II tip rS; ukupno trajanje QRS kompleksa je 0,08-0,11 s.
3) Blok lijeve stražnje grane Hisovog snopa: oštro odstupanje električne osi srca udesno (kut α120°); oblik QRS kompleksa u odvodima I i aVL je tip rS, au odvodima III, aVF - tip qR; trajanje QRS kompleksa je unutar 0,08-0,11 s.
4) Blok lijeve grane snopa: u odvodima V, V, I, aVL nalaze se prošireni deformirani ventrikularni kompleksi tipa R s rascijepljenim ili širokim vrhom; u odvodima V, V, III, aVF nalaze se prošireni deformirani ventrikularni kompleksi, koji imaju izgled QS ili rS s rascijepljenim ili širokim vrhom S vala; povećanje ukupnog trajanja QRS kompleksa za više od 0,12 s; prisutnost u odvodima V, V, I, aVL diskordantnog pomaka RS-T segmenta u odnosu na QRS i negativne ili dvofazne (–+) asimetrične T valove; često se opaža odstupanje električne osi srca ulijevo, ali ne uvijek.
5) Blokada tri grane Hisovog snopa: atrioventrikularni blok I, II ili III stupnja; blokada dviju grana Hisovog snopa.
Elektrokardiogram za hipertrofiju atrija i ventrikula.
1. Hipertrofija lijevog atrija: bifurkacija i povećanje amplitude P valova (P-mitrale); povećanje amplitude i trajanja druge negativne (lijeve atrijalne) faze P vala u odvodu V (rjeđe V) ili stvaranje negativnog P; negativan ili dvofazni (+–) P val (nekonstantni predznak); povećanje ukupnog trajanja (širine) P vala - više od 0,1 s.
2. Hipertrofija desnog atrija: u odvodima II, III, aVF, P valovi su visoke amplitude, sa zašiljenim vrhom (P-pulmonale); u odvodima V, P val (ili barem njegova prva - faza desnog atrija) je pozitivan sa šiljastim vrhom (P-pulmonale); u odvodima I, aVL, V val P je niske amplitude, au aVL može biti negativan (nije konstantan predznak); trajanje P valova ne prelazi 0,10 s.
3. Hipertrofija lijeve klijetke: povećanje amplitude valova R i S. U ovom slučaju R2
4. Hipertrofija desne klijetke: pomak električne osi srca udesno (kut α veći od 100°); povećanje amplitude R vala u V i S vala u V; pojava QRS kompleksa tipa rSR′ ili QR u odvodu V; znakovi rotacije srca oko uzdužne osi u smjeru kazaljke na satu; pomak RS-T segmenta prema dolje i pojava negativnih T valova u odvodima III, aVF, V; povećanje trajanja intervala unutarnjeg odstupanja u V za više od 0,03 s.
Elektrokardiogram za koronarnu bolest srca.
1. Akutna faza infarkt miokarda karakterizira brzo, unutar 1-2 dana, stvaranje patološkog Q vala ili QS kompleksa, pomicanje RS-T segmenta iznad izolinije i prvi pozitivni, a zatim negativni T val koji se spaja s njim; nakon nekoliko dana RS-T segment se približava izoliniji. U 2-3 tjednu bolesti RS-T segment postaje izoelektričan, a negativni koronarni T val naglo se produbljuje i postaje simetričan i šiljast.
2. U subakutnom stadiju infarkta miokarda bilježi se patološki Q val ili QS kompleks (nekroza) i negativni koronarni T val (ishemija), čija se amplituda postupno smanjuje počevši od 2. dana. RS-T segment se nalazi na izoliniji.
3. Cikatricijalni stadij infarkta miokarda karakterizira postojanost patološkog Q vala ili QS kompleksa tijekom niza godina, često tijekom cijelog života bolesnika i prisutnost slabo negativnog ili pozitivnog T vala.
KREIRAJ NOVU PORUKU.
Ako ste se prethodno registrirali, tada se “ulogirajte” (obrazac za prijavu u gornjem desnom dijelu stranice). Ako ste prvi put ovdje, registrirajte se.
Ako se registrirate, moći ćete dalje pratiti odgovore na svoje poruke i nastaviti dijalog o zanimljivim temama s drugim korisnicima i konzultantima. Osim toga, registracija će vam omogućiti vođenje privatne korespondencije s konzultantima i drugim korisnicima stranice.
Registar Napravite poruku bez registracije
Napišite svoje mišljenje o pitanju, odgovorima i drugim mišljenjima:
Ovo je drugi dio serijala o EKG-u (popularno - EKG srca). Da biste razumjeli današnju temu morate pročitati:
srčani provodni sustav (obavezno), 1. dio: teorijska osnova elektrokardiografija
Elektrokardiogram odražava samo električni procesi u miokardu: depolarizacija (ekscitacija) i repolarizacija (obnova) stanica miokarda.
Omjer EKG intervali S faze srčanog ciklusa(sistola i dijastola ventrikula).
Normalno, depolarizacija dovodi do kontrakcije mišićna stanica, a repolarizacija dovodi do opuštanja. Da dodatno pojednostavim, umjesto "depolarizacija-repolarizacija" ponekad ću koristiti "kontrakcija-opuštanje", iako to nije sasvim točno: postoji koncept " elektromehanička disocijacija“, kod koje depolarizacija i repolarizacija miokarda ne dovode do njegove vidljive kontrakcije i relaksacije. Malo više sam o ovom fenomenu pisao ranije.
Elementi normalnog EKG-a
Prije nego što prijeđete na dešifriranje EKG-a, morate razumjeti od kojih se elemenata sastoji.
Valovi i intervali na EKG-u.
Zanimljivo je da se u inozemstvu obično naziva P-Q interval P-R.
Svaki EKG sastoji se od zubi, segmentima I intervali.
ZUBI- to su konveksiteti i konkaviteti na elektrokardiogramu.
Na EKG-u se razlikuju sljedeći valovi:
(kontrakcija atrija), (sva 3 vala karakteriziraju kontrakciju ventrikula), (opuštanje klijetki), (nekonstantan val, rijetko se bilježi).
SEGMENTI
Segment na EKG-u se naziva segment ravne linije(izolinije) između dva susjedna zuba. Najvažniji segmenti su P-Q i S-T. Na primjer, P-Q segment nastaje zbog kašnjenja u provođenju ekscitacije u atrioventrikularnom (AV-) čvoru.
INTERVALI
Interval se sastoji od zub (kompleks zuba) i segment. Dakle, interval = zub + segment. Najvažniji su intervali P-Q i Q-T.

Valovi, segmenti i intervali na EKG-u.
Obratite pozornost na velike i male ćelije (više o njima u nastavku).
QRS kompleksni valovi
Budući da je miokard ventrikula masivniji od miokarda atrija i ima ne samo zidove, već i masivni interventrikularni septum, širenje ekscitacije u njemu karakterizira pojava složenog kompleksa QRS na EKG-u. Kako to učiniti ispravno istaknuti zube u njemu?
Prije svega ocjenjuju amplitude (veličine) pojedinih zuba QRS kompleks. Ako amplituda prijeđe 5 mm, pokazuje zub veliko slovo Q, R ili S; ako je amplituda manja od 5 mm, tada mala slova (mala): q, r ili s.
R val (r) naziva se bilo pozitivno(uzlazni) val koji je dio QRS kompleksa. Ako postoji nekoliko zuba, sljedeći zubi označavaju udarci: R, R’, R”, itd. Negativan (silazni) val QRS kompleksa, lociran prije R vala, označava se kao Q(q), i nakon - kao S(s). Ako u QRS kompleksu uopće nema pozitivnih valova, tada se ventrikularni kompleks označava kao QS.

Varijante QRS kompleksa.
Normalno, zub odražava depolarizaciju interventrikularnog septuma, zub odražava glavninu ventrikularnog miokarda, a zub odražava bazalne (tj. blizu atrija) dijelove interventrikularnog septuma. Val RV1, V2 odražava ekscitaciju interventrikularnog septuma, a RV4, V5, V6 - ekscitaciju mišića lijeve i desne klijetke. Nekroza područja miokarda (na primjer, tijekom infarkta miokarda) uzrokuje širenje i produbljivanje Q vala, pa se ovom valu uvijek posvećuje velika pozornost.
EKG analiza
Općenito Dijagram dekodiranja EKG-a
Provjera ispravnosti registracije EKG-a. Analiza otkucaja srca i vodljivosti: procjena pravilnosti srčanih kontrakcija, brojanje otkucaja srca (HR), određivanje izvora ekscitacije, procjena vodljivosti. Određivanje električne osi srca. Analiza atrijalnog P vala i P - Q intervala Analiza ventrikularnog QRST kompleksa: analiza QRS kompleksa, analiza RS - T segmenta, analiza T vala, analiza Q - T intervala Elektrokardiografski izvještaj.

Normalan elektrokardiogram.
1) Provjera točne registracije EKG-a
Na početku svake EKG trake mora postojati kalibracijski signal- tzv referentni milivolt. Da biste to učinili, na početku snimanja primjenjuje se standardni napon od 1 milivolta, koji bi trebao prikazati odstupanje od 10 mm. Bez kalibracijskog signala, EKG zapis se smatra netočnim. Normalno, u barem jednom od standardnih ili poboljšanih odvoda udova, amplituda bi trebala premašiti 5 mm, a u prsima vodi - 8 mm. Ako je amplituda manja, zove se smanjen EKG napon, što se događa s nekima patološka stanja.
Referentni milivolt na EKG-u (na početku snimanja).
2) Analiza otkucaja srca i provođenja:
procjena pravilnosti rada srca
Procjenjuje se pravilnost ritma intervalima R-R. Ako su zubi na jednakoj udaljenosti jedan od drugog, ritam se naziva pravilnim ili pravilnim. Varijacije u trajanju pojedinih R-R intervala dopuštene su ne više od ± 10% od njihovog prosječnog trajanja. Ako je ritam sinusni, obično je pravilan.
brojanje otkucaja srca(brzina otkucaja srca)
EKG film ima otisnute velike kvadrate, od kojih svaki sadrži 25 malih kvadrata (5 okomito x 5 vodoravno). Kako biste brzo izračunali broj otkucaja srca s točnim ritmom, izbrojite velike kvadrate između dva susjedna zuba R - R.
Pri brzini trake od 50 mm/s: HR = 600 (broj velikih kvadrata).
Pri brzini trake od 25 mm/s: HR = 300 (broj velikih kvadrata).
Na prevlaci EKG interval R-R je otprilike 4,8 velikih ćelija, što pri brzini od 25 mm/s daje 300 / 4,8 = 62,5 otkucaja/min.
Brzinom od 25 mm/s svaki male ćelije jednak 0,04 s, a pri brzini od 50 mm/s - 0,02 s. Ovo se koristi za određivanje trajanja zubaca i intervala.
Ako je ritam neispravan, obično se uzima u obzir maksimalni i minimalni broj otkucaja srca prema trajanju najmanjeg, odnosno najvećeg R-R intervala.
određivanje izvora uzbude
Drugim riječima, traže gdje pejsmejker, što uzrokuje kontrakcije atrija i ventrikula. Ponekad je to jedan od najtežih stadija, jer se različiti poremećaji ekscitabilnosti i provođenja mogu vrlo zbunjujuće kombinirati, što može dovesti do pogrešne dijagnoze i netočnog liječenja. Da biste ispravno odredili izvor ekscitacije na EKG-u, morate dobro poznavati provodni sustav srca.
Sinusni ritam(Ovaj normalan ritam, a svi ostali ritmovi su patološki).
Izvor pobude je u sinoatrijski čvor. Znakovi na EKG-u:
u standardnom odvodu II, P valovi su uvijek pozitivni i nalaze se ispred svakog QRS kompleksa, P valovi u istom odvodu imaju konstantan identičan oblik.
P val u sinusnom ritmu.
ATRIJSKI ritam. Ako se izvor ekscitacije nalazi u donjim dijelovima atrija, tada se val ekscitacije širi prema atriju odozdo prema gore (retrogradno), dakle:
u odvodima II i III P valovi su negativni, P valovi su prije svakog QRS kompleksa.
P val tijekom atrijalnog ritma.
Ritmovi iz AV veze. Ako je pacemaker u atrioventrikularnom ( atrioventrikularni čvor) čvor, tada su ventrikuli uzbuđeni kao i obično (odozgo prema dolje), a atrije - retrogradno (tj. Odozdo prema gore). U isto vrijeme, na EKG-u:
P valovi mogu biti odsutni jer su superponirani na normalne QRS komplekse; P valovi mogu biti negativni, smješteni nakon QRS kompleksa.
Ritam iz AV spojnice, superpozicija P vala na QRS kompleks.
Ritam iz AV spojnice, P val se nalazi iza QRS kompleksa.
Otkucaji srca s ritmom iz AV spojnice manji su od sinusnog ritma i iznose približno 40-60 otkucaja u minuti.
Ventrikularni, ili IDIOVENTRIKULARNI, ritam(od latinskog ventriculus - klijetka). U ovom slučaju, izvor ritma je ventrikularni provodni sustav. Ekscitacija se klijetkama širi na pogrešan način i stoga je sporija. Značajke idioventrikularnog ritma:
QRS kompleksi su prošireni i deformirani (izgledaju “strašno”). Normalno, trajanje QRS kompleksa je 0,06-0,10 s, stoga, s ovim ritmom, QRS prelazi 0,12 s. Nema uzorka između QRS kompleksa i P valova jer AV spoj ne oslobađa impulse iz ventrikula, a atrije se mogu pobuditi iz sinusnog čvora, kao i normalno. Broj otkucaja srca manji od 40 otkucaja u minuti.
Idioventrikularni ritam. P val nije povezan s QRS kompleksom.
procjena vodljivosti.
Kako bi se ispravno uzela u obzir vodljivost, u obzir se uzima brzina snimanja.
Za procjenu vodljivosti izmjerite:
trajanje P val(odražava brzinu prijenosa impulsa kroz atrije), normalno do 0,1 s. trajanje interval P - Q(odražava brzinu provođenja impulsa od atrija do miokarda ventrikula); interval P - Q = (val P) + (segment P - Q). Fino 0,12-0,2 s. trajanje QRS kompleks(odražava širenje ekscitacije kroz ventrikule). Fino 0,06-0,1 s. interni interval odstupanja u odvodima V1 i V6. Ovo je vrijeme između početka QRS kompleksa i vala R. Normalno u V1 do 0,03 s i u V6 do 0,05 s. Koristi se uglavnom za prepoznavanje blokova grana i za određivanje izvora ekscitacije u ventrikulima u slučaju ventrikularne ekstrasistole (izvanredne kontrakcije srca).
Mjerenje internog intervala odstupanja.
3) Određivanje električne osi srca.
U prvom dijelu EKG serijala objašnjeno je što je električna os srca i kako se ona određuje u frontalnoj ravnini.
4) Analiza P valova atrija.
Normalno, u odvodima I, II, aVF, V2 - V6, P val uvijek pozitivan. U odvodima III, aVL, V1 P val može biti pozitivan ili bifazičan (dio vala pozitivan, dio negativan). U odvodu aVR, P val je uvijek negativan.
Normalno, trajanje P vala ne prelazi 0,1 s, a amplituda mu je 1,5 - 2,5 mm.
Patološka odstupanja P vala:
Šiljati visoki P valovi normalnog trajanja u odvodima II, III, aVF karakteristični su za hipertrofija desnog atrija, na primjer, s "plućnim srcem". Split s 2 vrha, proširen P val u odvodima I, aVL, V5, V6 karakterističan je za hipertrofija lijevog atrija, na primjer, s defektima mitralnog ventila.

Formiranje P vala (P-pulmonale) s hipertrofijom desnog atrija.

Formiranje P vala (P-mitrale) s hipertrofijom lijevog atrija.
P-Q interval: dobro 0,12-0,20 s.
Do povećanja ovog intervala dolazi kada je provođenje impulsa kroz atrioventrikularni čvor oštećeno ( atrioventrikularni blok, AV blok).
AV blok Postoje 3 stupnja:
I stupanj - P-Q interval je povećan, ali svaki P val ima svoj QRS kompleks ( nema gubitka kompleksa). II stupanj - QRS kompleksi djelomično ispasti, tj. Nemaju svi P valovi vlastiti QRS kompleks. III stupanj - potpuna blokada provođenja u AV čvoru. Atrije i klijetke kontrahiraju se vlastitim ritmom, neovisno jedna o drugoj. Oni. javlja se idioventrikularni ritam.
5) Ventrikularna QRST analiza:
Analiza QRS kompleksa.
Maksimalno trajanje ventrikularnog kompleksa je 0,07-0,09 s(do 0,10 s). Trajanje se povećava s bilo kojim blokom grane snopa.
Normalno, Q val se može zabilježiti u svim standardnim i poboljšanim odvodima udova, kao iu V4-V6. Amplituda Q zuba normalno ne prelazi 1/4 R visine vala, a trajanje je 0,03 s. U odvodu aVR obično postoji duboki i široki Q val, pa čak i QS kompleks.
R val, kao i Q val, može se snimiti u svim standardnim i poboljšanim odvodima udova. Od V1 do V4, amplituda raste (dok rV1 val može biti odsutan), a zatim se smanjuje u V5 i V6.
S val može imati vrlo različite amplitude, ali obično ne više od 20 mm. S val se smanjuje od V1 do V4, a može čak i izostati u V5-V6. U odvodu V3 (ili između V2 - V4) " tranzicijska zona(jednakost R i S valova).
RS - analiza T segmenta
S-T segment (RS-T) je segment od kraja QRS kompleksa do početka vala T. S-T segment se posebno pažljivo analizira u slučaju koronarne arterijske bolesti jer odražava nedostatak kisika (ishemija) u miokardu.
Normalno, S-T segment se nalazi u odvodima ekstremiteta na izoliniji ( ± 0,5 mm). U odvodima V1-V3, segment S-T može se pomaknuti prema gore (ne više od 2 mm), au odvodima V4-V6 - prema dolje (ne više od 0,5 mm).
Točka u kojoj QRS kompleks prelazi u S-T segment naziva se točka (od riječi junction - spoj). Stupanj odstupanja točke j od izolinije koristi se, na primjer, za dijagnozu ishemije miokarda.
Analiza T vala.
T val odražava proces repolarizacije ventrikularnog miokarda. U većini odvoda gdje se bilježi visoki R, T val je također pozitivan. Normalno, T val je uvijek pozitivan u I, II, aVF, V2-V6, s TI > TIII i TV6 > TV1. U aVR je T val uvijek negativan.
Analiza Q-T intervala.
Q-T interval se zove električna ventrikularna sistola, jer su u ovom trenutku svi dijelovi srčanih klijetki uzbuđeni. Ponekad nakon T vala postoji mali U val, koji nastaje zbog kratkotrajne povećane ekscitabilnosti miokarda ventrikula nakon njihove repolarizacije.
6) Elektrokardiografski izvještaj.
Treba uključiti:
Izvor ritma (sinus ili ne). Pravilnost ritma (ispravan ili ne). Obično je sinusni ritam normalan, iako je moguća respiratorna aritmija. Brzina otkucaja srca. Položaj električne osi srca. Prisutnost 4 sindroma: poremećaj ritma, poremećaj provođenja, hipertrofija i/ili preopterećenje ventrikula i atrija, oštećenje miokarda (ishemija, distrofija, nekroza, ožiljci)
Primjeri zaključaka(ne potpuno, ali stvarno):
Sinusni ritam s otkucajima srca 65. Normalan položaj električne osi srca. Nikakva patologija nije identificirana.
Sinusna tahikardija s otkucajima srca 100. Jedna supraventrikularna ekstrasistola.
Sinusni ritam s otkucajima srca 70 otkucaja/min. Nepotpuna blokada desne grane snopa. Umjerene metaboličke promjene u miokardu.
Primjeri EKG-a za specifične bolesti kardiovaskularnog sustava - sljedeći put.
EKG smetnje
Zbog čestih pitanja u komentarima o vrsti EKG-a, reći ću vam o tome smetnje koji se mogu pojaviti na elektrokardiogramu:

Tri vrste EKG smetnji(objašnjeno u nastavku).
Interferencija na EKG-u u leksikonu zdravstvenih radnika naziva se obavijestiti:
a) udarne struje: preuzimanje mreže u obliku pravilnih oscilacija s frekvencijom od 50 Hz, što odgovara frekvenciji izmjenične električne struje u utičnici.
b) " plivanje(drift) izolina zbog lošeg kontakta elektrode s kožom;
c) smetnje uzrokovane drhtanje mišića(vidljive su nepravilne učestale vibracije).
Upotrebljen u praktične svrhe 70-ih godina 19. stoljeća od strane Engleza A. Wallera, uređaj koji bilježi električnu aktivnost srca i dan danas vjerno služi čovječanstvu. Naravno, tijekom gotovo 150 godina doživio je brojne promjene i poboljšanja, ali princip njegova rada, koji se temelji na bilježenju električnih impulsa koji se šire u srčanom mišiću, ostao je isti.
Sada je gotovo svaki tim hitne pomoći opremljen prijenosnim, laganim i mobilnim elektrokardiografom, koji vam omogućuje brzo snimanje EKG-a, ne gubite dragocjene minute, dijagnosticirajte akutnu srčanu patologiju i brzo transportirajte pacijenta u bolnicu. Kod krupnožarišnog infarkta miokarda, plućne embolije i drugih bolesti koje zahtijevaju hitne mjere, računaju se minute, pa tako hitno napravljen elektrokardiogram svakoga dana spasi više od jednog života.
Dešifriranje EKG-a za liječnika kardiološkog tima uobičajena je stvar, a ako ukazuje na prisutnost akutne kardiovaskularne patologije, tada tim odmah uključuje sirenu i odlazi u bolnicu, gdje će, zaobilazeći hitnu pomoć, isporučiti pacijenta u jedinicu intenzivnog liječenja za hitnu pomoć. Dijagnoza je već postavljena pomoću EKG-a i nije izgubljeno vrijeme.
Pacijenti žele znati...
Da, pacijenti žele znati što znače čudni zupci na vrpci koju ostavlja diktafon, pa prije odlaska liječniku pacijenti žele sami dešifrirati EKG. No, nije sve tako jednostavno i da biste razumjeli “sofisticirani” zapis, morate znati što je ljudski “motor”.
Srce sisavaca, uključujući i ljude, sastoji se od 4 komore: dvije atrije, obdarene pomoćnim funkcijama i relativno tankih zidova, i dvije klijetke, koje nose glavni teret. Također se razlikuju lijevi i desni dio srca. Dopremanje krvi u plućni krug manje je teško za desnu klijetku nego potiskivanje krvi u njega veliki krug cirkulacija krvi ulijevo. Stoga je lijeva klijetka razvijenija, ali i više strada. No, bez obzira na različitost, oba dijela srca moraju raditi ravnomjerno i skladno.

Srce je heterogeno u svojoj strukturi i električnoj aktivnosti, budući da se kontraktilni elementi (miokard) i nekontraktilni elementi (živci, žile, zalisci, masno tkivo) razlikuju jedni od drugih u različitim stupnjevima električnog odgovora.
Tipično, pacijenti, posebno stariji, brinu o tome postoje li znakovi infarkta miokarda na EKG-u, što je sasvim razumljivo. Međutim, da biste to učinili, morate naučiti više o srcu i kardiogramu. A mi ćemo pokušati pružiti tu priliku govoreći o valovima, intervalima i odvodima i, naravno, o nekim uobičajenim bolestima srca.
Sposobnosti srca
O specifičnim funkcijama srca prvo učimo iz školskih udžbenika, pa zamišljamo da srce ima:
Automatski, uzrokovan spontanim stvaranjem impulsa, koji zatim uzrokuju njegovu ekscitaciju; Ekscitabilnost ili sposobnost srca da se aktivira pod utjecajem uzbudljivih impulsa; Provodljivost ili “sposobnost” srca da osigura provođenje impulsa od mjesta njihova nastanka do kontraktilnih struktura; Kontraktilnost, odnosno sposobnost srčanog mišića da se skuplja i opušta pod kontrolom impulsa; Toničnost, u kojem srce ne gubi oblik u dijastoli i osigurava kontinuiranu cikličku aktivnost.
Općenito, srčani mišić u mirnom stanju (statička polarizacija) je električki neutralan, i biostruje(električni procesi) nastaju u njemu pod utjecajem uzbudnih impulsa.
Biostruje u srcu mogu se snimati
Električni procesi u srcu uzrokovani su kretanjem natrijevih iona (Na+), koji se u početku nalaze izvan stanice miokarda, u nju i kretanjem kalijevih iona (K+), koji žure iz unutrašnjosti stanice prema van. Ovaj pokret stvara uvjete za promjene transmembranskih potencijala tijekom cijelog srčanog ciklusa i ponavljanja depolarizacije(pobuda, zatim kontrakcija) i repolarizacije(prijelaz u prvobitno stanje). Sve stanice miokarda imaju električnu aktivnost, ali je spora spontana depolarizacija karakteristična samo za stanice provodnog sustava, zbog čega su sposobne za automatizam.
 Uzbuđenje se širi provodni sustav, sekvencijalno pokriva dijelove srca. Polazeći od sinoatrijalnog (sinusnog) čvora (stjenka desnog atrija), koji ima maksimalnu automatizaciju, impuls prolazi kroz atrijalne mišiće, atrioventrikularni čvor, Hisov snop sa svojim nogama i usmjerava se na ventrikule, stimulirajući dijelove provodnog sustava i prije očitovanja vlastitog automatizma .
Uzbuđenje se širi provodni sustav, sekvencijalno pokriva dijelove srca. Polazeći od sinoatrijalnog (sinusnog) čvora (stjenka desnog atrija), koji ima maksimalnu automatizaciju, impuls prolazi kroz atrijalne mišiće, atrioventrikularni čvor, Hisov snop sa svojim nogama i usmjerava se na ventrikule, stimulirajući dijelove provodnog sustava i prije očitovanja vlastitog automatizma .
Ekscitacija koja se javlja na vanjskoj površini miokarda ostavlja ovaj dio elektronegativnim u odnosu na područja koja nisu zahvaćena ekscitacijom. Međutim, zbog činjenice da tjelesna tkiva imaju električnu vodljivost, biostruje se projiciraju na površinu tijela i mogu se snimati i snimati na pokretnu traku u obliku krivulje - elektrokardiogram. EKG se sastoji od valova koji se ponavljaju nakon svakog otkucaja srca, a kroz njih se prikazuju poremećaji koji postoje u ljudskom srcu.
Kako se snima EKG?
Mnogi ljudi vjerojatno mogu odgovoriti na ovo pitanje. Izvođenje EKG-a, ako je potrebno, također neće biti teško - u svakoj klinici postoji elektrokardiograf. EKG tehnika? Samo se na prvi pogled čini da je svima toliko poznat, ali to znaju samo medicinski radnici koji su prošli posebnu obuku za snimanje elektrokardiograma. Ali ne trebamo ulaziti u detalje, jer nam ionako nitko neće dopustiti takav posao bez pripreme.

Pacijenti moraju znati kako se pravilno pripremiti: to jest, preporučljivo je ne prejedati se, ne pušiti, ne koristiti alkoholna pića i lijekove, nemojte se baviti teškim fizičkim radom i nemojte piti kavu prije postupka, inače možete prevariti EKG. Tahikardija će sigurno biti osigurana, ako ne nešto drugo.
Dakle, potpuno miran pacijent se skine do pojasa, oslobodi noge i legne na kauč, a medicinska sestra će namazati potrebna mjesta (odvode) posebnom otopinom, postaviti elektrode od kojih idu žice različitih boja do uređaja, i napraviti kardiogram.
Liječnik će to kasnije dešifrirati, ali ako vas zanima, možete sami pokušati odgonetnuti svoje zube i intervale.
Zubi, izvodi, intervali
Ovaj odjeljak možda neće biti od interesa za svakoga, u kojem slučaju ga možete preskočiti, ali za one koji pokušavaju sami razumjeti svoj EKG, može biti koristan.
Valovi u EKG-u označeni su latiničnim slovima: P, Q, R, S, T, U, gdje svaki od njih odražava stanje različitih dijelova srca:
P – depolarizacija atrija; Kompleks QRS valovi– ventrikularna depolarizacija; T – repolarizacija ventrikula; Slab U val može ukazivati na repolarizaciju distalnih dijelova ventrikularnog provodnog sustava.

Za snimanje EKG-a obično se koristi 12 odvoda:
3 standard – I, II, III; 3 ojačana unipolarna odvoda za ekstremitete (prema Goldbergeru); 6 ojačani unipolarni sanduk (prema Wilsonu).
U nekim slučajevima (aritmije, abnormalni položaj srca) postoji potreba za korištenjem dodatnih unipolarnih prsnih i bipolarnih odvoda prema Nebu (D, A, I).

Prilikom tumačenja rezultata EKG-a mjeri se trajanje intervala između njegovih komponenti. Ovaj izračun je neophodan za procjenu frekvencije ritma, gdje će oblik i veličina zubaca u različitim odvodima biti pokazatelj prirode ritma, električnih fenomena koji se događaju u srcu i (do određene mjere) električne aktivnosti pojedinca presjeci miokarda, odnosno elektrokardiogram pokazuje kako naše srce radi u tom trenutku.ili drugom razdoblju.
Video: lekcija o EKG valovima, segmentima i intervalima
EKG analiza
Stroža interpretacija EKG-a provodi se analizom i izračunavanjem površine zuba pri korištenju posebnih odvoda (teorija vektora), međutim, u praksi se uglavnom zadovoljavaju takvim pokazateljem kao što je smjer električne osi, što je ukupni QRS vektor. Jasno je da su svačija prsa strukturirana drugačije i da srce nema tako strog raspored, omjer težine klijetki i vodljivost unutar njih također su različiti za sve, stoga, prilikom dešifriranja, vodoravni ili okomiti smjer ovog vektora je naznačeno.
Liječnici provode EKG analizu uzastopnim redoslijedom, određujući normu i kršenja:
Ocijenite otkucaji srca i mjeri broj otkucaja srca (uz normalan EKG - sinusni ritam, broj otkucaja srca - od 60 do 80 otkucaja u minuti); Izračunavaju se intervali (QT, norma - 390-450 ms), koji karakteriziraju trajanje faze kontrakcije (sistola) pomoću posebne formule (često koristim Bazettovu formulu). Ako se taj interval produži, tada liječnik ima pravo sumnjati na ishemijsku bolest srca, aterosklerozu, miokarditis, reumatizam. Hiperkalcemija, naprotiv, dovodi do skraćivanja QT intervala. Vodljivost impulsa reflektiranih kroz intervale izračunava se pomoću računalnog programa, što značajno povećava pouzdanost rezultata; Položaj EOS počinje se računati od izolinije po visini zuba (normalno je R uvijek veći od S) i ako S prelazi R i os skrene udesno, tada se razmišlja o poremećajima u aktivnosti desna klijetka, ako je naprotiv - lijevo, a visina S je veća od R u II i III odvodima - postoji sumnja na hipertrofiju lijeve klijetke; Proučava se QRS kompleks, koji se formira tijekom provođenja električnih impulsa do ventrikularnog mišića i određuje aktivnost potonjeg (norma je odsutnost patološkog Q vala, širina kompleksa nije veća od 120 ms) . Ako se taj interval pomiče, tada govorimo o blokadama (potpunim ili djelomičnim) grana snopa ili smetnjama provođenja. Štoviše, nepotpuna blokada desne grane snopa je elektrokardiografski kriterij hipertrofije desne klijetke, a nepotpuna blokada lijeve grane snopa može ukazivati na hipertrofiju lijeve klijetke; Oni opisuju ST segmente, koji odražavaju razdoblje obnove početnog stanja srčanog mišića nakon njegove potpune depolarizacije (normalno se nalazi na izoliniji) i T val, koji karakterizira proces repolarizacije obje klijetke, koji je usmjeren prema gore. , asimetričan, njegova amplituda je manja od vala u trajanju i duža je od QRS kompleksa.
Rad na dekodiranju provodi samo liječnik, međutim, neki bolničari hitne pomoći savršeno prepoznaju uobičajene patologije, što je vrlo važno u hitnim slučajevima. Ali prvo, još uvijek morate znati normu EKG-a.

normalan EKG
Ovako izgleda kardiogram zdrave osobe čije srce radi ritmično i ispravno, no ne znaju svi što znači taj zapis koji se može promijeniti u različitim fiziološkim uvjetima, poput trudnoće. Kod trudnica srce zauzima drugačiji položaj u prsima, pa se električna os pomiče. Osim toga, ovisno o trajanju, dodaje se opterećenje srca. EKG tijekom trudnoće odražavat će te promjene.
Pokazatelji elektrokardiograma kod djece također su izvrsni; oni će "rasti" s bebom, pa će se stoga mijenjati prema dobi; tek nakon 12 godina elektrokardiogram djeteta počinje se približavati EKG odrasle osobe osoba.
Najrazočaravajuća dijagnoza: srčani udar

privatni oblici srčanog udara na EKG
Najozbiljnija dijagnoza na EKG-u je naravno infarkt miokarda, u čijem prepoznavanju glavnu ulogu igra kardiogram, jer upravo on (prvi!) pronalazi područja nekroze, određuje mjesto i dubinu lezije. , i može razlikovati akutni infarkt od aneurizmi i ožiljaka iz prošlosti.
Klasični znakovi infarkta miokarda na EKG-u su registracija dubokog Q zubca (OS), segmentna elevacijaST, koji deformira R, izglađujući ga i naknadnu pojavu negativnog šiljastog jednakokračnog zuba T. Ova elevacija ST segmenta vizualno podsjeća na mačja leđa ("mačka"). Međutim, postoji razlika između infarkta miokarda sa i bez Q zubca.

Video: znakovi srčanog udara na EKG-u
Kad nešto nije u redu s tvojim srcem
Često u zaključcima EKG-a možete pronaći izraz: "Hipertrofija lijeve klijetke." U pravilu takav kardiogram dobivaju osobe čije je srce dugo dodatno opterećeno, na primjer, zbog pretilosti. Jasno je da je lijevoj klijetki teško u takvim situacijama. Tada električna os skrene ulijevo i S postaje veći od R.

hipertrofija lijeve (lijeve) i desne (desne) komore srca na EKG-u
Video: hipertrofija srca na EKG
Sinusna aritmija je zanimljiva pojava i ne treba je se bojati, budući da ga ima kod zdravih ljudi i ne daje nikakve simptome i posljedice, već služi za odmor srca, stoga se smatra kardiogramom zdravog čovjeka.

Video: aritmije na EKG
Kršenje intraventrikularnog provođenja impulsa očituje se u atrioventrikularnim blokadama i blokovima snopa snopa. Blok desne grane snopa - visoki i široki R val u desnim prekordijalnim odvodima, sa blok lijeve noge- mali R i široki duboki S val u desnim prsnim odvodima, u lijevim prsnim odvodima - R je proširen i nazubljen. Obje noge karakteriziraju ekspanzija ventrikularnog kompleksa i njegova deformacija.

Atrioventrikularni blokovi, uzrokujući poremećaj intraventrikularnog provođenja, izražavaju se u tri stupnja, koji su određeni načinom na koji provođenje dopire do ventrikula: polako, ponekad ili uopće ne.

Ali sve su to, moglo bi se reći, "cvijeće", jer ili nema nikakvih simptoma, ili nemaju tako strašnu manifestaciju, na primjer, kratkoća daha, vrtoglavica i umor mogu se pojaviti s atrioventrikularnim blokom, pa čak i tada samo do 3. stupnja, a 1 stupanj općenito je vrlo uobičajen za mlade, obučene ljude.
Video: Blokade EKG
Video: blok grane snopa na EKG-u
Holter metoda
 HM EKG - kakva je ovo tako nerazumljiva kratica? Ovo je naziv za dugotrajno i kontinuirano snimanje elektrokardiograma prijenosnim prijenosnim magnetofonom, koji snima EKG na magnetsku vrpcu (Holterova metoda). Ovakva elektrokardiografija služi za otkrivanje i bilježenje raznih poremećaja koji se javljaju periodički, pa ih obični EKG ne može uvijek prepoznati. Osim toga, u određenim trenucima ili pod određenim uvjetima može doći do odstupanja, pa da bi se ti parametri usporedili s EKG snimkom, pacijent provodi vrlo detaljan dnevnik. U njemu opisuje svoje osjećaje, bilježi vrijeme odmora, spavanja, budnosti, bilo koju aktivnu aktivnost, bilježi simptome i manifestacije bolesti. Trajanje takvog praćenja ovisi o svrsi za koju je studija propisana, međutim, budući da je najčešće snimanje EKG-a tijekom dana, tzv. dnevni džeparac, iako moderna oprema omogućuje praćenje do 3 dana. A uređaju ugrađenom pod kožu potrebno je još dulje.
HM EKG - kakva je ovo tako nerazumljiva kratica? Ovo je naziv za dugotrajno i kontinuirano snimanje elektrokardiograma prijenosnim prijenosnim magnetofonom, koji snima EKG na magnetsku vrpcu (Holterova metoda). Ovakva elektrokardiografija služi za otkrivanje i bilježenje raznih poremećaja koji se javljaju periodički, pa ih obični EKG ne može uvijek prepoznati. Osim toga, u određenim trenucima ili pod određenim uvjetima može doći do odstupanja, pa da bi se ti parametri usporedili s EKG snimkom, pacijent provodi vrlo detaljan dnevnik. U njemu opisuje svoje osjećaje, bilježi vrijeme odmora, spavanja, budnosti, bilo koju aktivnu aktivnost, bilježi simptome i manifestacije bolesti. Trajanje takvog praćenja ovisi o svrsi za koju je studija propisana, međutim, budući da je najčešće snimanje EKG-a tijekom dana, tzv. dnevni džeparac, iako moderna oprema omogućuje praćenje do 3 dana. A uređaju ugrađenom pod kožu potrebno je još dulje.
Dnevni Holter monitoring propisan je za poremećaje ritma i provođenja, bezbolni oblici koronarne bolesti, Prinzmetalova angina i druga patološka stanja. Također, indikacije za primjenu Holtera su prisutnost umjetnog pacemakera kod bolesnika (kontrola nad njegovim radom) te primjena antiaritmika i lijekova za liječenje ishemije.
Pripremi se Holter praćenje je također jednostavno, ali muškarci bi trebali obrijati točke pričvršćivanja elektroda jer će dlake iskriviti snimku. Iako se smatra da dnevni nadzor ne zahtijeva posebnu pripremu, pacijent se u pravilu informira što smije, a što ne. Naravno, ne možete uroniti u kadu, uređaj ne voli vodene postupke. Ima onih koji ne prihvaćaju ni tuširanje, preostaje vam samo izdržati, nažalost. Uređaj je osjetljiv na magneti, mikrovalne pećnice, detektori metala i vodovi visokog napona, pa je bolje ne testirati ga na snagu, i dalje će pisati pogrešno. Ne sviđa mu se sintetika i sve vrste metalnog nakita, tako da bi neko vrijeme trebali prijeći na pamučna odjeća, i zaboravite na nakit.
Video: liječnik o Holter praćenju
Bicikl i EKG
Svatko je čuo nešto o takvom biciklu, ali nije ga svatko vozio (i ne može svatko). Činjenica je da se skriveni oblici koronarne cirkulacijske insuficijencije, poremećaji ekscitabilnosti i provođenja slabo otkrivaju na EKG-u snimljenom u mirovanju, stoga je uobičajeno koristiti takozvani test bicikl-ergometra, u kojem se kardiogram snima doziranim povećanjem (ponekad konstantna) opterećenja. Tijekom EKG-a sa stresom istovremeno se prati ukupni odgovor pacijenta na ovaj postupak, krvni tlak i puls.

vrste EKG-a stresa: sa sobnim biciklom i trakom za trčanje
Maksimalni broj otkucaja srca tijekom veloergometrije ovisi o dobi i iznosi 200 otkucaja minus broj godina, odnosno 20-godišnjaci si mogu priuštiti 180 otkucaja/min, a sa 60 godina 130 otkucaja/min bit će granica .
Po potrebi se propisuje ispitivanje na ergometru za bicikl:
Razjasniti dijagnozu koronarne bolesti srca, poremećaja ritma i provođenja koji se javljaju u latentnom obliku; Procijeniti učinkovitost liječenja koronarne bolesti srca; Odaberite lijekovi s utvrđenom dijagnozom IHD; Odaberite režime treninga i opterećenja tijekom razdoblja rehabilitacije za pacijente koji su pretrpjeli infarkt miokarda ( prije isteka mjesec dana od početka MI, to je moguće samo u specijaliziranim klinikama!); Dati prognostičku procjenu stanja bolesnika s koronarnom bolesti srca.
Međutim provođenje EKG-a uz vježbanje ima svoje kontraindikacije, osobito sumnja na infarkt miokarda, anginu pektoris, aneurizmu aorte, neke ekstrasistole, kronično zatajenje srca u određenoj fazi, kršenje cerebralna cirkulacija i tromboflebitis su prepreka testu. Ove kontraindikacije su apsolutni.
Osim toga, postoji niz relativna kontraindikacije: neke srčane mane, arterijska hipertenzija, paroksizmalna tahikardija, česta ekstrasistolija, atrioventrikularni blok itd.
Što je fonokardiografija?
FCG ili fonokardiografska metoda istraživanja omogućuje grafički prikaz zvučnih simptoma srca, njihovo objektiviziranje i pravilno povezivanje tonova i šumova (njihovih oblika i trajanja) s fazama srčanog ciklusa. Osim toga, fonografija pomaže u određivanju nekih vremenskih intervala, na primjer, zvuk Q - I, zvuk otvaranja mitralnog zaliska - II zvuk itd. Tijekom PCG-a istovremeno se snima i elektrokardiogram (obavezni uvjet).

Metoda fonokardiografije je jednostavna, moderni uređaji omogućuju izolaciju visoko- i niskofrekventnih komponenti zvukova i prikazivanje ih kao najprikladnije za percepciju istraživača (usporedivo s auskultacijom). No u hvatanju patološkog šuma FCG nije superiorniji od auskultatorne metode, budući da nema veću osjetljivost, pa ipak ne zamjenjuje liječnika s fonendoskopom.
Fonokardiografija se propisuje u slučajevima kada je potrebno razjasniti podrijetlo srčanih šumova ili dijagnozu valvularnih srčanih mana, odrediti indikacije za kiruršku intervenciju za srčane mane, kao i ako se nakon infarkta miokarda pojave neobični auskultatorni simptomi.
Dinamička studija pomoću PCG potrebna je u slučajevima aktivnog reumatskog karditisa kako bi se razjasnio obrazac formiranja srčanih mana i infektivnog endokarditisa.
1. korak: platite konzultacije putem obrasca → 2. korak: nakon uplate postavite svoje pitanje u donjem obrascu ↓ Korak 3: Možete dodatno zahvaliti stručnjaku još jednom uplatom za proizvoljan iznos
Kardiologija
Poglavlje 5. Analiza elektrokardiograma


V. Poremećaji provođenja. Blok prednje grane lijeve grane snopa, blok stražnje grane lijeve grane snopa, potpuni blok lijeve grane snopa, blok desne grane snopa, AV blok 2. stupnja i potpuni AV blok.
G. Aritmije vidi pogl. 4.
VI. Poremećaji elektrolita
A. Hipokalijemija. Produljenje PQ intervala. Proširenje QRS kompleksa (rijetko). Izražen U val, spljošteni invertirani T val, depresija ST segmenta, blago produljenje QT intervala.
B. Hiperkalijemija
Lagan(5,5 x 6,5 meq/l). Visoko šiljati simetrični T val, skraćenje QT intervala.
Umjereno(6,5 x 8,0 meq/l). Smanjena amplituda P vala; produljenje PQ intervala. Proširenje QRS kompleksa, smanjena amplituda vala R. Depresija ili elevacija ST segmenta. Ventrikularna ekstrasistola.
Teška(911 meq/l). Odsutnost vala P. Proširenje QRS kompleksa (do sinusoidnih kompleksa). Usporen ili ubrzan idioventrikularni ritam, ventrikularna tahikardija, ventrikularna fibrilacija, asistolija.
U. Hipokalcijemija. Produljenje QT intervala (zbog produljenja ST segmenta).
G. Hiperkalcijemija. Skraćenje QT intervala (zbog skraćivanja ST segmenta).
VII. Učinak lijekova
A. Srčani glikozidi
Terapeutski učinak. Produljenje PQ intervala. Kosa depresija ST segmenta, skraćenje QT intervala, promjene vala T (spljošten, invertiran, bifazičan), izražen val U. Smanjenje brzine otkucaja srca uz fibrilaciju atrija.
Toksični učinak. Ventrikularna ekstrasistolija, AV blok, atrijalna tahikardija s AV blokom, ubrzani AV nodalni ritam, sinoatrijski blok, ventrikularna tahikardija, dvosmjerna ventrikularna tahikardija, ventrikularna fibrilacija.
A. Dilatacijska kardiomiopatija. Znakovi povećanja lijevog atrija, ponekad i desnog. Niska amplituda valova, pseudoinfarktna krivulja, blokada lijeve grane snopa, prednja grana lijeve grane snopa. Nespecifične promjene ST segmenta i vala T. Ventrikularna ekstrasistolija, fibrilacija atrija.
B. Hipertrofična kardiomiopatija. Znakovi povećanja lijevog atrija, ponekad i desnog. Znakovi hipertrofije lijeve klijetke, patološki Q zubac, pseudoinfarktna krivulja. Nespecifične promjene u segmentu ST i valovima T. Uz apeksnu hipertrofiju lijeve klijetke, ogromni negativni valovi T u lijevim prekordijalnim odvodima. Supraventrikularni i ventrikularni poremećaji ritam.
U. Amiloidoza srca. Niska amplituda valova, pseudoinfarktna krivulja. Fibrilacija atrija, AV blok, ventrikularne aritmije, disfunkcija sinusnog čvora.
G. Duchenneova miopatija. Skraćivanje PQ intervala. Visok R val u odvodima V 1, V 2; duboki Q zub u odvodima V 5, V 6. Sinusna tahikardija, atrijalna i ventrikularna ekstrasistolija, supraventrikularna tahikardija.
D. Mitralna stenoza. Znakovi povećanja lijevog atrija. Uočava se hipertrofija desne klijetke i devijacija električne osi srca udesno. Često fibrilacija atrija.
E. Prolaps mitralnog zaliska. T valovi su spljošteni ili negativni, osobito u odvodu III; Depresija ST segmenta, blago produljenje QT intervala. Ventrikularna i atrijalna ekstrasistolija, supraventrikularna tahikardija, ventrikularna tahikardija, ponekad fibrilacija atrija.
I. Perikarditis. Depresija PQ segmenta, posebno u odvodima II, aVF, V 2 V 6. Difuzna elevacija ST segmenta s konveksitetom prema gore u odvodima I, II, aVF, V 3 V 6. Ponekad postoji depresija ST segmenta u odvodu aVR (u rijetkim slučajevima, u odvodima aVL, V 1, V 2). Sinusna tahikardija, poremećaji atrijalnog ritma. EKG promjene prolaze kroz 4 faze:
Elevacija ST segmenta, normalan T val;
ST segment se spušta do izolinije, amplituda T vala se smanjuje;
ST segment na izoliniji, T val invertiran;
ST segment na izoliniji, T val normalan.
Z. Veliki perikardijalni izljev. Niska amplituda valova, izmjena QRS kompleksa. Patognomonični znak potpuni električni alternans (P, QRS, T).
I. Dekstrokardija. P val je negativan u odvodu I. QRS kompleks je invertiran u odvodu I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
DO. Atrijski septalni defekt. Znakovi povećanja desnog atrija, rjeđe lijevog; produljenje PQ intervala. RSR" u odvodu V 1; električna osovina srca deviirana udesno s defektom tipa ostium secundum, ulijevo s defektom tipa ostium primum. Invertirani T val u odvodima V 1, V 2. Ponekad fibrilacija atrija.
L. Stenoza plućne arterije. Znakovi povećanja desnog atrija. Hipertrofija desne klijetke s visokim R valom u odvodima V 1, V 2; devijacija električne osi srca udesno. Invertirani T val u odvodima V 1, V 2.
M. Sindrom bolesnog sinusa. Sinusna bradikardija, sinoatrijski blok, AV blok, sinusni arest, sindrom bradikardija-tahikardija, supraventrikularna tahikardija, fibrilacija/fluter atrija, ventrikularna tahikardija.
IX. Druge bolesti
A. KOPB. Znakovi povećanja desnog atrija. Devijacija električne osi srca udesno, pomak prijelazne zone udesno, znakovi hipertrofije desne klijetke, niska amplituda valova; EKG tip S I S II S III. Inverzija T vala u odvodima V 1, V 2. Sinusna tahikardija, AV nodalni ritam, poremećaji provođenja, uključujući AV blok, usporavanje intraventrikularnog provođenja, blok grane snopa.
B. TELA. Sindrom S I Q III T III, znakovi preopterećenja desne klijetke, prolazna potpuna ili nepotpuna blokada desne grane snopa, pomak električne osi srca udesno. Inverzija T vala u odvodima V 1, V 2; nespecifične promjene ST segmenta i vala T. Sinusna tahikardija, ponekad poremećaji atrijalnog ritma.
U. Subarahnoidno krvarenje i druge lezije središnjeg živčanog sustava. Ponekad - patološki val Q. Visoki široki pozitivni ili duboko negativni val T, elevacija ili depresija ST segmenta, izražen U val, izraženo produljenje QT intervala. sinusna bradikardija, sinusna tahikardija, AV-nodalni ritam, ventrikularna ekstrasistolija, ventrikularna tahikardija.
G. Hipotireoza. Produljenje PQ intervala. Niska amplituda QRS kompleksa. Spljošteni val T. Sinusna bradikardija.
D. CRF. Produljenje ST segmenta (zbog hipokalcemije), visoki simetrični T valovi (zbog hiperkalijemije).
E. Hipotermija. Produljenje PQ intervala. Urez u završnom dijelu QRS kompleksa (vidi Osborne val). Produljenje QT intervala, inverzija vala T. Sinusna bradikardija, fibrilacija atrija, AV nodalni ritam, ventrikularna tahikardija.
BIVŠI . Glavne vrste pejsmejkera opisane su kodom od tri slova: prvo slovo označava u kojoj se komori srca radi pejsing (A A trium atrij, V V ventrikul ventrikul, D D i atrij i ventrikul), drugo slovo aktivnost koje komore se percipira (A, V ili D), treće slovo označava vrstu odgovora na percipiranu aktivnost (I ja blokiranje inhibicije, T T namještanje lansiranja, D D obično oboje). Dakle, u VVI modu, i stimulirajuća i senzorna elektroda nalaze se u ventrikulu, a kada dođe do spontane ventrikularne aktivnosti, njegova stimulacija je blokirana. U DDD načinu rada, dvije elektrode (stimulirajuća i senzorska) nalaze se u atriju i ventrikulu. Tip odgovora D znači da kada dođe do spontane atrijalne aktivnosti, njezina stimulacija će biti blokirana, a nakon programiranog vremenskog razdoblja (AV interval) stimulus će biti poslan ventrikulu; kada dođe do spontane ventrikularne aktivnosti, naprotiv, ventrikularna stimulacija će biti blokirana, a atrijalna stimulacija će započeti nakon programiranog VA intervala. Tipični načini rada jednokomornog pacemakera VVI i AAI. Tipični načini rada srčanog stimulatora s dvije komore DVI i DDD. Četvrto slovo R ( R ate-adaptive znači da je pacemaker sposoban povećati brzinu stimulacije kao odgovor na promjene u tjelesnoj aktivnosti ili fiziološkim parametrima koji ovise o opterećenju (na primjer, QT interval, temperatura).
A. Opća načela interpretacije EKG-a
Procijenite prirodu ritma (vlastiti ritam s povremenim aktiviranjem stimulatora ili nametnuti).
Odredite koja komora(e) se stimulira.
Odredite aktivnost kojih komora(a) percipira stimulator.
Odredite programirane intervale pacemakera (VA, VV, AV intervali) iz artefakata atrijalnog (A) i ventrikularnog (V) stimuliranja.
Odredite način rada EX. Treba imati na umu da EKG znakovi jednokomornog pacemakera ne isključuju mogućnost prisutnosti elektroda u dvije komore: stoga se stimulirane kontrakcije klijetki mogu primijetiti i s jednokomornim i s dvokomornim pacemakerom, u kojem ventrikularna stimulacija slijedi u određenom intervalu nakon P vala (DDD način) .
Uklonite kršenja nametanja i otkrivanja:
A. poremećaji nametanja: postoje artefakti stimulacije koji nisu praćeni depolarizacijskim kompleksima odgovarajuće komorice;
b. smetnje detekcije: postoje artefakti stimulacije koji se moraju blokirati za normalno otkrivanje depolarizacije atrija ili ventrikula.
B. Individualni EX modovi
AAI. Ako frekvencija prirodnog ritma postane manja od programirane frekvencije srčanog stimulatora, tada se atrijalna stimulacija pokreće u konstantnom intervalu AA. Kada dođe do spontane depolarizacije atrija (i njezinog normalnog otkrivanja), brojač vremena pejsmejkera se poništava. Ako se spontana depolarizacija atrija ne ponovi nakon navedenog intervala AA, započinje atrijski stimulator.
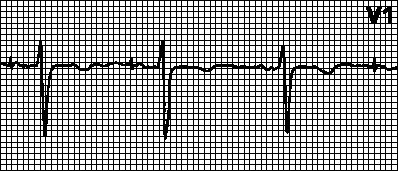
VVI. Kada dođe do spontane ventrikularne depolarizacije (i njezine normalne detekcije), brojač vremena pejsmejkera se poništava. Ako se nakon unaprijed određenog intervala VV ne ponovi spontana ventrikularna depolarizacija, započinje ventrikularni elektrostimulator; inače se brojač vremena ponovno poništava i cijeli ciklus počinje ispočetka. U adaptivnim VVIR srčanim stimulatorima, frekvencija ritma raste s povećanjem razine tjelesne aktivnosti (do zadane gornje granice otkucaja srca).
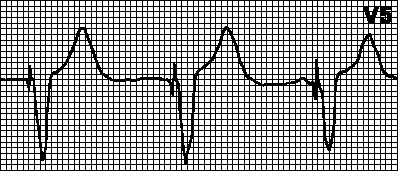
DDD. Ako intrinzična brzina postane manja od programirane brzine srčanog stimulatora, atrijski (A) i ventrikularni (V) stimulacija se pokreće u određenim intervalima između impulsa A i V (AV interval) i između V pulsa i sljedećeg A pulsa (VA interval ). Kada dođe do spontane ili inducirane ventrikularne depolarizacije (i njezine normalne detekcije), brojač vremena pejsmejkera se poništava i počinje se brojati VA interval. Ako se spontana depolarizacija atrija dogodi tijekom tog intervala, atrijski stimulator je blokiran; inače se emitira atrijski impuls. Kada dođe do spontane ili inducirane atrijalne depolarizacije (i njezine normalne detekcije), brojač vremena pejsmejkera se poništava i počinje se brojati AV interval. Ako tijekom ovog intervala dođe do spontane ventrikularne depolarizacije, ventrikularni stimulator je blokiran; inače se izdaje ventrikularni impuls.

U. Disfunkcija pacemakera i aritmije
Kršenje nametanja. Artefakt stimulacije nije praćen depolarizacijskim kompleksom, iako miokard nije u refraktornom stadiju. Uzroci: pomak stimulirajuće elektrode, perforacija srca, povišeni prag stimulacije (tijekom infarkta miokarda, uzimanje flekainida, hiperkalemija), oštećenje elektrode ili narušavanje njezine izolacije, poremećaji u stvaranju pulsa (nakon defibrilacije ili zbog iscrpljenosti izvora energije) ), kao i neispravno postavljene parametre pejsmejkera.
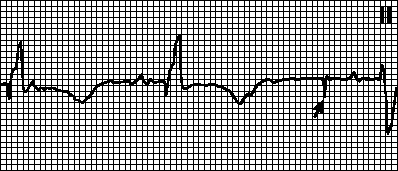
Neuspješno otkrivanje. Brojač vremena pejsmejkera se ne resetira kada dođe do vlastite ili nametnute depolarizacije odgovarajuće komore, što dovodi do pojave netočnog ritma (nametnuti ritam se superponira sam). Razlozi: niska amplituda percipiranog signala (osobito s ventrikularnom ekstrasistolom), netočno postavljena osjetljivost pacemakera, kao i gore navedeni razlozi (vidi). Često je dovoljno reprogramirati osjetljivost pacemakera.

Preosjetljivost srčanog stimulatora. U očekivanom trenutku (nakon što je prošao odgovarajući interval), nema stimulacije. T valovi (P valovi, miopotencijali) pogrešno se tumače kao R valovi i mjerač vremena pejsmejkera se poništava. Ako je T val netočno detektiran, VA interval se počinje računati od njega. U tom slučaju, osjetljivost ili refraktorno razdoblje detekcije mora se reprogramirati. Također možete postaviti VA interval tako da počinje od T vala.

Blokada miopotencijala. Miopotencijali koji proizlaze iz pokreta ruku mogu se pogrešno protumačiti kao potencijali iz miokarda i blokirati stimulaciju. U tom slučaju intervali između nametnutih kompleksa postaju različiti, a ritam postaje netočan. Najčešće se takvi poremećaji javljaju kod korištenja unipolarnih srčanih stimulatora.
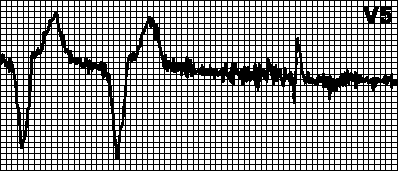
Kružna tahikardija. Nametnuti ritam s maksimalnom frekvencijom za pacemaker. Javlja se kada atrijalna elektroda osjeti retrogradnu ekscitaciju atrija nakon ventrikularne stimulacije i pokrene ventrikularnu stimulaciju. Ovo je tipično za dvokomorni pacemaker s detekcijom atrijalne ekscitacije. U takvim slučajevima može biti dovoljno produžiti refraktorno razdoblje detekcije.

Tahikardija izazvana atrijalnom tahikardijom. Nametnuti ritam s maksimalnom frekvencijom za pacemaker. Promatra se ako se atrijalna tahikardija (na primjer, fibrilacija atrija) pojavi u bolesnika s dvokomornim pacemakerom. Učestalu depolarizaciju atrija očitava pacemaker i pokreće ventrikularni stimulator. U takvim slučajevima prelaze na VVI način rada i uklanjaju aritmiju.