Intraventrikularno krvarenje (IVH) u novorođenčadi: uzroci, stupnjevi, manifestacije, prognoza
Neurološka patologija u novorođenčadi i djece prvih godina života vrlo je ozbiljan problem, a, nažalost, oštećenje mozga kod beba nije neuobičajeno. IVH je intraventrikularno krvarenje, koje je vrlo karakteristično za novorođenačko razdoblje i često prati patološki tijek poroda.
Intrakranijalno krvarenje posebno je često kod novorođenčadi niske porođajne težine i nedonoščadi koja se još nisu u potpunosti razvila krvne žile. Mnoga novorođenčad dožive neki oblik moždanog krvarenja nakon rođenja, čak i nakon normalnog vaginalnog poroda. U velikoj većini slučajeva krvne žile će zacijeliti na vrijeme, krvarenje će prestati, a dijete će se nastaviti normalno razvijati.
Međutim, ozbiljno krvarenje može dovesti do doživotnog invaliditeta, uključujući neurološka oštećenja i kašnjenje u razvoju. Ovi teški oblici moždanog krvarenja najvjerojatnije su uzrokovani mehaničkom ozljedom glave. Postoje posebni rizici povezani s pomaganjem, a kliničari moraju biti iznimno oprezni kada koriste pincete ili vakuumske ekstraktore kako bi spriječili ozbiljne ozljede.
Do intraventrikularnog krvarenja dolazi u odrasle osobe, predstavlja jedan od oblika s visokom smrtnošću. U pravilu, krv u isto vrijeme prodire u ventrikularni sustav iz njihovog proboja u šupljinu mozga.
Krvarenje u ventrikule mozga kod djece obično je izolirano, nije povezano s parenhimskim hematomima, odnosno može se smatrati neovisnom zasebnom bolešću.
Dok je teško cerebralno krvarenje u novorođenčadi relativno rijetko, mehanička ozljeda iznenađujuće raširen. Istraživači nastavljaju raspravljati o uzročnim čimbenicima povezanim s plodnošću, ali neki stručnjaci vjeruju da barem polovica tih traumatskih ozljeda se potencijalno može izbjeći.
Subgalealno krvarenje u novorođenčadi
Iako rijetko, subgalealno krvarenje je ozbiljan oblik cerebralnog krvarenja koji se često dijagnosticira u dojenčadi. Prema Dječjoj bolnici u Seattleu, velika većina slučajeva nalazi se u pomoćnim potrepštinama. Zapravo, gotovo 90% subgalealnih krvarenja uključuje upotrebu vakuumskih ekstraktora, osjetljivih instrumenata koji lako mogu prsnuti krvne žile unutar krhke glavice novorođenčeta.
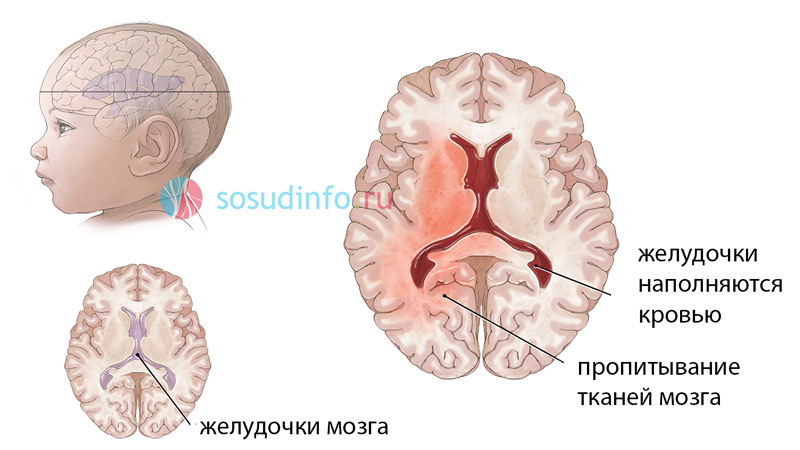
intraventrikularno krvarenje u novorođenčeta
Značaj problema intraventrikularnog krvarenja u novorođenčadi nije samo zbog poteškoća u dijagnosticiranju i liječenju patologije, jer su mnogi lijekovi kontraindicirani za bebe, a nezrelo živčano tkivo izuzetno je osjetljivo na sve nepovoljne okolnosti, već i zbog prognoze koja može ne uvijek uvjeriti mlade roditelje.
Subgalealno krvarenje može biti fatalno. Subhalogeno krvarenje je krvarenje koje ispunjava "potencijalni prostor" između dviju membrana koje okružuju lubanju. Aponeuroza - žilav sloj isprepletenih vlakana neposredno ispod dermalnog periosta - gusta mreža vezivnog tkiva ispod aponeuroze. Obično su ova dva sloja tkiva čvrsto pritisnuta jedan na drugi. Međutim, nakon ozljede glave, val krvnih žila može početi ispunjavati ovaj "potencijalni prostor", stvarajući stvarni.
Krv koja prodire odbija tkiva i stvara šupljinu koja se proteže od ruba očne jabučice do stražnjeg dijela vrata. Subgalealni prostor može sadržavati do 260 mililitara krvi. Sa 5 funti, prosječno novorođenče ima samo oko 272 ml krvi.
Osim djece rođene s abnormalnim tijekom razdoblje rođenja, IVH se dijagnosticira u nedonoščadi, a što je kraći gestacijski period u kojem je došlo do prijevremenog poroda, to je veća vjerojatnost IVH i teži stupanj ishemijsko-hipoksičnog oštećenja mozga.
Kod rođenih beba ispred vremena, polovica krvarenja u klijetkama javlja se već u prvom danu života, do 25% IVH javlja se drugi dan nakon rođenja. Kako starije dijete, manja je vjerojatnost poremećaja cirkulacije u mozgu, čak i pod uvjetom abnormalnog tijeka poroda.
Hipovolemijski šok je ukupni rezultat budući da je bebin dotok krvi skrenut od vitalnih organa. Protok krvi naglo opada, uskraćujući tjelesnim organima i tkivima kisik i hranjivim tvarima. Postoji mogućnost trajnog oštećenja organa, a liječnici se fokusiraju na razvojno oštećenje mozga uzrokovano nedostatkom kisika.
Znakovi subgalaktičkog krvarenja obično se pojavljuju između 12 i 72 sata nakon poroda. Modrice na vanjskoj strani glave dojenčeta popraćene su pojačanim "močvarnim" ili spužvastim osjećajem, masom na tjemenu. U teškim slučajevima, liječnici mogu primijetiti stvarni efekt "mreškanja" unutar bebine glave dok se krv kreće naprijed-natrag ispod kože.
Do danas, arsenal neonatologa ima visoko informativne metode istraživanja koje omogućuju pravovremenu dijagnozu intraventrikularnog krvarenja, ali problemi s klasifikacijom, određivanjem stadija patologije još nisu riješeni. Jedinstvena klasifikacija IVH nije razvijena, i pri formuliranju stadija, značajke topografije lezije se uzimaju u obzir, a ne klinička težina i prognoza.
Subgalealno liječenje krvarenja
Još jedan uobičajeni simptom javlja se kada krv iz lubanje curi dolje da bi se napunila mekih tkiva oko očiju, što rezultira karakteristično stanje poznate kao "rakunove oči". Liječenje subgalealnog krvarenja je teško i uočljivo rani znakovi kritična stanja. Tijekom prvih 48 sati nakon poroda, liječnici ne smiju raditi ništa osim pratiti bebin napredak, redovito mjereći vitalne znakove i opseg glave. Nakon što se dijagnoza potvrdi, liječenje ima četiri glavna cilja.
Uzroci intraventrikularnih krvarenja u novorođenčadi

Uzroci IVH u male djece bitno su drugačiji od onih koji uzrokuju krvarenja u odraslih. Ako u potonjem vaskularni čimbenici dolaze do izražaja - hipertenzija, ateroskleroza u pozadini moždanog udara, a sam prodor krvi u ventrikule je sekundaran u odnosu na intracerebralni hematom, onda je kod novorođenčadi situacija nešto drugačija: odmah dolazi do krvarenja unutar ventrikula ili ispod njih. njihove sluznice, a razlozi su nekako povezani s trudnoćom i porodom:
Nadomjestiti ukupni volumen krvi dojenčeta, poboljšati sposobnost zgrušavanja krvi dojenčeta za liječenje simptoma praćenja šoka i liječenje potencijalnog oštećenja mozga. Liječnici će brzo pokušati zaustaviti krvarenje, često tako intravenska primjena faktore zgrušavanja i nadoknadu krvi koja je već izgubljena u krvožilnom sustavu. Istodobno, liječnici bi trebali pažljivo pratiti učinke krvarenja na tkivo mozga. Kao i kod većine vrsta krvarenja u mozgu, dojenčad koja dožive subgalealno krvarenje imaju povećan rizik od napadaja, abnormalnih valova električne aktivnosti koji mogu dovesti do daljnjeg oštećenja mozga.
- stanje nedonoščadi;
- Dugo bezvodno razdoblje;
- Teška u porodu;
- Opstetričke ozljede (rijetko);
- Težina pri rođenju manja od 1000 g;
- Kongenitalni poremećaji zgrušavanja krvi i vaskularne strukture.
U nedonoščadi, prisutnost tzv. germinalnog (embrionalnog matriksa) smatra se glavnim uzrokom intraventrikularnih krvarenja koja, kako fetalni mozak sazrijeva i vaskularni sustav treba postupno nestati. Ako se rođenje dogodilo prerano, tada prisutnost ove strukture stvara preduvjete za IVH.
Intraventrikularno krvarenje u dojenčadi
Lijekovi se obično propisuju za sprječavanje napadaja. Intraventrikularno krvarenje je oblik krvarenja duboko u mozgu, unutar skupine šupljina ispunjenih tekućinom koje se nazivaju ventrikuli. Krvarenje unutar ventrikula stvara značajan pritisak na moždano tkivo, što može dovesti do smrti stanica. Intraventrikularna krvarenja ocjenjuju se na ljestvici težine od jedan do četiri, ali čak i krvarenja niskog stupnja mogu imati dugoročne posljedice. Teški slučajevi često rezultiraju kašnjenjem u razvoju i poremećajima kretanja.
Germinalni matriks je regija živčanog tkiva oko lateralnih ventrikula koja sadrži nezrele stanice koje migriraju u mozak i sazrijevaju da postanu neuroni ili neuroglijalne stanice. Osim stanica, ovaj matriks nosi nezrele krvne žile kapilarnog tipa, čije su stijenke jednoslojne, stoga su vrlo krhke i mogu se slomiti.
Većina beba nije rođena s intraventrikularnim krvarenjem, već se stanje razvije u prvih nekoliko dana života. Iako se intraventrikularno krvarenje može pojaviti bez ikakvih simptoma, mogući znakovi uključiti. Kratke pauze u disanju oslabljeni refleksi pretjerano spavanje slabo usisavanje konvulzije. Iako manje krvarenje može zacijeliti samo od sebe, teški slučajevi zahtijevaju strogu kontrolu krvni tlak i kirurške intervencije.
Definicija intraventrikularnog krvarenja. Intraventrikularno krvarenje po definiciji krvari u ventrikularne sustave mozga, dio mozga odgovoran za proizvodnju i distribuciju cerebrospinalne tekućine. U većini slučajeva ovo je krvarenje uzrokovano fizičkom traumom ili se razvija kao posljedica udarca.
Krvarenje u germinalni matriks još nije IVH, ali najčešće dovodi do prodora krvi u komore mozga. Hematom u živčanom tkivu uz stijenku ventrikula probija njegovu sluznicu i krv juri u lumen. Od trenutka pojave čak i minimalnog volumena krvi u ventrikulu mozga, može se govoriti o početku neovisne bolesti - intraventrikularnog krvarenja.
Bebe su sklone ovakvom krvarenju, osobito one rođene prije vremena ili bebe s vrlo malom porođajnom težinom. U dojenčadi trauma nije glavni uzrok intraventrikularnog krvarenja. Naprotiv, njihov ventrikularni sustav je osjetljiv na bilo kakve promjene u perfuziji i vjerojatno će patiti od hipoksične ishemijske encefalopatije. U nedostatku opskrbe krvlju, moždane stanice umiru, krvne žile se razgrađuju i dopuštaju krvi da napusti krvožilni sustav.
U većini slučajeva, ako dođe do takvog krvarenja, ono se prijavljuje unutar 72 sata od rođenja. Prognoza krvarenja nije tako dobra u ljudi čije je krvarenje posljedica hipertenzije, osobito ako je cijeli proces povezan s hidrocefalusom. Mnogo puta dolazi do dodatnih ozljeda mozga, poput nagnječenja mozga ili subarahnoidalnog krvarenja.
Određivanje stadija IVH potrebno je za procjenu težine bolesti kod pojedinog bolesnika, kao i za određivanje prognoze u budućnosti, koje ovise o količini krvi koja je ušla u klijetke i smjeru njezinog širenja prema živčanog tkiva.
Radiolozi utvrđuju stadije IVH na temelju rezultata kompjutorizirana tomografija. Ističu:
Bilo da intraventrikularno krvarenje pogađa dojenčad ili odrasle, vrlo je opasno i može lako izazvati povećanje intrakranijalni tlak ili izazvati hidrocefalus ili trajno oštećenje mozga. Prognoza intraventrikularnog krvarenja uglavnom ovisi o mnogim čimbenicima. Količina izgubljene krvi, vrsta oštećenja obližnjih moždanih stanica, opće stanje zdravlje oboljelih osoba, komorbiditeti itd.
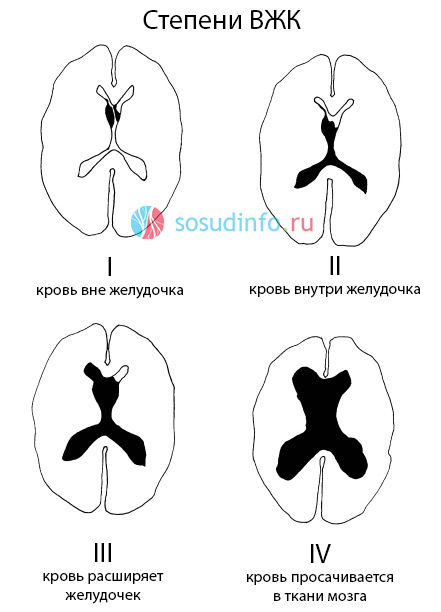
Ozbiljnost krvarenja može se podijeliti u nekoliko varijanti. U prvom tipu, krvarenje je ograničeno samo na germinalni matriks. U drugom razredu krvi ima u klijetkama, ali one ne mijenjaju svoju veličinu, odnosno ne šire se. Krv u klijetkama i njihovo širenje obično su karakteristični za treću klasu intraventrikularnog krvarenja. Konačno, u četvrtom razredu, krv je unutar klijetki, ali se širi i na okolno moždano tkivo. Ova razina intraventrikularnog krvarenja zapravo je poznata kao intrakranijalno krvarenje jer se proteže iu tkivo mozga.
- IVH 1. stupnja - subependimalni - krv se nakuplja ispod sluznice moždanih klijetki, ne uništavajući je i ne ulazeći u komoru. Zapravo, ovaj fenomen se ne može smatrati tipičnim IVH, ali u bilo kojem trenutku može doći do prodora krvi u ventrikule.
- IVH 2. stupnja tipično je intraventrikularno krvarenje bez širenja njegove šupljine, kada krv izlazi iz subependimalnog prostora. Na ultrazvuku se ovaj stadij karakterizira kao IVH s manje od polovice volumena ventrikula ispunjenog krvlju.
- IVH stupanj 3 - krv nastavlja teći u klijetku, ispunjavajući više od polovice njenog volumena i šireći lumen, što se vidi na CT-u i ultrazvuku.
- IVH 4. stupnja je najteži, praćen ne samo punjenjem moždanih komora krvlju, već i šireći ga dalje živčanog tkiva. CT pokazuje znakove IVH jednog od prva tri stupnja uz stvaranje žarišta parenhimskog intracerebralnog krvarenja.
Oštećenje moždanog tkiva i ventrikularnog sustava može biti privremeno. No, nisu svi oboljeli te sreće jer mnogi od njih imaju trajna oštećenja nekih dijelova mozga i dugotrajne neurološke posljedice. Trajne komplikacije posljedica su obilnog krvarenja. Na primjer, ako osoba razvije intraventrikularno krvarenje stupnja 1 ili 2, možda neće biti trajnog oštećenja. Rizik je mnogo veći kod osoba s intraventrikularnim krvarenjem u stadiju 3 i 4, kada su moždane stanice oštećene i možda se neće moći oporaviti.
Na temelju strukturne promjene U mozgu i njegovim šupljinama razlikuju se tri stupnja IVH:
- U prvom stadiju ventrikuli nisu potpuno ispunjeni krvnim sadržajem, nisu prošireni, moguć je spontani prestanak krvarenja i očuvanje normalne likvorodinamike.
- U drugom stadiju dolazi do nastavka punjenja lateralnih klijetki uz moguću ekspanziju kada je barem jedna klijetka ispunjena krvlju više od 50%, a krv se širi u 3. i 4. klijetku mozga.
- Treća faza popraćena je progresijom bolesti, prodorom krvi pod žilnica cerebellum, oblongata i leđna moždina. Visok rizik od smrtonosnih komplikacija.
Ozbiljnost IVH i njegove manifestacije ovisit će o tome koliko brzo je krv prodrla u moždano tkivo i njegovu šupljinu, kao io njegovom volumenu. Krvarenje se uvijek širi duž struje cerebrospinalna tekućina. U teško nedonoščadi, kao i onih koji su bili podvrgnuti dubokoj hipoksiji, dolazi do poremećaja u sustavu zgrušavanja krvi, pa se ugrušci u moždanim šupljinama dugo ne pojavljuju, a tekuća krv se slobodno "širi" regijama mozga.
Jednostavno je nemoguće zaustaviti intraventrikularno krvarenje kad jednom počne. Dakle, u osnovi, liječenje je simptomatsko, bavi se svim simptomima i simptomima. Osim lijekova i intravenskih tekućina, pacijentima je često potrebna pojačana respiratorna potpora.
Hidrocefalus je česta komplikacija težeg intraventrikularnog krvarenja. U početku se liječi lijekovima, ali ako ne reagira na liječenje lijekovima pacijenti zahtijevaju operaciju. Najviše kirurzi izvode ventrikuloperitonealno ranžiranje, kirurška intervencija, koji omogućuje oslobađanje cerebrospinalne tekućine u peritonealnu šupljinu. Ova operacija učinkovito smanjuje povećani intrakranijalni tlak. Potpora skrbi također je u obliku liječenja potencijalnih koagulopatije i poremećaja cirkulacije.
U središtu poremećaja cirkulacije likvora i daljnjeg rasta je prodiranje krvi u ventrikul, gdje se miješa s cerebrospinalnom tekućinom, ali ne dolazi odmah do zgrušavanja. Dio tekuće krvi prodire u druge šupljine mozga, ali kako koagulira, njezini ugrušci počinju blokirati uske zone kroz koje cirkulira CSF. Blokada bilo kojeg od otvora mozga povlači za sobom blokadu likvorskog puta, širenje ventrikula i hidrocefalus s karakterističnim simptomima.
Mnogi zdravstveni stručnjaci pokušavaju pronaći načine koji su dovoljni za sprječavanje intraventrikularnog krvarenja. Kada je riječ o intraventrikularnom krvarenju u dojenčadi, ono se može uspješno spriječiti ako se sve bebe rode u optimalnom terminu. Sprječavanjem prijevremenog poroda broj takvih krvarenja može se dramatično smanjiti. Provedene su studije koje su proučavale lijekove koji bi mogli biti od pomoći majkama s rizikom od prijevremenog poroda, a koji bi mogli spriječiti intraventrikularno krvarenje.
IVH manifestacije u male djece
Do 90% svih krvarenja u ventrikularnom sustavu događa se u prva tri dana bebinog života, a što je manja njegova težina, to je veća vjerojatnost patologije. Nakon prvog tjedna djetetova života značajno se smanjuje rizik od krvarenja, što je povezano s prilagodbom krvožilnog sustava novim uvjetima i sazrijevanjem struktura matriksa zametnih stanica. Ako je dijete rođeno prerano, tada bi prvih dana trebao biti pod strogim nadzorom neonatologa - 2-3 dana stanje se može naglo pogoršati zbog početka IVH.

Mala subependimalna krvarenja i IVH stupnja 1 mogu biti asimptomatski. Ako bolest ne napreduje, tada će stanje novorođenčeta ostati stabilno, a neurološki simptomi se neće niti pojaviti. Uz višestruka krvarenja ispod ependima, znakovi oštećenja mozga pojavit će se bliže godini s fenomenima.
Tipično intracerebralno krvarenje očituje se simptomima kao što su:
- Smanjeni tonus mišića;
- Flakcidni tetivni refleksi;
- Respiratorni poremećaji do zaustavljanja (apneja);
- konvulzije;
- Žarišni neurološki simptomi;
- Koma.
Ozbiljnost tijeka patologije i značajke simptoma povezani su s volumenom krvi koja je ušla u ventrikularni sustav i brzinom povećanja tlaka u lubanjskoj šupljini. Minimalna IVH, koja ne uzrokuje opstrukciju CSF trakta i promjene u volumenu ventrikula, bit će popraćena asimptomatskim tijekom, a na nju se može posumnjati smanjenjem brojke u krvi djeteta.
povremena struja promatrano s umjerenim i submasivnim IVH, koje karakteriziraju:
- Ugnjetavanje svijesti;
- Pareza ili slabost mišića;
- Okulomotorni poremećaji (histagmus, strabizam);
- Respiratorni poremećaji.
Simptomi s povremenim tijekom izraženi su nekoliko dana, nakon čega se postupno smanjuju. Mogući su i potpuni oporavak moždane aktivnosti i manja odstupanja, ali prognoza je općenito povoljna.
katastrofalni tijek IVH povezana s teškim poremećajima mozga i vitalnih organa. Karakterizira ga koma, respiratorni zastoj, generalizirane konvulzije, cijanoza kože, bradikardija, snižavanje krvnog tlaka, poremećaji termoregulacije. O intrakranijalnoj hipertenziji svjedoči ispupčenje velikog fontanela koje je jasno vidljivo kod novorođenčadi.
Osim klinički znakovi kršenja živčana aktivnost, doći će do promjena u laboratorijskim parametrima. Na pojavu IVH u novorođenčadi može ukazivati pad hematokrita, pad kalcija, kolebanje šećera u krvi, a nisu rijetki ni poremećaji. sastav plina krv(), poremećaji elektrolita(acidoza).
Na komplikacije IVH uključuju blokadu likvorskih puteva krvnim ugrušcima s razvojem akutnog okluzivnog hidrocefalusa, atrofije cerebralnog korteksa i poremećenog psihomotornog razvoja. Kršenje cirkulacije cerebrospinalne tekućine dovodi do povećanja veličine ventrikula, povećanja i kompresije cerebralnog korteksa, koji već pati od hipoksije. Posljedica je konvulzivni sindrom, depresija svijesti i koma, srčani i respiratorni arest.Progresija krvarenja dovodi do širenja krvi iz ventrikula u cisterne mozga i živčanog tkiva. Parenhimski intracerebralni hematomi popraćeno grubim žarišnim simptomima u obliku pareze i paralize, senzornih poremećaja, generaliziranih konvulzivnih napadaja. Kada se IVH kombinira s intracerebralnim krvarenjem, rizik od nepovoljnog ishoda je izuzetno visok.
Od dugoročnih posljedica IVH bilježe se ishemijsko-hipoksična oštećenja i rezidualne promjene u mozgu u obliku periventrikularne leukomalacije i kortikalne atrofije. Otprilike do godinu dana postaje vidljiv zaostatak u razvoju, motoričke sposobnosti pate, dijete ne može pravovremeno hodati i izvoditi pravilne pokrete udovima, ne govori i zaostaje u mentalnom razvoju.
Dijagnoza IVH u dojenčadi temelji se na procjeni simptoma i podacima pregleda. Najinformativniji je CT, neurosonografija i ultrazvuk. CT je popraćen zračenjem, pa je za nedonoščad i novorođenčad prvih dana života poželjno provesti ultrazvučni pregled.

IVH na dijagnostičkoj slici
Liječenje i prognoza
Djecu s IVH liječe neurokirurzi i neonatolozi. Konzervativna terapija usmjerena je na vraćanje rada vitalnih organa i krvne slike. Ako dijete nije dobilo vitamin K pri rođenju, tada se mora uvesti. Nedostatak faktora koagulacije i trombocita nadoknađuje se transfuzijom komponenti plazme. Kada disanje prestane, umjetna ventilacija pluća, ali je bolje uspostaviti ga prema planu ako postoji opasnost od respiratornih poremećaja.
Medicinska terapija uključuje:
- Normalizacija krvnog tlaka kako bi se spriječio nagli pad ili skokovi koji pogoršavaju hipoksiju i oštećenje živčanog tkiva;
- terapija kisikom;
- antikonvulzivi;
- Kontrola zgrušavanja krvi.
Za smanjenje intrakranijalnog tlaka indicirano je uvođenje magnezijevog sulfata intravenozno ili intramuskularno, dijakarb, furosemid, veroshpiron se koriste za djecu u punom terminu. Antikonvulzivna terapija sastoji se u imenovanju diazepama, pripravaka valproične kiseline. Za ublažavanje simptoma intoksikacije provodi se infuzijska terapija, acidoza (zakiseljavanje krvi) uklanja se intravenskom primjenom otopine natrijevog bikarbonata.
Osim medikamentoznog, provodi se kirurško liječenje IVH: evakuacija krvi iz ventrikula mozga kroz njihovu punkciju pod kontrolom ultrazvuka, uvođenje fibrinolitičkih sredstava (actelise) u lumen ventrikula za sprječavanje tromboze i okluzivnog hidrocefalusa. Možda kombinacija punkcije s uvođenjem fibrinolitičkih lijekova.
Kako bi se uklonili produkti raspadanja tkiva i eliminirali simptomi intoksikacije, indicirana je filtracija likvora, sorpcija likvora i intraventrikularno ispiranje pripravcima umjetne cerebrospinalne tekućine.
Kod blokade cerebrospinalne tekućine i hidrocefalnog sindroma uspostavlja se privremena drenaža ventrikula uz evakuaciju krvi i ugrušaka dok se cerebrospinalna tekućina ne očisti i ne eliminira opstrukcija njezinih izlaznih putova. U nekim slučajevima koriste se ponavljane lumbalne i ventrikularne punkcije, vanjska ventrikularna drenaža ili privremena unutarnja drenaža s ugradnjom umjetne drenaže ispod kože.

ugradnja ventrikularnog drenažnog katetera
Ako je hidrocefalus postao uporan i ireverzibilan, a fibrinolitička terapija nema učinka, tada neurokirurzi pružaju trajna drenaža operativni način:
- Ugradnja trajnih šantova s otjecanjem likvora u trbušnu šupljinu (silikonska cijev prolazi ispod kože od glave do trbušne šupljine, shunt se može ukloniti samo ako se stanje djeteta stabilizira i nema progresije hidrocefalusa);
- Endoskopsko nametanje anastomoza između ventrikula mozga i bazalne cisterne.
Najčešća metoda kirurškog liječenja okluzivnog hidrocefalusa na pozadini IVH smatra se ventrikuloperitonealna drenaža. Pristupačan je, omogućuje vam ulazak u ventrikule lijekovi, ima malu vjerojatnost infekcije, može se provoditi dulje vrijeme, dok briga za dijete nije popraćena poteškoćama. Korištenje alteplaze, koja ubrzava otapanje krvnih ugrušaka u ventrikulima, može smanjiti smrtnost i maksimizirati rad mozga.
Prognoza kod IVH se određuje stadijem bolesti, količinom krvarenja i mjestom oštećenja moždanog tkiva. U prva dva stupnja IVH, krvni ugrušci se rješavaju sami ili pod utjecajem liječenja, ne uzrokujući značajne neurološke poremećaje, stoga se uz mala krvarenja dijete može normalno razvijati.
Masivna intraventrikularna krvarenja, osobito ako su popraćena oštećenjem moždanog tkiva, u kratko vrijeme može dovesti do smrti djeteta, a ako pacijent preživi, onda je problematično izbjeći neurološke nedostatke i grube poremećaje psihomotornog razvoja.
Sva djeca s intrakranijalnim krvarenjem podliježu pažljivom promatranju na intenzivnoj njezi i pravovremenom kirurško liječenje. Nakon postavljanja trajnog šanta određuje se skupina invaliditeta, a bebu treba redovito pokazivati neurologu.
Kako bi se izbjegle opisane ozbiljne promjene, važno je pridržavati se mjera za sprječavanje oštećenja mozga kod novorođenčadi i nedonoščadi. Buduće majke trebaju pravovremeno proći potrebne preventivne preglede i preglede, a uz prijetnju prijevremenog poroda zadatak ginekologa opstetričara je produžiti trudnoću što je više moguće. lijekovi do trenutka kada rizik od krvarenja postane minimalan.
Korak 2: nakon uplate postavite svoje pitanje u formi ispod ↓ Korak 3: Možete dodatno zahvaliti stručnjaku još jednom uplatom za proizvoljan iznosKrvarenje u moždane klijetke (ventrikularna krvarenja) je hemoragijski moždani udar s prodorom krvi u klijetke, odnosno nagli poremećaj cerebralnog krvotoka, praćen stvaranjem hematoma u moždanim klijetkama ili s krvlju koja natapa živčana tkiva. Ovo je jedna od najčešćih neuroloških patologija koje su uzroci smrti.
Statistički podaci pokazuju da se intraventrikularna krvarenja opažaju u 3% pacijenata s traumatskom ozljedom mozga, a 10% svih slučajeva postaje ozbiljno. Treći dio slučajeva krvarenja u komorama mozga nalazi se kao posljedica frontalnog hematoma, temporalni režanj mozga ili bazalnih ganglija.
Krvarenja unutar ventrikula su mješavina tekuće krvi, njezinih ugrušaka i cerebrospinalne tekućine. Često je volumen krvi ispunjen ventrikulama kao rezultat krvarenja mnogo veći od njihovog normalnog kapaciteta, pa se takve patologije brzo razvijaju u hematome. Intraventrikularna krvarenja mogu potpuno ispuniti ventrikularni sustav ili njegove određene šupljine. Krv je neravnomjerno raspoređena u šupljinama ventrikula. To je zbog lokalizacije izvora krvarenja, kao i iznenadnih promjena u prohodnosti putova koji međusobno povezuju ventrikule mozga. Ponekad se cijeli ventrikularni sustav ili njegovi pojedinačni dijelovi mogu proširiti, što pridonosi stvaranju hematoma.
Ova se patologija uglavnom opaža kod osoba starijih od 50 godina s teškom arterijskom hipertenzijom. Ali u nekim slučajevima, pojava krvarenja u ventrikulama mozga javlja se zbog razvoja drugih bolesti koje nisu povezane s nestabilnošću krvnog tlaka.
Klasifikacija krvarenja u ventrikulama mozga
Krvarenja u komorama mozga dijele se na:
- Primarni. Primjećuju se vrlo rijetko (oko jedan slučaj od tri stotine).
- Sekundarna. Oni čine najveći dio ove vrste krvarenja.
Krvarenje parenhimskog tipa dijeli se u 3 vrste:
- Krvarenje u lateralne komore. Kod ove vrste krvarenja pate prednji i stražnji dijelovi ventrikula, rjeđe središnji. U tom slučaju može se stvoriti sindrom povećanog intrakranijalnog tlaka i stiskanja moždanog debla krvlju. Ako je krvarenje opsežno, obično dolazi do navale krvi kroz talamus ili kaudatni odjeljak. Nadalje, krv ulazi u treću klijetku kroz foramen Monroe i lateralnu klijetku susjedne hemisfere. Zatim kroz Silvijev akvadukt prolazi Luschkin foramen i ulazi u subarahnoidni prostor leđne moždine i mozga.
- Krvarenje u trećoj klijetki. Nastaju kroz vidni tuberkul. Ponekad se navala krvi promatra u nekoliko dijelova ventrikularnog sustava odjednom.
- Krvarenje u IV ventrikulu.
Postoji nekoliko opcija za krvarenje u ventrikulama mozga.
- Masivna krvarenja koja uništavaju zidove treće klijetke. U takvim slučajevima izlije se vrlo velik volumen krvi, što u relativno kratko vrijeme ispunjava cijeli ventrikularni sustav. U mozgu postoji opsežna nekroza. Ako se izvrši kirurški zahvat, tada se spljošti. Ovakvo krvarenje dovodi do smrti pacijenta za otprilike jedan dan.
- Nalet krvi kreće se iz parenhima u lateralnu klijetku i ispunjava nekoliko rogova šupljine ove klijetke ili cijeli njezin prostor odjednom. Dalje, krv ispunjava treću klijetku i lateralnu klijetku suprotne hemisfere i kroz Silvijev akvadukt ulazi u klijetku. S velikom količinom izlivene krvi, povećava se i volumen mozga, što uzrokuje bilateralne simptome. Tijek patologije je oko pet dana. U tijeku je pauza siva tvar ispod corpus callosuma, pa krv prodire iz regije bazalnih ganglija u lateralnu klijetku. U ovom slučaju, razlika u gustoći bijele i sive tvari igra važnu ulogu.
- Krvarenje u trećoj klijetki može biti uzrokovano medijalnim parenhimskim žarištem u odnosu na talamus. Simptomi brzo rastu, što dovodi do rane smrti. Kirurgija u takvim slučajevima, to je izuzetno rijetko zbog nedostupnosti žarišta. Bočna žarišta imaju povoljniju prognozu i omogućuju provođenje kirurške intervencije. U takvim slučajevima, navala krvi ispunjava prednji ili stražnji rog lateralnih klijetki i izaziva krvarenje u intratekalne prostore.
- Kao posljedica krvarenja, lateralna klijetka je djelomično ispunjena krvlju tijekom krvarenja u moždani parenhim. Krvarenje se ne širi na druge klijetke. Takve patologije najčešće imaju dug tijek.
- Postoje i opsežna parenhimska krvarenja, kod kojih je lateralna komora potpuno ispunjena krvlju i dolazi do značajnog pomaka oralnog dijela moždanog debla. Uslijed kompresije prolaz do Monroeovog otvora je sužen i potpuno začepljen, pa krv ne prodire dalje u treću klijetku. U tom smislu, šupljina lateralne klijetke u susjednoj hemisferi mozga značajno se širi. Tako nastaje kontralateralni hidrocefalus.
- Krvarenje u trećoj klijetki. Uglavnom, krv tamo dolazi iz parenhima nakon krvarenja u području talamusa. U rijetki slučajevi protok krvi nastaje u koroidnim pleksusima.
- Krv unutra želučani sustav dolazi iz malog mozga. Nije neuobičajeno da krv uđe u treću klijetku, a šupljina klijetke se brzo i potpuno ispuni. Ova vrsta krvarenja dovodi do brze smrti pacijenta.
postojati različite varijante Klasifikacija ove vrste patologije.
Prema jednom od njih, postoje četiri faze krvarenja u ventrikulama mozga:
- 1 stupanj - mala količina krvi nakuplja se oko žila. Takvo krvarenje naziva se subependimalno. Ne predstavlja prijetnju životu i najčešće nestaje sama od sebe nakon što prođe neko vrijeme bez ikakvih posljedica.
- Stupanj 2 - krv ulazi u šupljinu ventrikula, ali malo utječe na život pacijenta. U većini slučajeva eliminira se sam od sebe, često bez posljedica.
- Stupanj 3 - krvni ugrušak ulazi u ventrikularni prolaz i začepljuje ga, uzrokujući tako povećanje volumena ventrikula dok se puni krvlju. Ponekad se uklanjanje takve patologije događa spontano, samo po sebi. Ali u nekim slučajevima još uvijek je potrebna kirurška intervencija, u kojoj se postavlja šant za otvaranje ventrikularnog prolaza i sprječava razvoj hidrocefalusa. Često se promatraju neurološki simptomi.
- Stupanj 4 - krv ulazi u obje komore mozga i njegov parenhim. Takva patologija predstavlja prijetnju životu pacijenta i popraćena je teškim neurološkim simptomima (česte konvulzije, razvoj anemije itd.).
Prema drugoj klasifikaciji, nazivaju se tri faze krvarenja u ventrikulama mozga:
- Subepidemija - krvarenje ispod sloja ovojnice tkiva unutarnja šupljina klijetka. Javlja se kod nedonoščadi, karakterizira odsutnost neuroloških simptoma.
- Subepindamalno-intraventrikularno krvarenje u ventrikularnu šupljinu. Javlja se kod nedonoščadi stanje šoka, patologija dišni put(dijete ne može disati samostalno), povećan intrakranijalni tlak, konvulzije, u nekim slučajevima - koma.
- Subepidemijsko-intraventrikularno-periventrikularno - krvarenje, u kojem nije samo klijetka zasićena krvlju, već i tkivo koje ga okružuje. Viđa se kod nedonoščadi. Ovu fazu karakterizira šok, konvulzije, patologije dišnog trakta, povećan intrakranijalni tlak, disfunkcija moždanog debla.
Uzroci krvarenja u ventrikulama mozga
Razlozi za stvaranje krvarenja u ventrikulama mozga nisu u potpunosti shvaćeni, a ne postoje ni specifični jasni uzroci ove patologije.
Među čimbenicima rizika su sljedeći:
- Arterijska hipertenzija (u primarnim krvarenjima) je kronično povećanje krvnog tlaka, posebno opasno u nedostatku barem elementarnog liječenja.
- Nekontrolirani unos antitrombocitnih sredstava, fibrinolitika.
- Vaskularne aneurizme su proširenje arterije i mogu biti prirođene ili stečene.
- Dijabetes melitus (s ovom bolešću, razina glukoze u krvi stalno raste, što uzrokuje sve vrste komplikacija).
- Mehanička oštećenja krvnih žila mozga (trauma).
- Hemoragijska dijateza je povećana krhkost stijenki krvnih žila.
- Onkološke bolesti - benigni i maligni tumori.
- Infektivno-upalni procesi u moždanim tkivima (encefalitis).
Postoji mnogo razloga koji pridonose krvarenju u ventrikulama mozga. Prvenstveno utječu na živčano tkivo. Primarni čimbenici izazivaju višestruke komplikacije, što dovodi do krvarenja ove vrste. Jedna od prvih takvih komplikacija je povećanje propusnosti zidova krvnih žila ventrikularnog sustava.
Simptomi krvarenja u ventrikulama mozga
Jedan od najranijih simptoma je brz razvoj koma. Ako se nalet krvi u ventrikule dogodio brzo, tada dolazi i do brzog gubitka svijesti. Ako se ventrikularni sustav postupno puni krvlju, tada se svijest gubi ne odmah, već nakon što prođe neko vrijeme.
S povećanjem volumena krvi u komorama i pojavom edema, gubitak svijesti postaje dublji, respiratorni distres, promjene pulsa, vazomotorni poremećaji u licu, udovima i samom trupu, cijanoza. Oštećenje mozga uzrokuje hemiparalizu pogleda unutra suprotna strana. Mogu se promatrati skokovi u tjelesnoj temperaturi - u početku temperatura pada ispod normale, ali tijekom dana može značajno porasti (do 40), a kada krv uđe u treću klijetku, temperatura može doseći kritične razine - 42 stupnja.
Na laboratorijska istraživanja dolazi do povećanja leukocita u krvi, ponekad su prisutni proteini i šećer.
Rana kontraktura također se može smatrati znakom krvarenja u moždanim komorama. Postoje periodični tonički grčevi koji se javljaju spontano ili s respiratornim pokretima. Tonički spazam je stanje tijekom kojeg je glava zabačena unatrag, noge su grčevito ispružene, a ruke su savijene, stisnute u prstima.
Ako se krvarenje dogodilo u bočnim ventrikulama, tada se opaža sljedeća klinička slika:
- koma se brzo razvija;
- povraćanje;
- poremećena je učestalost i ritam disanja;
- promjena u ritmu pulsa - prvo se usporava, a zatim povećava;
- hiperemija lica;
- obilno znojenje;
- snažno povećanje tjelesne temperature;
- gibanja njihala očne jabučice kada je tijelo u vodoravnom položaju;
- toničke konvulzije tijekom disanja;
- povećani refleksi tetiva i istodobno smanjeni refleksi kože.
Krvarenja u ventrikulu najčešće dovode do brze smrti, jer izlivena krv utječe na vitalne centre.
Dijagnoza krvarenja u komorama mozga
Kod dijagnosticiranja krvarenja u ventrikulama mozga provodi se MRI, CT mozga, opća analiza krv (broj trombocita), koagulogram, EKG praćenje. Ponekad se provodi dijagnostička punkcija ventrikula mozga.
Liječenje i prevencija krvarenja u moždanim komorama
Čak i ako se sumnja na ovu vrstu patologije, pacijentu je potrebna hitna hospitalizacija i potrebna standardna terapija - stabilizacija respiratorne funkcije, krvni tlak, normalizacija tjelesne temperature, injekcije antikonvulzivi, a ako je potrebno - i lijekovi za uklanjanje cerebralnog edema. Terapija je usmjerena na zaustavljanje krvarenja.
Kirurško liječenje provodi se strogo individualno, uzimajući u obzir stanje bolesnika i sve kontraindikacije. Kirurški zahvat nakon nastupa kome preporučljivo je samo u prvih 10-12 sati.
Prevencija krvarenja u ventrikulama mozga uključuje, prije svega, pravodobno liječenje arterijska hipertenzija, odgovorno uzimanje lijekova, liječenje bolesti zgrušavanja krvi.


