Mikä on krooninen autoimmuuninen kilpirauhastulehdus
Krooninen autoimmuuninen kilpirauhastulehdus tai lymfaattinen tyreoidiitti Tämä tulehduksellinen sairaus kilpirauhasen autoimmuuninen luonne, kun ihmiskehoon muodostuu vasta-aineita ja lymfosyyttejä, jotka vahingoittavat hänen omia kilpirauhassolujaan. (Tavallisesti ihmiskehossa muodostuu vasta-aineita vain vieraalle aineelle).Mikä aiheuttaa kroonisenn?
Useimmiten autoimmuunista kilpirauhastulehdusta esiintyy 40–50-vuotiailla potilailla, ja naiset ovat kymmenen kertaa todennäköisemmin kuin miehet. Tämä on yleisin kilpirauhasen tulehduksellinen sairaus. Ja sisään Viime aikoina Yhä useammat potilaat kärsivät autnuori ikä ja lapsia.
Uskotaan, että autoimmuuni-lymfomatoottisella tyreoidiitilla on perinnöllinen luonne. Hashimoton kilpirauhastulehdusta sairastavien potilaiden sukulaisilla on usein diabetes mellitus, erilaisia kilpirauhassairauksia. Mutta perinnöllisen taipumuksen toteuttamiseksi tarvitaan lisää epäsuotuisia tekijöitä. ulkoiset tekijät. Nämä ovat hengitysteiden virussairauksia, krooniset vauriot infektiot palatiinien risoissa, poskionteloissa, karieksen saamissa hampaissa.
Edistää autoimmuunisen tyreoidiitin kehittymistä jodia sisältävien lääkkeiden pitkäaikainen hallitsematon saanti, säteilyn vaikutus. Provoivan tekijän vaikutuksesta kehossa aktivoituvat lymfosyyttien kloonit, jotka laukaisevat vasta-aineiden muodostumisen omille soluilleen. Tämän prosessin seurauksena kilpirauhassolut (tyrosyytit) vaurioituvat. Vaurioituneista kilpirauhassoluista follikkelien sisältö pääsee verenkiertoon: hormonit, solun sisäisten organellien tuhoutuneet osat, jotka puolestaan edistävät kilpirauhassolujen vasta-aineiden muodostumista. Prosessi muuttuu sykliseksi.
Patogeneesi (mitä tapahtuu?) Kroonisen aaikana
Immuuniaggression mekanismi on hyvin monimutkainen, mutta silti yritämme selittää tämän ilmiön yksinkertaisella tavalla.
Ymmärtääkseen omaa tai jonkun muun edessään immuunijärjestelmä on oppinut tunnistamaan eri proteiinit, jotka muodostavat minkä tahansa elävän solun. Proteiinin tunnistamista käsittelee immuunisolu, jota kutsutaan makrofagiksi. Makrofagi ottaa yhteyttä eri soluihin, minkä seurauksena tunnistus tapahtuu.
Saatuaan selville, kenen kanssa se on tekemisissä, makrofagi ilmoittaa tästä muille immuuni-T-lymfosyyteille. T-lymfosyytit ovat erilaisia. Meille on tärkeää tuntea kahdenlaisia T-soluja: T-auttajat, jotka mahdollistavat aggression, ja T-suppressorit, jotka päinvastoin estävät sen. Jos lupa hyökätä saadaan T-auttajilta, komento menee "joukkoille" - NK-soluille, T-tappajille, makrofageille. Nämä solut tappavat tunkeilijan suorassa kosketuksessa siihen. Samaan aikaan syntyy interferoneja, interleukiineja, reaktiivisia happilajeja ja muita aggressiivisia aineita.
"Immuunijoukkojen" joukossa on yksi lisää näyttelijä. Nämä ovat B-lymfosyyttejä. Niiden tärkein ero on, että ne voivat tuottaa vasta-aineita vasteena vieraille proteiineille (antigeeneille). Vasta-aineet ovat hyvin spesifisiä antigeeneille ja sitoutuvat vain niihin. Heti kun vasta-aineen sitoutumisprosessi vieraan solun kalvolla olevaan antigeeniin on tapahtunut, muodostuu immuunikompleksi. Tämä hetki on signaali erityisen aggressiivisen immuunijärjestelmän - komplementtijärjestelmän - aktivoitumisesta.
Aosalta voidaan sanoa, että sairaus kehittyy tunnistamisen heikkenemisen vuoksi. Eli kilpirauhassolujen proteiini tunnistetaan vieraaksi kaikkine seurauksineen.
Havaittiin, että tällainen rikkomus voi olla luontainen ihmisen genotyypille syntymästä lähtien. Samoin T-suppressorien alhaiselle aktiivisuudelle on taipumus, jonka pitäisi estää aggressiivinen immuunivaste.
B-lymfosyyttien tuottamat vasta-aineet autoimmuunisessa kilpirauhastulehduksessa "tarttuvat" tyrosyyttiproteiineihin - tyroperoksidaasiin, mikrosomaaliseen fraktioon ja tyroglobuliiniproteiiniin.
Juuri nämä vasta-aineet määritetään verestä diagnoosin yhteydessä. Tyrosyytit, jotka ovat kuolleet tai vaurioituneet autoimmuuniprosessin seurauksena, eivät enää pysty tuottamaan hormoneja. Niiden määrä veressä laskee vähitellen. Muodostunut kilpirauhasen vajaatoiminta, jonka oireet tiedämme jo.
Kroonisen autoimmuunisen kilpirauhastulehduksen oireet
Krooninen autoimmuuninen kilpirauhastulehdus jatkuu hyvin usein pitkään ilman kliinisiä oireita. TO varhaisia merkkejä Näitä ovat epämukavuus kilpirauhasessa, kooman tunne kurkussa nieltäessä, paineen tunne kurkussa. Joskus kilpirauhasessa on lieviä kipuja, lähinnä kilpirauhasta tutkittaessa. Jotkut potilaat voivat valittaa lievästä heikkoudesta, nivelkivuista.
Jos potilaalle kehittyy kilpirauhasen liikatoiminta (johtuen suuresta hormonien vapautumisesta vereen kilpirauhassolujen vaurioituessa), ilmenee seuraavia valituksia:
- vapisevat sormet
- lisääntynyt syke
- hikoilu
- kohonnut verenpaine.
Useammin kilpirauhasen liikatoiminnan tila esiintyy taudin alkaessa. Tämän jälkeen kilpirauhasen toiminta voi olla normaali tai hieman heikentynyt (hypotyreoosi). Kilpirauhasen vajaatoiminta ilmaantuu yleensä 5-15 vuoden kuluttua taudin alkamisesta ja sen aste lisääntyy epäsuotuisissa olosuhteissa. Akuuttien hengitysteiden hoitoon virustaudit, henkinen ja fyysinen ylikuormitus, erilaisten kroonisten sairauksien paheneminen.
Riippuen kliinisestä kuvasta ja kilpirauhasen koosta Hashimoton krooninen autoimmuuninen kilpirauhastulehdus on jaettu muotoihin:
- autoimmuunisen kilpirauhastulehduksen atrofinen muoto. Atrofisessa muodossa kilpirauhanen ei ole laajentunut. Sitä esiintyy useimmilla potilailla, mutta useammin vanhuksilla ja nuorilla potilailla, jotka ovat altistuneet radioaktiiviselle säteilylle. Yleensä tähän muotoon liittyy kliinisesti kilpirauhasen toiminnan heikkeneminen (hypotyreoosi).
- Autoimmuunisen kilpirauhastulehduksen hypertrofinen muoto siihen liittyy aina kilpirauhasen suureneminen. Kilpirauhanen voi laajentua tasaisesti koko tilavuutensa osalta (diffuusi hypertrofinen muoto) tai solmujen esiintyminen (kyhmymäinen muoto) havaitaan. Diffuusi- ja nodulaaristen muotojen yhdistelmä on mahdollinen. Autoimmuunisen kilpirauhastulehduksen hypertrofiseen muotoon voi liittyä tyreotoksikoosia taudin alkaessa, mutta useammin kilpirauhasen toiminta on normaalia tai heikentynyttä.
Kroonisen adiagnoosi
Autoimmuunisen tyreoidiitin diagnoosi Taudin historian perusteella tyypillinen kliininen kuva. Yleisessä verikokeessa havaitaan lymfosyyttien määrän nousua ja leukosyyttien yleistä laskua. Kilpirauhasen liikatoiminnan vaiheessa kilpirauhashormonien taso veressä nousee, kun rauhasen toiminta heikkenee, hormonien määrä veressä laskee, samalla kun aivolisäkehormonin tyrotropiinin taso nousee. Tunnista muutokset immunogrammissa. Ultraäänitutkimuksessa paljastuu kilpirauhasen lisääntyminen, sen epätasaisuus kilpirauhastulehduksen nodulaarisessa muodossa. Biopsia (pienen kilpirauhaskudoksen tutkiminen mikroskoopilla) paljastaa suuri määrä lymfosyytit ja muut solut, jotka ovat tyypillisiä autoimmuunilymfomatoottiselle tyreoidiitille.
Jos taudin tärkeimmät oireet ovat olemassa, kilpirauhasen pahanlaatuisen rappeutumisen mahdollisuus (kyhmymäisen muodostumisen kehittyminen) kasvaa merkittävästi. Diagnoosi vaatii hienon neulan biopsian. Tyreotoksikoosin oireiden esiintyminen potilaalla ei myöskään sulje pois kilpirauhasen pahanlaatuisen rappeutumisen mahdollisuutta. Autoimmuuninen kilpirauhastulehdus sillä on usein hyvänlaatuinen kulku. Kilpirauhasen lymfoomat ovat erittäin harvinaisia. Kilpirauhasen sonografia- tai ultraäänitutkimuksella voit määrittää sen koon kasvun tai pienenemisen. Samanlaisia oireita esiintyy myös diffuusissa toksisessa struumassa, joten ultraäänen mukaan diagnoosia ei voida tehdä.
Kroonisen autoimmuunisen kilpirauhastulehduksen hoito
Auei ole erityistä hoitoa. Autoimmuunisen tyreoidiitin tyrotoksisessa vaiheessa käytetään oireenmukaisia aineita. Kilpirauhasen vajaatoiminnan oireilla määrätään kilpirauhashormonivalmisteita, esimerkiksi L-tyroksiinia. Kilpirauhaslääkkeiden määrääminen erityisesti vanhuksille, joilla on taipumus olla iskeeminen sairaus sydän, on tarpeen aloittaa pienillä annoksilla, suurentamalla 2,5-3 välein, kunnes tila palautuu normaaliksi. Tason hallinta kilpirauhasta stimuloiva hormoni veren seerumissa suorittaa enintään 1,5-2 kuukauden kuluttua.
Glukokortikoideja (prednisolonia) määrätään vain, kun autoimmuunikilpirauhastulehdus yhdistetään subakuuttiin kilpirauhastulehdukseen, jota esiintyy usein syys-talvikaudella. On kuvattu tapauksia, joissa autoimmuunista kilpirauhastulehdusta sairastavat naiset, joilla on kilpirauhasen vajaatoiminnan oireita, kokivat spontaanin remission raskauden aikana. Toisaalta on havaintoja, kun autoimmuunista kilpirauhastulehdusta sairastavalle potilaalle, jolla oli eutyreoositila ennen raskautta ja sen aikana, kehittyi kilpirauhasen vajaatoiminta synnytyksen jälkeen.
Autoimmuunisen tyreoidiitin hypertrofisen muodon ja laajentuneen kilpirauhasen aiheuttaman välikarsinaelinten puristumisen voimakkaan ilmiön yhteydessä suositellaan kirurginen hoito. Leikkaus se on tarkoitettu myös tapauksissa, joissa kilpirauhasen pitkäaikainen kohtalainen suureneminen alkaa edetä nopeasti tilavuudeltaan (koon).
Kilpirauhasen toiminnan lisääntyessä määrätään tyrostaatteja (tiamatsoli, merkatsoliili), beetasalpaajia. Vasta-aineiden tuotannon vähentämiseksi määrätään ei-steroidisia tulehduskipulääkkeitä:
- indometasiini;
- metindoli;
- voltaren.
Valmisteet immuniteetin, vitamiinien, adaptogeenien korjaamiseksi on määrätty. Kun kilpirauhasen toiminta on heikentynyt, määrätään synteettisiä kilpirauhashormoneja. Taudin ennuste on tyydyttävä. Sairaus etenee hitaasti. Oikea-aikaisella hoidolla on mahdollista hidastaa merkittävästi prosessia ja saavuttaa taudin pitkäaikainen remissio.
Sairauden ennuste
Sairaus etenee hitaasti. Joissakin tapauksissa potilaiden tyydyttävä terveys ja suorituskyky säilyvät 15-18 vuotta lyhytaikaisista pahenemisvaiheista huolimatta. Kilpirauhasen tulehduksen pahenemisen aikana voidaan havaita lievää tyrotoksikoosia tai kilpirauhasen vajaatoimintaa; jälkimmäinen on yleisempää synnytyksen jälkeen.
Kroonisen aehkäisy
Autoimmuunisen kilpirauhasen tulehduksen kliinisesti ilmeiset muodot tai sellaisten henkilöiden esiintyminen populaatiossa, joilla on geneettinen taipumus sen kehittymiseen, eivät voi olla syitä, jotka millään tavalla rajoittavat jatkuvan massaprofylaksin tarvetta. Jodin puutossairauksien poistamisen etu on kiistaton.
Mihin lääkäriin sinun tulee ottaa yhteyttä, jos sinulla on krooninen autoimmuuninen kilpirauhastulehdus
Endokrinologi
Kampanjat ja erikoistarjoukset
14.11.2019
Asiantuntijat ovat yhtä mieltä siitä, että on tarpeen kiinnittää yleisön huomio sydän- ja verisuonitautien ongelmiin. Jotkut niistä ovat harvinaisia, eteneviä ja vaikeasti diagnosoitavia. Näitä ovat esimerkiksiatia.
14.10.2019
12., 13. ja 14. lokakuuta Venäjä isännöi laajaa sosiaalista kampanjaa ilmaiselle veren hyytymistutkimukselle - "INR Day". Toiminta ajoitetaan Maailman tromboosipäivän yhteyteen.
07.05.2019
Meningokokki-infektion ilmaantuvuus Venäjän federaatiossa vuonna 2018 (verrattuna vuoteen 2017) kasvoi 10 % (1). Yksi yleisimmistä ehkäisykeinoista tarttuvat taudit- rokotus. Nykyaikaisten konjugaattirokotteiden tarkoituksena on ehkäistä taudin esiintyminen meningokokki-infektio ja lasten meningokokki-aivokalvontulehdus (jopa useimmat varhainen ikä), teini-ikäiset ja aikuiset.
Virukset eivät vain leiju ilmassa, vaan voivat myös päästä kaiteisiin, istuimiin ja muille pinnoille säilyttäen samalla aktiivisuutensa. Siksi matkustaessasi tai julkisilla paikoilla on suositeltavaa paitsi sulkea pois kommunikointi muiden ihmisten kanssa, myös välttää ...
Palata hyvä visio ja sano ikuisesti hyvästit silmälaseille ja piilolinsseille - monien ihmisten unelma. Nyt se voidaan toteuttaa nopeasti ja turvallisesti. Täysin kosketukseton Femto-LASIK-tekniikka avaa uusia mahdollisuuksia lasernäönkorjaukseen.
Yksi kaikista tärkeitä elimiä ihmiskehossa on kilpirauhanen. Se sisältää kaiken jodin, joka tulee elimistöön, tuottaa tarvittavia hormoneja, jotka puolestaan auttavat aineenvaihduntaa toimimaan kunnolla ja vaikuttavat solujen kehitykseen. Kuitenkin, kuten kaikki muutkin elimet, kilpirauhanen voi kärsiä erilaisten sairauksien vaikutuksista, joista yleisin on autoimmuunisesta kilpirauhastulehduksesta johtuva kilpirauhasen vajaatoiminta.
Autoimmuunisen tyreoidiitin aiheuttama subkliininen kilpirauhasen vajaatoiminta johtaa TSH:n nousuun, mikä on seurausta aivolisäkkeen reaktiosta kilpirauhasen toimintahäiriöön. Tämän seurauksena "eloonjääneet" kilpirauhassolut alkavat työskennellä kovasti ylläpitäen riittävää kilpirauhashormonitasoa. Tällaisen kehon reaktion vuoksi ei voi edes ilmaantua oireita, jotka osoittavat rikkomusta. Siksi, tätä lajia Kilpirauhasen vajaatoimintaa kutsutaan subkliiniseksi.
Elimistön reaktio sairauteen
Koska kilpirauhanen vaikuttaa kaikkiin kehon elimiin ja järjestelmiin, oireet voivat ilmetä eri puolilta. Riittävä määrä jodia tarvitaan hyvän elinten toiminnan kannalta. Jos elimistö kuitenkin tuntee sen puutteen melko pitkään, tämä voi johtaa kasvunopeuden ja solujen jakautumisen hidastumiseen, mikä aiheuttaa negatiivisia muutoksia rauhasessa sekä nodulaarisia muodostumia.
Nodulaarinen struuma, johon liittyy subkliinisen kilpirauhasen vajaatoiminnan AIT-ilmiöitä, voi muodostua monista syistä, kuten:
- jodin puute;
- saastuminen ja toksiinit;
- virusinfektiot;
- jatkuva stressi;
- tupakointi;
- pitkä pääsyaika lääkkeet;
- genetiikka.

Ajoittain endokrinologin luona voit seurata tilaa sekä kilpirauhasen terveyttä. Tämän ansiosta on mahdollista tunnistaa kaikki häiriöiden ilmenemismuodot ja aloittaa välitön hoito. Hoitovaihtoehtoja ovat seuraavat:
- radioaktiivisen jodin oikea käyttö;
- kilpirauhasen tuotannon pysäyttävien lääkkeiden käyttö;
- kirurginen interventio.
Autoimmuuninen kilpirauhastulehdus ja kilpirauhasen vajaatoiminta
AIT:tä kutsutaan joskus Hashimoton kilpirauhastulehdukseksi. Tällaisella diagnoosilla immuunijärjestelmä alkaa tuhota kilpirauhasen proteiineja, minkä vuoksi se tuhoutuu. Primaarinen kilpirauhasen vajaatoiminta autoimmuunisen kilpirauhastulehduksen taustalla voi kehittyä kilpirauhasen geneettisten tai hankittujen häiriöiden vuoksi. Tämä lopputulos voidaan kuitenkin estää.
AIT-hypotyreoosin oireet
Autoimmuunisen kilpirauhastulehduksen yhteydessä sitä ei ehkä ole ilmeisiä oireita. Sairaus etenee hitaasti ja etenee kilpirauhasen vajaatoimintaan. Useimmissa tapauksissa yksi tyypillisistä merkeistä voi kuitenkin olla struuma, joka voi kasvaa ja lisääntyä, ja seurauksena on muita taudin ilmenemismuotoja. Jos henkitorven alueelle on syntynyt kyhmymäinen muodostus, se häiritsee hengitystä ja nielemistä, mutta useimmiten epämukavuus tuntuu yksinkertaisesti kosketuksesta tai käytettäessä huiveja ja solmioita.
Jotkut taudin oireet voidaan ilmaista seuraavasti:
- unettomuus;
- ruoansulatuskanavan häiriöt;
- ahdistuneisuus;
- väsymys;
- äkilliset painonmuutokset;
- kipu kehossa, lihaksissa, nivelissä;
- mielialan vaihtelut ja masennus.
AIT:n diagnoosi
Säännöllisillä asiantuntijan tutkimuksilla voit seurata kilpirauhasen tilaa ja tunnistaa erilaisia poikkeamia sen työskentelyn normista jo alkuvaiheessa. Endokrinologi voi tunnistaa seuraavat:
- kehon koon poikkeamat normista;
- verikokeen perusteella voit määrittää tyroglobuliinin, tyroperoksidaasin ja vasta-aineiden tason sekä niiden suhteen;
- biopsia auttaa havaitsemaan lymfosyytit ja makrofagit;
- käyttämällä radioisotooppitutkimus laajentuneessa kilpirauhasessa voi nähdä diffuusia imeytymistä.
AIT-hypotyreoosin hoito
Tapauksissa, joissa elimen koko kasvaa, endokrinologi määrää potilaalle hoidon hormonien avulla. Keinotekoiset hormonit, kuten levotyroksiini, auttavat torjumaan kilpirauhasen kutistumista. Kuitenkin, jos lääkehoito ei ole tehokas, hoitava lääkäri voi neuvoa rauhasen osittaista tai täydellistä poistamista.
Jos potilaalla on diagnosoitu autoimmuuninen kilpirauhastulehdus, subkliininen kilpirauhasen vajaatoiminta, lääkärit voivat määrätä L-tyroksiinin tai jodomariinin hormonin ja kuukauden kuluttua TSH:n.
Jotkut lääkärit ovat sitä mieltä, että jos kilpirauhasen vasta-aineita havaitaan autoimmuunikilpirauhasessa, hoito on aloitettava välittömästi pienillä annoksilla hormoneja, kuten kilpirauhasen tuottamia hormoneja. Useimmat lääkärit suosittelevat levotyroksiinin käyttöä, jos TSH-taso on normaalialueella. Tämä lääke auttaa vastustamaan taudin kehittymistä, jopa keskeyttämään sen. Syynä tähän tulokseen on se, että vasta-ainetasot ja lymfosyyttien määrät vähenevät merkittävästi, mikä tarkoittaa, että myös tulehdus häviää.

Hoidolla hormonihoidolla on useita merkittäviä etuja. Tietenkin tästä sairaudesta kärsivän henkilön on ymmärrettävä riippuvuutensa huumeista loppuelämänsä ajan. Tämän tosiasian ei kuitenkaan pitäisi aiheuttaa huolta, koska hoitoon liittyy kehon kyllästäminen puuttuvilla hormoneilla, joita kilpirauhanen itse ei enää pysty tuottamaan. Hormonihoidon ansiosta seuraavat muutokset havaitaan pian:
- kilpirauhasen palauttaminen;
- sairauksien puuttuminen;
- helpotus tulee hyvin nopeasti, minkä ansiosta sairaudesta kärsivä voi palata normaaliin elämään hyvin nopeasti;
- kolmen kuukauden kuluttua voit palauttaa hormonitason;
- lääkkeen annos ei muutu koko kurssin ajan, jos raskautta tai merkittäviä painonmuutoksia ei ole;
- Lääkkeiden hinta tekee myös hoidosta melko edullista.
Subkliinisen AIT:n hoito
Tämän taudin hoitoon ei vaadita merkittäviä ominaisuuksia, suoritettavan hoidon päätehtävänä on pitää kilpirauhashormonit oikealla tasolla. Tällainen hoito suoritetaan seuraavasti:
- määrätään lääkkeitä, jotka sisältävät kilpirauhasen itsensä tuottamia hormoneja;
- taudin taustalla olevan syyn hoito;
- kehon tasapainon päivittäinen ylläpito vitamiinien ja kivennäisaineiden avulla;
- asianmukainen ravitsemus. Koska aineenvaihdunta on häiriintynyt, johtuen yksinkertaiset säännöt ruokavaliolla voit tukea rauhasen terveyttä ja asianmukaista toimintaa.

Jos tarkastelet tarkemmin terveellisen ruokavalion ruokavaliota, on tärkeää sulkea pois seuraavat elintarvikkeet:
- sokeri;
- vähennä veden saanti 600 ml:aan päivässä;
- vähentää rasvojen saantia: kasvis- ja voita, rasvainen kala, pähkinät, avokado;
- soijatuotteet.
Ruokavaliossa, joka auttaa torjumaan kilpirauhasen vajaatoimintaa, sinun on sisällytettävä seuraavat elintarvikkeet:
- tuoreet vihannekset ja hedelmät;
- naudanliha, kalkkuna ja muu siipikarjanliha;
- merenelävät, koska ne sisältävät suurimman määrän jodia;
- lihaliemet;
- luonnollinen kahvi.
Pitkälle edenneet sairauden muodot ovat paljon vaikeampia hoitaa, varsinkin kun lopputuloksella voi olla erittäin vakavia seurauksia, kuten kooma ja muiden elinten toimintahäiriöt. Lisäksi ennaltaehkäisy on aina paljon enemmän paras tapa kuin taudin varsinainen hoito. Valitettavasti tällä hetkellä on kuitenkin mahdollista estää vain nämä tyypit tämä sairaus, jotka johtuvat riittämättömästä jodipitoisuudesta kehoon. Patologian kehittymisen estämiseksi kohdun sisällä raskaana olevan naisen on läpäistävä tarvittavat testit ja ryhdyttävä ajoissa toimenpiteisiin taudin torjumiseksi.
Umpieritysjärjestelmän sairaudet ovat todellinen 2000-luvun vitsaus. Väestön esiintyvyyden johtajista ensimmäisellä sijalla ovat sydän- ja verisuonitaudit, toisella - endokriiniset, erityisesti haiman ja kilpirauhasen ongelmat. Jälkimmäisessä tapauksessa yleisiä sairauksia ovat tyreotoksikoosi, kilpirauhasen vajaatoiminta ja kilpirauhastulehdus.
Taudin perusteet
Autoimmuuninen kilpirauhasen tulehdus, kuten muutkin kilpirauhasen sairaudet, liittyy sen todelliseen fyysiseen kuntoon - jos rauhasen solut vaurioituvat, alkaa kilpirauhasen tuottamien hormonien epäsäännöllinen tuotanto.
Kun puhutaan nimenomaan autoimmuunisen kilpirauhastulehduksen kroonisesta muodosta, tauti on luonteeltaan tulehduksellinen. Tulehdusprosessi tapahtuu immuunijärjestelmän vasta-aineiden vaikutuksen alaisena rauhaseen, jotka virheellisesti pitävät sitä vieras kappale. Terveessä elimistössä vasta-aineita tulee tuottaa vain keholle epätavallisille elimille, jolloin ne vaikuttavat kilpirauhasen soluihin.
Syyt
Useimmiten patologia vaikuttaa potilaiden ikäluokkaan neljästäkymmenestä viiteenkymmeneen vuoteen. Naiset kärsivät kilpirauhassairauksista kolme kertaa useammin kuin miehet. SISÄÄN viime vuodet tautia esiintyy nuoremmilla ihmisillä sekä lapsilla, mitä pidetään maailmanekologian ja epäterveellisten elämäntapojen ongelmana.
Sairauden lähde voi olla perinnöllisyys - on todistettu, että autoimmuuninen kilpirauhastulehdus lähisukulaisilla on yleisempää kuin ilman tällaista tekijää, lisäksi geneettinen ilmentymä on mahdollista myös muissa endokriinisen järjestelmän sairauksissa - diabetes mellitus, haimatulehdus.

Mutta jotta perinnölliset tosiasiat toteutuisivat, on oltava vähintään yksi provosoiva tekijä:
- Yläosan yleiset sairaudet hengitysteitä virus- tai tarttuva luonne;
- Jatkuvan infektion keskukset itse kehossa ovat risat, poskiontelot, hampaat, joissa on kariesta;
- jodia sisältävien lääkkeiden pitkäaikainen käyttö;
- Pitkäaikainen altistuminen säteilylle.
Näiden tekijöiden vaikutuksesta kehossa muodostuu lymfosyyttejä, jotka auttavat laukaisemaan patologisen reaktion kilpirauhasta hyökkäävien vasta-aineiden tuottamiseksi. Tämän seurauksena vasta-aineet hyökkäävät kilpirauhassoluja vastaan ja tuhoavat ne.
Tyrosyyttien rakenne on follikulaarinen, joten kun soluseinä vaurioituu, kilpirauhasen salaisuus vapautuu vereen ja vaurioituu solukalvot. Nämä aivan solujäännökset aiheuttavat toisen raudan vasta-aineaallon, joten tuhoutumisprosessi toistuu syklisesti.
Autoimmuunivaikutusmekanismi
Tässä tapauksessa kehon itsetuhoprosessi on melko monimutkainen, mutta yleinen kaava kehossa tapahtuvia prosesseja on tutkittu laajalti:
- Erottaakseen oman ja vieraiden solujen välillä immuunijärjestelmä pystyy erottamaan proteiinit, jotka muodostavat kehon eri soluja. Proteiinin tunnistamiseksi immuunijärjestelmässä on makrofagisolu. Se ottaa yhteyttä soluihin ja tunnistaa niiden proteiinit.
- Makrofagit välittävät tietoa solun alkuperästä T-lymfosyyteille. Jälkimmäiset voivat olla ns. T-suppressoreita ja T-auttajia. Vaimentajat kieltävät soluhyökkäyksen, auttajat sallivat sen. Itse asiassa tämä on tietty tietokanta, joka sallii hyökkäyksen tunnistamatta tällaista kehon solua tai kieltää sen tunnistamalla sellaisen aiemmin tutun solun.
- Jos T-auttajat sallivat hyökkäyksen, alkaa rauhasta hyökkäävien solujen ja makrofagien vapautuminen. Hyökkäys liittyy kosketukseen solun kanssa, mukaan lukien interferonien, aktiivisen hapen ja interleukiinien avulla.
- B-lymfosyytit osallistuvat vasta-aineiden tuotantoon. Vasta-aineet, toisin kuin aktiivinen happi ja muut hyökkäävät aineet, ovat spesifisiä muodostumia, jotka on suunnattu ja kehitetty hyökkäämään tietyntyyppistä solua vastaan.
- Heti kun vasta-aineet ovat sitoutuneet antigeeneihin - hyökkäyksen kohteena oleviin soluihin - aggressiivinen immuunijärjestelmä, jota kutsutaan komplementtijärjestelmäksi, käynnistyy.

Puhuessaan nimenomaansta, tutkijat tulivat siihen tulokseen, että tauti liittyy makrofagien toimintahäiriöön proteiinien tunnistamisessa. Rauhasolujen proteiini tunnistetaan vieraaksi ja yllä kuvattu prosessi käynnistetään.
Tällaisen tunnistuksen rikkominen voi perustua geneettisesti tai sitä voi edustaa aggressiivisen immuunijärjestelmän pysäyttämiseen suunniteltujen suppressorien alhainen aktiivisuus.
B-lymfosyyttien tuottamat vasta-aineet hyökkäävät tyroperoksidaasia, mikrosomeja ja tyroglobuliinia vastaan. Nämä vasta-aineet ovat laboratoriotutkimusten kohteena, kun potilaalla diagnosoidaan sairaus. Rauhassolut eivät pysty tuottamaan hormoneja ja muodostuu hormonivaje.
Oireet
Krooninen autoimmuuninen kilpirauhastulehdus voi pitkä aika ei näy oireita. Taudin ensimmäiset oireet näyttävät tältä:
- Kyhmyn tunne kurkussa hengitettäessä, nieltäessä;
- Epämukavuus kurkussa, niskassa;
- Pieni kipu kilpirauhasen tunnustelulla;
- Heikkous.
Taudin seuraavassa vaiheessa ilmenee selvempiä oireita. Nämä oireet saavat endokrinologin epäilemään potilasta autoimmuunista kilpirauhastulehdusta:
- Käsien, jalkojen, sormien vapina;
- sydämentykytys, korkea verenpaine;
- Lisääntynyt hikoilu, joka on yleisempää yöllä;
- Ahdistus, ahdistus, unettomuus.
Taudin ensimmäisinä vuosina voi ilmaantua kilpirauhasen liikatoimintaa, jonka oireet ovat samanlaiset. Jatkossa kilpirauhasen toiminta saattaa normalisoitua tai hormonien määrä vähenee hieman.
Kilpirauhasen vajaatoiminta ilmenee ensimmäisten kymmenen vuoden aikana sen puhkeamisesta patologiset prosessit, ja sen vakavuus lisääntyy vakavan fyysisen tai psyykkisen stressin ja vammojen, ylempien hengitysteiden sairauksien ja muiden edellä mainittujen riskitekijöiden vaikutuksesta.
Sairauden muodot
Kilpirauhastulehdus luokitellaan oireiden vakavuuden ja fyysinen kunto itse kilpirauhanen.
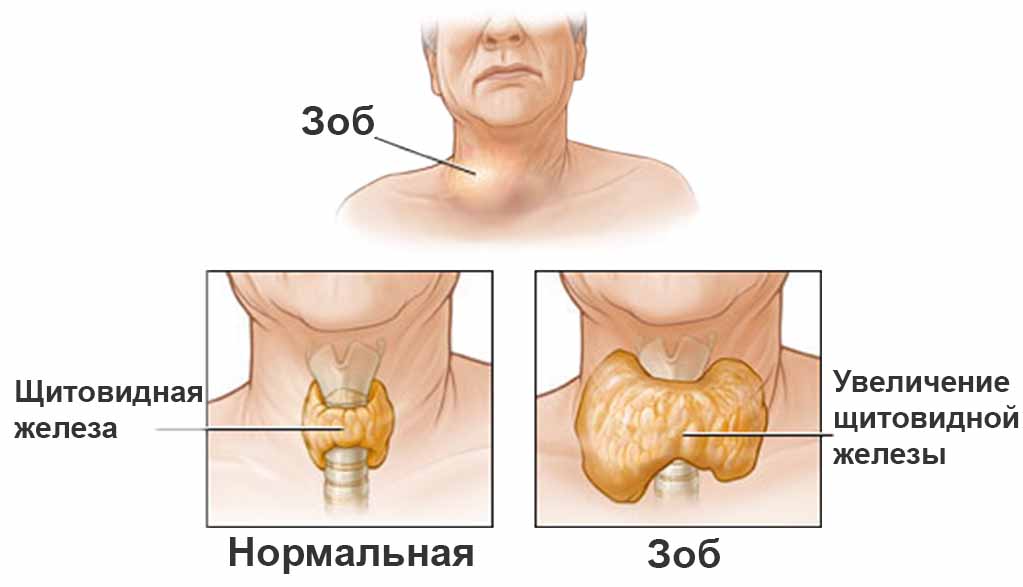
- Hypertrofinen muoto - elimessä on lisääntyminen, mahdollisesti paikallinen tai yleistä kasvua rauhaset. Paikallisia lisäyksiä kutsutaan solmuiksi. Tämä muoto alkaa usein tyrotoksikoosilla, mutta tulevaisuudessa riittävällä hoidolla elimen toiminta voidaan palauttaa.
- Atrofinen muoto - rauhasen koko ei kasva, mutta sen toiminta heikkenee merkittävästi, mikä johtaa kilpirauhasen vajaatoimintaan. Tämä tyyppi esiintyy pitkäaikaisessa kosketuksessa radioaktiivisen säteilyn kanssa pieninä annoksina sekä vanhuksille ja lapsille.
Yleisesti ottaen taudin muoto ei vaikuta suuresti siihen, miten tautia hoidetaan. Pelot voivat aiheuttaa vain nodulaarisia muodostumia. Jos solmuja löytyy, onkologin konsultaatio on tarpeen, jotta estetään solmusolujen rappeutuminen pahanlaatuisiksi.

Muuten solmuliitoksia ei useimmissa tapauksissa tarvitse poistaa, ellei todeta pahanlaatuista luonnetta, ja hoito voidaan suorittaa lääkkeillä, ilman leikkausta, jos leikkaukselle ei ole muita perusteita.
Diagnostiset menetelmät
Ensinnäkin terapeutti ohjaa potilaan tapaamiseen endokrinologin lisäksi myös neuropatologin ja kardiologin kanssa. Tämä on välttämätöntä, koska kilpirauhastulehduksen oireet ovat epäspesifisiä ja ne voidaan helposti erehdyksessä liittää muihin sairauksiin. Patologioiden sulkemiseksi pois muista kehon järjestelmistä määrätään neuvottelut useiden lääkäreiden kanssa.
Endokrinologi palpoo välttämättä kilpirauhasen ja lähettää laboratoriodiagnostiikkaan. Potilas luovuttaa verta kilpirauhashormonien määrälle, nimittäin T4, T3, TSH - kilpirauhasta stimuloiva hormoni, AT-TPO - vasta-aineet tyroperoksidaasille. Näiden hormonien suhteen mukaan analyysin tuloksissa endokrinologi tekee johtopäätöksen taudin muodosta ja vaiheesta.
Lisäksi määrätään immunogrammi ja kilpirauhasen ultraäänitutkimus. Tutkimuksen aikana havaitaan rauhasen koon kasvu tai epätasainen nodulaarinen kilpirauhastulehdus.
Solmujen pahanlaatuisen muodon poissulkemiseksi autmäärätään biopsia - tutkimus rauhaskudoksen palasta. Kilpirauhastulehdukselle on ominaista korkea lymfosyyttien pitoisuus kilpirauhasen soluissa.
Kun kilpirauhastulehduksesta on ilmeinen kliininen kuva, pahanlaatuisten kasvainten mahdollisuus rauhasessa kasvaa, mutta usein kilpirauhastulehdus etenee hyvänlaatuisesti. Rauhasten lymfooma on pikemminkin poikkeus kuin sääntö.
Koska rauhasen koon kasvu ei ole ominaista vainlle, vaan myös diffuusille myrkyllinen struuma Ultraäänitutkimus ei yksinään voi toimia diagnoosin perustana.
Korvaushoito
Kroonisen autoimmuunisen kilpirauhastulehduksen hoito riippuu taudin kulusta. Usein kilpirauhasen vajaatoiminnassa - kilpirauhashormonien puutteessa - määrätään korvaushoito kilpirauhashormonien synteettisillä analogeilla.
Nämä lääkkeet ovat:
- levotyroksiini;
- Alostin;
- Antistrumiini;
- Villisia;
- joditasapaino;
- jodomariini;
- kalsitoniini;
- mikrojodi;
- propicil;
- tiamatsoli;
- Tiro-4;
- tyrosoli;
- trijodityroniini;
- Euthyrox.
Sydän- ja verisuonisairauksia sairastavilla potilailla sekä vanhuksilla on tarpeen aloittaa korvaushoito pienillä lääkeannoksilla ja tarkkailla kehon reaktiota laboratoriodiagnostiikan avulla kahden kuukauden välein. Hoito-ohjelman korjaamisesta vastaa endokrinologi.
Kilpirauhastulehduksen autoimmuunisten ja subakuutien muotojen yhdistelmällä määrätään glukokortikoideja, erityisesti prednisonia. Esimerkiksi naiset, joilla oli krooninen sairaus raskauden aikana, kokivat kilpirauhastulehduksen remissiota, muissa tapauksissa synnytyksen jälkeinen ajanjakso Päinvastoin, kilpirauhasen vajaatoiminta kehittyi aktiivisesti. Juuri näissä käännepisteissä tarvitaan glukokortikoideja.
rauhasen ylitoiminta
Kun diagnosoidaan autoimmuunisen tyreoidiitin hypertrofinen muoto, samoin kuin huomattava puristus- ja hengitysvaikeudet laajentuneen kilpirauhasen vuoksi, leikkaus on aiheellinen. Samalla tavalla ongelma ratkeaa, jos rauhasen pitkittynyt laajentunut tila on siirtynyt ja elin on alkanut kasvaa nopeasti.
Tyreotoksikoosilla - lisääntynyt kilpirauhasen toiminta - määrätään tyrostaattisia lääkkeitä ja beetasalpaajia. Näitä ovat Mercazolil ja Thiamazole, joita määrätään useimmiten.
Tyreoperoksidaasin ja koko kilpirauhasen spesifisten vasta-aineiden tuotannon lopettamiseksi määrätään ei-steroidisia tulehduskipulääkkeitä: Ibuprofeeni, Indometasiini, Voltaren.
Esitetään myös immunostimulaatiolääkkeitä, vitamiini-mineraalikomplekseja ja adaptogeenejä. Kun rauhasen toiminta heikkenee, määrätään toistuvia kursseja korvaushoitoa.
Ennuste
Sairaus etenee melko hitaasti. Keskimäärin viidentoista vuoden ajan potilas tuntee riittävän suorituskyvyn ja kehon tilan. Riskitekijöiden vaikutuksesta voi kehittyä pahenemisvaiheita, jotka voidaan helposti pysäyttää lääkkeiden avulla.
Kilpirauhasen tulehduksen pahenemiseen voi liittyä sekä kilpirauhasen vajaatoimintaa että tyrotoksikoosia. Lisäksi useimmiten kilpirauhasen vajaatoiminta akuutin vaiheen kilpirauhastulehduksen seurauksena esiintyy naisilla synnytyksen jälkeisellä kaudella. Tyreotoksikoosi on vallitseva muilla potilailla.
Hormonihoito ei aina ole elinikäistä. Tällainen ennuste on mahdollista vain kilpirauhasen synnynnäisten patologioiden yhteydessä. Muissa tapauksissa ajoissa aloitetut korvaushoitokurssit synteettisillä hormoneilla riittävät lopulta vähentämään hormonien annosta ja lopettamaan niiden käytön kokonaan.
Johtopäätös
Päätöksen hormonaalisten lääkkeiden ottamisesta tekee vain endokrinologi laboratoriodiagnostiikan ja ultraäänitulosten perusteella. Älä missään tapauksessa anna itsehoitoa endokriinisille sairauksille, koska ulkopuolelta ylläpidetty hormonien epätasapaino voi johtaa koomaan.
Oikea-aikaisesti havaitun hoidon ennuste on suotuisa, ja remissiot voivat kestää vuosia lyhytaikaisina harvinaisina pahenemisvaiheineen, jotka poistuvat helposti lääkkeiden avulla.
Nykyään kilpirauhassairaudet ovat pääsyy lähetteet endokrinologille.
Tämänhetkinen epidemiologinen tilanne perustuu tämän lisääntyneeseen herkkyyteen sisäelin epäsuotuisat tekijät, kuten ympäristön saastuminen, lisääntyvä taustasäteily ja krooninen stressi.
Niiden negatiivisen vaikutuksen seurauksena kilpirauhasen normaali toiminta häiriintyy, rakenteellisia muutoksia kilpirauhaskudosta ja kehittää hormonaalisia toimintahäiriöitä. Yksi yleisimmin diagnosoiduista endokriinisen järjestelmän häiriöistä on autoimmuuninen kilpirauhastulehdus (AIT).
Ja tietysti jokainen järkevä ihminen, kun tämä patologia löydetään itsestään, herää järkevä kysymys: "Kilpirauhasen AIT - mikä se on, onko olemassa vaaraa terveydelle ja mitä tehokkaita menetelmiä taudin hoidossa on nykyaikainen lääketiede?»
Mikä on kilpirauhasen AIT?
Autoimmuuninen kilpirauhastulehdus on elinspesifinen kilpirauhasen tulehdussairaus, joka kehittyy riittämättömän immuunivasteen taustalla.Tässä taudissa terve kilpirauhaskudos, jota pidetään vieraana, tuhoutuu (ei suinkaan aina!) sen omien immuunijärjestelmän solujen toimesta.
Luonnollisesti kilpirauhasen tuhoutuminen johtaa edelleen primaarisen kilpirauhasen vajaatoiminnan kehittymiseen.
Huolimatta siitä, että auliittyy aina kilpirauhaskudokselle kiertävien vasta-aineiden esiintyminen, on täysin väärin rinnastaa nämä kaksi käsitettä. Siten väestön naispuolisessa osassa kilpirauhassolujen vasta-aineiden kantavuus on 27%, mutta taudin kehittyminen havaitaan vain 3–6%:ssa tapauksista. Vain vanhemmilla naisilla (60 vuoden jälkeen) kilpirauhasen vajaatoiminnan esiintyvyys on 15-20%.
Valitettavasti lääketieteellisessä käytännössä on edelleen tilanteita, joissa kilpirauhaskudosten vasta-aineiden esiintyminen minimaalisesti kohonneessa tiitterissä täysin normaalilla kilpirauhasta stimuloivan hormonin (TSH) tasolla tulee viralliseksi syyksi AIT:n diagnosoimiseen ja "ennaltaehkäisevän lääkkeen" määräämiseen. ”Levotyroksiinin kurssi. Tällaisen virheellisen lähestymistavan seurauksena on tyrotoksikoosi.
Autoimmuunisen kilpirauhastulehduksen oireet
 Useimmiten kliininen kuva kilpirauhasen AIT:n alkuvaiheessa on piilevä.
Useimmiten kliininen kuva kilpirauhasen AIT:n alkuvaiheessa on piilevä.
Joten kilpirauhasen tunnustelun aikana ei ole mahdollista havaita merkkejä sen lisääntymisestä, ei ole oireita hormonaalisista poikkeavuuksista ja hormonien pitoisuus veriplasmassa on fysiologisen normin sisällä.
Joissakin tapauksissa taudin puhkeaminen tapahtuu ohimenevän tyrotoksikoosin taustalla, joka ei koskaan liity kilpirauhasen hyperfunktionaaliseen tilaan. Patogeneesi perustuu joko follikkelien tuhoutumiseen ja hormonien vapautumiseen vereen tai kilpirauhasta stimuloivien vasta-aineiden tilapäiseen tuotantoon.
Tyreotoksinen vaihe kestää 3–6 kuukautta. Se on lievä kulku, ja se havaitaan yleensä aivan vahingossa, kun havaitaan alhainen TSH-pitoisuus. Sen oireita ovat mm.
- subfebriilitila;
- pieni vapina;
- emotionaalinen labilisuus;
- lisääntynyt hikoilu;
- unettomuus;
- painonpudotus
- takykardia;
- hypertensio.
Usein potilailla, joilla on laajentunut kilpirauhanen, on seuraavat valitukset:
- lisääntynyt heikkous;
- nopea väsymys;
- nivelkipu;
- paineen tunne ja kyhmy kurkussa.
Autoimmuunisen kilpirauhasen tulehduksen loppuvaiheessa kehittyy primaarinen kilpirauhasen vajaatoiminta, joka määrittää pääasiallisen kliiniset ilmentymät sairaudet:

- työkyvyn heikkeneminen;
- kasvojen turvotus;
- puheen ja ajattelun hidastuminen;
- muistin heikkeneminen;
- liikalihavuus;
- vilunväristykset;
- dysmenorrea;
- naisten hedelmättömyys;
- sykkeen lasku;
- ihon keltaisuus;
- hengenahdistus;
- hypotermia;
- kasvojen piirteiden karhentuminen;
- kuulon menetys;
- äänen käheys;
- sydämen vajaatoiminta jne.
Jos solmu on suuri, ruokatorven ja henkitorven puristuminen voi aiheuttaa hengitys- ja nielemishäiriöitä.
Diagnostiikka

"isoon" diagnostiset kriteerit, joiden yhdistelmä mahdollistaa AIT:n vahvistamisen, sisältävät:
- rauhasen tilavuuden kasvu yli 18-vuotiailla naisilla ja miehillä yli 25 ml;
- kilpirauhaskudoksen vasta-aineiden havaitseminen diagnostisesti merkitsevänä pitoisuutena ja / tai autoimmuuniprosessin tunnusmerkit ultraäänitulosten (ultraääni) perusteella;
- kliininen kuva subkliinisestä tai avoimesta kilpirauhasen vajaatoiminnasta.
On huomattava, että vähintään yhden yllä mainitun "ison" puuttuminen diagnostiset ominaisuudet vähentää merkittävästi AIT:n todennäköisyyttä.
Joukossa laboratoriomenetelmiä Diagnostiikka on informatiivisimpia:
- tyroglobuliinin, tyroperoksidaasin ja kilpirauhashormonien vasta-ainetiitterin määrittäminen;
- verikoe kilpirauhasta stimuloivan hormonin, trijodityroniinin (T3) ja tetrajodityroniinin (T4) pitoisuuden varalta.
Endokrinologisessa käytännössä tärkeä rooli on kilpirauhasen ultraäänellä, jonka avulla voidaan määrittää elimen sijainti, muoto ja koko, sen kaikukyky ja kaikurakenne sekä kasvainten esiintyminen.
Jos epäillään kyhmymuodostelman pahanlaatuista rappeutumista, tehdään pistobiopsia, jonka jälkeen morfologinen analyysi saadusta materiaalista. Muuten, ehdoton indikaatio tällaiselle tutkimukselle on yksittäisen yli 10 mm:n solmun havaitseminen (yleensä tunnustettavissa).
Kysymys ihmisen elinajanodoteesta onkologista diagnoosia tehtäessä on erittäin akuutti. Kilpirauhassyövän tapauksessa ennuste on useimmiten suotuisa. Tässä aiheessa tarkastelemme sairauden ennustetta ja tietoja viiden vuoden eloonjäämisestä hoidon jälkeen.
Kilpirauhasen AIT - hoito
 Terapeuttinen taktiikka potilaiden hoidossa erilaisia patologioita kilpirauhanen perustuu eriytetty lähestymistapa. Ja autoimmuuninen kilpirauhastulehdus ei ole poikkeus tässä.
Terapeuttinen taktiikka potilaiden hoidossa erilaisia patologioita kilpirauhanen perustuu eriytetty lähestymistapa. Ja autoimmuuninen kilpirauhastulehdus ei ole poikkeus tässä.
Useimmat kilpirauhasen alan johtavat asiantuntijat pitävät järkevänä aloittaa AIT:n hoito vain, jos on merkkejä kilpirauhasen vajaatoiminnasta.
Tähän asti endokrinologit neuvovat noudattamaan odotettavissa olevaa taktiikkaa potilaiden dynaamisella seurannalla ja vuosittaisella ultraäänellä.
Tämä suositus johtuu siitä, että tällä hetkellä ei ole olemassa lääkkeitä joka voisi pysähtyä tai ohi vähintään, hidastaa kilpirauhaskudoksen tuhoutumista ja sitä seuraavaa kilpirauhasen vajaatoiminnan kehittymistä.
Kuten aiemmin mainittiin, joskus taudin puhkeaminen on piilotettu tyrotoksikoosin naamion alle, mikä voi johtaa tyreostaattisten lääkkeiden virheelliseen määräämiseen: tiamatsoli, meratsoliili tai propyylitiourasiili, koska T3- ja T4-pitoisuuden nousu AIT:ssä ei liity kilpirauhasen liikatoiminta. Vakavien hormonaalisten häiriöiden välttämiseksi väärä hoito, on tärkeää huolellisesti lääkärintarkastus jokainen potilas.
Pitkäaikaisen autoimmuunisen kilpirauhastulehduksen seurauksena on kilpirauhasen vajaatoiminta, jonka tehokas korjaaminen on mahdollista vain hormonikorvaushoidon avulla.
Jos avoimella kilpirauhasen vajaatoiminnalla (T4 on alentunut) Levotyroksiini määrätään välittömästi, sitten sen subkliinisen muodon (T4 on normaali) kanssa on suositeltavaa tarkistaa hormonaalinen tila uudelleen 3-6 kuukauden kuluttua.
Indikaatioita kilpirauhashormonivalmisteiden hoidolle subkliinisen kilpirauhasen vajaatoiminnan yhteydessä ovat:

- yksittäinen TSH-tason nousu veriplasmassa yli merkin 10 mU / l;
- vähintään kaksinkertainen TSH-pitoisuuden havaitseminen arvojen alueella 5-10 mU/l;
- iäkkäiden potilaiden hoito (55–60 vuoden jälkeen);
- sydän- ja verisuonisairauksien esiintyminen.
Kahdessa viimeisessä tapauksessa korvaaminen hormonihoito sitä käytetään vain, jos ei ole olemassa tietoja terveydentilan heikkenemisestä samanaikaisissa kroonisissa sairauksissa sen käytön taustalla, samoin kuin lääkkeiden hyvä siedettävyys.
Jos raskautta suunnittelevilla naisilla havaitaan kilpirauhasen vasta-aineita ja/tai kaikumerkkejä (ultraäänen mukaan kilpirauhasen alentunut kaikukyky)sta, se on välttämätöntä hormonaalinen tutkimus veri (TSH- ja vapaa T4-testit) ei vain ennen hedelmöittymisen alkamista, vaan koko synnytyksen ajan. Jos kilpirauhasen vajaatoiminta diagnosoidaan suoraan raskauden aikana, levotyroksiinin täysi korvausannos tulee antaa välittömästi.
AIT:n kirurgista hoitoa käytetään poikkeustapauksissa. Esimerkiksi kysymys aiheesta kirurginen interventio sijoitetaan merkittävään tilavuuteen kilpirauhasta, kun henkitorven ja ruokatorven mekaanisen puristuksen vuoksi ilmaantuu hengenvaarallisia tiloja.
Oikein valitun konservatiivisen hoidon indikaattori on TSH-tason pitkäaikainen ylläpito fysiologisen normin sisällä.
Siitä huolimatta erityistä hoitoa autoimmuunista kilpirauhastulehdusta ei vielä ole olemassa, nykyaikainen lääketiede selviää menestyksekkäästi tämän taudin kanssa ja auttaa potilaita säilyttämään hyvän terveyden ja suorituskyvyn vuosikymmeniä.
Jos löydät tämän endokriinisen patologian itsestäsi, sinun tulee uskoa terveytesi pätevän asiantuntijan käsiin, joka suorittaa säännöllisen lääketieteellisen valvonnan, ja jos kilpirauhasen vajaatoiminta ilmenee, hän määrää tehokkaita lääkkeitä.
Kilpirauhasen kasvaimet diagnosoidaan useimmiten sattumalta, kuten pitkään aikaan he eivät näytä itseään. , jatka lukemista.
Mitä kilpirauhasen ultraäänitutkimuksessa näkyy ja mitä sairauksia tällä tutkimuksella diagnosoidaan, katso sivu.
Aiheeseen liittyvä video
Autoimmuuninen kilpirauhastulehdus (AIT) on krooninen kilpirauhasen tulehdussairaus, joka on yksiyleisin autoimmuunisairaudet ja useimmat yleinen syy kilpirauhasen vajaatoiminta, eli kilpirauhashormonien määrän väheneminen.
Lukuisat ristiriitaiset tutkimukset ovat usein spekuloinnin kohteena vaihtoehtolääketieteen kannattajien keskuudessa, jotka tarjoavat kyseenalaisia hoitoja tähän sairauteen. Endokrinologi kertoo lisää AIT:stä ja sen diagnosointi- ja hoitomenetelmistä.
Mitä AIT:stä tiedetään ja miten se diagnosoidaan?
Autoimmuunisen tyreoidiitin esiintyvyys riippuu iän (yleisempi 45–55-vuotiailla), sukupuolen (4–10 kertaa yleisempää naisilla kuin miehillä) ja rodun (yleisempi valkoihoisilla) mukaan. Lisäksi on ns. toissijainen AIT, joka ei sisälly näihin tilastoihin ja joka kehittyy useiden immunoterapeuttisten lääkkeiden ottamisen seurauksena. Kilpirauhastulehdustapauksia on kuvattu ottamisen taustallainterferoni-alfa virushepatiitti C:n hoidossa sekä syöpälääkkeiden käytön jälkeen -tarkistuspisteen estäjät .
AIT:ssä tuotettiin vasta-aineita immuunijärjestelmä, alkavat ottaa kilpirauhassolujen proteiineja vieraina, mikä voi johtaa kudosten tuhoutumiseen. Elimistön tuottamat autovasta-aineet hyökkäävät tyroperoksidaasia (anti-TPO), joka on kilpirauhashormonien synteesin avainentsyymi, ja tyroglobuliinia (anti-TG), joista syntetisoidaan suoraan hormoneja tyroksiini (T4) ja trijodityroniini (T3).
AIT kuvattiin ensimmäisen kerran yli 100 vuotta sitten, mutta, kuten useimmat autoimmuunisairaudet, sen kehittymisen tarkkoja mekanismeja ei ole vielä selvitetty. Tiedetään, että sen kehittymistä pidetään T-soluimmuniteetin rikkomisena, joka johtuu geneettisen alttiuden ja ympäristötekijöiden vuorovaikutuksesta.
AIT-diagnoosi tehdään yleensä kilpirauhasen toimintahäiriön yhteydessä, koska veressä on anti-TPO:ta ja/tai anti-TG:tä. Vaikka immunologinen verikoe on erittäin herkkä, joillakin potilailla (jopa 15 %) vasta-aineet voivat määrittelemätön , mikä ei sulje pois taudin esiintymistä. On myös syytä huomata, että arviointi perustuu aina kvalitatiiviseen merkkiin (positiivinen / negatiivinen tiitteri), ei absoluuttiset arvot anti-TPO ja anti-TG, joten niiden veripitoisuuksien jatkuva seuranta hoidon aikana ei ole järkevää, koska se ei ei parane tuloksia. Diagnostiikassa käytetään joskus rauhasen ultraäänitutkimusta (ultraääni), jossa voidaan havaita tyypillisiä muutoksia. Rutiininomaisen ultraäänen tarve AIT:ssä herättää useita kysymyksiä, koska autovasta-aineiden ilmeinen esiintyminen ja kilpirauhasen toiminnan heikkeneminen lisäinformaatio emme saa. "ylimääräisen" ultraäänen suurin haittapuoli on tietojen väärintulkinta, joka joissakin tapauksissa johtaa tarpeettomiin pseudonodibiopsioihin.
Vasta-aineiden esiintyminen veressä itsessään on vain taudin merkki. AIT:llä ei ole voimakkaita oireita, ja hoito tulee välttämättömäksi kilpirauhasen vajaatoiminnan kehittyessä. On tärkeää erottaa selvä kilpirauhasen vajaatoiminta, kun kilpirauhashormonien (T3 ja T4) pitoisuudet ovat laskeneet ja kilpirauhasta stimuloivan hormonin (TSH) nousu, sekä subkliininen kilpirauhasen vajaatoiminta, kun kilpirauhashormonit ovat vertailuarvojen sisällä , mutta TSH:n nousua havaitaan.
Kilpirauhasen vajaatoiminta alkaa yleensä vähitellen, ja siinä on hienovaraisia merkkejä ja oireita, jotka voivat edetä vakavammiksi oireiksi kuukausien tai vuosien kuluessa. Kilpirauhasen vajaatoiminnassa on valituksia lisääntyneestä kylmäherkkyydestä, ummetuksesta, ihon kuivuudesta, painon noususta, käheydestä, lihasheikkoudesta, epäsäännöllisistä kuukautisista. Lisäksi masennuksen, muistin heikkenemisen ja samanaikaisten sairauksien kulun paheneminen on mahdollista.
Subkliininen kilpirauhasen vajaatoiminta diagnosoidaan useimmiten kilpirauhasen toiminnan laboratoriotutkimuksen perusteella. Näillä potilailla voi esiintyä epäspesifisiä oireita (väsymys, heikkous, keskittymiskyvyn heikkeneminen, hiustenlähtö), joita on vaikea yhdistää kilpirauhasen vajaatoimintaan ja jotka eivät aina paranea. Monet endokrinologit ovat eri mieltä: hoitaako subkliinistä kilpirauhasen vajaatoimintaa vai ei? Tällä hetkellä ohjeissa todetaan, että korvaushoidon määrääminen riippuu useat tekijät : TSH:n nousu (enemmän tai alle 10 mIU / l), ikä, oireiden esiintyminen ja samanaikainen patologia.
Kilpirauhasen vajaatoiminnan klassinen hoito
AIT-hoidon tavoitteena on näyttöön perustuva lääketiede on kilpirauhasen vajaatoiminnan korjaus. L-tyroksiininatriumia (levotyroksiininatrium, synteettinen T4-hormonin muoto) on pidetty hoidon standardina useiden vuosien ajan. Levotyroksiinin ottaminen riittää korjaamaan kilpirauhasen vajaatoimintaa, koska T3 muodostuu siitä kehon kudoksissa omien entsyymiensä (deiodinaasien) vaikutuksesta. Tämä hoito on tehokas suun kautta annettuna, lääkkeellä on pitkä puoliintumisaika, mikä mahdollistaa sen ottamisen kerran päivässä ja johtaaLievittää kilpirauhasen vajaatoiminnan merkkejä ja oireita useimmilla potilailla.
Korvaushoidolla levotyroksiinilla on kolme päätavoitetta:
- oikean hormonin annoksen valinta;
- kilpirauhasen vajaatoiminnan oireiden ja merkkien poistaminen potilailta;
- TSH:n normalisoituminen (laboratorionormien sisällä) kilpirauhashormonien pitoisuuden nousun kanssa.
Jotkut potilaat, joita hoidetaan kilpirauhasen vajaatoiminnasta, kokevat edelleen, että levotyroksiinihoito ei ole riittävän tehokas. Mutta hoidon korjaus (mukaan lukien annoksen lisääminen) on suoritettava ensinnäkin TSH-tason mukaan veressä, eikä vain potilaan subjektiivisten valitusten mukaan, jotka voivat olla ilmentymä samanaikaisia sairauksia tai selittyy muilla syillä. Liiallinen hormonilääkkeiden käyttö voi johtaa lääkkeiden aiheuttamaan tyrotoksikoosiin, joka on erityisen vaarallista vanhuksille.
Usein epäspesifisten oireiden (väsymys, heikkous, hiustenlähtö ja muut) esiintyminen saa potilaat kääntymään vaihtoehtoisen lääketieteen edustajien puoleen, jotka suosittelevat esimerkiksi käänteisen T3:n (pT3, biologisesti inaktiivinen T3:n muoto) määrittämistä. hormoni) tai T3/pT3-suhteen laskeminen. Mutta näiden indikaattoreiden käyttö ei ole perusteltua, koska niitä ei ole standardoitu eikä niitä voida tulkita riittävästi, mikä vahvistetaan mm. suosituksia American Thyroid Association.
Vaihtoehtoiset hoidot AIT:lle
AIT:n hoitoon on olemassa useita suosittuja mutta hyödyttömiä vaihtoehtoisia lähestymistapoja, joista keskustelemme alla.
Uutteet ja yhdistelmähoito
Jotkut pseudoasiantuntijat suosittelevat levotyroksiinin korvaushoidon sijaan kilpirauhasen eläinuutteiden käyttöä, jotka sisältävät kilpirauhashormonien ja niiden aineenvaihduntatuotteiden seoksen. Tämän hoidon pitkän aikavälin tuloksista ja eduista ei ole laadullista tietoa verrattuna klassiseen hoitoon. Tällaisesta hoidosta voi myös olla haittaa, joka liittyy liialliseen seerumin trijodityroniiniin (T3) ja turvallisuustietojen puutteeseen. Lisäksi ei ole harvinaista nähdä suosituksia liotyroniinin (synteettinen T3) lisäämisestä levotyroksiinihoitoon, sillä oletetaan, että se voi parantaa potilaiden elämänlaatua ja vähentää oireita. Ulkomaiset suositukset kuitenkin huomauttavat, että käyttöä on vältettävä yhdistetty hoito ottaen huomioon ristiriitaiset tulokset satunnaistetuista tutkimuksista, joissa tätä hoitoa verrattiin levotyroksiinimonoterapiaan, ja tiedon puute tällaisen hoidon mahdollisista seurauksista.
ravintolisät
Ympäristön tutkimaton vaikutus kilpirauhasen toimintaan herättää monia muita kyseenalaisia ajatuksia hoidosta. Yleisimmin puhuttuja ovat jodi, seleeni, D-vitamiini ja monenlaisia ruokavaliorajoitukset (kuten gluteeniton ruokavalio tai erityiset autoimmuuniprotokollat). Ennen kuin tarkastellaan kutakin näistä "tavoista", on syytä huomata, että lähes aina niiden vaikutusta anti-TPO- ja anti-TG-tasoihin tutkitaan arvioimatta vaikutusta merkittäviin tuloksiin, kuten veren hormonitasoihin, taudin etenemiseen, kuolleisuuteen ja niin edelleen. päällä.
Katsotaanpa yksittäisiä esimerkkejä. Monet tutkimukset ovat todenneet, että ylimääräinen jodi liittyy kilpirauhasen autoimmuniteetin induktioon, eli lisääntyneeseen AIT-riskiin. Esimerkiksi 15-vuotiashavainnollinen tutkimus , joka seurasi vapaaehtoisen jodiprofylaksia vaikutuksia Italiassa, havaitsi, että kilpirauhasen autovasta-ainetasot lähes kaksinkertaistuivat seurannan aikana, samoin kuin AIT-tapaukset. SISÄÄNTanskalainen väestötutkimus DanThyr , joka tutki 2 200 ihmisen tietoja lähtötilanteessa ja 11 vuotta myöhemmin, osoitti, että selkein TSH:n nousu havaittiin alueilla, joilla oli runsaasti jodia, ja se liittyi anti-TPO:n esiintymiseen veressä. Mekanismeja ovat esimerkiksi immunogeenisemmän jodatun tyroglobuliinin lisääntyminen. SISÄÄN muita töitä jodin saannin ja AIT:n välillä on U-muotoinen suhde. Joka tapauksessa,suositeltu päiväannos Aikuisten jodin saanti on 150 mcg/vrk ja 250 mcg/vrk raskauden ja imetyksen aikana, sitä ei saa ylittää. Hoidettaessa samanaikaista AIT-kilpirauhasen vajaatoimintaa hormonaalisilla lääkkeillä potilaille ei määrätä jodia sisältäviä ravintolisiä, koska kilpirauhashormonien molekyylissä, mukaan lukien synteettistä alkuperää, ja niin se on.
Seleeni on erittäin suosittu ravintolisien ystävien keskuudessa. Perusteluna he vetoavat aktiivisesti tutkimusten ja meta-analyysien tuloksiin. Mutta jos ymmärrät, niin ensinnäkin tiedot ovat ristiriitaisia: jotkut meta-analyysit osoittavat seleenin positiivisen vaikutuksen alentamaan anti-TPO- ja anti-TG-tasoja, ja muu osoittavat tällaisen vaikutuksen puuttumisen. Samanaikaisesti kaikki meta-analyysit osoittavat, että anti-TPO on sairauden aktiivisuuden sijaismarkkeri, eikä seleenilisän säännölliseen käyttöön ole syytä AIT-potilaiden hoidossa, koska veressä on kiertäviä autovasta-aineita. ei saisi olla kliinisten päätösten perusta. Vaihtoehtoisen lääketieteen edustajat puolestaan jättävät huomioimatta tämän pohjimmiltaan tärkeän tosiasian, puhuen vain vasta-aineiden vähenemisestä, ja ovat suurelta osin mukana numeroiden käsittelyssä paperilla. Tässä puhumattakaan siitä, että seleenihoitoa saavilla potilailla voi ollasuurempia riskejä kehitystä diabetes 2. tyyppi ja mahdollinensivuvaikutukset Seleenin yliannostuksesta johtuvat hiustenlähtö, ruokahaluttomuus, ripuli, masennus, maksa- ja munuaistoksisuus ja hengitysvajaus. Kaikki nämä tekijät huomioon ottaen American Thyroid Association huomauttaa erityisesti ohjeissaan kilpirauhashäiriöiden diagnosoinnista ja hoidosta raskauden aikana, että seleenin lisäysei suositeltu anti-TPO-positiivisten naisten hoitoon raskauden aikana.
Toinen aktiivisesti tutkittu aihe on D-vitamiinin ja autoimmuunisairauksien, mukaan lukien AIT, välinen suhde. Tässä on samanlainen tarina : Anti-TPO:n ja anti-TG:n tiitteri laskee merkittävästi niillä, jotka ottivat D-vitamiinia. Näissä tutkimuksissa on syytä huomata useita rajoituksia: useimmat eivät olleet , sisälsi pienen määrän aiheita eri toiminto kilpirauhanen ja vaihtelevat 25(OH)D:n (analysoitavan D-vitamiinin esiaste) lähtötasot veressä, mikä voi johtaa puolueellisiin tuloksiin. Lisäksi emme taaskaan tiedä, vaikuttaako D-vitamiinin antaminen kilpirauhashormonien tasoon, taudin etenemiseen ja sen seurauksiin. D-vitamiinin puutteen poistaminen on tietysti tärkeä tehtävä, mutta ei AIT:n hoidon yhteydessä. Lisäksi vaihtoehtolääketieteen edustajat määräävät usein D-vitamiinilisää alun perin normaaleihin arvoihin.
Dieetit
Haluaisin erikseen sanoa muutaman sanan niin sanotusta autoimmuuniprotokollasta - ruokavaliosta, jota edistetään erilaisille autoimmuunisairaudet. Ruokavalion ydin on tiettyjen elintarvikkeiden (viljat, palkokasvit, yöviiri, maitotuotteet, munat, kahvi, alkoholi, pähkinät, siemenet) poissulkeminen, joiden väitetään rikkovan maha-suolikanavan mikroflooraa ja suoliston läpäisevyyttä, mikä johtaa kehitykseen. sairauksista. Sen sijaan ruokavalioon lisätään vihanneksia, hedelmiä, riistalihaa, luomu- ja jalostamatonta lihaa. On heti huomattava, että sitä ei ole toteutettu, joten ei ole syytä puhua tämän ruokavalion eduista autoimmuunisairauksiin. Mutta tällainen ruokavalio ei todellakaan ole tasapainoinen terveellisen ruokailun kannalta. Pienillä potilasryhmillä on vain yksittäisiä pilottitutkimuksia. Harkitse ainoa asia (!) AIT-potilaiden tutkimus. Siihen osallistui 17 henkilöä, tutkimuksesta puuttui sokkoutus, satunnaistaminen ja kontrolliryhmä. Tulokset osoittavat kyselyn perusteella elämänlaadun paranemista SF-36 , kun taas vaikutusta kilpirauhashormoneihin eikä vasta-aineiden määrään ja tasoon ei tutkittu. Julkaisija myös yksi opiskella gluteenittoman ruokavalion vaikutuksesta AIT:ssä. Siitä puuttui myös sokkouttaminen ja satunnaistaminen, mutta se sisälsi kontrolliryhmän. Kummassakaan ryhmässä ei havaittu vaikutusta TSH- ja kilpirauhashormonitasoihin.. Näin ollen ei ole mitään syytä käyttää näitä ruokavalioita. AIT:n hoidossa.
Johtopäätös
Tietenkin tarvitaan lisätutkimusta AIT:n patogeneesin ja hoitomenetelmien tutkimiseksi. Tällä hetkellä ainoa riittävä hoitomuoto on kuitenkin hormonikorvaushoito (kilpirauhasen vajaatoiminnan korjaamiseksi), eikä potilaille ole mitään syytä suositella biologista hoitoa. aktiivisia lisäaineita tai erikoisruokavaliot.
Tilaa Medfront sosiaalisissa verkostoissa:



