Lipidový profil je špecializovaný krvný test, ktorý odráža hladiny koncentrácie tukov a takzvaných lipoproteínov (LP) – zlúčenín, ktoré prenášajú tuky v krvi. Koncentrácia a štruktúra tukov a lipoproteínov v krvnom sére charakterizuje predispozíciu človeka k rozvoju aterosklerózy a cievnych ochorení.
Obrázok vľavo ukazuje vzorec molekuly cholesterolu, tradične sa verí, že je to on, kto je hlavným zdrojom „nemocov“, je to on, kto spôsobuje aterosklerózu, ale to nie je úplne pravda ...
Kanonická štruktúra lipidového profilu
Zloženie lipidového profilu zahŕňa: lipoproteíny s vysokou hustotou (HDL), s nízkou hustotou (LDL) a s veľmi nízkou hustotou (VLDL), triglyceridy, celkový cholesterol. Vypočítava sa takzvaný aterogénny index (náchylnosť na aterosklerózu) – to je pomer LDL k HDL. Do úvahy možno vziať aj indikátor takzvaného C-reaktívneho proteínu. Krv na analýzu sa odoberá zo žily nalačno, to znamená najskôr 12 a najneskôr 14 hodín po jedle alebo nápojoch, okrem čistá voda. Pred testom nefajčite aspoň 2 hodiny. V opačnom prípade budú výsledky analýzy nesprávne.Výsledky analýzy sa interpretujú takto:
HDL (lipoproteíny vysoká hustota alfa-lipoproteíny). Jednoducho povedané „dobrý cholesterol“. Sú vysoko rozpustné vo vode a dodávajú cholesterol z orgánov a tkanív do pečene na konečné spracovanie na žlčové kyseliny. HDL zhromažďuje prebytočný cholesterol, a to aj z buniek vnútornej výstelky krvných ciev (intima). Vysoký HDL je dobrý. Normálny výkon HDL: 0,9 mmol/l. Priemerná úroveň HDL 1,03-1,52 mmol / l. Vysoká hladina HDL, ochranný faktor rozvoja srdcovo-cievne ochorenie- viac ako 1,52 mmol/l
LDL (lipoproteíny s nízkou hustotou, beta lipoproteíny). Sú najväčšou frakciou cholesterolu a jeho hlavným dopravný formulár. LDL je slabo rozpustný vo vode a náchylný na zrážanie.Považuje sa za „zlý cholesterol“, pretože. práve z tejto frakcie sa tvoria cholesterolové plaky na cievnych stenách. IN normálny LDL sú v rozmedzí od 1,71 do 3,50 mmol/l.
VLDL (lipoproteíny s veľmi nízkou hustotou, pre-beta lipoproteíny). Analogicky s LDL ich možno považovať za "veľmi zlý cholesterol" kvôli ich účinku na riziko aterosklerózy (stupeň aterogenity). Podiel tejto frakcie je zvyčajne malý: normálna hladina VLDL je 0,26-1,04 mmol / l.
triglyceridy a celkový cholesterol tiež majú veľký význam, ale bez čísel odrážajúcich koncentráciu nosných proteínov týchto tukov je príliš skoro robiť závery o závažnosti procesu aterosklerózy. Rozsah normálnych ukazovateľov celkového cholesterolu - od; 3,20 až 5,60 mmol/l. Rozsah normálnych triglyceridov od 0,41 až 1,81 mmol/l.
Lipidový profil- Ide o biochemický krvný test, ktorého výsledky ukazujú obsah lipoproteínov a samotných lipidov v krvi. Lipoproteíny sú častice, ktoré majú nerozpustné jadro a hydrofilný obal. Prenášajú sa obehový systém tukov. Existuje názor, že tuky (cholesterol) sú pre telo iba škodlivé, pretože vysoký obsah lipidov so sebou nesie riziko aterosklerózy. Treba však pamätať na to, že lipidy sú neoddeliteľnou súčasťou množstva hormónov, žlčových kyselín, bunkové membrány. Funkčný význam tukov v organizme je veľmi vysoký, preto je ich nedostatok rovnako nebezpečný ako nadbytok.
Lipoproteíny s vysokou hustotou (HDL) podieľa sa na tvorbe žlče z cholesterolu.
Cholesterol- hlavný tuk v krvi, ktorý čiastočne pochádza z potravy a čiastočne je syntetizovaný v pečeni. Vysoká koncentrácia cholesterolu naznačuje riziko rozvoja aterosklerózy.
triglyceridy- neutrálne tuky krvnej plazmy.
Naša klinika má špecialistov v tejto oblasti.
(4 špecialisti)
2. Čo ukazuje analýza lipidového profilu?
Analýza lipidového profilu pomáha identifikovať choroby kardiovaskulárneho systému, pečene a žlčníka, ako aj prediktívne posúdiť riziko týchto ochorení.
Štúdium obrazu lipidového profilu doktor analyzuje nielen absolútne hodnoty HDL, LDL, triglyceridy a cholesterol, ale aj to, ako tieto ukazovatele navzájom súvisia, keďže existuje komplexný vzájomný vplyv hladiny jednotlivých zložiek na ostatné.
Považuje sa za nebezpečné zvýšená hladina cholesterolu a lipoproteínov s nízkou hustotou, keďže práve tieto zložky tvoria tukové usadeniny na stenách ciev, čím bránia prietoku krvi obehovým systémom, komplikujú prácu srdca a narúšajú elasticitu a priechodnosť ciev.
Zvýšená koncentrácia triglyceridov tiež dosť nebezpečné. Nesú so sebou riziko mŕtvice a chorôb kardiovaskulárneho systému. Je potrebné poznamenať, že koncentrácia triglyceridov je vysoká u pacientov so zníženou funkciou štítna žľaza, ochorenia pečene, diabetes mellitus, pankreatitída.
lipoproteíny s vysokou hustotou Naopak, znižujú riziko vzniku srdcových ochorení. Zvýšenie ich koncentrácie v krvnej plazme prečisťuje cievy, keďže HDL spracováva nadbytočný cholesterol na žlč.
4. Príprava a analýza
Pred darovaním krvi je potrebné získať objektívne výsledky analýzy lipidového profilu špeciálny výcvik. Odber krvi sa vykonáva iba ráno nalačno. Posledné jedlo pred tým môže byť najneskôr 12 hodín. Môžete piť iba vodu. Pred darovaním krvi sa odporúča nefajčiť aspoň 2 hodiny. Deň pred analýzou je potrebné vylúčiť použitie alkoholu. nežiaduca fyzická aktivita a stresové situácie deň pred štúdiou lipidového profilu.
Krv na analýzu sa odoberá zo žily a posiela sa do biochemického laboratória. Táto štúdia nemá žiadne kontraindikácie a nie vedľajšie účinky. Jeho význam je zároveň veľký nielen z hľadiska liečby už prejaveného ochorenia, ale aj prevencie kardiovaskulárnych ochorení, ktoré sa často vyvíjajú postupne, takmer nebadane. Všetkým dospelým odporúča sa z času na čas podstúpiť štúdiu lipidového profilu.
Ak máte obavy o svoje zdravie, potom je dôležité vedieť, čo je to lipidový profil. Pod týmto pojmom sa skrýva séria krvných testov, pomocou ktorých sa zisťujú odchýlky v rovnováhe telesných tukov. Ak sa počas kontroly metabolizmu lipidov zistia abnormality, potom je pravdepodobná ateroskleróza.
Pacienti s podozrením na určitý zoznam ochorení potrebujú biochemický krvný test. Tieto choroby zahŕňajú:
- ateroskleróza;
- IHD - ischemická choroba srdca;
- infarkt myokardu;
- cievne ochorenia mozgu.
Lipidy: charakteristické
Analýza lipidového zloženia krvi má najväčší význam v diagnostike aterosklerózy. Prieskum je zameraný na objektívne posúdenie porúch, ktoré sa vyskytujú v metabolizme lipidov. Odchýlky od lipidového profilu, ktoré odhalil biochemický test, naznačujú pravdepodobnosť vzniku ochorenia. Zároveň smerujú do ciev, srdca a mozgu. Zoznam potenciálne chorých orgánov zahŕňa:
- žlčník;
- pečeň;
- štítna žľaza.
Na zabezpečenie ich fungovania je potrebné darovať krv a vykonať analýzu lipidového profilu.
Indikátory lipidového profilu a čo znamenajú?
Aký indikátor je zahrnutý v koncepte lipidového profilu:
- Cholesterol. Považuje sa za jednu z hlavných tukových látok v tele. Určité percento cholesterolu pochádza z potravy, ale leví podiel sa tvorí v pečeni. Zvažuje sa jeho výška dôležitý ukazovateľ v metabolizme lipidov. Obsah v krvi vo veľkých množstvách naznačuje pravdepodobnosť aterosklerózy. Normálne je množstvo 3,2-5,6 mmol / l.
- LDL. Lipoproteíny s nízkou hustotou sú jednou z najškodlivejších zložiek rovnováhy tukov. Nebezpečenstvo spočíva v tom, že LDL s vysokou pravdepodobnosťou vytvára aterosklerotické depozity v cievach. Tieto usadeniny sa nazývajú plaky. Normálne hodnoty LDL sú od 1,71 do 3,5 mmol / l.
- HDL. výsledky biochemický výskum potvrdili, že lipoproteíny s vysokou hustotou sú bezpečné pre zdravie lipidov. Preto sa verí, že zohrávajú pozitívnu úlohu - neumožňujú syntetizovať plaky a pripájať sa k stenám krvných ciev. Pre normu je potrebné udržiavať hodnotu viac ako 0,9 mmol / l.
- VLDL sú lipoproteíny s veľmi nízkou hustotou. Sú syntetizované pri užívaní liekov zameraných na zníženie množstva HDL v tele. Sú považované za nebezpečné lipidy.
- triglyceridy. Špecifické mastné zlúčeniny nazývané neutrálne tuky. Patria medzi zdroje energie. Ak sa triglyceridy dostanú do krvi v nadbytku, povedie to k rozvoju aterosklerózy. Stojí za to ich sledovať, aby výsledky testov neprekročili normu 0,41-1,8 mmol / l.
Nezabudnite na KA - koeficient (index) aterogenity. Norma KA je pod 3,5. Toto číslo udáva pomer aterogénnych lipidov k neškodnej tukovej frakcii.
Cholesterol
Jedným z lipidov je cholesterol. Predstavuje látku podobnú tuku, ktorá je potrebná na syntézu hormónov. Látka sa používa ako stavebný materiál pre bunkové membrány a nervové vlákna.
Aby sa mohol bezpečne pohybovať v krvi žien a mužov, telo pokrýva cholesterolové bunky bielkovinami. Takto vznikajú prvky nazývané lipoproteíny. 85-90% molekúl cholesterolu sa tvorí v pečeni. Zvyšok prichádza do tela s jedlom.
Hladina celkového cholesterolu v krvi nič neznamená, pretože pozostáva z dvoch zložiek – dobrých a zlých látok. Prvým je pochopenie lipoproteínov s nízkou hustotou. Dobrý cholesterol je HDL alebo lipoproteín s vysokou hustotou. V ideálnom prípade by ste sa mali snažiť zabezpečiť, aby ukazovatele druhého boli čo najvyššie a počet LDL bol menší.
Ak chcete určiť riziko srdcového infarktu, budete musieť urobiť výpočty. Dobrý cholesterol v tomto prípade funguje ako delič. Čím nižšie číslo, tým menší dôvod na obavy.
Ak chcete zistiť množstvo zlých a dobrých látok v krvi, budete musieť analyzovať lipidové bunky. Jedným z najlepších riešení je darovanie krvi zo žily.
Triglyceridy: dôležitosť štúdia pri analýze lipidového profilu
Čo znamená vysoké triglyceridy? To naznačuje vážne porušenia v tele. Tento lipid funguje ako zahusťovadlo, vďaka čomu prispieva k tvorbe krvných zrazenín, ktoré bránia prietoku krvi. To naznačuje riziko srdcového infarktu. Štatisticky, ¾ pacientov so srdcovým infarktom (medzi ženami) mali zvýšený obsah triglyceridov v krvi. Ak by včas analyzovali lipidový profil, vyhli by sa takýmto tragickým následkom.
Poznámka! Keď sa koncentrácia triglyceridov zvyšuje, riziko sa zvyšuje rakovinový nádor mliečna žľaza. Nedávne dôkazy ukázali, že zmeny životného štýlu by sa mali vykonať, keď sú hladiny triglyceridov pred jedlom 180 mg/dl.
Tento typ lipidov nepriaznivo ovplyvňuje zdravie v kombinácii s nízkou hladinou „dobrého“ cholesterolu v krvi. Dlhoročné skúsenosti v Nemecku umožnili zistiť, že takúto kombináciu môžu získať 4% ľudí, ale podiel infarktov u takýchto pacientov bol 25% všetkých prípadov.
Čo robiť, keď testy hovoria, že sú problémy s prietokom krvi? V pokročilých situáciách je nepravdepodobné, že by bol obmedzený jeden lipidový profil a diéta. Bude sa musieť uchýliť k medikamentózna liečba. Najlepšie to však funguje v kombinácii s diétou. Ak užívate lieky, ale nelepíte správna výživa terapia nemusí priniesť požadované výsledky.
Neprepadajte však panike vopred. V každom prípade lekár predpíše diétu. Ak sa toho budete držať, tak dokonca ťažké situácie nepovedie k nešťastným následkom.
Príprava na analýzu a vedenie lipidov
Lipidový (tukový) profil je dôležitý krvný test, a preto sa naň oplatí dôkladne pripraviť. Na to stačí dodržiavať tri pravidlá:
- vylúčiť prijatie alkoholické nápoje 2 týždne pred analýzou;
- posledná cigareta pred vyšetrením hodinu (najlepšie viac);
- Je nemožné konzumovať jedlo ráno - krv sa odoberá na prázdny žalúdok.
V opačnom prípade pokračujte ako obvykle. Niektorí lekári pre zaistenie vylučujú intenzívny emocionálny a fyzický stres, kávu a čaj. Odporúča sa podstúpiť krvný test lipidov každých 5 rokov, počnúc vo veku 20 rokov. Ak zanedbáte pravidlá, to znamená, že existuje riziko straty času a peňazí - výsledok biochemickej analýzy bude ďaleko od pravdy.
Vyšetrenie môžete vykonať na ktorejkoľvek klinike, kde je laboratórium. Analýza sa vykonáva v krátka doba- bude potrebné definovať ukazovatele zahrnuté v prieskume viac ako hodinu. A samotný odber krvi zo žily zaberie pár minút. Postup sa uskutočňuje chemickou alebo enzymatickou metódou. Ten je menej presný, ale líši sa rýchlosťou. V dôsledku testu môžete zistiť kvantitatívne ukazovatele všetkých lipidov, ktoré sú obsiahnuté v žilovej krvi. Formulár, ktorý dostanete, zobrazuje aktuálne úrovne a orientačnú hodnotu, na ktorú sa treba zamerať.
Ako čítať výsledky
Neprepadajte panike, ak ste zistili vysoké hladiny celkového cholesterolu. Najprv musíte posúdiť svoj vek. Čím je človek starší, tým je množstvo tejto látky v tele vyššie – tak to príroda zamýšľala. Spolu s tým rastie aj najvyššia hranica pre tento lipid. Okrem toho na metabolizmus lipidov ovplyvňuje nie celkový prísun cholesterolu, ale kvantitatívne. Oplatí sa to skontrolovať, inak hrozí márne zvonenie, strata drahocenného času a nervov. Pri hodnotení kvantitatívneho ukazovateľa venujte pozornosť LDL. Ak je obsah nižší ako spodná hranica rozsahu, dochádza k poruchám v obehovom systéme, ktorý transportuje tuky.
Poznámka! Iba krvný test na lipidový profil poskytne príležitosť podrobne preskúmať všetky tieto látky v tele, posúdiť ich vplyv na zdravie.
V rovnováhe tukov hrá LDL oveľa väčšiu úlohu, ak je jeho obsah nad 3,37 mmol / l. Čím vyššie je konečné číslo, tým väčšie je riziko „zachytenia“ aterosklerózy. Presne rovnaký záver možno vyvodiť s pomerom LDL / HDL vyšším ako 3/1. Ak číslo presiahne 4,14, potom je lepšie neodkladať návštevu kardiológa. V tomto prípade je riziko ischémie vysoké. Preto je potrebné kontrolovať množstvo tuku v krvi.
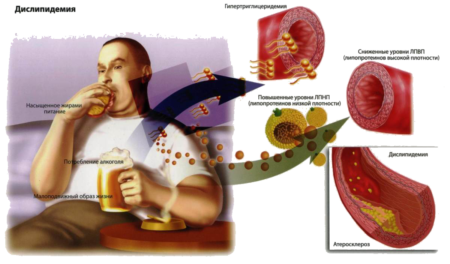
Prečo je hromadenie "zlého" cholesterolu
Norma sa dosahuje buď optimalizáciou výživy, alebo pomocou liekov. Vždy existuje riziko, že dostanete chorobu ako dar ako dedičstvo, ale môžete sa toho zbaviť. Hlavnou vecou je vykonávať analýzy včas, aby sa dosiahlo kompetentné dekódovanie. Potom môžete zistiť, ktoré ukazovatele korigovať pomocou diéty alebo terapie.
Prečo je osobný lipidový profil taký dôležitý?
Krvný test, nazývaný lipidový profil, sa musí vykonať, aj keď ste úplne zdravý. Aká je jeho potreba? .
Každý je zvyknutý ísť k lekárovi, keď ho už niečo bolí. Ženy aj muži sa boja navštevovať terapeutov – je to tak. Ale keď už je to zahojené určitý čas, potom sa pravidelne kontrolujeme: došlo k relapsu, došlo k exacerbácii. Presne ten istý obrázok so záujmom o lipidový profil. Veľa ľudí sa zaujíma biochemické analýzy prebúdza po infarkte, zistení aterosklerózy alebo ischemickej choroby srdca.
Ale bolo potrebné ísť k lekárovi pred 15-20 rokmi, keď bolo možné rýchlo napraviť stav vecí bez čakania na vrchol života. Cievy, ktoré kŕmia srdce, sa neupchajú za jednu sekundu. Proces trvá roky. V konečnom dôsledku sa prietok krvi cez ne oslabí natoľko, že „pumpa“, ktorá zažíva deficit, začne pôsobiť. To všetko hovorí o nevyhnutnosti biochemického výskumu.

Vedenie laboratórneho vyšetrenia
Aby sa zabránilo takémuto obratu udalostí, odporúča sa vykonať podrobné vyšetrenie, krvný test na lipidy. Až potom lekár vyvodí závery, stanoví diagnózu alebo potvrdí dobrý zdravotný stav.
Dôležité! Nezabudnite, že obsah každého tuku by ste nemali posudzovať samostatne. Stojí za to vidieť celkový obraz. Všetky lipidy jednotlivo môžu povedať len o sebe. Ale komplexné dekódovanie vám umožní posúdiť zdravie.
Skríning prietoku krvi vylúči ochorenia u dospelého a u plodu, ak bola vyšetrená tehotná žena.
Prijatie biomateriálu - od 10 rubľov.
Pri objednávke viacerých testov súčasne platíte raz.
Ročné predplatné - 99 rubľov.
Dáva možnosť absolvovať testy so zľavou až 50% neobmedzený počet krát počas jedného roka pre rodinu (komunitu) 5 osôb.
Nevyžaduje sa pri objednávke cez mobilná aplikácia.
Vybraný
Lipidogram, Lipidový profil, Tukový profil, Metabolizmus tukov, Lipidy, Lipidový profil, Lipidový panel, B083, Srdce a cievy, Chronická ischemická choroba srdca, Diabetes mellitus, zdravé krvné cievyPridať do objednávky cena: 1 120 560 r. RU-MOW
540 rubľov RU-SPE 390 r. RU-ASTR 390 r. RU-VLA 390 r. RU-VOR 390 r. EN-VOL 390 r. EN-IVA 390 r. RU-KOS 385 r. RU-KAZ 390 r. RU-KLU 400 r. EN-KDA 390 r. RU-KUR 420 r. RU-NIZ 420 r. RU-SAM 390 r. RU-ORL 385 r. EN-PRI 445 r. RU-ROS 390 r. RU-RYA 385 r. EN-TVE 390 r. RU-TUL 420 r. RU-UFA 390 r. RU-YAR
Výška zľavy závisí od dátumu a času vašej návštevy zdravotného strediska.
Takže napríklad v niektorých zdravotníckych strediskách ráno môže byť výška zľavy o niečo nižšia ako popoludní. Takmer vždy však nájdete ponuky s 50% zľavou, bez ohľadu na dátum a čas.
- Popis
- Dešifrovanie
- Prečo Lab4U?
Príprava na analýzu
- Odporúča sa darovať krv na výskum na prázdny žalúdok, môžete piť len vodu.
- Od okamihu posledného jedla by malo uplynúť najmenej 12, ale nie viac ako 14 hodín.
- Odber krvi na výskum by sa mal vykonať pred začiatkom užívania liekov (ak je to možné) alebo nie skôr ako 1-2 týždne po ich zrušení. Ak nie je možné zrušiť lieky v smere štúdie, malo by sa uviesť, ktoré lieky pacient dostáva a v akých dávkach.
- Deň pred odberom krvi obmedzte mastné a vyprážané jedlá, nepite alkohol a vylúčte ťažkú fyzickú námahu.
- Neodporúča sa darovať krv na výskum bezprostredne po rádiografii, fluorografii, ultrazvuku - výskume, rektálnom vyšetrení alebo fyzioterapeutických procedúrach.
Informácie o analýze
Lipidogram ukazuje prítomnosť a koncentráciu tukov a tukom podobných zlúčenín v krvi. Medzi takéto látky, ktoré sú pre telo dôležité, patria lipoproteíny s vysokou a nízkou hustotou (HDL a LDL), triglyceridy a cholesterol.
Lipoproteíny s nízkou hustotou prispievajú k tvorbe aterosklerotických plátov, na rozdiel od komplexov proteín-tuk s vysokou hustotou. Triglyceridy sú schopné transformovať sa na LDL, takže ich koncentrácia má tiež veľkú diagnostickú hodnotu.
Na základe získaných údajov sa vypočíta aterogénny koeficient, teda sklon k ateroskleróze. Nadbytok alebo nedostatok lipoproteínov môže tiež svedčiť v prospech chorôb, ako je obezita, cukrovka, ischemická choroba srdca, rakovina, anorexia, autoimunitné procesy a iné patológie.
Keďže tuky a tukom podobné látky sa podieľajú na výmena energie, ich koncentrácia závisí od pohlavia, veku, úrovne fyzická aktivita a u žien aj zo stavov ako je tehotenstvo a dojčenie.
Materiál pre výskum — Krvné sérum.
Doba vykonávania
Analýza bude hotová do 1 dňa (okrem dňa odberu biomateriálu). Výsledky dostanete e-mailom. e-mailom hneď, ako bude pripravený.
Termín: 1 deň (okrem dňa odberu biomateriálu)Lipidogram (profil lipidov v krvi)
Krvný lipidogram je komplexná štúdia metabolizmu lipidov (krvných lipidov). Analýza lipidov zahŕňa také testy ako: cholesterol, HDL-cholesterol, LDL-cholesterol, triglyceridy. Na základe výsledkov týchto testov sa na posúdenie rizika aterosklerózy a ochorenia koronárnych artérií vypočíta koncentrácia VLDL cholesterolu (lipoproteíny s veľmi nízkou hustotou), aterogénny index (KA) podľa Klimova a aterogénny plazmatický index (AIP). . Táto komplexná štúdia (lipidogram) umožňuje tak diagnostikovať poruchy metabolizmu lipidov, ako aj posúdiť riziko rozvoja aterosklerózy a koronárnej choroby srdca.Interpretácia výsledkov štúdie "Lipidogram (profil krvných lipidov)"
Pozor! Interpretácia výsledkov testov slúži na informačné účely, nie je diagnózou a nenahrádza rady lekára. Referenčné hodnoty sa môžu líšiť od uvedených v závislosti od použitého zariadenia, skutočné hodnoty budú uvedené vo výsledkovom liste.
V súčasnosti je nepopierateľný prognostický význam koncentrácie celkového cholesterolu v krvi vo vzťahu k riziku úmrtnosti na závažné ochorenia spojené s aterosklerózou (ICHS a mozgové príhody). Pri obsahu cholesterolu v krvi pod 5,2 mmol/l je riziko vzniku aterosklerózy najnižšie. Ak je koncentrácia LDL-cholesterolu v krvi nižšia ako 2,59 mmol/l, zriedkavo sa vyskytujú aterosklerotické zmeny v koronárnych artériách.
Zvýšenie LDL cholesterolu nad 2,59 mmol / l je zaznamenané pri konzumácii potravín bohatých na živočíšne tuky a cholesterol. Fyzická nečinnosť, nevyvážená výživa vedúca k nadváhe, fajčeniu, arteriálnej hypertenzie, diabetes - faktory, ktoré zvyšujú riziko ochorenia koronárnych artérií. Prítomnosť aspoň dvoch z vyššie uvedených faktorov urýchľuje rozvoj kritickej koronárnej aterosklerózy približne o 10 rokov.
Zníženie koncentrácie celkového cholesterolu v krvi a zvýšenie HDL cholesterolu znižuje progresiu aterosklerózy. Pokles koncentrácie celkového cholesterolu v krvi o 10 % vedie k zníženiu úmrtnosti na srdcové choroby o 20 %. Zvýšenie koncentrácie HDL-cholesterolu o 0,03 mmol / l znižuje riziko koronárnej patológie o 2-3% u mužov a žien. Okrem toho, bez ohľadu na obsah celkového cholesterolu v krvi (vrátane cholesterolu nad 5,2 mmol / l), inverzný vzťah medzi HDL-cholesterolom a výskytom srdcových ochorení.
Koncentrácie HDL-cholesterolu menej ako 1,3 mmol/l a triglyceridov v krvi viac ako 2,3 mmol/l sú nezávislými prediktívnymi ukazovateľmi pravdepodobnosti úmrtia na ochorenie koronárnych artérií. Preto by sa HDL-cholesterol mal považovať za presnejší prediktor mortality na ICHS ako celkový cholesterol.
Na základe vyššie uvedeného by sa v klinickej praxi mali zvážiť tieto aspekty:
- Zníženie koncentrácie LDL cholesterolu a zvýšenie koncentrácie HDL cholesterolu pomáha znižovať riziko aterosklerózy.
- Hladina testosterónu u mužov a estrogénu u žien priamo súvisí s poruchami metabolizmu lipidov.
- Koncentrácia Lp(a) v krvnom sére odráža aktivitu aterosklerotického procesu.
- Nízka fyzická aktivita(fyzická nečinnosť), nadmerná výživa, fajčenie majú nepriaznivý vplyv na metabolizmus lipidov.
- Oprava poruchy lipidov by mala byť zameraná nielen na zníženie hladiny cholesterolu v krvi, ale aj na normalizáciu lipidového profilu.
- Fyzické cvičenie a chudnutie znižujú koncentráciu LDL-cholesterolu a triglyceridov a zvyšujú koncentráciu HDL-cholesterolu v plazme.
- zdravý imidžživota zabráni rozvoju aterosklerózy, ktorej základy sa môžu vytvárať už v relatívne mladom veku.
Optimálny lipidový profil (lipidový profil):
- celkový cholesterol
- Cholesterol-HDL> 1,3 mmol/l.
- Cholesterol-LDL
- triglyceridy
Štúdia metabolizmu lipidov (lipidogram) by sa mala vykonať u osôb vo veku od 20 do 80 rokov každých 5 rokov. Zároveň je potrebné pripomenúť, že pravdepodobnosť vzniku ischemickej choroby srdca a kardiovaskulárnych chorôb sa zvyšuje, ak sú u subjektov prítomné ďalšie rizikové faktory (fajčenie, diabetes mellitus, artériová hypertenzia, rodinná anamnéza ischemickej choroby srdca u príbuzných 1. línia príbuzenstva, ktorá sa vyvinula u mužov do 55 rokov, u žien do 65 rokov). Preto, aby sa úspešne znížila úmrtnosť na kardiovaskulárne ochorenia, musí byť táto populácia kontrolovaná na prítomnosť všetkých týchto faktorov.
kolaps
VLDL je podtrieda plazmatických lipoproteínov, ktoré transportujú endogénne lipidy. (krvné lipidy). Hyperlipoproteinémia, pozorovaná so zvýšením hladiny VLDL, ovplyvňuje stav plazmy, získava zákal (chylózu). VLDL sa syntetizujú najmä v pečeni z lipidov a apolipoproteínov a malá časť z nich vstupuje do plazmy z čreva. Častice VLDL zabezpečujú transport endogénnych triglyceridov, fosfolipidov, cholesterolu a jeho esterov z pečene do periférnych tkanív.
Okrem toho je VLDL hlavným prekurzorom lipoproteínov s nízkou hustotou (LDL). V procese cirkulácie v krvi VLDL podlieha hydrolýze pod vplyvom enzýmu lipoproteínovej lipázy, ktorý je obsiahnutý v stenách krvných ciev v mnohých tkanivách tela. Zvýšené hladiny VLDL v krvi sú spojené so zvýšeným rizikom aterosklerózy, pretože sa podieľajú na tvorbe aterosklerotických plátov: zvýšená absorpcia VLDL makrofágmi v nich spôsobuje výraznú akumuláciu cholesterolu a tvorbu penových buniek.
Jednotka: mmol/l
Referenčné hodnoty:
0,26 - 1,04 mmol/l
Zosilnenie:
- Primárna hyperlipoproteinémia (typy III, IV, V).
- Obezita.
- Chronické zlyhanie obličiek.
- nefrotický syndróm.
- Diabetes mellitus s ketoacidózou.
- Hypotyreóza.
- Chronický alkoholizmus.
- Akútna a chronická pankreatitída.
- Niemann-Pickova choroba.
- Systémový lupus erythematosus.
- Tehotenstvo (3. trimester).
- Glykogenózy.
Zníženie:
- Nemá žiadnu diagnostickú hodnotu.
kolaps
Aterogénny koeficient (KA) navrhol A.N. Klimova v roku 1977 ako „cholesterolový“ koeficient na hodnotenie rizika aterosklerózy. Tento koeficient je kvantitatívny pomer aterogénneho lipoproteínového cholesterolu (LDL, VLDL) a antiaterogénneho lipoproteínového cholesterolu (HDL). Umožňuje vám posúdiť riziko vzniku aterosklerózy.
Interpretácia výsledkov:
- KA 3,0 - 4,0 - stredné riziko aterosklerózy.
- CA > 4,0 – vysoké riziko aterosklerózy.
Referenčné hodnoty:
kolaps
V Európe bol prijatý ďalší koeficient - Atherogenic Index of Plasma (Atherogenic Plasma Index), skrátene AIP. Koncentrácia triglyceridov a HDL-cholesterolu v krvnom sére odráža rovnováhu medzi aterogénnymi a antiaterogénnymi lipoproteínmi. Tento index je ekvivalentný klinický význam s KA.
- AIP 0,11 - 0,21 stredné riziko aterosklerózy.
- AIP>0,21 - vysoké riziko aterosklerózy.
Referenčné hodnoty:
kolaps
Približne 25 % celkového cholesterolu v sére sa transportuje do frakcie lipoproteínov s vysokou hustotou (HDL). Početné klinické a epidemiologické štúdie demonštrujú jasný inverzný vzťah medzi HDL-cholesterolom a koronárnou chorobou srdca (CHD). Predpokladá sa, že príjem cholesterolu lipoproteínmi s vysokou hustotou a transport z tkaniva do pečene pôsobí ako ochranný faktor proti rozvoju aterosklerotických plátov (Riesen W.F., et al., 1998).
Stanovenie HDL cholesterolu je veľmi dôležité pre interpretáciu výsledkov jednotlivých testov celkového cholesterolu. Nízka koncentrácia HDL-cholesterolu je indikátorom vysokého rizikového faktora bez ohľadu na koncentráciu celkového cholesterolu a silným prediktívnym znakom rizika rozvoja ischemickej choroby srdca. V súčasnosti sa hodnoty HDL-cholesterolu v sére pod 0,91 mmol/l považujú za indikátor vysokého rizika rozvoja aterosklerózy a ischemickej choroby srdca, pričom hodnoty nad 1,56 mmol/l zohrávajú ochrannú úlohu. Na určenie taktiky liečby je dôležité spoločné posúdenie hladiny celkového cholesterolu a HDL cholesterolu v krvnom sére. Ak má pacient nízky level cholesterol-HDL (pod 0,91 mmol/l) pri normálnych koncentráciách celkového cholesterolu najviac účinných opatrení na prevenciu rozvoja aterosklerózy a ischemickej choroby srdca sú odvykanie od fajčenia, chudnutie, cvičenie telesná výchova. So zvýšením koncentrácie celkového cholesterolu a znížením koncentrácie HDL-cholesterolu (pod 0,91 mmol / l) lekárske opatrenia by mala byť zameraná na zníženie hladiny celkového cholesterolu pomocou špeciálne diéty alebo v prípade potreby s medikamentózna terapia(Libby P., 2011).
Jednotka: mmol/l
Referenčné hodnoty:
|
Cholesterol-HDL, mmol/l |
||
|
dospelých | ||
|
14 - 20 rokov: | ||
|
21 - 25 rokov: | ||
|
26 - 30 rokov: | ||
|
31 - 35 rokov: | ||
|
36 - 40 rokov | ||
|
41 - 45 rokov: | ||
|
46 - 50 rokov: | ||
|
51 - 55 rokov: | ||
|
56 - 60 rokov: | ||
|
61 - 65 rokov: | ||
|
66 - 70 rokov: | ||
Zosilnenie:
- Primárne dedičné hyper-alfa-lipoproteinémie.
- Niektoré ochorenia sprevádzané zvýšením HDL cholesterolu (primárna biliárna cirhóza, chronická hepatitída, alkoholizmus).
- Rýchla strata hmotnosti u ľudí s nadváhou.
- Stres.
Zníženie:
- Rôzne formy primárna hypo-alfa-lipoproteinémia.
- Rôzne formy hypertriglyceridémie.
- Niektoré ochorenia sprevádzané poklesom HDL cholesterolu (dekompenzovaný diabetes mellitus, hepatocelulárne ochorenia, cholestáza, nefrotický syndróm, chronické zlyhanie obličiek).
- Strava bohatá na sacharidy alebo polynenasýtené mastné kyseliny.
kolaps
Triglyceridy sú estery glycerolu a vyšších mastných kyselín. Neutrálny tuk z potravy sa hydrolyzuje v lúmene tenké črevo Vzniknutý glycerol a mastné kyseliny využívajú bunky sliznice tenkého čreva na resyntézu triglyceridov, ktoré sú začlenené do chylomikrónov. Voľné mastné kyseliny vznikajúce v procese lipolýzy tukového tkaniva sa využívajú v pečeni na biosyntézu triglyceridov, ktoré sa vylučujú do krvného obehu ako súčasť lipoproteínov s veľmi nízkou hustotou (VLDL). Ak je obsah triglyceridov v sére viac ako 5,6 mmol / l, sérum sa stáva chylóznym (zakaleným). Vo väčšine prípadov je zvýšenie hladiny triglyceridov ("chylóza" krvi) dôsledkom diéty. Sekundárna triglyceridémia sa často pozoruje pri zneužívaní alkoholu, diabetes mellitus, zlyhanie obličiek. IN zriedkavé prípady zvýšenie hladín triglyceridov môže byť spôsobené dedičnými poruchami metabolizmu lipidov (v tomto prípade hodnoty prekračujú hornú hranicu referenčných hodnôt desaťkrát). Hladiny triglyceridov v krvi počas dňa výrazne kolíšu. Po jedle sa obsah triglyceridov v krvnom sére po 15-30 minútach zvýši a na pôvodnú úroveň sa vráti až po 9-12 hodinách. Obsah triglyceridov v krvi do značnej miery závisí od veku (Riesen W.F., 1998).
Stanovenie triglyceridov sa využíva pri diagnostike a liečbe pacientov s akútnou a chronickou pankreatitídou, diabetes mellitus, nefrózou, obštrukciou extrahepatálnych žlčových ciest a inými ochoreniami ovplyvňujúcimi metabolizmus lipidov, ako aj rôznymi endokrinnými ochoreniami. V klinickej praxi sa vyšetrenie triglyceridov používa na klasifikáciu vrodených a metabolické poruchy metabolizmu lipidov, ako aj na identifikáciu rizikových faktorov aterosklerózy a koronárnej choroby srdca (Semenkovich C.F., 2007).
Jednotka: mmol/l
Referenčné hodnoty:
|
Triglyceridy, mmol/l |
||
|
dospelých | ||
|
14 - 20 rokov: | ||
|
21 - 25 rokov: | ||
|
26 - 30 rokov: | ||
|
31 - 35 rokov: | ||
|
36 - 40 rokov | ||
|
41 - 45 rokov: | ||
|
46 - 50 rokov: | ||
|
51 - 55 rokov: | ||
|
56 - 60 rokov: | ||
|
61 - 65 rokov: | ||
|
66 - 70 rokov: | ||
Zosilnenie:
Primárne hyperlipidémie:
- Familiárna hypertriglyceridémia (fenotyp IV).
- Komplexná familiárna hyperlipidémia (fenotyp II b).
- Jednoduchá hypertriglyceridémia (fenotyp IV) Familiárna dysbetalipoproteinémia (fenotyp III).
- Syndróm chylomikronemie (fenotyp I alebo V) Nedostatok LCAT (lecitincholesterol acyltransferázy).
Sekundárne hyperlipidémie:
- Ischemická choroba srdiečka.
- Infarkt myokardu.
- Ateroskleróza.
- Hypertonické ochorenie.
- Obezita.
- Vírusová hepatitída a cirhóza pečene.
- Diabetes.
- Hypotyreóza.
- nefrotický syndróm.
- Pankreatitída.
- Glykogenózy.
Zníženie:
- Hypertyreóza.
- Hypolipoproteinémia.
- Hyperparatyreóza.
- Malabsorpčný syndróm.
- Výživové nedostatky.
kolaps
Cholesterol-LDL je hlavnou súčasťou komplexu LDL (lipoproteín s nízkou hustotou), ktorý vzniká po pôsobení lipoproteínovej lipázy na VLDL (lipoproteín s veľmi nízkou hustotou). LDL cholesterol hrá hlavnú úlohu vo vývoji kardiovaskulárnych ochorení, čo bolo preukázané v mnohých klinických a epidemiologických štúdiách, ktoré tiež preukazujú jeho aterogénne vlastnosti (Riesen W.F., et al., 1998).
LDL transportujú 2/3 všetkého cholesterolu v plazme a sú časticami najbohatšími na cholesterol, ktorého obsah v nich môže dosahovať až 45 - 50%. Veľkosť častíc (ich priemer je 21–25 nm) umožňuje LDL spolu s HDL preniknúť do steny cievy cez endoteliálnu bariéru, ale na rozdiel od HDL, ktoré sa ľahko odstraňujú zo steny a pomáhajú odstraňovať prebytočné lipidy, LDL pretrváva v ňom, keďže majú selektívnu afinitu ku glukozaminoglykánom a bunkám hladkého svalstva. Toto sa vysvetľuje na jednej strane prítomnosťou apolipoproteínu-B v zložení LDL a na druhej strane existenciou receptorov pre tento apolipoproteín na povrchu buniek cievnej steny. Z týchto dôvodov je LDL hlavnou transportnou formou cholesterolu pre potreby buniek cievnej steny a za patologických podmienok zdrojom jeho akumulácie v cievnej stene. To je dôvod, prečo pri hyperlipoproteinémii typu II (HLP), charakterizovanej vysoký stupeňČasto sa pozoruje LDL cholesterol, relatívne skorá a výrazná ateroskleróza a ochorenie koronárnych artérií. Stanovenie LDL cholesterolu je veľmi informatívny ukazovateľ a jeho zvýšenie môže s najväčšou pravdepodobnosťou naznačovať vysoké riziko rozvoja aterosklerózy a ischemickej choroby srdca (Libby P., 2011).
Jednotka: mmol/l
Referenčné hodnoty:
|
Cholesterol-LDL, mmol/l |
||
|
|
|
|
|
dospelých | ||
|
14 - 20 rokov: | ||
|
21 - 25 rokov: | ||
|
26 - 30 rokov: | ||
|
31 - 35 rokov: | ||
|
36 - 40 rokov | ||
|
41 - 45 rokov: | ||
|
46 - 50 rokov: | ||
|
51 - 55 rokov: | ||
|
56 - 60 rokov: | ||
|
61 - 65 rokov: | ||
|
66 - 70 rokov: |
2,54 – 5,44 Zníženie:
kolaps Cholesterol sa nachádza vo všetkých tkanivách a tekutinách ľudského tela ako vo voľnom stave, tak aj vo forme esterov a je nevyhnutnou súčasťou bunkových membrán a lipoproteínov. Cholesterol je prekurzorom pre syntézu steroidných hormónov a žlčových kyselín. Najmenej 10% populácie našej krajiny trpí hypercholesterolémiou, ktorá vedie k závažným patologické zmeny V cievy. Existuje priamy vzťah medzi koncentráciou cholesterolu a rizikom rozvoja aterosklerotických lézií koronárnych artérií. Stanovenie cholesterolu sa používa predovšetkým na posúdenie rizika rozvoja aterosklerózy a pri diagnostike akéhokoľvek typu poruchy metabolizmu lipidov. Zistilo sa, že zvýšené hladiny cholesterolu v krvi prispievajú k rozvoju vaskulárnej aterosklerózy a koronárnej choroby srdca. Vysoké riziko vzniku koronárnej choroby srdca a jej komplikácií u dospelých je spojené s koncentráciou cholesterolu v krvi nad 6,22 mmol/l. Keď je koncentrácia celkového cholesterolu v rozmedzí hraničných hodnôt (5,2 - 6,22 mmol/l) a vyššie, je vhodné vyšetriť cholesterol v kombinácii so stanovením triglyceridov, HDL cholesterolu a LDL cholesterolu s výpočtom aterogénny index, keďže riziko rozvoja aterosklerotických zmien závisí od pomeru rôznych frakcií lipoproteínov. Zmenou stravy môžete znížiť hladinu cholesterolu v krvi o 10-15%. Pre hypotyreózu sú charakteristické poruchy metabolizmu cholesterolu, sprevádzané zvýšením jeho koncentrácie v krvi. Sekundárna hypercholesterolémia sa pozoruje aj pri hepatálnej cholestáze, nefrotickom syndróme, chronickom zlyhaní obličiek, dne, cukrovke a iných ochoreniach. Hladina cholesterolu odráža aktivitu procesov syntézy v pečeni. Pri ťažkom poškodení pečene dochádza k výraznému poklesu koncentrácie cholesterolu v krvi. Akútne poškodenie tkaniva tiež spôsobuje výrazné zníženie celkového a lipoproteínového cholesterolu s nízkou hustotou. Začína sa prvý deň po infarkte, chirurgická intervencia alebo septikémia a môže byť znížená až o 40 %. základná línia. Hladina lipidov sa vráti do normálu až po troch mesiacoch. Preto by sa lipidová štúdia na posúdenie rizika aterosklerózy nemala vykonávať do 3 mesiacov po akútnom ochorení. |
|
|
Dospelí: |
|
|
|
14 - 65 rokov |
||
Zosilnenie:
Primárne hyperlipoproteinémie:
- Familiárna alebo polygénna hyperlipoproteinémia (typ IIA, IIB).
- Familiárna dysbetalipoproteinémia (typ III).
- Familiárna kombinovaná hyperlipidémia.
- Hyperlipoproteinémia typu I, IV, V.
- Hyper alfa lipoproteinémia.
Sekundárne hyperlipoproteinémie:
- Choroby pečene (intra- a extrahepatálna cholestáza).
- Ochorenie obličiek (glomerulonefritída, nefrotický syndróm, chronické zlyhanie obličiek).
- Zhubné nádory pankreasu a prostaty.
- Hypotyreóza.
- Dna.
- Srdcová ischémia.
- Diabetes.
- Tehotenstvo.
- Alkoholizmus.
- Izolovaný nedostatok somatotropného hormónu.
- Jedlo bohaté na cholesterol a nenasýtené mastné kyseliny. kyseliny.
Zníženie:
- Kachexia, hladovanie.
- Malabsorpčný syndróm.
- Rozsiahle popáleniny.
- ťažký akútne ochorenia a infekcie.
- Nekróza hepatocytov (terminálne štádium cirhózy pečene, hepatokarcinóm).
- Sepsa.
- Hypertyreóza.
- Hypo-a- a β-betalipoproteinémia.
- Megaloblastická anémia.
- talasémia.
- Chronická obštrukčná choroba pľúc.
- Reumatoidná artritída.
- Črevná lymfangiektázia.
- Užívanie liekov na zníženie cholesterolu.
- Jedlo s nízkym obsahom cholesterolu.
Lab4U je online lekárske laboratórium, ktorého cieľom je urobiť analýzy pohodlné a dostupné, aby ste sa mohli starať o svoje zdravie. Aby sme to dosiahli, odstránili sme všetky náklady na pokladníkov, administrátorov, nájomné atď., čím sme peniaze nasmerovali na používanie moderných zariadení a činidiel od najlepších svetových výrobcov. V laboratóriu bol zavedený systém TrakCare LAB, ktorý automatizuje laboratórny výskum a minimalizuje vplyv ľudského faktora
Takže, prečo nepochybne Lab4U?
- Priradené analýzy je pre vás výhodné vybrať si z katalógu alebo v kompletnom vyhľadávacom paneli, vždy máte po ruke presný a zrozumiteľný popis prípravy na analýzu a interpretáciu výsledkov
- Lab4U pre vás okamžite vygeneruje zoznam vhodných zdravotníckych stredísk, stačí si vybrať deň a čas vedľa vášho domova, kancelárie, škôlky alebo na ceste
- Môžete si objednať testy pre ktoréhokoľvek člena rodiny niekoľkými kliknutiami, po ich zadaní do osobného účtu a rýchlo a pohodlne dostanete výsledok poštou
- Analýzy sú až o 50% výnosnejšie ako priemerná trhová cena, takže ušetrený rozpočet môžete použiť na ďalšie pravidelné štúdie alebo iné dôležité výdavky
- Lab4U vždy pracuje online s každým klientom 7 dní v týždni, čo znamená, že manažéri vidia každú vašu otázku a odvolanie, vďaka tomu Lab4U neustále zlepšuje služby
- IN osobný účet archív predtým získaných výsledkov je pohodlne uložený, môžete ľahko porovnávať dynamiku
- Pre pokročilých používateľov sme urobili a neustále vylepšujeme mobilná aplikácia
Od roku 2012 pracujeme v 24 mestách Ruska a už sme vykonali viac ako 400 000 testov (údaje k augustu 2017).
Tím Lab4U robí všetko pre to, aby bol nepríjemný postup jednoduchý, pohodlný, cenovo dostupný a zrozumiteľný Urobte z Lab4U svoje trvalé laboratórium
Vykonanie a zaplatenie objednávky na stránke je podmienkou pre poskytnutie zľavy až do výšky 50%, keďže odber materiálu na analýzu vykonáva nezávislý zdravotnícke strediská, z ktorých mnohé majú svoje vlastné sadzby za laboratórne služby.
Ako sa otestovať na LAB4U


Dostať výsledky testov v čase uvedenom na stránke e-mailom a v prípade potreby aj v zdravotnom stredisku.
*Objednávka zahŕňa náklady na odber materiálu na analýzu a môže zahŕňať ročné predplatné vo výške 99 rubľov (platí sa raz ročne a neúčtuje sa pri registrácii prostredníctvom mobilnej aplikácie pre iOS a Android).


