Кардиология
Глава 5. Анализ на електрокардиограмата


V.Проводни нарушения.Блок на предния клон на левия сноп, блок на задния клон на левия сноп, пълен блок на левия сноп, блок десен кракНеговият сноп, AV блок 2-ра степен и пълен AV блок.
Ж.аритмиивиж гл. 4.
VI.Електролитни нарушения
А.Хипокалиемия.Удължаване на PQ интервала. Разширяване на QRS комплекса (рядко). Изразена U вълна, сплескана обърната Т вълна, депресия на ST сегмента, леко удължаване на QT интервала.
б.Хиперкалиемия
Лек(5,5 x 6,5 meq/l). Висока пикова симетрична Т вълна, скъсяване на QT интервала.
Умерен(6,5 x 8,0 meq/l). Намалена амплитуда на Р вълната; удължаване на PQ интервала. Разширяване на QRS комплекса, намалена амплитуда на вълната R. Депресия или елевация на ST сегмента. Вентрикуларен екстрасистол.
тежък(911 meq/l). Липса на вълна Р. Разширяване на QRS комплекса (до синусоидални комплекси). Бавен или ускорен идиовентрикуларен ритъм, камерна тахикардия, камерно мъждене, асистолия.
IN.Хипокалцемия.Удължаване на QT интервала (поради удължаване на ST сегмента).
Ж.Хиперкалциемия.Скъсяване на QT интервала (поради скъсяване на ST сегмента).
А.Сърдечни гликозиди
Терапевтичен ефект.Удължаване на PQ интервала. Наклонена депресия на ST сегмента, скъсяване на QT интервала, промени в вълната Т (сплескана, обърната, двуфазна), изразена вълна U. Намаляване на сърдечната честота с предсърдно мъждене.
Токсичен ефект.Вентрикуларен екстрасистол, AV блок, предсърдна тахикардия с AV блок, ускорен AV нодален ритъм, синоатриален блок, камерна тахикардия, двупосочна камерна тахикардия, камерно мъждене.
А.Разширена кардиомиопатия.Признаци на уголемяване на лявото предсърдие, понякога на дясното. Ниска амплитуда на вълните, псевдоинфарктна крива, блокада на левия пакетен клон, преден клон на левия пакетен клон. Неспецифични промени в сегмента ST и вълната Т. Камерна екстрасистола, предсърдно мъждене.
б.Хипертрофична кардиомиопатия.Признаци на уголемяване на лявото предсърдие, понякога на дясното. Признаци на левокамерна хипертрофия, патологични Q зъбци, псевдоинфарктна крива. Неспецифични промени в ST сегмента и вълните Т. При апикална хипертрофия на лявата камера, гигантски отрицателни Т вълни в левите прекордиални отвеждания. Надкамерни и камерни нарушенияритъм.
IN.Амилоидоза на сърцето.Ниска амплитуда на вълните, псевдоинфарктна крива. Предсърдно мъждене, AV блок, камерни аритмии, дисфункция на синусовия възел.
Ж.Миопатия на Дюшен.Скъсяване на PQ интервала. Висока R вълна в отвеждания V 1, V 2; дълбока Q вълна в отвеждания V 5, V 6. Синусова тахикардия, предсърдно-камерна екстрасистола, суправентрикуларна тахикардия.
Д.Митрална стеноза.Признаци на увеличение на лявото предсърдие. Наблюдава се хипертрофия на дясната камера и отклонение на електрическата ос на сърцето надясно. Често предсърдно мъждене.
д.Пролапс на митралната клапа.Т вълните са сплескани или отрицателни, особено в отвеждане III; Депресия на ST сегмента, леко удължаване на QT интервала. Вентрикуларна и предсърдна екстрасистола, суправентрикуларна тахикардия, камерна тахикардия, понякога предсърдно мъждене.
И.Перикардит.Депресия на PQ сегмента, особено в отвеждания II, aVF, V 2 V 6. Дифузна елевация на ST сегмента с изпъкналост нагоре в отвеждания I, II, aVF, V 3 V 6. Понякога депресия на ST сегмента в водещ aVR (в в редки случаив отвеждания aVL, V 1, V 2). Синусова тахикардия, нарушения на предсърдния ритъм. Промените в ЕКГ преминават през 4 етапа:
Елевация на ST сегмента, нормална Т вълна;
ST сегментът се спуска до изолинията, амплитудата на Т вълната намалява;
ST сегмент на изолинията, Т вълна обърната;
ST сегмент на изолинията, Т вълна нормална.
З.Голям перикарден излив.Ниска амплитуда на вълната, редуване на QRS комплекса. Патогномоничен знак пълен електрически алтернанс (P, QRS, T).
И.Декстрокардия.Р вълната е отрицателна в отвеждане I. QRS комплексът е обърнат в отвеждане I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ДА СЕ.Дефект на предсърдната преграда.Признаци на уголемяване на дясното предсърдие, по-рядко лявото; удължаване на PQ интервала. RSR" в отвеждане V 1; електрическата ос на сърцето е отклонена надясно с дефект от типа ostium secundum, наляво с дефект от типа ostium primum. Обърната вълна Т в отвеждания V 1, V 2. Понякога предсърдно мъждене.
Л.Стеноза на белодробната артерия.Признаци на уголемяване на дясното предсърдие. Хипертрофия на дясна камера с висока R вълна в отвеждания V 1, V 2; отклонение на електрическата ос на сърцето надясно. Инвертирана Т вълна в отвеждания V 1, V 2.
М.Синдром на болния синус.Синусова брадикардия, синоатриален блок, AV блок, синусов арест, синдром на брадикардия-тахикардия, суправентрикуларна тахикардия, предсърдно мъждене/трептене, камерна тахикардия.
IX.Други заболявания
А.ХОББ.Признаци на уголемяване на дясното предсърдие. Отклонение на електрическата ос на сърцето надясно, изместване на преходната зона надясно, признаци на хипертрофия на дясната камера, ниска амплитуда на вълните; ЕКГ тип S I S II S III. Инверсия на Т вълната в отвеждания V 1, V 2. Синусова тахикардия, AV нодален ритъм, нарушения на проводимостта, включително AV блок, забавяне на интравентрикуларната проводимост, блок на бедрата.
б.ТЕЛА.Синдром S I Q III T III, признаци на претоварване на дясната камера, преходна пълна или непълна блокада на десния пакетен клон, изместване на електрическата ос на сърцето надясно. Инверсия на Т вълната в отвеждания V 1, V 2; неспецифични промени в сегмента ST и вълната Т. Синусова тахикардия, понякога нарушения на предсърдния ритъм.
IN.Субарахноидален кръвоизлив и други лезии на централната нервна система.Понякога - патологична вълна Q. Висока широка положителна или дълбока отрицателна вълна Т, елевация или депресия на ST сегмента, изразена U вълна, изразено удължаване на QT интервала. синусова брадикардия, синусова тахикардия AV-нодален ритъм, камерна екстрасистола, камерна тахикардия.
Ж.Хипотиреоидизъм.Удължаване на PQ интервала. Ниска амплитуда на QRS комплекса. Сплескана вълна Т. Синусова брадикардия.
Д. CRF.Удължаване на ST сегмента (поради хипокалцемия), високи симетрични Т вълни (поради хиперкалиемия).
д.Хипотермия.Удължаване на PQ интервала. Прорез в крайната част на QRS комплекса (виж вълната на Osborne). Удължаване на QT интервала, инверсия на вълната Т. Синусова брадикардия, предсърдно мъждене, AV нодален ритъм, камерна тахикардия.
БИВШИЯТ .Основните видове пейсмейкъри се описват с трибуквен код: първата буква показва коя камера на сърцето се пейсмейра (A Атриум атриум, V Vвентрикулна камера, D дкакто предсърдие, така и вентрикул), втората буква активността на коя камера се възприема (A, V или D), третата буква показва типа отговор на възприеманата активност (I азблокиране на инхибирането, Т Tтакелажно изстрелване, D добикновено и двете). По този начин, в режим VVI, както стимулиращият, така и сензорният електрод са разположени във вентрикула и когато възникне спонтанна вентрикуларна активност, нейната стимулация се блокира. В режим DDD два електрода (стимулиращ и сензорен) са разположени както в атриума, така и в вентрикула. Отговор тип D означава, че когато възникне спонтанна предсърдна активност, нейната стимулация ще бъде блокирана и след програмиран период от време (AV интервал) ще бъде подаден стимул към вентрикула; когато възникне спонтанна вентрикуларна активност, напротив, вентрикуларната стимулация ще бъде блокирана и предсърдната стимулация ще започне след програмирания VA интервал. Типични режими на еднокамерен пейсмейкър VVI и AAI. Типични режими на двукамерен пейсмейкър DVI и DDD. Четвърта буква R ( Р ate-adaptive adaptive) означава, че пейсмейкърът е в състояние да увеличи честотата на пейсмейка в отговор на промените двигателна активностили зависими от натоварването физиологични параметри (напр. QT интервал, температура).
А.Общи принципи на интерпретация на ЕКГ
Оценете естеството на ритъма (собствен ритъм с периодично активиране на стимулатора или наложен).
Определете коя камера(и) се стимулира.
Определете активността на коя камера(и) се възприема от стимулатора.
Определете програмирани интервали на пейсмейкър (VA, VV, AV интервали) от предсърдни (A) и камерни (V) артефакти на пейсмейк.
Определете режима EX. Трябва да се помни, че ЕКГ признаците на еднокамерен пейсмейкър не изключват възможността за наличие на електроди в две камери: по този начин стимулираните контракции на вентрикулите могат да се наблюдават както с еднокамерен, така и с двукамерен пейсмейкър, в който вентрикуларна стимулация следва на определен интервал след Р вълната (режим DDD).
Елиминирайте нарушенията на налагането и откриването:
А. нарушения на налагането: има артефакти на стимулация, които не са последвани от деполяризационни комплекси на съответната камера;
b. смущения в откриването: има пейс артефакти, които трябва да бъдат блокирани за нормално откриване на предсърдна или камерна деполяризация.
б.Индивидуални EX режими
AAI.Ако честотата на естествения ритъм стане по-малка от програмираната честота на пейсмейкъра, тогава предсърдната стимулация започва при постоянен AA интервал. Когато възникне спонтанна предсърдна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира. Ако спонтанната предсърдна деполяризация не възникне отново след посочения АА интервал, се инициира предсърдно пейсиране.

VVI.Когато възникне спонтанна вентрикуларна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира. Ако след предварително определен VV интервал спонтанната вентрикуларна деполяризация не се повтори, се инициира камерна стимулация; в противен случай броячът на времето се нулира отново и целият цикъл започва отначало. При адаптивните VVIR пейсмейкъри честотата на ритъма се увеличава с увеличаване на нивото на физическа активност (до дадена горна граница на сърдечната честота).
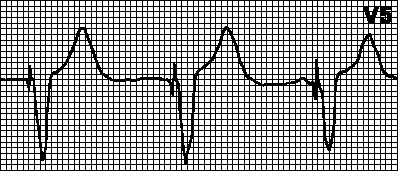
DDD.Ако присъщата честота стане по-малка от програмираната честота на пейсмейкъра, предсърдно (A) и камерно (V) пейсиране се инициират на определените интервали между импулси A и V (AV интервал) и между V импулс и последващия A импулс (VA интервал ). Когато възникне спонтанна или индуцирана вентрикуларна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира и VA интервалът започва да се брои. Ако по време на този интервал възникне спонтанна предсърдна деполяризация, предсърдната стимулация се блокира; в противен случай се издава предсърден импулс. Когато възникне спонтанна или индуцирана предсърдна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира и AV интервалът започва да се брои. Ако по време на този интервал възникне спонтанна камерна деполяризация, камерната стимулация се блокира; в противен случай се издава вентрикуларен импулс.
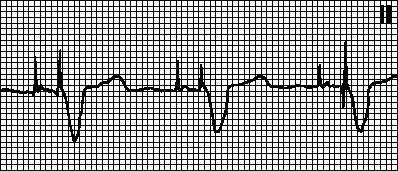
IN.Дисфункция на пейсмейкъра и аритмии
Нарушение на налагането.Артефактът на стимулация не е последван от деполяризиращ комплекс, въпреки че миокардът не е в рефрактерен стадий. Причини: изместване на стимулиращия електрод, сърдечна перфорация, повишен праг на стимулация (по време на инфаркт на миокарда, прием на флекаинид, хиперкалиемия), повреда на електрода или нарушаване на изолацията му, смущения в генерирането на импулси (след дефибрилация или поради изчерпване на източника на енергия) ), както и неправилно зададени параметри на пейсмейкъра.

Грешка при откриване.Броячът на времето на пейсмейкъра не се нулира, когато настъпи собствена или наложена деполяризация на съответната камера, което води до възникване на неправилен ритъм (наложеният ритъм се наслагва сам). Причини: ниска амплитуда на възприемания сигнал (особено при вентрикуларен екстрасистол), неправилно зададена чувствителност на пейсмейкъра, както и причините, изброени по-горе (вижте). Често е достатъчно да препрограмирате чувствителността на пейсмейкъра.

Свръхчувствителност на пейсмейкъра.В очаквания момент (след изтичане на подходящия интервал) не се получава стимулация. Т вълните (P вълни, миопотенциали) се интерпретират погрешно като R вълни и таймерът на пейсмейкъра се нулира. Ако Т вълната е открита неправилно, VA интервалът започва да се брои от нея. В този случай чувствителността или рефрактерният период на откриване трябва да бъдат препрограмирани. Можете също да настроите VA интервала да започва от Т вълната.
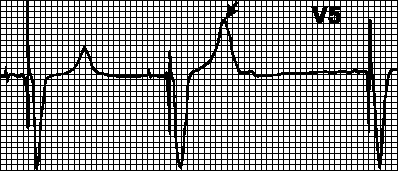
Блокиране от миопотенциали.Миопотенциалите, произтичащи от движенията на ръката, могат да бъдат погрешно интерпретирани като потенциали от миокарда и да блокират стимулацията. В този случай интервалите между наложените комплекси стават различни, а ритъмът става неправилен. Най-често такива нарушения възникват при използване на еднополярни пейсмейкъри.
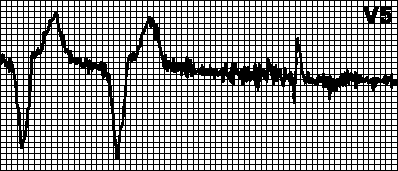
Кръгова тахикардия.Наложен ритъм с максимална честота за пейсмейкъра. Възниква, когато ретроградно предсърдно възбуждане след вентрикуларна стимулация се усети от предсърдния електрод и задейства вентрикуларна стимулация. Това е типично за двукамерен пейсмейкър с детекция на предсърдно възбуждане. В такива случаи може да е достатъчно да се увеличи рефрактерният период на откриване.
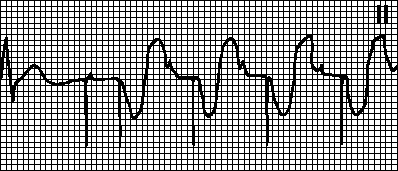
Тахикардия, предизвикана от предсърдна тахикардия.Наложен ритъм с максимална честота за пейсмейкъра. Наблюдава се, ако се появи предсърдна тахикардия (например предсърдно мъждене) при пациенти с двукамерен пейсмейкър. Честата предсърдна деполяризация се усеща от пейсмейкъра и задейства вентрикуларна стимулация. В такива случаи те преминават към режим VVI и премахват аритмията.
Изводите се наричат също усъвършенствани изводи на крайниците според Голдбергер. Активният електрод се намира на дясната ръка, лявата ръка или левия крак. Потенциалът на индиферентния електрод е близо до нула.
AVR – подобрено извеждане от дясна ръка. Активният електрод се прилага към дясната ръка. Индиферентният електрод е лявата ръка и левият крак, свързани чрез съпротивление.
AVL – повишена абдукция на лявата ръка. Поставя се активният електрод лява ръка. Индиферентен електрод – на дясна ръка, ляв крак.
AVF – повишена абдукция от левия крак. Активният електрод е свързан към левия крак. Безразличен електрод – към дясната ръка, към лявата ръка.
Оловото avR отразява потенциалите на субендокардиалната повърхност на лявата камера и е огледална картина pevo стандартен повод. P вълната е отрицателна 0,5–2 mm. QRS комплексът има формата rS, QS, Qr. Амплитудата на Q или S обикновено не надвишава 15 mm, r не повече от 5–7 mm. Увеличаването на Q или S показва левокамерна хипертрофия. Амплитудата на RavR се увеличава с хипертрофия на дясната камера, блок на десния пакет и
WPW тип А, миокарден инфаркт на лявата камера. Нормален R/Q avR< l .
Оловото avL отразява потенциалите на субепикардната повърхност на лявата камера. P вълната обикновено е положителна, 0,5–2,0 mm, с продължителност 0,06–0,1. Форма вентрикуларен комплексзависи от въртенето на сърцето наоколо надлъжна ос(оста върви от върха към основата на сърцето) по или обратно на часовниковата стрелка. Когато сърцето се върти обратно на часовниковата стрелка, активният електрод записва потенциалите предимно на лявата камера, диполът с положителен заряд се придвижва към активния електрод. Вентрикуларният комплекс има формата – qRs.
Когато сърцето се върти по посока на часовниковата стрелка около надлъжната ос, дясната камера е предимно обърната към активния електрод, QRS комплексът има формата rS.
Вълната QavL може да отсъства, нейната продължителност е не повече от 0,03, нейната амплитуда<25 % R .
RavL вълната обикновено не надвишава 11 mm; увеличението на R>ll mm показва левокамерна хипертрофия.
Амплитудата S варира от 0 до 18 mm, продължителността не надвишава 0,04. SavL>0,04 показва десен бедрен блок.
Т вълна хоризонтална
позиция на сърцето според
положителни 2–5 mm при завъртане
местната позиция може да бъде
редуциран, изоелектричен,
слабо отрицателен.
Оловото avF отразява потенциалите на субепикардната повърхност на дясната камера и задната стена на лявата камера. P вълната е положителна 0,5–2,5 mm, формата на вентрикуларния комплекс зависи от въртенето на сърцето около надлъжната ос. Когато сърцето се върти по посока на часовниковата стрелка, субепикардната повърхност на дясната камера е в съседство с активния електрод, QRS комплексът има формата gRS. Когато сърцето се върти обратно на часовниковата стрелка, QRS комплексът има формата rS. QavF вълната не е нормална
надвишава 0,04 , амплитуда Q 25–30% RavF.
RavF вълната обикновено не надвишава 20 mm; RavF>20 mm възниква при левокамерна хипертрофия.
Bailey предложи шестосна система за отвеждане; тя комбинира стандартни и еднополюсни отвеждания (фиг. 5) и записва EMF във фронталната равнина.
Електрокардиография (ЕКГ)е трансторакално (извършвано през гръдния кош) изследване на електрическата активност на сърцето за определен период от време, което се извършва с помощта на електроди, поставени върху повърхността на кожата и записани с помощта на външно устройство. Записът, получен по време на тази процедура, се извиква електрокардиограма(наричан още ЕКГ). Електрокардиограмата е запис на електрическата активност на сърцето.
ЕКГ се използва за оценка на ритъма и редовността на сърцето, измерване на размера и местоположението на неговите камери, определяне дали има някакво увреждане на сърцето и оценка на ефективността на лекарства и устройства, които регулират сърдечната функция, като пейсмейкъри.
Най-често ЕКГ се използва за диагностика и изследване на човешкото сърце, но може да се направи и на животни, най-често за диагностични или изследователски цели.
Предназначение
ЕКГ е най-добрият метод за изследване и диагностициране на сърдечни аритмии, особено анормални ритми, причинени от увреждане на проводната система на сърцето или електролитни нарушения. По време на миокарден инфаркт (МИ) ЕКГ може да покаже коя стена на сърцето е засегната, въпреки че не всички области на сърцето са видими. С помощта на ЕКГ е невъзможно да се оцени надеждно помпената функция на сърцето, за тази цел се използват ехо-КГ (ултразвуково изследване на сърцето) или радиологични изследвания. В някои ситуации човек със сърдечна недостатъчност все още може да има нормална ЕКГ (състояние, известно като болест без пулс).
ЕКГ устройство записва и усилва фините промени в електрическия потенциал на кожата, които възникват, когато сърдечният мускул се деполяризира с всеки удар на сърцето. По време на релаксация всяка клетка на сърдечния мускул има отрицателен заряд върху клетъчната си мембрана, наречен мембранен потенциал. Промяната на този отрицателен заряд до нула чрез навлизането на положително заредени Na и Ca йони се нарича деполяризация, този процес активира механизъм, който кара клетката да се свие. По време на всеки сърдечен ритъм в здраво сърце се генерира вълна на деполяризация, която произхожда от задействащите клетки на синоатриалния възел (SA), след това се разпространява към предсърдията, преминава през атриовентрикуларния възел (AV възел) и накрая навлиза във вентрикулите .
Тези процеси се откриват като малки повишения и спадове на напрежението между два електрода, поставени от всяка страна на сърцето, и се показват като вълнообразна линия на екрана и ЕКГ лентата. Дисплеят показва общо състояние сърдечен ритъми нарушения в миокарда, в различните му части.
По правило се използват повече от два електрода, те могат да бъдат групирани в няколко двойки. Например: електродите на лявата ръка (LR), дясната ръка (AR) и левия крак (LN) образуват три двойки - LR+PR, LR+LN и LR+LN. Извиква се изходният сигнал от всяка двойка водя. Всеки проводник показва сърдечната дейност от различен ъгъл на гледане. Различни видовеЕКГ се различават по броя на отвежданията, които записват, като 3-отвеждащи, 5-отвеждащи или 12-отвеждащи ЕКГ. ЕКГ с 12 отвеждания записва 12 различни електрически сигнала, записани почти едновременно и се използва за еднократен ЕКГ запис, обикновено отпечатан на хартия. ЕКГ в 3 и 5 отвеждания често се записват в реално време и се показват само на специален монитор, например по време на операция или по време на транспортиране с линейка. В зависимост от използваното оборудване, постоянна 3-отвеждаща или 5-отвеждаща ЕКГ може или не може да бъде записана.
История
Етимологията на думата се връща към гръцката дума "електро", тъй като се отнася до електрическа активност, " кардио“ – на гръцки означава сърце, „граф” – да пиша.
Според някои източници през 1872 г. в болницата Св. Бартоломей, Александър Мюрхед използва жици, поставени върху гърдите на пациент, за да запише сърдечния му ритъм като част от докторското си изследване (в областта на електричеството). Британският физиолог Джон Бърдън Сандерсън успя да запише и визуализира сърдечната дейност с помощта на капилярен електрометър на Липман. Първият, който намери систематичен подход към сърцето от електрическа гледна точка, беше Август Уолър, който работеше в St. Мери в Падингтън, Лондон.
Неговият електрокардиограф, базиран на електрометъра на Липман, беше свързан с проектор. Сърдечният ритъм беше записан върху фотографска плака, която от своя страна беше прикрепена към влакче играчка. Това направи възможно записването на поредица от сърдечни удари в реално време. Въпреки това през 1911 г. той все още не вижда широко приложение на работата си в клинична практика.
Първият истински пробив в областта на електрокардиографията е направен от Уилям Уйтховен от Лайден (Холандия), който използва струнния галванометър, изобретен от него през 1901 г. Това устройство беше много по-чувствително от капилярния електрометър, използван от Woller и алтернативния струнен галванометър, изобретен през 1897 г. от Clément Ader (френски инженер). За разлика от съвременните самозакрепващи се електроди, електродите на Айнтховен са били потопени в контейнери с физиологичен разтвор.
Айнтховен измисли буквите P, R, Q, S и T, за да ги представи ЕКГ вълнии описва ЕКГ признаци на редица сърдечно-съдови заболявания. През 1924 г. е награден Нобелова наградав медицината за своето откритие.
Въпреки че основните принципи не са се променили оттогава, през годините в електрокардиографията са въведени много подобрения. Например оборудването за запис на ЕКГ еволюира от обемисти стационарни устройства до компактни електронни системи, често включително възможността за компютърна интерпретация на електрокардиограмата.
Лента за запис на ЕКГ на сърцето
ЕКГ се записва като графична крива (или понякога няколко криви, всяка от които описва едно отвеждане), като времето е представено на оста x и напрежението на оста y. По правило електрокардиографът записва на лента, отбелязана на малки клеткиПо 1 мм (червени или зелени), а по-големите и по-смели - 5 мм.
Повечето ЕКГ устройства могат да променят скоростта на запис, но по подразбиране е 25 mm/s и всеки mV е равен на 1 cm по оста y. По-висока скорост обикновено се използва, когато е необходимо по-подробно изследване на ЕКГ. При скорост на запис от 25 mm/s, един малък квадрат на лентата се равнява на 40 ms. Пет малки квадрата образуват едно голямо, което съответства на 200ms. Така за секунда на ЕКГ лентата се появяват 5 големи квадрата. Записът може също да съдържа сигнал за калибриране. Стандартен сигнал от 1 mV премества писалката на записващото устройство с 1 cm вертикално, което е равно на два големи квадрата на ЕКГ лентата.
Външен вид
По подразбиране ЕКГ с 12 отвеждания осигурява малка част от записа за всеки отвеждащ канал. Три линии разделят лентата на 4 секции, първата от които показва основните отвеждания на крайниците (I, III и II), втората показва усилените отвеждания на крайниците (aVR, aVF и aVL), а последните две представляват отвежданията на гърдите ( V1-V6). Този ред може да се променя, така че е необходимо да се провери кой проводник е обозначен на лентата. Всяка секция записва по три извода наведнъж, след което преминава към следващата. Сърдечният ритъм може да се промени по време на запис.
Всеки от тези сегменти записва приблизително 1-3 сърдечни удара, в зависимост от сърдечната честота, поради което анализът на сърдечната честота може да бъде труден. За да се улесни тази задача, често се отпечатва допълнителна "ритъм лента". По правило се записва във второто отвеждане (което показва електрическия сигнал от предсърдията, P-вълната) и записва сърдечната честота за целия период на ЕКГ (обикновено 5-6 секунди). Някои електрокардиографи отпечатват допълнителен сегмент във второто отвеждане. Фиксирането на този проводник продължава през целия процес на вземане на ЕКГ.
Терминът "ритъмна лента" може също да се отнася до цялата ЕКГ следа, показана на монитор, която може да показва само един отвор, което позволява на лекаря да открие навреме развитието на животозастрашаваща ситуация.
Води
Терминът "олово" в електрокардиографията понякога създава затруднения, поради факта, че може да има две различнизначения. В допълнение към основното си значение, "олово" също се отнася до електрическия кабел, който прикрепя електродите към ЕКГ устройството. В това си качество се използва например в израза "отвличане на лява ръка", обозначаващ електрод (и неговата жица), който трябва да бъде инсталиран на лявата ръка. Стандартната ЕКГ с 12 отвеждания обикновено използва 10 от тези електроди.
Алтернативно (или по-скоро основно в контекста на електрокардиографията) значение на думата "олово" е кривата на потенциалната разлика между два електрода, чийто запис всъщност се произвежда от ЕКГ. Всеки потенциален клиент има свое специфично име. Например, “Lead I” (първият стандартен проводник) показва потенциалната разлика между електродите на дясната и лявата ръка, а “Lead II” (вторият стандарт) показва разликата между дясната ръка и крака. „ЕКГ в стандартни 12 отвеждания“ предполага точно това значение на термина.
Поставяне на електроди
Типичната ЕКГ с 12 отвеждания използва 10 електрода. Те представляват самозалепващи се меки подложки, покрити с проводим гел с прикрепени проводници. Понякога гелът действа и като лепило (закрепва електрода към кожата). Всеки от тях е маркиран и инсталиран върху тялото на пациента, както следва:
|
Маркировка на електрода |
Място за монтаж на електрода |
|
PR (червен) |
От дясната ръка, като избягвате области с подчертан мускулен слой. |
|
LR (жълто) |
Същото нещо, но от лявата ръка. |
|
PN (черен) |
На десния крак, странично от мускула на прасеца. |
|
LN (зелен) |
Същото нещо на левия крак. |
|
В 4-то междуребрие (между 4-то и 5-то ребро), вдясно близо до гръдната кост. |
|
|
В 4-то междуребрие (между 4-то и 5-то ребро), отляво близо до гръдната кост. |
|
|
Между V4 и V2 |
|
|
В 5-то междуребрие (между 5-то и 6-то ребро) по средноключичната линия. |
|
|
По лявата предна аксиларна линия, на същото ниво като V4. |
|
|
По лявата средна аксиларна линия, на същото ниво като V4. |
Допълнителни електроди
Класическата ЕКГ с 12 отвеждания може да бъде разширена по няколко начина за откриване на зони на инфаркт в области, които не се виждат в стандартните отвеждания. За тази цел, например, проводник rV4, подобен на V4, но от дясната страна, както и допълнителни гръдни проводници, разположени на гърба - V7, V8 и V9.
Провеждането на Lewis или S5 (състоящо се от инсталиране на PR и LR електроди отдясно на гръдната кост във 2-ро и 4-то междуребрие, съответно и показано като стандарт I) се използва за по-точна оценка на предсърдната активност и диагностициране на патологии като предсърдно трептене или широко комплексна тахикардия.
Изводи за крайници (стандартни изводи)
Извикват се отвеждания I, III и II крайници. Електродите, които създават тези сигнали, са разположени на крайниците – по един на ръката и крака. Изводите на крайниците образуват върхове Триъгълник на Айнтховен.
- Олово I записва напрежението между електродите на лявата ръка (LR) и дясната ръка (RA):
I=LR-PR
- Отвеждане II записва напрежението между електродите на левия крак (LN) и дясната ръка (AR):
II=LN-PR
- Отвеждане III записва напрежението между електродите на левия крак (LN) и лявата ръка (LR):
III=LN-LR
Опростените версии на ЕКГ, използвани за образователни цели (на ниво гимназия), обикновено са ограничени до тези три отвеждания.
Униполярни и биполярни проводници
Има два вида електроди: униполярни и биполярни. Биполярните проводници имат положителен и отрицателен полюс. Крайник води за вземане на ЕКГв 12 отвеждания са биполярни. Униполярните проводници също имат два полюса, но отрицателно зареденият полюс е съставен (централен извод на Wilson), състоящ се от комбинация от сигнали от други електроди. Всички отвеждания, с изключение на отвежданията на крайниците, са еднополярни при запис на ЕКГ в 12 отвеждания: aVR, aVF, aVL, V1, V3, V2, V4, V6, V5.
Централният извод на Wilson Vw се формира чрез свързване на електродите PR, LN и LR чрез съпротивление, общият потенциал на този електрод се доближава до нула.
Vw=1/3(PR+LR+LN)
Подсилени поводи за крайници
Извикват се отвеждания aVR, aVF и aVL подсилени изводи от крайниците(също известен като Голдбъргър води, по името на техния изобретател д-р Е. Голдбергер). Те са производни на същите електроди като отвеждания I, II, III. Те обаче изобразяват сърцето от различни ъгли (вектори), тъй като отрицателният електрод за тези отвеждания е представен от нулевия електрод (централен терминал на Wilson). Зарядът на отрицателния електрод се нулира, което прави положително заредения електрод „работен електрод“. Това се обяснява с правилото на Айнтховен, което гласи, че I + (−II) + III = 0. Това равенство може да се запише и като I + III = II. Второто обозначение е за предпочитане, тъй като Айнтховен е обърнал полярността на отвеждане II в своя триъгълник, може би защото е предпочел да гледа QRS комплексите във вертикално положение. Централният терминал на Wilson направи възможно създаването на усилени отвеждания на крайниците aVR, aVF и aVL и прекордиални отвеждания V1, V3, V2, V4, V6 и V5.
- ВодяaVRзаписва се с помощта на положителен електрод от лявата ръка; отрицателният е представен от комбинация от електроди на левия крак и лявата ръка, които "усилват" сигнала от положително заредения електрод на дясната ръка.
aVR=PR-1/2(LR+LN)
- ВодяaVLзаписва се с помощта на положителен електрод от лявата ръка; отрицателният е представен от комбинация от електроди на левия крак и дясната ръка, които "усилват" сигнала от положително заредения електрод на лявата ръка.
aVL=LR-1/2(PR+LN)
- ВодяaVFзаписва се с помощта на положителен електрод на левия крак; негативът е представен от комбинация от електроди за дясна/лява ръка, които „усилват“ сигнала от положително заредения електрод на левия крак.
aVF=LN-1/2(PR+LR)
Усилените проводници на крайниците aVR, aVF и aVL се разпространяват по този начин, защото техните сигнали са твърде малки, за да бъдат полезни, когато отрицателният електрод е представен от централния извод на Wilson. Заедно с отвеждания I, II и III, подобрените отвеждания aVR, aVF и aVL формират основата шестосна системаводи според Бейли, който се използва за изчисляване на електрическата ос на сърцето във фронталната равнина.
Отводите aVR, aVF и aVL също могат да бъдат представени чрез отвеждания I и II:
aVR=-(I+II)/2
aVL=I-II/2
aVF=II-I/2
Изводи на гърдите
Електродите за гръдния кош - V1, V3, V2, V5, V4 и V6 - се поставят директно върху гръдния кош. Поради близостта си до сърцето, тези електроди не изискват усилване. Отрицателно зареденият електрод използва централен терминал на Wilson и тези проводници са еднополярни. Гръдните проводници показват електрическата активност на сърцето в така наречената хоризонтална равнина. Електрическата ос на сърцето в хоризонталната равнина е известна като Z-ос.
Зъбци и интервали
Типичната вълна на сърдечния ритъм, записана на ЕКГ, се състои от QRS, P вълна, T вълна и U вълна (последната се наблюдава в 50-75% от случаите). Основното напрежение на кардиограмата се нарича изоелектрична линия(изолиния). По правило изолинията се определя в зоната за запис на ЕКГ между края на Т вълната и началото на следващата Р вълна.
|
елемент |
Описание |
Продължителност |
|
R-R интервал |
Интервал между последователни R вълни. Нормален пулс, определен с помощта на този интервал, е 60-100 удара/мин. | |
|
По време на нормална предсърдна деполяризация главният електрически вектор е насочен от SA към AV прехода и се простира от дясното предсърдие към лявото. Този процес се представя на ЕКГ като Р вълна. | ||
|
Измерва се от началото на P вълната до началото на QRS. Този интервал представлява времето, необходимо за преминаване на електрически импулс от синусовия възел през AV съединението до вентрикулите. Така PR интервалът оценява функцията на AV връзката. | ||
|
PR сегмент |
PR сегментът свързва P вълната с QRS комплекса. Импулсът се изпраща от AV кръстовището към His снопа и след това се разпространява по влакната на Purkinje. Този раздел показва изключително провеждането на импулса; свиване не се случва, така че този сегмент лежи на изолинията. PR интервалът е клинично по-информативен. | |
|
QRS комплекс |
QRS комплексът отразява бързата деполяризация на дясната и лявата камера. Мускулният слой на вентрикулите е много по-масивен, отколкото в предсърдията, така че амплитудата на QRS комплекса обикновено е много по-голяма от P вълната. | |
|
Точката, където завършва QRS комплексът и започва сегментът ST. Използва се за оценка на елевацията/депресията на ST сегмента. | ||
|
ST сегмент |
ST сегментът свързва QRS комплекса с вълната Т. Той показва периода на камерна деполяризация. ST сегментът обикновено лежи на изолинията. | |
|
Показва вентрикуларна реполяризация. Интервалът между края на QRS и върха на Т вълната се нарича абсолютен рефрактерен период. Втората половина на Т вълната се обозначава като относителен рефрактерен период. | ||
|
S-T интервал |
S-T интервалът продължава от точката J до края на Т вълната. | |
|
QT интервал |
Продължава от началото на QRS до края на вълната Т. Удължаването на този интервал е фактор за вероятността от развитие на камерна тахиаритмия и последваща внезапна смърт. Продължителността му варира в зависимост от сърдечната честота. |
До 420 ms при пулс 60 удара/мин. |
|
Предполага се, че U вълната отразява процеса на реполяризация на междукамерната преграда. По правило този зъб има малка амплитуда и често напълно липсва. Тази вълна винаги следва Т вълната и има същата посока и амплитуда като нея. Прекомерната експресия на този зъб може да означава хипокалиемия, хиперкалиемия или хипертиреоидизъм. |
|
|
|
J вълната, повдигането на J-точката или вълната на Osborne е забавена делта вълна, появяваща се след QRS комплекса или като малка допълнителна вълна R. Счита се за патогномонична на хипотермия и хипокалцемия. |
|
Първоначално на кардиограмата бяха идентифицирани 4 вълни, но по-късно, благодарение на математическата корекция на изкривяванията, произведени от ранните инструменти, бяха открити 5 основни вълни. Айнтховен ги обозначава с буквите O, P, S, R и T, които съответстват на изобразените от него явления, вместо безличните и неправилни A, C, B и D.
На интракардиалната електрокардиограма, която може да бъде записана с помощта на специални интракардиални сензори, могат да се видят допълнителни вълназ, което показва деполяризацията на His снопа. H-V интервалът е разстоянието от началото на Н вълната до първата вълна на камерна деполяризация, записана във всеки отвод.
Вектори и позиции
Интерпретацията на ЕКГ се основава на идеята, че различните отвеждания „показват“ сърцето отдолу. различни ъгли. Това има две предимства. Първо, проводникът, в който се записва патологията (например елевация на ST сегмента), помага да се определи коя част от сърцето е засегната. Второ, може да се определи общата посока на вълната на деполяризация, което помага при диагностицирането на други сърдечни заболявания. Тази посока се нарича още електрическа ос на сърцето. Концепцията за електрическата ос на сърцето се основава на концепцията за вълновия вектор на деполяризацията. Този вектор може да бъде описан чрез неговите компоненти, в зависимост от посоката на отвеждането, в която се гледа. Общото увеличение на височината на QRS комплекса (височината на R вълната минус дълбочината на S вълната) показва, че деполяризиращата вълна се разпространява в посока, съвпадаща с отвеждането, в което е направена тази част от ЕКГ.
Електрическа ос на сърцето
Електрическата ос на сърцето показва посоката, в която се разпространява вълната на деполяризация ( среден електрически вектор) във фронталната равнина. При условие, че проводната система на сърцето е здрава, електрическата ос е насочена към мястото, където мускулният слой на сърцето (миокарда) е най-мощен. Обикновено това е стената на лявата камера с леко засягане на стената на дясната камера. Обикновено тази ос е насочена от дясното рамо към левия крак, което съответства на левия долен квадрант в системата с шест оси, въпреки че ъгъл на наклон в диапазона от -30° до +90° се счита за нормален. В случай на увеличаване на мускулния слой на лявата камера (хипертрофия на миокарда), оста се измества наляво („отклонение на EOS наляво“) и става под ъгъл по-малък от -30 °, и зам. обратно - с хипертрофия на дясната камера, оста се върти към правилната страна(>90°), възниква „отклонение на EOS надясно“. Нарушенията на проводната система на сърцето могат да провокират отклонения на EOS, които не са свързани с промени в миокарда.
|
норма |
от -30° до +90° |
норма |
норма |
|
EOS отклонение наляво |
Може да показва ляв преден интравентрикуларен (фасцикуларен) блок или миокарден инфаркт на долната стена с елевация на Q зъбеца. |
Счита се за нормално при бременни жени и пациенти с емфизем. |
|
|
EOS отклонение надясно |
от +90° до +180° |
Може да показва ляв заден интравентрикуларен (фасцикуларен) блок, миокарден инфаркт на страничната стена с елевация на Q зъбеца или хипертрофия на дясната камера с изместване на ST сегмента. |
Счита се за нормално при деца и хора със сърдечна декстрапозиция (сърце, обърнато надясно) |
|
Рязко отклонение на EOS надясно |
от +180° до -90° |
Среща се рядко и не е добре проучено. |
|
В случай на блокада на десния клон на пакета, отклонението на EOS надясно или наляво може да показва бифасцикуларен блок (прикрепване на блокада на който и да е клон на левия клон на пакета).
Групи от водещи в клиниката
Общо има 12 стандартни отвеждания, които регистрират електрическото поле на сърцето под различни ъгли, което също съответства на различни области на сърцето, в които могат да се наблюдават патологични промени (остра коронарна исхемия или инфаркт). Извикват се два отвеждания, които регистрират промени в съседни анатомични области съседни изводи. Клинично значениесъседни отвеждания е да потвърди или отхвърли наличието на действителна патология на ЕКГ.
|
Води |
Значение |
|
|
По-ниски води |
I, aVF и II |
Определете електрическата активност на долната стена на сърцето (диафрагмалната повърхност). |
|
Странични проводници (странични) |
Определя се електрическата активност на страничната стена на лявата камера.
|
|
|
Септални изводи |
Определя се електрическата активност в областта на интервентрикуларната преграда. |
|
|
Предни проводници |
Определя се електрическата активност в областта на предната повърхност на сърцето. |
В допълнение към горното, изводите, които следват един след друг, също се считат за съседни. Например, въпреки че отвеждане V4 е предно, а V5 е странично, те са съседни, защото следват един друг.
Водещият aVR няма специфичен изглед на лявата камера. Вместо това показва вътрешната повърхност на дясното предсърдие от страната на дясното рамо.
Филтри
Съвременните ЕКГ монитори използват филтри за обработка на входящия сигнал. Най-често използваните режими са мониторинг и диагностика. В режим на наблюдение се използва нискочестотен филтър (HPF или високочестотен филтър), който не пропуска диапазона под 0,5-1 Hz, и високочестотен филтър (LPF - нискочестотен филтър), който забавя сигнал над 40 Hz. Тези филтри намаляват изкривяването при запис на сърдечната честота. В диагностичен режим високочестотният филтър е настроен на 0,05 Hz, което позволява точно записване на ST сегменти. Нискочестотният филтър е настроен на 40, 100 или 150 Hz. В резултат на това режимът на наблюдение се филтрира по-силно от диагностичния режим, тъй като неговата честотна лента е по-тясна.
Показания
Медицинската общност не препоръчва ЕКГ като рутинен тест за пациенти, които нямат сърдечни симптоми и които не са изложени на риск от развитие на коронарна болест. Причината е, че прекомерното използване на тази процедура е по-вероятно да доведе до фалшива диагноза, вместо да разкрие истинския проблем. Фалшивата диагноза на несъществуващо заболяване ще доведе до неправилна диагноза и предписване на ненужно лечение с много странични ефекти, така че рискът, свързан с това, далеч надвишава риска от отказ от рутинно ЕКГ изследване при хора, които нямат показания. за него.
Симптоми, показващи необходимостта от ЕКГ диагностика:
- Сърдечни шумове
- Синкоп или колапс (загуба на съзнание)
- гърчове
- Нарушение на сърдечния ритъм
- Симптоми на инфаркт или остра исхемия
ЕКГ се използва и при диагностика на пациенти с системни заболявания, а също и като наблюдение при тежко болни пациенти и пациенти под анестезия.
Някои патологии, които могат да бъдат открити на ЕКГ
|
Скъсяване на интервалаQT |
Хиперкалциемия, прием на определени лекарства, редица генетични аномалии, хиперкалиемия. |
|
Удължаване на интервалаQT |
Хипокалциемия, прием на определени лекарства, редица генетични аномалии. |
|
Инверсия или сплескване на Т вълната |
Коронарна исхемия, хипокалиемия, хипертрофия на LV, прием на дигоксин и някои други лекарства. |
|
Заточване на зъбаT |
Възможен ранен знак остър инфарктмиокарда, Т вълните стават по-изразени, симетрични и заострени. |
|
Заострена Т вълнаудължаване на интервалаPR, разширяване на комплексаQRS, скъсяване на интервалаQT |
Хиперкалиемия, калциев хлорид, глюкоза, инсулин, хемодиализа. |
|
Изявен зъбU |
Хипокалиемия. |
Хетерогенност на електрокардиограмата
Електрокардиограмата може да разкрие хетерогенност (несходство) на областите. Съвременните изследвания показват, че хетерогенността често показва възможно развитиеопасни нарушения на сърдечния ритъм.
В бъдеще, за оценка на еднаквостта ЕКГ интервалище бъде възможно да се използват имплантируеми устройства, които могат не само да контролират ритъма, но и да извършват, ако е необходимо, спешна помощпод формата на стимулация блуждаещ нерв, инжекции с бета-блокери или, ако е необходимо, сърдечна дефибрилация.
Фетална ЕКГ
Фетална ЕКГ (фетална ЕКГ)е запис на електрическата активност на сърцето на плода в утробата, извършен по време на раждане чрез инсталиране на електрод върху главата на плода през цервикалния канал. Според преглед на Cochrane, използването на фетално ЕКГ мониториране в допълнение към кардиотокографията (CTG) спомага за намаляване на индикациите за изследване на кръвта на плода и допълнителни хирургични интервенциипо време на раждане, в сравнение с използването само на CTG. Няма промени в броя на цезаровите сечения или разлики в здравословното състояние на новородените.
Електрокардиографията е основният начин за диагностициране на сърдечни заболявания. За регистрирането му се използват проводници, които позволяват запис на сърдечната електрическа активност от всички страни. В зависимост от това къде са поставени електродите върху човешкото тяло, електрическите импулси от различни отделисърца. Стандартен ЕКГ диагностикаИзползват се 12 извода. Ако има специални показания, могат да се използват допълнителни.
- V1 - по десния ръб на гръдната кост в 4-то междуребрие;
- V2 - симетричен на V1 отляво;
- V3 - в средата между първата и втората точка;
- V4 - в 5-то междуребрие по линията на зърното;
- V5 - в 5-то междуребрие по предната аксиларна линия;
- V6 - в 5-то междуребрие по средната аксиларна линия.
- червен електрод - по второто ребро вдясно по парастерналната линия (обозначение А по Sky - предна стена);
- жълт електрод - по задната аксиларна линия на ниво пето междуребрие (обозначение D по Sky - задна стена);
- зелен електрод - над горната (обозначение I според Sky - долна стена).
Покажи всички
Електрофизиологични основи и принципи на електрокардиографията
Обикновено източникът на сърдечна електрическа активност е синусовият възел, в който редовно се генерира възбуждане (с честота 60-90 удара в минута), преминавайки през проводната система на сърцето последователно в предсърдията и вентрикулите. В този случай възбуждането на дебелината на миокарда (мускулния слой) се насочва от ендокарда (вътрешния слой) към епикарда (външния слой), което създава така наречения вектор на възбуждане. Векторът има посока от началото на възбуждането (отрицателен полюс) към областта на миокарда, в която най-скоро е настъпило възбуждане (положителен полюс). Съгласно правилата за събиране на вектори, няколко вектора могат да бъдат сумирани и резултатът от тази сума ще бъде един резултатен вектор.
Електрическото поле, което се образува около електрическите импулси на сърцето, се разпространява в цялото човешко тяло в концентрични кръгове. Стойността на потенциала във всяка точка на една от тези окръжности, наречена еквипотенциал, е една и съща. Това свойство се използва в работата на електрокардиографа. Ръцете и краката, повърхността на гърдите са два еквипотенциални кръга, което позволява да се поставят електроди върху тях и да се записват потенциалните разлики отделни зонисърца.
Електрическите потенциали, генерирани по време на работата на сърцето, се измерват с помощта на два електрода: единият от тях е свързан към положителния, другият към отрицателния полюс на галванометъра, интегрална частелектрокардиограф. Устройството записва и изобразява графично динамиката на потенциалната разлика между активния и пасивния електрод.
Оловото е връзка между две отдалечени точки от човешкото тяло, които имат различен потенциал.
В момента, когато токът е насочен към активния електрод, стрелката на галванометъра ще се отклони нагоре; когато токът се отдалечи от активния електрод, стрелката се премества надолу. По този начин положителни и отрицателни зъбина електрокардиограмата.


Видове ЕКГ отвеждания
В зависимост от броя на полюсите се разграничават едно- и двуполюсни ЕКГ проводници. Потенциалната разлика между две точки на тялото се записва от биполярни електроди между определена област на тялото и потенциал, който е с постоянна стойност и условно се приема за нула. Като нулев потенциал се използва комбиниран безразличен електрод на Wilson, образуван чрез свързване през проводниците на левия крак и двете ръце.
Понастоящем общоприети са 12 отвеждания: три биполярни стандартни, три подсилени от крайниците и шест торакални униполярни.


Изводи на крайниците
Крайниците се състоят от две подгрупи - стандартни (I, II, III) и подсилени (aVR, aVL, aVF). За да ги регистрирате, електродите се поставят според правилото на "светофара": от дясната ръка - маркирани в червено (R), от лявата ръка - жълто (L), от левия крак - зелено (F). На десен кракприлага се черен електрод („маса“), който се използва за премахване на електрически шум.

Стандартни изводи
Стандартните проводници, предложени от Айнтховен през 1903 г., са обозначени с числата I, II, III. Първият стандартен проводник се използва за записване на потенциалната разлика между дясната („отрицателна“) и лявата („положителна“) ръка, вторият - дясната ръка („отрицателна“) и левия крак („положителна“), а трети - лявата ръка („отрицателна“) и левия крак („положителна“). Предложеният от Einthoven равностранен триъгълник, чиито върхове са на нивото на раменната и лявата тазобедрена става, се използва за изобразяване на осите на стандартните отвеждания (фиг. 1). В центъра на този триъгълник е така нареченият електрически център на сърцето, или дипол, на еднакво разстояние от трите стандартни проводника.

Подсилени изводи
Активният (диференциално) усилен оловен електрод регистрира потенциала на крайника, върху който се намира. Електродите на двата крайника са свързани в един пасивен (безразличен) електрод, чийто потенциал клони към нула. В резултат на това потенциалната разлика между тримиращия и индиферентния електрод ще бъде по-голяма и съответно амплитудата на ЕКГ вълните ще се увеличи. Показани са подсилени проводници с латински букви aVR, aVL и aVF (от англ. augmented - усилен, Voltage - потенциал, Right - десен, Left - ляв, Foot - крак). Главни букви показват позицията на активния електрод.
6-осна координатна система на Бейли
6-осната координатна система, предложена от Bailey, се формира чрез наслагване на 3-осната система от стандартни отвеждания върху оста на подсилените от крайниците отвеждания (виж Диаграма 1). Той характеризира положението на шестте отвода на крайниците в пространството и следователно отразява промените в посоката на електродвижещата сила на сърцето, възникващи във фронталната равнина.

Линиите се изчертават от центъра на сърцето успоредно на три стандартни отвеждания. След това осите на проводниците, подсилени от крайниците, се прилагат към центъра на сърцето. Ъгълът, образуван между всеки от двата стандартни проводника, ще бъде 60°. Ъгълът между който и да е стандартен проводник и подобрения крайник, разположен до него, е 30°.
Тази координатна система се използва за определяне на така наречената електрическа ос на сърцето - посоката на общия вектор на електродвижещата сила на сърцето, разположена във фронталната равнина. Нормалният ъгъл на отклонение на електрическата ос е 30-70°. За практическата работа на лекаря са важни промените в позицията на електрическата ос на сърцето, така наречените му ротации около надлъжната и / или напречната ос, показващи патология (виж Таблица 1).
Връзката между сърдечно-белодробните заболявания и отклонението на електрическата ос на сърцето според електрокардиограмата:
Униполярни гръдни проводници
Униполярните гръдни проводници, предложени от Wilson през 1933 г., са проектирани да записват потенциалната разлика между първия електрод (активен), разположен на гръдния кош, и втория електрод (безразличен). В своето обозначение те имат буквата V и цифрата сериен номер.В този случай електродите са разположени:
За някои специални показания е необходимо да се регистрират най-левите допълнителни гръдни отвеждания V7 -V9. В този случай активният електрод се намира в петото междуребрие съответно по задната аксиларна, скапуларна и паравертебрална линия.
„Високите“ гръдни електроди се записват по същите линии като обикновените гръдни електроди, но 2-3 междуребрия по-високо (или понякога по-ниско), в случаите, когато има съмнение за фокални промени в предната и страничната стена на лявата камера в горните им части.
Десните гръдни проводници, обозначени подобно на тези, подсилени от крайниците V3R-V6R, са фиксирани върху симетрични области на гръдния кош отдясно.

Допълнителни изводи
Neb проводниците (биполярни гърди) са удобни за извършване на различни функционални тестове физическа дейност. Те се използват като допълнителни методи за потвърждаване на камерна хипертрофия и идентифициране на специфични локализации на нарушения на сърдечното кръвообращение. Електродите се поставят върху гръдния кош, образувайки така наречения „малък сърдечен триъгълник“. В този случай местоположението на електродите е както следва:
За регистрация фокални променив долната част на задната стена на лявата камера се използват проводници Slopak . Жълтият (безразличен) електрод се прилага към лявата ръка, червеният (активен) електрод се поставя във второто междуребрие в левия край на гръдната кост, след което последователно се придвижва в субклавиалната област от ръба на гръдната кост наляво рамото по средноключичната, предната и средната аксиларни линии.

Води според Лиан използвани за по-ясна регистрация на предсърдията.Електродите се поставят върху манубриума на гръдната кост и в петото междуребрие в десния или левия край на гръдната кост.
Водя според Клетен идентичен на водещ aVF, но го надвишава по амплитуда 2 пъти и е по-малко зависим от местоположението на сърцето.Електрод от дясната ръка се поставя върху манубриума на гръдната кост, а друг електрод остава на левия крак. В клиничната практика техниката за прилагане на електрод Kleten се използва за диагностициране на фокални лезии, разположени по протежение на задната стена на лявата камера.
Езофагеалните проводници дават възможност за запис на потенциали в непосредствена близост до сърцето и се използват за запис на потенциали на области, недостъпни за запис от гръдни електроди - задната стена на лявата камера и лявото предсърдие.

За какво са отговорни ЕКГ проводниците?
Известно е, че всеки от проводниците записва преминаването на импулс от синусовия възел през проводната система в определени части на сърцето: стандартните (I, II, III) са отговорни за предната и задната стена; подсилени от крайниците (aVR, aVL, aVF) - съответно зад дясна странична, лява предно-странична и задно-долна стена; гръдни V1 и V2 - зад междукамерната преграда; V3 – зад предната стена на лявата камера, V4 – зад върха, V5 и V6 – зад страничната стена на лявата камера; допълнителен пекторал (V7 -V 9) - зад задната стена; десни гърди (V3 R-V6 R) - зад дясната стена.
Това също предполага условно разделяне на отвежданията на десни (III, aVF, V1 -V2), записващи промени в потенциалната разлика в дясното предсърдие и камера, и леви (I, aVL, V5 -V6) - подобно на наляво.
От тази статия ще научите за такъв диагностичен метод като ЕКГ на сърцето– какво представлява и какво показва. Как се записва електрокардиограмата и кой може най-точно да я дешифрира. Освен това ще научите как самостоятелно да определяте признаците на нормална ЕКГ и основните сърдечни заболявания, които могат да бъдат диагностицирани с помощта на този метод.
Дата на публикуване на статията: 02.03.2017 г
Дата на актуализиране на статията: 29.05.2019 г
Какво е ЕКГ (електрокардиограма)? Това е един от най-простите, достъпни и информативни методи за диагностициране на сърдечни заболявания. Тя се основава на записване на електрически импулси, възникващи в сърцето, и графичното им записване под формата на зъби върху специален хартиен филм.
Въз основа на тези данни може да се съди не само за електрическата активност на сърцето, но и за структурата на миокарда. Това означава, че с помощта на ЕКГ можете да диагностицирате много различни заболяваниясърца. Следователно независимото тълкуване на ЕКГ от лице, което няма специални медицински познания, е невъзможно.
Всичко, което обикновеният човек може да направи, е само приблизително да оцени отделните параметри на електрокардиограмата, дали те отговарят на нормата и каква патология могат да показват. Но окончателните заключения въз основа на заключението на ЕКГ могат да бъдат направени само от квалифициран специалист - кардиолог, както и терапевт или семеен лекар.
Принцип на метода
Контрактилната активност и функционирането на сърцето е възможно поради факта, че в него редовно възникват спонтанни електрически импулси (разряди). Обикновено източникът им се намира в най-горната част на органа (в синусов възел, разположен близо до дясното предсърдие). Целта на всеки импулс е да премине по нервните пътища през всички части на миокарда, като ги кара да се свиват. Когато възникне импулс и премине през миокарда на предсърдията и след това през вентрикулите, възниква тяхното променливо свиване - систола. През периода, когато няма импулси, сърцето се отпуска - диастола.
ЕКГ диагностиката (електрокардиография) се основава на запис на електрически импулси, възникващи в сърцето. За тази цел се използва специален апарат - електрокардиограф. Принципът на неговото действие е да улавя на повърхността на тялото разликата в биоелектричните потенциали (разряди), които възникват в различни отделисърцето в момента на свиване (в систола) и отпускане (в диастола). Всички тези процеси се записват на специална топлочувствителна хартия под формата на графика, състояща се от заострени или полусферични зъбци и хоризонтални линии под формата на интервали между тях.

Какво още е важно да знаете за електрокардиографията
Електрическите разряди на сърцето преминават не само през този орган. Тъй като тялото има добра електропроводимост, силата на вълнуващите сърдечни импулси е достатъчна, за да премине през всички тъкани на тялото. Те се разпространяват най-добре към гърдите в областта, както и към горната и долните крайници. Тази функция се крие в въз основа на ЕКГи обяснява какво представлява.
За да се регистрира електрическата активност на сърцето, е необходимо да се фиксира един електрокардиографски електрод върху ръцете и краката, както и върху предно-страничната повърхност на лявата половина на гръдния кош. Това ви позволява да уловите всички посоки на електрически импулси, разпространяващи се в тялото. Пътищата на разрядите между зоните на свиване и отпускане на миокарда се наричат сърдечни отвеждания и се обозначават на кардиограмата, както следва:
- Стандартни изводи:
- I – първи;
- II – втори;
- Ш – трети;
- AVL (аналог на първия);
- AVF (аналог на третия);
- AVR (отразяване на всички изводи).
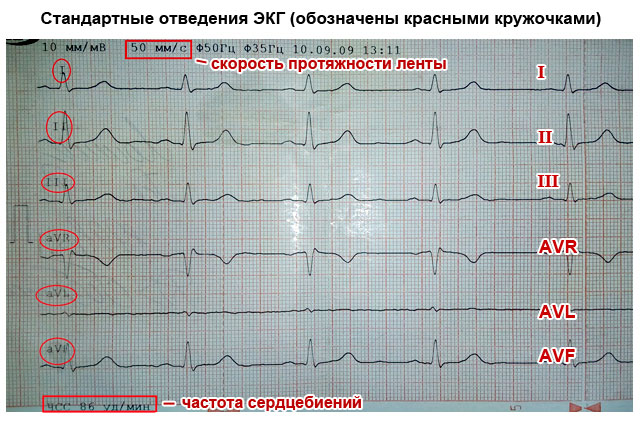

Значението на проводниците е, че всеки от тях регистрира преминаването на електрически импулс конкретна областсърца. Благодарение на това можете да получите информация за:
- Как се намира сърцето в гръдния кош (електрическата ос на сърцето, която съвпада с анатомичната ос).
- Каква е структурата, дебелината и естеството на кръвообращението на миокарда на предсърдията и вентрикулите.
- Колко редовно се появяват импулси в синусовия възел и има ли прекъсвания?
- Всички импулси ли се провеждат по пътищата на проводящата система и има ли препятствия по пътя им?
От какво се състои електрокардиограмата?
Ако сърцето имаше еднаква структура на всички свои отдели, нервни импулсище премине през тях едновременно. В резултат на това на ЕКГ всеки електрически разряд ще съответства само на един зъб, който отразява свиването. Периодът между контракциите (импулсите) на EGC изглежда като равномерна хоризонтална линия, която се нарича изолиния.
Човешкото сърце се състои от дясна и лява половина, в които горната част са предсърдията, а долната част са вентрикулите. Тъй като те имат различни размери, дебелина и са разделени с прегради, възбуждащият импулс преминава през тях с различна скорост. Следователно на ЕКГ се записват различни вълни, съответстващи на определена част от сърцето.

Какво означават зъбите?
Последователността на разпространение на систолното възбуждане на сърцето е следната:
- Произходът на електрически импулсни разряди възниква в синусовия възел. Тъй като се намира близо до дясното предсърдие, именно този участък се свива първи. С леко забавяне, почти едновременно, лявото предсърдие се свива. На ЕКГ такъв момент се отразява от Р вълната, поради което се нарича предсърдна. Обърнат е нагоре.
- От предсърдията изхвърлянето преминава към вентрикулите през атриовентрикуларния (атриовентрикуларен) възел (колекция от модифицирани нервни клеткимиокард). Те имат добра електрическа проводимост, така че обикновено не възникват забавяния във възела. Това се показва на ЕКГ като P-Q интервал - хоризонтална линия между съответните зъби.
- Възбуждане на вентрикулите. Тази част от сърцето има най-дебелия миокард, така че електрическата вълна преминава през тях по-дълго, отколкото през предсърдията. В резултат на това на ЕКГ се появява най-високата вълна - R (вентрикуларна), обърната нагоре. Може да бъде предшествано от малка Q вълна, чийто връх е обърнат в противоположната посока.
- След завършване на камерната систола, миокардът започва да се отпуска и възстановява енергийния потенциал. На ЕКГ изглежда като S вълна (обърната надолу) - пълна липса на възбудимост. След него идва малка Т вълна, обърната нагоре, предшествана от къса хоризонтална линия - S-T сегмент. Те показват, че миокардът е напълно възстановен и е готов да извърши нова контракция.



Тъй като всеки електрод, прикрепен към крайниците и гръдния кош (отвеждане), съответства на определена част от сърцето, едни и същи зъби изглеждат различно в различните отвеждания - при едни са по-изразени, при други по-слабо.
Как да дешифрирате кардиограма
Последователен ЕКГ интерпретациякакто при възрастни, така и при деца включва измерване на размера, дължината на зъбите и интервалите, оценка на тяхната форма и посока. Вашите действия с дешифрирането трябва да бъдат както следва:
- Разгънете хартията със записаното ЕКГ. Тя може да бъде тясна (около 10 см) или широка (около 20 см). Ще видите няколко назъбени линии, преминаващи хоризонтално, успоредни една на друга. След кратък интервал, в който липсват зъбци, след прекъсване на записа (1–2 cm) отново започва линията с няколко комплекса от зъби. Всяка такава графика показва отвеждане, така че е предшествано от обозначение кой е отвеждането (например I, II, III, AVL, V1 и т.н.).
- В един от стандартните отвеждания (I, II или III), в който R вълната е най-висока (обикновено втората), измерете разстоянието между три последователни R вълни (R-R-R интервал) и определете средната стойност (разделете броя на милиметрите на 2). Това е необходимо за изчисляване на сърдечната честота на минута. Не забравяйте, че тези и други измервания могат да бъдат направени с милиметрова линийка или чрез изчисляване на разстоянието с помощта на ЕКГ лента. Всяка голяма клетка на хартията отговаря на 5 mm, а всяка точка или малка клетка в нея съответства на 1 mm.
- Оценете пространствата между R вълните: еднакви ли са или различни? Това е необходимо, за да се определи редовността на сърдечния ритъм.
- Последователно оценявайте и измервайте всяка вълна и интервал на ЕКГ. Определете тяхната годност нормални показатели(таблицата по-долу).

Важно е да запомните! Винаги обръщайте внимание на скоростта на лентата – 25 или 50 мм в секунда.Това е фундаментално важно за изчисляване на сърдечната честота (HR). Съвременните устройства показват пулса на лента и няма нужда да го броите.
Как да преброите пулса си
Има няколко начина за преброяване на броя на ударите на сърцето в минута:
- Обикновено ЕКГ се записва със скорост 50 mm/sec. В този случай можете да изчислите своя сърдечен ритъм (пулс), като използвате следните формули:
Сърдечна честота=60/((R-R (в mm)*0,02))
При запис на ЕКГ със скорост 25 mm/sec:
Сърдечна честота=60/((R-R (в mm)*0,04)
- Можете също да изчислите сърдечната честота на кардиограма, като използвате следните формули:
- При запис при 50 mm/sec: HR = 600/среден брой големи клетки между R вълните.
- При запис при 25 mm/sec: HR = 300/средно на броя големи клетки между R вълните.

Как изглежда ЕКГ нормално и с патология?
Как трябва да изглежда нормалната ЕКГ и вълновите комплекси, какви отклонения се срещат най-често и какво показват те са описани в таблицата.
Важно е да запомните!
- Една малка клетка (1 мм) на ЕКГ филма съответства на 0,02 секунди при запис при 50 мм/сек и 0,04 секунди при запис при 25 мм/сек (например 5 клетки - 5 мм - една голяма клетка отговаря на 1 секунда) .
- AVR проводникът не се използва за оценка. Обикновено това е огледален образ на стандартните изводи.
- Първото отвеждане (I) дублира AVL, а третото (III) дублира AVF, така че изглеждат почти идентични на ЕКГ.

| ЕКГ параметри | Нормални показатели | Как да дешифрираме отклонения от нормата на кардиограма и какво показват |
|---|---|---|
| Разстояние R–R–R | Всички интервали между R вълните са равни | Различните интервали могат да показват предсърдно мъждене, сърдечен блок |
| Сърдечен ритъм | В диапазона от 60 до 90 удара/мин | Тахикардия - когато сърдечната честота е над 90/мин Брадикардия - под 60/мин |
| P вълна (предсърдно съкращение) | Обърната нагоре като дъга, висока около 2 mm, предшества всяка вълна R. Може да липсва в III, V1 и AVL | Висок (повече от 3 mm), широк (повече от 5 mm), под формата на две половини (двугърби) - удебеляване на предсърдния миокард |
| Обикновено липсва в отвеждания I, II, FVF, V2 – V6 – ритъмът не идва от синусовия възел | ||
| Няколко малки зъбци във формата на трион между R вълните – предсърдно мъждене | ||
| P–Q интервал | Хоризонтална линия между Р и Q вълни 0,1–0,2 секунди | Ако е удължен (повече от 1 см при запис 50 мм/сек) – сърца |
| Скъсяване (по-малко от 3 mm) – | ||
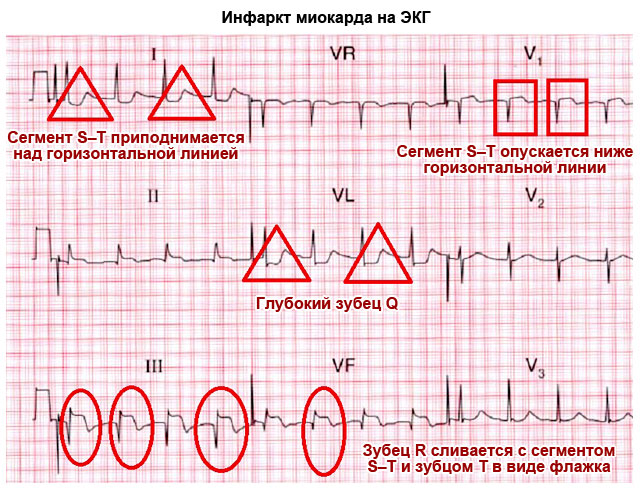
| QRS комплекс | Продължителността е около 0,1 сек (5 мм), след всеки комплекс има Т вълна и има празнина по хоризонтална линия | Разширяването на вентрикуларния комплекс показва хипертрофия на вентрикуларния миокард, клонов блок |
| Ако няма празнини между високите комплекси, обърнати нагоре (те вървят непрекъснато), това показва или камерно мъждене | ||
| Прилича на "флаг" - миокарден инфаркт | ||
| Q вълна | Обърнат надолу, по-малък от ¼ R дълбок, може да липсва | Дълбока и широка Q вълна в стандартни или прекордиални отвеждания показва остър или предишен миокарден инфаркт |
| R вълна | Най-високият, обърнат нагоре (около 10–15 mm), заострен, присъства във всички отводи | Може да има различни височини в различните отводи, но ако е повече от 15–20 mm в отводи I, AVL, V5, V6, това може да означава. Назъбеното R в горната част във формата на буквата М показва разклонен блок. |
| S вълна | Предлага се във всички изводи, обърнати надолу, заострени, могат да имат различна дълбочина: 2–5 mm в стандартни изводи | Обикновено в отводите на гръдния кош неговата дълбочина може да бъде толкова милиметра, колкото е височината R, но не трябва да надвишава 20 mm, а в отводите V2–V4 дълбочината на S е същата като височината на R. Дълбоко или назъбено S в III , AVF, V1, V2 – левокамерна хипертрофия. |
| Сегмент S–T | Съответства на хоризонталната линия между S и T вълните | Отклонение на електрокардиографската линия нагоре или надолу от хоризонталната равнина с повече от 2 mm показва коронарна болест, стенокардия или инфаркт на миокарда |
| T вълна | Обърната нагоре под формата на дъга с височина по-малка от ½ R, във V1 може да има същата височина, но не трябва да е по-висока | Висока, заострена, двугърба Т в стандартните и гръдните отвеждания показва коронарна болест и претоварване на сърцето |
| Т вълната, която се слива с S-T интервала и R вълната под формата на дъгообразен "флаг", показва остър период на инфаркт |

Нещо друго важно
Характеристиките на ЕКГ, описани в таблицата при нормални и патологични състояния, са само опростена версия на декодирането. Пълна оценка на резултатите и правилното заключение може да направи само специалист (кардиолог), който познава разширената схема и всички тънкости на метода. Това е особено вярно, когато трябва да дешифрирате ЕКГ при деца. Общите принципи и елементи на кардиограмата са същите като при възрастни. Но има различни стандарти за деца на различна възраст. Следователно само детските кардиолози могат да направят професионална преценка при спорни и съмнителни случаи.


