Kardiologija
5. poglavje


V. Prevodne motnje. Blokada sprednje veje leve noge Hisovega snopa, blokada zadnje veje leve noge Hisovega snopa, popolna blokada leve noge Hisovega snopa, blokada desna noga Hisov snop, AV blokada 2. stopnje in popolna AV blokada.
G. aritmije glej pogl. 4.
VI. Motnje elektrolitov
A. hipokaliemija. Podaljšanje intervala PQ. Razširitev kompleksa QRS (redko). Izrazit val U, sploščen obrnjen val T, depresija segmenta ST, rahlo podaljšanje intervala QT.
B. hiperkaliemija
Svetloba(5,56,5 meq/l). Visoko koničast simetrični val T, skrajšanje intervala QT.
Zmerno(6,58,0 meq/l). Zmanjšanje amplitude vala P; podaljšanje intervala PQ. Razširitev kompleksa QRS, zmanjšanje amplitude vala R. Depresija ali dvig segmenta ST. Ventrikularna ekstrasistola.
težka(911 meq/l). Odsotnost vala P. Razširitev kompleksa QRS (do sinusoidnih kompleksov). Počasen ali pospešen idioventrikularni ritem, ventrikularna tahikardija, ventrikularna fibrilacija, asistolija.
IN. Hipokalciemija. Podaljšanje intervala QT (zaradi podaljšanja segmenta ST).
G. Hiperkalciemija. Skrajšanje intervala QT (zaradi skrajšanja segmenta ST).
A. srčni glikozidi
terapevtsko delovanje. Podaljšanje intervala PQ. Poševna depresija segmenta ST, skrajšanje intervala QT, spremembe valov T (sploščen, obrnjen, dvofazen), izrazit val U. Zmanjšanje srčnega utripa z atrijsko fibrilacijo.
toksično delovanje. Ventrikularna ekstrasistolija, AV blok, atrijska tahikardija z AV blokom, pospešen AV nodalni ritem, sinoatrijski blok, ventrikularna tahikardija, dvosmerna ventrikularna tahikardija, ventrikularna fibrilacija.
A. razširjena kardiomiopatija. Znaki povečanja levega atrija, včasih desnega. Nizka amplituda zob, psevdoinfarktna krivulja, blokada leve noge Hisovega snopa, sprednja veja leve noge Hisovega snopa. Nespecifične spremembe segmenta ST in vala T. Ventrikularna ekstrasistola, atrijska fibrilacija.
B. Hipertrofična kardiomiopatija. Znaki povečanja levega atrija, včasih desnega. Znaki hipertrofije levega prekata, patološki zobci Q, psevdoinfarktna krivulja. Nespecifične spremembe segmenta ST in vala T. Z apikalno hipertrofijo levega prekata so veliki negativni valovi T v levem prsnem košu. supraventrikularni in ventrikularne motnje ritem.
IN. amiloidoza srca. Nizka amplituda zob, psevdoinfarktna krivulja. Atrijska fibrilacija, AV blok, ventrikularne aritmije, disfunkcija sinusnega vozla.
G. Duchennova miopatija. Skrajšanje intervala PQ. Visok val R v odvodih V 1 , V 2 ; globok zobec Q v odvodih V 5 , V 6 . Sinusna tahikardija, atrijska in ventrikularna ekstrasistola, supraventrikularna tahikardija.
D. mitralna stenoza. Znaki povečanja levega atrija. Obstaja hipertrofija desnega prekata, odstopanje električne osi srca v desno. Pogosto - atrijska fibrilacija.
E. Prolaps mitralne zaklopke. Valovi T so sploščeni ali obrnjeni, zlasti v odvodu III; depresija segmenta ST, rahlo podaljšanje intervala QT. Ventrikularna in atrijska ekstrasistola, supraventrikularna tahikardija, ventrikularna tahikardija, včasih atrijska fibrilacija.
IN. Perikarditis. Depresija segmenta PQ, zlasti v odvodih II, aVF, V 2 V 6 . Difuzna elevacija spojnice ST z izboklino navzgor v odvodih I, II, aVF, V 3 V 6 . Včasih depresija segmenta ST v odvodu aVR (in redki primeri v odvodih aVL, V 1 , V 2). Sinusna tahikardija, atrijske aritmije. Spremembe EKG potekajo skozi 4 stopnje:
Dvig segmenta ST, val T normalen;
segment ST se spusti do izolinije, amplituda T vala se zmanjša;
segment ST na izoliniji, val T obrnjen;
segment ST je na izoliniji, val T je normalen.
Z. Velik perikardialni izliv. Nizka amplituda zob, menjava kompleksa QRS. Patognomonični znak popolna električna alternacija (P, QRS, T).
IN. Dekstrokardija. Val P je v odvodu I negativen. Kompleks QRS obrnjen v odvodu I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
TO. Defekt atrijskega septuma. Znaki povečanja desnega atrija, redkeje levega; podaljšanje intervala PQ. RSR" v odvodu V 1; električna os srca je zamaknjena v desno z okvaro tipa ostium secundum, v levo z okvaro tipa ostium primum. Obrnjen val T v odvodih V 1, V 2. Včasih atrijska fibrilacija.
L. Stenoza pljučne arterije. Znaki povečanja desnega atrija. Hipertrofija desnega prekata z visokim valom R v odvodih V 1 , V 2 ; odstopanje električne osi srca v desno. Obrnjen val T v odvodih V 1 , V 2 .
M. Sindrom bolnih sinusov. Sinusna bradikardija, sinoatrijski blok, AV blok, sinusni zastoj, sindrom bradikardije-tahikardije, supraventrikularna tahikardija, atrijska fibrilacija/flutter, ventrikularna tahikardija.
IX. Druge bolezni
A. KOPB. Znaki povečanja desnega atrija. Odklon električne osi srca v desno, premik prehodne cone v desno, znaki hipertrofije desnega prekata, nizka amplituda zob; EKG tip S I S II S III . Inverzija T valov v odvodih V 1 , V 2 . Sinusna tahikardija, AV nodalni ritem, motnje prevodnosti, vključno z AV blokom, intraventrikularna zakasnitev prevodnosti, kračni blok.
B. TELA. Sindrom S I Q III T III, znaki preobremenitve desnega prekata, prehodna popolna ali nepopolna blokada desnega kračnega bloka, premik električne osi srca v desno. inverzija T vala v odvodih V 1 , V 2 ; nespecifične spremembe segmenta ST in vala T. Sinusna tahikardija, včasih motnje atrijskega ritma.
IN. Subarahnoidna krvavitev in druge lezije CNS. Včasih patološki val Q. Visok širok pozitiven ali globok negativen val T, elevacija ali depresija segmenta ST, izrazit val U, izrazito podaljšanje intervala QT. sinusna bradikardija, sinusna tahikardija, AV - stični ritem, ventrikularna ekstrasistola, ventrikularna tahikardija.
G. hipotiroidizem. Podaljšanje intervala PQ. Nizka amplituda kompleksa QRS. Sploščen val T. Sinusna bradikardija.
D. HPN. Podaljšanje segmenta ST (zaradi hipokalciemije), visoki simetrični valovi T (zaradi hiperkaliemije).
E. hipotermija. Podaljšanje intervala PQ. Zareza na koncu kompleksa QRS (glej Osbornov val). Podaljšanje intervala QT, inverzija valov T. Sinusna bradikardija, atrijska fibrilacija, AV nodalni ritem, ventrikularna tahikardija.
BIVŠI . Glavne vrste srčnih spodbujevalnikov so opisane s tričrkovno kodo: prva črka označuje, kateri prekat srca je stimuliran (A A triumski atrij, V V ventrikularni prekat, D D ual in atrij ter ventrikel), druga črka, katero komorno aktivnost zaznamo (A, V ali D), tretja črka označuje vrsto odziva na zaznano aktivnost (I jaz blokiranje inhibicije, T T riggering start, D D navadno oboje). Torej, v načinu VVI sta tako stimulacijska kot zaznavna elektroda nameščeni v ventriklu in ko pride do spontane aktivnosti ventrikla, je njegova stimulacija blokirana. V načinu DDD imata atrij in ventrikel dve elektrodi (stimulacijsko in zaznavno). Tip odziva D pomeni, da če pride do spontane atrijske aktivnosti, bo njena stimulacija blokirana in po programiranem časovnem intervalu (AV-interval) bo prekat prejel dražljaj; če pride do spontane ventrikularne aktivnosti, bo nasprotno, ventrikularno spodbujanje blokirano, atrijsko spodbujanje pa se bo začelo po programiranem intervalu VA. Tipični načini enokomornega srčnega spodbujevalnika VVI in AAI. Tipični dvokomorni EKS načini DVI in DDD. Četrta črka R ( R ate-adaptive adaptive) pomeni, da lahko srčni spodbujevalnik poveča hitrost srčnega utripa kot odgovor na spremembo motorična aktivnost ali od vadbe odvisni fiziološki parametri (npr. interval QT, temperatura).
A. Splošna načela razlage EKG
Ocenite naravo ritma (lasten ritem s periodično aktivacijo stimulatorja ali vsiljen).
Ugotovite, katere komore(-e) stimulirate.
Ugotovite, katere komore(-e) zaznava stimulator.
Določite programirane intervale pospeševalnika (intervali VA, VV, AV) iz artefaktov atrijskega (A) in ventrikularnega (V) pospeševanja.
Določite način EX. Ne smemo pozabiti, da znaki EKG enokomornega ECS ne izključujejo možnosti prisotnosti elektrod v dveh prekatih: na primer, stimulirane kontrakcije prekatov lahko opazimo tako pri enokomornem kot dvokomornem ECS, v katera ventrikularna stimulacija sledi določenemu intervalu po valu P (način DDD) .
Izključite kršitve nalaganja in odkrivanja:
A. motnje nalaganja: obstajajo stimulacijski artefakti, ki jim ne sledijo depolarizacijski kompleksi ustrezne komore;
b. motnje zaznavanja: Obstajajo artefakti stimulacije, ki bi jih bilo treba blokirati, če je atrijska ali ventrikularna depolarizacija običajno zaznana.
B. Ločeni načini EKS
AAI.Če intrinzična frekvenca pade pod programirano hitrost spodbujevalnika, se sproži atrijsko spodbujanje v konstantnem intervalu AA. Pri spontani atrijski depolarizaciji (in normalnem zaznavanju) se števec časa srčnega spodbujevalnika ponastavi. Če se spontana atrijska depolarizacija ne ponovi po nastavljenem intervalu AA, se sproži atrijsko pospeševanje.

VVI. Pri spontani ventrikularni depolarizaciji (in normalnem zaznavanju) se števec časa srčnega spodbujevalnika ponastavi. Če se spontana ventrikularna depolarizacija ne ponovi po vnaprej določenem intervalu VV, se sproži ventrikularno spodbujanje; sicer se števec časa ponovno ponastavi in celoten cikel se začne znova. Pri prilagodljivih srčnih spodbujevalnikih VVIR se frekvenca ritma poveča z naraščajočo telesno aktivnostjo (do dane zgornje meje srčnega utripa).
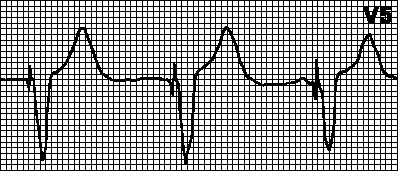
DDD.Če intrinzična frekvenca pade pod programirano frekvenco srčnega spodbujevalnika, se sproži atrijsko (A) in ventrikularno (V) pospeševanje v določenih intervalih med impulzi A in V (interval AV) ter med impulzom V in naslednjim impulzom A (interval VA ). Pri spontani ali prisilni ventrikularni depolarizaciji (in njenem normalnem zaznavanju) se števec časa srčnega spodbujevalnika ponastavi in začne se interval VA. Če v tem intervalu pride do spontane atrijske depolarizacije, je atrijsko pospeševanje blokirano; v nasprotnem primeru se sproži atrijski impulz. Pri spontani ali vsiljeni atrijski depolarizaciji (in njenem normalnem zaznavanju) se števec časa srčnega spodbujevalnika ponastavi in začne se AV interval. Če v tem intervalu pride do spontane ventrikularne depolarizacije, je ventrikularno spodbujanje blokirano; v nasprotnem primeru se izvede ventrikularni impulz.
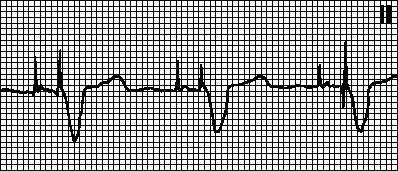
IN. Disfunkcija srčnega spodbujevalnika in aritmije
Kršitev zavezujoče. Artefaktu stimulacije ne sledi depolarizacijski kompleks, čeprav miokard ni v refraktarni fazi. Vzroki: premik stimulacijske elektrode, perforacija srca, zvišanje praga stimulacije (z miokardnim infarktom, jemanjem flekainida, hiperkalemija), poškodba elektrode ali kršitev njene izolacije, motnje v generiranju impulzov (po defibrilaciji ali zaradi izčrpanost vira energije), kot tudi nepravilno nastavljeni parametri EKS.

Kršitev odkrivanja.Števec časa spodbujevalnika se ne ponastavi, ko pride do samodejne ali vsiljene depolarizacije ustrezne komore, kar povzroči nenormalen ritem (vsiljeni ritem, ki se prekriva z lastnim). Razlogi: nizka amplituda zaznanega signala (zlasti z ventrikularno ekstrasistolo), nepravilno nastavljena občutljivost srčnega spodbujevalnika, pa tudi zgoraj navedeni razlogi (glej). Pogosto je dovolj, da ponovno programirate občutljivost srčnega spodbujevalnika.

Preobčutljivost srčnega spodbujevalnika. Ob pričakovanem času (po ustreznem intervalu) ne pride do stimulacije. Valovi T (valovi P, miopotenciali) so napačno interpretirani kot valovi R in števec časa srčnega spodbujevalnika se ponastavi. V primeru napačnega odkrivanja vala T se od njega začne interval VA. V tem primeru je treba občutljivost ali refraktorno obdobje zaznavanja ponovno programirati. Interval VA lahko nastavite tudi na val T.
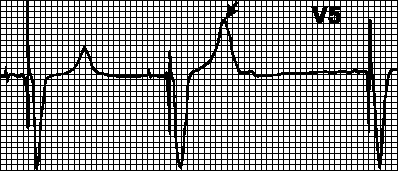
Blokada z miopotenciali. Miopotenciale, ki izhajajo iz gibov rok, je mogoče napačno razlagati kot potenciale iz miokarda in blokirati stimulacijo. V tem primeru postanejo intervali med vsiljenimi kompleksi drugačni in ritem postane napačen. Najpogosteje se takšne kršitve pojavijo pri uporabi unipolarnih srčnih spodbujevalnikov.
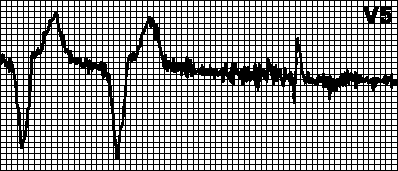
Krožna tahikardija. Vsiljeni ritem z najvišjo hitrostjo za srčni spodbujevalnik. Pojavi se, ko atrijska elektroda zazna retrogradno atrijsko stimulacijo po ventrikularnem spodbujanju in sproži ventrikularno spodbujanje. To je značilno za dvokomorni srčni spodbujevalnik z zaznavo atrijske ekscitacije. V takšnih primerih lahko zadošča podaljšanje refraktornega obdobja zaznave.
Tahikardija, ki jo povzroča atrijska tahikardija. Vsiljeni ritem z najvišjo hitrostjo za srčni spodbujevalnik. Opazimo ga, če se pri bolnikih z dvokomornim srčnim spodbujevalnikom pojavi atrijska tahikardija (npr. atrijska fibrilacija). Srčni spodbujevalnik zazna pogosto atrijsko depolarizacijo in sproži ventrikularno pospeševanje. V takih primerih preklopite na način VVI in odpravite aritmijo.
Vodniki so znani tudi kot izboljšani Goldbergerjevi kabli okončin. Aktivna elektroda je na desni roki, levi roki ali levi nogi. Potencial indiferentne elektrode je blizu ničle.
AVR - izboljšan svinec iz desna roka. Aktivna elektroda je nameščena na desni roki. Indiferentna elektroda - leva roka in leva noga, povezani preko upora.
AVL - okrepljena abdukcija z leve roke. Aktivna elektroda je nameščena leva roka. Indiferentna elektroda - na desni roki, levi nogi.
AVF - okrepljena abdukcija z leve noge. Aktivna elektroda je povezana z levo nogo. Indiferentna elektroda - na desno roko, levo roko.
Svinec avR odraža potenciale subendokardne površine levega prekata, je zrcalni odsev prvi standardni vodnik. Val P je negativen 0,5–2 mm. Kompleks QRS ima obliko rS, QS, Qr. Amplituda Q ali S v normi ne presega 15 mm, r ni večja od 5–7 mm. Povečanje Q ali S kaže na hipertrofijo levega prekata. Amplituda RavR se poveča s hipertrofijo desnega prekata, blokom desne krake,
WPW tip A, miokardni infarkt levega prekata. Normalni R / Q avR< l .
Svinec avL odraža potenciale subepikardialne površine levega prekata. Val P je običajno pozitiven, dolg 0,5–2,0 mm, dolg 0,06–0,1 mm. Oblika ventrikularni kompleks odvisno od rotacije srca okoli vzdolžna os(os x poteka od vrha do dna srca) v smeri urinega kazalca ali nasprotni smeri urinega kazalca. Ko se srce vrti v nasprotni smeri urnega kazalca, aktivna elektroda beleži potenciale predvsem levega prekata, dipol se premika s pozitivnim nabojem proti aktivni elektrodi. Ventrikularni kompleks izgleda kot - qRs.
Ko se srce vrti okoli vzdolžne osi v smeri urinega kazalca, je desni prekat pretežno obrnjen proti aktivni elektrodi, kompleks QRS ima obliko rS.
Val QavL je lahko odsoten, njegovo trajanje ni daljše od 0,03, amplituda<25 % R .
Val RavL običajno ne presega 11 mm, povečanje R>ll mm kaže na hipertrofijo levega prekata.
Amplituda S se giblje od 0 do 18 mm, trajanje ne presega 0,04. SavL>0,04 označuje blokado desnega kračnega bloka.
Val T vodoravno
nomski položaj srca
pozitiv 2–5 mm, z zasukom
cal položaj je lahko
reducirano, izoelektrično,
šibko negativno.
Svinec avF odraža potenciale subepikardialne površine desnega prekata in zadnje stene levega prekata. Val P je pozitiven 0,5–2,5 mm, oblika ventrikularnega kompleksa je odvisna od rotacije srca okoli vzdolžne osi. Ko se srce vrti v smeri urinega kazalca, je subepikardialna površina desnega prekata ob aktivni elektrodi, kompleks QRS ima obliko gRS. Ko se srce vrti v nasprotni smeri urnega kazalca, ima kompleks QRS obliko rS. Val QavF ni normalen
presega 0,04 , amplituda Q 25–30 % RavF .
Val RavF običajno ne presega 20 mm, RavF> 20 mm se pojavi pri hipertrofiji levega prekata.
Bailey je predlagal šestosni sistem odvodov, ki združuje standardne in enopolne odvode (slika 5) in registrira EMF v čelni ravnini.
elektrokardiografija (EKG) je transtorakalna (izvedena skozi prsni koš) študija električne aktivnosti srca v določenem časovnem obdobju, izdelana z uporabo elektrod, nameščenih na površini kože, in zabeležena z zunanjo napravo. Zapis, pridobljen med tem postopkom, se imenuje elektrokardiogram(imenovan tudi EKG). Elektrokardiogram je zapis električne aktivnosti srca.
EKG se uporablja za oceno ritma in pravilnosti srčnega utripa, merjenje velikosti in lokacije njegovih komor, ugotavljanje, ali je srce poškodovano, in oceno učinkovitosti zdravil in naprav za uravnavanje srca, kot so srčni spodbujevalniki.
EKG se najpogosteje uporablja za diagnosticiranje in preučevanje človeškega srca, lahko pa se izvaja tudi pri živalih, največkrat v diagnostične ali raziskovalne namene.
Namen
EKG je najboljša metoda za preučevanje in diagnosticiranje srčnih aritmij, zlasti nenormalnih ritmov, ki jih povzroči poškodba prevodnega sistema srca oz. elektrolitske motnje. Pri miokardnem infarktu (MI) lahko EKG pokaže, katera stena srca je bila prizadeta, čeprav niso vidna vsa področja srca. S pomočjo EKG ni mogoče zanesljivo oceniti črpalne funkcije srca, v ta namen se uporabljajo Echo-KG (ultrazvočni pregled srca) ali radiološke študije. V nekaterih primerih ima lahko oseba s srčnim popuščanjem še vedno normalen EKG (stanje, znano kot bolezen brez pulza).
Naprava EKG zajame in ojača subtilne spremembe električnega potenciala na koži, ki se pojavijo med depolarizacijo srčne mišice z vsakim srčnim utripom. Med sprostitvijo ima vsaka mišična celica srca negativen naboj na svoji celični membrani, imenovan membranski potencial. Spreminjanje tega negativnega naboja na nič z vstopom pozitivno nabitih ionov Na in Ca se imenuje depolarizacija; ta proces aktivira mehanizem, ki povzroči krčenje celice. Med vsakim srčnim utripom se v zdravem srcu oblikuje depolarizacijski val, ki izvira iz sprožilnih celic sinoatrijskega vozla (SA), nato se razširi v atrije, gre skozi atrioventrikularni vozel (AV spoj) in na koncu prekrije prekate. .
Ti procesi so zajeti kot drobni dvigi in padci napetosti med dvema elektrodama, nameščenima na vsaki strani srca, ki se pregleduje, in prikazani kot valovita črta na zaslonu in na traku EKG. Na zaslonu se prikaže splošno stanje srčni utrip in motnje v miokardu, v njegovih različnih delih.
Praviloma uporabljamo več kot dve elektrodi, lahko jih združimo v več parov. Na primer: elektrode na levi roki (LR), desni roki (RL) in levi nogi (LL) tvorijo tri pare - LR + RL, LR + LN in PR + LN. Pokliče se izhodni signal iz vsakega para ugrabitev. Vsaka odvodnica prikazuje aktivnost srca iz drugega zornega kota. Različni tipi EKG se razlikujejo po številu odvodov, ki jih zabeležijo, na primer 3-kanalni, 5-kanalni ali 12-kanalni EKG. 12-kanalni EKG zajame 12 različnih električnih signalov, posnetih skoraj istočasno, in se uporablja za enkratno snemanje EKG, običajno natisnjenega na papirju. EKG v odvodih 3 in 5 se pogosteje snemajo v realnem času in prikazujejo le na posebnem monitorju, na primer med operacijo ali pri prevozu z rešilnim vozilom. Odvisno od uporabljene opreme se neprekinjeno snemanje EKG v 3 ali 5 odvodih lahko posname ali ne.
Zgodba
Etimologija besede sega v grško besedo "elektro", saj se nanaša na električno aktivnost, " kardio"- v grščini pomeni srce," štetje "- pisati.
Po nekaterih poročilih naj bi leta 1872 v bolnišnici sv. Bartholomewa, je Alexander Mirhead med svojim doktorskim raziskovanjem (elektrika) uporabil žice, pritrjene na pacientove prsi, da bi zabeležil njegov srčni utrip. Srčno aktivnost je snemal in vizualiziral britanski fiziolog John Burdon Sanderson s kapilarnim elektrometrom Lippmann. Prvi, ki je našel sistematičen pristop k srcu v smislu elektrike, je bil August Voller, ki je delal v St. Marije v Paddingtonu v Londonu.
Njegov elektrokardiograf, ki temelji na Lippmannovem elektrometru, je bil priključen na projektor. Posnetek srčnega utripa je bil projiciran na fotografsko ploščo, ki je bila nato pritrjena na igračo vlak. To je omogočilo snemanje serije srčnih utripov v realnem času. Vendar leta 1911 še vedno ni videl široke uporabe svojega dela klinična praksa.
Prvi pravi preboj na področju elektrokardiografije je naredil William Eithoven iz Leidna (Nizozemska), ki je leta 1901 uporabil strunski galvanometer, ki ga je izumil. Ta naprava je bila veliko bolj občutljiva kot kapilarni elektrometer, ki ga je uporabljal Voller, in alternativni model strunskega galvanometra, ki ga je leta 1897 izumil Clement Ader (francoski inženir). Za razliko od današnjih samolepilnih elektrod so bile Einthovnove elektrode potopljene v posode s fiziološko raztopino.
Einthoven je skoval črke P, R, Q, S in T za predstavitev EKG valovi in opisal EKG znake številnih bolezni srca in ožilja. Leta 1924 je bil odlikovan Nobelova nagrada v medicini za svoje odkritje.
Čeprav se osnovna načela od takrat niso spremenila, je bilo z leti v elektrokardiografiji veliko izboljšav. Na primer, oprema za snemanje EKG se je razvila iz obsežnih stacionarnih naprav v kompaktne elektronski sistemi, pogosto vključuje možnost računalniške interpretacije elektrokardiograma.
EKG trak srca
EKG se posname kot grafična krivulja (ali včasih več krivulj, od katerih vsaka opisuje en odvod), v kateri je čas predstavljen na osi x, napetost pa na osi y. Elektrokardiograf praviloma snema na obložen trak majhne celice 1 mm (rdeča ali zelena), večja in debela - po 5 mm.
Večina naprav za EKG omogoča spreminjanje hitrosti snemanja, vendar je privzeta vrednost 25 mm/s in vsak mV je 1 cm na osi y. Večja hitrost se praviloma uporablja, ko je potreben podrobnejši pregled EKG. Pri hitrosti pisanja 25 mm/s je en kvadratek na traku enak 40 ms. Pet majhnih kvadratov sestavlja enega velikega, kar ustreza 200 ms. Tako se na EKG traku pojavi 5 velikih kvadratov na sekundo. Posnetek lahko vsebuje tudi kalibracijski signal. Standardni signal 1 mV premakne pero snemalnika za 1 cm navpično, kar je enako dvema velikima kvadratoma na traku EKG.
Videz
12-kanalni EKG privzeto zagotavlja majhen delček vsakega odvoda. Tri črte delijo trak na 4 dele, od katerih prvi prikazuje glavne odvode udov (I, III in II), drugi prikazuje povečane odvode udov (aVR, aVF in aVL), zadnja dva pa predstavljata prsni koš. vodi (V1-V6). Ta vrstni red se lahko spremeni, zato je potrebno preveriti, kateri vod je označen na traku. Vsak odsek zajame tri potencialne stranke hkrati, nato pa preide na naslednjega. Srčni utrip se lahko med snemanjem spremeni.
Vsak od teh segmentov zajame približno 1-3 srčne utripe, odvisno od srčnega utripa, zato je lahko analiza srčnega utripa težavna. Da bi olajšali to nalogo, se pogosto natisne dodaten "ritmični trak". Običajno se posname v drugem odvodu (ki prikazuje električni signal iz preddvorov, P-val) in zajame srčni utrip za celotno obdobje EKG (običajno 5-6 sekund). Nekateri elektrokardiografi natisnejo dodaten segment v drugem odvodu. Fiksacija tega elektroda se nadaljuje skozi celoten postopek snemanja EKG.
Izraz "ritmični trak" se lahko nanaša tudi na celoten zapis EKG, prikazan na monitorju, ki lahko prikazuje samo en odvod, kar zdravniku omogoča pravočasno odkrivanje razvoja življenjsko nevarne situacije.
vodi
Izraz "abdukcija" v elektrokardiografiji včasih povzroča težave zaradi dejstva, da ima lahko dva različno vrednote. Poleg primarnega pomena se "svinec" nanaša tudi na električni kabel, ki povezuje elektrode z EKG napravo. V tej funkciji se uporablja na primer v izrazu "ugrabitev leve roke", ki označuje elektrodo (in njeno žico), ki jo je treba namestiti na levo roko. Standardni 12-kanalni EKG običajno uporablja 10 teh elektrod.
Alternativni (ali bolje rečeno glavni v kontekstu elektrokardiografije) pomen besede "svinec" je krivulja potencialne razlike med obema elektrodama, katere snemanje dejansko proizvaja EKG. Vsak potencialni kupec ima svoje specifično ime. Na primer, "Odvod I" (prvi standardni odvod) prikazuje potencialno razliko med elektrodama na desni in levi roki, "Odvod II" (drugi standardni odvod) pa med desno roko in nogo. "EKG v standardnih 12 odvodih" pomeni točno ta pomen izraza.
Lokacija elektrod
Tipičen 12-kanalni EKG uporablja 10 elektrod. So samolepilne blazinice prevlečene s prevodnim gelom s pritrjenimi žicami. Včasih gel deluje tudi kot lepilo (prilepi elektrodo na kožo). Vsak od njih je označen in nameščen na pacientovem telesu na naslednji način:
|
Označevanje elektrod |
Lokacija elektrode |
|
PR (rdeča) |
Na desni roki se izogibajte območjem z izrazito mišično plastjo. |
|
LR (rumena) |
Enako, vendar na levi strani. |
|
PN (črna) |
Na desni nogi, bočno od telečne mišice. |
|
LN (zelena) |
Enako na levi nogi. |
|
V 4. medrebrnem prostoru (med 4. in 5. rebrom), desno v bližini prsnice. |
|
|
V 4. medrebrnem prostoru (med 4. in 5. rebrom), levo v bližini prsnice. |
|
|
Med V4 in V2 |
|
|
V 5. medrebrnem prostoru (med 5. in 6. rebrom) po srednji klavikularni liniji. |
|
|
Na levi sprednji aksilarni črti, na isti ravni kot V4. |
|
|
Na levi srednji aksilarni črti, na isti ravni kot V4. |
Dodatne elektrode
Klasični 12-kanalni EKG je mogoče razširiti na več načinov za odkrivanje infarktov na področjih, ki niso prikazana v standardnih odvodih. V ta namen, na primer, vodnik rV4, podoben V4, vendar na desni strani, kot tudi dodatni prsni vodi, ki se nahajajo na hrbtu - V7, V8 in V9.
Lead Lewis ali S5 (sestoji iz namestitve elektrod PR in PR desno od prsnice v 2. oziroma 4. medrebrni prostor in prikazan kot standard I) se uporablja za natančnejšo oceno atrijske aktivnosti in diagnosticiranje patologij, kot je atrijsko unduliranje ali široka kompleksna tahikardija.
Odvodi okončin (standardni odvodi)
Odvodi I, III in II se imenujejo vodi udov. Elektrode, ki ustvarjajo te signale, so nameščene na okončinah, ena za vsako roko in nogo. Vodniki udov tvorijo vrhove Einthoven trikotnik.
- Odvod I beleži napetost med elektrodama na levi (LR) in desni roki (RH):
I=LR-PR
- Odvod II registrira napetost med elektrodama na levi nogi (LL) in desni roki (RL):
II=LN-PR
- Odvod III beleži napetost med elektrodama na levi nogi (LL) in levi roki (LR):
III=LN-LR
Poenostavljeni EKG, ki se uporablja v izobraževalne namene (na srednješolski ravni), je na splošno omejen na te tri odvode.
Unipolarni in bipolarni odvodi
Obstajata dve vrsti odvodov: unipolarni in bipolarni. Bipolarni elektrodi imajo pozitivni in negativni pol. Vodi iz udov snemanje EKG v 12 odvodih so bipolarni. Tudi unipolarni odvodi imajo dva pola, vendar je negativno nabit pol sestavljen (centralni Wilsonov terminal), sestavljen iz kombinacije signalov iz drugih elektrod. Vsi odvodi, razen odvodov do okončin, so pri snemanju 12-kanalnega EKG unipolarni: aVR, aVF, aVL, V1, V3, V2, V4, V6, V5.
Osrednji Wilsonov terminal Vw nastane, ko so elektrode PR, LN in LR povezane z uporom, skupni potencial te elektrode se približa ničli.
vw=1/3(PR+LR+LN)
Okrepljeni vodi udov
Odvodi aVR, aVF in aVL se imenujejo izboljšani odvodi okončin(poznan tudi kot Goldberger vodi, poimenovana po njihovem izumitelju dr. E. Goldbergerju). So izpeljanke istih elektrod kot odvodi I, II, III. Vendar prikazujejo srce iz različnih zornih kotov (vektorjev), ker negativno elektrodo za te odvode predstavlja ničelna elektroda (centralni Wilsonov terminal). Naboj na negativni elektrodi se ponastavi na nič, zaradi česar je pozitivno nabita elektroda "delovna elektroda". To je razloženo z Einthovnovim pravilom, ki pravi, da je I + (−II) + III = 0. To enakost lahko zapišemo tudi kot I + III = II. Drugi posnetek ima prednost, ker je Einthoven obrnil polarnost odvoda II v svojem trikotniku, verjetno zato, ker je raje gledal komplekse QRS v navpičnem položaju. Osrednji Wilsonov terminal je omogočil ustvarjanje razširjenih odvodov udov aVR, aVF in aVL ter odvodov do prsnega koša V1, V3, V2, V4, V6 in V5.
- svinecaVR registriran s pozitivno elektrodo na levi roki; negativ je predstavljen s kombinacijo elektrod za levo nogo in levo roko, ki "ojačajo" signal iz pozitivno nabite elektrode za desno roko.
aVR=PR-1/2(LR+LN)
- svinecaVL registriran s pozitivno elektrodo na levi roki; negativ je predstavljen s kombinacijo elektrod leve noge in desne roke, ki "ojačijo" signal iz pozitivno nabite elektrode leve roke.
aVL=LR-1/2(PR+LN)
- svinecaVF registriran s pozitivno elektrodo na levi nogi; negativ je predstavljen s kombinacijo elektrod desne/leve roke, ki "ojačijo" signal iz pozitivno nabite elektrode leve noge.
aVF=LN-1/2(PR+LR)
Povečani udni vodi aVR, aVF in aVL se širijo na ta način, ker so njihovi signali premajhni, da bi bili uporabni, ko negativno elektrodo predstavlja osrednji Wilsonov terminal. Skupaj z odvodi I, II in III tvorijo osnovo izboljšani odvodi aVR, aVF in aVL šestosni sistem Baileyeve odvode, ki se uporabljajo za izračun električne osi srca v čelni ravnini.
Odvode aVR, aVF in aVL lahko predstavimo tudi prek odvodov I in II:
aVR=-(I+II)/2
aVL=I-II/2
aVF=II-I/2
prsni vodi
Elektrode za odstranjevanje prsnih elektrod - V1, V3, V2, V5, V4 in V6 - so nameščene neposredno na prsni koš. Zaradi svoje neposredne bližine srcu te elektrode ne potrebujejo ojačanja. Za negativno nabito elektrodo se uporablja osrednji Wilsonov terminal in ti vodi so unipolarni. Prsni odvodi prikazujejo električno aktivnost srca v tako imenovani vodoravni ravnini. Električna os srca v vodoravni ravnini je znana kot Z-os.
Zobci in intervali
Tipična valovna oblika EKG je sestavljena iz QRS, vala P, vala T in vala U (slednji se pojavi v 50–75 % primerov). Osnovna napetost kardiograma se imenuje izoelektrični vod(izolina). Praviloma se izolin določi v območju zapisa EKG med koncem vala T in začetkom naslednjega vala P.
|
Element |
Opis |
Trajanje |
|
R-R interval |
Razmik med zaporednimi valovi R. Normalen srčni utrip, določen s tem intervalom, je 60-100 utripov / min. | |
|
Med normalno atrijsko depolarizacijo glavni električni vektor potuje od CA do AV spoja in se širi od desnega proti levemu atriju. Ta proces je na EKG predstavljen kot val P. | ||
|
Izmerite od začetka vala P do začetka QRS. Ta interval predstavlja čas, ki je potreben, da električni impulz potuje od sinusnega vozla skozi AV spoj do ventriklov. Interval PR torej ocenjuje delovanje AV povezave. | ||
|
PR segment |
PR segment povezuje val P s kompleksom QRS. Impulz potuje od AV spoja do Hisovega snopa in se nato širi po Purkinjejevih vlaknih. Ta odsek prikazuje samo prevajanje impulza, kontrakcije ne pride, zato ta segment leži na izoliniji. Interval PR je klinično bolj informativen. | |
|
kompleks QRS |
Kompleks QRS kaže hitro depolarizacijo desnega in levega prekata. Mišična plast prekatov je veliko bolj masivna kot v atrijih, zato je amplituda kompleksa QRS običajno veliko večja od vala P. | |
|
Točka, kjer se konča kompleks QRS in začne segment ST. Uporablja se za oceno elevacije/depresije segmenta ST. | ||
|
ST segment |
Segment ST povezuje kompleks QRS z valom T. Prikazuje obdobje depolarizacije prekatov. Segment ST običajno leži na izoliniji. | |
|
Prikazuje ventrikularno repolarizacijo. Interval med koncem QRS in vrhom T vala se imenuje absolutno refraktorno obdobje. Druga polovica vala T je označena kot relativno refraktorno obdobje. | ||
|
S-T interval |
Interval S-T traja od točke J do konca vala T. | |
|
interval Q-T |
Traja od začetka QRS do konca vala T. Podaljšanje tega intervala je dejavnik verjetnosti razvoja ventrikularne tahiaritmije in posledične nenadna smrt. Njegovo trajanje je odvisno od srčnega utripa. |
Do 420 ms pri srčnem utripu 60 utripov / min. |
|
Predpostavlja se, da val U odraža proces repolarizacije interventrikularnega septuma. Praviloma ima ta zob majhno amplitudo, pogosto pa je popolnoma odsoten. Ta val vedno sledi valu T in ima z njim isto smer in amplitudo. Prekomerna izraženost tega vala lahko kaže na hipokaliemijo, hiperkalemijo ali hipertiroidizem. |
|
|
|
Val J, elevacija točke J ali Osbornov val je zapozneli delta val, ki se pojavi za kompleksom QRS ali kot majhen dodatni val R. Velja za patognomoničen za hipotermijo in hipokalciemijo. |
|
Sprva so bili na kardiogramu izolirani 4 zobci, kasneje pa so zaradi matematične korekcije popačenj, ki so jih povzročile zgodnje naprave, odkrili 5 glavnih zob. Einthoven jih je označil s črkami O, P, S, R in T, ki ustrezajo pojavom, ki jih prikazuje, namesto z brezličnimi in napačnimi A, C, B in D.
Na intrakardialnem elektrokardiogramu, ki ga lahko posnamete s posebnimi intrakardialnimi senzorji, lahko vidite dodatno valH, ki predstavlja depolarizacijo Hisovega snopa. Interval H-V je dolžina od začetka vala H do prvega vala ventrikularne depolarizacije, zabeleženega v katerem koli odvodu.
Vektorji in položaji
Razlaga EKG temelji na ideji, da različni odvodi "prikazujejo" srce pod njim različne kote. To ima dve prednosti. Prvič, v katerem odvodu je zabeležena patologija (na primer dvig ST-veznice), pomaga ugotoviti, kateri del srca je prizadet. Drugič, določiti je mogoče splošno smer depolarizacijskega vala, kar pomaga pri diagnosticiranju drugih srčnih motenj. Ta smer se imenuje tudi električna os srca. Koncept električne osi srca temelji na konceptu valovnega vektorja depolarizacije. Ta vektor je mogoče opisati glede na njegove komponente, odvisno od smeri odvoda, v katerem ga gledamo. Celotno povečanje višine kompleksa QRS (višina vala R minus globina vala S) kaže, da se depolarizacijski val širi v isti smeri kot odvod, v katerem je posnet ta del EKG.
Električna os srca
Električna os srca kaže smer, v kateri se širi val depolarizacije ( povprečni električni vektor) v čelni ravnini. V primeru zdravega prevodnega sistema srca je električna os usmerjena tja, kjer je mišična plast srca (miokard) najmočnejša. Običajno je to stena levega prekata z rahlim zajetjem stene desnega prekata. Običajno je ta os usmerjena od desnega ramena do leve noge, kar ustreza levemu spodnjemu kvadrantu v šestosnem odvodnem sistemu, čeprav se kot normalnega šteje za naklon v območju od -30 ° do +90 °. V primeru povečanja mišične plasti levega prekata (hipertrofija miokarda) se os premakne v levo ("deviacija EOS na levo stran") in postane pod kotom, manjšim od -30 °, in obratno - s hipertrofijo desnega prekata se os obrne na desna stran(> 90 °), obstaja "odklon EOS v desno." Kršitve prevodnega sistema srca lahko povzročijo odstopanje EOS, ki ni povezano s spremembami v miokardu.
|
Norma |
-30° do +90° |
Norma |
Norma |
|
Odklon EOS v levo |
Lahko kaže na sprednji levi intraventrikularni (fascikularni) blok ali miokardni infarkt spodnje stene z dvigom zobca Q. |
Velja za normo za nosečnice in bolnike z emfizemom. |
|
|
Odklon EOS v desno |
od +90° do +180° |
Lahko kaže na levi posteriorni intraventrikularni (fascikularni) blok, miokardni infarkt lateralne stene z dvigom zobca Q ali hipertrofijo desnega prekata s premikom segmenta ST. |
Velja za normalno pri otrocih in ljudeh z dekstrapozicijo srca (srce obrnjeno v desno) |
|
Ostro odstopanje EOS v desno |
+180° do -90° |
Redko, slabo raziskano. |
|
V primeru blokade desne noge Hisovega snopa lahko odstopanje EOS v desno ali levo kaže na bifascikularno blokado (pritrditev blokade katere koli veje leve noge Hisovega snopa) .
Vodite skupine na kliniki
Skupaj je 12 standardnih odvodov, ki fiksirajo električno polje srca pod različnimi koti, kar ustreza tudi različnim področjem srca, v katerih lahko spremljamo patološke spremembe (akutna koronarna ishemija ali infarkt). Pokličeta dva odvoda, ki popravljata spremembe v sosednjih anatomskih regijah sosednji vodi. Klinični pomen sosednjih odvodov pomeni potrditev ali zavrnitev prisotnosti resnične patologije na EKG.
|
vodi |
Pomen |
|
|
slabše sledi |
I, aVF in II |
Določite električno aktivnost na spodnji steni srca (diafragmalna površina). |
|
Stranski vodi (stranski) |
Določite električno aktivnost na stranski steni levega prekata.
|
|
|
Septalni vodi (septalni) |
Določite električno aktivnost v območju interventrikularnega septuma. |
|
|
Sprednji vodi |
Določite električno aktivnost na sprednji površini srca. |
Poleg zgoraj navedenega se za sosednje štejejo tudi zaporedni vodi. Na primer, čeprav je V4 spredaj in V5 stransko, sta sosednja, ker sledita drug drugemu.
Odvodni aVR nima specifičnega zornega kota levega prekata. Namesto tega prikazuje notranjo površino desnega atrija s strani desne rame.
Filtri
Sodobni monitorji EKG uporabljajo filtre za obdelavo dohodnega signala. Najpogosteje uporabljena načina sta nadzor in diagnostika. V načinu spremljanja se uporabljata nizkopasovni filter (HPF ali visokofrekvenčni filter), ki ne prepušča območja pod 0,5-1 Hz, in visokofrekvenčni filter (LPF - low-pass filter), ki zakasni signal nad 40 Hz. Ti filtri zmanjšajo popačenje pri zajemanju srčnega utripa. V diagnostičnem načinu je HPF nastavljen na 0,05 Hz, kar omogoča natančno snemanje segmentov ST. LPF nastavljen na 40, 100 ali 150 Hz. Zaradi tega je način spremljanja filtriran bolj kot diagnostični način, saj je njegova pasovna širina ožja.
Indikacije
Medicinska skupnost ne priporoča EKG kot rutinske študije za bolnike, ki nimajo srčnih simptomov in pri katerih ni tveganja za razvoj koronarnih bolezni. Razlog je v tem, da je večja verjetnost, da bo zloraba tega postopka vodila do lažne diagnoze, kot da bi pokazala resnično težavo. Lažna diagnoza neobstoječe bolezni bo privedla do napačne diagnoze, imenovanja nepotrebnega zdravljenja z veliko stranskimi učinki, zato tveganje, povezano z njo, močno presega tveganje zavrnitve rutinske študije EKG pri ljudeh, ki nimajo indikacij. za to.
Simptomi, ki kažejo na potrebo po diagnostiki EKG:
- Srčni šumi
- Sinkopa ali kolaps (izguba zavesti)
- Konvulzivni napadi
- Motnje srčnega ritma
- Simptomi srčnega infarkta ali akutne ishemije
EKG se uporablja tudi pri diagnozi bolnikov z sistemske bolezni, kot tudi spremljanje hudo bolnih bolnikov in bolnikov v anesteziji.
Nekatere patologije, ki jih je mogoče odkriti na EKG
|
Skrajšanje intervalaQT |
Hiperkalciemija, jemanje nekaterih zdravil, številne genetske nepravilnosti, hiperkaliemija. |
|
Podaljšanje intervalaQT |
Hipokalciemija, jemanje nekaterih zdravil, številne genetske nepravilnosti. |
|
Inverzija ali sploščenost valov T |
Koronarna ishemija, hipokalemija, hipertrofija LV, jemanje digoksina, nekaterih drugih zdravil. |
|
Brušenje zobT |
Možen zgodnji znak akutni infarkt miokarda postanejo valovi T bolj izraziti, simetrični in koničasti. |
|
koničast val Tpodaljšanje intervalaPR, širitev kompleksaQRS, skrajšanje intervalaQT |
Hiperkalemija, uživanje kalcijevega klorida, glukoze, insulina, hemodializa. |
|
Izrazit zobecU |
hipokaliemija. |
Heterogenost na elektrokardiogramu
Na elektrokardiogramu je mogoče določiti heterogenost (različnost) mest. Sodobne raziskave kažejo, da heterogenost pogosto kaže na možen razvoj nevarne srčne aritmije.
V prihodnje oceniti enakost Intervali EKG mogoče bo uporabiti naprave za vsaditev, ki bodo lahko ne samo nadzorovale ritem, temveč tudi izvajale, če bo potrebno, nujno oskrbo v obliki stimulacije vagusni živec, injekcijo zaviralcev adrenergičnih receptorjev beta ali, če je potrebno, srčno defibrilacijo.
Fetalni EKG
Fetalni EKG (fetalni EKG)- to je registracija električne aktivnosti srca ploda v maternici, ki se izvaja med porodom z namestitvijo elektrode na glavico ploda skozi cervikalni kanal. Po Cochranovem pregledu uporaba fetalnega EKG spremljanja poleg kardiotokografije (CTG) zmanjša indikacije za testiranje plodove krvi in dodatne kirurški posegi med porodom v primerjavi z uporabo samo CTG. Hkrati ni bilo sprememb v številu carskih rezov in razlik v zdravstvenem stanju novorojenčkov.
Elektrokardiografija je glavni način za diagnosticiranje bolezni srca. Za njeno registracijo se uporabljajo odvodi, ki omogočajo snemanje električne aktivnosti srca z vseh strani. Električni impulzi iz različne oddelke srca. Standardno EKG diagnostika Uporablja se 12 vodnikov. Če obstajajo posebne indikacije, se lahko uporabijo dodatne.
- V1 - na desnem robu prsnice v 4. medrebrnem prostoru;
- V2 - simetrično na V1 na levi;
- V3 - na sredini med prvo in drugo točko;
- V4 - v 5. medrebrnem prostoru vzdolž bradavice;
- V5 - v 5. medrebrnem prostoru vzdolž sprednje aksilarne črte;
- V6 - v 5. medrebrnem prostoru v srednji aksilarni liniji.
- rdeča elektroda - vzdolž II rebra na desni vzdolž parasternalne črte (oznaka A po nebu - sprednja stena);
- rumena elektroda - vzdolž zadnje aksilarne črte na ravni petega medrebrnega prostora (oznaka D po nebu - zadnja stena);
- zelena elektroda - nad vrhom (oznaka I po Sky - spodnja stena).
Pokaži vse
Elektrofiziološke osnove in načela elektrokardiografije
Običajno je vir srčne električne aktivnosti sinusno vozlišče, v katerem se redno ustvarja vzbujanje (s frekvenco 60-90 utripov na minuto), ki prehaja skozi prevodni sistem srca zaporedno v atrije in ventrikle. V tem primeru ima vzbujanje debeline miokarda (mišične plasti) smer od endokarda (notranja plast) do epikarda (zunanja plast), kar ustvarja tako imenovani vzbujevalni vektor. Vektor ima smer od začetka vzbujanja (negativni pol) do območja miokarda, v katerem je prišlo do zadnjega vzbujanja (pozitivni pol). Po pravilih seštevanja vektorjev je mogoče sešteti več vektorjev in rezultat te vsote bo en nastali vektor.
Električno polje, ki nastane okoli električnih impulzov srca, se širi skozi človeško telo v koncentričnih krogih. Vrednost potenciala v kateri koli točki enega od teh krogov, ki se imenuje ekvipotencialna, je enaka. Ta lastnost se uporablja pri delovanju elektrokardiografa. Roke in noge, površina prsnega koša sta dva ekvipotencialna kroga, kar vam omogoča, da nanje namestite elektrode in registrirate potencialne razlike. posamezne odseke srca.
Električne potenciale, ki nastanejo med delovanjem srca, odstranimo z dvema elektrodama: ena je povezana s pozitivnim, druga z negativnim polom galvanometra, sestavni del elektrokardiograf. Naprava beleži in grafično prikazuje dinamiko potencialne razlike med aktivno in pasivno elektrodo.
Abdukcija je povezava dveh oddaljenih točk človeškega telesa z različnimi potenciali.
V trenutku, ko je tok usmerjen proti aktivni elektrodi, bo igla galvanometra odstopala navzgor; ko se tok odmakne od aktivne elektrode, se puščica premakne navzdol. Tako pozitivno in negativni roglji na elektrokardiogramu.


Vrste odvodov EKG
Glede na število polov ločimo eno- in dvopolne EKG odvode. Razlika potenciala med dvema točkama na telesu je fiksirana z dvopolnimi elektrodami med določenim delom telesa in potencialom, ki je konstanten po velikosti in pogojno vzet za nič. Kot ničelni potencial se uporablja kombinirana indiferentna Wilsonova elektroda, ki nastane s povezovanjem žic leve noge in obeh rok.
Trenutno je splošno sprejetih 12 odvodov: trije bipolarni standardni, trije ojačani iz udov in šest torakalnih unipolarnih.


Vodi okončin
Odvodi okončin so sestavljeni iz dveh podskupin - standardnih (I, II, III) in izboljšanih (aVR, aVL, aVF). Za njihovo registracijo se elektrode uporabljajo v skladu s pravilom "semaforja": na desni strani - označeno z rdečo (R), na levi strani - rumeno (L), na levi nogi - zeleno (F). Vklopljeno desna noga uporabljena je črna elektroda ("masa"), ki se uporablja za odpravo električnih motenj.

Standardni vodi
Standardni vodi, ki jih je leta 1903 predlagal Einthoven, so oštevilčeni I, II, III. Prvi standardni odvod se uporablja za beleženje potencialne razlike med desno ("negativno") in levo ("pozitivno") roko, drugi - desno roko ("negativno") in levo nogo ("pozitivno"), in tretji - leva roka ("negativno") in leva noga ("pozitivno"). Enakostranični trikotnik, ki ga je predlagal Einthoven, katerega oglišča so na ravni ramenskega in levega kolčnega sklepa, se uporablja za upodobitev osi standardnih odvodov (slika 1). V središču tega trikotnika je tako imenovani električni center srca ali dipol, ki je enako oddaljen od vseh treh standardnih odvodov.

Ojačani vodi
Aktivna (prirezovalna) elektroda okrepljene abdukcije registrira potencial uda, na katerem se nahaja. Elektrodi obeh udov sta povezani v eno pasivno (indiferentno) elektrodo, katere potencial se približuje ničli. Posledično bo potencialna razlika med trim in indiferentnimi elektrodami večja, amplituda zobcev EKG pa se bo povečala. Ojačani vodi so označeni z latinskimi črkami aVR, aVL in aVF (iz angleščine augmented - ojačan, Voltage - potencial, Right - desno, Left - levo, Foot - noga). Velike črke označujejo položaj aktivne elektrode.
6-osni Baileyev koordinatni sistem
6-osni koordinatni sistem, ki ga je predlagal Bailey, se oblikuje s superponiranjem 3-osnega sistema standardnih odvodov na osi odvodov, izboljšanih z okončinami (glejte shemo 1). Označuje položaj šestih odvodov okončin v prostoru in zato odraža spremembe v smeri elektromotorne sile srca, ki se pojavljajo v čelni ravnini.

Iz središča srca so črte narisane vzporedno s tremi standardnimi vodi. Nadalje se osi vodnikov, ojačenih iz okončin, nanašajo na središče srca. Kot med vsakim od obeh standardnih vodnikov bo 60°. Kot med katerim koli standardnim odvodom in razširjenim odvodom okončine, ki meji nanj, je 30°.
Ta koordinatni sistem se uporablja za določitev tako imenovane električne osi srca - smer celotnega vektorja elektromotorne sile srca, ki se nahaja v čelni ravnini. Normalni kot odstopanja električne osi je 30-70 °. Spremembe v položaju električne osi srca, njegove tako imenovane rotacije okoli vzdolžne in / ali prečne osi, ki kažejo na patologijo, so pomembne za prakso zdravnika (glej tabelo 1).
Povezava med kardiopulmonalnimi boleznimi in odstopanjem položaja električne osi srca glede na elektrokardiogram:
Unipolarni prsni vodi
Unipolarni prsni odvodi, ki jih je predlagal Wilson leta 1933, so zasnovani za beleženje potencialne razlike med prvo elektrodo (aktivno), ki se nahaja na prsih, in drugo elektrodo (indiferentno). V svoji oznaki imajo črko V in številko serijska številka.V tem primeru se elektrode nahajajo:
Za nekatere posebne indikacije je potrebno posneti skrajno leve dodatne prsne odvode V7 -V9. V tem primeru se aktivna elektroda nahaja v petem medrebrnem prostoru vzdolž posteriorne aksilarne, skapularne in paravertebralne linije.
"Visoki" prsni odvodi se posnamejo po istih linijah kot običajni prsni odvodi, vendar 2-3 medrebrne prostore višje (ali včasih nižje), v primerih, ko obstaja sum žariščnih sprememb v sprednji in stranski steni levega prekata v njihove zgornje dele.
Desni prsni odvodi, označeni kot podobno ojačani iz udov V3R-V6R, so pritrjeni na simetrične odseke prsnega koša na desni.

Dodatni potencialni kupci
Nebeški odvodi (bipolarni prsni koš) so primerni pri izvajanju različnih funkcionalnih testov z telesna aktivnost. Uporabljajo se kot dodatne metode za potrditev ventrikularne hipertrofije in ugotavljanje specifičnih lokalizacij motenj krvnega obtoka srca. Elektrode so nameščene na prsnem košu in tvorijo tako imenovani "mali srčni trikotnik". V tem primeru je lokacija elektrod naslednja:
Za registracijo žariščne spremembe v spodnjem delu zadnje stene levega prekata uporabljamo odvode Slopak . Rumena (indiferentna) elektroda se namesti na levo roko, rdeča (aktivna) elektroda - v II medrebrnem prostoru na levem robu prsnice, nato pa se zaporedno premika v subklavialni regiji od roba prsnice do levega ramena. vzdolž srednjeklavikularne, sprednje in srednje aksilarne črte.

vodi glede na Lian se uporabljajo za natančnejšo registracijo ušes. Elektrode namestimo na ročaj prsnice in v peti medrebrni prostor na desnem ali levem robu prsnice.
svinec po Kletinu identičen svinčniku aVF, vendar ga presega v amplitudi za 2-krat in manj je odvisno od lokacije srca. Elektroda se namesti na ročaj prsnice z desne roke, druga elektroda ostane na levi nogi. V klinični praksi se tehnika uporabe elektrod po Kletinu uporablja za diagnosticiranje žariščnih lezij, ki se nahajajo vzdolž zadnje stene levega prekata.
Ezofagealne elektrode omogočajo snemanje potencialov v neposredni bližini srca in se uporabljajo za snemanje potencialov območij, nedostopnih za snemanje s prsnimi elektrodami - zadnja stena levega prekata in levi atrij.

Čemu so odvodi EKG?
Znano je, da vsak od vodov registrira prehod impulza iz sinusnega vozla vzdolž prevodnega sistema v določenih delih srca: standardni vodi (I, II, III) so odgovorni za sprednjo in zadnjo steno; okrepljen iz okončin (aVR, aVL, aVF) - za desno bočno, levo anteriorno-lateralno oziroma postero-spodnjo steno; prsni koš V1 in V2 - za interventrikularni septum; V3 - za sprednjo steno levega prekata, V4 - za vrhom, V5 in V6 - za stransko steno levega prekata; dodatna skrinja (V7 -V 9) - za zadnjo steno; desni prsni koš (V3 R-V6 R) - za desno steno.
Vključuje tudi pogojno delitev odvodov na desno (III, aVF, V1 -V2), ki beležijo spremembe potencialne razlike v desnem atriju in prekatu, in levo (I, aVL, V5 -V6) - podobno na levi.
V tem članku boste izvedeli o taki diagnostični metodi, kot je EKG srca Kaj je in kaj kaže. Kako poteka registracija elektrokardiograma in kdo ga lahko najbolj natančno dešifrira. Prav tako se boste naučili samostojno določiti znake normalnega EKG in glavne bolezni srca, ki jih je mogoče diagnosticirati s to metodo.
Datum objave članka: 3.2.2017
Članek je bil nazadnje posodobljen: 29.05.2019
Kaj je EKG (elektrokardiogram)? To je ena najpreprostejših, najbolj dostopnih in informativnih metod za diagnosticiranje bolezni srca. Temelji na registraciji električnih impulzov, ki se pojavljajo v srcu, in njihovem grafičnem zapisu v obliki zob na posebnem papirnem filmu.
Na podlagi teh podatkov je mogoče oceniti ne le električno aktivnost srca, temveč tudi strukturo miokarda. To pomeni, da je s pomočjo EKG mogoče diagnosticirati številne razne bolezni srca. Zato je neodvisna interpretacija EKG s strani osebe, ki nima posebnega medicinskega znanja, nemogoča.
Vse, kar lahko preprosta oseba naredi, je le okvirno oceniti posamezne parametre elektrokardiograma, ali ustrezajo normi in o kakšni patologiji lahko govorijo. Toda končne sklepe o zaključku EKG lahko naredi le usposobljen specialist - kardiolog, pa tudi splošni ali družinski zdravnik.
Princip metode
Kontraktilna aktivnost in delovanje srca je možno zaradi dejstva, da se v njem redno pojavljajo spontani električni impulzi (razelektritve). Običajno se njihov izvor nahaja v najvišjem delu organa (v sinusni vozel ki se nahaja v bližini desnega atrija). Namen vsakega impulza je preiti po prevodnih živčnih poteh skozi vse oddelke miokarda in povzročiti njihovo kontrakcijo. Ko se impulz pojavi in prehaja skozi miokard atrija, nato pa prekate, pride do njihovega izmeničnega krčenja - sistole. V obdobju, ko ni impulzov, se srce sprosti - diastola.
EKG diagnostika (elektrokardiografija) temelji na registraciji električnih impulzov, ki se pojavljajo v srcu. Za to se uporablja posebna naprava - elektrokardiograf. Načelo njegovega delovanja je, da na površini telesa zajame razlike v bioelektričnih potencialih (razelektritvah), ki nastanejo v različne oddelke srce v času kontrakcije (v sistoli) in sprostitve (v diastoli). Vsi ti procesi so zabeleženi na posebnem toplotno občutljivem papirju v obliki grafa, sestavljenega iz koničastih ali polkroglih zob in vodoravnih črt v obliki vrzeli med njimi.

Kaj je še pomembno vedeti o elektrokardiografiji
Električni izpusti srca ne potekajo samo skozi ta organ. Ker ima telo dobro električno prevodnost, je moč ekscitatornih srčnih impulzov zadostna za prehod skozi vsa tkiva telesa. Najboljše od vsega pa je, da se razširijo na predel prsnega koša, pa tudi na zgornji del in spodnjih okončin. Ta lastnost je v osnova EKG in razloži, kaj je.
Za registracijo električne aktivnosti srca je potrebno eno elektrodo elektrokardiografa pritrditi na roke in noge, pa tudi na anterolateralno površino leve polovice prsnega koša. To vam omogoča, da ujamete vse smeri širjenja električnih impulzov skozi telo. Poti izpustov med območji kontrakcije in sprostitve miokarda imenujemo srčni odvodi in so na kardiogramu označeni na naslednji način:
- Standardne potencialne stranke:
- jaz - prvi;
- II - drugi;
- Š - tretji;
- AVL (podobno prvemu);
- AVF (analog tretjega);
- AVR (zrcalna slika vseh odvodov).
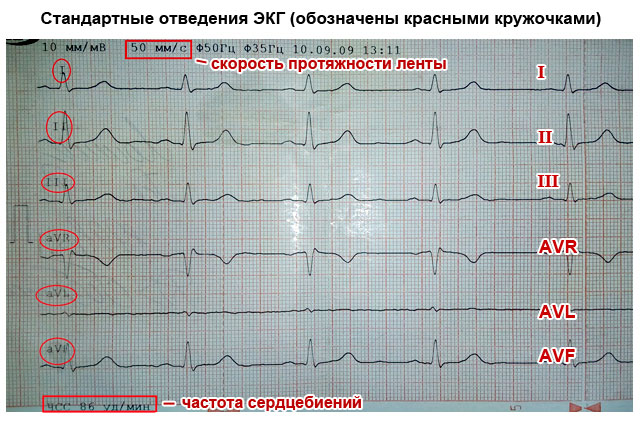

Pomen vodnikov je v tem, da vsak od njih registrira prehod električnega impulza skozi določeno območje srca. Zahvaljujoč temu lahko dobite informacije o:
- Kako se srce nahaja v prsnem košu (električna os srca, ki sovpada z anatomsko osjo).
- Kakšna je struktura, debelina in narava krvnega obtoka miokarda atrijev in prekatov.
- Kako redno se pojavljajo impulzi v sinusnem vozlu in ali obstajajo prekinitve.
- Ali se vsi impulzi izvajajo po poteh prevodnega sistema in ali obstajajo ovire na njihovi poti.
Kaj je elektrokardiogram
Če bi imelo srce enako strukturo vseh svojih oddelkov, živčnih impulzov bi šel skozi njih v istem času. Posledično bi na EKG vsaka električna razelektritev ustrezala samo enemu zobu, ki odraža krčenje. Obdobje med kontrakcijami (impulzi) na EGC ima obliko ravne vodoravne črte, ki se imenuje izolinija.
Človeško srce je sestavljeno iz desne in leve polovice, v kateri se razlikujeta zgornji del - atriji in spodnji - ventrikli. Ker so različnih velikosti, debelin in ločeni s pregradami, prehaja vzburjevalni impulz skozi njih z različno hitrostjo. Zato so na EKG zabeleženi različni zobje, ki ustrezajo določenemu delu srca.

Kaj pomenijo zobje
Zaporedje širjenja sistoličnega vzbujanja srca je naslednje:
- Izvor elektroimpulznih razelektritev se pojavi v sinusnem vozlu. Ker se nahaja blizu desnega atrija, se ta del najprej skrči. Z rahlim zamikom, skoraj istočasno, se skrči levi atrij. Na EKG se tak trenutek odraža z valom P, zato se imenuje atrijski. Obrnjen je navzgor.
- Iz preddvorov izcedek prehaja v prekate skozi atrioventrikularno (atrioventrikularno) vozlišče (kopičenje spremenjenih živčne celice miokard). Imajo dobro električno prevodnost, zato v vozlišču običajno ni zamude. To je na EKG prikazano kot interval P-Q – vodoravna črta med ustreznima zobcema.
- Vzbujanje ventriklov. Ta del srca ima najdebelejši miokard, zato gre električni val skozi njih dlje kot skozi preddvore. Posledično se na EKG pojavi najvišji zob - R (ventrikularni), obrnjen navzgor. Pred njim se lahko pojavi majhen val Q, ki kaže v nasprotno smer.
- Po zaključku ventrikularne sistole se miokard začne sproščati in obnavlja energijske potenciale. Na EKG je videti kot val S (obrnjen navzdol) - popolno pomanjkanje razdražljivosti. Za njim pride majhen val T, obrnjen navzgor, pred njim pa kratka vodoravna črta - segment S-T. Pravijo, da si je miokard popolnoma opomogel in je pripravljen na novo kontrakcijo.



Ker vsaka elektroda, pritrjena na okončine in prsni koš (odvod), ustreza določenemu delu srca, so enaki zobje v različnih odvodih videti drugače – pri nekaterih so bolj izraziti, pri drugih manj.
Kako dešifrirati kardiogram
dosledno EKG interpretacija tako pri odraslih kot pri otrocih vključuje merjenje velikosti, dolžine zob in intervalov, oceno njihove oblike in smeri. Vaša dejanja z dešifriranjem bi morala biti naslednja:
- Odprite papir s posnetim EKG. Lahko je ozek (približno 10 cm) ali širok (približno 20 cm). Videli boste več nazobčanih črt, ki potekajo vodoravno, vzporedno druga z drugo. Po kratkem presledku, v katerem ni zob, se po prekinitvi snemanja (1–2 cm) spet začne linija z več kompleksi zob. Vsak tak graf prikazuje odvod, zato je pred njim oznaka, kateri odvod je (na primer I, II, III, AVL, V1 itd.).
- V enem od standardnih odvodov (I, II ali III), ki ima najvišji val R (običajno drugi), izmerite razdaljo med tremi zaporednimi valovi R (interval R-R-R) in določite povprečno vrednost indikatorja (število razdelite na milimetrov za 2). To je potrebno za izračun srčnega utripa v eni minuti. Ne pozabite, da lahko takšne in drugačne meritve opravite z ravnilom z milimetrsko skalo ali s štetjem razdalje na EKG traku. Vsaka velika celica na papirju ustreza 5 mm, vsaka pika ali majhna celica v njej pa 1 mm.
- Ocenite vrzeli med valovi R: so enaki ali različni. To je potrebno za določitev pravilnosti srčnega utripa.
- Zaporedoma ocenite in izmerite vsak val in interval na EKG. Ugotovite njihovo korespondenco normalni indikatorji(tabela spodaj).

Pomembno si je zapomniti! Vedno bodite pozorni na hitrost traku – 25 ali 50 mm na sekundo. To je bistveno za izračun srčnega utripa (HR). Sodobne naprave prikazujejo srčni utrip na traku in izračuna ni treba izvesti.
Kako izračunati srčni utrip
Obstaja več načinov za štetje števila srčnih utripov na minuto:
- Običajno se EKG posname s hitrostjo 50 mm/s. V tem primeru lahko izračunate srčni utrip (srčni utrip) po naslednjih formulah:
HR=60/((R-R (v mm)*0,02))
Pri snemanju EKG s hitrostjo 25 mm/s:
HR=60/((R-R (v mm)*0,04)
- Srčni utrip lahko izračunate tudi na kardiogramu z naslednjimi formulami:
- Pri snemanju pri 50 mm/s: HR = 600/povprečno število velikih celic med valovi R.
- Pri snemanju pri 25 mm/s: HR = 300/povprečno število velikih celic med valovi R.

Kako izgleda EKG v normalnih in patoloških stanjih?
Kako naj bi izgledal normalni EKG in kompleksi valov, katera odstopanja so najpogostejša in kaj kažejo, je opisano v tabeli.
Pomembno si je zapomniti!
- Ena majhna celica (1 mm) na EKG filmu ustreza 0,02 sekunde pri 50 mm/s in 0,04 sekunde pri 25 mm/s (na primer 5 celic - 5 mm - ena velika celica ustreza 1 sekundi).
- Vodnik AVR se ne uporablja za vrednotenje. Običajno je zrcalna slika standardnih vodnikov.
- Prvi odvod (I) podvaja AVL, tretji (III) pa AVF, zato sta na EKG videti skoraj identična.

| Parametri EKG | Indikatorji norme | Kako razvozlati odstopanja od norme na kardiogramu in kaj kažejo |
|---|---|---|
| Razdalja R-R-R | Vsi presledki med valovi R so enaki | Različni intervali lahko govorijo o atrijski fibrilaciji, srčnem bloku |
| Srčni utrip | V območju od 60 do 90 bpm | Tahikardija - ko je srčni utrip večji od 90 / min Bradikardija - manj kot 60/min |
| Val P (atrijsko krčenje) | V obliki loka se obrne navzgor, visok približno 2 mm, pred vsakim valom R. Lahko ga ni v III, V1 in AVL | Visok (več kot 3 mm), širok (več kot 5 mm), v obliki dveh polovic (dvogrba) - zgostitev atrijskega miokarda |
| Sploh ni prisoten v odvodih I, II, FVF, V2-V6 - ritem ne prihaja iz sinusnega vozla | ||
| Več majhnih zob v obliki "žage" med valovi R - atrijska fibrilacija | ||
| interval P-Q | Vodoravna črta med valoma P in Q 0,1–0,2 sekunde | Če je podolgovat (več kot 1 cm pri snemanju 50 mm / s) - srce |
| Skrajšanje (manj kot 3 mm) – | ||
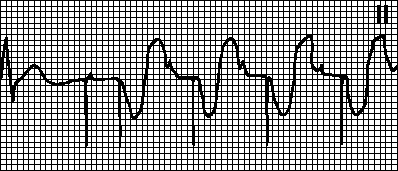
| kompleks QRS | Trajanje je približno 0,1 sekunde (5 mm), po vsakem kompleksu je val T in vrzel v vodoravni črti | Razširitev ventrikularnega kompleksa kaže na hipertrofijo ventrikularnega miokarda, blokado nog Hisovega snopa. |
| Če med visokimi kompleksi, obrnjenimi navzgor, ni nobenih vrzeli (grejo neprekinjeno), to kaže bodisi na ventrikularno fibrilacijo. | ||
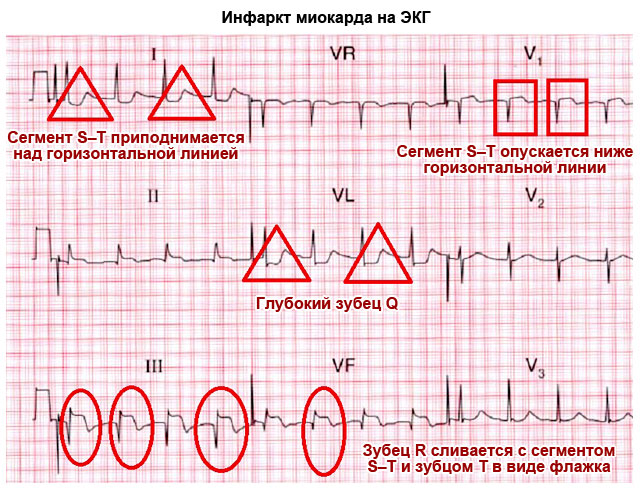
| Ima obliko "zastave" - miokardni infarkt | ||
| val Q | Obrnjen navzdol, globok manj kot ¼ R, lahko ni | Globok in širok zobec Q v standardnih ali prsnih odvodih kaže na akutni ali prejšnji miokardni infarkt |
| val R | Najvišji, obrnjen navzgor (približno 10–15 mm), koničast, prisoten v vseh odvodih | V različnih odvodih ima lahko različno višino, toda če je več kot 15–20 mm v odvodih I, AVL, V5, V6, je to lahko znak. Nazobčan na vrhu R v obliki črke M označuje blokado nog Hisovega snopa. |
| S val | Prisoten v vseh odvodih, obrnjen navzdol, koničast, lahko se razlikuje po globini: 2–5 mm v standardnih odvodih | Običajno je lahko v prsnih odvodih njegova globina toliko milimetrov, kot je višina R, vendar ne sme presegati 20 mm, v odvodih V2-V4 pa je globina S enaka višini R. Globoko ali nazobčano S v III, AVF, V1, V2 - hipertrofija levega prekata. |
| segment S-T | Ustreza vodoravni črti med S in T valom | Odstopanje elektrokardiografske črte navzgor ali navzdol od vodoravne ravnine za več kot 2 mm kaže koronarna bolezen, angina ali miokardni infarkt |
| T val | Obrnjen navzgor v loku z višino manj kot ½ R, v V1 ima lahko enako višino, vendar ne sme biti višji | Visoka, koničasta, dvogrba T v standardnih in prsnih odvodih kaže na koronarno bolezen in preobremenitev srca |
| Val T, ki se združi z intervalom S-T in val R v obliki lokaste "zastavice", kaže na akutno obdobje infarkta. |

Še nekaj pomembnega
Značilnosti EKG, opisane v tabeli v normalnih in patoloških stanjih, so le poenostavljena različica interpretacije. Popolno oceno rezultatov in pravilen zaključek lahko naredi le specialist (kardiolog), ki pozna razširjeno shemo in vse podrobnosti metode. To še posebej velja, ko morate dešifrirati EKG pri otrocih. Splošna načela in elementi kardiograma so enaki kot pri odraslih. Toda za otroke različnih starosti veljajo različna pravila. Zato lahko le otroški kardiologi dajo strokovno oceno v spornih in dvomljivih primerih.


