Kaj je kronični avtoimunski tiroiditis
Kronični avtoimunski tiroiditis oz limfomatozni tiroiditis to vnetna bolezenščitnica avtoimunske narave, ko človeško telo proizvaja protitelesa in limfocite, ki poškodujejo lastne celice ščitnice. (Običajno se protitelesa v človeškem telesu proizvajajo samo proti tujku).Kaj povzroča kronični avtoimunski tiroiditis?
Najpogosteje se avtoimunski tiroiditis pojavi pri bolnikih, starih od 40 do 50 let, pri ženskah pa je desetkrat pogostejši kot pri moških. To je najpogostejša vnetna bolezen ščitnice. In v Zadnje čase Vedno več bolnikov trpi za avtoimunskim tiroiditisom mlada in otroci.
Domneva se, da je avtoimunski limfomatozni tiroiditis deden. Svojci bolnikov s Hashimotovim tiroiditisom imajo pogosto sladkorno bolezen in različne bolezni ščitnice. Toda za uresničitev dedne nagnjenosti so potrebni dodatni neugodni dejavniki. zunanji dejavniki. To so respiratorne virusne bolezni, kronične lezije okužbe mandljev, sinusov in zob, prizadetih s kariesom.
Dolgotrajna nenadzorovana uporaba zdravil, ki vsebujejo jod, in izpostavljenost sevanju prispevata k razvoju avtoimunskega tiroiditisa. Pod vplivom provocirajočega faktorja se v telesu aktivirajo kloni limfocitov, ki sprožijo reakcijo tvorbe protiteles proti lastnim celicam. Posledica tega procesa je poškodba celic ščitnice (tirocitov). Iz poškodovanih ščitničnih celic pride v krvni obtok vsebina foliklov: hormoni, uničeni deli notranjih organelov celice, ki posledično prispevajo k nadaljnjemu nastanku protiteles proti ščitničnim celicam. Proces postane cikličen.
Patogeneza (kaj se zgodi?) med kroničnim avtoimunskim tiroiditisom
Mehanizem imunske agresije je zelo zapleten, vendar bomo vseeno poskušali ta pojav razložiti na preprost način.
Da bi razumel, ali je pred njim ali nekoga drugega, se je imunski sistem naučil prepoznati različne beljakovine, ki sestavljajo vsako živo celico. Prepoznavanje beljakovin izvaja imunska celica, imenovana makrofag. Makrofag pride v stik z različnimi celicami, kar povzroči prepoznavanje.
Ko ugotovi, s kom ima opravka, makrofag o tem obvesti svoje imunske tovariše T-limfocite. T-limfociti so različni. Pomembno je, da poznamo dve vrsti T-celic: T-celice pomočnice, ki agresijo omogočajo, in T-supresorske celice, ki jo, nasprotno, prepovedujejo. Če je dovoljenje za napad prejeto od T-pomočnikov, gre ukaz "k vojakom" - NK celice, T-killerji, makrofagi. Te celice ubijejo vsiljivca z neposrednim stikom z njim. Pri tem nastajajo interferoni, interlevkini, reaktivne kisikove spojine in druge agresivne snovi.
Med »imunimi četami« je še ena igralec. To so limfociti B. Njihova glavna razlika je v tem, da lahko proizvajajo protitelesa kot odgovor na tuje proteine (antigene). Protitelesa so zelo specifična za antigene in se vežejo le nanje. Takoj, ko pride do procesa vezave protitelesa na antigen na membrani tuje celice, nastane imunski kompleks. Ta trenutek je signal za aktivacijo posebnega agresivnega imunskega sistema - sistema komplementa.
V zvezi z avtoimunskim tiroiditisom lahko rečemo, da se bolezen razvije zaradi oslabljenega prepoznavanja. To pomeni, da je lastna beljakovina ščitnične celice prepoznana kot tuja z vsemi posledičnimi posledicami.
Ugotovljeno je bilo, da je taka motnja lahko neločljivo povezana z genotipom osebe od rojstva. Na enak način obstaja nagnjenost k nizki aktivnosti T-supresorjev, ki naj bi zavirali agresiven imunski odziv.
Protitelesa, ki jih proizvajajo limfociti B med avtoimunskim tiroiditisom, se "oprimejo" proteinov tirocitov - tiroidne peroksidaze, mikrosomske frakcije, pa tudi proteina tiroglobulina.
Prav ta protitelesa se odkrijejo v krvi pri postavljanju diagnoze. Tirociti, ki so zaradi avtoimunskega procesa ubiti ali poškodovani, ne morejo več proizvajati hormonov. Njihova raven v krvi postopoma upada. Nastane hipotiroidizem, katerega simptome že poznamo.
Simptomi kroničnega avtoimunskega tiroiditisa
Kronični avtoimunski tiroiditis zelo pogosto poteka dolgo časa brez kliničnih manifestacij. TO zgodnji znaki vključujejo neprijetne občutke v ščitnici, občutek cmoka v grlu pri požiranju, občutek pritiska v grlu. Včasih se pojavi blaga bolečina v predelu ščitnice, predvsem pri palpaciji ščitnice. Nekateri bolniki se lahko pritožujejo zaradi blage šibkosti in bolečin v sklepih.
Če bolnik razvije hipertiroidizem (zaradi velikega sproščanja hormonov v kri, ko so ščitnične celice poškodovane), se pojavijo naslednje pritožbe:
- tresenje prstov
- povečan srčni utrip
- potenje
- zvišan krvni tlak.
Pogosteje se stanje hipertiroidizma pojavi na začetku bolezni. Pozneje je lahko delovanje ščitnice normalno ali rahlo zmanjšano (hipotiroidizem). Hipotiroidizem se običajno pojavi 5-15 let od začetka bolezni in se v neugodnih razmerah poslabša. Za akutne respiratorne virusne bolezni, z duševno in fizično preobremenjenostjo, poslabšanjem različnih kroničnih bolezni.
Odvisno od klinične slike in velikosti ščitnice Hashimotov kronični avtoimunski tiroiditis je razdeljen na oblike:
- atrofična oblika avtoimunskega tiroiditisa. Pri atrofični obliki ni povečanja ščitnice. Pojavi se pri večini bolnikov, vendar pogosteje pri starejših in mladih bolnikih, ki so bili izpostavljeni sevanju. Običajno to obliko klinično spremlja zmanjšanje delovanja ščitnice (hipotiroidizem).
- Hipertrofična oblika avtoimunskega tiroiditisa vedno spremlja povečana ščitnica. Ščitnica je lahko enakomerno povečana po celotnem volumnu (difuzna hipertrofična oblika) ali opazimo prisotnost vozlov (nodularna oblika). Možna je kombinacija difuznih in nodularnih oblik. Hipertrofično obliko avtoimunskega tiroiditisa lahko na začetku bolezni spremlja tirotoksikoza, pogosteje pa je delovanje ščitnice normalno ali zmanjšano.
Diagnoza kroničnega avtoimunskega tiroiditisa
Diagnoza avtoimunskega tiroiditisa določeno na podlagi zgodovine bolezni in značilne klinične slike. Splošni krvni test razkriva povečanje števila limfocitov s splošnim zmanjšanjem števila levkocitov. V fazi hipertiroidizma se poveča raven ščitničnih hormonov v krvi, z zmanjšanim delovanjem žleze se zmanjša količina hormonov v krvi, ob hkratnem povečanju ravni hipofiznega hormona tirotropina. Zaznane so spremembe v imunogramu. Ultrazvočni pregled razkriva povečanje ščitnice in njeno neenakomernost pri nodularni obliki tiroiditisa. Biopsija (pregled majhnega koščka ščitničnega tkiva pod mikroskopom) razkrije veliko število limfocitov in drugih celic, značilnih za avtoimunski limfomatski tiroiditis.
Če so prisotni glavni simptomi bolezni, se znatno poveča možnost maligne degeneracije ščitnice (nastanek vozla). Za diagnozo je potrebna biopsija s tanko iglo. Prisotnost tirotoksikoze pri bolniku tudi ne izključuje možnosti maligne degeneracije ščitnice. Avtoimunski tiroiditis pogosto ima benigni potek. Ščitnični limfomi so izjemno redki. Sonografija ali ultrazvočni pregled ščitnice vam omogoča, da ugotovite povečanje ali zmanjšanje njegove velikosti. Podobni simptomi se pojavijo tudi pri difuzni toksični golši, zato diagnoze ni mogoče postaviti na podlagi ultrazvočnih podatkov.
Zdravljenje kroničnega avtoimunskega tiroiditisa
Za avtoimunski tiroiditis ni posebnega zdravljenja. V tireotoksični fazi avtoimunskega tiroiditisa se uporabljajo simptomatska zdravila. V primerih hipotiroidizma so predpisani pripravki ščitničnih hormonov, na primer L-tiroksin. Predpisovanje zdravil za ščitnico, predvsem pri starejših, ki imajo praviloma ishemična bolezen srce, je treba začeti z majhnimi odmerki, povečati vsakih 2,5-3, dokler se stanje ne normalizira. Nadzor nivoja ščitnično stimulirajoči hormon v krvnem serumu ne pogosteje kot vsakih 1,5-2 mesecev.
Glukokortikoidi (prednizolon) so predpisani le, če se avtoimunski tiroiditis kombinira s subakutnim tiroiditisom, ki se pogosto pojavi v jesensko-zimskem obdobju. Opisani so bili primeri, ko so ženske z avtoimunskim tiroiditisom s simptomi hipotiroidizma med nosečnostjo doživele spontano remisijo. Po drugi strani pa obstajajo opažanja, ko je bolnica z avtoimunskim tiroiditisom, ki je imela eutiroidno stanje pred in med nosečnostjo, po porodu razvila hipotiroidizem.
Pri hipertrofični obliki avtoimunskega tiroiditisa in izrazitem pojavu kompresije mediastinalnih organov zaradi povečane ščitnice je priporočljivo kirurško zdravljenje. Operacija Indiciran je tudi v primerih, ko dolgotrajno zmerno povečanje ščitnice začne hitro napredovati v volumnu (velikosti).
Pri povečanem delovanju ščitnice so predpisani tireostatiki (tiamazol, merkazolil) in zaviralci beta. Za zmanjšanje proizvodnje protiteles so predpisana nesteroidna protivnetna zdravila:
- indometacin;
- metindol;
- voltaren.
Predpisana so zdravila za izboljšanje imunosti, vitaminov in adaptogenov. Pri zmanjšanem delovanju ščitnice predpišemo sintetične ščitnične hormone. Napoved bolezni je zadovoljiva. Bolezen napreduje počasi. S pravočasnim zdravljenjem je mogoče znatno upočasniti proces in doseči dolgoročno remisijo bolezni.
Prognoza bolezni
Bolezen je nagnjena k počasnemu napredovanju. V nekaterih primerih se zadovoljivo zdravje in učinkovitost bolnikov ohranja 15-18 let, kljub kratkotrajnim poslabšanjem. V obdobju poslabšanja tiroiditisa lahko opazimo simptome manjše tirotoksikoze ali hipotiroidizma; slednje je pogostejše po porodu.
Preprečevanje kroničnega avtoimunskega tiroiditisa
Niti klinično očitne oblike avtoimunskega tiroiditisa niti prisotnost posameznikov z genetsko nagnjenostjo k njegovemu razvoju v populaciji ne morejo biti razlogi, ki kakor koli omejujejo potrebo po stalni množični jodni profilaksi. Prednost odprave bolezni zaradi pomanjkanja joda je nesporna.
Na katere zdravnike se obrniti, če imate kronični avtoimunski tiroiditis?
Endokrinolog
Promocije in posebne ponudbe
14.11.2019
Strokovnjaki se strinjajo, da je treba pozornost javnosti pritegniti na problematiko bolezni srca in ožilja. Nekateri so redki, progresivni in jih je težko diagnosticirati. Sem spada na primer transtiretinska amiloidna kardiomiopatija
14.10.2019
12., 13. in 14. oktobra Rusija gosti obsežen družabni dogodek brezplačnega testiranja strjevanja krvi - "Dan INR". Akcija poteka ob svetovnem dnevu tromboze.
07.05.2019
Incidenca meningokokne okužbe v Ruski federaciji se je leta 2018 (v primerjavi z letom 2017) povečala za 10% (1). Eden najpogostejših načinov preprečevanja nalezljive bolezni- cepljenje. Sodobna konjugirana cepiva so namenjena preprečevanju pojava meningokokna okužba in meningokokni meningitis pri otrocih (celo zgodnja starost), najstniki in odrasli.
Virusi ne lebdijo v zraku, ampak lahko pristanejo tudi na ograjah, sedežih in drugih površinah, pri tem pa ostanejo aktivni. Zato je na potovanju ali na javnih mestih priporočljivo ne le izključiti komunikacijo z drugimi ljudmi, ampak se tudi izogibati...
Vrnitev dober vid in za vedno se posloviti od očal in kontaktnih leč so sanje mnogih ljudi. Zdaj je to mogoče hitro in varno uresničiti. Popolnoma brezkontaktna tehnika Femto-LASIK odpira nove možnosti laserske korekcije vida.
Eden najbolj pomembne organe v človeškem telesu je ščitnica. Vsebuje celotno zalogo joda, ki vstopa v telo, proizvaja potrebne hormone, ki posledično pomagajo pri pravilnem delovanju metabolizma in vplivajo na razvoj celic. Kot vsi drugi organi pa lahko tudi ščitnica trpi zaradi posledic različnih bolezni, najpogostejša med njimi pa je hipotiroidizem zaradi avtoimunskega tiroiditisa.
Subklinični hipotiroidizem, ki ga povzroča avtoimunski tiroiditis, povzroči zvišanje TSH, kar je posledica reakcije hipofize na motnje v delovanju ščitnice. Posledično začnejo »preživele« ščitnične celice delovati težje in vzdrževati zadostno raven ščitničnega hormona. Zahvaljujoč tej reakciji telesa morda sploh ni simptomov, ki bi kazali na motnjo. Zato, ta tip Hipotiroidizem se imenuje subklinični.
Odziv telesa na bolezen
Ker ščitnica vpliva na vse organe in sisteme v telesu, se simptomi lahko kažejo z različnih strani. Za dobro delovanje organov je potrebna zadostna vsebnost joda. Če pa telo občuti pomanjkanje le-tega dlje časa, lahko to privede do zmanjšanja stopnje rasti in delitve celic, kar povzroči negativne spremembe v žlezi, pa tudi nodularne tvorbe.
Nodularna golša s simptomi subkliničnega hipotiroidizma AIT se lahko pojavi zaradi številnih razlogov, kot so:
- pomanjkanje joda;
- onesnaženje in toksini;
- virusne okužbe;
- stalni stres;
- kajenje;
- dolgo obdobje sprejema zdravila;
- genetika.

Z rednim obiskom endokrinologa lahko spremljate stanje in zdravje ščitnice. Zahvaljujoč temu bo mogoče prepoznati kakršne koli manifestacije motenj in takoj začeti zdravljenje. Metode zdravljenja vključujejo naslednje:
- pravilna uporaba radioaktivnega joda;
- uporaba zdravil, ki zavirajo proizvodnjo ščitnice;
- kirurški poseg.
Avtoimunski tiroiditis in hipotiroidizem
AIT se včasih imenuje Hashimotov tiroiditis. S to diagnozo začne imunski sistem uničevati ščitnične beljakovine, kar povzroči njegovo uničenje. Primarni hipotiroidizem v ozadju avtoimunskega tiroiditisa se lahko razvije zaradi genetskih ali pridobljenih motenj ščitnice. Vendar pa je ta izid mogoče preprečiti.
Simptomi hipotiroidizma AIT
Pri avtoimunskem tiroiditisu morda ni očitni simptomi. Bolezen napreduje počasi in napreduje v hipotiroidizem. Vendar pa je v večini primerov lahko eden od značilnih znakov pojav golše, ki se lahko poveča in poveča, rezultat pa bodo druge manifestacije bolezni. Če se v predelu sapnika pojavi nodularna tvorba, bo to motilo dihanje in požiranje, najpogosteje pa se nelagodje čuti samo pri dotiku ali pri nošenju šalov in kravatov.
Nekateri simptomi bolezni se lahko izrazijo na naslednji način:
- nespečnost;
- motnje v prebavnem sistemu;
- anksioznost;
- utrujenost;
- nenadne spremembe teže;
- bolečine v telesu, mišicah, sklepih;
- spremembe razpoloženja in depresija.
Diagnoza AIT
Z rednimi pregledi pri specialistu lahko spremljate stanje ščitnice in že v zgodnji fazi prepoznate različna odstopanja od njenega normalnega delovanja. Endokrinolog lahko razkrije naslednje:
- odstopanja od norme v velikosti organa;
- na podlagi krvnega testa lahko določite raven tiroglobulina, ščitnične peroksidaze in protiteles ter njihovo razmerje;
- biopsija bo pomagala odkriti limfocite in makrofage;
- z uporabo radioizotopske raziskave Pri povečani ščitnici je mogoče opaziti razpršeni privzem.
Zdravljenje AIT hipotiroidizma
V primerih, ko pride do povečanja organa, bo endokrinolog bolniku predpisal zdravljenje s hormoni. Umetni hormoni, kot je levotiroksin, pomagajo pri boju proti krčenju ščitnice. Vendar, če zdravljenje z zdravili se izkaže za neučinkovito, lahko lečeči zdravnik priporoči delno ali popolno odstranitev žleze.
Če je bolniku diagnosticiran avtoimunski tiroiditis in subklinični hipotiroidizem, lahko zdravniki predpišejo hormon L-tiroksin ali jodomarin, po enem mesecu pa TSH.
Nekateri zdravniki menijo, da je treba v primeru prisotnosti ščitničnih protiteles pri avtoimunskem tiroiditisu začeti takojšnje zdravljenje z majhnimi odmerki hormonov, kot jih proizvaja ščitnica. Večina zdravnikov svetuje uporabo zdravila levothyroxine, če je raven TSH v mejah normale. To zdravilo pomaga upreti razvoju bolezni, celo ustaviti. Razlog za ta rezultat je v tem, da se raven protiteles in vsebnost limfocitov močno zmanjša, kar pomeni, da tudi vnetje izzveni.

Zdravljenje s hormonsko terapijo ima številne pomembne prednosti. Seveda mora oseba, ki trpi za to boleznijo, razumeti svojo odvisnost od drog do konca svojega življenja. Vendar to dejstvo ne bi smelo skrbeti, saj zdravljenje vključuje nasičenje telesa z manjkajočimi hormoni, ki jih ščitnica sama ne more več proizvajati. Zahvaljujoč zdravljenju s hormoni bodo kmalu opazili naslednje spremembe:
- obnova ščitnice;
- odsotnost bolezni;
- olajšanje pride zelo hitro, zaradi česar se lahko oseba, ki trpi zaradi bolezni, zelo hitro vrne v normalno življenje;
- v treh mesecih lahko obnovite raven hormonov;
- odmerek zdravila se med celotnim tečajem ne spremeni, razen če pride do nosečnosti ali pomembnih sprememb v teži;
- zaradi stroškov zdravil je tudi zdravljenje povsem dostopno.
Zdravljenje subklinične AIT
Za zdravljenje te bolezni niso potrebne posebne lastnosti, glavni cilj terapije je vzdrževanje ščitničnih hormonov na ustrezni ravni. To zdravljenje se izvaja na naslednji način:
- predpisana so zdravila, ki vsebujejo hormone, ki jih proizvaja sama ščitnica;
- zdravljenje prvotnega vzroka bolezni;
- vsakodnevno vzdrževanje telesnega ravnovesja s pomočjo vitaminov in mineralov;
- pravilna prehrana. Ker je presnova motena, zahvaljujoč preprosta pravila dieto, lahko podpirate zdravje in pravilno delovanje žleze.

Če podrobneje pogledamo dieto za zdravo prehrano, je pomembno, da izključimo naslednja živila:
- sladkor;
- zmanjšajte porabo vode na 600 ml na dan;
- zmanjšajte porabo maščob: rastlinskih in maslo, mastne ribe, oreški, avokado;
- sojini izdelki.
Dieta, ki bo pomagala v boju proti hipotiroidizmu, mora vključevati naslednja živila:
- sveža zelenjava in sadje;
- goveje, puranje in drugo perutninsko meso;
- morski sadeži, saj vsebujejo največjo količino joda;
- mesne juhe;
- naravna kava.
Napredovale oblike bolezni je veliko težje zdraviti, še posebej, ker ima lahko izid zelo resne posledice, kot so koma in motnje v delovanju drugih organov. Poleg tega je vedno veliko pomembnejša preventiva najboljša metoda kot dejansko zdravljenje same bolezni. Vendar je trenutno na žalost mogoče preprečiti samo te vrste te bolezni, ki nastanejo zaradi nezadostnega vnosa joda v telo. Da bi preprečili razvoj patologije v maternici, mora nosečnica opraviti potrebne teste in pravočasno sprejeti ukrepe za boj proti bolezni.
Bolezni endokrinega sistema so prava nadloga enaindvajsetega stoletja. Med vodilnimi po številu stopenj obolevnosti med prebivalstvom so na prvem mestu bolezni srca in ožilja, na drugem - endokrine bolezni, zlasti težave s trebušno slinavko in ščitnico. V slednjem primeru so pogoste bolezni tirotoksikoza, hipotiroidizem in tiroiditis.
Osnove bolezni
Avtoimunski tiroiditis je, tako kot druge bolezni ščitnice, povezan z njenim dejanskim fizičnim stanjem – če so celice žleze poškodovane, se začne neenakomerna proizvodnja hormonov, ki jih proizvaja ščitnica.
Če govorimo posebej o kronični obliki avtoimunskega tiroiditisa, je bolezen vnetne narave. Vnetni proces nastane pod vplivom protiteles imunskega sistema proti žlezi, ki jo zmotno obravnavajo kot tuje telo. V zdravem telesu naj bi protitelesa nastajala le za telesu nenavadna telesa, v tem primeru vplivajo na celice ščitnice.
Vzroki
Najpogosteje patologija prizadene bolnike v starostni kategoriji od štirideset do petdeset let. Ženske trpijo zaradi bolezni ščitnice trikrat pogosteje kot moški. IN Zadnja leta Bolezen se pojavlja pri mlajših ljudeh, pa tudi pri otrocih, kar velja za problem svetovne ekologije in slabega načina življenja.
Vir bolezni je lahko dednost - dokazano je, da se avtoimunski tiroiditis pri bližnjih sorodnikih pojavlja pogosteje kot brez takega dejavnika, poleg tega je genetska manifestacija možna tudi pri drugih boleznih endokrinega sistema - diabetes mellitus, pankreatitis.

Da pa se dedna dejstva uresničijo, mora biti prisoten vsaj en provocirni dejavnik:
- Pogoste bolezni zgornjega dela dihalni trakt virusna ali nalezljiva narava;
- Žarišča stalne okužbe v samem telesu so tonzile, sinusi, zobje s kariesom;
- Dolgotrajna uporaba zdravil, ki vsebujejo jod;
- Dolgotrajna izpostavljenost sevanju.
Pod vplivom teh dejavnikov v telesu nastajajo limfociti, ki pomagajo sprožiti patološko reakcijo nastajanja protiteles, ki napadajo ščitnico. Posledično protitelesa napadejo tirocite – celice ščitnice – in jih uničijo.
Struktura tirocitov je folikularna, zato se ob poškodbi celične stene izloček ščitnice sprosti v kri, pa tudi poškodovana celične membrane. Ti isti ostanki celic povzročijo drugi val protiteles proti železu, zato se proces uničenja ciklično ponavlja.
Mehanizem avtoimunskega delovanja
V tem primeru je proces samouničenja žleze s strani telesa precej zapleten, vendar splošna shema Procesi, ki se dogajajo v telesu, so bili v veliki meri raziskani:
- Za razlikovanje med lastnimi in tujimi celicami lahko imunski sistem razlikuje med beljakovinami, ki sestavljajo različne celice v telesu. Za prepoznavanje beljakovine ima imunski sistem celico makrofag. V stiku je s celicami in prepozna njihove beljakovine.
- Podatke o izvoru celice dostavi makrofag limfocitom T. Slednji so lahko tako imenovani T-supresorji in T-pomočniki. Supresorji napad celice preprečijo, pomočniki pa ga dovolijo. V bistvu gre za specifično bazo podatkov, ki dovoli napad, ne da bi prepoznala takšno celico v telesu, ali pa ga prepove, če prepozna tako prej znano celico.
- Če celice T pomočnice dovolijo napad, se celice in makrofagi, ki napadajo žlezo, začnejo sproščati. Napad vključuje stik s celico, tudi s pomočjo interferonov, aktivnega kisika in interlevkinov.
- Protitelesa proizvajajo limfociti B. Protitelesa so za razliko od aktivnega kisika in drugih napadalcev specifične tvorbe, ki so usmerjene in razvite za napad na določen tip celice.
- Ko se protitelesa vežejo na antigene – napadene celice – se sproži agresiven imunski sistem, imenovan sistem komplementa.

Ko govorimo posebej o avtoimunskem tiroiditisu, so znanstveniki ugotovili, da je bolezen povezana z motnjami makrofagov pri prepoznavanju beljakovin. Protein žlezne celice je prepoznan kot tujek in sproži se zgoraj opisani proces.
Kršitev takšnega prepoznavanja je lahko genetsko pogojena ali pa jo predstavlja nizka aktivnost zaviralcev, namenjenih zaustavitvi agresivnih imunskih sistemov.
Protitelesa, ki jih proizvajajo limfociti B, napadajo tiroidno peroksidazo, mikrosome in tiroglobulin. Ta protitelesa so predmet laboratorijskih raziskav, ko bolniku odkrijejo bolezen. Celice žleze postanejo nezmožne proizvajati hormone in pride do hormonskega pomanjkanja.
simptomi
Kronična oblika avtoimunskega tiroiditisa lahko dolgo časa ne kažejo simptomov. Prvi simptomi bolezni izgledajo takole:
- Občutek cmoka v grlu pri dihanju, požiranju;
- Nelagodje v predelu grla in vratu;
- Minor boleče občutke pri palpaciji ščitnice;
- šibkost.
Na naslednji stopnji bolezni se pojavijo bolj izraziti simptomi. Ti simptomi spodbujajo endokrinologa, da sumi na avtoimunski tiroiditis pri bolniku:
- Tremor rok, nog, prstov;
- Hitro bitje srca, zvišan krvni tlak;
- Povečano potenje, ki je pogostejše ponoči;
- Nemir, tesnoba, nespečnost.
V prvih letih bolezni se lahko pojavi hipertiroidizem, katerega simptomi so podobni. V prihodnosti se lahko delovanje ščitnice normalizira ali pa se količina hormonov nekoliko zmanjša.
Hipotiroidizem opazimo v prvih desetih letih od začetka patološki procesi, njegova resnost pa se poveča pod vplivom hudih fizičnih ali psihičnih obremenitev in poškodb, bolezni zgornjih dihalnih poti in drugih zgoraj navedenih dejavnikov tveganja.
Oblike bolezni
Tiroiditis je razvrščen glede na resnost simptomov in fizično stanje sama ščitnica.
- Hipertrofična oblika - pride do povečanja organa, lahko lokalno oz splošno povečanježleze. Lokalna povečanja se imenujejo vozlišča. Ta oblika se pogosto začne s tirotoksikozo, kasneje pa je z ustreznim zdravljenjem mogoče obnoviti delovanje organa.
- Atrofična oblika - žleza se ne poveča v velikosti, vendar je njena funkcija znatno zmanjšana, kar vodi do hipotiroidizma. Ta vrsta se pojavi pri dolgotrajnem stiku z radioaktivnim sevanjem v majhnih odmerkih, pa tudi pri starejših in otrocih.
Na splošno oblika bolezni ne vpliva veliko na to, kako bo bolezen zdravljena. Samo nodularne formacije lahko povzročijo skrb. Če se odkrijejo vozli, je potrebno posvetovanje z onkologom, da se prepreči degeneracija celic vozlišča v maligne.

Sicer vozlišč v večini primerov ni treba odstraniti, razen če se odkrije maligna narava, zdravljenje pa lahko poteka z zdravili, brez operacije, če ni drugih razlogov za operacijo.
Diagnostične metode
Najprej bo terapevt bolnika napotil k pregledu ne le endokrinologa, ampak tudi nevrologa in kardiologa. To je potrebno, ker so simptomi tiroiditisa nespecifični in jih zlahka pomotoma pripišemo drugim boleznim. Za izključitev patologij iz drugih telesnih sistemov so predvidena posvetovanja z več zdravniki.
Endokrinolog mora palpirati ščitnico in jo napotiti na laboratorijsko diagnostiko. Pacient daruje kri za količino ščitničnih hormonov, in sicer T4, T3, TSH - ščitnični stimulirajoči hormon, AT-TPO - protitelesa proti ščitnični peroksidazi. Na podlagi razmerja teh hormonov v rezultatih analize endokrinolog sklepa o obliki in stopnji bolezni.
Predpisan je tudi imunogram in ultrazvočni pregled ščitnice. Med pregledom se odkrije povečanje velikosti žleze ali neenakomerno povečanje nodularnega tiroiditisa.
Za izključitev maligne oblike vozlov pri avtoimunskem tiroiditisu je predpisana biopsija - pregled koščka tkiva žleze. Za tiroiditis je značilna visoka koncentracija limfocitov v celicah ščitnice.
Z očitno klinično sliko tiroiditisa se poveča možnost malignih novotvorb v žlezi, vendar je pogosto tiroiditis benigen. Limfom žleze je prej izjema kot pravilo.
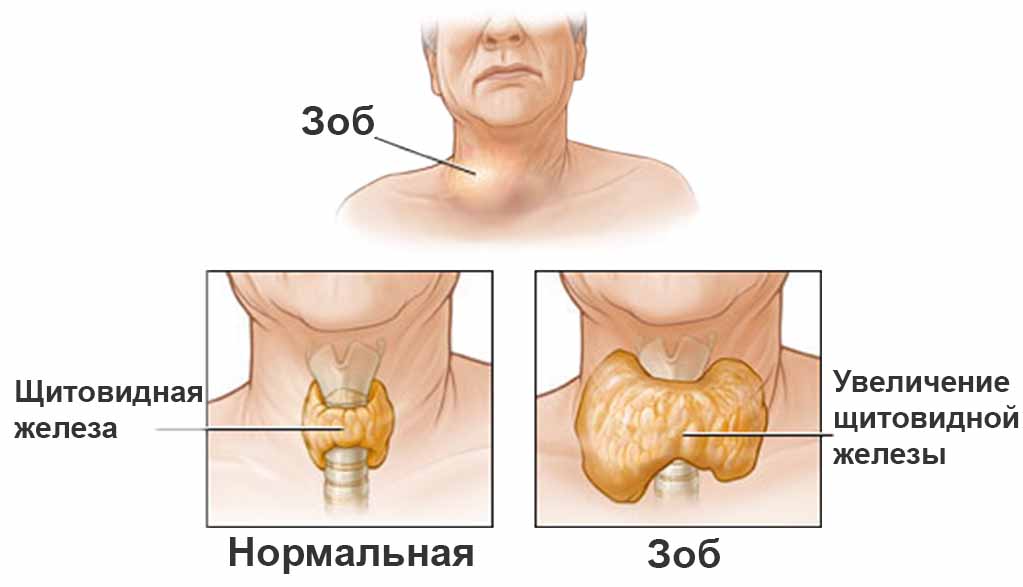
Ker je povečanje velikosti žleze značilno ne le za avtoimunski tiroiditis, ampak tudi za difuzno strupena golša, sam ultrazvočni pregled ne more služiti kot osnova za diagnozo.
Nadomestno zdravljenje
Zdravljenje kroničnega avtoimunskega tiroiditisa je odvisno od poteka bolezni. Pogosto je za hipotiroidizem - pomanjkanje ščitničnih hormonov - predpisano nadomestno zdravljenje s sintetičnimi analogi ščitničnih hormonov.
Takšna zdravila so:
- levotiroksin;
- Alostin;
- antistrumin;
- Veprena;
- Ravnovesje joda;
- jodomarin;
- kalcitonin;
- mikrojod;
- propicil;
- tiamazol;
- Tiro-4;
- tirosol;
- trijodtironin;
- Eutiroks.
Pri bolnikih s srčno-žilnimi boleznimi, pa tudi v starosti, je treba začeti nadomestno zdravljenje z majhnimi odmerki zdravil in opazovati reakcijo telesa, opraviti laboratorijsko diagnostiko vsaka dva meseca. Režim zdravljenja prilagodi endokrinolog.
V kombinaciji avtoimunskih in subakutnih oblik tiroiditisa so predpisani glukokortikoidi, zlasti prednizolon. Na primer, ženske s kronično obliko bolezni so med nosečnostjo doživele remisijo tiroiditisa, v drugih primerih pa poporodno obdobje Nasprotno, hipotiroidizem se je aktivno razvijal. V teh prelomnih trenutkih so potrebni glukokortikoidi.
Hiperfunkcija žleze
Pri diagnosticiranju hipertrofične oblike avtoimunskega tiroiditisa, pa tudi pri opaznem stiskanju in nelagodju pri dihanju zaradi povečane ščitnice je indiciran kirurški poseg. Težava se reši na podoben način, če se je dolgotrajno povečano stanje žleze premaknilo s svojega mesta in je organ začel hitro rasti.
Pri tirotoksikozi - povečanem delovanju ščitnice - so predpisani tireostatiki in zaviralci beta. Sem spadata najpogosteje predpisana zdravila Mercazolil in Tiamazol.
Za zaustavitev proizvodnje specifičnih protiteles proti ščitnični peroksidazi in ščitnici na splošno so predpisana nesteroidna protivnetna zdravila: Ibuprofen, Indometacin, Voltaren.
Navedena so tudi imunostimulacijska zdravila, vitaminsko-mineralni kompleksi in adaptogeni. Če se delovanje žleze zmanjša, so predpisani ponavljajoči se tečaji nadomestno zdravljenje.
Napoved
Bolezen napreduje precej počasi. V petnajstih letih v povprečju bolnik čuti zadostno zmogljivost in telesno kondicijo. Pod vplivom dejavnikov tveganja se lahko razvijejo recidivi, ki se zlahka ustavijo s potekom zdravil.
Poslabšanje tiroiditisa lahko spremlja hipotiroidizem in tirotoksikoza. Poleg tega se najpogosteje hipotiroidizem kot posledica tiroiditisa v akutni fazi pojavi v poporodnem obdobju pri ženskah. Pri drugih bolnikih pogosto prevladuje tirotoksikoza.
Hormonsko zdravljenje ni vedno vseživljenjsko. Takšna napoved je možna le s prirojenimi patologijami ščitnice. V drugih primerih so takoj začeti tečaji nadomestnega zdravljenja s sintetičnimi hormoni dovolj, da sčasoma zmanjšate odmerek hormonov in jih popolnoma prenehate jemati.
Zaključek
Odločitev o jemanju hormonskih zdravil sprejme le endokrinolog na podlagi laboratorijske diagnostike in rezultatov ultrazvoka. V nobenem primeru ne smete samozdraviti endokrinih bolezni, saj lahko neravnovesje hormonov, vzdrževano od zunaj, povzroči komo.
Če se odkrije zgodaj, je napoved zdravljenja ugodna, remisije lahko trajajo več let s kratkotrajnimi redkimi poslabšanji, ki jih zlahka odpravimo s potekom zdravil.
Danes so bolezni ščitnice glavni razlog stik z endokrinologom.
Trenutna epidemiološka situacija temelji na povečani občutljivosti le-tega notranji organ na neugodne dejavnike, kot so onesnaženost okolja, naraščajoče sevanje v ozadju in kronični stres.
Zaradi njihovega negativnega vpliva je normalno delovanje ščitnice moteno, strukturne spremembe razvijejo se ščitnično tkivo in hormonske motnje. Ena najpogosteje diagnosticiranih motenj endokrinega sistema je avtoimunski tiroiditis (AIT).
In seveda ima vsak zdrav človek, ko odkrije to patologijo, razumno vprašanje: "AIT ščitnice - kaj je to, ali obstaja nevarnost za zdravje in kaj učinkovite metode zdravljenje bolezni ima sodobna medicina?»
Kaj je AIT ščitnice?
Avtoimunski tiroiditis je organsko specifična vnetna bolezen ščitnice, ki se razvije v ozadju neustreznega imunskega odziva.S to boleznijo zdravo tkivo ščitnice, zaznano kot tuje, uničijo (ne vedno!) lastne celice imunskega sistema.
Seveda uničenje ščitnice vodi do razvoja primarnega hipotiroidizma.
Kljub temu, da avtoimunski tiroiditis vedno spremlja prisotnost krožečih protiteles proti ščitničnemu tkivu, je popolnoma napačno enačiti ta dva pojma. Tako med žensko populacijo razširjenost prenašanja protiteles proti celicam ščitnice doseže 27%, vendar razvoj bolezni opazimo le v 3–6% primerov. Samo pri starejših ženskah (po 60 letih) je incidenca hipotiroidizma 15–20%.
Na žalost v medicinski praksi še vedno obstajajo situacije, ko prisotnost protiteles proti ščitničnemu tkivu v minimalno povečanem titru z absolutno normalno ravnijo ščitničnega stimulirajočega hormona (TSH) postane uradni razlog za diagnosticiranje AIT in predpisovanje "preventivnega zdravljenja". tečaj levotiroksina. Posledica tega napačnega pristopa je tirotoksikoza.
Simptomi avtoimunskega tiroiditisa
 Najpogosteje je klinična slika v zgodnjih fazah AIT ščitnice latentna.
Najpogosteje je klinična slika v zgodnjih fazah AIT ščitnice latentna.
Tako pri palpaciji ščitnice ni mogoče zaznati znakov njenega povečanja, ni simptomov endokrinih nepravilnosti, vsebnost hormonov v krvni plazmi pa je znotraj fiziološke norme.
V nekaterih primerih se pojav bolezni pojavi v ozadju prehodne tirotoksikoze, ki ni nikoli povezana s hiperfunkcionalnim stanjem ščitnice. Patogeneza temelji bodisi na uničenju foliklov in sproščanju hormonov v kri bodisi na začasni tvorbi protiteles, ki stimulirajo ščitnico.
Tirotoksična faza traja 3-6 mesecev. Ima blag potek in se običajno odkrije povsem naključno, ko se ugotovi nizka koncentracija TSH. Med njegovimi simptomi so:
- nizka telesna temperatura;
- rahlo tresenje;
- čustvena labilnost;
- povečano znojenje;
- nespečnost;
- izguba teže;
- tahikardija;
- arterijska hipertenzija.
Pogosto imajo bolniki s povečano ščitnico naslednje pritožbe:
- povečana šibkost;
- hitra utrujenost;
- artralgija;
- občutek pritiska in cmok v grlu.
V končni fazi avtoimunskega tiroiditisa se razvije primarni hipotiroidizem, ki določa glavno klinične manifestacije bolezni:

- zmanjšana zmogljivost;
- otekanje obraza;
- počasnejši govor in mišljenje;
- motnje spomina;
- debelost;
- mrzlica;
- dismenoreja;
- ženska neplodnost;
- zmanjšanje srčnega utripa;
- porumenelost kože;
- dispneja;
- hipotermija;
- grobost obraznih potez;
- zmanjšana ostrina sluha;
- hripavost glasu;
- srčno popuščanje itd.
Če je vozlišče veliko, lahko pride do težav z dihanjem in požiranjem zaradi stiskanja požiralnika in sapnika.
Diagnostika

Za "velike" diagnostična merila, katerih kombinacija omogoča potrditev AIT, vključujejo:
- povečanje volumna žleze pri ženskah in moških za več kot 18 oziroma več kot 25 ml;
- odkrivanje protiteles proti tkivu ščitnice v diagnostično pomembni koncentraciji in / ali značilnih znakov avtoimunskega procesa glede na rezultate ultrazvočnega pregleda (ultrazvok);
- klinična slika subkliničnega ali manifestnega hipotiroidizma.
Omeniti velja, da odsotnost vsaj enega od zgoraj predstavljenih "velikih". diagnostični znaki znatno zmanjša verjetnost za AIT.
Med laboratorijske metode Diagnostika je najbolj informativna:
- določanje titra protiteles proti tiroglobulinu, ščitnični peroksidazi in ščitničnim hormonom;
- krvni test za vsebnost ščitničnega stimulirajočega hormona, trijodotironina (T3) in tetrajodotironina (T4).
Pomen v endokrinološki praksi je ultrazvok ščitnice, ki omogoča določitev položaja, oblike in velikosti organa, njegove ehogenosti in ehostrukture ter prisotnosti tumorjev.
Če obstaja sum na maligno degeneracijo nodularne tvorbe, se opravi punkcijska biopsija, ki ji sledi morfološka analiza pridobljenega materiala. Mimogrede, absolutna indikacija za takšno študijo je odkrivanje posameznega vozlišča, večjega od 10 mm (običajno dostopnega za palpacijo).
Vprašanje pričakovane življenjske dobe osebe po postavitvi onkološke diagnoze je zelo pereče. Pri raku ščitnice je napoved najpogosteje ugodna. V tej temi bomo upoštevali prognozo bolezni in podatke o petletnem preživetju po zdravljenju.
AIT ščitnice - zdravljenje
 Terapevtska taktika pri zdravljenju bolnikov z različne patologijeŠčitnica temelji na diferenciran pristop. In avtoimunski tiroiditis tukaj ni izjema.
Terapevtska taktika pri zdravljenju bolnikov z različne patologijeŠčitnica temelji na diferenciran pristop. In avtoimunski tiroiditis tukaj ni izjema.
Večina vodilnih strokovnjakov na področju tiroidologije meni, da je smiselno začeti zdravljenje AIT le, če se pojavijo znaki hipofunkcionalnega stanja ščitnice.
Do te točke endokrinologi svetujejo, da se držijo pristopa čakanja in opazovanja z dinamičnim spremljanjem bolnikov in letnim ultrazvokom.
To priporočilo je posledica dejstva, da danes ni zdravila, ki bi se lahko ustavila ali pa vsaj, upočasnijo uničenje ščitničnega tkiva s kasnejšim razvojem hipotiroidizma.
Kot smo že omenili, se včasih začetek bolezni skriva pod krinko tirotoksikoze, kar lahko privede do napačnega predpisovanja tireostatikov: tiamazola, merkazolila ali propiltiouracila, ker povečanje koncentracije T3 in T4 pri AIT ni povezano z hiperfunkcija ščitnice. Da bi se izognili resnim endokrinim motnjam zaradi nepravilno zdravljenje, je pomembno opraviti temeljito zdravstveni pregled vsak bolnik.
Posledica dolgotrajnega avtoimunskega tiroiditisa je hipotiroidizem, katerega učinkovita korekcija je možna le s pomočjo nadomestnega hormonskega zdravljenja.
Če je v primeru očitnega hipotiroidizma (nizek T4) takoj predpisan levotiroksin, potem je v primeru subklinične oblike (normalen T4) po 3-6 mesecih priporočljivo ponoviti študijo hormonskega statusa.
Indikacije za zdravljenje subkliničnega hipotiroidizma s pripravki ščitničnih hormonov so:

- enkratno zvišanje ravni TSH v krvni plazmi nad 10 mU / l;
- ne manj kot dvakratna detekcija koncentracije TSH v območju vrednosti od 5 do 10 mU / l;
- zdravljenje starejših bolnikov (po 55-60 letih);
- prisotnost kardiovaskularnih patologij.
V zadnjih dveh primerih zamenjava hormonsko terapijo se uporablja le, če v anamnezi ni dokazov o poslabšanju zdravstvenega stanja zaradi sočasnih kroničnih bolezni zaradi njegove uporabe, kot tudi, če zdravila dobro prenašamo.
Če se pri ženskah, ki načrtujejo nosečnost, odkrijejo antitiroidna protitelesa in/ali ehografski znaki (zmanjšana ehogenost ščitnice glede na ultrazvok) avtoimunskega tiroiditisa, je potrebno hormonska študija krvi (testi za TSH in prosti T4) ne samo pred spočetjem, ampak v celotnem obdobju rojevanja otroka. Če se hipotiroidizem diagnosticira neposredno med nosečnostjo, je treba takoj predpisati levotiroksin v polnem nadomestnem odmerku.
Kirurško zdravljenje AIT se uporablja v izjemnih primerih. Na primer vprašanje o kirurški poseg se postavi pri znatnem volumnu ščitnice, ko nastanejo življenjsko nevarna stanja zaradi mehanske kompresije sapnika in požiralnika.
Indikator pravilno izbrane konzervativne terapije je dolgoročno vzdrževanje ravni TSH v fiziološki normi.
čeprav specifično zdravljenje avtoimunski tiroiditis še ne obstaja, sodobna medicina se uspešno spopada s to boleznijo in bolnikom pomaga ohranjati dobro zdravje in učinkovitost že desetletja.
Če odkrijete to endokrino patologijo, morate svoje zdravje zaupati rokam usposobljenega strokovnjaka, ki bo izvajal redno zdravniško spremljanje in v primeru manifestacije hipotiroidizma predpisal učinkovita zdravila.
Neoplazme v ščitnici se najpogosteje diagnosticirajo po naključju, saj za dolgo časa Sploh se ne pokažejo. , beri naprej.
Kaj lahko vidimo na ultrazvočnem pregledu ščitnice in katere bolezni diagnosticiramo s tem pregledom, si oglejte na strani.
Video na temo
Avtoimunski tiroiditis (AIT) je kronična vnetna bolezen ščitnice, ki je ena izmednajpogostejši avtoimunske motnje in večina pogost vzrok hipotiroidizem, to je zmanjšanje količine ščitničnih hormonov.
Številne nasprotujoče si študije so pogosto predmet špekulacij med zagovorniki alternativne medicine, ki ponujajo dvomljiva zdravljenja te bolezni. Več o AIT in metodah njene diagnoze in zdravljenja pove endokrinolog.
Kaj je znano o AIT in kako ga diagnosticirati?
Pojavnost avtoimunskega tiroiditisa odvisno po starosti (pogostejši med 45. in 55. letom), spolu (4 do 10-krat pogostejši pri ženskah kot moških) in rasi (pogostejši pri belcih). Poleg tega obstaja tako imenovana sekundarna AIT, ki v tej statistiki ni upoštevana in se razvije kot posledica jemanja številnih imunoterapevtskih zdravil. Med jemanjem so opisani primeri tiroiditisainterferon-alfa pri zdravljenju virusnega hepatitisa C, pa tudi po uporabi protitumorskih zdravil -zaviralci kontrolnih točk .
Pri AIT so nastala protitelesa imunski sistem, začnejo proteine ščitničnih celic zamenjevati za tuje, kar lahko povzroči uničenje tkiva. Avtoprotitelesa, ki jih proizvaja telo, napadajo ščitnično peroksidazo (anti-TPO), ključni encim pri sintezi ščitničnih hormonov, in tiroglobulin (anti-TG), iz katerega se neposredno sintetizirata hormona tiroksin (T4) in trijodtironin (T3).
AIT je bil prvič opisan pred več kot 100 leti, vendar, tako kot pri večini avtoimunskih bolezni, mehanizmi njegovega razvoja še niso dokončno ugotovljeni. Znano je, da se njegov razvoj obravnava kot kršitev T-celične imunosti, ki jo povzroča interakcija genetske predispozicije in okoljskih dejavnikov.
Diagnoza AIT se običajno postavi v povezavi z disfunkcijo ščitnice na podlagi prisotnosti anti-TPO in/ali anti-TG v krvi. Čeprav je imunološki krvni test zelo občutljiv, lahko pri nekaterih bolnikih (do 15 %) protitelesa ne bo določen , kar ne izključuje prisotnosti bolezni. Omeniti velja tudi, da ocena vedno temelji na kvalitativnem kriteriju (pozitiven/negativen titer) in ne na absolutne vrednosti anti-TPO in anti-TG, zato stalno spremljanje njunih ravni v krvi med zdravljenjem ni smiselno, saj to ne se ne izboljša rezultati. Pri diagnozi se včasih uporablja ultrazvok (ultrazvok) žleze, pri katerem lahko opazimo značilne spremembe. Potreba po rutinskem ultrazvoku pri AIT odpira številna vprašanja, saj ob očitni prisotnosti avtoprotiteles in zmanjšanem delovanju ščitnice, Dodatne informacije ne razumemo. Glavna pomanjkljivost "ekstra" ultrazvoka je napačna interpretacija podatkov, kar v nekaterih primerih vodi do nepotrebnih biopsij psevdonodov.
Prisotnost protiteles v sami krvi je le pokazatelj bolezni. AIT nima izrazitih simptomov in zdravljenje postane potrebno, ko se razvije hipotiroidizem. Pomembno je razlikovati med očitnim hipotiroidizmom, ko pride do znižanja koncentracije ščitničnih hormonov (T3 in T4) in zvišanja ščitničnega hormona (TSH), ter subkliničnega hipotiroidizma, ko so ščitnični hormoni znotraj referenčnih vrednosti. vrednosti, vendar pride do povišanja TSH.
Hipotiroidizem se običajno pojavi postopoma s subtilnimi znaki in simptomi, ki lahko v mesecih ali letih napredujejo v hujše simptome. Pri hipotiroidizmu se pojavijo pritožbe glede povečane občutljivosti na mraz, zaprtja, suhe kože, povečanja telesne mase, hripavosti, mišične oslabelosti in neredne menstruacije. Poleg tega je možen razvoj depresije, poslabšanje spomina in poslabšanje sočasnih bolezni.
Subklinični hipotiroidizem se najpogosteje diagnosticira na podlagi laboratorijskih preiskav delovanja ščitnice. Ti bolniki imajo lahko nespecifične simptome (utrujenost, šibkost, zmanjšana koncentracija, izpadanje las)ki jih je težko povezati z disfunkcijo ščitnice in se ne izboljšajo vedno z nadomestnim zdravljenjem s ščitničnimi hormoni. Mnogi endokrinologi se ne strinjajo: zdraviti ali ne zdraviti subklinični hipotiroidizem? Trenutno v priporočilih piše, da je predpisovanje nadomestnega zdravljenja odvisno odštevilni dejavniki : stopnja povečanja TSH (več ali manj kot 10 mIU/l), starost, prisotnost simptomov in sočasna patologija.
Klasično zdravljenje hipotiroidizma
Cilj zdravljenja AIT z vidika na dokazih temelječa medicina je korekcija hipotiroidizma. Dolga leta je natrijeva sol L-tiroksina (natrijev levotiroksin, sintetična oblika hormona T4) veljala za standard zdravljenja. Jemanje levotiroksina zadostuje za odpravo hipotiroidizma, saj T3 nastaja iz njega v telesnih tkivih pod delovanjem lastnih encimov (dejodinaz). To zdravljenje je učinkovito pri peroralni uporabi, zdravilo ima dolgo razpolovno dobo, kar omogoča jemanje enkrat na dan, in povzročiodpravljanje znakov in simptomov hipotiroidizma pri večini bolnikov.
Nadomestno zdravljenje z levotiroksinom ima tri glavne cilje:
- izbira pravilnega odmerka hormona;
- odpravljanje simptomov in znakov hipotiroidizma pri bolnikih;
- normalizacija TSH (znotraj laboratorijskih standardov) s povečanjem koncentracije ščitničnih hormonov.
Nekateri bolniki, zdravljeni zaradi hipotiroidizma, še vedno menijo, da zdravljenje z levotiroksinom ni dovolj učinkovito. Toda korekcijo terapije (vključno s povečanjem odmerka) je treba izvesti predvsem glede na raven TSH v krvi in ne le glede na prisotnost subjektivnih pritožb bolnika, ki so lahko manifestacija sočasne bolezni ali razloženi z drugimi razlogi. Presežek hormonskih zdravil lahko povzroči tirotoksikozo, ki jo povzročajo zdravila, kar je še posebej nevarno za starejše ljudi.
Pogosto prisotnost nespecifičnih simptomov (utrujenost, šibkost, izpadanje las in drugi) prisili bolnike, da se obrnejo na predstavnike alternativne medicine, ki priporočajo na primer določanje reverznega T3 (rT3, biološko neaktivna oblika hormona T3) ali izračun razmerje T3/rT3. Toda uporaba teh indikatorjev je neupravičena, saj niso standardizirani in jih ni mogoče ustrezno interpretirati, kar potrjuje npr. priporočila Ameriško združenje za ščitnico.
Alternativno zdravljenje AIT
Obstaja več priljubljenih, a nekoristnih alternativnih pristopov k zdravljenju AIT, o katerih bomo razpravljali spodaj.
Izvlečki in kombinirana zdravljenja
Nekateri psevdostrokovnjaki namesto nadomestnega zdravljenja z levotiroksinom priporočajo uporabo živalskih ščitničnih izvlečkov, ki vsebujejo mešanico ščitničnih hormonov in njihovih metabolitov. Kakovostnih podatkov o dolgoročnih rezultatih in koristih tega zdravljenja v primerjavi s klasično terapijo ni. To zdravljenje lahko škoduje zaradi presežka trijodotironina (T3) v serumu in pomanjkanja podatkov o varnosti. Poleg tega ni neobičajno videti priporočila za dodajanje liotironina (sintetičnega T3) terapiji z levotiroksinom, ki temelji na predpostavki, da lahko to izboljša kakovost življenja bolnikov in zmanjša simptome. Vendar tuja priporočila opozarjajo na potrebo po izogibanju uporabi kombinirano zdravljenje, glede na nasprotujoče si rezultate randomiziranih preskušanj, ki so to terapijo primerjali z monoterapijo z levotiroksinom, in pomanjkanje podatkov o možnih posledicah takšnega zdravljenja.
prehranska dopolnila
Neraziskan vpliv okolja na delovanje ščitnice poraja številne druge vprašljive ideje o zdravljenju. Najpogosteje se govori o jodu, selenu, vitaminu D in različne vrste prehranske omejitve (npr. dieta brez glutena ali posebni avtoimunski protokoli). Preden razmislimo o vsaki od teh »metod«, je vredno omeniti, da se njihov učinek na ravni anti-TPO in anti-TG skoraj vedno preučuje brez ocene vpliva na pomembne rezultate, kot so ravni hormonov v krvi, napredovanje bolezni, umrljivost itd. .
Poglejmo si nekaj primerov. Številne študije ugotavljajo, da je presežek joda povezan z indukcijo avtoimunosti ščitnice, to je povečanega tveganja za AIT. Torej, na primer, 15-letnikopazovalna študija , ki je spremljal učinke prostovoljne jodne profilakse v Italiji, je ugotovil, da so se ravni ščitničnih avtoprotiteles med spremljanjem skoraj podvojile, prav tako pojavnost AIT. INDanska populacijska študija DanThyr , ki je pregledal podatke 2.200 ljudi na začetku in 11 let kasneje, je pokazalo, da so največja zvišanja TSH opazili na območjih z visokim vnosom joda in so bila povezana s prisotnostjo anti-TPO v krvi. Med opisanimi mehanizmi je na primer povečanje količine bolj imunogenega jodiranega tiroglobulina. IN druga dela Med vnosom joda in AIT obstaja razmerje v obliki črke U. Kakorkoli,priporočen dnevni odmerek Vnos joda za odrasle je 150 mcg/dan, med nosečnostjo in dojenjem pa 250 mcg/dan; ne sme se ga preseči. Pri zdravljenju sočasnega hipotiroidizma AIT s hormonskimi zdravili bolnikom ne predpisujejo prehranskih dopolnil z jodom, saj molekula ščitničnih hormonov, vključno z sintetičnega izvora, je že.
Selen je zelo priljubljen med tistimi, ki radi uživajo prehranska dopolnila. Kot utemeljitev aktivno navajajo rezultate študij in metaanaliz. Toda če pogledate, prvič, podatki so protislovni: nekateri meta-analize dokazati pozitiven učinek selena na znižanje ravni anti-TPO in anti-TG ter drugo kažejo na odsotnost takega učinka. Vendar pa vse metaanalize kažejo, da je anti-TPO nadomestni marker aktivnosti bolezni in ni podlage za redno uporabo dodatkov selena pri zdravljenju bolnikov z AIT, saj prisotnosti avtoprotiteles, ki krožijo v krvi, ne bi smeli spremljati. osnova za sprejemanje kliničnih odločitev. Predstavniki alternativne medicine izpuščajo to bistveno pomembno dejstvo, govorijo le o zmanjševanju protiteles in na splošno obravnavajo številke na papirju. To ne omenja, da imajo lahko bolniki, zdravljeni s selenomvečja tveganja razvoj sladkorna bolezen 2. vrsta in možnastranski učinki zaradi prevelikega odmerjanja selena vključujejo izpadanje las, anoreksijo, drisko, depresijo, toksičnost jeter in ledvic ter odpoved dihanja. Ob upoštevanju vseh teh dejavnikov Ameriško združenje za ščitnico v svojih priporočilih za diagnosticiranje in zdravljenje bolezni ščitnice med nosečnostjo posebej navaja, da je dodatek selenani priporočljivo za zdravljenje anti-TPO-pozitivnih žensk med nosečnostjo.
Druga tema, ki se aktivno preučuje, je odnos med vitaminom D in avtoimunskimi boleznimi, vključno z AIT. Tukaj se opazi podobna zgodba : Titri anti-TPO in anti-TG so se znatno zmanjšali pri tistih, ki so jemali vitamin D. Treba je opozoriti na številne omejitve teh študij: večina jih ni bila , vključeval manjše število predmetov z drugačna funkcijaščitnice in različne izhodiščne vrednosti 25(OH)D (prekurzorja vitamina D, katerega raven se analizira) v krvi, kar lahko privede do pristranskih rezultatov. Poleg tega spet ne vemo, ali jemanje vitamina D vpliva na raven ščitničnih hormonov, potek bolezni in njene rezultate. Očitno je odprava pomanjkanja vitamina D pomemben cilj, vendar ne v kontekstu zdravljenja AIT. Še več, predstavniki alternativne medicine pogosto predpisujejo pripravke vitamina D s prvotno normalnimi vrednostmi.
Diete
Ločeno bi rad povedal nekaj besed o tako imenovanem avtoimunskem protokolu - dieti, ki se spodbuja za različne avtoimunske bolezni. Bistvo diete je izločitev določenih živil (žita, stročnice, nočne rože, mlečni izdelki, jajca, kava, alkohol, oreščki, semena), ki domnevno motijo mikrofloro prebavil in črevesno prepustnost, kar vodi v razvoj bolezni. . Namesto tega prehrana vključuje zelenjavo, sadje, divjad, organsko in nepredelano meso. Takoj je treba omeniti, da ni bila izvedena, zato ni razloga, da bi govorili o koristih te diete za kakršne koli avtoimunske bolezni. Toda takšna prehrana je popolnoma neuravnotežena z vidika zdrave prehrane. Obstajajo samo posamezne pilotne študije na majhnih skupinah bolnikov. Razmislimo edina stvar (!) študija bolnikov z AIT. Vključevala je 17 ljudi; študiji ni bilo zaslepitve, randomizacije in kontrolne skupine. Rezultati kažejo na izboljšanje kakovosti življenja na podlagi vprašalnika SF-36 , in ni bil raziskan niti učinek na ščitnične hormone niti na ravni in vrednosti protiteles. Objavil tudi enštudija o učinku diete brez glutena pri AIT. Prav tako ni bilo zaslepljevanja in randomizacije, vendar je imela kontrolno skupino. V obeh skupinah ni bilo vpliva na raven TSH in ščitničnih hormonov.. Zato ni razloga za uporabo teh diet pri zdravljenju AIT.
Zaključek
Seveda so potrebne nadaljnje raziskave za preučevanje patogeneze in pristopov zdravljenja AIT. Vendar je trenutno edino ustrezno zdravljenje hormonsko nadomestno zdravljenje (za odpravo hipotiroidizma) in ni razloga, da bi priporočali katero koli biološko aktivni dodatki ali posebne diete.
Naročite se na Medfront na družbenih omrežjih:



