Domov / Choroby kĺbov / Tendonitída supraspinatus sval ošetrenie ramena
Zápal šliach ramena je zápal, ktorý môže mať mnoho príčin
Patologický stav, ktorý je sprevádzaný zápalom šliach a iných mäkkých tkanív ramenného kĺbu, sa nazýva tendonitída.
Na tomto procese sa môže podieľať šľacha supraspinatus, šľacha bicepsu a kĺbové puzdro.
Ale hlavnými léziami sú spojenia kostí a väzov.
Ochorenie je veľmi časté medzi dospelou populáciou a medzi športovcami, ktorí raz utrpeli zranenie ramena.
Staršie ženy ochorejú oveľa častejšie ako muži. To priamo súvisí s hormonálnou nerovnováhou počas menopauzy.
Nadmerné a časté zaťaženie na tej istej ploche môže spôsobiť mikrotrhliny a v dôsledku toho aj výskyt chorôb.
Príčiny ochorenia
Existuje mnoho dôvodov, ktoré môžu vyvolať túto chorobu. Ak chcete začať, musíte zistiť, čo spôsobilo chorobu. Tie obsahujú:
- Ľudia, ktorých aktivity zahŕňajú ťažké bremená na rukách, sú vystavení riziku vzniku ramennej tendinitídy. Patria sem maliari a štukatér, športovci a vodiči vozidiel, ktorí často musia šoférovať.
- Mikrotraumy, ktoré možno získať v dôsledku silnej fyzickej aktivity.
- Choroby pohybového aparátu: artritída, dna, osteochondróza, osteoporóza, reumatizmus.
- Získaná alebo vrodená patológia šľachy.
- Nesprávne držanie tela.
- Infekčné choroby spojené s patogénnou flórou.
- Depresívne a stresujúce stavy.
- Alergia na určité skupiny liekov.
- Kĺbová dysplázia.
- Vrodené chyby stavby tela (rôzne dĺžky končatín).
- Oslabenie imunitného systému.
- Endokrinné ochorenia.
- Dlhodobé nosenie omietky.
- Osteochondróza krčnej chrbtice.
- Dlhý pobyt v prievanu.
Klasifikácia zápalu
Rozlišujú sa tieto formy tendonitídy:
Príznaky ochorenia
Pri zápale šliach je pacient prenasledovaný bolesťou v oblasti ramien. Vyskytujú sa pri vykonávaní určitých pohybov spojených so zdvihnutím a natiahnutím ruky.
S ostrým hodom paže, simulujúcim hod oštepom, sa bolesť stáva ostrou. Počas spánku, keď sa poloha ruky mení, bolesť sa zintenzívňuje. V postihnutej oblasti môže byť pozorovaný opuch a začervenanie.
Ak je ochorenie pokročilé, potom sa bolestivý syndróm vyskytuje aj pri najmenších pohyboch, ktoré nesúvisia s používaním ramenného kĺbu. Môže to byť obyčajné podanie ruky alebo stlačenie nejakého predmetu.
V kĺbe je obmedzená pohyblivosť a stuhnutosť. V prípade osifikácie šliach a kĺbového puzdra sa pri pohybe paže objavuje charakteristický chrumkavý zvuk.
 V neskorších štádiách ochorenia sa bolesť stáva konštantnou aj v pokoji. Niekedy sa ozýva v lakťovom kĺbe. Spravidla nie je pozorovaný opuch ani zvýšená teplota oblasti ramenného kĺbu.
V neskorších štádiách ochorenia sa bolesť stáva konštantnou aj v pokoji. Niekedy sa ozýva v lakťovom kĺbe. Spravidla nie je pozorovaný opuch ani zvýšená teplota oblasti ramenného kĺbu.
Palpácia odhalí bolestivý stav na prednom okraji akromia. Pohyb ramenného kĺbu je veľmi obmedzený. Na základe klinického obrazu ošetrujúci lekár stanoví diagnózu a predpíše liečbu.
Liečebné metódy
Hlavným cieľom liečby tendonitídy ramenného kĺbu je znížiť bolesť, zmierniť zápal zo šľachy a obnoviť motorické funkcie ramenný kĺb.
Proces terapie sa vykonáva ambulantne. Veľký význam sa venuje fyzickým cvičeniam zameraným na postupné zvyšovanie amplitúdy pohybu.
Existuje celý rad cvičení zameraných na obnovenie výkonnosti šliach a svalov ramenného kĺbu. Ale v žiadnom prípade by ste nemali preťažovať rameno.
Príčiny ochorenia
Ramenný kĺb má zložitú štruktúru, ktorá umožňuje veľký rozsah pohybov. Kĺb je tvorený hlavicou ramennej kosti, ktorá je ponorená v glenoidálnej dutine lopatky. Okolo kostí sú šľachy a väzy, ktoré tvoria rotátorovú manžetu a držia kĺb vo fyziologickej polohe. Manžetu tvoria šľachy subscapularis, infraspinatus, teres minor, supraspinatus a dlhá hlava bicepsu. Pri vystavení nepriaznivým faktorom môže byť rotátorová manžeta počas pohybu poškodená akromioklavikulárnym kĺbom, korakoakromiálnym ligamentom alebo prednou časťou akromia. Horná končatina.

Umiestnenie svalových šliach, ktoré sú postihnuté pri tendinitíde ramena
Príčiny tendinitídy ramena zahŕňajú:
- profesionálne športy (tenis, hádzaná, basketbal, volejbal, hod oštepom, umelecká gymnastika);
- profesie spojené s fyzickou prácou (stavbári, murári, omietkári, maliari);
- ochorenia pohybového aparátu (osteoartritída, dna, reumatoidná artritída osteoporóza);
- osteochondróza a intervertebrálna hernia krčnej chrbtice chrbtica;
- vrodená alebo získaná dysplázia ramenného kĺbu a nedostatočný rozvoj väzivového aparátu;
- autoimunitná a alergická patológia;
- chronický infekčný proces vo vnútorných orgánoch;
- časté prechladnutie, hypotermia;
- choroby endokrinného systému;
- dlhodobá imobilizácia hornej končatiny v dôsledku zlomenín, dislokácií, subluxácií;
- nesprávne riadenie rehabilitačného obdobia po operácii v ramennom kĺbe;
- poranenia hornej polovice tela.
Na začiatku ochorenia sa zápalový proces vyskytuje v šľachách svalov ramenného kĺbu, najčastejšie sú postihnuté svalové vlákna supraspinatus. Nedostatok liečby vedie k šíreniu patológie do okolitých mäkkých tkanív - kĺbového puzdra, subakromiálnej burzy, svalov.
V kĺbových štruktúrach sa tvoria degeneratívne procesy, ktoré spôsobujú mikrotraumu pri pohybe ruky a prispievajú k progresii ochorenia. Pri dlhotrvajúcej tendinitíde sa tvoria zrasty, ktoré narúšajú plnú aktivitu v ramennom kĺbe. Jednou z odrôd ochorenia je kalcifická tendonitída, ktorá sa vyvíja v dôsledku ukladania vápenatých solí v periartikulárnych tkanivách - kalcifikácie, ktoré spúšťajú zápalový proces. Tento variant ochorenia sa často vyvíja v starobe v dôsledku involutívnych procesov v tele.
Klinické prejavy
V dôsledku zápalu sa svalové šľachy v oblasti ramien zahusťujú a spôsobujú nepríjemné pocity pri určitých typoch pohybu v počiatočných štádiách ochorenia av pokročilých prípadoch patologického procesu - v pokoji. Práve bolesť núti pacientov vyhľadať lekársku pomoc. Stojí za zmienku, že výrazné nepohodlie sa vyskytuje v štádiu vážnych anatomických porúch v mäkkých tkanivách ramenného kĺbu. Preto je dôležité pri prvých príznakoch tendinitídy konzultovať s lekárom, aby sa diagnostikovala choroba a včasná liečba.

Kalcifikácia v dôsledku zápalu šliach ramenného kĺbu na röntgenovom snímku
V závislosti od prejavu syndróm bolesti, existujú 3 štádiá patologického procesu.
- Prvým stupňom je výskyt nepohodlia výlučne pri náhlych pohyboch postihnutého ramena (hojdanie nahor, hádzanie za chrbát).
- Druhou fázou je výskyt bolesti po intenzívnej fyzická aktivita na hornej končatine.
- Tretia etapa - bolestivý syndróm nezávisí od závažnosti zaťaženia, vyskytuje sa v pokoji a v noci, záchvat trvá 5-8 hodín.
Klinické prejavy ochorenia zahŕňajú:
- bolestivé pocity pri zdvíhaní hornej končatiny dopredu nad úroveň pása;
- neschopnosť hodiť ruku za chrbát;
- chrumkanie v ramennom kĺbe pri pohybe;
- opuch, menej často sčervenanie kože a zvýšená lokálna teplota v postihnutej oblasti;
- v počiatočných štádiách zápalu je bolesť tlmená, s progresiou patológie sa stáva ostrou a intenzívnejšou;
- zvýšené nepohodlie vo večerných hodinách, bolesť počas spánku pri otáčaní na stranu postihnutého kĺbu;
- šírenie bolesti pozdĺž anterolaterálneho povrchu ramena do lakťového kĺbu;
- zníženie objemu pasívnych a aktívnych pohybov hornej končatiny.
Zvýšenie intenzity bolesti núti pacientov šetriť postihnuté rameno a vedome znižovať pohyby v ramennom kĺbe. To spôsobuje atrofiu svalovo-väzivového aparátu, vznik zrastov a kontraktúru ramena, čo vedie k trvalej invalidite.
Diagnostika
Keď prvý klinické príznaky choroba, na diagnostiku patologického procesu je potrebné poradiť sa s lekárom. Čím skôr sa ochorenie zistí, tým rýchlejšie sa dá dosiahnuť zotavenie a zníži sa pravdepodobnosť, že zápal šliach prejde do chronickej formy. Diagnóza ochorenia zahŕňa nasledujúce štádiá:
- zber sťažností pacientov (povaha bolesti, choroba, sprievodná patológia);
- vyšetrenie pacienta (počúvanie dýchania, ozvy srdca, prehmatávanie ramenného kĺbu a okolitých svalov, kontrola rozsahu pasívnych a aktívnych pohybov postihnutej hornej končatiny);
- laboratórna diagnostika (všeobecná analýza krvi a moču);
- inštrumentálna diagnostika (rádiografia, ultrazvuk, CT, MRI);
- artroskopia.

Pohľad na šľachy ramenného kĺbu počas artroskopie
Na základe výsledkov diagnostiky lekár urobí konečnú diagnózu a určí taktiku liečby. IN všeobecná analýza V krvi sa zisťujú známky zápalu (vysoká ESR, leukocytóza), na röntgene sa zisťuje tvorba kalcifikátov. Najinformatívnejšie sú počítačová (CT) a magnetická rezonančná (MRI) tomografia, ktorá umožňuje určiť patologické zmeny šliach a mäkkých tkanív. Ultrasonografia(Ultrazvuk) pomáha študovať stav vnútorných štruktúr kĺbu, väzov, svalov, krvných ciev a vykonávať diferenciálnu diagnostiku s inými ochoreniami. Artroskopia sa vykonáva pomocou endoskopického zariadenia, ktoré umožňuje priamo vyšetriť postihnuté anatomické štruktúry.
Taktika liečby
V závislosti od štádia patologického procesu sa tendinitída môže liečiť konzervatívnymi aj chirurgickými metódami. Ak sa pacient včas poradí s lekárom, sú predpísané neinvazívne metódy terapie, ktoré zahŕňajú:
Odporúčame tiež prečítať: Liečba skapulohumerálnej periartritídy
Liečba skapulohumerálnej periartritídy - lieky: antibiotiká v prípadoch infekčných príčin ochorenia, berúc do úvahy citlivosť patogénnej mikroflóry; nesteroidné protizápalové lieky (NSAID) – nimesil, nise, diklofenak; hormonálne lieky– injekcia glukokortikoidov do ramenného kĺbu (blokáda); analgetiká na úľavu od bolesti - kofalgin, Tylenol, pentalgin.
- fyzioterapia pri poklese akútneho procesu: elektroforéza s analgínom, lidázou; terapia rázovými vlnami; parafínové aplikácie; ultrazvuk, magnetická, laserová terapia.
- masáž;
- fyzikálna terapia (fyzikálna terapia).
V akútnom období ochorenia je chorý kĺb vyložený obmedzením pohyblivosti ramena, úplná imobilizácia je však kontraindikovaná pre nebezpečenstvo rýchlej tvorby zrastov šliach. Liečba tendinitídy radikálnymi metódami je predpísaná, keď je konzervatívna terapia neúčinná a vytvorila sa pretrvávajúca kontraktúra ramenného kĺbu. Rameno sa repasuje v narkóze, počas ktorej chirurg aktívnym pohybom v kĺbe roztrhne kĺbové puzdro, čím sa človek zbaví zrastov.

Injekcia ramenného kĺbu s glukokortikoidmi účinne odstraňuje bolesť
V závažných prípadoch ochorenia sa používa otvorená operácia s disekciou rotátorovej manžety v oblasti adhézií a fibrózy. V posledných rokoch sa používajú menej traumatické operácie pomocou artroskopického zariadenia. V tomto prípade sa endoskop zavedie cez malý rez do kože a vykoná sa presná disekcia tkaniva jazvy. Rehabilitácia po chirurgickej liečbe sa pohybuje od 2 do 3 mesiacov.
Na prevenciu zápalu šliach je potrebné pravidelne športovať alebo cvičiť na posilnenie svalov a zvýšenie elasticity šliach podieľajúcich sa na pohybe ramenného kĺbu. Profesie s intenzívnou fyzickou aktivitou a monotónnymi pohybmi rúk si vyžadujú optimalizáciu pracovného procesu striedaním práce s plnohodnotnými obdobiami odpočinku. Mali by ste byť opatrní pri zdvíhaní ťažkých predmetov a náhlych pohyboch horných končatín, ktoré môžu viesť k poraneniu šliach. Rovnako dôležité je vyhnúť sa podchladeniu, infekcii a okamžite liečiť chronické ochorenia.
Tendinitída ramena má priaznivá prognóza na zotavenie s včasnou diagnózou patologického procesu a komplexnou terapiou. Chronický priebeh ochorenia spôsobuje obmedzenú pohyblivosť kĺbov v dôsledku tvorby zrastov, fibrózy šliach a puzdra a tvorby kalcifikátov v mäkkých tkanivách. Progresia tendinitídy pri absencii liečby a preventívnych opatrení môže viesť k invalidite a zníženiu kvality života.
Okolo vápenatých usadenín začína zápal tkaniva.
Možno, že vývoj ochorenia je uľahčený opotrebovaním šliach, slzami a nízkym prísunom kyslíka do tkanív.
Kalcifikovaná tendinitída je charakterizovaná bolesťou pri zdvíhaní končatiny nahor, nepríjemné pocity sa v noci prudko zintenzívňujú.
Existujú dva typy kalcifikačnej tendinitídy:
- Degeneratívna kalcifikácia. Hlavnou príčinou degeneratívnej kalcifikácie je proces starnutia, kedy sa znižuje prekrvenie šliach a tie ochabujú. Vznikajú mikrotrhliny vlákien. a reaktívne kalcifikácia.
- Reaktívne kalcifikácia. Mechanizmus výskytu nebol presne stanovený. Vyvíja sa v troch etapách. V počiatočnom štádiu zmeny vyskytujúce sa v šľachách prispievajú k tvorbe kalcifikácií, v šľachách sa ukladajú kryštály vápnika, v tomto období sa kalcifikáty telom spätne vstrebáva. Práve v tomto momente je najpravdepodobnejšia bolesť. V ďalšom období sa šľacha obnoví, následne sa spustí (zatiaľ nie celkom objasnený) mechanizmus vstrebávania kalcifikácií a tkanivo sa zregeneruje. Bolesť následne úplne zmizne.
Supraspinatus sval
Príčinou je poškodenie svalového puzdra korakoakromiálnym väzivom, predným okrajom akromia alebo akromioklavikulárnym kĺbom, čo má za následok degeneráciu, zápal a stenčenie šľachy.
Tendinitída m. supraspinatus môže viesť k ankylóze kĺbu, ak sa rozšíri na celú kapsulu a iné štruktúry.
Pri tejto chorobe je palpácia predného okraja akromia a intertuberkulárnej drážky bolestivá.
Bicepsový sval
Tento typ ochorenia sa tiež nazýva „dlhá hlava bicepsovej tendonitídy“ - šľachy, ktorá spája hornú časť bicepsového svalu a rameno sa zapáli.
Bolesť sa objavuje v hornej prednej časti ramena. Kvôli prepätiu bicepsového svalu nie je možné zdvíhať ťažké predmety.
Často sú postihnutí plavci a tenisti.
Rotátorová manžeta
Vzniká aj v dôsledku ťažké modriny, nadmerná námaha, infekcie.
Metabolizmus v šľachách rotátorovej manžety je narušený, čo vedie k patologickým zmenám (tendinitída). Šľacha sa zväčšuje a stáva sa veľmi silnou (asi 2 mm na postihnutej strane).
Ultrazvukové vyšetrenie jasne odhaľuje hypoechogénne oblasti nepravidelného tvaru.
Rameno
Zápal šliach ramena zahŕňa celú skupinu ochorení: zápaly m. infraspinatus a teres minor, šľacha m. supraspinatus, m. subscapularis.
Tendinitída ramena je charakterizovaná silnou bolesťou v oblasti kĺbu a oblasť môže mierne opuchnúť.
Pri zdvíhaní ťažkých predmetov sa vyskytuje silná bolesť.
Posttraumatické
Toto ochorenie vzniká v dôsledku nedostatočného prekrvenia šľachy v dôsledku zvýšenej záťaže.
Najčastejšia choroba medzi profesionálnymi športovcami. Charakterizované akútnou bolesťou.
Pri posttraumatickom zápale šliach je dôležité venovať osobitnú pozornosť liečbe a prevencii a v žiadnom prípade nezaťažovať končatinu, kým sa šľacha úplne nezotaví.
Chronický
Tento typ ochorenia sa vyskytuje v dôsledku opakovaného poškodenia šliach a svalov.
To je nevyhnutné, ak sa po vymiznutí prvých príznakov akútnej tendinitídy okamžite obnoví silné zaťaženie šľachy, pretože je veľmi citlivá na vyvrtnutia a iné poškodenia počas ďalších 1,5-2 mesiacov.
Spôsobuje to veľa nepohodlia, pretože nie je možné vykonávať jednoduché fyzické cvičenia.
Etapy vývoja choroby
Tendinitída sa vyvíja v troch hlavných fázach:
- V počiatočnom štádiu pacient prakticky nepociťuje žiadne špecifické príznaky ochorenia. Pri náhlych pohyboch v kĺbe sa môže vyskytnúť krátkodobá mierna bolesť. Je to tupá bolesť.
- V druhej fáze pacient začne pociťovať bolesť po fyzická aktivita. Pocity sú výraznejšie.
- V tretej fáze sa objavujú dlhotrvajúce záchvaty bolesti, ktoré môžu trvať 6-8 hodín. Nepríjemné pocity sa vyskytujú aj v pokoji.
Základom diagnózy je fyzikálne vyšetrenie, sťažnosti pacienta a anamnéza.
Počas vyšetrenia lekár:
- kontroluje možnosť aktívnych a pasívnych (keď lekár sám zdvihne končatinu pacienta) pohybov pacienta;
- kontroluje citlivosť svalov v problémových partiách. Na určenie rozsahu pohybu je potrebné pohybovať končatinou vo všetkých smeroch. Pacienti s tendinitídou môžu vykonávať iba obmedzené pasívne a aktívne pohyby.
Aby sa vylúčila chyba v diagnostike, lekár môže predpísať:
- MRI - v rámci tohto vyšetrenia sa urobia snímky vnútornej stavby tela;
- Injekcia anestetika do burzy (v oblasti rotátorovej manžety). Ak sa bolesť zníži, potvrdí to diagnózu tendonitídy;
- röntgen;
- Artroskopia;
- CT artrografia (röntgenové vyšetrenie so zavedením kontrastnej látky do kĺbu).
Čo robiť, ak je v zadnej časti pricviknutý nerv? Zistite to z tohto materiálu.
Aké sú príznaky poranenia miechy? Odpoveď je tu.
Hlavnou úlohou pri liečbe tendinitídy ramena je obnoviť správne motorická aktivita, zmierniť zápal zo šľachy a znížiť bolesť.
V závislosti od štádia ochorenia sa používajú rôzne typy obnovy.
Fyzikálna terapia a cvičenie
Viac ako 90% ľudí trpiacich tendinitídou potrebuje pomerne jednoduchú liečbu - fyzické cvičenie.
Dôležité je poškodený kĺb nezaťažovať, ale rozvíjať, teda zväčšiť rozsah pohybu.
Môžete vykonať nasledujúcu sadu cvičení:
- Cvičenie č.1. Musíte si vziať pomerne dlhý uterák a prehodiť ho cez tyč (napríklad na sprchový záves). Potom uchopte konce uteráka rukami. Použite svoju zdravú končatinu na stiahnutie látky. Súčasne zdvihnite boľavú ruku nahor. Keď pocítite miernu bolesť, vydržte v pozícii tri sekundy a potom veľmi pomaly spustite ruku.
- Cvičenie č.2. Vyžaduje sa gymnastická palica. Umiestnite ju na dĺžku paže a držte ju vo vzpriamenej polohe a pomocou postihnutej končatiny opíšte palicou veľký kruh.
- Cvičenie č.3. Položte ruku boľavej končatiny na zdravé rameno. Zdvihnite to. Zdravou rukou začnite opatrne zdvíhať ohnutý lakeť nahor. Ďalej znížte lakeť. Maximalizujte svoj rozsah pohybu každý deň.
- Cvičenie č.4. Spustite ruky pred seba, prepnite si prsty. Zdvihnite zložené končatiny nahor. Maximálne zaťaženie je na zdravej ruke – chorú vlečie.
- Cvičenie č.5. Nakloňte sa dopredu pred operadlom stoličky alebo steny. Použite svoju zdravú ruku na odpočinok na povrchu. Nechajte postihnutú končatinu voľne visieť. Potom s ním začnete kývať zo strany na stranu. Ak stojíte pri stoličke, môžete sa tiež hojdať dopredu a dozadu. Postupne zvyšujte amplitúdu kyvadla.
- Cvičenie č.6. Zdvihnite ruky rovno pred seba. Položte pravú ruku na ľavý lakeť a ľavú ruku na pravú. Takže začnete kývať rukami zo strany na stranu.
Video: súbor cvičení pre ramenný kĺb
Ľudové prostriedky
Pri liečbe tendinitídy sa používa aj množstvo ľudových liekov:
- Sarsaparilla koreň a zázvor. Kombinácia týchto dvoch zložiek sa používa na liečbu zápalov šliach a kĺbov. Na prípravu je potrebné vziať 1 čajovú lyžičku zmesi zázvoru a sarsaparilly, najskôr ju nasekať, zaliať vriacou vodou a vypiť namiesto čaju. Aplikujte dvakrát denne.
- Kurkumín- ďalší účinný liek na zápal šliach. Odstraňuje hlavný príznak ochorenia – bolesť. Skvele pôsobí aj proti zápalom. Kurkumín by sa mal používať ako korenie do jedla. Musíte skonzumovať približne 0,5 gramu denne.
- Plody čerešne vtáčej. Nepostrádateľný pri liečbe zápalu šliach. Ich šťava obsahuje triesloviny. Tieto látky v kombinácii s antokyánmi pôsobia protizápalovo a posilňujúco. Nalejte 3 polievkové lyžice čerstvých bobúľ do pohára vriacej vody. Používajte 2-3 krát denne.
- Vykonávanie miestnych postupov. Prvý deň je potrebné aplikovať na postihnutú končatinu chlad, ďalšie dni teplo. Priloženie fixačného obväzu na kĺb.
Fyzioterapia
Fyzioterapeutické postupy sú pri liečbe veľmi účinné.
Existuje dostatočný počet metód.
Tendinitída ramena
Najčastejším ochorením ramenného kĺbu, ktoré nie je spojené so zranením, je tendinitída šliach svalov, ktoré tvoria svalové puzdro. Šľachy týchto štyroch svalov sa pripájajú k väčším a menším tuberositam humeru. Šľacha dlhej hlavy bicepsového svalu prechádza intertuberkulárnou drážkou, začínajúc od supraglenoidálneho tuberkulu lopatky.
Pri pretrhnutí svalového puzdra je primárne poškodená šľacha supraspinatus. Takmer vždy sa najskôr rozvinie tendonitída šľachy supraspinatus, potom sa zápal postupne rozšíri na celé svalové puzdro, subakromiálnu burzu, kĺbové puzdro a ďalšie štruktúry, čo nakoniec vedie k ankylóze kĺbu.
Príčinou tendonitídy supraspinatus je poškodenie svalového puzdra predným okrajom akromia, korakoakromiálnym ligamentom a niekedy aj akromioklavikulárnym kĺbom; to vedie k zápalu, degenerácii a rednutiu šľachy. V dôsledku toho sa stenčená šľacha roztrhne, môžu sa roztrhnúť aj šľachy infraspinatus svalu a dlhá hlava bicepsu.
Tendinitída sa zvyčajne časom upraví, preto stačí konzervatívna liečba.
Niektorí odborníci sa domnievajú, že zlepšenie nastáva vo všetkých prípadoch bez ohľadu na liečbu, iní trvajú na potrebe injekcií glukokortikoidov do postihnutých štruktúr – ako pri artritíde ramenného kĺbu, tak aj pri poškodení šliach, šľachových puzdier a synoviálnych burz.
Periartritída je súhrnný termín, ktorý popisuje zápal tkanív okolo ramenného kĺbu a spája množstvo podobných syndrómov, ktorých výsledkom je kontraktúra. Väčšina odborníkov súhlasí s tým, že na prevenciu kontraktúry sú potrebné aktívne liečebné taktiky.
Tendinitída šľachy supraspinatus a tendovaginitída dlhej hlavy m. biceps brachii môže viesť k zápalu iných šliach, burzy, kĺbového puzdra, chrupaviek, kostí a okolitých svalov.
Tendinitída šľachy supraspinatus (aj keď sú postihnuté iné časti svalového puzdra) a tendovaginitída dlhej hlavy m. biceps brachii neovplyvňujú rozsah pasívnych pohybov v ramennom kĺbe. Obmedzená pohyblivosť môže byť spôsobená zápalom kĺbového puzdra (adhezívna artritída), burzy a svalov.
Klinický obraz
Náhla ostrá alebo tupá bolesť v ramene, symptóm oblúka bolesti. Bolesť pri palpácii predného okraja akromia a intertuberkulárnej drážky. Diagnóza je potvrdená, ak bolesť ustúpi, keď sa pod akromion vstrekne krátkodobo pôsobiace lokálne anestetikum.
Rádiografia
- Fáza I: normálne
- Štádium II: osteoskleróza, periostitis, cysty; osteofyty humerálnych tuberkulóz
- Štádium III: zúženie priestoru medzi akromiom a hlavicou humeru, horná subluxácia ramena, erózia predného okraja akromia.
Röntgenové kontrastné vyšetrenie odhalí prasknutie svalového púzdra a komunikáciu medzi subakromiálnou burzou a kĺbovou dutinou.
Liečba
I. etapa: odpočinok s postupným zvyšovaním záťaže; imobilizácia je kontraindikovaná kvôli riziku adhéznej artritídy; Cvičebná terapia na posilnenie svalov a zvýšenie pohyblivosti kĺbov; aspirín a iné NSAID.
Štádium II: rovnaké ako štádium I, plus injekcie lokálnych anestetík a glukokortikoidov, napríklad 3 ml 1 % lidokaínu, 3 ml 0,5 % bupivakaínu alebo 20 mg triamcinolónu (ako dlhodobo pôsobiace liečivo); Na diagnostiku sa používa krátkodobo pôsobiace lokálne anestetikum, zatiaľ čo dlhodobo pôsobiace anestetikum a glukokortikoid poskytujú terapeutický účinok.
Štádium III: rovnaké ako v štádiách I a II, plus resekcia prednej časti akromia.
D. Nobel
"Tendinitída ramenného kĺbu" a ďalšie články zo sekcie Choroby kĺbov
Tendonitída ramenného kĺbu - klinický obraz ochorenia
Tendonitída ramena je patológia, ktorá postihuje ľudí bez ohľadu na ich vek, pohlavie a profesionálnu činnosť. Najčastejšie však toto ochorenie postihuje pacientov starších ako štyridsať rokov, ako aj ľudí aktívne zapojených do športu alebo fyzickej práce, ktorí zaťažujú rovnakú oblasť.
Najčastejšou tendonitídou v klinickej praxi je šľacha supraspinatus.
Príčiny
- Predĺžená fyzická aktivita na ramennom kĺbe.
- Infekčné choroby.
- Patológie reumatickej povahy (artritída alebo dna).
- Anatomické vlastnosti stavby tela.
- Nesprávny vývoj alebo oslabenie šliach.
- Nedodržanie správneho držania tela.
Charakteristické príznaky
Keď je pacientovi diagnostikovaná tendonitída ramena, najcharakteristickejšími príznakmi tejto patológie sú obmedzená pohyblivosť a výskyt dlhotrvajúcej bolesti v mieste zápalu a v blízkych oblastiach. V niektorých prípadoch sa bolesť môže postupne zvyšovať, keď sa vyvíja zápalový proces. Pacienti sa často sťažujú na škrípavý zvuk (krepitus), ktorý vzniká pri pohybe končatiny. Je to počuť aj z diaľky. Zapálená oblasť je hyperemická, miestna teplota telo je zvýšené. V niektorých prípadoch je tendinitída komplikovaná ukladaním vápenatých solí v ramennom kĺbe, čo vedie k oslabeniu šľachy a kĺbového puzdra. V pasívnom stave však často nie je žiadna bolesť bolestivé pocity sa začnú zvyšovať smerom k noci. V dôsledku nútenej polohy tela a závažnosti bolestivého syndrómu sa u pacientov vyskytujú poruchy spánku. Ťažkosti sú aj pri otáčaní ruky. Zvyčajne bolesť začína v hornej časti ramena a končí v hlavnom brachialisovom svale na chrbte. Najčastejšie je zápalový proces lokalizovaný v rotátorovej manžete, svaloch extenzora zápästia a šľachách bicepsu.
Tendonitída rotátorovej manžety
Pri léziách svalov manžety sa pacienti sťažujú na bolesť vznikajúcu v hornej vonkajšej časti ramena, vyžarujúca do lakťa. Bolestivý syndróm sa objavuje po nezvyčajnej fyzickej aktivite (práca s vysoko zdvihnutými rukami). V prípade poškodenia m. teres minor sa pri diagnostickom vyšetrení zaznamená pozitívny test odolnosti proti aktívnej vonkajšej rotácii ramena. Ak je postihnutý m. subscapularis, test odporu aktívnej vnútornej rotácie je pozitívny. Takéto testy sa vykonávajú pri podozrení na supraspinatálnu tendonitídu.
Zápal dlhej hlavy bicepsu
Tendonitída dlhej hlavy šľachy bicepsu je sprevádzaná bolesťou v horných predných častiach ramenného pletenca. Takáto bolesť sa spravidla vyskytuje v dôsledku preťaženia bicepsového svalu po zdvíhaní závažia. V tomto prípade nie je narušená abdukcia a rotácia ramena. Počas diagnostického procesu sa vykonáva test odolnosti voči aktívnej supinácii ruky. Pacienti s chronickou tendonitídou sa zvyčajne vyšetrujú pomocou nukleárnej magnetickej rezonancie. Táto štúdia odhaľuje oblasti s abnormálnymi impulzmi, čo naznačuje degeneratívne zmeny v šľachách.
V pokoji zvyčajne nie sú žiadne bolesti
Liečba
Liečba tendinitídy ramena zahŕňa predovšetkým zabezpečenie úplného odpočinku postihnutej oblasti. Na tento účel sa používajú špeciálne dlahy, dlahy alebo obväzy. Primárna liečba poranení ramenných väzov zahŕňa:
- Ochrana ramenného kĺbu pred stresom.
- Imobilizácia.
Medzi hlavné metódy sekundárnej terapie patria:
- Fyzioterapia.
- Úľava od bolesti a protizápalová terapia.
Klinickí lekári zaznamenávajú pozitívnu dynamiku v liečbe tendinitídy injekciami kortikosteroidov priamo do lézie. Tieto lieky rýchlo odstraňujú bolesť a pomáhajú zmierniť zápalový proces.
Poznámka: Kortikosteroidné injekcie však neposkytujú úplné vyliečenie a môžu tiež zvýšiť rýchlosť degradácie kolagénu a znížiť jeho syntézu, čo znižuje pevnosť šľachy v ťahu a vedie k jej pretrhnutiu. Preto je takáto liečba tendonitídy ramena opodstatnená iba v akútnom období (raz za 2-3 týždne).
Nesteroidné protizápalové lieky (na vnútorné použitie) sa ukázali ako dosť účinné. Ich dlhodobé užívanie sa však odporúča len pri chronických stavoch nadmernej námahy. Na zmiernenie bolesti v oblasti ramien sú pacientom tiež predpísané jednoduché analgetiká a svalové relaxanciá. S rozvojom svalovo-tonického syndrómu sa odporúča užívať svalové relaxanciá, ktoré znižujú patologické svalové napätie a znižujú závažnosť bolesti. Pomerne účinnou liečebnou metódou je lokálna terapia pomocou gélov a mastí, ktoré obsahujú NSAID. V prípade potreby môžu tieto lieky nahradiť systémové nesteroidné protizápalové lieky. Ako doplnok k hlavnému priebehu liečby sú pacientovi predpísané fyzioterapeutické postupy. Osvedčila sa liečba ultrazvukom, ale aj laserová a magnetoterapia. V prípade rozvoja závažného zápalového procesu a pri neúčinnosti štandardnej liečby sú pacienti indikovaní na liečbu antibiotikami. Chirurgický zákrok sa odporúča len vtedy, keď zlyhali všetky konzervatívne metódy a program fyzikálnej terapie, a tiež ak pacient vykazuje známky stenóznej tendinitídy (ktorá je charakterizovaná zúžením krvných ciev) alebo Osgood-Schlatterovej choroby. Počas chirurgického zákroku sa aponeurózy šľachy a tkanivo jazvy vypreparujú alebo čiastočne vyrežú. Takáto operácia si vyžaduje dvoj- až trojmesačnú rehabilitáciu, ktorá zahŕňa postupné používanie cvičebnej terapie na strečing a rozvoj sily.
Poznámka: Liečba tendinitídy ramena bude účinná iba vtedy, ak pacient bez výnimky dodržiava všetky odporúčania odborníka týkajúce sa udržiavania zapálenej končatiny v pokoji. Ak budete pokračovať bežná práca, choroba bude v budúcnosti len postupovať.
Prevencia
Aby ste predišli rozvoju patologického procesu, mali by ste sa podľa možnosti vyhýbať práci, ktorá si vyžaduje dlhodobé držanie rúk vo zdvihnutej polohe a tiež by ste sa mali dlhodobo vyhýbať monotónnym pohybom v kĺbe. Pred vykonaním akejkoľvek fyzickej aktivity sa odporúča urobiť krátku rozcvičku. Tempo zaťaženia by sa malo postupne zvyšovať.
Ak sa bolestivé pocity objavujú neustále, potom by bolo rozumnejšie odmietnuť prácu alebo pohyby, ktoré ich spôsobujú.
znak-zdorovya.ru
- Ramenný kĺb
- Kĺbová kapsula
- Subakromiálny priestor: Priestor medzi hornou časťou hlavy humeru a výbežkom akromia. Ak sa z nejakého dôvodu tento priestor zužuje, potom v hornej časti hlavy humerusu (v oblasti väčšej tuberosity) dochádza k zúženiu normálneho priestoru medzi akromionovým procesom a tuberkulami humeru. To vedie k stlačeniu anatomických útvarov, ktoré prechádzajú pod procesom akromia pri abdukcii ramena, čo možno zaznamenať pri klinickom vyšetrení pacienta.
- Akromio-klavikulárny kĺb
- Sternoklavikulárny kĺb:
- Svaly rotátorovej manžety:
- Scapulotorakálny kĺb: kĺbové spojenie medzi lopatkou a zadnou časťou hrudného koša. V skutočnosti to nie je kĺb v tradičnom zmysle, pretože medzi dvoma spojenými kosťami nie je žiadny kĺbový povrch. Pohyby skapulotorakálneho kĺbu sú riadené periskapulárnym svalom, vďaka čomu má lopatka tieto pohyby:
Anatómia
- Sval supraspinatus je jedným zo svalov rotátorovej manžety, ktorý zabezpečuje prvých pätnásť stupňov abdukcie ramena (pri pohybe ruky smerom od tela do strany). Sval sa nachádza v supraspinatus fossa lopatky. Šľacha prechádza pod akromionom, od ktorého je sval oddelený subakromiálnym puzdrom obsahujúcim lubrikačnú tekutinu. Sval je pripojený k prednej časti väčšieho tuberkula hlavy humeru.
Tendinitída supraspinatus
- Príčiny: Nadmerný stres na postihnutú šľachu supraspinatus. Tendenitída môže byť spojená s chronickou subakromiálnou burzitídou.
- Klinické príznaky: Klinická anamnéza relapsy a remisie bolesti v ramene. Pri klinickom vyšetrení pacienta možno bolesť zistiť tlakom na rameno. Spravidla, keď je rameno unesené o 60-120 stupňov, pozoruje sa akútna bolesť, pretože šľacha je stlačená medzi tuberkulom humeru a akromionovým procesom.
- Liečba
- Prevencia: Posilňovanie svalov ramien cvičením, pretože v trénovanom stave sú menej náchylné na vyvrtnutie.
- komplikácie:
- Neúplné pretrhnutie šľachy
- Úplné pretrhnutie šľachy:
- Príčiny
- Klinické pozorovania
- Liečba
Bicepsové šľachy
Anatómia
- Proximálna časť bicepsového svalu pozostáva z dvoch častí (dlhá a krátka hlava). Sval poskytuje flexiu lakťa a ramena, ako aj supináciu predlaktia (to znamená schopnosť otočiť dlane nahor). Krátka hlava svalu začína procesom lopatky. Dlhá hlava svalu prechádza zo supraglenoidálneho tuberkula lopatky vo forme dlhej šľachy, ktorá prechádza dutinou ramenného kĺbu a nachádza sa v medzituberkulóznej drážke humerusu. Dve hlavy svalu sa spoja a vytvoria brucho svalu a výsledná šľacha sa pripojí k hrbolčeku rádia (radiálny hrbolček) a k bicepsu.
Bicepsová tendinitída
- Príčiny
- Klinické pozorovania
- Liečba
- Prevencia
- Komplikácie:
- Úplné pretrhnutie šľachy
- Subluxácia šľachy: Poranenie ramena môže roztrhnúť priečne glenohumerálne väzy, čo umožní šľachu vykĺznuť z intertuberkulárnej drážky ramennej kosti, čo spôsobí ostrú bolesť v prednej časti ramenného kĺbu. Subluxácia šľachy je často spôsobená určitou polohou rúk, ako napríklad pri ostrom podaní v tenise. Chirurgická obnova svalov sa vykonáva na žiadosť pacienta.
Infraspinatus sval
Anatómia
Infraspinatus tendinitis
- Príčiny
- Klinické pozorovania
- Liečba
- Prevencia
- Komplikácie:
- Úplné pretrhnutie šľachy
Subscapularis sval
Anatómia
Tendinitída subscapularis
- Príčiny
- Klinické príznaky
- Liečba:
- Prevencia
- Komplikácie: Žiadne.
Anatómia
- Bursa je kapsula, ktorá obsahuje synoviálnu tekutinu na mazanie kĺbu počas operácie, ktorej funkciou je zabrániť nadmernému treniu medzi dvoma anatomickými štruktúrami počas pohybu. Nadmerné cvičenie a trauma kĺbového puzdra môžu spôsobiť akútny zápal a silnú bolesť.
Klinické príznaky
Liečba
- Odpočinok, lieky proti bolesti, injekcie steroidov.
- Existujú určité klinické dôkazy, že injekcia kyseliny hyalurónovej do burzy môže poskytnúť účinnú liečbu.
Anatómia
Klinické príznaky
Prieskumy
Liečba
Adhezívna kapsulitída
Adhezívna kapsulitída, tiež známa ako zmrznuté rameno, je stav ramena, pri ktorom sa kapsula ramenného kĺbu zapáli, zhrubne a stiahne sa, čo vedie k silnej bolesti a obmedzenej pohyblivosti ramenného pletenca. Presná príčina tohto ochorenia nie je známa, je však bežnejšia u žien v strednom veku, ako aj v prípadoch dlhodobej imobilizácie (imobilizácie) ramena alebo ruky v dôsledku nasledujúcich okolností:
- Zranenie.
- Operácie srdca.
Klinické príznaky
- Príznaky sú podobné ako pri osteoartróze alebo reumatoidnej artritíde ramena, kedy pacient okrem iného pociťuje bolesť a obmedzenú pohyblivosť v ramennom kĺbe. Na samom začiatku sa príznaky môžu objaviť postupne alebo naopak náhle. Symptómy môžu začať v jednom ramene a časom sa šíriť do druhého ramena. Kapsulitída má zvyčajne štyri fázy, z ktorých každá je charakterizovaná rôznym stupňom bolesti a obmedzením motorických funkcií ramenného kĺbu.
- 1. fáza:
- 2. fáza:
- 3. fáza:
- 4. fáza:
Liečba
- Fázy 1 a 2: Počas týchto fáz je mimoriadne dôležitý odpočinok, pretože fyzikálna terapia býva veľmi bolestivá. Je potrebné vyhnúť sa opakovaným pohybom ramena. Môže byť potrebné zaistiť ruku v lakti pomocou popruhu, najmä v druhej fáze. Klinicky sa ukázalo, že séria analgetických injekcií do oblasti ramena znižuje bolesť a zápal, čím podporuje rýchlejšie zotavenie.
AC spoj
Anatómia
- Akromioklavikulárny kĺb je spojenie kľúčnej kosti s humerálnym procesom lopatky, to znamená s arkómom. Podobne ako kolenný kĺb je aj akromioklavikulárny kĺb vybavený chrupavkovou podložkou, ktorá pôsobí ako tlmič nárazov v kĺbe (menisku). Kĺb je držaný na mieste akromiokleidoclavikulárnymi a korakoklavikulárnymi väzmi.
Klinické pozorovania
Zranenia
- Zranenia väzov:
- Poranenia menisku
Osteoartróza
- Užívanie lieku glukozamín.
- Chirurgická intervencia.
Anatómia
Klinické pozorovania
Osteoartróza
- Užívanie lieku glukozamín.
Zranenia
- Poranenia väzov druhého a tretieho stupňa môžu mať za následok vážnejšie poškodenie kĺbu. Typicky sa subluxácia kľúčnej kosti vyskytuje smerom nahor a von, avšak v niektorých prípadoch sa môže vyskytnúť na vnútornej strane kľúčnej kosti za hrudnou kosťou, čo môže viesť k poškodeniu pľúc a veľkých krvných ciev v hornej časti hrudníka pacienta. Liečba zahŕňa operáciu a priebeh proloterapie.
Osteoartróza
Ramenný kĺb
- Užívanie lieku glukozamín.
- Chirurgická intervencia.
Vyššie uvedené klinické stavy sú príkladmi problémov s bolesťou lokalizovanou v ramene. Nasledujú syndrómy bolesti, ktoré sa vyskytujú v oblasti ramien:
- Brachiálny plexus: syndróm cervikálneho rebra a zovretie svalu scalene.
Tendinitída šľachy supraspinatus
Silná bolesť ramenného kĺbu Bolesť ramenného kĺbu často znepokojuje profesionálnych športovcov, ľudí s nadváhou a pacientov nad 30 rokov. Každý rok viac a viac... Zápal šliach ramena Zápal šliach ramena je bežná zápalová a degeneratívna patológia ramenného kĺbu, ktorá priamo nesúvisí s akútnym poranením ramena. Dlhodobé vysoké zaťaženie...
Liečba tendinitídy Tendinitída Tendinitída je zápalové ochorenie v oblasti šliach. Môže byť akútna alebo chronická. Pri chronickej tendonitíde sa postupom času vyvíjajú degeneratívne procesy...
Liečba tendonitídy kolena Tendinitída kolena Termín tendonitída sa prekladá z latinčiny ako zápal šľachy. V kolennom kĺbe tento proces najčastejšie podstupuje patelárne väzivo v dôsledku...
Zápal šliach ramena Zápal šliach ramena je zápal, ktorý môže mať mnoho príčin Patologický stav, ktorý je sprevádzaný zápalom šliach a iných mäkkých tkanív ramenného kĺbu, sa nazýva...
Liečba tendinitídy zápästia Tendinitída - liečba Tendinitída je zápal tkaniva šľachy, ktorý sa najčastejšie objavuje v oblasti prichytenia šľachy ku kosti. Ochorenie sa prejavuje vo forme miernej bolesti po prepracovaní. B...
Artróza ramena, príznaky a liečba Hlavné príznaky a liečba artrózy ramenného kĺbu Artróza ramenného kĺbu, ktorej symptómy a liečba budú popísané nižšie, je patológia kĺbovej chrupavky a priľahlého kostného tkaniva. Artróza ramena...
Liečba nádoru kolenného kĺbu Čo robiť, ak sú vaše kolená opuchnuté a bolestivé? Čo robiť, ak sú vaše kolená opuchnuté a bolestivé? Samozrejme, nevykonávajte samoliečbu, ale navštívte odborníka, aby ste zistili presnú diagnózu. Opuchy kolien môžu...
Adamovo jablko liečba kĺbov recenzia receptov Liečba kĺbov “Adamovým jablkom”: ako užívať plody maklury Na zmiernenie bolesti kĺbov a zabránenie progresii týchto ochorení je niekedy užitočné použiť...
Významné zmeny v šľachách supraspinatus môžu spôsobiť pretrhnutie vlákna. Úplné pretrhnutie šľachy môže nastať iba v dôsledku silného svalového napätia alebo zranenia. Roztrhnutie môže byť vyvolané okamžitým prudkým unesením ramena do strany pri súčasnom držaní závažia v ruke.
Roztrhnutie šľachy supraspinatus.
Príznaky prasknutia šľachy supraspinatus nie sú vždy výrazné. V určitých situáciách je rýchle unesenie ramena do pravého uhla úplne možné. Pacient sa môže nakloniť dopredu, mierne kývať rukou mierne nad horizontálnu úroveň a držať v tejto polohe. Iné kompenzačné pohyby tiež skrývajú bolesť, ktorá vznikla. Táto symptomatológia môže výrazne skryť objektívny obraz a slúžiť ako dôvod na jednoduché obviňovanie osoby z falšovania.
Pretrhnutie šľachy v oblasti ramena môže nastať v dôsledku priamej traumy alebo náhlej svalovej kontrakcie. Rizikom tohto úrazu sú jedinci vo vyššej vekovej kategórii, a to z dôvodu, že vo vláknach šľachy sa môžu vyskytovať usadeniny solí. Počas procesu prasknutia pacient pociťuje ostrú, silnú bolesť. V oblasti tesne pod deltovým svalom je mierny opuch. V dôsledku pretrhnutia supraspinatus svalu človek cíti bolesť, ktorá vyžaruje do stredu ramena. Existujú dva typy prestávok: čiastočné alebo úplné.
Koľko silná bolesť závisí od toho, aký veľký je rozdiel. Ak dôjde k pretrhnutiu čiastočne, potom existuje možnosť zachovania pohybov končatiny. Väčšina pacientov vyjadruje svoje sťažnosti, že nemôžu ležať na bolestivej strane.
Aby sa stanovila presná diagnóza, špecialista sa najprv podrobne pýta pacienta na všetky jeho sťažnosti, podrobí sa podrobnému vyšetreniu s testom mobility a potom predpíše ultrazvukové vyšetrenie.
Liečba vyššie uvedeného poranenia je založená na skutočnosti, že do časti, kde je bolesť najsilnejšia, sa pacientovi vstrekne 20 mililitrov 1% roztoku novokaínu. Potom sa ruka položí na rovný povrch a dlaha sa upraví na obdobie 8 až 10 týždňov. Súčasne sú predpísané tepelné postupy, ako aj terapeutické cvičenia, berúc do úvahy všetky individuálne charakteristiky pacienta.
Tendinitída šľachy supraspinatus.
Tendonitída šľachy supraspinatus sa zvyčajne vyskytuje u ľudí, ktorí sa profesionálne venujú športu. Druh tréningu, ktorý sa deje každý deň, môže telo značne vyčerpať. Tendonitída je zápal šľachy. Tento zápal sa tvorí v mieste, kde sa kosť spája so šľachou. S progresiou ochorenia a pokračujúcou záťažou ramena sa môžu do zápalu zapojiť aj iné svaly.
Faktory, ktoré stoja za vznikom tendinitídy, môžu byť rôzne.
1. Nadmerný fyzický stres na kĺbe po dlhú dobu.
2. Poškodenie organizmu infekciou, ktorú spôsobujú rôzne baktérie.
3. Prijatie určitého zranenia.
4. Choroba reumatického charakteru.
5. Zlé držanie tela.
6. Užívanie určitej kategórie liekov.
Aby sa predišlo komplikáciám, ktoré môžu vzniknúť v dôsledku tendinitídy šľachy supraspinatus, pacientovi sa podáva špeciálna injekcia novokaínu, ktorá pomáha eliminovať bolesť. Kvalifikovaní špecialisti používajú obyčajnú lekársku ihlu na určenie najcitlivejšieho miesta a potom vstrekujú novokaín. Bolesť by sa mala okamžite zastaviť a pacient je schopný pohybovať ramenom v akomkoľvek smere. Pacient je vopred upozornený, že bolesť sa môže vrátiť, len čo liek prestane účinkovať.
Výsledný zápalový proces po určitom čase zmizne, vo väčšine situácií príznaky raz a navždy zmiznú. Možnosť úniku tkaniva môže spôsobiť opuch, ktorý môže zväčšiť krvné cievy. Ak príznaky úplne nezmiznú, aby sa vyvolalo obnovenie krvných ciev, odborníci môžu predpísať použitie diatermie alebo sálavého tepla. Ak nevyhľadáte lekársku pomoc včas, tendinitída môže spôsobiť takú vážnu komplikáciu, ako je pretrhnutie šľachy alebo tvorba uzlov. Nebuďte hneď naštvaní, pretože prognóza je vo všeobecnosti vždy priaznivá. Priebeh liečby je predpísaný konzervatívnym spôsobom a operácia je mimoriadne zriedka potrebná.
Pri včasnej liečbe vyššie uvedeného prejavu sa celkový stav pacienta začína zlepšovať na 4. deň a úplné zotavenie nastáva po 1 mesiaci.
Pohyb a stabilita ramenného kĺbu sú možné vďaka nasledujúcim svalom a šľachám:
- poskytujú skutočný a plný rozsah pohybu (úplný rozsah pohybu je možný za účasti lopatky);
- Svaly a šľachy rotátorovej manžety držia hlavicu ramennej kosti v jamke a udržiavajú potrebné medzery medzi povrchom hlavice a jamkou, ako aj medzi horným tuberkulom kĺbu a akromionom lopatky.
Šľachy sú mäkké tkanivá a sú tiež náchylné na zápalové ochorenia. Ak sa takýto proces pozoruje v ramene, potom sa diagnostikuje tendinitída ramenného kĺbu.
Tendonitída je periartikulárne ochorenie a môže sa kombinovať s inými podobnými patológiami:
- entezitída - zápal šľachy v mieste jej pripojenia ku kosti;
- tenosynovitída - súčasný zápal šľachy aj burzy;
- burzitída - zápal kĺbových dutín a vakov obklopujúcich šľachy.
Svaly rotátorovej manžety
Burzitída alebo synovitída zvyčajne predchádza tendinitíde.
Diagnostikujú sa tieto typy patológií šliach ramena:
- tendinitída rotátorovej manžety:
- supraspinatus, infraspinatus, teres a subscapularis;
- tendonitída šľachy bicepsu (bicepsový sval);
- kalcifikovaná tendinitída;
- čiastočné alebo úplné pretrhnutie šľachy.
Príčiny tendinitídy
Vývoju tendinitídy môže predchádzať:
- Chronický zvýšený športový alebo profesionálny stres:
- tenisti, volejbalisti, bejzbalisti, vzpierači, umeleckí gymnasti, akrobati atď.;
- stavitelia, vodiči, nakladače atď.
- Konštantné mikrotraumy.
- Reaktívne, infekčné, alergické, .
- Degeneratívne zmeny kostných štruktúr (osteoartróza).
- Cervikálna osteochondróza.
- Dlhodobá imobilizácia ramena po úraze alebo operácii.
- Vrodená dysplázia ramenného kĺbu a iné príčiny.
Príznaky zápalu šliach ramena
Zdravý ramenný kĺb vďaka svojmu typu závesu poskytuje plný rozsah pohybu vo flexii, extenzii, abdukcii, addukcii a rotácii (rotácii). Obmedzený uhol pohybu a z toho vyplývajúce bolesti naznačujú zápal šliach, burzy a puzdra, ako aj poškodenie samotného kĺbu alebo jeho plexu.

Ako rozlíšiť zápal rôznych šliach
- Príznaky tendinitídy supraspinatus a subakromiálnej burzy:
- Pri abdukcii ramena do uhla presahujúceho rozsah 70 - 90° sa objavujú bolestivé pocity v dôsledku pritlačenia šľachy m. supraspinatus tuberkulom humeru k akromiu lopatky a kompresii subakromiálnej burzy.
- Ďalšie zvýšenie uhla elevácie vedie k uvoľneniu spojenia hlavice humeru s akromionom (v tomto momente je počuť kliknutie), po ktorom bolesť zmizne.
- Príznaky tendinitídy šliach infraspinatus a teres:
- Bolesť s vonkajšími rotačnými pohybmi (pri pokuse získať niečo z hornej police alebo česať si vlasy).
- Príznaky zápalu šľachy pod lopatkou:
- Bolesť pri vnútornej rotácii (pohyb ramena za chrbtom).
- Bicepsová tendonitída:
- Bolestivé pocity pri ohýbaní ruky v lakťovom kĺbe, spojené buď so zdvíhaním závažia, alebo so supináciou (rotáciou predlaktia smerom von), napríklad pri zatváraní dverí kľúčom.
Kalcifikovaná tendinitída

Vápnikové usadeniny v šľache supraspinatus
Kalcifikácia šliach sa môže vyskytnúť:
- v pokročilom štádiu artrózy, keď deštrukcia presahuje chrupavku;
- v miestach mikrotraumy a poškodenia.
Zápal začína okolo vápenatých usadenín v tkanive šľachy. Vzhľadom na to, že nie je možné odstrániť kalcifikácie, je už ťažké vyrovnať sa s takouto tendonitídou a stáva sa chronickou.
Ako rozlíšiť tendinitídu od iných patológií
- Príznaky poškodenia akromioklavikulárneho kĺbu:
- Abdukcia ramena do maximálneho možného uhla 180° je sprevádzaná bolesťou.
- Predná subluxácia hlavice humeru:
- Silná bolesť v ramene a vážne obmedzenie pohybu spojené so zmeneným obrysom ramena s hlavou posunutou dopredu a dole.
- Retraktilná kapsulitída:
- Všetky pohyby (pasívne aj aktívne) sú obmedzené.
- V samotnom kĺbe nie sú žiadne zápalové alebo degeneratívne zápaly, ale sú tu známky fibrózy kapsuly a regionálnej osteoporózy.
- Syndróm hrudného výtoku, plexitída:
- Bolesť nie je spojená s pohybom, na rozdiel od tendinitídy, a je spôsobená:
- kompresia neurovaskulárneho zväzku vystupujúceho medzi kľúčnou kosťou a prvým rebrom;
- zápal brachiálny plexus.
- Bolesť nie je spojená s pohybom, na rozdiel od tendinitídy, a je spôsobená:
Samostatne stojí za to hovoriť o subakromiálnom syndróme, pretože sa vzťahuje na nestabilitu v ramennom kĺbe a môže vytvoriť pôdu pre deformáciu šľachy a dokonca aj pretrhnutie.
Subakromiálny syndróm

Kompresia šliach a subakromiálnej burzy nastáva v dôsledku zúženia priestoru medzi hlavicou ramennej kosti a akromom lopatky
Nerovnováha svalov a šliach rotátorovej manžety vedie k zníženiu vzdialenosti medzi výbežkom akromia a hlavicou ramenného kĺbu. Pri pohybe ramena sú neustále zranené šľachy m. supraspinatus, infraspinatus, subscapularis a teres. Toto je subakromiálny syndróm.
Existujú tri stupne syndrómu subakromiálnej šľachy:
- Zápal, opuch a krvácanie.
- Vláknité zmeny, zhrubnutie, čiastočné slzy.
- Úplné ruptúry plus degeneratívne zmeny v kostiach kĺbu zahŕňajúce akromium lopatky a hrbolček ramennej kosti.
Diagnostika
- Primárna diagnóza sa robí na základe testovacieho hodnotenia bolesti pri pohybe a palpácii.
- Röntgenové snímky môžu potvrdiť diagnózu, no odhalia najmä vápenaté usadeniny.
- Presnejšie vyšetrenie (MRI, CT) dokáže identifikovať degeneratívne zápalové procesy v šľachách, ale aj mikrotraumy.

Liečba zápalových ochorení šliach
- Najprv sa zavedie obmedzenie pohybov na dva až tri týždne.
- Na zmiernenie bolesti a zápalu sa NSAID predpisujú perorálne:
- nimesil, ketorol, nurofen.
- Používa sa aj lokálna liečba vo forme mastí a gélov - s obsahom NSAID a dráždivých účinkov:
- nise, kapsaicín.
- Pri silnej bolesti sa injekcie glukokortikoidov podávajú do periartikulárnych tkanív ramena (s výnimkou tendonitídy bicepsu).
- Fyzioterapeutické metódy sú účinné:
- elektroforéza a fonoforéza;
- magnetoterapia;
- balneoterapia;
- kryoterapia;
- terapia rázovou vlnou (SWT) – táto metóda je účinná najmä pri kalcifikátoch tendinitíd.
Terapeutický telocvik a prevencia
Cvičebná terapia je hlavnou liečbou tendinitídy. Aktívne pohyby (rotácia ramien, dvíhanie rúk nad hlavu, hojdanie, dvíhanie rúk do strán) by sa mali používať pri ústupe bolesti.

Počas obdobia, keď pohyby stále spôsobujú bolesť, musíte použiť nasledujúce cvičenia:
- Postizometrická relaxácia: kombinácia napätia v boľavom ramennom kĺbe s následnou relaxáciou bez pohybu.
- Pasívne cvičenie na boľavé rameno s využitím zdravej ruky.
- Vytiahnutie boľavého ramena pomocou improvizovaných prostriedkov (lano alebo šnúra prehodená cez potrubie alebo brvno v hornej časti).
- Presunutie boľavej ruky do strany s oporou o gymnastickú palicu.
- Kyvadlové pohyby postihnutého ramena v uvoľnenom stave.
Tendonitída ramena sa nevyvinie:
- Ak dávkujete záťaže, obmedzíte ich intenzitu a trvanie.
- Núdzové metódy sú neprijateľné v prípade zlej všeobecnej kondície:
- celý rok nič nerobili, a potom zrazu chceli za deň vykopať pozemok pri ich dači;
- Rozhodli sa svojpomocne omietnuť steny a stropy atď.
- Pred akoukoľvek aktívnou aktivitou, či už je to šport alebo práca, je potrebná ľahká rozcvička.
- Počas dlhšieho cvičenia si určite urobte prestávky na odpočinok.
Video: Liečba tendinitídy ramena.
Ak sa pridŕžame teórie, že práca urobila človeka z opice, tak prvý krok na tejto dlhej a náročnej ceste patrí ramennému kĺbu. Bola to práve jej jedinečná štruktúra, ktorá umožnila podložným segmentom hornej končatiny získať funkčné znaky neobvyklé pre iné cicavce.
Po výraznom rozšírení svojich funkcií z banálnej podpory pri pohybe sa ľudské ruky stali jednou z najviac zranených častí tela. V tomto ohľade sú poranenia ramenného pletenca, ktoré často sprevádzajú pretrhnutie väzov ramenného kĺbu, v oblasti osobitnej pozornosti lekárov. A hlavnou príčinou je možná strata schopnosti pracovať a v horšom prípade invalidita osoby s úrazom, ktorý bol ošetrený nesprávne alebo v nesprávnom čase.
Stručné anatomické informácie
Jedinečnosť ramenného kĺbu je vyjadrená v pomere jeho skutočných kĺbových plôch. Na tvorbe tohto kostrového prvku sa priamo podieľajú dve kosti: lopatka a ramenná kosť. Kĺbový povrch ramennej kosti je reprezentovaný guľovou hlavou. Pokiaľ ide o konkávny povrch oválneho tvaru glenoidnej dutiny lopatky, jej plocha je približne štyrikrát menšia ako plocha susednej gule.
Chýbajúci kontakt na strane lopatky je kompenzovaný chrupavkovým prstencom - hustou štruktúrou spojivového tkaniva nazývanou labrum. Práve tento vláknitý prvok spolu s puzdrom obklopujúcim kĺb umožňuje, aby bol v správnom anatomickom pomere a súčasne vykonával neuveriteľný rozsah pohybov, ktorý je možný v najpohyblivejšom zo všetkých ostatných kĺbov.
Väzy, ktoré držia kĺb pohromade a svaly, ktoré dávajú pohyb
Mohutné korakobrachiálne väzivo pomáha tenkej synoviálnej membráne kĺbového puzdra udržiavať jej anatomickú štruktúru. Spolu s ním kĺb držia kapsuly šľachy m. biceps brachii (biceps) a m. subscapularis, ktoré prechádzajú mimokĺbovými zvratmi. Práve tieto tri vlákna spojivového tkaniva trpia, ak sa väzy ramenného kĺbu pretrhnú.
M. subscapularis, deltoideus, supra- a suboseus, teres major a minor, ako aj veľký prsný sval a široký chrbtový sval poskytujú kĺbu široké spektrum pohybov okolo všetkých troch osí. Biceps brachii sval sa nezúčastňuje pohybov ramenného kĺbu.

Poranenia ramenného kĺbu a príčiny poranenia
Medzi najčastejšie poranenia ramenného kĺbu patria modriny. Možné sú podvrtnutia kĺbových väzov s čiastočným alebo úplným pretrhnutím alebo bez neho. Dislokácie kĺbov, intraartikulárne alebo avulzné zlomeniny mimokĺbových úlomkov (v mieste pripojenia kĺbových väzov) patria k najťažším poraneniam.
Hlavnými príčinami poškodenia ramenného kĺbu sú priame alebo nepriame mechanické účinky na jeho štruktúry. To môže byť priamy úder a pád na natiahnutú ruku. Náhle nadmerné napätie svalov, ktoré pohybujú kĺbom, alebo náhly pohyb veľkého objemu môže spôsobiť podvrtnutie aj vykĺbenie kĺbu. Sprievodné pretrhnutie väzov ramenného kĺbu (foto nižšie) si spravidla vyžaduje nielen liečbu samotného zranenia, ale aj obnovenie integrity väzivového aparátu.

Známky prasknutia väzov
Zranenie môže nastať, keď dôjde k pádu na natiahnutú alebo vystretú ruku. Je tiež možné, že väzy prasknú v dôsledku náhleho pohybu v rámci maximálneho povoleného objemu alebo visenia na paži, napríklad pri páde z výšky.
Symptómy sprevádzajúce poškodenie puzdra a pretrhnutie väzov ramenného kĺbu sú charakterizované ostrou bolesťou v čase poranenia a, čo je obzvlášť charakteristické pre prasknutie, počas pohybov, ktoré opakujú mechanizmus poranenia. Ďalej sa vyvíja opuch poškodenej oblasti, čo mení vonkajšiu konfiguráciu kĺbu. Okrem edému sa na tvorbe opuchov môže podieľať aj krv vytekajúca z poškodených ciev v blízkosti šliach alebo svalov.
Ďalšie metódy hodnotenia závažnosti poranenia
Medzi metódami klinického výskumu, ktoré umožňujú traumatológovi určiť, či došlo k čiastočnému pretrhnutiu väzov ramenného kĺbu alebo k ich úplnému poškodeniu, vyniká ultrazvuková diagnostika a magnetická rezonancia. Obe metódy nie sú vystavené žiareniu, ale majú veľmi vysoké rozlíšenie. Najmä MRI vám umožňuje určiť diagnózu a výber taktiky liečby s maximálnou spoľahlivosťou.

RTG resp CT vyšetrenie sa vykonávajú s cieľom vylúčiť poranenia kostí: zlomeniny (vrátane avulzie), dislokácie spojené so zlomeninou a dislokácie v ramennom kĺbe. Často sa používa kĺbová punkcia. Artroskopia sa vykonáva pri podozrení na degeneratívne zmeny v štruktúrach spojivového tkaniva kĺbu alebo na poškodenie kapsuly. V niektorých prípadoch sa používa artrografia.
Závažnosť poškodenia
Klasické rozdelenie na jednoduchý, stredný a ťažký stupeň poranenia, aj vo vzťahu k pretrhnutiu väzov. Ľahké poranenia ramenného kĺbu, vo vzťahu k väzivovému aparátu, zahŕňajú vyvrtnutia s čiastočným poškodením vlákien väzov pri zachovaní celistvosti ciev, nervov a svalov. Priemerný stupeň je charakterizovaný čiastočným roztrhnutím šľachových vlákien, do procesu sú zapojené svaly obklopujúce poranenú oblasť, môže dôjsť k poškodeniu kĺbového puzdra. Prvý stupeň sa vzťahuje na vyvrtnutie, druhý - vyvrtnutie s čiastočným roztrhnutím.
Ťažké poškodenie je sprevádzané úplným porušením celistvosti šľachovej (väzivovej) štruktúry – pretrhnutie väzov ramenného kĺbu, poškodenie lokálnych ciev, postihnutie nervov a defekty kĺbového puzdra. V tomto stupni sú možné intraartikulárne a avulzné zlomeniny, krvácania do kĺbu (hemartróza).

Výber taktiky liečby
Podľa závažnosti poškodenia väzivového aparátu ramenného kĺbu možno použiť konzervatívnu alebo chirurgickú liečbu. Ak dôjde k neúplnému pretrhnutiu väzov ramenného kĺbu, liečba je obmedzená na konzervatívne metódy. Používa sa anestézia a imobilizácia (imobilizácia). Je možné priložiť obväz alebo sadru v závislosti od závažnosti, charakteru poranenia a objemu postihnutých štruktúr. Bandáž alebo sadrovú imobilizáciu je možné nahradiť ortézami (bandážami) ramenného kĺbu so strednou alebo tuhou fixáciou.

V prípade úplného pretrhnutia, najmä pri poškodení svalov a kĺbového puzdra, sa používa chirurgická liečba. Obeť si vyžaduje hospitalizáciu v traumatologickej nemocnici a ďalšiu dlhodobú rehabilitáciu po prepustení z nemocnice.
Operatívna pomoc pri obnove defektov
Čím skôr sa aplikuje operácia na korekciu pretrhnutého ramenného väzu, tým väčšia je šanca na úplné obnovenie funkcie kĺbu a tým nižšie je percento komplikácií úrazu. Chirurgická obnova poškodeného väziva (šľachy), priľahlých svalov, poškodených ciev a odstránenie defektu puzdra spočíva v ich zošití.
V celkovej anestézii (narkóze) s priamym prístupom cez poškodené ložisko sa vykonáva disekcia vrstvy po vrstve a separácia tkanív. Zistené defekty sa zošijú. Rana je uzavretá vo vrstvách. V skorom pooperačnom období sa používa imobilizácia sadrovým obväzom s okienkom na pooperačný steh.
Načasovanie imobilizácie sadry a nemocničnej liečby je určené objemom postihnutých štruktúr. Dôležitým faktorom pre počet lôžkových dní je vek pacienta, jeho povaha pracovná činnosť a súvisiace choroby.

Poškodenie lakťových väzov
Veľmi zriedkavé v každodenných podmienkach, toto zranenie je bežnejšie medzi profesionálnymi športovcami, keď sa používa aktívny a ostrý švih paže, ohnutý v lakti. Do rizikovej skupiny patria predovšetkým tenisti, golfisti, hádzanári, bejzbalisti, hráči vodného póla a hráči konského póla.
Najčastejšie je poranený prstencový väz rádia, kolaterálny ulnárny alebo radiálny väz. Známkou poškodenia je bolesť, ktorá sa zvyšuje s pohybom. Charakteristické sú opuchy a krvácania do okolitých tkanív. Možná hemartróza. Ak dôjde k úplnému pretrhnutiu väzov, môže dôjsť k miernemu posunutiu kostí predlaktia v kĺbe.

Röntgenové lúče pomôžu rozlíšiť zlomeninu od dislokácie. MRI ukáže, kde sa nachádza roztrhnutie lakťového väzu. Liečba čiastočnej a neúplnej ruptúry je konzervatívna. Imobilizácia sa používa niekoľko týždňov. V prípade úplného pretrhnutia sa vykoná chirurgická oprava poškodených väzov.
Stručná anatómia zápästného kĺbu
Kĺb, zložitý vo svojej štruktúre, je tvorený kĺbovým povrchom polomeru a chrupavkovej platničky ulna na strane predlaktia a scaphoideum, lunate a triquetrum na strane ruky. Pisiformná kosť sa nachádza hlboko vo vnútri šľachy a priamo sa nezúčastňuje na tvorbe kĺbu.
Kĺb je spevnený piatimi väzmi. Zo strany dlane sú to ulnárne a zápästné väzy, z dorzálnej plochy - dorzálne väzivo ruky. Po stranách prebiehajú laterálne palmárne (palcová strana) a ulnárne (malíková strana) väzy.
Poškodenie väzov zápästia je oveľa menej bežné ako roztrhnuté väzy ramena. Ale častejšie ako lakťové väzy.

Roztrhnutie väzov zápästia
Mechanizmus úrazu je spojený s pádom na vystretú ruku alebo úderom do pokrčenej či narovnanej ruky. Poloha ruky v čase zranenia je priamo dôležitá pri určovaní, ktoré väzivo môže byť poškodené. Najvážnejšie je zranená štruktúra spojivového tkaniva oproti ohybu ruky.
Hlavnými znakmi poškodenia väziva sú bolesť, opuch, dysfunkcia kĺbu a hematóm mäkkých tkanív. Ak je bolesť pri pohybe prstov alebo sa prudko zvyšuje pri otáčaní kĺbu, potom je možné podozrenie na prasknutie väzov zápästného kĺbu. Symptómy sú pri diagnostike doplnené hardvérovými štúdiami: rádiografia - na vylúčenie zlomenín kostí, ultrazvuk a / alebo MRI. Sú potrebné na určenie povahy poškodenia väzov a iných mäkkých tkanív obklopujúcich kĺb.
![]()
Ako v každom prípade, ak dôjde k roztrhnutiu zápästia, liečba bude závisieť od závažnosti poranenia. Pri miernej a strednej závažnosti sa používa konzervatívna taktika, pri ťažkej závažnosti sa používa chirurgická taktika.
Bez ohľadu na to, k akému poškodeniu došlo, aká je povaha narušenia integrity kĺbových štruktúr, ktorý kĺb je zranený, zápästia, lakťa, alebo došlo k čiastočnému alebo úplnému pretrhnutiu väzov ramenného kĺbu , liečbu by mal vždy predpisovať odborný lekár. Vyžaduje sa konzultácia na špecializovanom oddelení (úrazové centrum, traumatológ na klinike alebo na pohotovostnom oddelení úrazovej nemocnice). To platí najmä pre traumu z detstva, pretože malí pacienti majú množstvo charakteristík súvisiacich s vekom, ktoré môžu maskovať ťažkú traumu. A neschopnosť včas vyhľadať kompetentnú lekársku pomoc môže viesť k negatívnym dlhodobým následkom.
Pretrhnutý ramenný väz je jeden z typov pomliaždenín kĺbovo-kostrového systému, pri ktorom sú poranené väzy ramenného kĺbu. Ramenný kĺb je tvorený spojením 3 kostí: ramennej kosti, kľúčnej kosti a lopatky. Takéto ťažké skĺbenie kostí drží pohromade kĺbové puzdro a priľahlé svaly, väzy a šľachy.
Pri pretrhnutí jedného alebo viacerých ramenných väzov dochádza k destabilizácii kĺbu a vzniká možnosť patologických pohybov a dislokácie. Okrem toho sa môžu vyskytnúť komplikácie, ako je poškodenie nervov brachiálneho plexu a burzitída (zápal burzy ramenného kĺbu).
Typy ruptúry ramenného väzu
V závislosti od toho, ktoré väzy sú zranené, je obvyklé rozlišovať:
Trhliny rotátorovej manžety zahŕňajú šľachy teres minor, subscapularis, infraspinatus a supraspinatus. Všetky sú navzájom prepojené, ako aj s kĺbovým puzdrom, čím sa zabezpečuje jeho integrita a pohyblivosť.
Pretrhnutie šľachy bicepsu
Sú rozdelené do medzier:
- dlhá hlava.
V závislosti od úrovne zranenia je obvyklé rozlišovať:
Úplné pretrhnutie väzov– v tomto čase sú poškodené všetky vlákna väziva a zostáva roztrhané na dve časti.
Fragmentárne pretrhnutie väzov– nie sú poškodené všetky vlákna, ale iba niektoré. Tento druh stavu sa nazýva „podvrtnutie“ väziva.
Je obvyklé rozlišovať takéto medzery v závislosti od etiológie procesu:
- Traumatické– objavia sa náhle, pri otrase mozgu v tejto oblasti dôjde k pretrhnutiu jedného alebo páru väzov ramenného kĺbu, napríklad pri páde na vystretú ruku.
- Degeneratívne- je výsledkom opotrebovania svalových šliach v priebehu času počas prirodzeného starnutia tela pacienta. Stav patológie postupuje mnoho rokov a často u ľavákov v ľavej ruke au pravákov v pravej ruke.
Príčiny prasknutia ramenného väzu
Faktory a príčiny nebezpečenstva pretrhnutia väzov ramenného kĺbu zahŕňajú:
- Vysoká fyzická záťaž na ramenný kĺb - najmä u ľudí zapojených do športu, vrátane plávania, vzpierania, bejzbalu, veslovania, tenisu a iných druhov športov, kde dochádza k veľkému množstvu pohybov v ramennom kĺbe.
- Nedostatok krvného zásobenia tkanív ramenného kĺbu - objavuje sa s vekom. Nevýznamný prietok krvi s nutričnými zložkami, ktoré obsahuje, do väzov spôsobuje, že väzy nie sú také elastické a prispieva k vytvoreniu predispozície k prasknutiu.
- Osteofyty sú kostné výrastky, ktoré sa môžu vytvárať na povrchoch u starších ľudí kĺbových kostí. V prípade, že sa vytvorí osteofyt, napríklad na povrchu akromionovej lopatky, tento druh kostného výrastku môže trieť prvky rotátorovej manžety ramena a viesť k oslabeniu vlákien a prasknutiu.
- Pomliaždeniny napríklad pri páde na vystretú ruku, priamy úder priamo do ramena.
- Vek nad štyridsať rokov.
- Fajčenie - vstup nikotínu do ľudského tela prispieva k hypoxii a zníženiu živín cirkulujúcich v krvi.
- Neustále zdvíhanie závažia.
- Dlhodobé užívanie kortikosteroidných hormónov koreluje s procesom ochabovania šliach a svalov.
Známky prasknutia ramenného väzu
Môžete mať podozrenie na prasknutie ramenného väzu na základe nasledujúcich príznakov:
- Slabosť ramien;
- Bolestivé pocity sa vyskytujú v pokoji alebo pri určitých pohyboch;
- Deformácia ramena;
- Obmedzenie pohybov v ramennom kĺbe, napríklad neschopnosť zdvihnúť alebo posunúť rovnú ruku;
- Počas obdobia pomliaždeniny alebo pri vykonávaní pohybov v kĺbe môžete počuť chrumkavý alebo praskavý zvuk;
- Opuch ramenného kĺbu, keď sa nafúkne, rastie vo veľkosti;
- Výskyt bolesti v ramene, často v superolaterálnej oblasti;
- Pocit necitlivosti, brnenie v ramene (ak bol brachiálny plexus zranený);
- Modriny, krvácanie.
Diagnóza prasknutia ramenného väzu
Liečba pretrhnutých ramenných väzov v krajine ako Izrael začína návštevou traumatológa, ktorý vykonáva externé vyšetrenie a palpáciu ramena. Potom môžu byť potrebné ďalšie štúdie, ktoré sú zamerané na objasnenie typu zranenia:
- MRI ramena;
- Artrografia (druh röntgenového vyšetrenia, počas ktorého sa do oblasti kĺbu vstrekuje kontrastná látka);
- Röntgenové vyšetrenie ramenného kĺbu (séria obrázkov je urobená v bočných a priamych projekciách);
- Ultrazvuk ramenného kĺbu.
Liečba ruptúry ramenného väzu
Po stanovení diagnózy sa vykoná liečba, ktorá môže pozostávať z mnohých prvkov:
Odpočinok - musíte sa vyhnúť nadmernému zaťaženiu ramenného kĺbu, aby ste znížili bolesť a zápal. Aby sa zabezpečilo upevnenie, bude potrebné na niekoľko týždňov použiť špeciálnu ortopedickú dlahu.
Kryoterapia – na stiahnutie ciev po pretrhnutí väzov je potrebné v prvých dňoch používať studené obklady, ľad. Musíte vedieť, že doba aplikácie studeného obkladu by nemala byť dlhšia ako dvadsať minút, inak môže dôjsť k omrzlinám.
Nesteroidné protizápalové lieky sú širokou skupinou liekov, ktoré sa najčastejšie používajú na zmiernenie bolesti pri ruptúrach muskuloskeletálnych väzov. Takéto lieky ako ketorolak, naproxén, ibuprofén a ďalšie látky sa používajú vo forme vonkajších činidiel a tabliet.
Chirurgia sa často robí pre ľudí zapojených do športu, pretože potrebujú úplné zotavenie motorická aktivita a svalovú silu v ramene.
Chirurgická intervencia sa môže použiť aj vtedy, ak sú tradičné metódy liečby neúčinné, bolesť pokračuje a dochádza k sekundárnym ruptúram.
Účelom chirurgického zákroku je regenerácia celistvosti väziva, ktoré bolo roztrhnuté cez transoseálny steh.
Pri výbere metódy na vykonávanie postupu zaujímajú popredné miesto artroskopické operácie, počas ktorých je prístup ku kĺbu zabezpečený iba dvoma menšími rezmi. Tento typ chirurgického zákroku je pre obeť oveľa menej traumatický, menej bolestivý a nevyžaduje dlhý pobyt v nemocnici a skracuje rehabilitačné obdobie.
Môže tiež dôjsť k zavedeniu rôznych syntetických materiálov do medzikostného priestoru, aby sa zabezpečilo hladké kĺzanie medzi tkanivami. V tomto prípade je bolesť výrazne znížená.
Injekcie - pri výraznej bolesti je potrebné vstreknúť do kĺbovej dutiny lokálne anestetiká, ako je novokaín, a hormonálne lieky, ako je hydrokortizón. To zase poskytuje vynikajúce analgetické a protizápalové účinky.
Pohybová terapia je indikovaná počas rehabilitácie na zabezpečenie pohyblivosti končatín v ramennom kĺbe a na doplnenie svalovej sily. Tento druh cvičenia by sa mal vykonávať nepretržite niekoľko mesiacov.
Fyzioterapia, použitie zahrievacích obkladov a procedúry vo vode urýchľujú proces obnovy.
Pri správnej liečbe trvá proces rehabilitácie väzov ramenného kĺbu asi dva až tri mesiace.
Bolesť v ramene - liečba
Dôležité zložky ľudského ramena sú:
- Ramenný kĺb: spoj medzi hlavicou ramennej kosti a ružicou lopatky. Povrch hlavy humeru je pokrytý chrupavkou viac ako z dvoch tretín a spája sa s glenoidom.
- Kĺbová kapsula: Elastický materiál okolo kĺbu, ktorý umožňuje kĺbu pohybovať sa vo viacerých smeroch a rovinách. Kapsula obsahuje synoviálnu membránu, ktorá produkuje mazaciu synoviálnu tekutinu.
- Subakromiálny priestor: Priestor medzi hornou časťou hlavy humeru a výbežkom akromia. Ak sa z nejakého dôvodu tento priestor zužuje, potom v hornej časti hlavy humerusu (v oblasti väčšej tuberosity) dochádza k zúženiu normálneho priestoru medzi akromionovým procesom a tuberkulami humeru. To vedie k stlačeniu anatomických útvarov, ktoré prechádzajú pod procesom akromia pri abdukcii ramena, čo možno zaznamenať pri klinickom vyšetrení pacienta.
- Akromio-klavikulárny kĺb: spojenie výbežku akromia a vonkajšieho konca kľúčnej kosti.
- Sternoklavikulárny kĺb: spojenie medzi hrudnou kosťou (sternum) a vnútorným koncom kľúčnej kosti.
- Svaly rotátorovej manžety: svaly, ktoré hýbu ramenom. Ak chcete otestovať funkčnosť ramenného kĺbu, postavte sa vzpriamene, spustite ruky pozdĺž tela a nasmerujte dlane smerom k stehnu.
- Vhadzovanie pažou vpred: Švihni pažou dopredu.
- Únos: Posuňte ruku dozadu.
- Predĺženie: Natiahnite ruku smerom od seba.
- Redukcia: Vráťte ruku k telu.
- Vnútorná rotácia: Otočte ruku dlaňou smerom dozadu.
- Vonkajšia rotácia: Otočte ruku tak, aby dlaň smerovala dopredu.
- Zložená rotácia: Robte rôzne pohyby rukami a ramenami, vrátane:
- Redukcia lopatiek, extenzia paží do strán, vnútorná rotácia a abdukcia paží vzad.
- S dlaňami umiestnenými v zadnej časti hlavy pohybujte rukami dopredu, dozadu a otáčajte sa.
- Scapulotorakálny kĺb: kĺbové spojenie medzi lopatkou a zadnou časťou hrudníka. V skutočnosti to nie je kĺb v tradičnom zmysle, pretože medzi dvoma spojenými kosťami nie je žiadny kĺbový povrch. Pohyby skapulotorakálneho kĺbu sú riadené periskapulárnym svalom, vďaka čomu má lopatka tieto pohyby:
- Naťahovanie: lopatky sa posúvajú dopredu, akoby sa ohýbali okolo hrudníka; Podobné natiahnutie v lopatkách pocítite napríklad vtedy, ak sa dlaňami opriete o stenu vpredu.
- Obrátený zdvih: lopatky sa pohybujú dozadu, akoby sa ohýbali okolo hrudníka; skúste napríklad stlačiť lopatky k sebe.
- Rotácia: lopatka sa pohybuje okolo svojej osi, pričom jej horný vnútorný uhol sa približuje k línii chrbtice a spodný vonkajší uhol sa od nej vzďaľuje; Ako cvičenie napríklad zdvihnite ruku a natiahnite ju k stropu.
Video o liečbe bolesti v ramennom kĺbe
Supraspinatus šľachy ramenného kĺbu
Anatómia
- Sval supraspinatus je jedným zo svalov rotátorovej manžety, ktorý zabezpečuje prvých pätnásť stupňov abdukcie ramena (pri pohybe ruky smerom od tela do strany). Sval sa nachádza v supraspinatus fossa lopatky. Šľacha prechádza pod akromionom, od ktorého je sval oddelený subakromiálnym puzdrom obsahujúcim lubrikačnú tekutinu. Sval je pripojený k prednej časti väčšieho tuberkula hlavy humeru.
- Bod po bode lokalizácie supraspinatus svalu je možné zobraziť na špeciálnych diagramoch a mapách.
Tendinitída supraspinatus je najčastejším dôvodom návštevy lekára pre zranenie ramena.
- Príčiny: Nadmerný stres na postihnutú šľachu supraspinatus. Tendenitída môže byť spojená s chronickou subakromiálnou burzitídou.
- Klinické príznaky: Klinická anamnéza relapsu a remisie bolesti ramena. Pri klinickom vyšetrení pacienta možno bolesť zistiť tlakom na rameno. Spravidla, keď je rameno unesené o 60-120 stupňov, ostrá bolesť, pretože v tomto prípade je šľacha stlačená medzi tuberkulom humeru a akromionovým procesom.
- Liečba
- Prevencia: Posilňovanie svalov ramien fyzické cvičenie, keďže v trénovanom stave sú menej náchylné na vyvrtnutia.
- komplikácie:
- Neúplné pretrhnutie šľachy: Šľacha môže zoslabnúť v dôsledku neustáleho trenia pod akromónom. Spravidla sa vyskytuje u starších ľudí a u športovcov, ktorí zneužívajú ramená. U starších pacientov možno často pozorovať aj kalcifikáciu tkaniva. Príznaky pripomínajú zápal šliach. Konečná diagnóza môže byť potvrdená röntgenovým vyšetrením a MRI vyšetrením. Operácia sa vo všeobecnosti odporúča pri liečbe mladých športovcov.
- Úplné pretrhnutie šľachy:
- Príčiny: Častejšie u starších ľudí s dlhotrvajúcimi degeneratívnymi zmenami tkaniva (kalcifikácia viditeľná na röntgen). V momente prasknutia môžete počuť charakteristický zvuk kliknutia.
- Klinické pozorovania: Strata aktívnej motorickej funkcie ramena, namiesto ktorej môže pacient rameno zdvihnúť iba nahor. Pri pasívnom únose ramena nie je pozorovaná žiadna bolesť. Pohyb odporu pri únose ramena spôsobí slabosť bez bolesti.
- Liečba: Prenos šľachy, subakromiálna dekompresia – zvyčajne sa vykonáva u mladších pacientov.
Bicepsové šľachy
Anatómia
- Proximálna časť bicepsového svalu pozostáva z dvoch častí (dlhá a krátka hlava). Sval poskytuje flexiu lakťa a ramena, ako aj supináciu predlaktia (to znamená schopnosť otočiť dlane nahor). Krátka hlava svalu začína procesom lopatky. Dlhá hlava svalu prechádza zo supraglenoidálneho tuberkula lopatky vo forme dlhej šľachy, ktorá prechádza dutinou ramenného kĺbu a nachádza sa v medzituberkulóznej drážke humerusu. Dve hlavy svalu sa spoja a vytvoria brucho svalu a výsledná šľacha sa pripojí k hrbolčeku rádia (radiálny hrbolček) a k bicepsu.
Bicepsová tendinitída je druhou najčastejšou léziou šľachy v ramene.
- Príčiny: Nadmerné namáhanie poranenej šľachy spôsobuje zápal, kde sa dlhá hlava svalu pohybuje v medzituberkulóznej ryhe ramennej kosti.
- Klinické pozorovania: Pacienti sa často sťažujú na opakujúcu sa bolesť v prednej časti ramena, ktorú možno cítiť na ramene. Bolesť môže byť pociťovaná počas fyzického vyšetrenia pri testovaní ohybu ramena a pri vyvíjaní tlaku na predlaktie. Palpácia oblasti intertuberkulárnej drážky humerusu spravidla spôsobuje ostrý bolestivý účinok.
- Liečba: Odpočinok, analgetiká, steroidné injekcie do oblasti okolo šľachy v intertuberkulárnej ryhe humeru. V prípade relapsu chirurgická intervencia na pohyb šľachy.
- Prevencia
- Komplikácie:
- Úplné pretrhnutie šľachy: Pretrhnutie dlhej hlavy šľachy bicepsu je bežné u starších pacientov a môže sa vyskytnúť po zdvíhaní ťažkých predmetov alebo páde na vystretú ruku. Pri pretrhnutí šľachy je počuť charakteristický zvuk kliknutia. Po objavení sa počiatočného hematómu si pacient môže všimnúť opuch v oblasti bicepsu (tkanivo brucha dlhej hlavy svalu sa sťahuje) a bolesť sa zintenzívňuje, keď je paže ohnutá v lakťovom kĺbe. Keďže krátka hlava bicepsu zostáva nedotknutá, pacient zvyčajne nezaznamená žiadne zmeny vo funkčných schopnostiach ramena. Chirurgická intervencia sa vykonáva vo výnimočných prípadoch.
- Subluxácia šľachy: Poranenie ramena môže roztrhnúť priečne glenohumerálne väzy, čo umožní šľachu vykĺznuť z intertuberkulárnej drážky ramennej kosti, čo spôsobí ostrú bolesť v prednej časti ramenného kĺbu. Subluxácia šľachy je často spôsobená určitou polohou rúk, ako napríklad pri ostrom podaní v tenise. Chirurgická obnova svalov sa vykonáva na žiadosť pacienta.
Infraspinatus sval
Anatómia
- Infraspinatus šľacha je jedným zo svalov rotátorovej manžety, ktorá zabezpečuje zadnú rotáciu ramenného kĺbu. Sval sa nachádza pod chrbticou lopatky. Šľacha prebieha pozdĺž zadnej časti ramenného kĺbu a pripája sa k zadnej časti hlavy väčšej tuberosity humerusu.
Infraspinatus tendinitis je pomerne zriedkavé poranenie ramenného kĺbu.
- Príčiny: Fyzický stres na ramene. Zvyčajne sa takéto zranenia pozorujú u športovcov a manuálnych pracovníkov v dôsledku nadmerných rotačných pohybov ramenného kĺbu.
- Klinické pozorovania: Bolesť a citlivosť v oblasti nad ramennou kosťou alebo v mieste spojenia medzi šľachou a svalom. Bolesť môže byť zistená počas vyšetrenia pacienta pri vykonávaní cvičení s odporovou rotáciou na ramennom kĺbe. Bolesť sa môže šíriť po zadnej časti ramena k lakťu a v niektorých prípadoch aj k prstom.
- Liečba: Odpočinok, lieky proti bolesti, injekcie steroidov.
- Prevencia: Silné, trénované svaly sú menej náchylné na výrony.
- Komplikácie:
- Úplné pretrhnutie šľachy vedie k bolestiam pozdĺž zadnej časti ramena a bezbolestnej slabosti pri rotácii ramenného kĺbu dozadu s dodatočným odporom. To môže následne viesť k strate funkcie infraspinatus svalu.
Subscapularis sval
Anatómia
- Šľacha subscapularis je jedným zo svalov rotátorovej manžety, ktorý umožňuje vnútornú rotáciu ramenného kĺbu (rotáciu dopredu). Brucho svalu sa nachádza medzi lopatkou a zadnými rebrami a je pripevnené k spodnému povrchu lopatky. Šľacha z fascie subscapularis je pripevnená k okrajom subscapularis fossa.
Tendinitída subscapularis je pomerne častá lézia šľachy ramena.
- Príčiny: Typické je nadmerné zaťaženie ramenného kĺbu v dôsledku nadmerných rotačných pohybov paží a ramien.
- Klinické príznaky: Silná bolesť a citlivosť v prednej časti ramena v blízkosti menšieho hrbolčeka ramennej kosti, ktoré možno zaznamenať, keď lekárska prehliadka pri vykonávaní rotačných pohybov s ramenami dopredu s odporom.
- Liečba: Odpočinok, lieky proti bolesti, injekcie steroidov.
- Prevencia: Silné, trénované svaly sú menej náchylné na takéto namáhanie.
- Komplikácie: Žiadne.
Subakromiálna burzitída ramenného kĺbu
Anatómia
- Bursa je kapsula, ktorá obsahuje synoviálnu tekutinu na mazanie kĺbu počas operácie, ktorej funkciou je zabrániť nadmernému treniu medzi dvoma anatomickými štruktúrami počas pohybu. Nadmerné cvičenie a trauma kĺbového puzdra môžu spôsobiť akútny zápal a silnú bolesť.
- Subakromiálna burza sa nachádza medzi akromiálnym výbežkom lopatky, korakoakromiálnym ligamentom a šľachou supraspinatus. Bursa zabraňuje nadmernému treniu počas únosu ramena. Časť kĺbového puzdra sa nachádza pod deltovým svalom.
- Subakromiálna burzitída sa zriedka vyskytuje samostatne. Typicky sa spája s tendinitídou supraspinatus, subakromiálnou dekompresiou ramena a trhlinami rotátorovej manžety.
Klinické príznaky
- Bolesť ramena počas aktívnych a pasívnych abdukčných pohybov ramena.
Liečba
- Odpočinok, lieky proti bolesti, injekcie steroidov.
- Existujú určité klinické dôkazy, že injekcia kyseliny hyalurónovej do burzy môže poskytnúť účinnú liečbu.
Subakromiálna dekompresia ramena
Anatómia
- Impingement nastáva, keď sa väčší tuberkulum humeru zachytí pod akromiálnym výbežkom lopatky a korakoakromiálnym väzivom. Niektoré formy akromia a kostných výbežkov pod akromiom sú náchylnejšie na takéto zranenia. Tento typ impingementu ramena je zvyčajne spojený so subakromiálnou burzitídou, supraspinatovou tendonitídou a roztrhnutou rotátorovou manžetou.
Klinické príznaky
- Bolesť ramena s aktívnymi a pasívnymi abdukčnými pohybmi ramena. Bolesť sa zintenzívňuje pri tlaku na ramenný kĺb.
Prieskumy
- Röntgenové vyšetrenie môže odhaliť stopy kalcifikácie tkaniva, ako aj nepravidelný anatomický tvar výbežku akromia.
- Na podobné účely možno použiť MRI skeny.
Liečba
- Subakromiálne steroidné injekcie.
- Účinnosť použitia injekcií kyseliny hyalurónovej do subakromiálneho kĺbového puzdra bola klinicky preukázaná.
- Operácie, ako je subakromiálna artroskopická dekompresia a oprava rotátorovej manžety, sa zvyčajne vykonávajú súčasne.
Adhezívna kapsulitída
Adhezívna kapsulitída, tiež známa ako zmrznuté rameno, je stav ramena, pri ktorom sa kapsula ramenného kĺbu zapáli, zhrubne a stiahne sa, čo vedie k silnej bolesti a obmedzenej pohyblivosti ramenného pletenca. Presná príčina tohto ochorenia nie je známa, je však bežnejšia u žien v strednom veku, ako aj v prípadoch dlhodobej imobilizácie (imobilizácie) ramena alebo ruky v dôsledku nasledujúcich okolností:
- Zranenie.
- Neurologické abnormality, ako je mŕtvica, Parkinsonova choroba.
- Operácie srdca.
- Infarkt myokardu (srdcový záchvat).
Klinické príznaky
- Príznaky sú podobné ako pri osteoartróze alebo reumatoidnej artritíde ramena, kedy pacient okrem iného pociťuje bolesť a obmedzenú pohyblivosť v ramennom kĺbe. Na samom začiatku sa príznaky môžu objaviť postupne alebo naopak náhle. Symptómy môžu začať v jednom ramene a časom sa šíriť do druhého ramena. Kapsulitída má zvyčajne štyri fázy, z ktorých každá je charakterizovaná rôznym stupňom bolesti a obmedzením motorických funkcií ramenného kĺbu.
- 1. fáza: Počas tohto obdobia sa bolesť ramien zhoršuje pri pohybe paží. Nie je badateľný pocit stuhnutosti ramien.
- 2. fáza: Pocity bolesti postupujú, bolesť sa zvyšuje, spánok sa zhoršuje, pretože schopnosť osoby spať v pohodlnej polohe na postihnutej strane je obmedzená. Bolesť nastáva, keď sa ramenný kĺb pohybuje a keď je naň vyvíjaný tlak. Zvyšuje sa pocit stuhnutosti ramien, čo postupne vedie k vážnemu funkčnému postihnutiu.
- 3. fáza: Keď je rameno v pokoji, nie je prakticky žiadna bolesť, náhle pohyby však môžu byť bolestivé. Na opis tejto fázy sa používa výraz „zmrazené rameno“. V dôsledku adhézií a stlačenia kapsuly artikulárnou tekutinou je stuhnutosť a nehybnosť ramena celkom zreteľne badateľná pri pohybe kĺbu vo všetkých smeroch. Toto obdobie je tiež charakterizované sekundárnymi léziami svalov ramena.
- 4. fáza: Postupné znižovanie pocitu stuhnutosti, s postupným návratom k pohyblivosti ramena, ku ktorému dochádza u väčšiny pacientov.
Liečba
- Fázy 1 a 2: Počas týchto fáz je mimoriadne dôležitý odpočinok, pretože fyzikálna terapia býva veľmi bolestivá. Je potrebné vyhnúť sa opakovaným pohybom ramena. Môže byť potrebné zaistiť ruku v lakti pomocou popruhu, najmä v druhej fáze. Klinicky sa ukázalo, že séria analgetických injekcií do oblasti ramena znižuje bolesť a zápal, čím podporuje rýchlejšie zotavenie.
- Štádiá 3 a 4: Keďže tieto štádiá sú charakterizované predovšetkým stuhnutím ramena a nie bolesťou, na liečbu pacienta sa používa fyzikálna terapia. Terapiu možno kombinovať s intraartikulárnymi injekciami, pričom dôraz je kladený skôr na úľavu od bolesti pri zákrokoch ako na dosiahnutie protizápalového účinku. Niekedy môže váš poskytovateľ zdravotnej starostlivosti kombinovať injekcie s natiahnutím ramena, aby sa dosiahlo rýchle zlepšenie požadovaného rozsahu pohybu ramena. Na konci postupu sa niektoré manipulácie na prekonanie konečného odporu ramenného kĺbu vykonajú v úplnej anestézii.
AC spoj
Anatómia
- Akromioklavikulárny kĺb je spojenie kľúčnej kosti s humerálnym procesom lopatky, to znamená s arkómom. Podobne ako kolenný kĺb je aj akromioklavikulárny kĺb vybavený chrupavkovou podložkou, ktorá pôsobí ako tlmič nárazov v kĺbe (menisku). Kĺb je držaný na mieste akromiokleidoclavikulárnymi a korakoklavikulárnymi väzmi.
- Akromioklavikulárny kĺb sa podieľa na všetkých pohyboch ramena. Počas normálneho pohybu ramena, ako je zdvihnutie ruky dopredu, sa akromioklavikulárny kĺb otáča pozdĺž pozdĺžna os kľúčna kosť. Počas pohybov zahŕňajúcich lopatky (napríklad pri krčení plecami) sa kĺb posúva zhora nadol.
Klinické pozorovania
- Pacienti s léziami v akromioklavikulárnom kĺbe zvyčajne pociťujú lokalizovanú bodovú bolesť. Bolesť kĺbov môže byť spôsobená kontrakčným efektom, pri ktorom je kĺb stlačený pozdĺž svojej dlhej osi.
- Ak je kĺb zapálený, potom je v jeho oblasti spravidla zjavný opuch. Postihnuté väzy akromioklavikulárneho kĺbu ovplyvňujú artikuláciu kľúčnej kosti a akromia. Pri subluxácii kĺbu je pri pohybe ramien počuť zreteľný tlmený zvuk.
Zranenia
- Zranenia väzov:
- Trhliny väzov prvého stupňa typicky zahŕňajú akromioklavikulárne väzivo. Na zmiernenie bolesti sa používa lokálna anestézia analgetikami alebo injekciami steroidov. Proloterapia sa používa na hojenie väzov.
- Trhliny väzov druhého a tretieho stupňa zahŕňajú poranenia akromioklavikulárneho väzu a trapézového väzu. Subluxácia ramena spôsobuje silnú bolesť v ramene pri zdvíhaní ruky o viac ako deväťdesiat stupňov. Počas tohto pohybu je zrejmá medzera medzi kľúčnou kosťou a akromiom. Možnosti liečby zahŕňajú operáciu a proloterapiu na stabilizáciu postihnutých väzov.
- Poranenia menisku
- Poranenia menisku sa zvyčajne vyskytujú u mladých športovcov. Kĺb sa môže počas pohybu ramena poškodiť a „zablokovať“.
- Liečba zahŕňa injekcie steroidov na zmiernenie bolesti, mobilizačné techniky, injekcie lieku Ostenil a chirurgické odstránenie meniskus (meniskektómia).
Osteoartróza
- Možnosti liečby závažných prípadov akromioklavikulárnej kĺbovej artritídy zahŕňajú:
- Intraartikulárne injekcie lokálneho anestetika alebo steroidu nasledované fyzikálnou terapiou kĺbových výronov.
- Užívanie lieku glukozamín.
- Možnosti úľavy od bolesti bez liekov, ako napríklad používanie pera Pain Gone Pen, čo je lacné zariadenie na úľavu od bolesti kĺbov určené na domáce použitie.
- Intraartikulárne injekcie lieku Ostenil pomocou röntgenového skríningu.
- Intraartikulárna proloterapia, ktorá sa vykonáva pomocou röntgenového skríningu.
- Chirurgická intervencia.
Anatómia
- Sternoklavikulárny kĺb sa nachádza medzi vnútorným (mediálnym) koncom kľúčnej kosti a manubriom hrudnej kosti (horná časť).
- Podobne ako kolenný kĺb, sternoklavikulárny kĺb má medzi koncami kosti chrupavkovú podložku (meniskus), ktorá uľahčuje funkčný pohyb ramena. Kĺb je držaný na mieste akromiokleidoclavikulárnymi a korakoklavikulárnymi väzmi. Kostoklavikulárne väzivo spája kľúčnu kosť s prvým rebrom a pomáha tak stabilizovať kĺb.
- Sternoklavikulárny kĺb funguje ako kĺbový kĺb, ktorý sa otáča okolo svojej dlhej osi. Celkový rozsah otáčania je približne tridsať stupňov.
Klinické pozorovania
- Keď sa kĺb zapáli, zvyčajne sa objaví výpotok, teda malý hrbolček nad kĺbom.
- Ak boli väzy poškodené, na vnútornom konci kľúčnej kosti bude viditeľné vydutie.
- Bolesť sa zintenzívňuje pri postihnutí akromioklavikulárnej oblasti.
Osteoartróza
- Osteoartróza nie je typická pre akromioklavikulárny kĺb, ale zvyčajne postihuje sternoklavikulárny kĺb. Pacient môže ľahko určiť lokalizáciu bolesti v kĺbe.
- Intraartikulárne injekcie lokálneho anestetika alebo steroidu nasledované fyzikálnou terapiou na natiahnutie kĺbu bezprostredne po injekcii.
- Užívanie lieku glukozamín.
- Intraartikulárne injekcie lieku Ostenil pomocou röntgenového skríningu.
- Intraartikulárna proloterapia, ktorá sa vykonáva pomocou röntgenového skríningu.
Zranenia
- Typicky môže byť sternoklavikulárny kĺb poškodený priamym úderom na okraj ramena, keď sa sila rázovej vlny prenesie na kľúčnu kosť. Vnútrokĺbový meniskus môže byť poškodený u mladých športovcov, keď sa kĺb zablokuje počas pohybu ramena.
- Poranenia väzov 1. stupňa sa môžu liečiť injekciami steroidov alebo proloterapiou.
- Poranenia väzov druhého a tretieho stupňa môžu mať za následok vážnejšie poškodenie kĺbu. Typicky sa subluxácia kľúčnej kosti vyskytuje smerom nahor a von, avšak v niektorých prípadoch sa môže vyskytnúť na vnútornej strane kľúčnej kosti za hrudnou kosťou, čo môže viesť k poškodeniu pľúc a veľkých krvných ciev v hornej časti hrudníka pacienta. Liečba zahŕňa operáciu a priebeh proloterapie.
Osteoartróza
Ramenný kĺb
- Možnosti liečby kĺbov s ťažkou artritídou zahŕňajú:
- Intraartikulárne injekcie lokálneho anestetika alebo steroidu do poraneného ramena v kombinácii s fyzikálnou terapiou na natiahnutie kĺbu bezprostredne po injekcii.
- Užívanie lieku glukozamín.
- Intraartikulárne injekcie lieku Ostenil pomocou röntgenového skríningu pomáhajú znižovať bolesť a zlepšujú mazanie kĺbov.
- Pomocou takzvaného Pain Gone Pen, čo je lacný prístroj na domácu úľavu od bolesti kĺbov.
- Použitie pulznej rádiofrekvenčnej denervácie. Supraskapulárny nerv slúži mnohým štruktúram v ramennom kĺbe. Počas zákroku pulzný signál zo špeciálnej tenkej elektródy vloženej pod kožu zohreje nerv a priľahlé tkanivá počas troch až piatich minút na 42° C. Zákrok ovplyvňuje schopnosť nervu prenášať signály bolesti od postihnutého kĺb k centrálnej nervový systém. Pocity bolesti sú teda regulované a redukované. Zákrok si vyžaduje súčasné röntgenové vyšetrenie a možno ho vykonať ambulantne.
- Intraartikulárna proloterapia sa vykonáva pomocou röntgenového skríningu a používa sa na liečbu kĺbov, ktoré zo špecifických zdravotných dôvodov nemožno podrobiť operácii.
- Chirurgická intervencia.
Bolesť spojená s poranením ramena
Vyššie uvedené klinické stavy sú príkladmi problémov s bolesťou lokalizovanou v ramene. Nasledujú syndrómy bolesti, ktoré sa vyskytujú v oblasti ramien:
- Neuralgia piateho nervu (zvieranie, kompresia).
- Krčná chrbtica: prolaps medzistavcovej platničky a foraminálna stenóza.
- Brachiálny plexus: syndróm cervikálneho rebra a zovretie svalu scalene.
- Problémy s chrbticovými kĺbmi.
- Bolestivé body v krčných a ramenných svaloch.
- Podvrtnutie krčnej chrbtice.
- Supraskapulárna neuritída (privretý supraskapulárny nerv).
- Problémy so žlčníkom (cez poškodenie pravého ramena s poškodením bránicového nervu).
- Žalúdočné problémy (cez poškodenie ľavého ramena s poškodením bránicového nervu).
- Karcinóm horného laloku pľúc (rakovina vrcholu pľúc s Pancoastovým syndrómom), ktorý spôsobuje bolesť v medzilopatkovej oblasti.
Zistite viac o téme rameno, kĺb:
Podvrtnutie ramena (liečba) - encyklopédia SportWiki
Vyvrtnutie ramena
Ramenné väzyJedným z najčastejších zranení ramena je čiastočné pretrhnutie šľachy alebo všeobecnejšie známe - vymknúť. Stáva sa to pri výraznom mechanickom preťažení počas ťažkého cvičenia. Vyvrtnutie ramena zvyčajne začína bolesťou v dôsledku zápalu rotátorovej manžety a potom prechádza do syndrómu supraspinatus tendinitis. Ďalej stav progreduje a môže sa vyskytnúť subdeltoidná a subakromiálna burzitída, kalcifická burzitída ramena a dokonca v niektorých prípadoch periartritída glenohumerálnej chrbtice a tendinitída bicepsu.
Čiastočné pretrhnutie väzov sa musí odlíšiť od vykĺbenia ramena.
Keďže rameno je veľmi pohyblivé a vyznačuje sa malou stabilitou v určitých polohách, spojivové tkanivá v oblasti ramien môžu byť vystavené naťahovaniu pri športe a inej fyzickej aktivite, ako aj pri páde. V každom z týchto prípadov podvrtnutia ramena je potrebné podstúpiť liečbu a rehabilitáciu, inak bude ťažké vyhnúť sa vážnym komplikáciám a opakovaniu problému v budúcnosti. Chronická nestabilita ramena môže nastať po zranení ako okolité svaly a spojivových tkanív sú hlavnou oporou ramenného kĺbu.
Funkcia ramenných kĺbov
Štruktúra ramenného kĺbuRameno je tvorené niekoľkými kĺbmi, ktoré spolupracujú, aby poskytovali vysokú mobilitu, ktorá je nevyhnutná pre mnohé aktivity vrátane športu. Ramenný kĺb zahŕňa sternoklavikulárny kĺb, skapuloklavikulárny kĺb a akromiálny klavikulárny kĺb. Horná hrudná chrbtica by sa mala považovať za anatomickú časť, ktorá poskytuje pohyblivosť ramien, najmä pri švihoch a hádzacích pohyboch. Pohyblivosť zabezpečuje aj väzivo (šľacha alebo väzivo) a svalové tkanivo. Preto sa pri diagnostike a liečbe venuje pozornosť všetkým vyššie uvedeným formáciám.
V ramene je niekoľko hlavných väzov, ktoré sa môžu počas tréningu poškodiť:
- Sternoklavikulárne väzivo spája kľúčnu kosť a hrudnú kosť. Vyvrtnutia v tejto lokalite sa zvyčajne vyskytujú pri pádoch.
- Akromioklavikulárne väzivo spája akromium a kľúčnu kosť.
- Kĺbové puzdro pozostáva z niekoľkých väzov obklopujúcich rameno.
- Lopatkovo-rebrový kĺb je podopretý iba svalmi.
Ktorýkoľvek z mnohých svalov a šliach, ktoré zabezpečujú pohyb a stabilizáciu ramenného kĺbu, môže byť poškodený, keď dôjde k poraneniu ramena. Hlavné svaly nachádzajúce sa v oblasti ramien sú trapéz, široký chrbtový sval, prsné svaly, deltoidy, serratus anterior a biceps a triceps. Špeciálne záťažové testy dokážu rýchlo určiť, ktoré z týchto svalov sú natiahnuté a poškodené.
Mechanizmus poranenia ramena
Hoci mechanika poranenia ramena môže byť pomerne zložitá a individuálna, existuje niekoľko všeobecných vzorcov, ktoré možno identifikovať:
- vonkajšia rotácia ramena alebo silný trhavý pohyb;
- úder do prednej časti ramena (môže spôsobiť podvrtnutie v dôsledku dislokácie);
- pád na hornú časť ramena (môže viesť k vyvrtnutiu v dôsledku dislokácie akromioklavikulárneho kĺbu);
- pád na natiahnutú ruku;
Tendonitída ramena je bežná zápalová a degeneratívna patológia ramenného kĺbu, ktorá priamo nesúvisí s akútnym poranením ramena. Dlhodobé vysoké zaťaženie ramena spôsobuje mikrotrauma svalových šliach, ktoré tvoria puzdro ramenného kĺbu, ich zápal a následnú degeneráciu.
Tendinitída je zápalový proces, ktorý sa vyvíja v šľachách alebo tkanivách, ktoré spájajú svaly s kosťami. Najčastejšie je proces lokalizovaný v mieste kontaktu kosti so šľachou, patológia sa môže vyvinúť pozdĺž tkaniva.Ochorenie môže postihnúť kohokoľvek, neexistujú rozdiely v pohlaví, profesii alebo veku.
Tendonitída je periartikulárne ochorenie a môže sa kombinovať s inými podobnými patológiami:
- entezitída - zápal šľachy v mieste jej pripojenia ku kosti;
- tenosynovitída - súčasný zápal šľachy aj burzy;
- burzitída - zápal kĺbových dutín a vakov obklopujúcich šľachy.
Burzitída alebo synovitída zvyčajne predchádza tendinitíde.
Mechanizmus
Puzdro ramenného kĺbu je tvorené 5 svalmi: supraspinatus, teres minor, infraspinatus, subscapularis (tvorí rotátorovú manžetu) a biceps major (biceps). Keďže jamka ramenného kĺbu iba čiastočne pokrýva hlavu ramennej kosti, zaťaženie pri jej držaní v správnej polohe a pri pohyboch dopadá na svalové šľachy.
Na stabilizáciu ramena a zabránenie posunu hlavice ramennej kosti je kĺb spevnený chrupkovými labrami (štruktúry, ktoré zväčšujú hĺbku glenoidálnej dutiny), väzmi a svalmi a ich šľachami, ktoré tvoria rotátorovú manžetu.
V prípade nadmerného mechanického nárazu môže dôjsť k traume štruktúr rotátorovej manžety. Pri prudkom abdukcii celej paže, ako aj flexii hornej končatiny v lakťovom kĺbe dochádza k ruptúre distálnej šľachy bicepsu, ktorá si vyžaduje dlhšiu liečbu a rehabilitáciu.
Patogenéza vývoja zmien v štruktúrach muskuloskeletálneho systému vrátane manžety spočíva v implementácii 2 mechanizmov:
- Na rameno pôsobí značná sila, čo vedie k tlaku vyvíjanému na štruktúry manžety hlavicou humeru.
- Znížená pevnosť vláknitých štruktúr, ktorá postihuje predovšetkým šľachu. V tomto prípade sa poškodenie môže vyvinúť na pozadí bežného zaťaženia.
Určenie vývojového mechanizmu, ktorý spôsobuje poškodenie supraspinatus svalu ramenného kĺbu, nám umožňuje následne zvoliť najefektívnejšiu terapeutickú taktiku.
Ruptúra supraspinatus svalu ramena sa vyvíja v dôsledku implementácie patogenetického mechanizmu, ktorého podstatou je nadmerný náraz, ktorého sila je zameraná na predĺženie šľachy (natiahnutie).
Výraznejšie zmeny vo vláknach sa tvoria na pozadí degeneratívnych alebo zápalových zmien. V tomto prípade je zranenie závažnejšie, postihuje niekoľko komponentov ramena naraz.
Hlavné dôvody
Ramenný kĺb má zložitú štruktúru, ktorá umožňuje veľký rozsah pohybov. Kĺb je tvorený hlavicou ramennej kosti, ktorá je ponorená v glenoidálnej dutine lopatky.
Okolo kostí sú šľachy a väzy, ktoré tvoria rotátorovú manžetu a držia kĺb vo fyziologickej polohe.
Manžetu tvoria šľachy subscapularis, infraspinatus, teres minor, supraspinatus a dlhá hlava bicepsu. Pri pôsobení nepriaznivých faktorov môže dôjsť k poškodeniu rotátorovej manžety akromioklavikulárnym kĺbom, korakoakromiálnym väzom alebo prednou časťou akromia pri pohyboch hornej končatiny.
Patologický stav, ktorý je sprevádzaný zápalom šliach a iných mäkkých tkanív ramenného kĺbu, sa nazýva tendonitída.
Na tomto procese sa môže podieľať šľacha supraspinatus, šľacha bicepsu a kĺbové puzdro.
Ale hlavnými léziami sú spojenia kostí a väzov.
Ochorenie je veľmi časté medzi dospelou populáciou a medzi športovcami, ktorí raz utrpeli zranenie ramena.
Staršie ženy ochorejú oveľa častejšie ako muži. To priamo súvisí s hormonálnou nerovnováhou počas menopauzy.
Neustále prepätie ramenného pletenca v dôsledku intenzívnej fyzickej aktivity spôsobuje výskyt mikrotraumov šliach supraspinatus svalu, čo vedie k spusteniu zápalového procesu v nich - tendinitíde. Najčastejšie je vyprovokovaný u športovcov v dôsledku trenia šliach o kosti pri fyzickom výkone.
Medzi najčastejšie príčiny ochorenia patria:
- Veľké fyzické zaťaženie ramenného kĺbu po dlhú dobu;
- Nepravidelne vytvorené šľachy;
- Vlastnosti anatomickej štruktúry ľudí, napríklad končatiny rôznych dĺžok;
- Prítomnosť rôznych zranení spojených s ramenným kĺbom;
- Infekčné procesy spôsobené prítomnosťou rôznych druhov baktérií v tele;
- s reumatickými ochoreniami, ako je artritída alebo dna;
- Nesprávne držanie tela;
- Alergické reakcie tela na určité lieky.
Ruptúra šľachy ramenného svalu je polyetiologický patologický stav, ktorého vývoj môže byť spôsobený niekoľkými provokujúcimi faktormi, medzi ktoré patria:

Zistenie hlavného faktora, ktorý viedol k poraneniu väzov a šliach ramenného kĺbu, umožňuje lekárovi nielen vybrať najoptimálnejšiu liečbu, ale aj prijať opatrenia na zabránenie jej opätovného výskytu.
Klasifikácia
Diagnostikujú sa tieto typy patológií šliach ramena:
- tendonitída šliach rotátorovej manžety: supraspinatus, infraspinatus, teres a subscapularis;
- tendonitída šľachy bicepsu (bicepsový sval);
- kalcifikovaná tendinitída;
- čiastočné alebo úplné pretrhnutie šľachy.
Riziková skupina zahŕňa ľudí po štyridsiatke, športovcov a tých, ktorí neustále fyzicky pracujú. Mikrotrhliny vznikajú v dôsledku častých resp konštantné zaťaženie na tej istej ruke.
Najčastejšie lézie v ramennom kĺbe sú:
- bicepsová šľacha;
- kapsula ramenného kĺbu;
- supraspinatus sval.
Toto traumatické alebo patologické poškodenie ramenných väzov je klasifikované do typov podľa niekoľkých kritérií. Na základe závažnosti porušenia anatomickej integrity sa rozlišuje úplné (zranenie postihuje všetky vrstvy šľachy) a čiastočné pretrhnutie šliach ramena. Neúplné poškodenie vlákien bez narušenia celkovej anatomickej stavby sa nazýva aj podvrtnutie.
V závislosti od miesta poranenia sa rozlišuje niekoľko hlavných typov: ruptúra šľachy m. biceps brachii, m. supraspinatus a m. infraspinatus, m. teres minor a m. lopatky.
Lokalizácia traumatického alebo patologického poškodenia týchto štruktúr muskuloskeletálneho systému závisí najmä od smeru pôsobenia nadmernej mechanickej sily na rameno. Podľa etiologického princípu (skupina provokujúcich faktorov, ktoré viedli k porušeniu anatomickej integrity štruktúr spojivového tkaniva) sa rozlišuje traumatické a patologické poškodenie.
Klasifikácia tohto typu poranenia alebo patologického porušenia integrity umožňuje lekárovi určiť jeho typ a predpísať adekvátnu liečbu.
.
Poškodenie supraspinatus šľachy ramenného kĺbu je klasifikované podľa niekoľkých kritérií, ktoré sú objasnené počas diagnostického procesu. V závislosti od stupňa zmeny sa rozlišujú:
- Čiastočné poranenie šľachy supraspinatus je ľahšia forma poranenia, pri ktorej je zachovaná celková štruktúra a tvar. Jednotlivé vlákna sa pretrhnú a celková dĺžka šľachy sa zväčší, preto sa tomuto poraneniu hovorí aj podvrtnutie alebo vnútrošľachové poranenie šľachy supraspinatus.
- Úplné pretrhnutie šľachy je zvyčajne v oblasti menšieho hrbolčeka humeru, čo je sprevádzané porušením formy a funkcie.
- Kombinované zmeny, ktoré ovplyvňujú kĺbové puzdro.
Podľa hlavného mechanizmu zmien a skupiny vyvolávajúcich príčinných faktorov (patogenetické a etiologické kritériá) sa rozlišujú 2 formy zmien:
- Degeneratívne poškodenie šľachy supraspinatus svalu ramena je porušením integrity, čo je vo väčšine prípadov výsledkom podvýživy štruktúr spojivového tkaniva.
- Zápalové zmeny.
- Posttraumatické porušenie integrity vyskytujúce sa na pozadí nezmenených štruktúr.
Existujú tiež 3 stupne závažnosti patologického stavu. Rozdelenie zmien v štruktúrach manžety umožňuje ortopedickému traumatológovi zvoliť optimálnu terapeutickú taktiku a následnú rehabilitáciu.
Existuje aj izolovaná zmena, ktorá postihuje iba šľachu supraspinatus, a kombinované zranenie, na ktorom sa v rôznej miere podieľajú aj iné ramenné štruktúry.
Provokujúce faktory
Značná sila na rameno môže nastať, keď rôzne situácie, medzi ktoré patria pády na vystretú ruku, nadmerné vystretie, údery. Zníženie pevnosti vlákna je výsledkom vývoja patologických procesov:
- Degeneratívno-dystrofická patológia, ktorá je výsledkom podvýživy chrupavkových štruktúr s ich následnou deštrukciou.
- Zápalové stavy - poškodenie tkaniva sa vyskytuje v dôsledku vývoja infekčného, autoimunitného (vznik protilátok proti vlastným tkanivám, ktoré poškodzujú štruktúry pohybového aparátu) procesu.
- Vrodená zmena vlastností štruktúr spojivového tkaniva tela, ktorá má genetický dedičný pôvod.
Určenie hlavnej príčiny, ktorá viedla k zmenám štruktúr, najmä m. supraspinatus, je nevyhnutné pre výber preventívnych opatrení v budúcnosti.
Symptómy a znaky
Ruptúra supraspinatus svalu sa prejavuje celkom charakteristickými príznakmi, medzi ktoré patria:
- Ostrá bolesť, ktorá sa objaví ihneď po zranení. V prípade postupného poškodenia vlákien na pozadí patologického procesu sa bolesť môže postupne zvyšovať.
- Zvýšené pocity nepohodlia počas pohybov v ramene, najmä pri pokuse zdvihnúť ruku.
- Zhoršená stabilizácia kĺbu, pri ktorej sa môže vyvinúť obvyklá dislokácia s častým uvoľňovaním hlavice humeru z glenoidálnej dutiny pri bežných zaťaženiach.
- Výskyt zápalových príznakov - poškodenie je sprevádzané zápalom tkanív a väzov (tendonitída) so začervenaním kože, opuchom a zväčšením objemu ramena.
Závažnosť klinických príznakov prasknutia vlákna šľachy závisí od závažnosti patológie.
Symptómy
Jasným znakom tendinitídy ramena je výskyt ostrej bolesti v poškodenom kĺbe počas aktívneho pohybu a prítomnosť opuchu na jeho povrchu. Bolesť môže mať inú povahu - od akútnej až po tupú a boľavú.
Palpácia intertuberkulárnej drážky tiež spôsobuje bolesť. Kontraktúra (obmedzená pohyblivosť v dôsledku stiahnutia mäkkých tkanív) kĺbu výrazne znižuje rozsah pohybu človeka.
Príznaky kalcifikačnej tendinitídy sú rozmanitejšie. potom nielen pocit bolesti, ale aj určitá stuhnutosť, obmedzené príležitosti pri pohyboch ramien. Znakom tejto tendinitídy je výskyt chrumkavého zvuku v ramene pri pohybe ramena.
V niektorých prípadoch nie sú pozorované žiadne príznaky.
Rotačnú tendinitídu možno rozlíšiť bolesťou, keď sa rameno zdvihne alebo prudko vrhne dopredu. Progresívna choroba vám neumožňuje robiť ani malé pohyby: stlačiť ruku alebo niečo stlačiť, vybrať knihu z police bez bolesti.
Neskoršie štádiá sú charakterizované pocitmi bolesti pri pohybe ramena aj v pokoji. Často je bolesť pociťovaná v lakťovom kĺbe a objavuje sa mierny opuch.
Takéto klinické prejavy ovplyvňujú funkciu ramenného kĺbu. Prinášajú značné nepohodlie, vedú k zníženiu schopnosti človeka pracovať a nútia ho vyhľadať kvalifikovanú lekársku pomoc.
Klinický obraz zmien zahŕňa niekoľko celkom charakteristické prejavy:
- Bolesť v oblasti ramena, ktorej intenzita závisí od závažnosti zmien. Po úraze je bolesť akútna, v prípade patologického procesu (zápal a degeneratívny proces) sa rozvíja a zosilňuje postupne.
- Obmedzenie aktívnych pohybov - pre pacienta je ťažké abdukovať ruku, je to citeľné najmä pri abdukcii paže do 60°.
- Výskyt príznakov zápalovej reakcie, medzi ktoré patrí začervenanie tkanív v dôsledku zvýšeného prietoku krvi, opuch s uvoľnením tekutej časti krvi do medzibunkovej hmoty, ako aj bolesť spojená s priamym podráždením citlivých nervových zakončení.
Výskyt niekoľkých znakov zmien v celistvosti štruktúr manžety výrazne znižuje kvalitu života človeka a je základom pre kontaktovanie príslušného lekára.
Diagnostika
Diagnóza sa robí na základe klinického obrazu. Tendinitída sa najčastejšie musí odlíšiť od traumatického poranenia rotátorovej manžety.
Rozdiel sa odhalí pri hodnotení rozsahu pohybu: pri zápale šliach je rozsah pasívnych a aktívnych pohybov rovnaký, pri poškodení rotátorovej manžety je obmedzenie rozsahu aktívnych pohybov oproti pasívnym.
V pochybných prípadoch je pacient odkázaný na MRI ramenného kĺbu. V prípade tendinitídy MRI odhalí zhrubnutie šľachových puzdier a kĺbového puzdra, pri traumatickom poranení je viditeľná oblasť prasknutia.
Na vylúčenie iných chorôb a patologických stavov (artróza, následky zlomeniny alebo dislokácie) je predpísané röntgenové vyšetrenie ramenného kĺbu. Pri absencii kalcifikácie je röntgenový obraz v normálnych medziach. Pri kalcifikačnej tenosynovitíde obrázky zobrazujú oblasti kalcifikácie.
Keď sa objavia prvé klinické príznaky ochorenia, musíte sa poradiť s lekárom, aby ste diagnostikovali patologický proces. Čím skôr sa ochorenie zistí, tým rýchlejšie sa dá dosiahnuť zotavenie a zníži sa pravdepodobnosť, že zápal šliach prejde do chronickej formy.
Diagnóza ochorenia zahŕňa nasledujúce štádiá:
- zber sťažností pacientov (povaha bolesti, možné príčiny ochorenia, sprievodná patológia);
- vyšetrenie pacienta (počúvanie dýchania, ozvy srdca, prehmatávanie ramenného kĺbu a okolitých svalov;
- kontrola rozsahu pasívnych a aktívnych pohybov postihnutej hornej končatiny);
- laboratórna diagnostika (všeobecná analýza krvi a moču);
- inštrumentálna diagnostika (rádiografia, ultrazvuk, CT, MRI);
- artroskopia.
Na základe výsledkov diagnostiky lekár urobí konečnú diagnózu a určí taktiku liečby. Všeobecný krvný test odhalí príznaky zápalu (vysoká ESR, leukocytóza) a na röntgene sa zistí tvorba kalcifikátov.
Najinformatívnejšie sú počítačová (CT) a magnetická rezonančná (MRI) tomografia, ktorá umožňuje určiť patologické zmeny šliach a mäkkých tkanív.
Ultrazvukové vyšetrenie (ultrazvuk) pomáha študovať stav vnútorných štruktúr kĺbu, väziva, svalov, krvných ciev a vykonávať diferenciálnu diagnostiku s inými ochoreniami. Artroskopia sa vykonáva pomocou endoskopického zariadenia, ktoré umožňuje priamo vyšetriť postihnuté anatomické štruktúry.
Aby sme sa zbavili choroby, v prvom rade je potrebné vytvoriť pre postihnutú časť tela odpočinok vylúčením všetkej fyzickej aktivity. Pomerne populárnou metódou je vstrekovanie hormónov – kortikosteroidov – do postihnutého miesta.
Takéto lieky rýchlo zmierňujú bolesť a v krátkom čase odstraňujú príznaky ochorenia. Moderné metódy fyzioterapie - fonoforéza, myostimulácia, trakčná terapia pomáhajú zmierniť príznaky zápalu šľachy.
Pri liečbe kalcifikačnej tendonitídy m. supraspinatus je účinná metóda terapie rázovou vlnou - zvuková vlna spôsobuje deštrukciu patologických tkanív - jaziev a kryštálov vápnika. To vám umožní úplne sa zbaviť príčiny zápalu šľachy.
Tendonitída je diagnostikovaná hlavne vizuálnym vyšetrením. Niekedy sa odlišuje od poranenia rotátorovej manžety. Rozlišujú sa iba objemom pasívnych a aktívnych pohybov, ktorý je rovnaký pri zápale šliach a odlišný (menej aktívnych) pri poranení rotačnej manžety.
Klinický obraz umožňuje podozrenie na prítomnosť patologického alebo traumatického poranenia ramena. Na objasnenie stupňa závažnosti a lokalizácie oblastí narušenia anatomickej integrity sa používa objektívna diagnostika pomocou rôznych techník na získanie snímok vnútorných štruktúr.
Dnes v dobrom zdravotnícke strediská používa sa rádiografia (štúdia sa vykonáva v rôznych projekciách), MRI, CT, ultrazvuková diagnostika a artroskopia. Voľba techniky je daná výsledkami klinického vyšetrenia (dotazovanie, vyšetrenie, palpácia tkanív a diagnostické testy), ako aj technickými možnosťami diagnostického oddelenia. liečebný ústav.
Rádiografia
V traumatickom centre sa bezprostredne po ošetrení zranenej osoby najčastejšie vykonáva rádiografia. Metóda umožňuje vizualizovať hrubé porušenia anatomickej integrity a vzťahu kostných štruktúr ramenného kĺbu (zlomenina kosti, dislokácia) a jeho väzivového aparátu.
Keďže počas röntgenového žiarenia je ľudské telo vystavené žiareniu, táto štúdia sa nemusí vykonať u všetkých kategórií pacientov (tehotenstvo a dojčenie sú medicínskymi kontraindikáciami röntgenového žiarenia).
Tomografia
Počítačová tomografia alebo magnetická rezonancia sú techniky zobrazovania tkanív so skenovaním po vrstvách. To umožňuje odhaliť v nich aj malé zmeny. Tieto štúdie sú sprevádzané menšou radiačnou expozíciou. Tomografia sa často vykonáva na diagnostiku patologických zmien v šľachách, ktoré viedli k ich pretrhnutiu.
Ultrazvukové vyšetrenie (ultrazvuk) je bezpečná technika vizualizácie rôznych štruktúr, pri ktorej telo pacienta nie je vystavené žiareniu. Hlavnou indikáciou pre ultrazvuk ramenného kĺbu je identifikácia zápalových zmien v tkanivách, ako aj stanovenie objemu synoviálnej tekutiny (zvýšenie objemu synoviálnej tekutiny v kĺbovej dutine naznačuje výraznú zápalovú reakciu).
Artroskopia
Väčšina zmien v štruktúrach muskuloskeletálneho systému je sprevádzaná podobnými klinickými príznakmi. Preto sa spoľahlivé objasnenie etiológie a stupňa zmien vykonáva pomocou diagnostických techník.
Moderné metódy výskumu zahŕňajú vizualizáciu štruktúr muskuloskeletálneho systému pomocou rádiografie alebo fluoroskopie, endoskopické techniky (artroskopia), tomografiu (metódy s vysokou separačnou silou vizualizácie) a ultrazvukové vyšetrenie.
Na určenie príčiny ochorenia, ako aj na určenie závažnosti funkčných zmien sú predpísané laboratórne testy.
.
Aby bolo možné spoľahlivo určiť miesto, povahu a závažnosť poranenia, ortopedický traumatológ predpisuje ďalšie vyšetrenie. Zahŕňa techniky, ktoré umožňujú vizualizovať vnútorné štruktúry.
Patria sem rádiografia, tomografia so skenovaním tkaniva vrstva po vrstve (zobrazenie tkaniva sa môže uskutočniť pomocou röntgenových lúčov alebo efektu rezonancie atómových jadier v magnetickom poli), ultrazvuk komponentov pohybového aparátu, ako aj artroskopia (minimálne invazívna diagnostická a liečebná technika).
Výber metódy vyšetrenia je určený výsledkami vyšetrenia lekárom, ako aj technickými možnosťami lekárskeho zariadenia.
.
Liečba
Komplexný prístup k patológii pomáha účinne liečiť tendinitídu ramena. V tomto procese sú dôležité nielen lekárske manipulácie, ale aj hlboké pochopenie podstaty choroby pacientom.
Spravidla sa používajú rôzne metódy liečby:
- Medikamentózna terapia.
- Fyzioterapia.
- Terapeutická gymnastika.
- Masáž.
- Prevádzka.
Výber jednej alebo druhej metódy je založený na charakteristikách choroby a vlastnostiach tela. Preto je terapeutický program vypracovaný individuálne pre každého pacienta.
V tomto prípade sa osobitná pozornosť venuje vyloženiu postihnutého ramena a vytvoreniu pokoja. Faktory, ktoré vyvolávajú bolesť, by sa mali čo najviac eliminovať, vrátane nosenia šatky. Neodporúča sa však dlhodobá imobilizácia kĺbu.
Terapeutické opatrenia na tendinitídu ramena závisia od štádia patológie.
V štádiu I vývoja tendinitídy stačí dočasne odstrániť zaťaženie ramena a obmedziť jeho pohyblivosť (imobilizácia). Počas 2-3 týždňov sa treba vyhýbať pohybom spôsobujúcim bolesť. Terapeutické cvičenia na posilnenie svalov ramien a zvýšenie mobility sa vykonávajú s postupným zvyšovaním zaťaženia.
Tiež sú indikované NSAID lieky užívané perorálne až 5 dní a lokálne. Lokálna liečba NSAID sa vykonáva počas 2 týždňov. počas akútneho obdobia. Pri dlhšom priebehu sú účinné masti zlepšujúce prekrvenie (s kapsaicínom a pod.).
II. štádium vyžaduje doplnenie liečby injekciami do kĺbovej dutiny (lidokaín, bupivakaín v kombinácii s triamcinolónom). Pri diagnostike patológie sa používajú krátkodobo pôsobiace anestetiká, na terapeutický účinok sa používajú dlhodobo pôsobiace lieky. Svalové relaxanciá sa používajú iba pri silnej bolesti a v zriedkavých prípadoch (hmotnosť vedľajšie účinky).
Regeneráciu urýchľujú fyzioterapeutické procedúry: elektro- a fonoforéza, magnetické prúdy, kryoterapia, laserová liečba, ultrazvukové a parafínové kúpele.
V štádiu III s vyššie uvedenou liečbou sa vykonáva resekcia prednej časti akromia. Chirurgické odstránenie tkaniva jazvy a čiastočná excízia šľachových aponeuróz je indikovaná, keď konzervatívne opatrenia zlyhajú a dôjde k zúženiu krvných ciev
Pri ťažších formách poškodenia sa liečba tendinitídy ramena začína konzervatívnou terapiou s použitím protizápalových liekov. Ak je diagnostikovaná kalcifikovaná tendinitída, vykoná sa postup na odstránenie usadenín soli.
Za týmto účelom sa do spoja vložia dve ihly s veľkým otvorom a soľ sa vymyje soľným roztokom. Potom sa pridáva chladová terapia, masáže, fyzikálne procedúry, terapeutické cvičenia. Ak takéto opatrenia nevedú k pozitívnemu výsledku, potom je potrebné uchýliť sa k chirurgickým metódam liečby.
V tomto prípade by bolo vhodné použiť artroskop, medicínsky prístroj vybavený videokamerou. Zavádza sa do lumenu kĺbu a vykonajú sa potrebné manipulácie. Ale môže sa vykonať aj klasická operácia pruhov.
Obdobie pooperačnej rehabilitácie zvyčajne dosahuje dva až tri mesiace, ale návrat do bežného aktívneho života bude možný najskôr po troch až štyroch mesiacoch.
Bez použitia liekov je ťažké si predstaviť liečbu akejkoľvek patológie vrátane tendinitídy. Lieky sa používajú na zmiernenie zápalu, zmiernenie bolesti a opuchu, odstránenie svalového napätia a zlepšenie funkcie ramenného kĺbu.
Vzhľadom na veľký význam degeneratívnych procesov v rozvoji ochorenia je potrebné zahrnúť aj lieky, ktoré zlepšia metabolické procesy v samotnej šľache a podporia jej hojenie.
Injekcia kortikosteroidných liekov do lézie má pozitívny účinok. Bolesť rýchlo prechádza spolu so zápalovým procesom.
Injekcie nedokážu človeka úplne vyliečiť, ale dokážu úplne znížiť rýchlosť tvorby kolagénu a jeho odbúravanie. V dôsledku toho je úroveň pevnosti znížená, čo môže mať za následok prasknutie. V tomto ohľade je táto možnosť liečby tendinitídy opodstatnená v akútnom období, nie viac ako raz za 2 alebo 3 týždne.
S pozitívna stránka Osvedčili sa nesteroidné protizápalové lieky, ktoré sa užívajú ústami. Ale ich dlhodobé užívanie sa odporúča pri chronických stavoch nadmernej námahy. Predpisovanie analgetík a svalových relaxancií je opodstatnené.
Účinok pochádza z použitia gélov a masti, ktoré obsahujú nesteroidné protizápalové lieky. V niektorých prípadoch môžu nahradiť systémové tablety.
- Protizápalové (Artrosan, Dicloberl).
- Svalové relaxanciá (Mydocalm).
- Chondroprotektory (Artra, Dona).
- Cievne (Solcoseryl).
- Vitamíny a mikroelementy.
- Hormóny (Diprospan, Kenalog).
- Lokálne anestetiká (Novocaine).
Posledné dve skupiny liekov sa používajú výlučne na lokálne použitie. Injikujú sa do oblasti postihnutej šľachy na odstránenie bolesti. Ako lokálna terapia sa používajú rôzne protizápalové masti (Dolobene, Diklak).
Lieky sa musí používať v súlade s predpismi lekára. Samopodávanie liekov je prísne zakázané kvôli možnosti vzniku neočakávaných reakcií.
Finančné prostriedky môžu tiež poskytnúť dobrú dodatočnú pomoc tradičná medicína ktoré majú analgetické a protizápalové vlastnosti:
- Kurkumín, ktorý sa v dennej dávke pol gramu užíva s jedlom ako korenie, je účinný pri liečbe tendinitídy. Vyhlásil sa ako výborný prostriedok proti bolesti a dobre zvláda aj zápaly.
- Plody čerešne vtáčej sa vylúhujú v pohári prevarenej vody a pijú dva až trikrát denne ako čaj. Taníny z bobúľ dokonale zmierňujú zápal a majú posilňujúci účinok na telo.
- Pohár zozbieraných Volotských (orechových) priečok sa naplní pol litrom vodky. Nechajte tri týždne na tmavom mieste. 30 minút pred jedlom užite 30 kvapiek tinktúry s veľkým objemom vychladenej prevarenej vody.
- Nálev vyrobený zo zmesi dvoch zložiek sa ukázal ako vynikajúci: koreň sarsaparilla a koreň zázvoru užívané v rovnakých pomeroch. Čajová lyžička rozdrvenej zmesi sa naleje do pohára vriacej vody a pije sa namiesto čaju.
- Čaj je vhodné piť dvakrát denne.
- Prvý deň po úraze je potrebné priložiť na boľavé miesto studený obklad a v ďalších dňoch je vhodnejšia zahrievacia terapia.
Veľmi častým poranením ramenného kĺbu je vyvrtnutie. Podvrtnuté väzivo vedie k pretrhnutiu šliach, čo vedie k silnej bolesti. Môže k tomu dôjsť v dôsledku veľkého preťaženia kĺbu. Problém sa teda najčastejšie vyskytuje u športovcov, vzpieračov a ľudí, ktorí vykonávajú ťažkú prácu.
Čím dlhšie obeť odkladá liečbu, tým horšie to môže ovplyvniť jej stav, pretože ochorenie môže rýchlo postupovať. Jednoduché vyvrtnutie ramena sa môže vyvinúť na burzitídu ramena.
Ruptúra šľachy sa musí odlíšiť od vykĺbenia ramena. Keďže rameno je pohyblivá časť tela a nie je vždy v niektorých polohách stabilné, môže dôjsť k poškodeniu tkaniva.
Takéto zranenia môžu viesť k chronickým následkom pre ramenný kĺb. Ide o to, že svaly, ktoré obklopujú ramenný kĺb, sa považujú za nosnú základňu ramena.
Často sa zápal ramena začína rozvíjať s tendoburzitídou (katar šľachovej burzy) a tenosynovitídou (tenosynovitída, katar vagíny ramenného kĺbu).
Až po objavení sa prvých príznakov zápalového procesu sa ochorenie rozšíri do oblasti svalov a šliach. Táto komplikácia je diagnostikovaná ako tendinitída ramenného kĺbu.
Pôvodcovia tendinitídy ramena
Existuje mnoho dôvodov, ktoré môžu vyvolať prebudenie a ďalší rozvoj zápalových procesov v ľudskom tele. Aby ste porazili chorobu, musíte jasne a presne pochopiť jej etymológiu a ako ju liečiť.
Existuje niekoľko dôvodov pre rozvoj tendinitídy:
- Do prvej rizikovej skupiny ľudí, ktorí sú náchylní na toto ochorenie, patria športovci: basketbalisti, tenisti, hádzanári, kladivári či oštepári a umelecké gymnastky.
- V druhej skupine nasledujú ľudia s profesiami vyžadujúcimi značnú fyzickú námahu a veľké pracovné zaťaženie. Takmer všetci, ktorí sa podieľajú na stavebných prácach (murári, maliari, omietkári), vodiči vozidiel (kamionisti, taxikári) a iní.
- Zranenia a mikrotraumy v dôsledku aktívneho životného štýlu.
- Ľudia so získanými aj vrodenými poruchami vývoja šliach (strata pevnosti a pružnosti svalov).
- Problémy s vertebrálna oblasť.
- Rôzne infekčné choroby sa šíria krvným obehom a postihujú najslabšie časti tela. Dôvodom je zlá ekológia a patogénna flóra.
- Rôzne stresové situácie a depresívne stavy vedú k svalovým kŕčom a dodatočnému stresu na spojivové tkanivá.
- Recepcia lieky A Alergická reakcia môžu vyvolať zápal ramenného kĺbu.
- Dedičná alebo získaná dysplázia kĺbov. Choroba štítna žľaza alebo cukrovky.
- Znížená imunita.
- Predĺžený pobyt s tesným obväzom alebo náplasťou.
- Nesprávne rehabilitačná terapia v procese rehabilitácie z operácie v ramennom kĺbe.
- Tendinitída ramena môže byť spojená s anatomicky abnormálnym vývojom ramenného kĺbu, jeho degradáciou, ktorá tvorí ohnisko zápalu.
- Vystavenie studenému dažďu, dlhodobé vystavenie prievanu a iným nepriaznivým klimatickým podmienkam.
Osteochondróza krčnej chrbtice; reumatoidná artritída; osteoporóza (krehké kosti); zlyhanie metabolických procesov (dna) a mnohé iné chronické ochorenia majú negatívna akcia do častí kostí, svalov a spojivového tkaniva.
Príznaky zápalu šliach ramena
Po prvé, ako pri akomkoľvek zápalovom procese, tendinitída ramenného kĺbu je sprevádzaná bolesťou. Existuje niekoľko jeho prejavov:
- Primárny symptóm– je to boľavá bolesť pri pohybe, ale s ďalším vývojom sa v pokoji pripomenie.
- Objavia sa hyperemické oblasti epidermy (sčervenanie kože; pri tlaku na ne dochádza k zhutneniu svalov a zvýšená teplota).
- Pri pohybe bude počuť kliknutia aj bez špeciálneho zariadenia (fonendoskop).
- V zriedkavých prípadoch sa pozoruje mierny opuch, ktorý spôsobuje menšie nepohodlie a znižuje pohyblivosť kĺbov. Pre pacienta bude ťažké uchopiť predmety umiestnené vo výške a oblečenie sa môže zúžiť na ramenách.
- V priebehu času sa bolesť môže presunúť do lakťového kĺbu a začať sa prejavovať počas spánku.
- Bolestivý syndróm sa môže prejaviť buď vo forme ostrej bolesti, alebo predĺženej, monotónnej bolesti.
Ak sa problém dlhodobo ignoruje, pacient čelí čiastočnej alebo úplnej atrofii svalového tkaniva v oblasti ramena. Liečba takejto patológie je dosť náročná a niekedy jednoducho zbytočná.
Usadeniny soli v ramennom kĺbe
Kvôli nezdravému životnému štýlu alebo niektorým chorobám podliehajú šľachy v oblasti ramien nánosom soli. V takýchto prípadoch lekári diagnostikujú kalcifickú tendonitídu ramenného kĺbu.
Na pohyboch ramenného kĺbu sa podieľa niekoľko svalových skupín, z ktorých každá je zodpovedná za špecifický smer pohybu. Za abdukciu ramena do strany je zodpovedný m. supraspinatus, zápal šľachy m. supraspinatus sprevádzaný bolesťou v ramene sa nazýva supraspinatus tenidinitis.
Kto je najviac ohrozený rozvojom tendonitídy?
Predpokladá sa, že zápal šliach supraspinatus postihuje ľudí, ktorí športujú profesionálne, ako aj tých, ktorí majú pomerne aktívny a mobilný životný štýl. Každodenné vyčerpávajúce tréningy si vyberajú svoju daň.
Avšak aj u ľudí, ktorí žijú úplne odmeraným životným štýlom, môže dôjsť k zápalu šľachy m. supraspinatus, napríklad pri vykonávaní nezvyčajnej fyzickej aktivity – umývanie okien, rúbanie dreva a pod., teda záťaž, ktorú denne nevykonáva. osobu a považuje sa za dosť kritickú.
Moskva, sv. Berzarina 17 bldg. 2, stanica metra Oktyabrskoye Pole
Moskva, sv. Koktebelskaya 2, bldg. 1, stanica metra Dmitrij Donskoy Boulevard
Moskva, ulica Bolshoi Vlasyevsky 9, stanica metra Smolenskaya
Dohodnite si schôdzku
V roku 2009 ukončil štúdium všeobecného lekárstva na Jaroslavľskej štátnej lekárskej akadémii.
V rokoch 2009 až 2011 absolvoval klinický pobyt v odbore traumatológia a ortopédia na urgentnom príjme. zdravotná starostlivosť ich. N.V. Solovjov v Jaroslavli.
V rokoch 2011 až 2012 pracoval ako ortopedický traumatológ na urgentnom príjme č. 2 v Rostove na Done.
Tendonitída má 3 štádiá ochorenia, určené röntgenom, podľa ktorých je predpísaná liečba.
- Prvé štádium. V počiatočnom štádiu je predpísaná ambulantná liečba s odporúčaniami pre obmedzené pohyby v postihnutej končatine. Imobilizácia kĺbu (maximálna imobilizácia) je však kontraindikovaná, pretože v tomto prípade sú možné zápalové procesy v kĺbe a rozvoj adhéznej artritídy. Na zmiernenie bolesti a odstránenie zápalového procesu v ramennom kĺbe predpisuje ortopéd protizápalové lieky. Fyzikálne terapeutické cvičenia dokončia túto fázu liečby. Sú zamerané na obnovenie normálneho fungovania ramenného kĺbu a posilnenie svalových skupín.
- Druhá etapa. Ak je pacientovi diagnostikované toto štádium ochorenia, potom je liečba doplnená o glukokortikoidy a lokálne anestetiká, ktoré sa podávajú intraartikulárne. Prvé lieky zmierňujú zápalový proces v šľache, zatiaľ čo druhé umožňujú rýchle zmiernenie bolesti.
- Tretia etapa. Najťažšie sa lieči pokročilé štádium zápalu šliach. Postupy vykonané v predchádzajúcich fázach sú tu neúčinné. Je potrebné odstrániť (resekciu) časti akromia. Niekedy je indikovaná preväzovanie ramena v celkovej anestézii, počas ktorej lekár „roztrhne“ kĺbové puzdro, čo umožňuje zväčšiť rozsah pohybu. Vykonáva sa aj operácia vypreparovania kapsuly a rotátorovej manžety, ktorá môže byť v klasickom prevedení ( otvorený prístup) a artroskopický (malý rez). Po operácii sú opäť predpísané fyzioterapeutické procedúry a cvičebná terapia a rehabilitačné obdobie spravidla trvá až tri mesiace. Liečba kalcifickej tendinitídy spočíva v odstránení vápenatých útvarov a zápalových procesov v ramene. Môže sa vykonávať konzervatívnou alebo chirurgickou metódou.
Ak je forma ochorenia určená ako mierna, potom sú nasledujúce postupy obmedzené:
- elektroliečba (tlmenie bolesti).
- mimotelová terapia rázovými vlnami (vystavenie chorej oblasti nízkofrekvenčným pulzom so zvýšenými vibráciami).
- Subakromiálna infiltrácia (intenzívna úľava od bolesti).
- Ultrazvuková masáž (zaisťujúca aktiváciu enzýmov a zlepšenie zásobovania buniek kyslíkom).
- Umývanie kĺbu (kĺb sa umyje metódou punkcie na odstránenie vápenatých útvarov).
Ak sa pri tejto liečbe nedosiahne požadovaný účinok, potom ortopedický lekár predpíše operáciu, počas ktorej sa urobí rez a cez ňu sa odstráni vápenná hmota.
Lopatka a ramenná kosť sa podieľajú na tvorbe ramenného kĺbu. Preto je v prvom rade vhodné zvážiť anatomické útvary týchto kostí spojené s topografiou ramenného kĺbu. Vonkajší uhol lopatky predstavuje glenoidálna dutina(cavitas glenoidalis), nad a pod ktorým sa nachádza supraglenoid(tuberculum supraglenoidale) a subartikulárnej (tuberculum infraglenoidale) tuberkulózy. Na hornom okraji v blízkosti vonkajšieho rohu je proces coracoid(processus coracoideus), mediálne, ku ktorému je zárez lopatky(incisura lopatky). Korakoidný proces a subartikulárny tuberkul sú oddelené od glenoidnej dutiny hrdlom lopatky(collum lopatky). Chrbtica lopatky (spina lopatky), prechádza do akromia(akromion) majúci uhol (angulus acromialis).

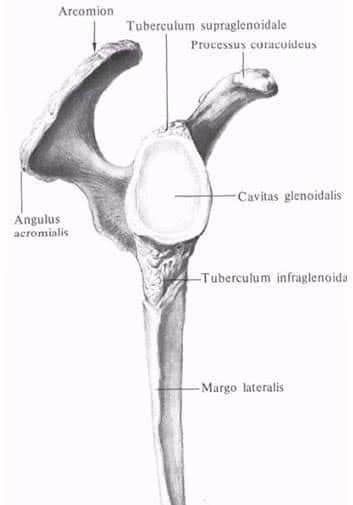

IN proximálny koniec humeru (osramenná kosť) rozlišovať hlavu, anatomický krčok, väčší a menší tuberkul, intertuberkulárnu ryhu a chirurgický krčok. Hlava ramennej kosti (caputhumeri) pokryté hyalínovou chrupavkou. Anatomický krk (sllitanatomicum) oddeľuje hlavu ramennej kosti od zvyšku. Väčšia tuberosita { tuberculummajus) nachádza sa na laterálnom povrchu humeru a slúži ako pripojovací bod pre supraspinatus (T.supraspinatus), infraspinatus (T.infraspinatus) a malé svaly (T.tereshlavný), zabezpečujúce vonkajšiu rotáciu ramena. Malý tuberkul (tuberculummínus) nachádza sa na prednej ploche ramennej kosti a slúži ako pripojovací bod pre m. subscapularis (T.subscapularis). Intertuberkulárna drážka (sulcusintertubercularis) nachádza sa medzi väčším hrbolčekom a hrebeňom väčšieho hrbolčeka (cristatuberculimajoris) na jednej strane a malý hrbolček a hrebeň menšieho hrbolčeka (cristatuberculiminoris) na druhej, v ktorej prechádza šľacha dlhej hlavy bicepsu brachii (T.bicepsbrachii). Chirurgický krk (collumchirurgicum) nachádza sa pod tuberkulami a zodpovedá umiestneniu epifýzovej chrupavky.
Ramenný kĺb (ariiculatiohumeri) tvorené hlavicou ramennej kosti (caputhumeri) a glenoidálna dutina lopatky (cavitas glenoidalis scapulae).
Veľkosť glenoidálnej dutiny je štyrikrát menšia ako hlavica ramennej kosti a jej objem zväčšuje chrupkový kĺbový pysk (labrum glenoidale), ktorý je zároveň tlmičom nárazov, ktorý zmierňuje náhle pohyby v kĺbe. Zostávajúca inkongruita je však príčinou dislokácií humeru.
Medzi vonkajším koncom korakoidného výbežku a strednou časťou vnútorného povrchu akromia je hustý, 0,8-1 cm široký lig. coracoacromiale. Toto väzivo, ktoré sa nachádza nad kĺbom, spolu s akromionom a coracoidným výbežkom tvorí oblúk ramena. Oblúk obmedzuje abdukciu ramena nahor v ramennom kĺbe na horizontálnu úroveň. Ruka stúpa vyššie spolu s lopatkou.
Priestor ramenného kĺbu premietnuté spredu k vrcholu výbežku korakoidu (prehmatané pod vonkajšou časťou kľúčnej kosti v hĺbke sulcus deltopectoralis), zvonka - pozdĺž línie spájajúcej akromiálny koniec kľúčnej kosti s korakoidným procesom, za - pod akromiom , v intervale medzi akromiálnou a tŕňovou časťou deltového svalu
Projekcia kĺbového priestoru ramenného kĺbu zvonku a zozadu
Svaly. Hlavná úloha pri posilňovaní ramenného kĺbu a jeho puzdra patrí svalom.
Zdola od kĺbu, bez prekrytia tobolky, je dlhá hlava m. triceps, začínajúc od tuberculum infraglenoidae.
Zvonku a zhora kĺb je krytý deltovým svalom, ktorý nie je priamo spojený s kĺbovým puzdrom. Sval sa skladá zo zadnej (tŕňovej) časti, ktorá začína od lopatkovej chrbtice, strednej (akromiálnej) časti, ktorá začína od akromia, a prednej (klavikulárnej) časti. Po zbiehaní vlákien sú svaly pripevnené spoločnou šľachou k hrbolčeku deltového svalu humeru.
Dlhá hlavová šľacha sa nachádza pod deltovým svalom. biceps brachii, začínajúce na tuberculum supraglenoidale a prechádzajúce cez kĺbovú dutinu. Šľacha obmedzuje pohyb hlavy humeru smerom nahor a dopredu a drží kĺbové konce kostí.
Šľacha potom leží v intertuberkulárnej drážke, obklopená intertuberkulárnou synoviálnou pošvou a potom sa spája s krátka hlava, počnúc procesom coracoid.
Spoločný vpredu kryty 1) krátka hlavam.biceps 2) prechádzajúci vedľa nej m.coracobrachialis(začína od vrcholu korakoidného výbežku a pripája sa pod stredom mediálneho povrchu ramennej kosti pozdĺž hrebeňa malého tuberkula. F zdvíha rameno a vedie k stredovej čiare), 3) m.subscapularis začína v podlopatkovej jamke, pripája sa k malému tuberkulu a jeho hrebeňu. Šľacha sa spája s prednou plochou kapsuly ramenného kĺbu, ktorú sval pri kontrakcii sťahuje. V prípadoch, keď šľacha podlopatkového svalu s jeho hornou časťou prechádza do kĺbovej dutiny, je horná predná stena kĺbu trochu oslabená. F – pronuje rameno a podieľa sa na jeho privádzaní k telu. Inervácia n. subscapularis (C5-C7). Krvné zásobenie a. Subscapularis. a tiež 4) najpovrchnejšie umiestnené m.prsný svalhlavný ktorý začína od kľúčnej kosti, hrudnej kosti, chrupaviek z 2-7 rebier, ktoré sa pripájajú k hrebeňu veľkého tuberkula. F- addukty a vnútorne rotuje rameno. Inervácia n. pectoralis medialis et lateralis (C5-Th 1). Krvné zásobenie a. thoracoacromialis, thoracica lateralis.
vzadu a na vrchu ramenného kĺbu je pokrytá šľachou m.supraspinatus, ktorý začína v supraspinatus fossa, prechádza pod akromium a pripája sa k väčšiemu tuberkulu humeru. Koncová šľacha sa spojí so zadným povrchom kĺbového puzdra a pri stiahnutí ju stiahne späť, čím zabráni zovretiu. F- unáša rameno a mierne ho otáča smerom von. Inervácia n. Suprascapularis (C5-C6). Krvné zásobenie a. Suprascapularis, circumflexa scapula.
vzadu Ramenný kĺb obsahuje aj šľachu m.infraspinatus, ktorá vychádza takmer z celého povrchu infraspinatus fossa a je pripevnená k väčšiemu tuberkulu humeru pod miestom úponu m. supraspinatus a nad úponom šľachy m. teres minor. M. infraspinatus je zrastený s puzdrom, ktoré je na vrchu pokryté deltovým a trapézovým svalom a v dolných častiach širokým chrbtovým svalom a musculus teres major. F- vezme zdvihnutú ruku späť a vytočí rameno smerom von. Inervácia n. Suprascapularis (C5-C6). Krvné zásobenie a. Suprascapularis, circumflexa scapula.
okrem toho pozadu ramenný kĺb je pokrytý šľachou m.teresmaloletý začínajúc od laterálneho okraja lopatky a pripájajúce sa k väčšiemu tuberkulu humeru. Šľacha sa spája so zadným povrchom kĺbového puzdra ramenného kĺbu a pri stiahnutí puzdro stiahne. F- supinuje rameno (otáča rameno smerom von) a mierne ho posúva dozadu. Inervácia n.axillaris (C5-C6). Krvné zásobenie a. circumflexa scapula.
Teda zhora a zozadu je kĺbové puzdro spevnené väzmi a šľachami svalov, ale zospodu a zvnútra k takémuto posilňovaniu nedochádza. To je do značnej miery zodpovedné za to, že vo väčšine prípadov sa hlava humerusu vykĺbi dopredu a dovnútra.
Kĺbová kapsula ramenného kĺbu voľné a pomerne tenké. Je pripevnený na lopatke ku kostnému okraju glenoidálnej dutiny a pokrývajúc hlavu humeru končí na anatomickom krku. V tomto prípade zostávajú obe tuberkulózy mimo kĺbovej dutiny.
Kĺbová kapsula ramenného kĺbu. Zadný pohľad A.
Zvnútra a zospodu je kĺbové puzdro pripevnené oveľa nižšie, na úrovni chirurgického krčka ramena, pričom tvorí takzvanú axilárnu inverziu, recessus axillaris.
Vláknitá vrstva kĺbového puzdra má zhrubnuté a slabé miesta. Zahustené sa tvoria kvôli zväzky, najvýraznejší z nich je lig. coracohumerale, začínajúce od vonkajšieho okraja výbežku coracoid a smerujúce k väčším a v menšej miere k menším tuberkulám humeru. Navyše väčšina jeho vlákien je votkaná do kapsuly v hornej a zadnej časti. Väzivo sa nachádza medzi šľachami m. supraspinatus a subscapularis. Nestálosť sa vyskytuje v 59 % prípadov.
Väzy a klenba ramena
Takzvaný glenohumerálne väzy, ligg. glenohumerale, alebo Povodne väzy[Povodeň], hore, uprostred a dole. Sú natiahnuté medzi anatomický krk a labrum glenoidale. Medzi väzmi„slabé miesta“ zostávajú. Kapsula medzi stredným a dolným väzom je obzvlášť tenká - toto miesto je predné „slabé miesto“ kapsuly. Pri absencii stredného väzu (vyskytuje sa v 1/6 prípadov) môže ľahko dôjsť k vykĺbeniu v ramennom kĺbe.
Povodne väzy a intertuberkulárny volvulus

Inverzie. Dutina ramenného kĺbu je rozšírená kvôli trom zvraty(výbežky synoviálnej membrány): axilárne, intertuberkulárne a podlopatkové. Pri torziách je kĺbové puzdro najmenej odolné voči tlaku tekutiny nahromadenej v jeho dutine a pri hnisavej omartritíde dochádza k prenikaniu hnisu do susedných oblastí a vzniku periartikulárnych netesností.
Axilárny volvulus(recessus axillaris) zodpovedá prednému dolnému úseku kapsuly, ktorý sa nachádza v medzere medzi pod lopatkou a začiatkom dlhej hlavy tricepsového svalu a klesá k chirurgickej medzere ramena. Bezprostredne smerom dovnútra od axilárneho volvulusu, v mieste jeho pripojenia k chirurgickému krčku, prechádza axilárny nerv, ktorý je pri dislokácii často poškodený a zapojený do procesu artritídy. Vzadu je axilárna inverzia pokrytá m.teres minor, čo umožňuje priblížiť sa k nej cez medzeru medzi týmto svalom a infraspinatus bez toho, aby sa dostal do kontaktu s axilárnym nervom prechádzajúcim cez štvoruholníkový foramen. Axilárny volvulus, ktorý je voľnejší a nižšie umiestnený, môže slúžiť ako hlavné miesto na hromadenie hnisu pri zápale kĺbu. Cesty šírenia hnisavých únikov z axilárnej inverzie nadol cez 3. alebo 4. bočné otvory do axilárnej jamky alebo pozdĺž dlhej hlavy tricepsu do zadného fasciálneho lôžka ramena.
Intertuberkulárny volvulus predstavuje v podstate synoviálnu pošvu šľachy dlhej hlavy bicepsu. Leží na anterolaterálnom povrchu proximálneho konca humeru v intertuberkulárnej ryhe. V tejto oblasti sa kĺbové puzdro prehodí cez žliabok vo forme mostíka a potom do žliabku pokračuje už len jeho synoviálna vrstva, ktorá tvorí prstovité vrecko obklopujúce šľachu dlhej hlavy m. biceps brachii, končiace naslepo na úrovni chirurgického krčka humeru. Vzhľadom na tesné prekrytie intertuberkulárneho volvulu šľachami, hnis cez neho len zriedka prenikne. Ak k tomu dôjde, potom sa hnis dostane do subdeltového priestoru a predného fasciálneho lôžka ramena so sekundárnym únikom pozdĺž neurovaskulárnych zväzkov.
Subskapulárna inverzia sa nachádza na úrovni prednej hornej časti krku lopatky a je synoviálnou burzou m. subscapularis, ( bursasynovialissubscapularis) umiestnený na prednej ploche kĺbového puzdra pod horná časťšľacha podlopatkového svalu a vždy komunikujúca s kĺbovou dutinou jedným alebo dvoma otvormi. Pri prasknutí subskapulárneho volvulusu sa hnis šíri posteriorne a mediálne do osteofibrózneho lôžka subscapularis alebo do axily.
Tašky a zábaly

Synoviálne burzy. Okolo kĺbu je značný počet synoviálnych búrz, ktoré tvoria posuvný aparát svalovo-šľachových útvarov.
Okrem už známych bursasynovialissubscapularis(subscapularis inverzia) nachádza sa na rozhraní deltovej a podkľúčovej oblasti, medzi krčkom lopatky a šľachou m. subscapularis je aj vyššia a povrchnejšia. bursasubcoracoidea, ktorý sa nachádza medzi základňou korakoidného procesu a horným okrajom šľachy subscapularis svalu. Často je subkorakoidná burza tiež rovnaká ako podlopatková nahlásené s dutinou ramenného kĺbu.
Umiestnenie synoviálnej burzy v oblasti ramenného kĺbu. Čelný pohľad

Často sa tieto dve vrecká spájajú. Bursam.coracobrachialis lokalizované pod korakoidným výbežkom a začiatkom m.coracobrachialis. Často komunikuje s kĺbovou dutinou.
Na vrchole veľkého tuberkula a šľachy supraspinatus leží značná veľkosť bursasubdeltoidea, ktorá často komunikuje s podložnou subakromiálnou burzou (bursa subacromialis). Posledná burza sa nachádza medzi akromionom a lig. Coracoacromiale. Oba tieto vaky zvyčajne nekomunikujú s kĺbovou dutinou.
bursa subacromialis, bursa subdeltoidea a bursa subtendinea infraspinati
V mieste pripojenia infraspinatus svalu k väčšiemu tuberkulu je bursasubtendineainfraspinati(niekedy komunikuje s kĺbovou dutinou).
Priečny rez na úrovni hlavice humeru

V oblasti ramenného kĺbu existuje okrem vyššie uvedených aj niekoľko synoviálnych búrz, ktoré nesúvisia s kĺbovou dutinou. Bursa m. Jedna alebo dve latissimi dorsi subtendinea sa nachádzajú v oblasti, kde sa sval pripája na humerus na jeho prednej ploche. V mieste úponu m. teres major na hrebeň dolného tuberkula humeru sa nachádza bursa subtendinea m. teretis majoris. Medzi hrebeňom veľkého tuberkula a šľachou veľkého prsného svalu je bursa subtendinea m. pectoralis majoris. Existuje netrvalá burza m. supraspinati.
Synoviálne burzy ramenného kĺbu
Synoviálne burzy zohrávajú veľkú úlohu v patológii ramenného kĺbu a môžu iniciovať rozvoj zápalového procesu v kĺbe aj v okolitých bunkových priestoroch.
Konštantnými zdrojmi inervácie kapsuly ramenného kĺbu sú axilárne (C5-C6) a supraskapulárne nervy (C5-C6).
Poškodenie supraskapulárneho nervu je možné v dôsledku traumy s výrazným posunom lopatky laterálne alebo dorzálne.
Zároveň je známy tunelový syndróm n. suprascapularis, ktorý prvýkrát opísal v roku 1960 N. Kopell, W. Thompson pod názvom „pascová“ neuropatia tohto nervu. Aby sme pochopili genézu syndrómu, je potrebné zvážiť niektoré topografické a anatomické skutočnosti. Supraskapulárny nerv pochádza z horného kmeňa brachiálneho plexu a tvorí sa z koreňov C5 a C6. Nerv prebieha dole za brachiálnym plexom k hornému okraju lopatky. U horný okraj Lopatkový nerv prechádza cez supraskapulárny zárez, ktorý je premenený na otvor nadradeným priečnym lopatkovým väzom. Po prechode cez zárez sa nerv dostane na zadnú plochu lopatky v supraspinatus fossa. Tu inervuje supraspinatus sval a dáva kĺbové vetvy ramenným a akromioklavikulárnym kĺbom. Potom sa obtočí okolo laterálneho okraja chrbtice lopatky a dosiahne svoj koniec v m. infraspinatus, ktorý aj inervuje.
Prechod nervu v supraskapulárnom foramen je plný kompresie, keď je nerv vytiahnutý a ohnutý cez okraj foramenu. Podobný stav môže nastať pri vynútenom addukčnom pohybe ramena pretínajúceho strednú líniu tela. Tento pohyb spôsobuje rotáciu a posunutie lopatky okolo zadnej časti hrudného koša. Tento pohyb zvyšuje napätie nervu (vzdialenosť od cervikálneho pôvodu nervu k supraskapulárnemu zárezu sa zvyšuje), v dôsledku čoho je nerv vystavený kompresii. Ako diagnostika tunelový syndróm supraskapulárny nerv použite „Napoleonovu pózu“ (prekrížte si ruky na hrudi). V tomto prípade sa napäto narovnané rameno pasívne presunie na druhú polovicu tela a prekročí jeho strednú čiaru. Pri tomto pohybe spôsobuje posunutie lopatky extrémnu bolesť v dôsledku napätia a zovretia nervu.
Supraskapulárny nerv nemá žiadne kožné senzorické vetvy, ale nesie propriosenzitivitu zo svalov a kĺbov, ktoré inervuje. Preto, keď je nerv stlačený, bolesť je charakterizovaná ako hlboká, „nudná“, boľavá, lokalizovaná v oblasti lopatky pozdĺž chrbta a vonkajšieho povrchu ramena.
Pri diagnostike syndrómu tunela supraskapulárneho nervu sa využíva aj objavenie sa bolesti pri palpácii miesta projekcie n. suprascapularis pri vstupe do zárezu lopatky.
Poškodenie axilárneho nervu môže nastať pri vykĺbení ramena, pri silnom ťahu na paži na korekciu vykĺbenia, ( jedna zo 7 dislokácií ramena je komplikovaná nervovou obrnou v dôsledku primárneho natiahnutia vetiev brachiálneho plexu) oveľa menej často ako izolované zranenie. Prejavuje sa parézou alebo paralýzou deltového svalu, nedostatočnou aktívnou abdukciou ramena, stratou citlivosti kože v oblasti deltového svalu a pozdĺž prednej vonkajšej plochy ramena. Klinicky a rádiologicky sa stanoví posun hlavice humeru smerom nadol, ktorý stimuluje subluxáciu alebo dislokáciu ramena.
Umiestnenie axilárneho nervu vedľa axilárneho volvulusu nevylučuje prenos zápalu na nerv pri omartritíde.
Prechod axilárneho nervu v štvorstrannom foramen spôsobuje možnosť stlačenia tohto nervu, pretože tento otvor sa výrazne zužuje pri súčasnej abdukcii a flexii ramena. Prípady kompresie axilárneho nervu boli opísané u zubných lekárov, ktorí sú nútení často vykonávať profesionálne pohyby (abdukcia a súčasná flexia ramena), čo viedlo k opakovanej traumatizácii nervu (Zhulev N.M. et al., 1992).
Krvné zásobenie aa. circumflexae humeri anterior et posterior a dodatočne cez deltoidnú a akromiálnu vetvu z a. thoracoacromialis.
Niekedy posunutá hlava humeru tlačí na cievy v podpazuší. Rameno môže zostať modré a studené, kým sa dislokácia nezníži. V zriedkavých prípadoch dochádza k prasknutiu axilárnej artérie a vzniku traumatickej aneuryzmy, najmä pri pokuse o zmenšenie starej dislokácie násilnou manipuláciou.
NIEKTORÉ ASPEKTY TOPOGRAFICKEJ ANATOMIE SVALOV V OBLASTI RAMENNÉHO KĹBU
V oblasti ramenného kĺbu sa vyskytujú rôzne anatomické útvary (kosti, chrupavky, svaly, burzy, cievy, nervy atď.), patologické zmeny, ktoré sa môžu prejaviť rôznymi klinickými príznakmi a je potrebné začať pochopiť jeho povahu s jasným pochopením štruktúry, relatívnej polohy a funkcií týchto anatomických štruktúr.
Účelom tohto krátkeho prehľadu je zvážiť niektoré topografické a anatomické znaky štruktúry svalovej vrstvy oblasti ramenného kĺbu.
Patológia svalov nachádzajúcich sa v oblasti ramenného kĺbu spôsobuje obmedzenú pohyblivosť a výskyt bolesti v oblastiach susediacich s kĺbom. Príčinou svalovej patológie je predovšetkým akútne alebo chronické poranenie, ktoré môže viesť až k ruptúre šľachy, prípadne k rozvoju degeneratívnych zmien vo svale, šľachovom tkanive alebo aj v kĺbovom puzdre. Vzhľad izolovaného zamerania napätia a bolesti vo svale je sprevádzaný ožiarením bolesti do blízkych anatomických oblastí. Takéto stavy sú opísané pod rôznymi názvami (svalový reumatizmus, myofasciálny syndróm, myofasciitída atď.). Lézie jednotlivých svalov umiestnených vedľa ramenného kĺbu dostali rôzne názvy (zamrznuté rameno, symptóm oblasti bolesti strieborného dolára, symptóm bolesti ramena, napodobenina subdeltoidnej burzitídy atď.).
Ramenný kĺb má oveľa širší rozsah pohybu ako ktorýkoľvek iný kĺb. Rozšíriteľné puzdro a malý plochý kĺbový povrch umožňujú takúto mobilitu.
Pohyb v ramennom kĺbe sa uskutočňuje okolo troch hlavných osí: okolo frontálnych osí - flexia (pohyb hornej končatiny dopredu a hore) a extenzia (pohyb končatiny dozadu a hore); okolo sagitálneho - abdukcia (pohyb končatiny do strany a nahor) a addukcia (pohyb končatiny dole k telu); okolo zvislej osi - rotácia dolnej končatiny dlaňou dovnútra (pronácia) a jej rotácia dlaňou smerom von (supinácia). V kĺbe je možný aj kruhový pohyb (cirkumdukcia) - pohyb striedavo okolo mnohých osí, kedy celá končatina opisuje tvar kužeľa. Podľa V.A. Gamburtseva (1973) amplitúda (rozpätie) pohybov v ramennom kĺbe normálne vo veku 10 až 40 rokov kolíše v nasledujúcich medziach (počiatočná poloha - končatina je spustená pozdĺž tela): flexia - 181- 179 °C; predĺženie – 89-85°; – 184-179 °C; pronácia – 103-102°; supinácia – 45-42°. Navyše, flexia a abdukcia nad horizontálnou polohou končatiny sa vyskytujú v kombinácii s pohybmi ramenného pletenca.
Svaly (supraspinatus, infraspinatus, teres minor a subscapularis), ktoré otáčajú rameno, tvoriaROTATOROVÁ MANŽETA (BasmajianJ.V . 1978). Všetky tieto svaly, počnúc lopatkou, sú pripojené k väčším a menším tuberkulám ramennej kosti.
Šľachy m. supraspinatus, infraspinatus a subscapularis na každej strane tvoria hrubú súvislú vrstvu, zrastenú s podložným kĺbovým puzdrom a oddelenú od deltového svalu a výbežku akromia hlienovou burzou.
Dôležitou funkciou svalov rotátorovej manžety je stabilizácia.hlavica humeru v glenoidálnej jamke pri pohyboch paží. Pri patológii svalov, ktoré tvoria rotátorovú manžetu, môže dôjsť k decentralizácii hlavy, čo má za následok bolesť a zhoršený pohyb v ramennom kĺbe.
V tejto súvislosti zvážime niektoré praktické topografické a anatomické vlastnosti štruktúry každého zo svalov, ktoré tvoria rotátorovú manžetu.

NADPRŠPINÁLNY SVAL mediálny koniec je pripojený k supraspinóznej jamke lopatky a laterálny koniec prechádzajúci pod akromium je pripojený k hornej časti väčšieho tuberkula humeru.

Poznanie bodov úponu a priebehu supraspinatus svalu pomáha pochopiť jeho funkciu, ktorej pochopenie nám umožňuje lepšie pochopiť niektoré aspekty spojené s patológiou tohto svalu. M. supraspinatus abdukuje rameno a ťahá hlavu ramennej kosti mediálne do glenoidálnej dutiny, čo zabraňuje pohybu hlavy nadol, keď je rameno voľne spustené. Na základe toho je mechanizmus jasný Symptóm „padajúceho ramena“, patognomický pre úplné pretrhnutie šľachy supraspinatus. Ruka pasívne zdvihnutá do zvislej polohy pri pokuse o jej spustenie klesá, t.j. pacient ho nemôže aktívne držať v abdukčnej polohe. Pri úplnom pretrhnutí šľachy supraspinatus samotný deltový sval nemôže úplne abdukovať rameno a u takýchto pacientov sa stávaaktívna abdukcia paže je možná len do 60° vďaka pohybu lopatky.
Skutočnosť, že hlavnou funkciou m. supraspinatus je abdukcia ramena, objasňuje pôvod hlavnej sťažnosti pacientov s patológiou tohto svalu: bolesť, ktorá sa zvyšuje spohyb končatiny do strany a nahor. A v pokoji, čo je typické, bolesť nie je intenzívna a má tupú povahu.
Porucha únosu ramena vysvetľuje ťažkosti, ktoré pacienti zažívajú, keď je poškodený supraspinatus sval, keď zdvihnú ruky k hlave, aby si učesali vlasy, umyli si zuby atď.
Pri poškodení m. supraspinatus sa objavuje napätie v jeho vláknach, ktoré narúša normálne kĺzanie hlavice humeru v glenoidálnej jamke. To zrejme vysvetľuje chrumkavý alebo cvakavý zvuk v ramennom kĺbe, ktorý sa vyskytuje u niektorých pacientov s patológiou supraspinatus svalu, ktorý po odstránení svalového napätia zmizne.
Vlastnosti topograficko-anatomického umiestnenia svalu spôsobujú výskyt bolesti s patológiou supraspinatus svalu v ramennom pletenci. Bolesť je obzvlášť výrazná v strednej časti deltového svalu. A táto lokalizácia bolesti, vzhľadom na jej umiestnenie nad šľachou supraspinatus a väčší tuberkulum humeru bursasubdeltoidea ( veľkosť burzy zodpovedá približne dlani pacienta) je často mylne vnímaná ako symptóm subdeltoidnej burzitídy (simulátor subdeltoidnej burzitídy) .V týchto prípadoch ako jedna z techník odlišná diagnóza Pomôcť môže stanovenie bodovej citlivosti v oblasti supraspinatus svalu.Po zistení takýchto bodov palpačnej citlivosti sa do nich vstrekujú lokálne anestetiká na diagnostické a terapeutické účely. Vzhľadom na to, že supraspinatus sval je inervovaný supraskapulárnym nervom, navrhuje sa ( SkillernP. G .), na zmiernenie nevysvetliteľnej bolesti ramenného pletenca, sprevádzanej bolesťou pri palpácii m. supraspinatus, blokuje n. suprascapularis.
Lokalizácia bursasubdeltoidea, bursasubacromialis vzhľadom na m. supraspinatus a akromium
Nad subdeltoidnou burzou sa nachádza medzi akromionom a lig. coracoacromiale subakromiálna burza. Najčastejšie tieto tašky komunikujú medzi sebou. Pri každej abdukcii ramena v rozsahu od 60 do 120° vzniká medzi šľachou supraspinatus a výbežkom akromia trenie, ktoré sa znižuje v dôsledku prítomnosti medzi nimi ležiacej hlienovej burzy.
Kontakt m. supraspinatussacromion počas únosu paže


V priebehu času, najmä u ľudí zapojených do ťažkej fyzickej práce spojenej s intenzívnymi pohybmi ramena, sú steny tašky poškodené a prestáva poskytovať dostatočnú ochranu. Neustála opakovaná traumatizácia spôsobuje degeneratívne zmeny na šľachách a kĺbovom puzdre. Takéto degeneratívne zmeny predisponujú ku kalcifikácii šľachy supraspinatus. Takéto ložiská zvyšujú kompresiu procesom akromia, čo spôsobuje, že bolesť je oveľa silnejšia ako pri jednoduchom zápale šľachových pošiev.Obrúsené nekrotické vlákna sú mimoriadne citlivé na akékoľvek poškodenie a jednoduchý pád alebo náhle natiahnutie svalu môže spôsobiť neúplné alebo dokonca úplné pretrhnutie zo šliach. Degeneratívne zmeny sa môžu rozšíriť na priľahlú dlhú hlavu bicepsu, ktorá spontánne praskne, alebo na celé tkanivo puzdra, čo spôsobí periartrózu a tvorbu periartikulárnych zrastov. Jedným z príznakov zápalu šľachy supraspinatus môže byť bolesť pri abdukcii ramena v rozsahu od 60 do 120°, teda do takej miery, že je šľacha zovretá okrajom výbežku akromia. Okrem toho, keď je končatina v úplnom abdukcii, pohyby prestávajú byť bolestivé, pretože citlivá oblasť je chránená akromionovým procesom bez toho, aby s ňou prišla do kontaktu. Rovnako, keď rameno klesá, opäť sa objaví ostrá bolesť medzi 120 a 60° abdukciou. Tento príznak môže byť rozdielne významný, pretože pri artritíde ramenného kĺbu sa bolesť objaví okamžite s nástupom pohybu a pokračuje v celom rozsahu pohybu. Pri fúziách v ramennom kĺbe nastáva bolesť pri abdukcii ramena o 70-80°, ale pokračuje ďalšou abdukciou.
SUBSINNATIUS SVAL Informácie o patológii m. infraspinatus majú osobitný význam pre diferenciálnu diagnostiku v reumatológii. Mnohí autori uvádzajú, že bolesť vychádzajúca z infraspinatus svalu veľmi presne napodobňuje bolesť, ktorá sa vyskytuje v samotnom ramennom kĺbe (symptóm bolesti v ramennom kĺbe)Pri postihnutí infraspinatus svalu je hlavnou lokalizáciou bolesti predná oblasť ramenného kĺbu, ale bolesť sa môže premietať aj do anterolaterálnej oblasti ramena. Tento typ bolesti si vyžaduje objasnenie umiestnenia svalu.
Infraspinatus sval začína z viac ako 2/3 povrchu infraspinatus fossa lopatky, ide laterálne a je pripojený k zadnej ploche väčšieho tuberkula humeru.

Svalovina na vrchu pokryté deltovým a trapézovým svalom a v dolných častiach širokým chrbtovým svalom a väčším svalom. Krvné zásobenie a. Suprascapularis, circumflexascapula . Pri bolestiach v ramennom kĺbe spôsobenej patológiou infraspinatus svalu môžete pomocou hlbokej palpácie určiť oblasti lokálnej bolesti v samotnom svale. Najčastejšie sa bolesť zistí v bode ležiacom pod laterálnou hranicou mediálnej 1/3 chrbtice lopatky a rovnako vzdialenom od chrbtice a mediálneho uhla lopatky, alebo v oblasti umiestnenej pod stredom chrbtice lopatky. okrem toho sú v oblasti postihnutého podlopatkového svalu niekedy nahmatané tesné šnúry.
Vykonáva sa inervácia svalu n. suprascapularis , siahajúci cez horný kmeň od 5. a 6. krčného nervu. Patológia m. infraspinatus spôsobuje bolesť v oblastiach inervovaných 5., 6. a 7. krčným nervom, čo môže viesť k chybnej diagnóze radikulopatie spôsobenej ochorením medzistavcovej platničky ( ReynoldsM. D. 1981)
Infraspinatus sval otáča rameno smerom von v akejkoľvek polohe a podieľa sa na stabilizácii hlavy humeru v glenoidálnej dutine pri zdvíhaní paže nahor. Okrem toho sa na abdukcii podieľajú horné vlákna svalu (zdvihnutá ruka je stiahnutá), a dolné v addukcii ramena. M. infraspinatus spolu s m. teres minor a zadnými vláknami deltového svalu otáča rameno smerom von. Infraspinatus pomáha supraspinatus a iným rotátorovým manžetám stabilizovať hlavicu humeru v jamke počas abdukcie a extenzie ramena.
Z nášho pohľadu je zaujímavé, že v prípade odrazu myofasciálnej bolesti v ramennom kĺbe je zdroj tejto bolesti podľa niektorých autorov najčastejšie lokalizovaný v oblasti infraspinatus alebo supraspinatus. Môže to byť spôsobené bežnou inerváciou týchto svalov nervus suprascapularis. Je nepravdepodobné, že takáto lokalizácia bolesti je priamym dôsledkom kontraktilnej aktivity týchto svalov. Koniec koncov, svaly infraspinatus a supraspinatus majú rôzne funkcie, ale zároveň spôsobujú hlbokú bolesť v ramennom kĺbe; súčasne svaly infraspinatus a teres minor vykonávajú takmer rovnaké činnosti, ale majú odlišnú inerváciu a odlišnú lokalizáciu bolesti.
Informácie o funkcii svalu nám umožňujú vysvetliť dôvod sťažností pacientov, že nedočiahnu rukou na zadné vrecko nohavíc, nevedia si zapnúť podprsenku atď. Vykonávanie týchto pohybov vyžaduje vnútornú rotáciu ramena, ktorá by mala byť sprevádzaná natiahnutím svalov, ktoré otáčajú rameno smerom von. A keď sa poškodí infraspinatus sval, čo vedie k napätiu a skráteniu svalových vlákien, pacient nie je schopný dosiahnuť prstami ani do zadného vrecka nohavíc. Navyše, obmedzenie tohto pohybu je rovnaké pre aktívne aj pasívne vykonávanie.
TERESUS MINOR SVAL vychádza zo zadného povrchu laterálneho okraja lopatky a vkladá sa na dolnú fazetu väčšieho tuberkula humeru pod šľachu infraspinatus. Šľacha sa spája so zadnou plochou kĺbového puzdra ramenného kĺbu a pri kontrakcii puzdro sťahuje.. Krvné zásobenie a. circumflexascapula. Inervácia n. axillaris (C5-C6).
Izolovaná lézia m. teres minor je v literatúre opísaná ako symptóm oblasti bolesti veľkosti strieborného dolára . Je to spôsobené tým, že pacienti sa sťažujú na bolesť v oblasti veľkosti strieborného dolára (priemer amerického strieborného dolára je 32 mm) hlboko v zadnej časti deltového svalu tesne proximálne k jeho úponu na hrbolčeku deltového svalu humeru. . Možno lokalizácia bolesti v oblasti deltového svalu nejako súvisí so skutočnosťou, že malý teres a deltový sval sú inervované tým istým nervom. Bolesť je pacientom vnímaná ako hlboká a dobre definovaná, čo môže byť nesprávne interpretované ako burzitída. Na stanovenie správnej diagnózy je potrebné vziať do úvahy patognomickú lokalizáciu bolesti v oblasti umiestnenej výrazne pod subakromiálnou burzou.
Sval teres minor supinuje rameno (otáča rameno smerom von) a pohybuje ho mierne dozadu. Mnohí autori identifikujú činnosť teres minor a infraspinatus svalu. Oba svaly otáčajú rameno smerom von, bez ohľadu na polohu ramena (abdukované, flektované, narovnané) a podieľajú sa na stabilizácii hlavice ramennej kosti v glenoidálnej dutine pri pohyboch paže.
Kurz a topografia a m . teresminor


Myofasciálny syndróm malého teresu je menej častý ( SolaA . E ). Ešte zriedkavejšia je izolovaná lézia m. teres minor. Spravidla existuje kombinovaná patológia m. teres minor a infraspinatus. Navyše, bolesť z posledne menovaného je jasne dominantná a odstránenie napätia v infraspinatus svale pomáha odhaliť ožiarenie bolesti z malého svalu. Túto kombináciu patológie možno pravdepodobne vysvetliť skutočnosťou, že malý sval teres v obraznom vyjadrení D.G. Trevella, funguje ako mladší brat paralelne s infraspinatus svalom. Tieto svaly majú susediace oblasti anatomického pôvodu a úponu, ale odlišnú inerváciu. Rovnaká úloha „malého brata“ môže pravdepodobne vysvetliť skutočnosť, že pri izolovanej lézii m. teres minor sa pacienti sťažujú viac na bolesť ako na obmedzený pohyb. Pravdepodobne dochádza ku kompenzácii pohybov v dôsledku infraspinatus svalu.
SUBKLATÚRNY SVAL začína od prednej plochy lopatky a vypĺňa podlopatkovú jamku od mediálneho po laterálny okraj. Smeruje laterálne, prechádza do šľachy, ktorá prechádza prednou časťou ramenného kĺbu a je pripevnená k malému tuberkulu ramennej kosti a k dolnej prednej časti kĺbového puzdra ramenného kĺbu. Boli opísané prípady, keď šľacha prechádza cez dutinu svojou hornou časťou kĺbu, v dôsledku čoho horná predná stena posledného sa zdá byť trochu oslabená. M. subscapularis sa pripája k ramennej kosti najprednejšie zo všetkých ostatných svalov, ktoré tvoria rotátorovú manžetu (infraspinatus, supraspinatus a teres minor).
Miesto brachiálneho úponu m. subscapularis je zvyčajne veľmi bolestivé s chronickým charakterom myofasciitídy. Na vyšetrenie ramenného úponu svalu pacient priloží rameno k telu, snaží sa dosiahnuť lakťom dozadu a otočí rameno smerom von. Pri tomto pohybe ramena sa oblasť pripojenia podlopatkového svalu k ramennej kosti pohybuje dopredu spod humerálneho výbežku a stáva sa prístupnou pre palpáciu. Synoviálna subscapularis bursa, komunikujúca s dutinou ramenného kĺbu, oddeľuje krk lopatky od svalu subscapularis. Inervácia n. subscapularis (C 5-C 7). Krvné zásobenie a. Subscapularis.
Kurz a topografia m . subscapularis

M. subscapularis rotuje rameno dovnútra (pronuje) a privádza ho k telu a zároveň spolu s ostatnými svalmi drží hlavicu ramennej kosti v glenoidálnej dutine. Keďže deltový sval je uchytený proximálne od stredu ramena, keď je rameno abdukované, ťahá hlavu ramennej kosti smerom nahor z dutiny glenoidálnej k brachiálnemu výbežku, ale m. subscapularis pôsobí proti tomuto posunu hlavy.
Predstava o povahe činnosti podlopatkového svalu pomôže pochopiť mechanizmus dysfunkcie ruky, ku ktorej dochádza pri patológii podlopatkového svalu. Patologický proces v podlopatkovom svale môže viesť k silnému skráteniu tohto svalu, v dôsledku čoho sval drží rameno vo vnútri vytočenej polohe a človek nemôže plne supinovať ruku s narovnanou pažou z dôvodu obmedzenej rotácie ramena smerom von.
Poškodenie podlopatkového svalu spôsobuje silnú bolesť v pokoji aj pri pohybe. Oblasť hlavnej bolesti je v zadnej projekcii ramenného kĺbu, ale môže sa šíriť po zadnej oblasti ramena až po lakeť. Niektorí pacienti pociťujú odporúčanú bolesť a citlivosť vo forme manžety okolo zápästia, čo má diagnostický význam, a na dorzu zápästia sú bolesti a citlivosť výraznejšie ako na jeho palmárnej strane. Kvôli bolesti v zápästí pacienti nosia hodinky na druhej strane. V počiatočných štádiách ochorenia pod lopatkou môžu pacienti zdvihnúť ruku hore a dopredu, ale nemôžu ju hodiť späť, keď sa napríklad snažia hodiť loptu. Podľa TravellJ . G výskyt ohniska napätia v podlopatkovom svale vedie k postupnému zvyšovaniu obmedzenej pohyblivosti v kĺbe v dôsledku bolesti, čo spôsobuje poškodenie veľkého a malého prsného svalu, veľkého svalu, širokého svalu, tricepsu a nakoniec deltového svalu. V konečnom dôsledku môžu byť postihnuté všetky svaly ramenného pletenca. Od tohto momentu sa žiadny z postihnutých svalov nemôže natiahnuť do celej dĺžky a všetky pohyby v ramennom kĺbe sú výrazne obmedzené. Ramenný kĺb sa stáva "zamrznutý" a potom sa často objavujú trofické poruchy. Treba však poznamenať, že pojem „zmrznuté rameno“ sa v literatúre interpretuje odlišne, uvádza sa množstvo dôvodov pre rozvoj obmedzenia pohybu v ramennom kĺbe a rôzne sú uvedené klinické príznaky tohto ochorenia.
Vedomosti topografická anatómia subscapularis sval dáva jasne najavo, že izolovaná lézia tohto svalu obmedzuje pohyblivosť v ramennom kĺbe, ale nezhoršuje pohyb lopatky vzhľadom na hrudník. Preto pri vyšetrovaní pacienta, ktorého pohyb ramena je obmedzený, treba najskôr skontrolovať pohyblivosť lopatky. Na tento účel lekár položí dlaň na pacientovu lopatku a vyzve ho, aby oddialil ruku. Ak je okrem obmedzenej pohyblivosti v ramennom kĺbe obmedzená pohyblivosť lopatky, potom je potrebné podozrenie na patológiu m. pectoralis minor, serratus anterior, trapezius a kosoštvorcového svalu.
IMPINGMENT SYNDRÓM. Pri zdvíhaní paže, aj normálne, dochádza k miernemu stlačeniu šliach medzi hlavicou ramennej kosti a akromionom.
Ak sa priestor medzi akromiom a šľachami rotátorovej manžety zúži, vzniká impingement syndróm, pri ktorom dochádza k poraneniu svalov rotátorovej manžety. V počiatočných štádiách impingement syndrómu je hlavnou sťažnosťou pacientov difúzna, tupá bolesť v ramene. Bolesť sa zintenzívňuje, keď zdvihnete ruku. Mnoho pacientov uvádza, že bolesť im bráni zaspať, najmä ak ležia na boku postihnutého ramenného kĺbu.
Patognomickým príznakom impingement syndrómu je výskyt akútna bolesť u pacienta, keď sa snaží dostať do zadného vrecka nohavíc alebo rozopnúť podprsenku. V neskorších štádiách sa bolesť zintenzívňuje, čo môže spôsobiť stuhnutosť kĺbov.
Niekedy sa pri spúšťaní ramena v kĺbe ozve cvaknutie. Slabosť a ťažkosti so zdvihnutím ruky môžu naznačovať roztrhnutie rotátorovej manžety.
Vzťah medzi akromionom a svalmi rotátorovej manžety počas elevácie paže

Klinický obraz impingement syndrómu teda pozostáva z prejavov, ktoré sú vlastné poškodeniu svalov, ktoré tvoria rotátorovú manžetu.
Supraspinatus sval je relatívne malý sval umiestnený hlboko pod trapézovým a deltovým svalom ramena. Brucho svalu sa nachádza v supraspinatus fossa - priehlbine na zadnej ploche lopatky nad jej chrbticou. Svalové zväzky smerujú horizontálne od horného rohu lopatky laterálne k akromiu (akromiálny proces). V tomto bode šľacha prechádza hlboko pod výbežok akromia, prechádza cez ramenný kĺb zhora, potom klesá a pripája sa k väčšiemu tuberkulu humeru.
Supraspinatus sval je jedným zo štyroch svalov, ktoré tvoria rotátorovú manžetu. Svaly supraspinatus, infraspinatus, teres minor a subscapularis fungujú ako jedna štruktúra obklopujúca hlavu humeru a stabilizujúcu ju v glenoidálnej jamke. Každý sval hrá špecifickú úlohu pri stabilizácii a kontrole pohybu hlavy humeru, keď sa rameno pohybuje do rôznych pozícií. Rotátorová manžeta, ktorá dynamicky stabilizuje pohyblivý pántový kĺb ramena, bráni narážaniu hlavice humeru na okolité kostné štruktúry, ako je akromion umiestnený superiorne alebo korakoidný výbežok lopatky umiestnený vpredu a mediálne.
Dysfunkcia rotátorovej manžety môže spôsobiť stlačenie priľahlého mäkkého tkaniva a poškodenie kĺbových búrz, šliach, nervov a krvných ciev, ktoré sú rozhodujúce pre zdravie a funkciu horných končatín.
Špecificky, supraspinatus sval pohybuje hlavou humerusu nižšie ako jadro a najsilnejšie svaly, ako je deltový sval, posúvajú rameno do abdukcie. Sťahovaním supraspinatus sval posúva proximálny koniec ramennej kosti smerom nadol, zatiaľ čo distálny koniec sa pohybuje nahor. V ideálnom prípade k tomuto pohybu dochádza aj za účasti deltových svalov pri abdukcii ramena. Mierny pohyb hlavice humeru smerom nadol počas abdukcie ramena umiestni hlavicu humeru do stredu glenoidálnej jamky, čím sa zabráni jej kontaktu s výbežkom akromia. Poskytnutím dostatočného priestoru na manévrovanie a optimálnej mechaniky v celom rozsahu pohybu počas abdukcie ramena, supraspinatus sval bráni škodlivej kompresii a nadmernému treniu mäkkého tkaniva.
Pretože supraspinatus sval leží pod výbežkom akromia, je obzvlášť náchylný na zápal šliach, slzy a zvieranie. Zranenia v dôsledku nadmerného trenia tohto svalu sú pomerne časté. Jeho poškodenie vedie k výraznému zhoršeniu fungovania celého ramena. Okrem toho, rôzne kostné abnormality, ako je príliš zakrivený alebo hákovitý akromion, a posturálne abnormality, ako je predsunutá hlava alebo zaoblené ramená, môžu zhoršiť fungovanie rotátorovej manžety a zvýšiť riziko poranenia mäkkých tkanív v danej oblasti.
Obnovenie normálneho držania tela a posilnenie supraspinatus svalu spolu so zvyškom svalov, ktoré tvoria rotátorovú manžetu, pomáha obnoviť normálne fungovanie celého ramenného pletenca.
Palpácia supraspinatus svalu
Poloha: klient leží na bruchu, ruky do strán
1. Palpujte chrbticu lopatky palcom.
2. Pohybujte sa palec vyššie na určenie polohy supraspinatus fossa.
3. Určite umiestnenie svalového brucha v supraspinatus fossa.
4. Nahmatajte pozdĺž svalových vlákien k akromiu, potom zistite umiestnenie šľachy laterálne medzi prednou časťou akromia a väčším tuberkulom humeru.
5. Požiadajte klienta, aby uniesol rameno a odolal tomuto pohybu, aby ste určili presnú polohu.

CVIČENIE PRE KLIENTA DOMA: PRETAHOVANIE RAMEN

1. Stojte alebo seďte vzpriamene a pozerajte sa dopredu.
2. Chrbát a krk držte rovno. Položte ruky za chrbát, dlaň k dlani. Ak dlaňou nedočiahnete na dlaň, môžete držať v rukách uterák.
3. Jemne stlačte lopatky k sebe a narovnajte ruky.
4. Niekoľkokrát sa zhlboka nadýchnite, pri výdychu sklopte ramená.
5. Udržujte vystretý chrbát a krk a pomaly otáčajte hlavou zo strany na stranu.
Proximálne pripevnenie. Supraspinatus fossa lopatky.
Distálne pripojenie. Horná platforma väčšej tuberosity humeru.
Funkcia. Abdukuje (spolu s deltovým svalom) rameno; pomáha stabilizovať hlavicu humeru v glenoidálnej jamke.
Palpácia. Supraspinatus je jedným zo štyroch svalov, ktoré otáčajú ramenom. Okrem nej do tejto skupiny patria: m. infraspinatus, m. teres minor a m. subscapularis.
Na lokalizáciu supraspinatus svalu by sa mali identifikovať tieto štruktúry:
. Supraspinatus fossa lopatky je dorzálny povrch lopatky, ktorý leží proximálne k jej chrbtici.
. Akromion je široký a plochý proces umiestnený na konci chrbtice lopatky a je najlaterálnejšou časťou ramenného pletenca. Pri abdukovanom ramene je zreteľne prehmatané na laterálnom konci ramenného pletenca v blízkosti hlavy ramenného kĺbu.
M. supraspinatus by sa mal prehmatať v supraspinatus fossa cez m. trapezius, pričom by sa mal pohybovať laterálne k akromiu. Spúšťacie body a oblasti lokálnej kontrakcie sa najčastejšie palpujú približne 25 cm laterálne od mediálneho (vertebrálneho) okraja lopatky a tesne nad chrbticou lopatky; a tiež mediálne k akromiu medzi kľúčnou kosťou a chrbticou lopatky. Na dosiahnutie supraspinatus svalu je potrebná hlboká palpácia cez trapézový sval. Buďte opatrní, keď sa pokúšate dosiahnuť spodný sval a nevyvíjajte príliš veľkú silu, ak sú v trapézovom svale tesné oblasti.

Vzor bolesti. Bolesť je sústredená v oblasti stredného deltového svalu a je hlboká a bolestivá, keď je rameno v pokoji. Bolesť môže vyžarovať do ramena a predlaktia.
Kauzálne alebo podporné faktory.
Nosenie ťažkých predmetov v ruke visiacich pozdĺž tela.
Spúšťacie body satelitov. Subscapularis, brušné a deltové svaly, stredné a horné trapézové svaly, široký chrbát.
Postihnutý orgánový systém. Respiračný a tráviaci systém.
Pridružené zóny, meridiány a body.
Dorzálna zóna; manuálny meridián hrubého čreva jang-ming; manuálny meridián tenkého čreva tai yang; Manuálny meridián s trojitým ohrievačom Shao-yang. CO 16, SI 12, TW 14, 15.


Naťahovacie cvičenia.
1. Zdravou rukou zdvihnite postihnutú ruku za chrbát do úrovne krížov a mierne ju potiahnite smerom k zdravej strane. Opravte pózu, kým počet nebude 15-20.
2. Po dosiahnutí zvýšenej pohyblivosti postihnutého ramena siahnite končekmi prstov za chrbát až po horný okraj lopatky zdravej strany. Opravte pózu, kým počet nebude 15-20.
Posilňovacie cvičenie. Posuňte ruku do strany s lakťom rovno. Potiahnite späť na počet 2, vráťte sa do východiskovej polohy na počet 4. Na zvýšenie pracovného úsilia môžete použiť závažia. M. supraspinatus pracuje pri abdukcii paže do 15-20 stupňov, pri veľkých uhloch sa do práce plne zapája deltový sval.
D. Finando, C. Finando


