Mikään ei näyttänyt ennustavan ongelmia. Keho on täynnä elämää, ja alamme puhua sydämestä, ilmaiseen tunteitamme ilosta tai kokemuksesta, rakkaudesta, kiintymyksestä jne. Yhtäkkiä se alkaa hakkaa raivokkaasti, hakkaa ja pulssi putoaa sadasta. Silloin sanakirjaamme ilmestyy uusi sana "takykardia".
Rytmihäiriöt: rytmihäiriötyypit ja kansanreseptien hoito
- Rytmihäiriöiden tyypit
- Perinteinen lääketiede tulee apuun
Tieteellisesti puhuen takykardia (kreikaksi tachys - nopea ja kardia - sydän) on rytmihäiriö, jossa syke nousee yli 100 lyöntiin minuutissa. Usein kardiologit kutsuvat tätä sairautta tarkemmin - paroksismaaliseksi eteistakykardiaksi.
Takykardiaa on monenlaisia. Tärkeimmät erotetaan: fysiologinen takykardia (ilmenee fyysisen ja henkisen stressin aikana), toinen nimi on sinustakykardia; patologinen takykardia (ilmenee synnynnäisten tai hankittujen sydämen ja muiden elinten sairauksien seurauksena). Ensinnäkin haluan rauhoittaa sinua ja huomauttaa, että takykardiaa on vaikea kutsua sairaudeksi sellaisenaan, pikemminkin se on oire. Se voi esiintyä itsenäisenä sairautena ja muiden sairauksien ilmentymänä.
Rytmihäiriöiden tyypit
Yleensä sydämen sykkeestä riippuen erotetaan seuraavat rytmihäiriötyypit:
takykardia- kohonnut syke (yli 100 lyöntiä minuutissa aikuisella),
bradykardia- hidastunut syke (alle 60 lyöntiä minuutissa levossa).
Kaikki rytmihäiriöt eivät tarvitse hoitoa. Esimerkiksi terveellä henkilöllä havaitaan sinustakykardiaa harjoituksen aikana (fyysinen tai emotionaalinen). Näin sydän sopeutuu kehon lisääntyneeseen hapentarpeeseen. Tämä on niin kutsuttu fysiologinen sinustakykardia.
Rytmihäiriön hoito riippuu sen tyypistä ja syystä.
Joskus syyn poistaminen riittää(esimerkiksi perussairauden hoitoon), palatakseen normaaliin rytmiin. Mitä tehdä, kun tunnet "elämäsi moottorisi" epäonnistumisia?
Välittömästi ensimmäisen hyökkäyksen jälkeen sinut tulee tutkia. On välttämätöntä sulkea pois kammiotakykardia (eräänlainen nopea sydämen syke, joka uhkaa elämää) ja kaikki orgaanisen sydänsairauden muodot, patologia kilpirauhanen, heikentynyt keuhkojen toiminta.
Elektrokardiogrammia käytetään yleensä sydänsairauksien diagnosoimiseen.
Ja jos käy ilmi, että takykardia on sinun fysiologinen ominaisuus, sinun on tiedettävä useita sääntöjä, jotka auttavat kohtauksissa.
1. Varaa aikaa! Jos reipas kävely tai muu fyysinen aktiivisuus aiheuttaa kehon reaktion, joka ilmenee takykardiana, sinun tulee hidastaa, vetää henkeä, levätä äläkä missään tapauksessa jatka toimimista samaan tahtiin.
2. Hengitä syvään! Hyökkäyksen aikana sinun tulee hengittää syvään ja uloshengittää voimakkaasti ohjaten koko ilmavirta alaspäin. Toista useita kertoja.
3. Poista piristävät juomat. Vältä kahvia, kolaa, suklaata ja piristeitä kaikissa muodoissaan.
4. Syö oikein! Oikean ja oikea-aikaisen ruoan syöminen on kehollesi erittäin tärkeää. Älä ylikuormita sydäntäsi pakottamalla sen toimimaan vatsasi hyväksi, sulattamalla liikkeellä pureskeltavaa pizzaa ja juotua kolaa.
5. Rentoudu! Stressaantuneet ihmiset kärsivät todennäköisemmin tämä sairaus. Yritä rentoutua useammin, murehtia vähemmän ja antaa kehollesi täysi aika levätä.
6. Harrasta urheilua! Harjoittele kehoasi, lisää kuormaa vähitellen, varovasti. Ei raskaat, mutta hyvin rakennetut ja säännölliset harjoitukset auttavat sydäntäsi toimimaan kunnolla.
etnostiede
Tiedetään, että terve sydän tarkoittaa kapillaarien pakottamista supistumaan intensiivisesti. Tämä on sydänsairauksien hoidon ydin.
Ensin sinun on vahvistettava uupunutta vartaloa kuivattujen orapihlajaisten hedelmien infuusiolla: 1 st. l. hedelmähauduta 1 kuppi kiehuvaa vettä ja anna hautua 2 tuntia lämpimässä paikassa. Siivilöi. Päivittäinen annos - 0,5 kuppia kolme kertaa päivässä ennen ateriaa.
Sydänsairauksien hoitoon sopii myös toinen resepti: Kaada 10 g kuivattuja orapihlajan hedelmiä 100 ml:lla vodkaa ja anna seistä kymmenen päivää. Tällä tavalla valmistettu seos otetaan 30 tippaa kolme kertaa päivässä. Hoitojakso on 3 viikkoa.
Siirry sitten seokseen, joka ravitsee sydänlihasta. Tämä sekoitus kuivia ruusunmarjoja, punaista pihlajaa, orapihlajaa, viburnumia, rusinoita ja kuivattuja aprikooseja - yhtä suuria määriä. Kaada 1 kuppi kokoelmaa 1 litralla kiehuvaa vettä ja säilytä termospullossa yön yli. Juo koko päivän teen sijaan.
Kolmivärinen apteekkivioletti auttaa monia. Yleensä käytössä keuhkosairaudet, sitä ei ilman menestystä käytetään vahvaan sydämenlyöntiin. Päivittäinen annos - 2 rkl. l. yrtit 0,5 litraan kiehuvaa vettä, jätä 6 tuntia.
Pihallemme istutetaan lähes joka pihalle kasveja, kuten lääkekasvi. Enimmäkseen käytetään juuria. He kaivavat ne yöllä, vähän ennen uuden kuun alkua. Paras aika yrttien keräämiseen on auringonnousun ja puolenpäivän välillä, juuri uuden kuun loputtua. Lyhytkin yrttijuurikeitteen käyttö aiheuttaa energisemmän, mutta rauhallisemman sydämen sykkeen, vähentää hengenahdistusta, potilaan vointi paranee.
Keittäminen valmistetaan seuraavasti: 3 rkl. l. juuri kaadetaan 1 litralla vettä, höyrytetään uunissa koko yön ja keitetään 8 minuuttia aamulla, minkä jälkeen se jätetään höyryämään 20 minuuttia, suodatetaan, puristetaan loput pois ja juodaan päivässä 4 annoksena. Pitkäaikainen hoito on sallittua, erityisesti anemiassa, samoin kuin liiallisessa hermostuneisuudessa ja ärtyneisyydessä.
Jos sinulla on rytmihäiriö ja ekstrasystole (pulssin menetys), niin paras lääke tulee taas orapihlajaksi. Tämä on todella Jumalan lahja. Se käyttää hedelmiä, tuoreita ja kuivattuja kukkia, tasaisia lehtiä, ohuita oksia, joissa on turvonneet silmut, ja harvoissa tapauksissa juuria.
Mikä on hyvä orapihlaja? Se parantaa luotettavasti sydänlihaksen toimintaa ja ehkäisee sen ennenaikaista väsymystä, vaikuttaa suotuisasti laskimoiden paineen tasoon ja verisuonten seinämien toimintaan, alentaa merkittävästi kolesterolitasoja ja edistää aivojen hermosolujen parempaa hapen saantia.
On olemassa lukemattomia tapoja valmistaa orapihlaja infuusioita ja tinktuuroita. Havaintojeni mukaan ei alkoholipitoinen, vaan vesipitoinen uute on paljon tehokkaampi. Se valmistetaan seuraavasti: ruokalusikallinen murskattuja orapihlajan hedelmiä kaadetaan lasilliseen kiehuvaa vettä, astiat on suljettava kannella, asetettava alhaiselle lämmölle ja haihdutettava hiljaa, ilman rajua kiehumista, puoleen tilavuudesta. Tämä tiivistetty keite juodaan 40 tippasta 1 teelusikalliseen 3 kertaa päivässä ennen ateriaa.
Vakaan tuloksen saavuttamiseksi hoidossa on suositeltavaa ottaa tällaista uutetta pitkään, vähintään 3 kuukautta. Suosittelen keittämään kuivattuja kukkia teenä 1 rkl. l. per lasillinen kiehuvaa vettä, ota enintään 3 lasillista päivässä.
Orapihlajan kukinnan aikana sinun on: täytä lasipurkki kukilla yläosaan (ilman tiivistämistä) ja kaada vodkaa kurkkuun asti. Tiiviisti suljettu, vaadi kuukausi pimeässä paikassa. Sinun on otettava se 1 tl. 3 kertaa päivässä. Korkea hyötysuhde juuri tällaisia lääkkeitä (tuoreista kukista valmistettuja tinktuuroita) on testattu useiden vuosien ajan.
Ekstrasystolen ilmiöiden kanssa valeriaana ei ole yhtä suosittu. Ja jälleen kerran, ei apteekin alkoholitinktuura tai tabletoitu kuivauute, vaan vain juuri kuivattu juuri voi olla huomattavan tehokas. On yleisesti hyväksyttyä, että valerianjuuri taitavasti säilytettynä - lasipurkissa, jossa on tiukka kansi - ei menetä ominaisuuksiaan 3 vuoteen. Sen aktiivisuus kuuden ensimmäisen kuukauden aikana (syksystä kevääseen) on kaksi ja kolme kertaa suurempi kuin pitkäaikaisen varastoinnin jälkeen.
Sepelvaltimoverenkierron kroonisissa häiriöissä, sydämentykytyksissä, takykardiassa ja ekstrasystolissa, jotka liittyvät erityisesti aivokuoren neuroottiseen tilaan, on tarpeen valmistaa 1 rkl infuusio. l. murskattu valerianjuuri lasilliseen kiehuvaa vettä. Juurea pidetään siinä aamuun asti, ja päivän aikana he juovat 3 kertaa kolmasosa lasillista sairauden kolmen ensimmäisen viikon aikana. Sitten, kun sen terävyys on poistettu, voit vaihtaa maltillisempiin annoksiin, ensin 2, sitten 1 rkl. l. 3 kertaa päivässä.
Valerian-infuusio on otettava pitkään, enintään kaksi kuukautta, sitten pitää kuukausittainen tauko, jonka jälkeen kurssi toistetaan. Terapeuttinen vaikutus saavutetaan hitaasti, vain järjestelmällisellä ja pitkäaikaisella käytöllä.
Jokien ja lampien rannoilla, soilla ja kosteilla niityillä häpyhuuliperheen kasvi hauskalla nimellä zyuznik kiinnittää usein huomiota, ihmiset kutsuvat sitä sydänruohoksi. Tutkijat ovat vahvistaneet sen korkean aktiivisuuden ekstrasystoleissa, sydämentykytyksissä, erityisesti kilpirauhassairauksien aiheuttamissa.
Kuivattu ruoho murskataan, 1 rkl. l. kaada 0,5 litraa kiehuvaa vettä, pidä kannen alla kaksi tuntia, juo sitten puoli lasia 3 kertaa päivässä ennen ateriaa. Hoito kestää 1 kuukauden. Tarvittaessa hoitojakso toistetaan useita kertoja vuodessa lyhyillä tauoilla.
Sydämen rytmihäiriöihin voi auttaa lääkekokoelma: emojuuri, valerianjuuri, sitruunamelissa, siankärsämö. Kaikki yrtit otetaan 1 rkl. l. Lisää 1 rkl yli 40-vuotiaille tai lisääntynyttä veren hyytymistä sairastaville. l. makeaapila (siankärsämö sakeuttaa verta, makeaapila ohenee, kompensoi negatiivinen toiminta siankärsämö). Kaada 600 ml kiehuvaa vettä, pidä 15 minuuttia höyryhauteessa. Ota puoli lasia 3 kertaa päivässä ennen ateriaa.
Samanaikaisen takykardian, rytmihäiriön, ekstrasystolian kanssa suosittelen seosta. Se sisältää: villiruusua, kanervaa, sitruunamelissan lehtiä, karpaloita, pajuyrttiä, vehnäruohon juuria, mäkikuismaa, metsämansikan lehtiä. Jos veren hyytyminen lisääntyy, lisää makeaa apilaa tai kastanjaväriä.
Sekoita kaikki kasvit samassa suhteessa. 1 rkl. l. sekoita lisää ripaus vihreää teetä, kaada 0,5 litraa kiehuvaa vettä. Vaadi yötä. Juo 3 päivää 1/3 kupillista ennen ateriaa. Voidaan ottaa 2 tuntia aterian jälkeen. Juo 3 viikkoa, sitten 10 päivän tauko, toista kurssi.
Eteisvärinässä orapihlajan marjoista puristettu mehu auttaa. Se tulisi juoda kolme kertaa päivässä, 1/4 kuppia 1 rkl. l. hunaja.
Hawthornilla "sydänauttajana" ei ole kilpailijoita vastaavilla parantavilla ominaisuuksilla. Sitä määrätään myös sydämen toiminnan toiminnallisiin häiriöihin sekä angina pectorikseen, takykardiaan, eteisvärinään.
Sydänlihaksen toiminnan vahvistamiseksi rytmihäiriön aikana suosittelen: Keitä 8 suurta ruusunmarjaa (kivettömiä) 0,5 litrassa vettä 15 minuuttia. Jäähdytä saatu liemi, laita seulan läpi, lisää 3 tl. hunajaa ja sekoita hyvin. Nauti puoli kupillista puoli tuntia ennen jokaista ateriaa.
Sykkeen nopeaan hidastamiseksi perinteinen lääketiede neuvoo juomaan 50 ml ruiskukankukkien keittoa (lisää 2 tl ruiskukkaa 1 kupilliseen kiehuvaa vettä ja anna hautua 60 minuuttia).
Rytmihäiriöt ja muut sydänongelmat: Sekoita 1 rkl. l. Adonis ja 2 rkl. l. koivunlehtiä, hienoksi leikattua äkeenjuurta ja auringonkukan kukintojen terälehtiä. Yksi ruokalusikallinen seosta kaada 0,5 litraa kiehuvaa vettä ja laita vesihauteeseen 20 minuutiksi. Ota sitten pois liedeltä, peitä kannella ja anna jäähtyä kokonaan. Juo 1/4 kuppia 4 kertaa päivässä 30 päivän ajan.
Jos sydämenlyöntien taajuuden ja järjestyksen rikkominen on rytmihäiriö.
Jos sydämen supistuminen on hidasta, kohtaat sairauden, kuten bradykardia. Bradykardia on, kun syke hidastuu ja syke laskee alle 60 lyöntiä minuutissa.
Jos pulssi on alle 40 lyöntiä minuutissa, siitä tulee hengenvaarallinen. Sairauden seurauksena elimistö lakkaa vastaanottamasta tarpeeksi happea, samoin kuin tarvittavia ravintoaineita kaikkien elinten täydelliseen toimintaan.
Valitettavasti lääkkeet eivät ole tehokkaita patologiseen bradykardiaan. Kansanlääketieteessä tunnettu resepti on hyvin yksinkertainen, mutta luotettava: Ota 30 g tuoreita männynsilmuja, kaada 150 ml vodkaa ja vaadi aurinkoisessa paikassa 10 päivää. Ota 20 tippaa 3 kertaa päivässä 20 minuuttia ennen ateriaa.
Oikea ravitsemus on yksi toipumisen edellytyksistä
Ravinnolla on erittäin tärkeä rooli rytmin palauttamisessa. Hyödyllinen sydämentykytyksiin viikunoita on missä tahansa muodossa.
Salaatti tuoreen sipulin ja omenaviipaleella otettu erilaisten ateroskleroottista alkuperää olevien rytmihäiriöiden kanssa.
Seos mehuja punajuurista, porkkanasta ja retiisistä suhteessa 1:1:1 on tarpeen juoda päivittäin useiden kuukausien ajan kaikenlaisten sydämen rytmihäiriöiden kanssa.
Jos sydämen rytmihäiriöitä ilmenee, sinun on rajoitettava sokeria, makeisia, eläinrasvoja ruokavaliossa, ja myös välttää runsaasti kolesterolia sisältäviä ruokia(aivot, kaviaari, rasvainen liha, munankeltuainen).
On myös tarpeen jyrkästi rajoittaa suolan, kahvin, vahvan teen ja erityisesti alkoholin käyttöä.
Sinun tulisi syödä raakoja elintarvikkeita, joissa on runsaasti kalsiumia, vitamiineja ja hivenaineita, jotka normalisoituvat Sydämenlyönti(vihanneksen pinnat, erityisesti nuoret nauriit ja pavut, retiisit, punajuuret, porkkanat, lehtikaali, pähkinät, maito ja maitotuotteet, appelsiinit, hunaja, kuivatut aprikoosit, aprikoosit, herukat, persikat, kirsikat, kirsikat, karpalot, aprikoosit, rusinat, puolukat , selleri, minttu).
On tarpeen sisällyttää mereneläviä päivittäiseen ruokavalioon, levät, erityisesti ruskeat.
Omenaviinietikan juominen auttaa lisäämään kaliumia veressäsi(2 tl kolme kertaa päivässä 30 minuuttia ennen ateriaa). Etikka tulee laimentaa vedellä ja hunajalla (2 tl etikkaa ja 2 tl hunajaa 1 lasillista vettä kohti).
Ravitsemuksen pääpaino tulee olla viljassa, raejuustossa, vähärasvaiset lajikkeet kala, kaurapuuro Eläinöljyt tulee korvata kasviöljyillä.
On tarpeen lisätä hedelmien (etenkin omenoiden) ja vihannesten määrää ruokavaliossa. Piparjuurta, valkosipulia, sipulia sekä villiruusun ja orapihlajan infuusiota tulee aina olla potilaan pöydällä.
Hyödyllinen nauriskeite: 2 rkl. l. hienonnettu nauris kaada lasillinen kiehuvaa vettä ja keitä 15 minuuttia, valuta. Juo 0,5 kuppia sydämentykytysten hoitoon.
Jos olet ylipainoinen, sinun tulee viettää paastopäivät: omena, raejuusto, kefiiri.
On hyödyllistä juoda lähdettä, puhdasta kaivovettä, kävellä enemmän raikas ilma, harjoittaa järjestelmällisesti fyysistä kulttuuria. Tupakkaa ja alkoholia tulee välttää.
Fyysinen aktiivisuus on myös hoitoa
Kuntoilun, erityisesti aerobisen, kasvaessa syke laskee 56-60 lyöntiin / min - bradykardia kehittyy kehon uudelleenjärjestelyn seurauksena kaikilla sen toiminnan tasoilla, mikä liittyy fyysisen rasituksen vaikutuksiin. sitä (yksinkertaisesti sanottuna sydän tulee voimakkaammaksi ja toimii säästeliäämmin). Pulssin hidastumista ilmenee muutaman kuukauden säännöllisen harjoittelun jälkeen. Lapsilla pulssin hidastuminen on vähemmän ilmeistä. Jos leposyke ylittää 80 lyöntiä/min tai päinvastoin on jyrkkä hidastuminen (jopa 40-42 lyöntiä/min tai vähemmän), kannattaa käydä lääkärissä, koska tämä voi johtua tietyistä sairauksista.
Kaikkeen fyysiseen toimintaan liittyy sykkeen nousu, jonka suuruus riippuu ensisijaisesti kuormituksen tilavuudesta ja intensiteetistä, mutta suurelta osin fyysinen kunto henkilö.
Pääsääntöisesti riittämättömästi koulutetuilla henkilöillä sykkeen tulisi harjoituksen aikana olla välillä 120-140 lyöntiä / min. Koulutetuimmilla urheilijoilla se voi saavuttaa 150-180 lyöntiä/min, ja vain koulutetuilla urheilijoilla, joilla on korkeat kehon toimintakyvyt - yli 180 lyöntiä/min. Vanhemmat ihmiset eivät siedä merkittävää sykkeen nousua, koska yli 120-140 lyöntiä minuutissa ei ole heille toivottavaa.
Mittaamalla sykettä itse harjoituksen aikana (taukoissa tietysti) voit arvioida, jakautuuko kuorma oikein. Keho selviää siitä helpommin, jos se sisällytetään työhön vähitellen, minkä oppitunnin johdanto-osa tarjoaa - lämmittely.
Työn intensiteettiä tulisi myös vähentää asteittain, jolle on tapana erottaa viimeinen osa terveysharjoituksista (urheilijoilla on sille jopa oma nimi - "hitch"). Siksi on suositeltavaa mitata syke itsehallinnan (tai keskinäisen valvonnan) aikana useita kertoja harjoituspäivässä: aamulla (nousun jälkeen, tyhjään vatsaan, ennen aamuharjoituksia ja vesitoimenpiteitä), ennen harjoittelua, voimakkaimman kuormituksen aikana, heti harjoituksen päätyttyä sekä 5-10 minuuttia, 1-2 tuntia tunnin jälkeen ja seuraavan päivän aamuna.
Jos on niin sanottu rytmihäiriö(yksittäisten lyöntien häviäminen - "keskeytykset" tai niiden ei-rytminen vuorottelu tai kohtauksellinen sydämentykytys), ja myös jos jotkin tai kaikki pulssin lyönnit ovat tuskin käsin kosketeltavat(heikko täyttö), hoitoa tarvitaan.
Esimerkiksi: 20 kyykkyä 30 sekuntia tai juoksu kohtalaisen intensiteetin paikassa (vauhdilla 160-180 askelta minuutissa) 1, 2, 3 minuuttia - riippuen iästä ja fyysinen kunto mukana.
Pulssi lasketaan levossa ennen kuormitusta, välittömästi kuormituksen jälkeen, sitten 2., 3. ja 5. minuutin alussa 10-15 sekunnin välein muutettuna minuuteiksi. Hyvässä toimintakunnossa ja ilman väsymystä pulssi nousee 20 kyykyn jälkeen enintään 120-140 lyöntiin/min ja palautuu perusviiva 3-4 minuutissa. Juoksun jälkeen pulssi kiihtyy yleensä 130-160 bpm sisällä ja palautuminen kestää hieman kauemmin, mutta 5. minuutin lopussa kuormituksen jälkeen pulssin pitäisi olla jo lähellä alkuperäistä. Tässä tapauksessa niitä ei pitäisi olla epämukavuutta tai epäsäännölliset sydämenlyönnit.
Ei myöskään ole erityisiä fyysisiä harjoituksia, jotka auttavat bradykardiassa. Siksi älä yritä nopeuttaa sykettä minkäänlaisen stressin ja harjoituksen avulla - tämä voi johtaa arvaamattomiin seurauksiin. Bradykardiaan liittyvät vitsit ovat huonoja, joten jos sinulla on yllä olevia oireita, muista käydä tutkimuksessa.
Lopuksi haluan sanoa, että meidän on oltava tarkkaavaisia terveydellemme, noudatettava työ- ja lepojärjestelyä, vältettävä huonoja tapoja ja tietysti antaa Erityistä huomiota liikunta ja urheilu. Sinun on valittava itsellesi kätevimmät ja yksinkertaisimmat tavat. Nämä voivat olla aamuharjoituksia, uintia, hiihtoa, kävelyä, lenkkeilyä, terveystunteja ja fysioterapia. Ja kauemmas. Samalla sinun on tiedettävä pulssi ja kyettävä analysoimaan sen muutoksia. Kun verrataan sykemittareita päivän aikana, tulee ottaa huomioon toimintojen päivittäinen tiheys ja kehon asento: aamulla pulssi on aina harvempi kuin iltapäivällä; makuuasennossa se on harvemmin kuin seisoma-asennossa; syömisen jälkeen sen esiintymistiheys kasvaa hieman. julkaistu.
P.S. Ja muista, vain muuttamalla tietoisuuttasi - yhdessä muutamme maailmaa! © econet
Sydämen rytmihäiriö on mikä tahansa sydämen rytmihäiriö, jolle on tunnusomaista sydämenlyöntien tiheyden, säännöllisyyden ja järjestyksen muutos sydämen perustoimintojen: automatismin, kiihtyvyyden ja johtuvuuden rikkomisen seurauksena.
Sydämen rytmihäiriöt
Rytmihäiriöt havaitaan orgaanisilla sydämen vaurioilla: sydäninfarkti, sydänvikoja jne., mikä loukkaa autonomisen toiminnan toimintaa hermosto, muutokset vesi-suolatasapainossa, myrkytykset. Rytmihäiriöitä voidaan havaita jopa kokonaan terveitä ihmisiä vakavan ylityön taustalla, vilustumisen yhteydessä alkoholijuomien nauttimisen jälkeen.
Potilas ei välttämättä tunne monia sydämen rytmihäiriöitä, eivätkä ne aiheuta seurauksia (sinustakykardia, eteisen ekstrasystolia), ja ne osoittavat useammin mitä tahansa ekstrakardiaalista patologiaa (esimerkiksi lisääntynyt kilpirauhasen toiminta). Vaarallisimpia ovat kammiotakykardiat, jotka voivat olla suora syy äkilliseen sydänkuolemaan (83 %:ssa tapauksista). Yhtä hengenvaarallinen voi olla bradykardia, erityisesti AV-salpaus, johon liittyy äkillinen lyhytaikainen tajunnan menetys. Tilastojen mukaan ne aiheuttavat äkillisen sydänkuoleman 17 prosentissa tapauksista.
Mikä pitää sydämen rytmin normaalina
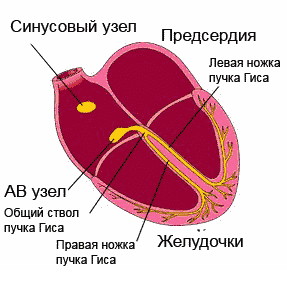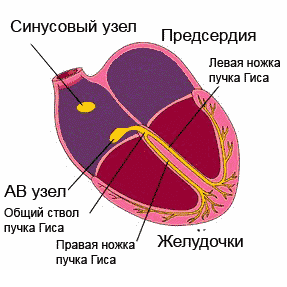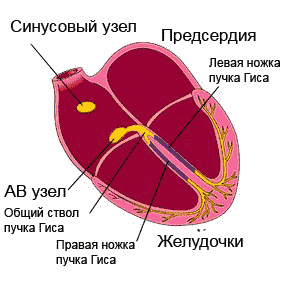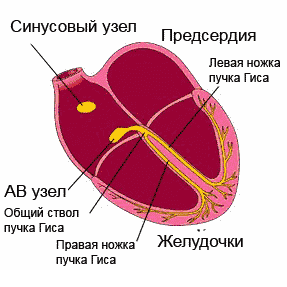
Sydämen johtumisjärjestelmä tarjoaa normaalin rytmin. Tämä on johdonmukainen "voimalaitosten" (solmujen) verkosto - erittäin erikoistuneiden solujen klusterit, jotka voivat luoda ja johtaa sähköimpulsseja tiettyjen nippujen ja kuitujen läpi, mikä puolestaan aiheuttaa sydänlihaksen (sydänlihaksen) viritystä ja supistumista.
Vaikka kaikki johtamisjärjestelmän elementit pystyvät tuottamaan sähköisiä impulsseja, tärkein voimalaitos on sinussolmu, joka sijaitsee oikean eteisen yläosassa. Se asettaa vaaditun sykkeen (60-80 lyöntiä minuutissa levossa, enemmän harjoituksen aikana, vähemmän unen aikana). Sinussolmussa "syntyneet" impulssit leviävät kaikkiin suuntiin, kuten auringonsäteet. Jotkut impulsseista aiheuttavat eteisten virittymistä ja supistumista, ja toinen - johtavan järjestelmän erityisreittejä pitkin lähetetään eteiskammioon (useammin sanotaan AV-solmuksi), - seuraavaan "voimalaitokseen". AV-solmussa impulssin liike hidastuu (eteisillä on oltava aikaa supistua ja ohittaa veri kammioihin). Lisäksi impulssit leviävät His-nippuun, joka puolestaan on jaettu kahteen jalkaan. Oikea jalka nippu Purkinjen kuitujen avulla johtaa impulsseja sydämen oikeaan kammioon, vasempaan vasempaan kammioon, mikä aiheuttaa niiden virittymisen ja supistumisen. Näin varmistetaan sydämemme rytminen työ.
Sydämen johtumisjärjestelmässä voi syntyä kaksi ongelmaa:
- impulssin muodostumisen rikkominen yhdessä "voimalaitoksista".
- impulssin johtumisen rikkominen yhdessä kuvatun järjestelmän osista.
Molemmissa tapauksissa päätahdistimen toiminnan ottaa ketjun seuraava "voimalaitos". Syke kuitenkin hidastuu.
Siten sydämen johtumisjärjestelmällä on monitasoinen suoja äkillinen pysähdys sydämen toimintaa. Mutta rikkomukset sen työssä ovat mahdollisia. Juuri he johtavat rytmihäiriöiden esiintymiseen.
Rytmihäiriöiden lajikkeet
Rytmihäiriöt ovat sydämen rytmihäiriöitä, joihin liittyy:
- hidastuminen (alle 60 lyöntiä minuutissa).
- kiihtyvyys (yli 100 minuutissa).
- tai epäsäännölliset sydämenlyönnit.
Sykkeen laskua kutsutaan bradykardiaksi (brady - harvinainen), kiihtymistä - takykardiaksi (tahi - usein).
Rytmihäiriötyyppejä on kymmeniä. Tässä annamme sinulle käsityksen niistä tyypillisimpien ja yleisimpien mekanismeista. Nämä sisältävät:
1. Bradykardian päätyypit:
- heikkouden oireyhtymä sinussolmuke.
2. epäsäännöllinen rytmi:
- Extrasystole.
3. Takykardian päätyypit:
- Supraventrikulaarinen (supraventrikulaarinen) takykardia.
- Eteisvärinä (eteisvärinä).
- Ventrikulaarinen takykardia.
"Fokuksen" sijainnista riippuen takykardiat jaetaan supraventrikulaarisiin tai supraventrikulaarisiin (paikannettu eteiseen tai AV-solmun alueelle) ja kammioon.
Kestosta riippuen takykardiat jaetaan paroksismaalisiin ja pysyviin. Paroksismaalinen takykardia on äkillinen jyrkkä sykkeen nousu, joka kestää muutamasta sekunnista useisiin päiviin ja pysähtyy yhtä äkillisesti kuin alkaakin (usein ilman ulkopuolista väliintuloa). Pysyvä takykardia on pitkittynyt (yli 6 kuukautta) sydämen sykkeen nousu, joka kestää lääkkeitä ja sähköhoitoa (sähköinen kardioversio).
Heikko sinus-oireyhtymä johtuu impulssin muodostumisen rikkomisesta sinussolmukkeessa tai impulssin johtumisen rikkomisesta sinussolmukkeesta "ulostulossa" koskettaessa eteiskudokseen. Tähän patologiaan voi liittyä jatkuva bradykardia tai ajoittaiset tauot sydämen työssä ns. sinoatriaalisen salpauksen vuoksi.
Sinusbradykardia voi esiintyä terveillä, hyvin koulutetuilla ihmisillä tai olla merkki patologisen tilan kehittymisestä. Esimerkiksi kilpirauhasen vajaatoiminta (kilpirauhasen toiminnan heikkeneminen), kohonnut kallonsisäinen paine, jotkut tartuntataudit (lavantauti), yleinen voimattomuus pitkäaikaisen paaston aikana.
Usein tarvitaan ympärivuorokautista EKG-rekisteröintiä (Holterin seuranta) potilaan normaalin elämän aikana. On täysin mahdollista, että rytmihäiriöitä ei rekisteröidä myöskään päivittäisen seurannan aikana. Tässä tapauksessa suoritetaan kallistustesti.
Mitkä ovat eteiskammioblokauksen hoidot?
Tärkeimmät indikaatiot pysyvän sydämentahdistimen implantoimiseksi atrioventrikulaarisessa salpauksessa ovat:
- taukoja sydämen toiminnassa yli 3 sekunniksi.
Äkillinen sydänkuolema
Mikä on äkillinen sydänkuolema?
Äkillinen sydänkuolema tarkoittaa sydämen patologian aiheuttamaa luonnollista kuolemaa, jota edeltää äkillinen tajunnan menetys tunnin sisällä akuuttien oireiden alkamisesta, jolloin taustalla oleva sydänsairaus voi olla tiedossa, mutta kuoleman aika ja tapa ovat odottamattomia.
Sydän- ja verisuonisairaudet ovat edelleen yleisin kuolinsyy. Sydäninfarktin jälkeen äkillinen sydänkuolema (SCD) on toiseksi yleisin sydän- ja verisuoniperäisen kuoleman syy. Noin 83 % SCD:stä johtuu sepelvaltimotaudista, jota ei diagnosoida kuolinhetkellä.
Mitkä ovat sydänperäisen äkillisen kuoleman riskitekijät?
SCD:lle on tunnettuja riskitekijöitä: anamneesissa ollut SCD-jakso, kammiotakykardia, sydäninfarkti, sepelvaltimotauti, SCD-tapaukset tai selittämätön äkillinen kuolema perheessä, vasemman kammion toiminnan heikkeneminen, hypertrofinen kardiomyopatia, sydämen vajaatoiminta, Brugadan oireyhtymä ja pitkä QT-oireyhtymä jne.
Potilailla, joilla on äkillinen kardiovaskulaarinen kollapsi, EKG-tallennus on osoittanut, että kammiovärinää ja kammiotakykardiaa esiintyy 75–80 %:ssa tapauksista, kun taas bradyarytmioilla ei näytä olevan merkittävä vaikutus SCD:n kehittymiseen. Noin 5-10 % SCD-tapauksista tapahtuu ilman sepelvaltimotautia tai kongestiivinen sydämen vajaatoiminta.
Länsimaissa havaittu SCD:n esiintymistiheys on suunnilleen sama ja vaihtelee 0,36 - 1,28 tapausta 1000 asukasta kohti vuodessa.
Mitkä ovat äkillisen sydänkuoleman ehkäisykeinot?
Kammiorytmihäiriöpotilaiden hoidon tarkoituksena on ehkäistä tai lopettaa rytmihäiriö. Tähän mennessä hoitovaihtoehtoja ovat:
- hoito rytmihäiriölääkkeillä (AAP), luokka III;
- sydämen johtumisreittien radiotaajuinen ablaatio;
- implantoitavien kardioverteri-defibrillaattorien (ICD) implantointi.
Amiodaronin ja muiden luokan III rytmihäiriölääkkeiden tehtävänä on estää rytmihäiriöiden ilmaantumista. Kuitenkin, jos AARP-hoidon aikana kehittyy kammiotakykardia ja kammiovärinä, lääke ei pysty pysäyttämään rytmihäiriötä. Henkeä uhkaavaa takykardiaa voi pysäyttää vain implantoitu kardioverteri-defibrillaattori tai ulkoisen defibrillaattorin käyttö elvyttäjien toimesta.
Siten ainoa hoito, joka voi estää äkillisen sydänkuoleman hengenvaarallisessa rytmihäiriössä, on hoito implantoitavilla kardioverteri-defibrillaattoreilla. ICD-lääkkeiden on osoitettu olevan 99 % tehokkaita hengenvaarallisten rytmihäiriöiden lopettamisessa ja siten äkillisen sydänkuoleman estämisessä.
ICD:n on osoitettu vähentävän kokonaiskuolleisuutta (kaikista syistä) 31 % sydäninfarktin jälkeisillä potilailla, joilla on ejektiofraktio< 30%. Кроме того, у пациентов повышается качество жизни, функциональный статус и физические возможности.
HUOMIO! Jos silmäsi edessä henkilö yhtäkkiä menetti tajuntansa, vaikka spontaania hengitystä ja pulsaatiota ei ole päävaltimot(kaulassa, nivuspoimussa) ei ole määritetty, siirry kiireellisesti elvytystoimenpiteisiin:
Eteisvärinä (eteisvärinä)
Mikä on eteisvärinä (eteisvärinä)?
Eteisvärinä (eteisvärinä)- yleisin supraventrikulaarisen rytmihäiriön muoto, jossa eteiset supistuvat satunnaisesti taajuudella 400-600 minuutissa ilman koordinaatiota sydämen kammioiden kanssa. Kammioihin johdettujen impulssien taajuuden suodattimen roolia suorittaa AV-solmu (normaalisti eteiskammiosolmu pystyy johtamaan jopa 140-200 impulssia minuutissa). Siksi eteisvärinässä vain osa impulsseista saavuttaa kammiot, kun taas niiden supistuminen tapahtuu epäsäännöllisesti, mikä muistuttaa välkkymistä (sitä nimi eteisvärinä). Sinussolmuke menettää siten toimintansa sydämentahdistimena.
Useimmilla eteisvärinää sairastavilla ihmisillä (etenkin jos eteisvärinän kesto on yli 48 tuntia) on lisääntynyt veritulppien riski, mikä voi heidän liikkuvuutensa vuoksi edistää aivohalvauksen kehittymistä. Eteisvärinän paroksismaalisen muodon siirtyminen pysyvään muotoon voi edistää kroonisen sydämen vajaatoiminnan kehittymistä tai etenemistä.
Miltä potilas kokee eteisvärinän ilmenemisen?
Eteisvärinän ilmaantumiseen liittyy jyrkkä sydämen sykkeen nousu, johon voi liittyä äkillinen sydämentykytys, sydämen työn keskeytys, yleinen heikkous, ilmanpuute, hengenahdistus, pelko, rintakipu. Joskus tämä hyökkäys menee ohi nopeasti (sekunneissa tai minuuteissa) ilman lääkitystä tai muita lääketieteellisiä toimenpiteitä. Hyvin usein sydämentykytys ei kuitenkaan häviä itsestään, vaan voi kestää melko pitkään (tunteja, päiviä) ja vaatia lääkärin apua.
Mitkä ovat eteisvärinän riskitekijät?
- Ikä. Iän myötä eteisessä voi tapahtua sähköisiä ja rakenteellisia muutoksia, mikä edistää eteisvärinän kehittymistä.
- Orgaaniset sydänsairaudet, mukaan lukien sydänvauriot, aiemmat leikkaukset avoin sydän lisää eteisvärinän kehittymisen riskiä.
- Muut krooniset sairaudet. Kilpirauhassairaudet, kohonnut verenpaine ja muut sairaudet voivat edistää eteisvärinää.
- Alkoholi on tunnettu "aloitusaine" eteisvärinäkohtauksiin.
Mitkä ovat eteisvärinän diagnostiset menetelmät?
- Elektrokardiogrammin rekisteröinti.
- Holterin seuranta - elektrokardiogrammin rekisteröinti ympäri vuorokauden potilaan normaalissa elämäntilassa.
- Eteisvärinän kohtausten tallentaminen online-tilassa (reaaliaikaisessa) - eräänlainen Holterin seuranta - kannettava laite, jonka avulla voit lähettää EKG-signaaleja puhelimitse hyökkäyksen alkaessa.
- Ekokardiografia on ultraäänitutkimus, jonka avulla voit määrittää sydämen onteloiden koon, sen supistumiskyvyn ja sydämen läppälaitteen tilan.
Mitkä ovat eteisvärinän (eteisvärinän) hoidot?
Jos sinulle on kehittynyt jatkuva eteisvärinäkohtaus, sinun tulee yrittää lopettaa se (varsinkin jos tämä on ensimmäinen rytmihäiriön ilmaantuminen elämässäsi). Tätä varten käytetään lääketieteellisiä tai sähköisiä menetelmiä rytmin palauttamiseksi. Taktiikka määräytyy rytmihäiriön kliinisten ilmenemismuotojen keston, vakavuuden, sydämen orgaanisen patologian, rytmihäiriön väitetyn syyn perusteella.
Jos sinulla on pysyvä eteisvärinän muoto (eli kaikki yritykset rytmihäiriön pysäyttämiseksi ovat epäonnistuneet tai normaalin sinusrytmin ylläpitäminen on turhaa), sinun on otettava jatkuvasti lääkkeitä sydämen sykkeen hallitsemiseksi ja aivohalvauksen estämiseksi.
HUOMIO! Jos sinulla on jatkuva eteisvärinäkohtaus, hakeudu välittömästi lääkärin hoitoon, koska on toivottavaa lopettaa tämä rytmihäiriö seuraavien 48 tunnin (!) kuluessa. Tämän ajanjakson jälkeen sydämensisäisen veritulpan muodostumisen ja siihen liittyvien komplikaatioiden (halvaus) riski kasvaa jyrkästi. Siksi, jos eteisvärinä kestää yli kaksi päivää, on välttämätöntä ottaa Warfarin (veren hyytymisen vähentämiseksi) 3-4 viikon ajan, ja vasta sen jälkeen voit yrittää lopettaa sen. Jos lopputulos on onnistunut, varfariinin ottamista on jatkettava vielä 4 viikkoa, mutta eteisvärinä säilyy, sitä on otettava jatkuvasti.
Sairas sinus-oireyhtymä
Mikä aiheuttaa sairas poskiontelo-oireyhtymän?
Sairas sinus-oireyhtymä johtuen impulssin muodostumisen rikkomisesta sinussolmukkeessa - sydämen tärkeimmässä "voimalaitoksessa" - tai virityksen johtumishäiriöstä eteisessä. Tässä tapauksessa sydämen työssä on harvinainen rytmi tai taukoja.
Huomautus . Sinusbradykardia voi ilmaantua terveillä, hyvin koulutetuilla ihmisillä tai olla merkki hypotyreoosista (kilpirauhasen toiminnan heikkenemisestä), kallonsisäinen paine, jonkin verran tarttuvat taudit(lavantauti), yleinen voimattomuus pitkäaikaisen paaston aikana.
Mitkä ovat sairaan poskiontelooireyhtymän kliiniset oireet?
Tämän tyyppisessä sydämen rytmihäiriössä olet yleensä huolissasi:
- yleinen heikkous;
- huimaus;
- hengenahdistus;
- nopea väsymys.
Vaikealla bradykardialla esiintyy:
- tummumisen jaksot silmissä;
- tila, joka on lähellä tajunnanmenetystä ("Haluan tarttua johonkin, jotta en putoa").
HUOMIO! Bradykardian äärimmäiset ilmentymät ovat lyhytaikaisia tajunnanmenetyskohtauksia (sekuntia) - "kävely-kävely - tuli itseensä makaamaan lattialla". Tätä voi edeltää "lämmön tunne päässä".
Pitkäaikainen tajunnan menetys (5-10 minuuttia tai enemmän) ei ole bradykardialle ominaista.
Mitkä ovat sairaan poskiontelooireyhtymän diagnostiset menetelmät?
Ensisijainen diagnoosi voi olla brykardian kliinisten oireiden esiintyminen.
Seuraava vaihe on elektrokardiogrammin rekisteröinti.
Usein tarvitaan ympärivuorokautista EKG-rekisteröintiä (Holterin seuranta) potilaan normaalin elämän aikana. On täysin mahdollista, että rytmihäiriöitä ei rekisteröidä myöskään päivittäisen seurannan aikana.
Tässä tapauksessa suoritetaan erityisiä tutkimuksia taukojen ilmaantumisen provosoimiseksi sydämen työssä. Nämä sisältävät:
- sydämen transesofageaalinen stimulaatio
- kallistustesti.
Mitkä ovat sairaan poskiontelooireyhtymän hoidot?
Pysyvän sydämentahdistimen istutus on ainoa hoito vaikeaan bradykardiaan. Tämä laite palauttaa normaalin sykkeen. Samalla elimille toimitetun veren määrä normalisoituu ja bradykardian oireet poistuvat.
Tärkeimmät indikaatiot pysyvän sydämentahdistimen implantoimiseksi sairaan poskiontelooireyhtymän yhteydessä ovat:
- bradykardian kliinisten oireiden esiintyminen (hengenahdistus, huimaus, pyörtyminen);
- syke< 40 ударов в минуту в состоянии бодрствования;
- taukoja (sinussolmun pysäytys) yli 3 sekuntia.
Extrasystole
Ekstrasystolit- nämä ovat ennenaikaisia sydämen supistuksia (ylimääräisiä - "yläpuolella"). Tiedetään, että sydämen johtamisjärjestelmän kaikki rakenneyksiköt pystyvät tuottamaan sähköisiä impulsseja. Normaalisti tärkein "voimalaitos" on sinussolmu, koska juuri hän pystyy tuottamaan impulsseja korkeimmalla taajuudella. Kuitenkin eri tekijöiden (ateroskleroosi, myrkytys ja muut) vaikutuksesta sydämen johtumisjärjestelmän yhden rakenteen patologinen (lisääntynyt) aktiivisuus voi ilmaantua, mikä johtaa poikkeukselliseen sydämen supistukseen, jonka jälkeen kompensoiva tauko voi seurata. Tämä on yksi yleisimmistä rytmihäiriötyypeistä. Esiintymispaikasta riippuen ekstrasystolit jaetaan supraventrikulaarisiin (supraventrikulaarisiin) ja kammioihin. Yksittäiset ekstrasystolat(jopa 5 minuutissa) eivät ole hengenvaarallisia, kun taas toistuva, parillinen ja ryhmäkammio ovat epäsuotuisa merkki.
Ekstrasystolia sairastavien potilaiden hoito on ensisijaisesti tarkoitettu sen kehittymiseen johtaneen perussairauden tai -tilan hoitoon (sydäninfarktin hoito, veden korjaus suolan aineenvaihduntaa jne.). Monissa tapauksissa ekstrasystolia voidaan poistaa muuttamalla potilaan elämäntapaa: rajoittamalla tai lopettamalla kofeiinipitoisten juomien käyttöä, tupakoinnin lopettamista, alkoholin käyttöä rajoittamalla ja stressaavia tilanteita. Harvinainen ekstrasystole, joka havaitaan vahingossa tutkimuksessa ja jota ei ole mukana kliiniset ilmentymät, ei vaadi lääketieteellistä hoitoa (!). Jos ekstrasystolia, ensisijaisesti kammio, on kuitenkin erittäin yleistä (yli 50 ekstrasystolia tunnissa), on ryhmäluonteista ja myös potilaiden vaikea sietää sitä, on tarpeen ottaa erityisiä rytmihäiriölääkkeitä (Atenolol, Allapinin, Propanorm, Etatsizin, Sotalex, Kordaron).
HUOMIO! Allapininin, Etatsizinin ja Propanormin pitkäaikainen käyttö on vaarallista potilaille, joilla on ollut sydäninfarkti.
Usein esiintyvä kammion ekstrasystolia voidaan myös eliminoida sydämen johtumisreittien radiotaajuisella ablaatiolla.
Rytmihäiriön oireet
Bradykardian (harvinainen rytmi) ja takykardian (usein rytmi) oireiden välillä on tiettyjä eroja.
Mitkä ovat bradykardian oireet?
Harvinaisen sydämen rytmin yhteydessä havaitaan seuraavat oireet:
- yleinen heikkous;
- huimaus;
- hengenahdistus;
- tummuminen silmissä;
- nopea väsymys;
- tila, joka on lähellä tajunnanmenetystä ("Haluan tarttua johonkin, jotta en putoa").
HUOMIO! Bradykardian äärimmäiset ilmentymät ovat lyhytaikaisia tajunnanmenetyskohtauksia (sekuntia) - "kävely-kävely - tuli itseensä makaamaan lattialla". Tätä voi edeltää "lämmön tunne päässä".
Pitkäaikainen tajunnan menetys (5-10 minuuttia tai enemmän) ei ole bradykardialle ominaista.
Mitkä ovat takykardian oireet?
Nopealla sykkeellä havaitaan seuraavat oireet:
- Nopean sykkeen tunne;
- Hengenahdistus;
- Yleinen heikkous;
- Nopea väsymys.
HUOMIO! Tietyt takykardiatyypit (kammiotakykardia, kammiovärinä) voivat johtaa kliiniseen kuolemaan ja vaatia välitöntä elvytystoimia (defibrillaatiota).
Rytmihäiriöiden syyt
Rytmihäiriöiden esiintyminen sydämessämme voi vaikuttaa:
- endokriiniset häiriöt: kohonneet veren kilpirauhashormonien (tyrotoksikoosi) ja lisämunuaisten (adrenaliini) tasot, verensokeritason lasku.
- vesi-suolan aineenvaihdunnan rikkominen (muutokset kaliumin, natriumin, kalsiumin, magnesiumin tasossa veressä).
- happo-emästasapainon rikkominen (muutokset veren happi- ja hiilidioksidipitoisuudessa).
- myrkytys (alkoholi, tupakointi, huumeet, sivuvaikutukset huumeet).
- ateroskleroosi (ilmenee verisuonten ahtautumisena, mikä johtaa elinten ja sydämen verenkierron häiriintymiseen).
- sydänvikoja
- sydämen vajaatoiminta
Rytmihäiriöiden syyt
Sydämen johtamisjärjestelmän harmonisessa työssä voi ilmetä seuraavia ongelmia:
- impulssin muodostumisen rikkominen yhdessä sydämen johtamisjärjestelmän "linkeistä": liiallinen (patologinen) aktiivisuus on ekstrasystolia, jonkin verran supraventrikulaarista tai kammiotakykardiaa.
- impulssin johtumisen rikkominen tai ominaisuudet yhdessä sydämen johtamisjärjestelmän osista: eteiskammiosalpaus, eteislepatus.
Rytmihäiriöiden ehkäisy
Rytmihäiriöt ovat useimmiten taustasairauden oire tai komplikaatio, joten ensisijainen ehkäisy on olemassa olevien akuuttien tai kroonisten sairauksien riittävä ja oikea-aikainen hoito.
Toissijainen ehkäisy (kun tietyntyyppinen rytmihäiriö on todettu).
Bradykardian yhteydessä sekundaarista ehkäisyä ei suoriteta.
Takykardian toissijaisena ehkäisynä käytetään useita rytmihäiriölääkkeitä:
- Adrenosalpaajat (Anaprilin, Egilok, Atenolol, Concor);
- kalsiumantagonistit (verapamiili, diltiatseemi);
- Cardaroni;
- Sotalex;
- Allapiniini;
- Propanorm ja muut.
HUOMIO! Rytmihäiriölääkkeitä on ehdottomasti kielletty ilman lääkärin määräystä, koska niiden käytön taustalla voi ilmetä hengenvaarallisia oireita. vaarallisia tiloja mukaan lukien kulun paheneminen tai uudentyyppisen rytmihäiriön ilmaantuminen.
Rytmihäiriöiden komplikaatiot
Joidenkin sydämen rytmihäiriöiden (eteisvärinä, eteislepatus, kammiotakykardia) ilmaantumiseen voi liittyä akuutin sydämen vajaatoiminnan oireita (jyrkkä verenpaineen lasku, keuhkoödeema), kroonista sydämen vajaatoimintaa (yleinen heikkous, väsymys, hengenahdistus, alaraajojen turvotus), muut rytmihäiriöt (täydellinen AV-katkos, kammiovärinä) voivat johtaa sydämenpysähdykseen ja kliiniseen kuolemaan.
Rytmihäiriöt ovat useimmiten sairauden komplikaatioita. Kuitenkin, kun ne ilmestyvät, ne voivat pahentaa sitä huomattavasti. kliininen kulku. Kaikki rytmihäiriöt eivät ole yhtä vaarallisia ja merkittäviä sairauden ennusteen ja potilaan elämän kannalta:
|
Teurastuksen kulun ja ennusteen kannalta merkityksetön |
Merkittävä taudin kulun ja ennusteen kannalta |
hengenvaarallinen |
|
Sinustakykardia Sinusbradykardia 1. asteen AV-katkos Esto jalkojen nippu Hänen Yksittäiset ekstrasystolat Eteisvärinä (eteisvärinä), jonka syke on alle 110 lyöntiä minuutissa |
Paroksismaalinen supraventrikulaarinen (supraventrikulaarinen) takykardia AV-katkos II aste Ventrikulaariset ekstrasystolat (yleiset, parilliset) Eteisvärinä (eteisvärinä), jonka syke on yli 110 lyöntiä minuutissa |
Paroksismaalinen kammiotakykardia Kammiovärinä Ventricular lepatus Täydellinen AV-esto |
Hengenvaara liittyy ennen kaikkea sydänpysähdyksen seurauksena äkillisen sydänkuoleman riskiin.
Rytmihäiriön diagnoosi
Rytmihäiriön ensisijainen diagnoosi voi olla sydämen rytmihäiriölle tyypillisten kliinisten oireiden esiintyminen.
Seuraava vaihe on rekisteröidä EKG.
Rytmihäiriö voidaan kuitenkin havaita välittömästi EKG:ssa vain, jos se on pysyvä tai vakaa. Koska monet rytmihäiriöt ovat luonteeltaan tilapäisiä (paroksysmaalisia), on usein tarpeellista suorittaa ympärivuorokautinen EKG-tallennus (Holterin seuranta). Samalla potilaan kehoon asennetaan antureita, jotka on kytketty kompaktiin (kameran kokoiseen) laitteeseen, joka tallentaa jatkuvasti EKG:n potilaan normaalin elämän aikana. On täysin mahdollista, että rytmihäiriöitä ei rekisteröidä myöskään päivittäisen seurannan aikana.
Tässä tapauksessa suoritetaan erityisiä tutkimuksia rytmihäiriön ilmenemisen provosoimiseksi ja sen mekanismin määrittämiseksi. Nämä sisältävät:
- sydämen transesofageaalinen stimulaatio.
- kallistustesti.
- sydämensisäinen (invasiivinen) elektrofysiologinen tutkimus.
Jos sinulla on toistuvia (rytmisiä tai ei-rytmisiä) sydämenlyöntejä, sydämen toiminnan keskeytyksiä tai lyhytaikaisia silmähäiriöjaksoja, muista hakea lääkärin apua. On äärimmäisen tärkeää rekisteröidä rytmihäiriö EKG:ssa sen mekanismin selvittämiseksi, koska vain sen voi parantaa ja vain, kun tiedät, mitä hoidat (?).
Rytmihäiriön hoito
Bradykardian hoito
Bradykardian ainoa hoitomuoto, jolla on tunnettuja kliinisiä oireita, on pysyvän sydämentahdistimen implantointi.
Tärkeimmät indikaatiot pysyvälle sydämentahdistimen implantaatiolle ovat:
Atrioventrikulaarinen II ja III asteen katkos, johon liittyy bradykardian kliinisiä oireita (hengenahdistus, huimaus, pyörtyminen) tai yli 3 sekunnin taukoja, erityisesti potilailla, joilla on kroonisen sydämen vajaatoiminnan oireita.
Sairas sinusoireyhtymä, jossa on bradykardian kliinisiä oireita , erityisesti potilailla, joilla on syke< 40 ударов в минуту в состоянии бодрствования.
Huomautus . Jos bradykardialla ei ole kliinisiä oireita, erikoishoidon tarve yleensä puuttuu.
Eteisvärinän hoito
Eteisvärinä voi olla kohtauskohtaista (paroksismaalinen) ja pysyvää.
Jos kyseessä on eteisvärinäkohtaus, meidän tulee yrittää pysäyttää se (varsinkin jos tämä on ensimmäinen rytmihäiriötapaus elämässäsi).
Jos sinulla on pysyvä eteisvärinän muoto, sinun on otettava jatkuvasti lääkkeitä sykesi säätelemiseksi ja aivohalvauksen estämiseksi.
Mitä menetelmiä eteisvärinän pysäyttämiseen (lopettamiseen) käytetään?
Suurin osa tehokkaita lääkkeitä Eteisvärinäkohtausten lopettamiseksi ovat novokaiiniamidi (sisällä ja suonensisäisesti) ja kinidiini (sisäpuolella). Niiden käyttö on mahdollista vain lääkärin määräämällä tavalla EKG:n ja verenpainetason valvonnassa. Käytetään myös Kordaronia (sisälle ja suonensisäisesti) ja Propanormia (sisälle).
Anapriliinin, digoksiinin ja verapamiilin käyttö eteisvärinän lievittämiseen on vähemmän tehokasta, mutta sykettä alentamalla ne parantavat potilaiden hyvinvointia (hengenahdistus, yleinen heikkous, sydämentykytys).
Suurin osa tehokas menetelmä Eteisvärinän lievitys on sähköinen kardioversio (noin 90 %). Kuitenkin lyhytaikaisen yleisanestesian (narkoosin) tarpeen vuoksi siihen turvaudutaan, kun potilaan tila asteittain huononee rytmihäiriön taustalla, lääkehoidolla ei ole positiivista vaikutusta tai sitä ei odoteta (esim. rytmihäiriöresepti).
HUOMIO! Jos sinulle on kehittynyt eteisvärinäkohtaus, hakeudu välittömästi lääkärin hoitoon, koska on toivottavaa lopettaa tämä rytmihäiriö seuraavien 48 tunnin (!) kuluessa. Tämän ajanjakson jälkeen sydämensisäisen veritulpan muodostumisen ja siihen liittyvien komplikaatioiden (halvaus) riski kasvaa jyrkästi. Siksi, jos eteisvärinä kestää yli kaksi päivää, on välttämätöntä ottaa Warfarin (veren hyytymisen vähentämiseksi) 3-4 viikon ajan, ja vasta sen jälkeen voit yrittää lopettaa sen. Jos lopputulos on onnistunut, varfariinin ottamista on jatkettava vielä 4 viikkoa, mutta eteisvärinä säilyy, sitä on otettava jatkuvasti.
Sinusrytmin onnistuneen palauttamisen jälkeen määrätään yleensä rytmihäiriölääkkeitä (Allapinin, Propanorm, Sotaleks, Kordaron) toistuvien eteisvärinän hyökkäysten estämiseksi.
Millä terapeuttisilla toimenpiteillä suoritetaan pysyvä muoto eteisvärinä?
Jos sinulla on pysyvä eteisvärinän muoto (eli kaikki yritykset pysäyttää rytmihäiriö ovat epäonnistuneet), on tärkeää tehdä kaksi asiaa: hallita sykettäsi (noin 70-80 lyöntiä minuutissa levossa) ja estää verenvuoto hyytymiä. Ensimmäinen tehtävä auttaa ratkaisemaan digoksiinin, adrenergisten salpaajien (Egilok, Atenolol, Concor), kalsiumantagonistien (Verapamil, Diltiazem) tai niiden yhdistelmän jatkuvan saannin. Toisen ratkaisu tarjoaa jatkuvan varfariinin saannin veren hyytymisjärjestelmän tilan (protrombiiniindeksi tai INR) hallinnassa.
Onko olemassa menetelmiä eteisvärinän (eteisvärinän) poistamiseksi radikaalisti?
Ainoa menetelmä eteisvärinän radikaaliin eliminoimiseen on keuhkolaskimoiden radiotaajuuseristys. Monimutkaisuuden ja korkeiden kustannusten vuoksi tämä katetrioperaatio suoritetaan edelleen vain suurissa liittovaltion keskuksissa. Sen hyötysuhde on 50-70%.
Myös toistuvilla eteisvärinän kohtauksilla ja jatkuvalla eteisvärinän muodolla on mahdollista suorittaa AV-solmun radiotaajuinen ablaatio, jossa luodaan keinotekoinen täydellinen poikittainen salpaus (III asteen AV-salpaus) ja istutetaan pysyvä sydämentahdistin. Pohjimmiltaan eteisvärinä jää, mutta henkilö ei tunne sitä.
Ekstrasystolin hoito
Extrasystolia sairastavien potilaiden hoito on ensisijaisesti tarkoitettu sen kehittymiseen johtaneen perussairauden tai -tilan hoitoon (sydäninfarktin hoito, korjaus vesi-suola-aineenvaihdunta jne.). Monissa tapauksissa ekstrasystolia voidaan poistaa muuttamalla potilaan elämäntapaa: rajoittamalla tai lopettamalla kofeiinipitoisten juomien käyttöä, tupakoinnin lopettamista, alkoholin kulutuksen rajoittamista ja stressitilanteita. Harvinainen ekstrasystole, joka havaitaan vahingossa tutkimuksen aikana ja johon ei liity kliinisiä oireita, ei vaadi lääketieteellistä hoitoa (!). Jos ekstrasystolia, ensisijaisesti kammio, on kuitenkin erittäin yleistä (yli 50 ekstrasystolia tunnissa), on ryhmäluonteista ja myös potilaiden vaikea sietää sitä, on tarpeen ottaa erityisiä rytmihäiriölääkkeitä (Atenolol, Allapinin, Propanorm, Etatsizin, Sotalex, Kordaron)
HUOMIO!!! Allapininin, Etatsizinin ja Propanormin pitkäaikainen käyttö on vaarallista potilaille, joilla on ollut sydäninfarkti.
Supraventrikulaarisen takykardian hoito
Kun sydämentykytyskohtaus tapahtuu, käytetään ensisijaisesti erityisiä testejä:
- Valsalva-testi on voimakas rasitus sisäänhengityksen korkeudella suu kiinni ja nenä puristuksissa.
- Ashnerin testi - paineistus suljettuihin silmämunoihin 4-10 sekuntia makuuasennossa.
Nämä tekniikat voivat vähentää takykardiaa ja joissakin tapauksissa keskeyttää sen.
HUOMIO! Nämä testit ovat vaarallisia iäkkäille potilaille, joilla on vaikea sydämen vajaatoiminta tai aivoverenkierron vajaatoiminta.
Jos takykardia jatkuu, käytetään lyhytvaikutteisia (mutta nopeasti!) lääkkeitä (anapriliini, verapamiili).
Takykardian onnistunut lopettaminen ei takaa sen hyökkäysten puuttumista tulevaisuudessa. Päinvastoin, takykardian ilmaantuminen osoittaa, että sydämessäsi on ehtoja (tai syitä) sen esiintymiseen, vain syy (aloitus) puuttuu.
Jos takykardiakohtaukset ovat erittäin harvinaisia, helposti siedettyjä ja nopeasti pysähtyviä, jatkuvaa ennaltaehkäisevää lääkitystä ei tarvita.
Toistuvien, jatkuvien takykardiakohtausten yhteydessä on tarpeen saada jatkuvasti rytmihäiriölääkkeitä (Atenolol, Concor, Verapamil, Allapinin, Propanorm, Sotaleks).
Kaikentyyppisten supraventrikulaaristen takykardioiden radikaali hoito on sydämen johtumisreittien radiotaajuinen ablaatio, jonka aikana katetrin avulla suoritetaan eristetty palovamma rytmihäiriön "keskukseen" tai patologiseen liitoskohtaan (lisäreitti WPW-oireyhtymässä). Tämän tekniikan tehokkuus on yli 90%.
Kammiotakykardian hoito
Tämän hengenvaarallisen takykardian ilmaantuessa on kiireellisesti pyydettävä kiireellistä lääkärin apua, ja jos kammiotakykardia on johtanut kliiniseen kuolemaan, on pystyttävä itsenäisesti elvytystoimiin.
HUOMIO! Jos henkilö menetti yhtäkkiä tajuntansa silmiesi edessä, vaikka spontaania hengitystä ei ole ja päävaltimoiden pulsaatiota (kaulassa, nivuspoimussa) ei havaita, siirry kiireellisesti elvytystoimenpiteisiin:
Aseta elvytetty henkilö oikein makuulle varmistaen läpinäkyvyyden hengitysteitä. Tätä varten:
- potilas on asetettava tasaiselle kovalle alustalle ja hänen päänsä on käännettävä taaksepäin niin paljon kuin mahdollista.
- parantamaan hengitysteiden läpikulkua suuontelon Irrotettavat hammasproteesit tai muut vieraat esineet on poistettava. Oksentelun sattuessa käännä potilaan pää sivulle ja poista sisältö suuontelosta ja nielusta vanupuikolla (tai improvisoidulla tavalla).
Tarkista spontaani hengitys.
Jos spontaania hengitystä ei tapahdu, aloita tekohengitys. Potilaan tulee makaa selällään aiemmin kuvatussa asennossa pää jyrkästi taaksepäin kallistettuna. Asennon saa aikaan asettamalla tela olkapäiden alle. Voit pitää päätäsi käsilläsi. Alaleuka pitäisi työntää eteenpäin. Hoitaja hengittää syvään, avaa suunsa, tuo sen nopeasti lähemmäs potilaan suuta ja painaa huulensa tiukasti suuhunsa, hengittää syvään, ts. ikään kuin puhaltaa ilmaa hänen keuhkoihinsa ja puhaltaa ne. Purista hänen nenään sormillasi, jotta ilma ei pääse karkaamaan elvytyslaitteen nenän kautta. Sitten hoitaja nojaa taaksepäin ja hengittää uudelleen syvään. Tänä aikana potilaan rintakehä romahtaa - tapahtuu passiivinen uloshengitys. Tämän jälkeen hoitaja puhaltaa ilmaa uudelleen potilaan suuhun. Hygieniasyistä potilaan kasvot voidaan peittää nenäliinalla ennen ilmanpuhallusta.
Jos päällä kaulavaltimo pulssia ei ole, keuhkojen tekohengitys on yhdistettävä epäsuoraan sydänhierontaan. Suorittaaksesi epäsuoran hieronnan asettamalla kädet päällekkäin niin, että rintalastalla makaavan kämmenen pohja on tiukasti keskilinjalla ja 2 sormea xiphoid-prosessin yläpuolella. Taivuta käsiäsi ja käytä omaa painoasi siirrä rintalasta tasaisesti selkärankaa kohti 4-5 cm. Tällä siirtymällä tapahtuu rintakehän puristus (puristus). Suorita hieronta niin, että painallusten kesto on yhtä suuri kuin niiden välinen aika. Puristustiheyden tulisi olla noin 80 minuutissa. Tauoissa jätä kätesi potilaan rintalastalle. Jos elvytät yksin, 15 rintakehän painalluksen jälkeen hengitä kaksi kertaa peräkkäin. Toista sitten epäsuora hieronta yhdessä keinotekoinen ilmanvaihto keuhkoihin.
Muista seurata jatkuvasti elvytystoimisi tehokkuutta. Elvytys on tehokasta, jos potilaan iho ja limakalvot muuttuvat vaaleanpunaisiksi, pupillit kapenevat ja valoreaktio ilmaantuu, spontaani hengitys palautuu tai paranee ja kaulavaltimoon ilmaantuu pulssi.
Jatka elvytystä, kunnes ambulanssi saapuu.
Kiireellisen sairaanhoidon arsenaalissa on aina defibrillaattori - laite, jolla hengenvaarallisen rytmihäiriön sattuessa on tarpeen käyttää voimakasta sähköpurkausta palauttamiseksi normaali rytmi. Joissakin tapauksissa päivystyslääkärit käyttävät suonensisäinen anto rytmihäiriölääkkeitä (Lidocaine, Kordaron) ja toimita potilas teho-osastolle, jossa intensiivistä terapiaa ja potilaan tutkimus.
Ventrikulaarisen takykardian jatkohoito määräytyy patologian, joka aiheutti tämän valtavan rytmihäiriön ilmaantumisen, ja itse takykardian ominaisuuksien (lokalisaatio, vakaus, supistusten säännöllisyys jne.) perusteella.
Kammiotakykardian esiintyminen lapsuus liittyy useammin synnynnäiseen (perinnölliseen) sairauteen (Brugadan oireyhtymä). Tässä tapauksessa implantoidaan kardiovertteri-defibrillaattori - erittäin "älykäs" laite, joka "tunnistaa" (tunnistaa) hengenvaarallisen rytmihäiriön ja antaa välittömästi voimakkaan sähköiskun sen tukahduttamiseksi.
Vanhemmalla iällä ulkonäkö kammioiden rytmihäiriöt liittyy usein oikean kammion ns. rytmihäiriöön (rakenteellisiin muutoksiin). Tässä tapauksessa suoritetaan rytmihäiriön "keskuksen" radiotaajuinen ablaatio (palaminen).
Jos kammiotakykardian (tai kammiovärinän) taustalla oleva syy on kardiomyopatia (vasemman kammion rakennemuutos) tai sepelvaltimotauti (aiemmin sydäninfarkti), implantoidaan kardioverteri-defibrillaattori.
Ventrikulaarisen takykardian ehkäisevä lääkehoito, myös ihmisillä, joilla on implantoitu kardioverteri-defibrillaattori, suoritetaan rytmihäiriölääkkeillä (Cordaron, Sotalex, Etatsizin, Propanorm ja muut).
HUOMIO! Etatsizinin ja Propanormin käyttö on vasta-aiheista potilaille, joilla on ollut sydäninfarkti. Koska useimmat rytmihäiriölääkkeet voivat aiheuttaa rytmihäiriön ilmaantumista tai pahenemista, niiden antaminen edellyttää säännöllistä EKG-kuvausta ja kardiologin tarkkailua.
Rytmihäiriö ei yleensä ole itsenäinen sairaus. Se esiintyy usein oireena, joka osoittaa monien patologisten tilojen ilmaantumista: joskus vähäisiä ja joskus melko syvällisiä muutoksia, jotka ovat tyypillisiä vakavia sairauksia sydän- ja verisuonijärjestelmästä.
Ensimmäistä kertaa ilmaantunut sydämen rytmihäiriö on ihmisille erittäin pelottava, vaikka se ei sinänsä ole vaarallista. Esimerkiksi harvinainen ekstrasystole, joka on yleensä luonteeltaan vaaraton, voi aiheuttaa epämiellyttäviä tuntemuksia, joissa henkilölle näyttää siltä, että hänen sydämensä toiminta on yksinkertaisesti pysähtynyt. Sydän pysähtyy ja jatkaa sitten toimintaansa... Entä jos se ei palaa?
Rytmihäiriöt, jotka eivät uhkaa terveyttä ja henkeä, ovat kuitenkin hoidettavia., kera vaarallisia rytmihäiriöitä jos ne häiritsevät ihmisen elämää ja työtä. Lukija kuitenkin todennäköisesti haluaa tietää sydänsairauksien syistä, koska monet rytmihäiriöt voivat päättyä potilaan kuolemaan.
Vaarallinen eikä kovin
Useimmille ihmisille rytmihäiriöt tarkoittavat sydänlihaksen epäsäännöllisiä supistuksia ("sydän lyö niin kuin haluaa"). Tämä ei kuitenkaan ole aivan totta. Lääkäri käyttää tätä termiä kaikkiin sydämen toimintahäiriöihin (hidastus tai kiihtyvyys), joten rytmihäiriötyypit voidaan esittää seuraavasti:
- , jotka voivat liittyä hengitystoiminnan sykleihin (rytmin lisääminen sisäänhengityksen yhteydessä ja sen hidastuminen uloshengityksen yhteydessä) tai esiintyä hengityksestä riippumatta, mutta viitata johonkin sydän- ja verisuonisairauksiin (vanhuudessa sepelvaltimotauti) tai olla seurausta esim. nuorilla. Tämäntyyppinen rytmihäiriö on vaaraton ja erityinen lääketieteelliset toimenpiteet ei vaadi. Sydänsyklien välillä ei ole eroa (> 0,05 s);
- todetaan diagnoosiksi, jos syke ylittää 90 lyöntiä/min, tietysti ilman näkyvää syytä (juoksu, fyysinen harjoitus, jännitystä). Yleensä tällaisella sykkeellä se ei ylitä 160 lyöntiä minuutissa rauhallisissa olosuhteissa, ja vain intensiivisellä kuormituksella se voi saavuttaa jopa 200 lyöntiä. Se johtuu monista tekijöistä, jotka liittyvät kehon patologisiin prosesseihin, ja siksi tällaisen takykardian hoito on suunnattu taustalla olevaan sairauteen;
- sinus luonnehtii oikeaa, mutta hidasta sinusrytmiä (alle 60 lyöntiä/min), joka liittyy liialliseen fyysiseen rasitukseen ja johtuu siitä (ammattiurheilijoilla), patologisista muutoksista (ei välttämättä sydän- ja verisuonisairauksista, esimerkiksi peptinen haava), tiettyjen lääkkeiden ottamisesta (digitis) , rytmihäiriölääkkeet ja verenpainelääkkeet). Hoidolla pyritään myös poistamaan bradykardian aiheuttanut syy eli taustalla oleva sairaus;

- , jotka johtuvat sydämen yhden osan ennenaikaisesta virityksestä ja supistuksesta tai kaikki kerralla, joten riippuen siitä, missä, missä paikassa muodostui impulssi, joka rikkoi sydämen normaalia supistumisjärjestystä, ekstrasystolat jaetaan eteis-, kammio- ja poistuneisiin atrioventrikulaarisiin solmu. Ekstrasystolinen rytmihäiriö on vaarallinen, jos se on ryhmä, varhainen ja toistuva, koska se uhkaa hemodynamiikkaa ja sen seurauksena voi "kehittyä" kammiotakykardia tai Kammiovärinä jolla on vakavia seurauksia. Sydäninfarktin yhteydessä ekstrasystolinen rytmihäiriö rekisteröidään 100 prosentissa tapauksista;

- , joka on samanlainen kuin ekstrasystolia, joka kehittyy äkillisesti ja myös pysähtyy äkillisesti, erottuu oikeasta tiukasta rytmistä, vaikka supistusten taajuus voi olla 240 lyöntiä / min (eteis) tai voimakkaita muutoksia hemodynamiikassa (kammio);
- liittyvät rytmihäiriöt tallentuvat yleensä hyvin EKG:hen, ovat erilaisten patologioiden seuralainen ja oire, ja niitä hoidetaan vaikuttamalla taustalla olevaan sairauteen. Salpauksia, jotka aiheuttavat melko usein (sinoauricular ja atrioventrikulaarinen) bradykardia (40 lyöntiä minuutissa tai vähemmän), pidetään henkeä uhkaavina ja edellyttävät sydämentahdistimen asentamista, joka kompensoi sydämen toimintaa.
- Sairaan poskiontelo-oireyhtymän ja eteiskammiotukoksen ohella niitä tulisi harkita ja kuvata yksityiskohtaisemmin, koska ne edustavat ehkä yleisimpiä ja monimutkaisimpia sydämen rytmihäiriötapauksia.
Rytmihäiriöt, sydämen supistukset ja niiden kiinnittyminen EKG:hen eteisvärinän esimerkin avulla
Rytmihäiriöiden yleiset syyt
Rytmihäiriöiden muodostumisen perusta on normaalien olosuhteiden puuttuminen virityksen muodostumiselle tai este sen leviämiselle. Lisäksi rytmihäiriö johtuu usein päärytmin muutoksesta toiminnalliset tehtävät sydän (automatismi, kiihtyvyys, johtuminen). Seuraavat tekijät voivat aiheuttaa rikkomuksia (tai niiden yhdistelmiä) ja aiheuttaa rytmihäiriöitä:
- Sydän- ja verisuonijärjestelmän orgaaninen tai toiminnallinen patologia ( , );
- Ei-sydämelliset edellytykset, pakottaa sydämen toimimaan äärimmäisissä olosuhteissa, hermorefleksivaikutuksen aiheuttama (ei aina riittävä), heikentynyt hormonaalinen säätely, elektrolyytti- ja happo-emäs-epätasapaino tai endokriiniset häiriöt;
- Anna sydämen kärsiä fysikaaliset ja kemialliset vaikutukset: alkoholin juominen, tupakointi, ylikuumeneminen ja hypotermia, vammat, hapenpuute, lääkkeiden käyttö (sympatomimeetit, digitalis, diureetit);
- Idiopaattiset häiriöt syke ilman syitä ja muutoksia sydän- ja verisuonijärjestelmässä. Ehkä sydämessä on kuitenkin hienovaraisia, vaikeasti havaittavia muutoksia, joita ei vielä nykyaikaisten laitteiden avulla voida "saattaa". Tässä näkökulmassa esiintymistä terveellä ihmisellä yleensä tarkastellaan. idioventrikulaarinen rytmi, joka on itse asiassa ominaista erittäin vakaville sydämen ja terminaalisille sairauksille.
Eteisvärinä ja lepatus
Jotkut ihmiset kutsuvat eteisvärinää välkyntyksi, mikä yleensä, vaikkakaan ei kovin oikein, on varsin ymmärrettävää, koska siihen lisätään määrittelevä sana "rytmihäiriö" ja lääkäri (tai Internet) tietää aina mitä kysymyksessä. Muuten, sama tilanne kehittyy sanalla "sinus, sinus" (sinus, sinus sijaan), mutta jos sairautta etsivä henkilö etsii huolestuttavan "sinussolmuketta", Internet-hakukone todennäköisesti ohjaa hänet oikealle kanavalle ja antaa tarvittavat tiedot, joten tällaisissa virheissä ei ole mitään kauheaa. Tämä on pieni poikkeama nyt rytmihäiriöistä.

Eteisvärinä (AF) esiintyy esiintymistiheydellä välittömästi ekstrasystolan jälkeen ja on toisella sijalla esiintymistiheydellä. Sille on ominaista virityksen ja supistumisen muodostuminen vain tietyissä eteisen osissa (kuiduissa), kun nämä prosessit puuttuvat yleensä. Sellainen yksittäisten kuitujen kaoottinen ja satunnainen viritys estää impulssien kulkeutumisen Atrioventrikulaariseen solmukkeeseen sekä kammioihin, joihin yksittäiset impulssit kuitenkin pääsevät, aiheuttavat siellä viritystä, joka reagoi epäsäännöllisin supistuksin. Riippuen siitä, kuinka usein tällaisia tapahtumia esiintyy, erotetaan kaksi MA-tyyppiä:
- Pysyvä;
- Paroksismaalinen, joka ilmenee tapauskohtaisesti, ja kohtausten kesto vaihtelee.
Sykkeen mukaan eteisvärinää on kolme eri muotoa:
- Syke alle 60 lyöntiä/min - bradysystolinen;
- 60-90 lyöntiä/min - normosystolinen;
- Syke yli 90 lyöntiä minuutissa - takysystolinen.
EKG:ssä MA, hammas R ei tallenneta, koska eteisviritystä ei ole, mutta vain eteisaaltoja havaitaan f(taajuus 350-700 minuutissa), joille on ominaista epäsäännöllisyys, muodon ja amplitudin ero, mikä antaa EKG:lle omituisen ilmeen.

MA:n syy voi olla:
- Orgaaniset vauriot sydänlihakselle;
- Ikään liittyvät muutokset (iskeeminen sydänsairaus, usein yhdistettynä valtimotautiin);
- Nuorilla: läppävauriot (, aorttavika);
- Kilpirauhasen toimintahäiriö;
- Synnynnäinen patologia (sydänvauriot);
- Akuutti ja krooninen;
- sydäninfarkti;
- Akuutti;
- Sydänlihastulehdus, ;
- Kardiomyopatia.

Hoito. Tietoja pillereistä ja muista annosmuodot kammioiden lepatuksen ja välkynnän kanssa siitä ei voi enää keskustella, koska se on välttämätöntä välittömästi. Lisäksi elvytystoimenpiteissä tarjotaan:
- hengitysteiden avoimuus;
- tilalla;
- Defibrilloinnin tai sydämen sähköstimulaation toteuttaminen;
- Asidoosin, hypotension, aivoturvotuksen jne. korjaus.
Tällaisten tilojen ennuste on yleensä epäsuotuisa, mutta erityisesti tällainen tilanne on vaarallinen potilaille, joilla on vaikea sydämen vajaatoiminta tai toisin sanoen lepatuksen ja kammiovärinän esiintyminen tämän patologian taustalla tekee lääkäreiden kaikki ponnistelut turhaksi. . Kuitenkin, jos edellä mainitut patologiset tilat puuttuvat, oikea-aikainen ja intensiivinen elvytys voi onnistua ja henkilö elvytetään.
Esto (johtumishäiriö)
Yleisimmät paikat estojen lokalisointiin:
- Sinoauricular ja atrioventrikulaariset solmut;
- atrium;
- Hänen kimpun jalat ja niiden oksat;
- Vatsan lihas.
Impulssin johtumisen nopeudesta riippuen erotetaan 3 estoastetta:
- 1 st. - impulssien johtuminen on hidasta, ja osa kammioiden supistuksista häviää;
- 2 rkl. - osa impulsseista ei pääse kulkemaan (epätäydellinen esto);
- 3 art. - impulssit eivät saavuta johtamisjärjestelmän alla olevia osia ollenkaan (täydellinen esto).
Sydämen rytmihäiriöitä aiheuttavat johtumishäiriöt jaetaan niiden esiintymispaikan mukaan:

Atrioventrikulaarinen salpaus voi olla hengenvaarallinen
Atrioventrikulaarinen salpaus, joka on seurausta sydämen orgaanisista vaurioista, aiheuttaa itse vielä pahempia komplikaatioita, minkä seurauksena kuoleman riski kasvaa merkittävästi. Jos atrioventrikulaarinen salpaus 1 rkl. hoidetaan vaikuttamalla perussairauteen, silloin AV-salpaus voi tulla täydelliseksi, mikä häiritsee elintärkeiden elinten verenkiertoa, mikä johtaa kehitykseen. sydämen vajaatoiminta. Ja tämä on jo huono seuraus, joten hoitoa ei voida lykätä, potilas joutuu sairaalaan ja hänelle määrätään lääkkeitä, jotka stimuloivat sydämen toimintaa injektioliuoksissa potilaan tilan jatkuvalla seurannalla. Jos bradykardia lausutaan, huomioitu vakava sydämen vajaatoiminta, sairas keinotekoinen sydämentahdistin istutetaan kiireellisesti.

Vielä pahempia seurauksia voidaan odottaa 3. asteen atrioventrikulaarisesta blokkaasta - täydellisestä poikittaisesta tukosta. Koska impulssien johtuminen eteisestä kammioihin AV-solmun kautta puuttuu kokonaan, ne alkavat kiihtyä ja supistua tarpeen mukaan (toisistaan riippumatta). Jos pulssi laskee alle 20 lyöntiä/min, voidaan havaita ajoittaista tajunnan menetystä, johon liittyy kouristuksia, jotka johtuvat aivojen iskemia. Tätä ilmiötä kutsutaan kohtauksiksi. Adams-Morgagni-Stokes, pidetään äärimmäisenä vakava seuraus ja vaatii välitöntä elvytystä. Muuten kuolema seuraa nopeasti.
Monimutkainen tapaus - sairas sinus-oireyhtymä
Tämä patologia ei valitse ikää, vaan suosii tiettyjä ehtoja:
- Sydänlihasvaurio IHD:ssä ja sydänlihastulehduksessa;
- Lääkemyrkytys (digitis, β-salpaajat, kinidiini), jota potilaat ottavat pitkään rytmihäiriöihin tai lisäävät annosta kohtuuttomasti, mikä tapahtuu, jos henkilö, joka uskoo tietävänsä kaiken sairaudestaan, alkaa hoitaa itseään, ilman lääkärin osallistumista;
- sydäninfarkti;
- Eri alkuperää olevat verenkiertohäiriöt.


RF-ablaatioprosessi

Ablaation jälkeen: kaoottiset impulssit eivät pääse eteisonteloon
Vähemmän pillereitä? Ja mitä vastineeksi?
Voit yrittää hoitaa rytmihäiriöitä kotona, mutta muista, että rytmihäiriön rytmihäiriö on erilainen. Edes lääkehoito ei ota tiettyjä muotoja, mutta yksinkertaisissa tapauksissa ehkä kasvien voima auttaa.Älä vain viittaa siihen, että rytmihäiriölääkkeitä valmistetaan kasvien perusteella (kielo, kettukäsine, belladonna). Tällaisia lääkkeitä kotona ei todellakaan voida hoitaa. Ne ovat myrkyllisiä ja niitä käytetään vain mikroannoksina, ja niitä voi valmistaa vain lääketeollisuus.
Rytmihäiriöiden hoito kotona on erittäin toivottavaa aloittaa ravinnosta ja päivittäisistä rutiineista. Kuten minkä tahansa muun sydämen patologian kohdalla, potilaalle määrätään ruokavalio nro 10, joka sulkee pois rasvaiset, paistetut, marinoidut, mausteiset, suolaiset ruoat. Ravinnon tulee olla murto-osaa, koska suuri annos ruoasta, joka otetaan suurina väliajoin painon mukaan, voi itsessään aiheuttaa rytmihäiriöitä (ruokakuormitus). Intohimo vahvaan kahviin ja teehen, ja varsinkin alkoholipitoisiin juomiin, ei myöskään johda hyvään, niistä voi tulla rytmihäiriön lähteitä.
Monet "aloituspotilaat" ylistävät orapihlajaa kansanlääkkeenä. Sitä on nyt saatavana tabletteina (muuten, ne ovat maultaan melko miellyttäviä) ja niitä myydään apteekissa tippoina. Helpoin tapa on ostaa injektiopullo orapihlajaa, emämatoa ja valerianaa (alkoholiliuoksia!), sekoittaa ne ja ottaa teelusikallinen kolme kertaa päivässä puoli tuntia ennen ateriaa. Mielenrauha on taattu, ja samalla, jos Jumala suo, rytmihäiriöt laantuu.

Ne, jotka tietyissä olosuhteissa alkoholitinktuurat vasta-aiheinen, on parempi valmistaa lääke muista kansanlääkkeistä. Esimerkiksi:
- 0,5 kg sitruunoita (hienoksi leikattu), kaada sama määrä hunajaa, sekoita ja lisää 20 aprikoosin siemenen murskatut nukleolit. Tämä seos syödään. Yksi ruokalusikallinen kahdesti päivässä.
Sipuli omenalla on myös kuulemma hyvä kansanlääke: aina saatavilla, helppo valmistaa ja ei maistu yhtään:
- Pieni sipulipää (silputtuna) sekoitetaan soseutetun omenan kanssa ja otetaan 2 kertaa päivässä aterioiden välillä kuukauden ajan.
Tai tässä toinen kansanresepti, erittäin hyvä kesäksi. Kenellä on dacha - lääke kasvaa puutarhassa:
- Sellerijuuri (raastettu) sekoitettuna persiljaan, tilliin ja majoneesiin, jotkut kuitenkin lisäävät suolaa, mutta luultavasti se on turhaa, koska se on majoneesissa.
On hienoa, jos rytmihäiriö unohtuu kansanlääkkeiden avulla, mutta jos se edelleen vaivaa, sinun on mentävä tämän ongelman kanssa suoraan lääkäriin selvittääksesi sen alkuperä, vaaran aste ja valita hoito.
Video: TV-ohjelma rytmihäiriöistä
Video: rytmihäiriöasiantuntija
Sydän on koko kehomme moottori ja yleinen kunto riippuu sen työstä.
Tällä hetkellä maailmaan on kehittynyt melko epäsuotuisa ekologinen tilanne, elämme kiihkeästi, ravintomme on epätasapainoinen, stressi ja tunteiden purkaukset valtaavat meidät ja seurauksena tämän normaalin toiminnan rikkominen. elintärkeä elin.
Sydänsairaus johtaa hyvin usein elintason heikkenemiseen ja riippuvuuteen lääkkeitä. Usein esiintyy työkyvyttömyyttä ja jopa kuolemaa.
Asiantuntijat tietävät monia erilaisia sydänsairauksia. Jokaisella yksittäistapauksella on omat ominaisuutensa ja oireensa. Kaikki nämä sairaudet luokitellaan yleensä yhteisten piirteiden mukaan.
Monet ihmiset jättävät tietoisesti huomiotta sydänsairauksien oireet. Lisäksi tietyn taudin kipuoireyhtymää ei aina havaita.
Terveyden laiminlyönti johtaa heikkenemiseen lääketieteelliset indikaattorit. Ei ole mikään salaisuus, että 45 % kaikista kuolemista johtuu sydänkohtauksista.
Tässä artikkelissa käsittelemme yhtä sydämen toiminnan poikkeavuudesta, jota kutsutaan rytmihäiriöksi.
Ihannetapauksessa sydämemme pitäisi toimia kuin kello. Sen rytmin tulee olla sama säännöllisyys ja taajuus. Näin varmistetaan ravinteiden ja hapen keskeytymätön toimitus kaikkiin elimiin ja kudoksiin. Kun kehon pää"kuljettajan" työ epäonnistuu, on puhuttava rytmihäiriöstä.
Lääketiede tuntee monia tämän taudin tyyppejä, ja hoito on aloitettava vasta taudin ilmentymien toteamisen jälkeen.
Artikkelin sisältö:
Mahdollisia syitä
Kun sydän toimii normaalisti, joskus jopa unohdamme, että tämä elin on läsnä kehossamme. Mutta valitettavasti näin ei aina ole.
Näihin sairauksiin on monia syitä.
- Geneettinen taipumus tulee ensin
- Seuraava tekijä on aliravitsemus.
- Tätä luetteloa tulisi täydentää fyysisen toiminnan puutteella sekä väkevien alkoholijuomien ja nikotiinin väärinkäytöllä.
- Hyvin yleinen syy on hermostohäiriöt.
- Yksi tärkeimmistä syistä on patologia, joka viittaa sepelvaltimotautiin, sydänlihakseen, sydänsairauksiin tai kardiomyopatiaan.
- Joskus se voi edeltää sydänkohtausta tai olla sen seuraus.
- Myös kehon aineenvaihduntahäiriöt voivat aiheuttaa rytmihäiriöitä.
- Huipentuma.
- Aivojen patologia.
- Tartuntataudit ja sienitaudit.
- Ruoansulatuskanavan sairaudet.
- Rytmihäiriö voi ilmetä lääkkeiden yliannostuksen tai vakavan myrkytyksen vuoksi.
- Rytmihäiriön syy voi olla arpikudoksen esiintyminen elimessä, mikä vaikeuttaa impulssien kulkeutumista.
- Ahmiminen. Täysi vatsa painaa palleaa. Tästä johtuen hengitys muuttuu tiheäksi ja ajoittaiseksi. Jotta kudoksille ja elimille saadaan tarvittava määrä happea, sydänlihas alkaa toimia paljon intensiivisemmin. Älä unohda, että ruoansulatusprosessi on keholle erittäin energiaa kuluttava.
Rytmihäiriön merkit- hiipuva tai epäsäännöllinen sydämenlyönti. Jos se lyö erittäin voimakkaasti, henkilö voi tuntea kipua rinnassa, ja jos sydämenlyöntien välillä on merkittäviä taukoja, pyörtyminen on mahdollista.
Tyypillisiä oireita
 Terveellä ihmisellä sydämenlyöntien lukumäärän tulisi olla välillä 60-80 lyöntiä minuutissa. On tärkeää, että nämä vähennykset tapahtuvat samalla tiheydellä.
Terveellä ihmisellä sydämenlyöntien lukumäärän tulisi olla välillä 60-80 lyöntiä minuutissa. On tärkeää, että nämä vähennykset tapahtuvat samalla tiheydellä.
Takykardiassa lyöntien lukumäärä kasvaa, bradykardiassa - paljon vähemmän, ja ekstrasystolissa sydämen syke muuttuu epävakaaksi. Nämä häiriöt ovat rytmihäiriön oireita.
- Eteisvärinä. Oireet: sydämentykytys, hengenahdistus, pistävä kipu rinnassa, liiallinen hikoilu, lihas heikkous, toistuva virtsaaminen. Syytön pelko, paniikki, huimaus, pyörtyminen.
- Paroksismaalinen takykardia. Se voi kestää muutamasta minuutista useisiin päiviin. Hyökkäykseen liittyy rintakipu, tinnitus, huimaus. Pahoinvointi ilmenee, kehon lämpötila nousee, kaasut kerääntyvät suolistoon, yleinen heikkous, pyörtyminen.
- Sinusbradykardia. Kipu sydämen alueella, lisääntynyt hikoilu, verenpaineen muutokset, muistin heikkeneminen, tajunnan hajoaminen, kouristukset ovat mahdollisia.
- Extrasystole. Mitkä ovat merkit: pelko, kohtuuton ahdistus, rintakipu, hengenahdistus, lisääntynyt hikoilu.
Ensin sinun on diagnosoitava sairaus ja vasta sitten siirryttävä sen hoitoon.
Hyvin usein sydämen rytmi häiriintyy muiden sairauksien vuoksi. Siksi seuraavia suosituksia on noudatettava:
- Ota huomioon kaikki olosuhteet, jotka voivat olla hyökkäyksen taustalla (esimerkiksi magneettimyrskyt tai stressi).
- Älä unohda lääkkeet lääkärin määräämä ja ota ne ajoissa.
- Käy säännöllisesti lääkärissä ja tee tarvittavat tutkimukset.
- Ota lääkkeitä, jotka estävät verihyytymien muodostumisen. Lisää ruokavalioosi verta ohentavia ruokia (valkosipuli, pellavansiemenet).
- Ota sydänlihasta vahvistavia lääkkeitä.
- Suojaa itsesi henkiseltä stressiltä ja stressiltä.
- Kieltäytyä kahvista, tupakasta ja vahvoista alkoholijuomista.
- Syö kunnolla.
 Näitä rytmihäiriöiden hoitosuosituksia pidetään yleisimpinä, ja kaikkien, erityisesti sydän- ja verisuonisairauksille alttiiden, tulee noudattaa niitä.
Näitä rytmihäiriöiden hoitosuosituksia pidetään yleisimpinä, ja kaikkien, erityisesti sydän- ja verisuonisairauksille alttiiden, tulee noudattaa niitä.
Muista se oikea kuva elämä on taattu, vähentää kaikkien elinten kuormitusta, eikä sydän tässä tapauksessa ole poikkeus.
Kuinka hoitaa kotona?
Paljon tiedetään kansan reseptejä perustuu yrtteihin, jotka voivat lievittää kehon jännitystä, poistaa rytmihäiriökohtauksia ja vähentää niiden ilmenemistiheyttä.
- Orapihlajan kukat ja hedelmät A. Parantavan juoman valmistamiseksi sinun on otettava 1 rkl kuivattuja kukkia tai 50 grammaa hedelmiä ja kaada ne lasillisella kiehuvaa vettä. On parempi tehdä se termospullossa. Vaatimuksen jälkeen keite otetaan 10 minuuttia ennen ateriaa 3 kertaa päivässä puoli kupillista.
- Sekoita joukkue. Sinun täytyy ottaa 500 grammaa sitruunaa ja raastaa se, lisätä siihen 500 grammaa hunajaa ja 20 murskattua aprikoosin kivestä. Kaikki aineosat sekoitetaan perusteellisesti, seos otetaan ennen ateriaa 2 kertaa päivässä - aamulla ja illalla.
- yrttikeite. Keitteen valmistamiseksi otamme 1 rkl kuminahedelmiä, valeriaanin juuria, fenkolin hedelmiä ja piparminttua. Seos kaadetaan kiehuvalla vedellä ja laitetaan vesihauteeseen. Vaadimme 15 minuuttia, poista jäähtymään kokonaan. Valmis tuote otetaan 1 ruokalusikallinen ennen nukkumaanmenoa.
- Sipulihoito. Lievässä rytmihäiriössä seuraava kansanhoito auttaa. Sen valmistamiseksi sinun on otettava yksi pieni sipuli ja pilkottava se erittäin hienoksi. Raasta erikseen keskikokoinen omena. Sekoita ainekset, valmis seos otetaan aterioiden välillä, mutta enintään kahdesti päivässä. Vaikutuksen saavuttamiseksi hoitojakso on vähintään yksi kuukausi.
- Kuivatut hedelmät. Tämä resepti on yksi tunnetuimmista kansanlääketiede rytmihäiriöiden hoitoon ja ehkäisyyn. Valmistamme parantavan seoksen: otamme 200 grammaa kuivattuja aprikooseja, rusinoita ja saksanpähkinöitä, lisäämme 5 ruokalusikallista hunajaa ja puristamme yhden sitruunan mehua. Koostumukseen voidaan lisätä myös sitruunankuorta. Sekoita kaikki huolellisesti, laita purkkiin ja säilytä jääkaapissa. Ota 1 ruokalusikallinen seosta aamulla aterian jälkeen. Hoitojakso on yksi kuukausi, sitten sinun on pidettävä 10 päivän tauko ja jatkettava sitten hoitoa.
Rytmihäiriöiden yhteydessä sinun tulee yrittää poistaa mausteiset ja suolaiset ruoat ruokavaliostasi. On välttämätöntä unohtaa paistetut ja rasvaiset ruoat. Makeaa hiilihapotettua vettä, savustettua lihaa, munia, kahvia, smetanaa ei suositella. On tarpeen vähentää suklaan, makeisten, erilaisten makeiden jauhotuotteiden, alkoholin kulutusta ja unohtaa kokonaan tupakka.
 Älä ylikuormita kehoa liiallisella fyysisellä rasituksella, mutta älä unohda, että sinun on edettävä aktiivista elämäntapaa.
Älä ylikuormita kehoa liiallisella fyysisellä rasituksella, mutta älä unohda, että sinun on edettävä aktiivista elämäntapaa.
Ja mikä tärkeintä - älä lääkitä itse. Vain kokenut kardiologi voi useiden tutkimusten jälkeen päättää tiettyjen lääkkeiden nimeämisestä.
Ennaltaehkäisevät toimenpiteet
Rytmihäiriö otetaan huomioon vaarallinen sairaus, ja sen ehkäisy sisältää useita toimenpiteitä. On erittäin tärkeää estää tämän taudin kehittyminen, joka on täynnä epämiellyttäviä seurauksia.
- Sairauksien hoito jotka liittyvät läheisesti sydänsairauksiin. Tämä hypertensio, erilaisia patologioita kilpirauhanen, virusinfektiot.
- Asianmukainen ravitsemus. Ruokavalion tulisi sisältää runsaasti kaliumia ja magnesiumia sisältäviä ruokia (pähkinät, auringonkukansiemenet, palkokasvit, viljat, leseet). Hedelmiä ja vihanneksia pitää syödä enemmän. Ja mikä tärkeintä - älä syö liikaa, varsinkin yöllä.
- Täysin vaadittu kieltäytyä huonoista tavoista ja kunnioittaa terveellisiä elämäntapoja.
- Annostettu fyysinen aktiivisuus. Sinun täytyy kävellä enemmän raittiissa ilmassa, älä tee vaikeita fyysisiä harjoituksia. Jos lääkäri sallii, voit käydä lenkillä, kävellä tai uida.
- Pitää pitää hallinnassa painosi, verenpaineesi ja verensokeritasosi.
- Älä anna periksi tunteille, vältä stressiä. Älä unohda terveellistä, täyttä unta ja ei ylityötä.
Muista, että taistelu rytmihäiriöitä vastaan onnistuu vain, jos otat vastuun terveydestäsi ja kuuntelet lääkärin suosituksia.
Sydämen rytmihäiriö on sydämen supistumisrytmin rikkomus sekä sykkeeseen vaikuttavien sähköimpulssien virheellinen toiminta, minkä seurauksena se voi lyödä hitaasti tai hyvin nopeasti.
Monet potilaat ovat kiinnostuneita siitä, miksi rytmihäiriöt ovat vaarallisia? Useimmiten rytmihäiriö ei aiheuta vakavaa vaaraa, ja se ilmenee useimmista yksinkertaisista syistä tai toimia, kuten ylensyöntiä tai epämukavien vaatteiden käyttämistä.
Potilaat kuvailevat rytmihäiriötilaa tunteena, että jokin supistuksista putoaa syklin ulkopuolelle, eli yksinkertaisena keskeytyksenä sydänlihaksen työssä. Joissakin tapauksissa rytmihäiriöiden ilmaantuminen voi merkittävästi huonontaa henkilön tilaa ja elämänlaatua. Sairaus voi aiheuttaa vakavia häiriöitä sydän- ja verisuoni-, hermosto- ja endokriinisissä järjestelmissä.
Erilaisia
Tätä sairautta on 4 tyyppiä:
- sinusarytmia;
- välkkyminen;
- sydän estää;
- ekstrasystolia.
Jokaiselle näistä tyypeistä voidaan luonnehtia yksittäisiä erityispiirteitä, ja jokaiselle niistä on ominaista taudin kulun erityinen vaikeusaste. Taudin tyypin määrittämisen jälkeen voidaan riittävästi arvioida, onko rytmihäiriö vaarallista tässä tapauksessa, mitä vaikutuksia sillä on terveyteen. Sen jälkeen määrätään hoitoa kehon elinvoiman ja voiman palauttamiseksi.
Aloitetaan eteisvärinästä, se ilmaistaan epäsäännöllisinä ja epämääräisinä supistuksina, jotka rikkovat sydämen rytmin. Seurauksena voi olla sydänkohtaus tai jopa aivohalvaus. Joten, onko sydämen rytmihäiriö vaarallinen? Yhtenä sydän- ja verisuonijärjestelmän sairauksista se aiheuttaa melko suuren vaaran potilaan terveydelle ja tuo myös paljon epämukavuutta ja saa sinut jatkuvasti huolehtimaan hyvinvoinnistasi.
Harkitse sydämen sinusarytmian vaaroja. Tämän tyyppistä rytmihäiriötä pidetään yhtenä vaarallisimmista, mutta joissakin tapauksissa se voi olla turvallista terveydelle, jos noudatat oikea tila elämää.

Emme saa unohtaa, että tämä patologia puhuu rikkomuksista luonnollisia prosesseja liikkeeseen. Pieninkin poikkeama lääkärin määräämästä hoito-ohjelmasta voi merkittävästi pahentaa potilaan tilaa, minkä seurauksena potilaan kuoleman riski kasvaa. Lähes minkä tahansa tyyppisessä sydämen rytmihäiriössä potilas tuntee:
- yleinen heikkous;
- migreeni;
- pahoinvointi;
- oksentelu;
- mahdollista kipu rintakehän alueella.
Sydäntukosta puhuttaessa se voi aiheuttaa vakavampia seurauksia, kuten aivoiskemiaa.
Listan viimeinen on ekstrasystole, joka on edellytys takykardian sekä sydämen toimintahäiriön kehittymiselle, koska sen kanssa sydämenlyöntien taajuus ylittää 200 minuutissa. Tämä tarkoittaa, että ihmisen pääelin elimistö kokee valtavan kuormituksen, mikä aiheuttaa kuolemanriskin terveydelle tai akuutin sydänsairauden riskin.

Onko sinusarytmia vaarallinen?
Rytmihäiriö ei ole uusi asia lääketieteessä, sillä on jo pitkään ollut oma luokituksensa, sairaudesta on käytännössä kerätty valtavasti tietoa ja hoitovaihtoehtoja on monia, mutta yksikään ei anna 100% takuuta potilaan sairaudesta. elpyminen.
Sydämen rytmihäiriöt voivat ilmetä reaktiona kehon sopeutumiseen, mutta ne vaikuttavat silti tiettyihin hemodynamiikan muutoksiin, jotka voivat muuttua suuriksi ongelmiksi keholle. Kuinka vaarallinen sydämen rytmihäiriö on?
Yhdessä hetkessä ihmiskeho voi kokea vakavaa hapen nälänhätää, ja toisessa hetkessä terveydentila on täydellinen, minkä vuoksi sinusarytmia on vaarallinen. Tällaisilla hyppyillä on erittäin haitallinen vaikutus aivojen, hermoston ja keuhkojen tilaan. Tämä tarkoittaa, että vakavissa kohtauksissa potilas voi ansaita keuhkopöhö, jyrkkä paineen lasku tai vakava migreeni on mahdollista.
Lääkärit tarkkailevat usein tapauksia, joissa rytmihäiriöstä kärsivä henkilö menettää yhtäkkiä tajuntansa. Voidaan vain kuvitella, mitä seurauksia voi olla, jos sairas henkilö ajaa autoa.
Syyt
Useimmiten tämä patologia esiintyy hermoston erilaisten häiriöiden taustalla:
- hermoromahdukset;
- kovaa työtä;
- stressi;
- emotionaalinen ylikuormitus;
- masennus;
- selkärangan sairaudet;
- mahalaukun ja keuhkojen sairaudet;
- endokriinisen järjestelmän häiriöt;
- kasvaimet ja päävammat.
Lisäksi syy voi olla itse elimessä, esimerkiksi rytmihäiriö voi muodostua sydänkohtauksen tai dystrofian takia. Erittäin tärkeä rooli rytmihäiriöiden kehittymisessä on veren elektrolyyttitasapainolla, nimittäin: magnesium, kalium, kalsium ja natrium.

Aineet, kuten alkoholi, nikotiini, hiilidioksidi, myrkylliset aineet sekä krooniset infektiot kehossa, vaikuttavat erittäin haitallisesti sydänlihakseen. Lisäksi ne voivat aiheuttaa vasospasmia, ja tämä on täynnä aivojen ja sydänlihaksen happinälkää sekä heikentynyttä kuljetusta hermoimpulssit. On myös tapauksia syntymävikoja sydämet, joilla on erilaisia rytmihäiriöitä.
Oli tapauksia, joissa tauti esiintyi täysin terveillä ihmisillä, eli se ilmestyi väliaikaisesti ja meni nopeasti ohi. Yleensä tämä tila johtuu vilustumisesta, ylityöstä tai alkoholista. Samanlaisissa tapauksissa tauti jää huomaamatta aiheuttamatta henkilölle epämiellyttäviä tuntemuksia ja seurauksia.
Joitakin kotona esiintyviä sairauksia potilas ei yksinkertaisesti huomaa, vaan ne havaitaan vasta rutiinilääkärintarkastuksissa tai muuten sattumalta. Mutta käytännössä aina henkilö tuntee selvästi patologian läsnäolon, mikä tuo paljon haittaa ja epämukavuutta.
70 prosentissa tapauksista potilaat tarvitsevat terveydenhuolto ja hoitoon. Ilman rytmihäiriön kaltaisen sairauden asianmukaista hoitoa seuraukset voivat olla henkilölle täysin onnettomia, alkaen vammaisuudesta ja päättyen kuolemaan.
On huomattava, että tämän patologian läsnä ollessa kliininen kuva riippuu enemmän taudin luonteesta kuin sen esiintymisen syystä. Siksi oikea-aikainen havaitseminen ja hoito on tie terveyteen ja sydämen rytmihäiriön poistamiseen.
Oireet ja kliininen kuva
Sydämen rytmihäiriö alkaa ensin kehittyä piilevässä muodossa, joka ei todellakaan näy itsestään. Bradykardian ja takykardian oireissa on muutamia pieniä eroja. Piilevän vaiheen jälkeen ilmaantuu oireita, jotka viittaavat verenpaineeseen, sydämen iskemiaan, aivokasvaimiin ja kilpirauhasen sairauteen.

Luettelo rytmihäiriön tärkeimmistä merkeistä:
- kehon yleinen heikkous;
- tummuu silmissä;
- hengenahdistus;
- nopea väsymys;
- huimaus;
- usein potilas näyttää, että hän on menettänyt tajuntansa.
Jos henkilö havaitsee samanlaisia oireita, tajunnan menetyksen 5-10 minuutiksi, bradykardia voidaan poistaa sairauksien luettelosta. Samanlaisia tiloja ei havaita tässä rytmihäiriömuodossa. Mitä tulee takykardian oireisiin, ne näyttävät hieman erilaisilta, aluksi ne ovat liian samanlaisia kuin yleisen huonovointisuuden oireet.
Takykardian ja bradykardian ilmenemismuodot ovat erilaisia, joten niitä tulee tarkastella erikseen. Takykardian aiheuttaman tajunnan menetyksen tapauksessa henkilö on tajuton alle minuutin, mikä on lyhytaikainen tajunnan menetys. Eteisvärinä ja muun tyyppiset takykardiat ilmenevät vakavammin, jolloin henkilö ei ole altis pitkäksi aikaa, kun se on välttämätöntä kiireellinen sairaalahoito pelastaakseen hengen.

On huomattava, että joissakin tapauksissa rytmihäiriöön voi liittyä kroonisen tai akuutin sydämen vajaatoiminnan merkkejä, paine laskee jyrkästi, hengitys häiriintyy ja keuhkot turpoavat. Muissa tapauksissa potilas menettää äkillisesti tajuntansa, voi olla kliinisen kuoleman partaalla. Kuten voisi ymmärtää, tauti ilmenee täysin erilaisilla merkeillä, ja tämä on juuri sen suurin vaara.
Diagnostiikka
Tähän mennessä on jo kehitetty valtava määrä menetelmiä rytmihäiriöiden diagnosoimiseksi. Pakollinen toimenpide on elektrokardiogrammin tallentaminen. Joskus lääkärit ja asiantuntijat provosoivat tarkoituksella rytmihäiriön, jotta se voidaan tallentaa ja määrittää tarkasti taudin lähde.

Joten taudin diagnoosi on jaettu kahteen vaiheeseen, aktiiviseen ja passiiviseen. Passiivisia ovat mm.
- Elektrokardiografia. Elektrodit on kytketty potilaan rintakehään, käsivarsiin ja jalkoihin. Seuraavaksi tutkitaan sydämen supistumisvaiheiden kestoa ja määrätään välit.
- Päivittäinen EKG-seuranta. Tätä ongelmanmääritysmenetelmää kutsutaan Holter-menetelmäksi. Prosessin ydin on, että potilas käyttää kannettavaa tallenninta koko päivän, jonka avulla lääkärit saavat kaiken tarvittavan tiedon.
- Ekokardiografia. Diagnoosi tehdään ultraäänianturilla. Lääkäri tarkastelee sydänkammioiden kuvaa, tutkii venttiilien ja seinien liikettä, määrittää niiden koon.
Joskus tällaiset tutkimukset eivät riitä. Lääkäreiden on aloitettava sydämen rytmihäiriöt keinotekoisesti. Mutta sen on oltava täysin turvallista potilaalle. Tätä tarkoitusta varten on kehitetty useita yksinkertaisia standarditestejä:
- sähköfysiologinen tutkimus;
- fyysinen työ;
- kallistus pöytä;
- kartoitus.

Vasta-aiheet ja ehkäisy
Henkilön, jolla on diagnosoitu rytmihäiriö, tulee välittömästi vähentää päivittäistä fyysistä aktiivisuutta. Syy on kaikille selvä, fyysisellä rasituksella sydämenlyöntien taajuus kasvaa merkittävästi, mikä voi johtaa sydämen vajaatoimintaan.
Tärkeää: Sydämen rytmihäiriön yhteydessä itsehoidon seuraukset voivat olla erittäin valitettavia, itsehoito on ehdottomasti kielletty!
Ennaltaehkäisevänä toimenpiteenä voit neuvoa ihmisiä käymään täysimittaisesti lääkärintarkastukset mukaan lukien elektrokardiografia. Joten lääkärit pystyvät havaitsemaan taudin ajoissa, sen muodostumisvaiheessa, mikä lisää merkittävästi mahdollisuuksia täydelliseen paranemiseen.


