מהי דלקת בלוטת התריס אוטואימונית כרונית
דלקת בלוטת התריס אוטואימונית כרוניתאוֹ דלקת לימפומטית של בלוטת התריסזֶה מחלה דלקתיתבלוטת התריס בעלת אופי אוטואימוני, כאשר גוף האדם מייצר נוגדנים ולימפוציטים הפוגעים בתאי בלוטת התריס. (בדרך כלל, נוגדנים בגוף האדם מיוצרים רק נגד חומר זר).מה גורם לדלקת בלוטת התריס אוטואימונית כרונית?
לרוב, דלקת בלוטת התריס אוטואימונית מתרחשת בחולים בין גיל 40 ל-50, ושכיחות פי עשרה בנשים מאשר בגברים. זוהי המחלה הדלקתית השכיחה ביותר של בלוטת התריס. ובתוך לָאַחֲרוֹנָהיותר ויותר חולים סובלים מדלקת אוטואימונית של בלוטת התריס צָעִירוילדים.
ההערכה היא כי דלקת בלוטת התריס לימפומטית אוטואימונית היא תורשתית. קרובי משפחה של חולים ב-Hashimoto's thyroiditis סובלים לרוב ממחלת הסוכרת ומחלות שונות של בלוטת התריס. אבל למימוש נטייה תורשתית, יש צורך בגורמים שליליים נוספים. גורמים חיצוניים. אלו הן מחלות ויראליות בדרכי הנשימה, נגעים כרונייםזיהומים בשקדים, בסינוסים ובשיניים המושפעים מעששת.
שימוש ממושך לא מבוקר בתרופות המכילות יוד וחשיפה לקרינה תורמים להתפתחות של בלוטת התריס האוטואימונית. בהשפעת גורם מעורר, מופעלים שיבוטים של לימפוציטים בגוף, המעוררים את התגובה של יצירת נוגדנים לתאים שלו. התוצאה של תהליך זה היא פגיעה בתאי בלוטת התריס (תיירוציטים). מתאי בלוטת התריס פגועים, תוכן הזקיקים נכנס לזרם הדם: הורמונים, חלקים הרוסים של האברונים הפנימיים של התא, אשר בתורם תורמים להמשך היווצרות נוגדנים לתאי בלוטת התריס. התהליך הופך למחזורי.
פתוגנזה (מה קורה?) במהלך דלקת בלוטת התריס אוטואימונית כרונית
מנגנון התוקפנות החיסונית מורכב מאוד, אך בכל זאת ננסה להסביר את התופעה בצורה פשוטה.
על מנת להבין אם היא נמצאת מולה או מישהו אחר, מערכת החיסון למדה לזהות את החלבונים השונים המרכיבים כל תא חי. זיהוי חלבון מתבצע על ידי תא חיסון הנקרא מקרופאג. המקרופאג בא במגע עם תאים שונים, וכתוצאה מכך זיהוי.
לאחר שהבין עם מי יש לו עסק, המקרופאג מודיע על כך לחבריו החיסונים ל-T-לימפוציטים. לימפוציטים מסוג T הם שונים. חשוב לנו להכיר שני סוגים של תאי T: תאי עוזר T, המאפשרים תוקפנות, ותאי מדכא T, שלהפך, אוסרים זאת. אם מתקבלת אישור לתקוף מעוזרים T, אז הפקודה עוברת "לחיילים" - תאי NK, רוצחי T, מקרופאגים. תאים אלה הורגים את הפולש במגע ישיר איתו. זה מייצר אינטרפרונים, אינטרלוקינים, מיני חמצן תגובתיים וחומרים אגרסיביים אחרים.
בין "חיילות החיסון" יש עוד אחד שַׂחְקָן. אלה לימפוציטים B. ההבדל העיקרי ביניהם הוא שהם יכולים לייצר נוגדנים בתגובה לחלבונים זרים (אנטיגנים). נוגדנים מאוד ספציפיים לאנטיגנים ונקשרים רק אליהם. ברגע שהתרחש תהליך התקשרות של נוגדן לאנטיגן על קרום תא זר, נוצר קומפלקס חיסוני. הרגע הזה הוא אות להפעלת מערכת חיסון אגרסיבית מיוחדת - מערכת המשלים.
ביחס לדלקת אוטואימונית של בלוטת התריס ניתן לומר שהמחלה מתפתחת עקב פגיעה בזיהוי. כלומר, החלבון של תא בלוטת התריס עצמו מוכר כזר, עם כל ההשלכות הנובעות מכך.
התגלה שהפרעה כזו יכולה להיות טבועה בגנוטיפ של אדם מלידה. באותו אופן, קיימת נטייה לפעילות נמוכה של מדכאי T, שאמורה לעכב את התגובה החיסונית האגרסיבית.
נוגדנים המיוצרים על ידי לימפוציטים B במהלך דלקת בלוטת התריס האוטואימונית "נאחזים" לחלבוני התירוציטים - פרוקסידאז של בלוטת התריס, חלק מיקרוזומלי, כמו גם לחלבון התירוגלובולין.
הנוגדנים הללו מתגלים בדם בעת ביצוע אבחנה. תירציטים שנהרגים או נפגעים כתוצאה מתהליך אוטואימוני אינם מסוגלים עוד לייצר הורמונים. רמתם בדם יורדת בהדרגה. נוצרת תת פעילות של בלוטת התריס, את הסימפטומים שאנו כבר מכירים.
תסמינים של דלקת בלוטת התריס אוטואימונית כרונית
דלקת בלוטת התריס אוטואימונית כרונית מתרחשת לעיתים קרובות במשך זמן רב ללא כל ביטוי קליני. ל סימנים מוקדמיםכוללים תחושות לא נעימות בבלוטת התריס, תחושות של גוש בגרון בעת בליעה, תחושת לחץ בגרון. לעיתים מופיע כאב קל באזור בלוטת התריס, בעיקר בעת מישוש בלוטת התריס. חלק מהמטופלים עשויים להתלונן על חולשה קלה וכאבי מפרקים.
אם מטופל מפתח פעילות יתר של בלוטת התריס (עקב שחרור גדול של הורמונים לדם כאשר תאי בלוטת התריס נפגעים), עולות התלונות הבאות:
- אצבעות רועדות
- עלייה בקצב הלב
- מזיע
- לחץ דם מוגבר.
לעתים קרובות יותר, מצב של יתר בלוטת התריס מתרחש בתחילת המחלה. לאחר מכן, תפקוד בלוטת התריס עשוי להיות תקין או מופחת מעט (היפותירואידיזם). תת פעילות בלוטת התריס מופיעה לרוב 5-15 שנים מתחילת המחלה וחומרתה מחמירה בתנאים לא נוחים. לנשימה חריפה מחלות ויראליות, עם עומס נפשי ופיזי, החמרה של מחלות כרוניות שונות.
תלוי בתמונה הקלינית ובגודל בלוטת התריס דלקת בלוטת התריס האוטואימונית הכרונית של השימוטו מחולקת לצורות:
- צורה אטרופית של דלקת בלוטת התריס אוטואימונית.בצורה האטרופית, אין הגדלה של בלוטת התריס. מופיע ברוב החולים, אך לעיתים קרובות יותר בקשישים ובמטופלים צעירים שנחשפו לקרינה. בדרך כלל, צורה זו מלווה קלינית בירידה בתפקוד בלוטת התריס (היפותירואידיזם).
- צורה היפרטרופית של דלקת בלוטת התריס אוטואימוניתתמיד מלווה בבלוטת התריס מוגדלת. בלוטת התריס יכולה להיות מוגדלת באופן אחיד לאורך כל נפחה (צורה היפרטרופית מפוזרת), או נוכחות של צמתים מצוינת (צורה נודולרית). שילוב של צורות מפוזרות ונודולריות אפשרי. הצורה ההיפרטרופית של דלקת בלוטת התריס אוטואימונית עשויה להיות מלווה בתירוטוקסיקוזיס בתחילת המחלה, אך לעיתים קרובות יותר תפקוד בלוטת התריס תקין או מופחת.
אבחון של דלקת בלוטת התריס אוטואימונית כרונית
אבחון של בלוטת התריס אוטואימוניתנקבע על בסיס היסטוריית המחלה והתמונה הקלינית האופיינית. בדיקת דם כללית מגלה עלייה במספר הלימפוציטים עם ירידה כללית במספר הלויקוציטים. בשלב של פעילות יתר של בלוטת התריס עולה רמת הורמוני בלוטת התריס בדם, עם ירידה בתפקוד הבלוטה יורדת כמות ההורמונים בדם ובמקביל עולה רמת הורמון יותרת המוח תירוטרופין. מתגלים שינויים באימונוגרמה. בדיקת אולטרסאונד מגלה הגדלה של בלוטת התריס ואי אחידות שלה בצורה הנודולרית של בלוטת התריס. ביופסיה (בדיקה של חתיכה קטנה מרקמת בלוטת התריס במיקרוסקופ) מגלה מספר גדול שללימפוציטים ותאים אחרים האופייניים לדלקת לימפומטית של בלוטת התריס האוטואימונית.
אם הסימפטומים העיקריים של המחלה קיימים, אזי האפשרות של ניוון ממאיר של בלוטת התריס (התפתחות של גוש) עולה באופן משמעותי. לצורך האבחנה נדרשת ביופסיית מחט עדינה. נוכחות של thyrotoxicosis בחולה גם אינה שוללת את האפשרות של ניוון ממאיר של בלוטת התריס. דלקת בלוטת התריס אוטואימוניתלעתים קרובות יש מהלך שפיר. לימפומות של בלוטת התריס הן נדירות ביותר. בדיקת סונוגרפיה או אולטרסאונד של בלוטת התריס מאפשרת לקבוע עלייה או ירידה בגודלה. תסמינים דומים מתרחשים גם עם זפק רעיל מפושט, כך שלא ניתן לקבוע אבחנה על סמך נתוני אולטרסאונד.
טיפול בדלקת בלוטת התריס אוטואימונית כרונית
אין טיפול ספציפי לדלקת בלוטת התריס אוטואימונית. בשלב התירוטוקסי של בלוטת התריס האוטואימונית, משתמשים בתרופות סימפטומטיות. במקרים של תת פעילות של בלוטת התריס, רושמים תכשירים להורמון בלוטת התריס, למשל L-thyroxine. מרשם תרופות לבלוטת התריס, במיוחד אצל קשישים, אשר, ככלל, יש מחלה איסכמיתלב, יש צורך להתחיל במינונים קטנים, להגדיל כל 2.5-3 עד שהמצב מתנרמל. בקרת רמות הורמון מגרה בלוטת התריסבסרום דם לא יותר מאשר כל 1.5-2 חודשים.
גלוקוקורטיקואידים (פרדניזולון) נקבעים רק כאשר דלקת בלוטת התריס אוטואימונית משולבת עם דלקת תת-חריפה של בלוטת התריס, המתרחשת לעתים קרובות בתקופת הסתיו-חורף. תוארו מקרים בהם נשים הסובלות מתירואידיטיס אוטואימונית עם תסמינים של תת פעילות בלוטת התריס חוו הפוגה ספונטנית במהלך ההריון. מנגד, ישנן תצפיות כאשר מטופלת עם דלקת בלוטת התריס אוטואימונית, שהיתה לה מצב של בלוטת התריס לפני ובמהלך ההריון, פיתחה תת פעילות של בלוטת התריס לאחר הלידה.
בצורה ההיפרטרופית של בלוטת התריס האוטואימונית ובתופעה הבולטת של דחיסה של איברי המדיאסטינלי על ידי בלוטת התריס המוגדלת, מומלץ טיפול כירורגי. כִּירוּרגִיָהזה מצוין גם במקרים שבהם הגדלה מתונה לטווח ארוך של בלוטת התריס מתחילה להתקדם במהירות בנפח (גודל).
עם תפקוד מוגבר של בלוטת התריס, תרופות תירוסטטיות (תיאמאזול, מרקזוליל) וחוסמי בטא נקבעים. כדי להפחית את ייצור הנוגדנים, תרופות נוגדות דלקת לא סטרואידיות נקבעות:
- אינדומתצין;
- מתינדול;
- וולטרן.
תרופות לתיקון חסינות, ויטמינים ואדפטוגנים נקבעות. במקרה של ירידה בתפקוד בלוטת התריס, הורמונים סינתטיים של בלוטת התריס נקבעים. הפרוגנוזה של המחלה משביעת רצון. המחלה מתקדמת לאט. עם טיפול בזמן, ניתן להאט משמעותית את התהליך ולהשיג הפוגה ארוכת טווח של המחלה.
פרוגנוזה של מחלה
המחלה נוטה להתקדם לאט. במקרים מסוימים, בריאות וביצועים משביעי רצון של החולים נשמרים במשך 15-18 שנים, למרות החמרות קצרות טווח. במהלך תקופת ההחמרה של דלקת בלוטת התריס, ניתן להבחין בסימפטומים של thyrotoxicosis או תת פעילות של בלוטת התריס; האחרון שכיח יותר לאחר לידה.
מניעה של דלקת בלוטת התריס אוטואימונית כרונית
לא צורות ברורות מבחינה קלינית של דלקת בלוטת התריס אוטואימונית, ולא נוכחות באוכלוסיית אנשים עם נטייה גנטית להתפתחותה, לא יכולות להיות סיבות שמגבילות בשום אופן את הצורך במניעת יוד המוני מתמיד. היתרון של חיסול מחלות מחסור ביוד אינו מוטל בספק.
לאילו רופאים עליך לפנות אם יש לך דלקת בלוטת התריס אוטואימונית כרונית?
אנדוקרינולוג
מבצעים ומבצעים מיוחדים
14.11.2019
מומחים מסכימים כי יש צורך למשוך תשומת לב ציבורית לבעיות של מחלות לב וכלי דם. חלקם נדירים, מתקדמים וקשים לאבחון. אלה כוללים, למשל, קרדיומיופתיה עמילואידית טרנסטירטין
14.10.2019
ב-12, 13 ו-14 באוקטובר, רוסיה מארחת אירוע חברתי רחב היקף לבדיקת קרישת דם בחינם - "יום INR". הקמפיין מתוזמן לחפוף ליום הפקקת העולמי.
07.05.2019
השכיחות של זיהום במנינגוקוק בפדרציה הרוסית בשנת 2018 (לעומת 2017) עלתה ב-10% (1). אחת משיטות המניעה הנפוצות ביותר מחלות מדבקות- חיסון. חיסונים מצומדים מודרניים מכוונים למנוע את התרחשותם של זיהום במנינגוקוקודלקת קרום המוח מנינגוקוקלית בילדים (אפילו גיל מוקדם), בני נוער ומבוגרים.
וירוסים לא רק מרחפים באוויר, אלא יכולים גם לנחות על מעקות, מושבים ומשטחים אחרים, תוך שהם נשארים פעילים. לכן, בנסיעה או במקומות ציבוריים, רצוי לא רק להחריג תקשורת עם אנשים אחרים, אלא גם להימנע...
לַחֲזוֹר ראיה טובהולהיפרד ממשקפיים ועדשות מגע לנצח הוא חלומם של אנשים רבים. כעת ניתן להפוך אותו למציאות במהירות ובבטחה. טכניקת Femto-LASIK ללא מגע לחלוטין פותחת אפשרויות חדשות לתיקון ראייה בלייזר.
אחד ה איברים חשוביםבגוף האדם נמצאת בלוטת התריס. הוא מכיל את כל אספקת היוד הנכנסת לגוף, מייצר את ההורמונים הדרושים, שבתורם עוזרים לחילוף החומרים לתפקד כראוי ומשפיעים על התפתחות התאים. עם זאת, כמו כל שאר האיברים, בלוטת התריס יכולה לסבול מהשפעות של מחלות שונות, והנפוצה שבהן היא תת פעילות של בלוטת התריס הנובעת מדלקת אוטואימונית של בלוטת התריס.
תת פעילות תת-קלינית של בלוטת התריס הנגרמת על ידי דלקת אוטואימונית של בלוטת התריס מובילה לעלייה ב-TSH, שהיא תוצאה של התגובה של בלוטת יותרת המוח לתפקוד לקוי של בלוטת התריס. כתוצאה מכך, תאי בלוטת התריס "השורדים" מתחילים לעבוד קשה יותר, תוך שמירה על רמות מספקות של הורמון בלוטת התריס. הודות לתגובה זו של הגוף, אולי אפילו לא יהיו תסמינים המעידים על הפרעה. זו הסיבה, הסוג הזההיפותירואידיזם נקרא תת-קליני.
תגובת הגוף למחלה
מאחר שבלוטת התריס משפיעה על כל האיברים והמערכות בגוף, התסמינים יכולים להתבטא מצדדים שונים. לביצועי איברים טובים, יש צורך בכמות מספקת של יוד. עם זאת, אם הגוף מרגיש חוסר בו במשך זמן רב למדי, הדבר עלול להוביל לירידה בקצב הגדילה וחלוקת התאים, מה שגורם לשינויים שליליים בבלוטה, כמו גם תצורות נודולריות.
זפק נודולרי עם תסמינים של תת פעילות תת-קלינית של בלוטת התריס AIT יכולה להיווצר מסיבות רבות, כגון:
- מחסור ביוד;
- זיהום ורעלים;
- זיהום ויראלי;
- מתח מתמיד;
- לעשן;
- תקופת קבלה ארוכה תרופות;
- גנטיקה.

על ידי ביקור מעת לעת אנדוקרינולוג, אתה יכול לעקוב אחר מצב ובריאות בלוטת התריס. הודות לכך, ניתן יהיה לזהות כל ביטוי של הפרעות ולהתחיל בטיפול מיידי. שיטות הטיפול כוללות את הדברים הבאים:
- שימוש נכון ביוד רדיואקטיבי;
- שימוש בתרופות המפסיקות את ייצור בלוטת התריס;
- התערבות כירורגית.
דלקת בלוטת התריס אוטואימונית ותת פעילות של בלוטת התריס
AIT נקרא לפעמים Hashimoto's thyroiditis. עם אבחנה זו, המערכת החיסונית מתחילה להרוס את חלבוני בלוטת התריס, מה שגורם להרס שלה. תת פעילות ראשונית של בלוטת התריס על רקע של בלוטת התריס אוטואימונית יכולה להתפתח עקב הפרעות גנטיות או נרכשות של בלוטת התריס. עם זאת, ניתן למנוע תוצאה זו.
תסמינים של תת פעילות בלוטת התריס AIT
עם דלקת בלוטת התריס אוטואימונית ייתכן שאין סימפטומים ברורים. המחלה מתקדמת לאט ומתקדמת להיפותירואידיזם. עם זאת, במרבית המקרים, אחד הסימנים האופייניים עשוי להיות הופעת זפק שעלול לגדול ולהגדיל, והתוצאה תהיה ביטויים נוספים של המחלה. אם מתרחשת היווצרות נודולרית באזור קנה הנשימה, היא תפריע לנשימה ולבליעה, אך לרוב אי נוחות מורגשת פשוט ממגע או שלבשת צעיפים ועניבות.
כמה תסמינים של המחלה עשויים להתבטא באופן הבא:
- נדודי שינה;
- הפרעות במערכת העיכול;
- חֲרָדָה;
- עייפות;
- שינויים פתאומיים במשקל;
- כאבים בגוף, בשרירים, במפרקים;
- שינויים במצב הרוח ודיכאון.
אבחון של AIT
באמצעות בדיקות סדירות אצל מומחה ניתן לעקוב אחר מצב בלוטת התריס ולזהות סטיות שונות מתפקודה התקין בשלב מוקדם. אנדוקרינולוג עשוי לחשוף את הדברים הבאים:
- חריגות מהנורמה בגודל האיברים;
- בהתבסס על בדיקת דם, אתה יכול לקבוע את רמת תירוגלובולין, פרוקסידאז של בלוטת התריס ונוגדנים, כמו גם את היחס ביניהם;
- ביופסיה תעזור לזהות לימפוציטים ומקרופאגים;
- על ידי שימוש ב מחקר רדיואיזוטופיםניתן לראות ספיגה מפוזרת בבלוטת התריס המוגדלת.
טיפול בתת פעילות בלוטת התריס AIT
במקרים בהם יש עלייה בגודל האיבר, האנדוקרינולוג ירשום למטופל טיפול באמצעות הורמונים. הורמונים מלאכותיים, כגון levothyroxine, עוזרים להילחם בהתכווצות בלוטת התריס. לעומת זאת, אם טיפול תרופתימתברר כלא יעיל, ייתכן שהרופא המטפל ימליץ על הסרה חלקית או מלאה של הבלוטה.
אם החולה מאובחן עם דלקת בלוטת התריס אוטואימונית ותת פעילות תת-קלינית של בלוטת התריס, אז הרופאים יכולים לרשום את ההורמון L-thyroxine או יודומרין, ולאחר חודש - TSH.
יש רופאים שסבורים שאם נצפית נוכחות של נוגדנים לבלוטת התריס בדלקת אוטואימונית של בלוטת התריס, אז יש צורך להתחיל טיפול מיידי במינונים קטנים של הורמונים, כמו אלה שמייצרים בלוטת התריס. רוב הרופאים ממליצים להשתמש בתרופה levothyroxine אם רמת ה-TSH נמצאת בטווח התקין. תרופה זו מסייעת להתנגד להתפתחות המחלה, אפילו לעצור אותה. הסיבה לתוצאה זו היא שרמת הנוגדנים ותכולת הלימפוציטים יורדת משמעותית, מה שאומר שגם הדלקת חולפת.

לטיפול בטיפול הורמונלי יש מספר יתרונות משמעותיים. כמובן שאדם הסובל ממחלה זו חייב להבין את תלותו בסמים למשך שארית חייו. עם זאת, עובדה זו אינה אמורה לעורר דאגה, שכן הטיפול כולל הרוויה של הגוף בהורמונים החסרים שבלוטת התריס עצמה אינה יכולה לייצר עוד. הודות לטיפול בהורמונים, בקרוב יופיעו השינויים הבאים:
- שיקום של בלוטת התריס;
- היעדר מחלות;
- ההקלה מגיעה מהר מאוד, שבזכותה האדם הסובל מהמחלה יכול לחזור מהר מאוד לחיים נורמליים;
- בתוך שלושה חודשים אתה יכול לשחזר את רמות ההורמונים;
- מינון התרופה אינו משתנה לאורך הקורס, אלא אם יש הריון או שינויים משמעותיים במשקל;
- עלות התרופות גם הופכת את הטיפול למשתלמת למדי.
טיפול ב-AIT תת-קליני
כדי לטפל במחלה זו, אין צורך בתכונות משמעותיות; המטרה העיקרית של הטיפול היא לשמור על הורמוני בלוטת התריס ברמה המתאימה. טיפול זה מתבצע באופן הבא:
- נרשמות תרופות המכילות הורמונים המיוצרים על ידי בלוטת התריס עצמה;
- טיפול בגורם המקורי למחלה;
- תחזוקה יומיומית של איזון הגוף בעזרת ויטמינים ומינרלים;
- תזונה נכונה. מאז חילוף החומרים מופרע, בזכות כללים פשוטיםדיאטה, אתה יכול לתמוך בבריאות ובתפקוד תקין של הבלוטה.

אם נסתכל מקרוב על התזונה לתזונה בריאה, חשוב לא לכלול את המזונות הבאים:
- סוכר;
- להפחית את צריכת המים ל-600 מ"ל ליום;
- להפחית את צריכת השומנים: ירקות ו חמאה, דג שמנוני, אגוזים, אבוקדו;
- מוצרי סויה.
דיאטה שתעזור להילחם בתת פעילות בלוטת התריס צריכה לכלול את המזונות הבאים:
- ירקות ופירות טריים;
- בשר בקר, בשר הודו ובשר עופות אחר;
- פירות ים, מכיוון שהם מכילים את הכמות הגדולה ביותר של יוד;
- מרק בשר;
- קפה טבעי.
הרבה יותר קשה לטפל בצורות מתקדמות של המחלה, במיוחד מכיוון שלתוצאה יכולה להיות השלכות חמורות מאוד, כגון תרדמת ושיבוש של איברים אחרים. בנוסף, מניעה תמיד חשובה הרבה יותר השיטה הטובה ביותרמאשר הטיפול בפועל במחלה עצמה. עם זאת, למרבה הצער, כרגע ניתן למנוע רק את הסוגים הללו של מחלה זו, אשר נגרמות מחוסר יוד שנכנס לגוף. על מנת למנוע התפתחות של פתולוגיה בתוך הרחם, אישה בהריון חייבת לעבור את הבדיקות הדרושות ולנקוט באמצעים בזמן כדי להילחם במחלה.
מחלות של המערכת האנדוקרינית הן נגע אמיתי של המאה העשרים ואחת. בין המובילים במספר שיעורי התחלואה באוכלוסייה, המקום הראשון הוא תפוס על ידי מחלות לב וכלי דם, השני - מחלות אנדוקריניות, בפרט, בעיות של הלבלב ובלוטות התריס. במקרה האחרון, מחלות נפוצות הן thyrotoxicosis, תת פעילות של בלוטת התריס ו-thyroiditis.
יסודות המחלה
דלקת אוטואימונית של בלוטת התריס, כמו מחלות אחרות של בלוטת התריס, קשורה למצבה הגופני בפועל – אם תאי הבלוטה נפגעים, מתחיל ייצור לא סדיר של הורמונים שמייצרים בלוטת התריס.
אם מדברים ספציפית על הצורה הכרונית של בלוטת התריס האוטואימונית, המחלה היא בעלת אופי דלקתי. תהליך הדלקת מתרחש בהשפעת נוגדנים של מערכת החיסון לבלוטה, אשר רואים בו בטעות גוף זר. בגוף בריא, יש לייצר נוגדנים רק עבור גופים שאינם רגילים לגוף; במקרה זה, הם משפיעים על תאי בלוטת התריס.
גורם ל
לרוב, הפתולוגיה משפיעה על חולים בקטגוריית הגיל מארבעים עד חמישים שנה. נשים סובלות ממחלות בלוטת התריס בתדירות גבוהה פי שלושה מגברים. IN השנים האחרונותהמחלה מופיעה באנשים צעירים יותר, כמו גם בילדים, הנחשבת לבעיה של אקולוגיה עולמית ואורח חיים לקוי.
מקור המחלה עשוי להיות תורשה - הוכח שדלקת בלוטת התריס אוטואימונית אצל קרובי משפחה מתרחשת לעתים קרובות יותר מאשר ללא גורם כזה, יתרה מכך, ביטוי גנטי אפשרי גם במחלות אחרות של המערכת האנדוקרינית - סוכרת, דלקת לבלב.

אבל כדי שעובדות תורשתיות יתממשו, חייב להיות נוכח לפחות גורם מעורר אחד:
- מחלות תכופות בחלק העליון דרכי הנשימהאופי ויראלי או זיהומיות;
- מוקדים של זיהום מתמיד בגוף עצמו הם השקדים, הסינוסים, השיניים עם עששת;
- שימוש ארוך טווח בתרופות המכילות יוד;
- חשיפה ארוכת טווח לקרינה.
בהשפעת גורמים אלו מיוצרים לימפוציטים בגוף, המסייעים לעורר את התגובה הפתולוגית של ייצור נוגדנים התוקפים את בלוטת התריס. כתוצאה מכך נוגדנים תוקפים את תירוציטים - תאי בלוטת התריס - ומשמידים אותם.
המבנה של תירוציטים הוא זקיק, לכן, כאשר דופן התא נפגע, הפרשת בלוטת התריס משתחררת לדם, וכן ניזוקה. ממברנות תאים. אותם שאריות תאים גורמות לגל שני של נוגדנים לברזל, ולכן תהליך ההרס חוזר על עצמו באופן מחזורי.
מנגנון פעולה אוטואימונית
במקרה זה, תהליך ההרס העצמי של הבלוטה על ידי הגוף הוא די מורכב, אבל תכנית כלליתהתהליכים המתרחשים בגוף נחקרו במידה רבה:
- כדי להבחין בין תאים עצמיים וזרים, מערכת החיסון יכולה להבחין בין החלבונים המרכיבים תאים שונים בגוף. כדי לזהות את החלבון, למערכת החיסון יש תא מקרופאג. הוא יוצר קשר עם תאים, מזהה את החלבונים שלהם.
- מידע על מקור התא מועבר על ידי המקרופאג ללימפוציטים T. האחרונים יכולים להיות מה שנקרא מדכאי T ועוזרי T. מדכאים אוסרים את התקפת התא, עוזרים מאפשרים זאת. בעיקרו של דבר, זהו מסד נתונים ספציפי המאפשר התקפה מבלי לזהות תא כזה בגוף, או אוסר זאת אם הוא מזהה תא שכזה ידוע בעבר.
- אם תאי ה-T המסייעים מאפשרים את ההתקפה, מתחילים להשתחרר התאים והמקרופאגים שתוקפים את הבלוטה. ההתקף כרוך במגע עם התא, לרבות בעזרת אינטרפרונים, חמצן פעיל ואינטרלוקינים.
- נוגדנים מיוצרים על ידי לימפוציט B. נוגדנים, שלא כמו חמצן פעיל וחומרים תוקפים אחרים, הם תצורות ספציפיות המכוונות ומפותחות לתקוף סוג מסוים של תאים.
- ברגע שנוגדנים נקשרים לאנטיגנים - התאים המותקפים - מופעלת מערכת חיסון אגרסיבית הנקראת מערכת המשלים.

מדברים ספציפית על דלקת בלוטת התריס האוטואימונית, מדענים הגיעו למסקנה שהמחלה קשורה להפרעה של המקרופאג בזיהוי חלבון. חלבון תא הבלוטה מזוהה כזר, והתהליך המתואר לעיל יוצא לדרך.
הפרה של הכרה כזו עשויה להיקבע גנטית, או להיות מיוצגת על ידי פעילות נמוכה של מדכאים שנועדו לעצור מערכות חיסון אגרסיביות.
נוגדנים המיוצרים על ידי לימפוציטים מסוג B תוקפים פרוקסידאז של בלוטת התריס, מיקרוזומים ותירוגלובולין. נוגדנים אלו הם נושאי מחקר מעבדה כאשר חולה מאובחן כחולה במחלה. תאי הבלוטה אינם מסוגלים לייצר הורמונים ומתרחש מחסור הורמונלי.
תסמינים
הצורה הכרונית של דלקת בלוטת התריס אוטואימונית יכולה הרבה זמןלא להראות תסמינים. התסמינים הראשונים של המחלה נראים כך:
- תחושה של גוש בגרון בעת נשימה, בליעה;
- אי נוחות באזור הגרון והצוואר;
- קַטִין תחושות כואבותעם מישוש של בלוטת התריס;
- חוּלשָׁה.
בשלב הבא של המחלה מופיעים תסמינים בולטים יותר. התסמינים האלה הם שמניעים את האנדוקרינולוג לחשוד בדלקת בלוטת התריס אוטואימונית אצל המטופל:
- רעד בידיים, רגליים, אצבעות;
- דופק מהיר, לחץ דם מוגבר;
- הזעה מוגברת, השכיחה יותר בלילה;
- חוסר שקט, חרדה, נדודי שינה.
בשנים הראשונות של המחלה עלולה להופיע יתר פעילות בלוטת התריס שתסמיניה דומים. בעתיד, תפקוד בלוטת התריס עשוי להתנרמל או שכמות ההורמונים תפחת מעט.
תת פעילות בלוטת התריס נצפתה במהלך עשר השנים הראשונות מההתחלה תהליכים פתולוגיים, וחומרתו עולה בהשפעת מתח ופציעות פיזיות או פסיכולוגיות חמורות, מחלות של דרכי הנשימה העליונות וגורמי סיכון נוספים שהוזכרו לעיל.
צורות המחלה
בלוטת התריס מסווגת לפי חומרת התסמינים ו מצבו הפיזיבלוטת התריס עצמה.
- צורה היפרטרופית - יש עלייה באיבר, אולי מקומי או עלייה כוללתבְּלוּטוֹת הַרוֹק. עליות מקומיות נקראות צמתים. צורה זו מתחילה לעתים קרובות עם תירוטוקסיקוזיס, אך מאוחר יותר, עם טיפול הולם, ניתן לשחזר את תפקוד האיבר.
- צורה אטרופית - הבלוטה אינה גדלה בגודלה, אך תפקודה מופחת באופן משמעותי, מה שמוביל להיפותירואידיזם. סוג זה מתרחש במגע ממושך עם קרינה רדיואקטיבית במינונים נמוכים, כמו גם בקשישים וילדים.
בגדול, צורת המחלה אינה משפיעה במידה רבה על אופן הטיפול במחלה. רק תצורות נודולריות יכולות לגרום לדאגה. אם מתגלים גושים, יש צורך בהתייעצות עם אונקולוג כדי למנוע מתאי הצומת להתדרדר לממאירים.

אחרת, ברוב המקרים אין צורך להסיר חיבורים צמתים אלא אם מתגלה אופי ממאיר, וניתן לבצע טיפול בתרופות, ללא ניתוח, אם אין סיבות אחרות לניתוח.
שיטות אבחון
קודם כל, המטפל יפנה את המטופל לא רק לאנדוקרינולוג, אלא גם לנוירולוג ולקרדיולוג. זה הכרחי מכיוון שהתסמינים של בלוטת התריס אינם ספציפיים וניתן בקלות לייחס אותם בטעות למחלות אחרות. כדי להוציא פתולוגיות ממערכות גוף אחרות, מתוכננות התייעצות עם מספר רופאים.
על האנדוקרינולוג למשש את בלוטת התריס ולהפנות אותה לאבחון מעבדה. החולה תורם דם עבור כמות הורמוני בלוטת התריס, כלומר T4, T3, TSH - הורמון מגרה בלוטת התריס, AT-TPO - נוגדנים לפרוקסידאז של בלוטת התריס. בהתבסס על היחס בין ההורמונים הללו בתוצאות הניתוח, האנדוקרינולוג קובע מסקנה לגבי הצורה והשלב של המחלה.
כמו כן נקבעות אימונוגרמה ובדיקת אולטרסאונד של בלוטת התריס. במהלך הבדיקה מתגלה עלייה בגודל הבלוטה או עלייה לא אחידה בדלקת בלוטת התריס הנודולרית.
כדי להוציא צורה ממאירה של צמתים בדלקת אוטואימונית של בלוטת התריס, נקבעת ביופסיה - בדיקה של פיסת רקמת בלוטה. בלוטת התריס מאופיינת בריכוז גבוה של לימפוציטים בתאי בלוטת התריס.
עם תמונה קלינית ברורה של בלוטת התריס, האפשרות של ניאופלזמות ממאירות בבלוטה עולה, אך לעתים קרובות בלוטת התריס היא שפירה. לימפומה של הבלוטה היא היוצא מן הכלל ולא הכלל.
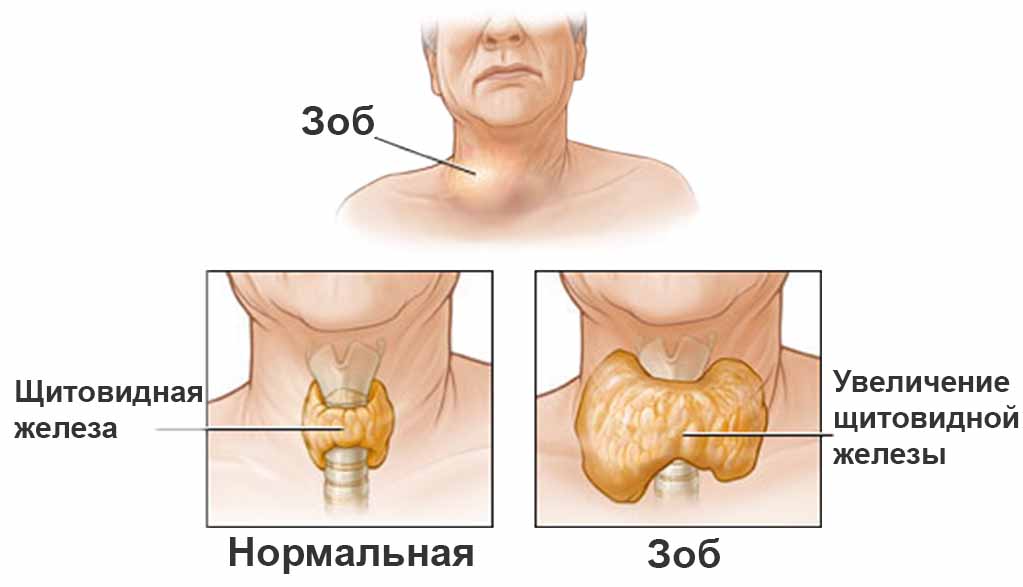
מכיוון שגידול בגודל הבלוטה אופייני לא רק לדלקת של בלוטת התריס אוטואימונית, אלא גם למפוזר זפק רעיל, בדיקת אולטרסאונד לבדה אינה יכולה לשמש בסיס לאבחון.
טיפול חלופי
הטיפול בדלקת בלוטת התריס אוטואימונית כרונית תלוי במהלך המחלה. לעתים קרובות, עבור תת פעילות של בלוטת התריס - מחסור בהורמוני בלוטת התריס - נקבע טיפול חלופי עם אנלוגים סינתטיים של הורמוני בלוטת התריס.
תרופות כאלה הן:
- Levothyroxine;
- אלוסטין;
- אנטיסטרומין;
- ופרנה;
- איזון יוד;
- יודומרין;
- קלציטונין;
- Microiod;
- Propycyl;
- Thiamazole;
- טירו-4;
- טירוסול;
- Triiodothyronine;
- יוטירוקס.
בחולים עם מחלות לב וכלי דם, כמו גם בגיל מבוגר, יש צורך להתחיל טיפול חלופי במינונים קטנים של תרופות ולצפות בתגובת הגוף, תוך אבחון מעבדה כל חודשיים. משטר הטיפול מותאם על ידי אנדוקרינולוג.
כאשר משולבים צורות אוטואימוניות ותת-חריפות של בלוטת התריס, רושמים גלוקוקורטיקואידים, במיוחד פרדניזולון. לדוגמה, נשים עם צורה כרונית של המחלה חוו הפוגה של בלוטת התריס במהלך ההריון, בעוד שבמקרים אחרים, תקופה שלאחר לידהלהיפך, תת פעילות בלוטת התריס התפתחה באופן פעיל. בנקודות המפנה הללו יש צורך בגלוקוקורטיקואידים.
תפקוד יתר של הבלוטה
כאשר מאבחנים צורה היפרטרופית של דלקת בלוטת התריס אוטואימונית, כמו גם כאשר ישנה דחיסה ואי נוחות בנשימה עקב בלוטת התריס מוגדלת, יש לציין התערבות כירורגית. הבעיה נפתרת בצורה דומה אם המצב המוגדל לטווח ארוך של הבלוטה זז ממקומה והאיבר החל לגדול במהירות.
עבור thyrotoxicosis - תפקוד מוגבר של בלוטת התריס - thyreostatics וחוסמי בטא נקבעים. אלה כוללים Mercazolil ו Thiamazole, אשר לרוב נקבעים.
כדי לעצור את ייצור הנוגדנים הספציפיים לפרוקסידאז של בלוטת התריס ולבלוטת התריס בכלל, נרשמות תרופות נוגדות דלקת לא סטרואידיות: איבופרופן, אינדומטצין, וולטרן.
תרופות אימונוסטימולציה, קומפלקסים של ויטמין-מינרלים ואדפטוגנים מסומנים גם. אם תפקוד הבלוטה יורד, נקבעים קורסים חוזרים טיפול חלופי.
תַחֲזִית
המחלה מתקדמת לאט למדי. בתוך חמש עשרה שנים, בממוצע, המטופל מרגיש ביצועים ומצב גוף מספיקים. בהשפעת גורמי סיכון, עלולות להתפתח הישנות, אשר נעצרות בקלות על ידי קורס של תרופות.
החמרה של דלקת בלוטת התריס יכולה להיות מלווה הן בתת פעילות של בלוטת התריס והן בתירוטוקסיקוזיס. יתר על כן, לרוב תת פעילות של בלוטת התריס כתוצאה מתירואידיטיס בשלב החריף מתרחשת בתקופה שלאחר הלידה אצל נשים. בחולים אחרים, תירוטוקסיקוזיס שולט לעתים קרובות.
טיפול הורמונלי אינו תמיד לכל החיים. פרוגנוזה כזו אפשרית רק עם פתולוגיות מולדות של בלוטת התריס. במקרים אחרים, די בקורסים של טיפול חליפי שמתחילים בהורמונים סינתטיים כדי להפחית את מינון ההורמונים לאורך זמן ולהפסיק לקחת אותם לחלוטין.
סיכום
ההחלטה על נטילת תרופות הורמונליות מתקבלת רק על ידי אנדוקרינולוג על סמך אבחון מעבדה ותוצאות אולטרסאונד. בשום מקרה אסור לטפל בעצמך במחלות אנדוקריניות, שכן חוסר איזון של הורמונים שנשמר מבחוץ עלול להוביל לתרדמת.
אם מתגלה מוקדם, הפרוגנוזה לטיפול חיובית, והפוגות יכולות להימשך שנים עם החמרות נדירות קצרות טווח, אשר נמחקות בקלות על ידי קורס של תרופות.
כיום, מחלות בלוטת התריס הן סיבה מרכזיתפנייה למומחים אנדוקרינולוגיים.
המצב האפידמיולוגי הנוכחי מבוסס על הרגישות המוגברת של זה איבר פנימילגורמים שליליים כמו זיהום סביבתי, קרינת רקע גוברת ומתח כרוני.
כתוצאה מהשפעתם השלילית, התפקוד התקין של בלוטת התריס מופרע, שינויים מבנייםרקמת בלוטת התריס וחוסר תפקוד הורמונלי מתפתחים. אחת ההפרעות הנפוצות ביותר של המערכת האנדוקרינית היא דלקת בלוטת התריס האוטואימונית (AIT).
וכמובן, לכל אדם שפוי, עם גילוי הפתולוגיה הזו, יש שאלה סבירה: "AIT של בלוטת התריס - מה זה, האם יש סכנה לבריאות ומה שיטות יעילותיש לטיפול במחלה תרופה מודרנית?»
מהו AIT של בלוטת התריס?
אוטואימונית של בלוטת התריס היא מחלה דלקתית ספציפית לאיברים של בלוטת התריס המתפתחת על רקע תגובה חיסונית לא מספקת.עם מחלה זו, רקמת בלוטת התריס הבריאה, הנתפסת כזרה, נהרסת (לא תמיד!) על ידי התאים של מערכת החיסון עצמה.
באופן טבעי, הרס של בלוטת התריס מוביל בהמשך להתפתחות של תת פעילות בלוטת התריס ראשונית.
למרות העובדה שדלקת בלוטת התריס האוטואימונית תמיד מלווה בנוכחות של נוגדנים במחזור לרקמת בלוטת התריס, זה שגוי לחלוטין להשוות את שני המושגים הללו. לפיכך, בקרב אוכלוסיית הנשים, השכיחות של נשיאת נוגדנים לתאי בלוטת התריס מגיעה ל-27%, אך התפתחות המחלה נצפית רק ב-3-6% מהמקרים. רק בנשים מבוגרות (לאחר 60 שנה) שכיחות תת פעילות בלוטת התריס היא 15-20%.
למרבה הצער, בפרקטיקה הרפואית עדיין קיימים מצבים שבהם נוכחות של נוגדנים לרקמת בלוטת התריס, בטיטר מוגבר מינימלי עם רמה תקינה לחלוטין של הורמון מגרה בלוטת התריס (TSH), הופכת לסיבה פורמלית לאבחון AIT ולרישום "מנע קורס של Levothyroxine. התוצאה של גישה שגויה זו היא תירוטוקסיקוזיס.
תסמינים של דלקת בלוטת התריס אוטואימונית
 לרוב, התמונה הקלינית בשלבים המוקדמים של AIT של בלוטת התריס היא סמויה.
לרוב, התמונה הקלינית בשלבים המוקדמים של AIT של בלוטת התריס היא סמויה.
לפיכך, עם מישוש של בלוטת התריס, לא ניתן לזהות סימנים להגדלה שלה, אין תסמינים של הפרעות אנדוקריניות, ותכולת ההורמונים בפלסמת הדם היא בתוך הנורמה הפיזיולוגית.
במקרים מסוימים, הופעת המחלה מתרחשת על רקע של תירוטוקסיקוזיס חולף, אשר לעולם אינו קשור למצב יתר תפקודי של בלוטת התריס. הפתוגנזה מבוססת על הרס של זקיקים ושחרור הורמונים לדם, או על ייצור זמני של נוגדנים מעוררי בלוטת התריס.
שלב בלוטת התריס נמשך 3-6 חודשים.יש לו מהלך מתון ובדרך כלל מתגלה לגמרי במקרה כאשר מתגלה ריכוז TSH נמוך. בין הסימפטומים שלה הם:
- חום נמוך;
- רעד קל;
- רגישות רגשית;
- הזעה מוגברת;
- נדודי שינה;
- ירידה במשקל;
- טכיקרדיה;
- יתר לחץ דם עורקי.
לעתים קרובות, חולים עם בלוטת התריס מוגדלת מציגים את התלונות הבאות:
- חולשה מוגברת;
- עייפות מהירה;
- ארתרלגיה;
- תחושת לחץ וגוש בגרון.
בשלב הסופי של דלקת בלוטת התריס אוטואימונית, מתפתחת תת פעילות של בלוטת התריס ראשונית, אשר קובעת את ביטויים קלינייםמחלות:

- ירידה בביצועים;
- נפיחות של הפנים;
- דיבור וחשיבה איטיים יותר;
- פגיעה בזיכרון;
- הַשׁמָנָה;
- צְמַרמוֹרֶת;
- דיסמנוריאה;
- אי פוריות נשית;
- ירידה בקצב הלב;
- צהבהב של העור;
- קוֹצֶר נְשִׁימָה;
- היפותרמיה;
- התגבשות של תווי פנים;
- ירידה בחדות השמיעה;
- צרידות של קול;
- אי ספיקת לב וכו'.
אם הצומת גדול, עלולות להופיע בעיות בנשימה ובבליעה עקב דחיסה של הוושט וקנה הנשימה.
אבחון

ל"גדולים" קריטריונים לאבחון, שהשילוב ביניהם מאפשר לאשר AIT, כוללים:
- עלייה בנפח הבלוטה אצל נשים וגברים ביותר מ-18 ויותר מ-25 מ"ל, בהתאמה;
- איתור נוגדנים לרקמת בלוטת התריס בריכוז משמעותי אבחנתי ו/או סימנים אופייניים לתהליך אוטואימוני לפי תוצאות בדיקת אולטרסאונד (אולטרסאונד);
- תמונה קלינית של תת-פעילות תת-קלינית או גלויה של בלוטת התריס.
ראוי לציין כי היעדר לפחות אחד מה"גדולים" שהוצגו לעיל סימני אבחוןמפחית באופן משמעותי את הסבירות ל-AIT.
בין שיטות מעבדההאבחון הוא הכי אינפורמטיבי:
- קביעת טיטר הנוגדנים לתירוגלובולין, פרוקסידאז של בלוטת התריס והורמוני בלוטת התריס;
- בדיקת דם לאיתור תכולת ההורמון הממריץ את בלוטת התריס, טרייודותירונין (T3) וטטראיודוטירונין (T4).
חשיבות בפרקטיקה האנדוקרינולוגית ניתנת לאולטרסאונד של בלוטת התריס, המאפשר לקבוע את מיקומו, צורתו וגודלו של האיבר, האקוגניות והאקו-מבנה שלו, כמו גם נוכחות של גידולים.
אם יש חשד לניוון ממאיר של היווצרות נודולרית, מבוצעת ביופסיית ניקוב, ולאחר מכן ניתוח מורפולוגי של החומר שהתקבל. אגב, אינדיקציה מוחלטת למחקר כזה היא זיהוי של צומת בודד בגודל של יותר מ-10 מ"מ (נגיש בדרך כלל למישוש).
שאלת תוחלת החיים של אדם לאחר ביצוע אבחנה אונקולוגית היא חריפה מאוד. במקרה של סרטן בלוטת התריס, הפרוגנוזה לרוב חיובית. בנושא זה נשקול את הפרוגנוזה של המחלה ונתונים על הישרדות חמש שנים לאחר הטיפול.
AIT של בלוטת התריס - טיפול
 טקטיקות טיפוליות בניהול חולים עם פתולוגיות שונותבלוטת התריס מבוססת על גישה מובחנת. ודלקת בלוטת התריס אוטואימונית אינה יוצאת דופן כאן.
טקטיקות טיפוליות בניהול חולים עם פתולוגיות שונותבלוטת התריס מבוססת על גישה מובחנת. ודלקת בלוטת התריס אוטואימונית אינה יוצאת דופן כאן.
רוב המומחים המובילים בתחום של בלוטת התריס רואים בהיגיון להתחיל בטיפול ב-AIT רק אם מופיעים סימנים למצב לא תפקודי של בלוטת התריס.
עד לנקודה זו, אנדוקרינולוגים ממליצים להקפיד על גישת המתנה עם ניטור דינמי של חולים ואולטרסאונד שנתי.
המלצה זו נובעת מכך שכיום אין תרופות, שיכול להפסיק או, על ידי לפחות, להאט את ההרס של רקמת בלוטת התריס עם התפתחות של תת פעילות בלוטת התריס.
כפי שצוין קודם לכן, לעיתים הופעת המחלה מוסתרת במסווה של תירוטוקסיקוזיס, מה שעלול להוביל למרשם שגוי של תרופות תיראוסטטיות: Thiamazole, Mercazolil או Propylthiouracil, מכיוון שהעלייה בריכוז של T3 ו-T4 ב-AIT אינה קשורה תפקוד יתר של בלוטת התריס. כדי למנוע הפרעות אנדוקריניות חמורות עקב טיפול לא תקין, חשוב לבצע בדיקה יסודית בדיקה רפואיתכל חולה.
התוצאה של דלקת בלוטת התריס אוטואימונית ארוכת טווח היא תת פעילות של בלוטת התריס, שהתיקון היעיל שלה אפשרי רק בעזרת טיפול הורמונלי חלופי.
אם, במקרה של תת פעילות של בלוטת התריס (T4 נמוך), Levothyroxine נקבע מיד, אז במקרה של צורתו התת-קלינית (T4 תקין), מומלץ מחקר חוזר של המצב ההורמונלי לאחר 3-6 חודשים.
אינדיקציות לטיפול בתכשירים להורמון בלוטת התריס להיפותירואידיזם תת-קליני הן:

- עלייה בודדת ברמת ה-TSH בפלסמת הדם מעל 10 mU/l;
- לא פחות מזיהוי כפול של ריכוז TSH בטווח הערכים שבין 5 ל-10 mU/l;
- טיפול בחולים מבוגרים (לאחר 55-60 שנים);
- נוכחות של פתולוגיות קרדיווסקולריות.
בשני המקרים האחרונים, החלפה טיפול הורמונלימשמש רק אם אין היסטוריה של עדויות להידרדרות במצב הבריאותי עקב מחלות כרוניות נלוות עקב השימוש בו, וכן כאשר התרופות נסבלות היטב.
אם מתגלים נוגדנים נגד בלוטת התריס ו/או סימנים אקוגרפיים (הפחתת האקוגניות של בלוטת התריס לפי אולטרסאונד) של דלקת בלוטת התריס אוטואימונית בנשים המתכננות הריון, יש צורך מחקר הורמונלידם (בדיקות ל-TSH ו-T4 חופשי) לא רק לפני ההתעברות, אלא לאורך כל תקופת לידת הילד. אם תת פעילות של בלוטת התריס מאובחנת ישירות במהלך ההיריון, יש לרשום מיד את Levothyroxine במינון חלופי מלא.
טיפול כירורגי עבור AIT משמש במקרים חריגים. למשל, השאלה על התערבות כירורגיתממוקם כאשר יש נפח משמעותי של בלוטת התריס, כאשר מצבים מסכני חיים נוצרים עקב דחיסה מכנית של קנה הנשימה והוושט.
אינדיקטור של טיפול שמרני שנבחר נכון הוא תחזוקה ארוכת טווח של רמות TSH בתוך הנורמה הפיזיולוגית.
למרות ש טיפול ספציפידלקת בלוטת התריס האוטואימונית עדיין לא קיימת; הרפואה המודרנית מתמודדת בהצלחה עם מחלה זו, ועוזרת לחולים לשמור על בריאות טובה וביצועים במשך עשרות שנים.
אם אתה מגלה את הפתולוגיה האנדוקרינית הזו, עליך להפקיד את בריאותך בידיו של מומחה מוסמך שיבצע ניטור רפואי קבוע, ובמקרה של ביטוי של תת פעילות בלוטת התריס, לרשום תרופות יעילות.
ניאופלזמות בבלוטת התריס מאובחנים לרוב בטעות, מאז במשך זמן רבהם לא מראים את עצמם בכלל. , תמשיך לקרוא.
מה ניתן לראות בבדיקת אולטרסאונד של בלוטת התריס ואילו מחלות מאובחנים באמצעות בדיקה זו, ראו בעמוד.
סרטון על הנושא
אוטואימונית של בלוטת התריס (AIT) היא מחלה דלקתית כרונית של בלוטת התריס, שהיא אחת המחלותהנפוץ ביותר הפרעות אוטואימוניות ורוב סיבה נפוצהתת פעילות של בלוטת התריס, כלומר ירידה בכמות הורמוני בלוטת התריס.
מחקרים סותרים רבים הם לעתים קרובות נושא לספקולציות בקרב תומכי הרפואה האלטרנטיבית, המציעים טיפולים מפוקפקים למחלה זו. אנדוקרינולוג מספר יותר על AIT ושיטות האבחון והטיפול שלו.
מה ידוע על AIT וכיצד לאבחן אותו?
שכיחות של דלקת בלוטת התריס אוטואימוניתתלוי לפי גיל (שכיח יותר בין הגילאים 45 ל-55), מגדר (פי 4 עד 10 יותר נפוץ בנשים מאשר גברים) וגזע (שכיח יותר אצל קווקזים). בנוסף, קיים מה שנקרא AIT משני, שאינו נלקח בחשבון בסטטיסטיקה זו, המתפתח כתוצאה מנטילת מספר תרופות אימונותרפיות. מקרים של דלקת בלוטת התריס תוארו בזמן הנטילהאינטרפרון-אלפא בטיפול בהפטיטיס C ויראלית, כמו גם לאחר שימוש בתרופות נגד גידולים -מעכבי מחסום .
ב-AIT נוצרים נוגדנים מערכת החיסון, מתחילים לטעות בחלבוני תאי בלוטת התריס בתור זרים, מה שעלול להוביל להרס רקמות. נוגדנים עצמיים המיוצרים על ידי הגוף תוקפים פרוקסידאז של בלוטת התריס (אנטי-TPO), אנזים מרכזי בסינתזה של הורמוני בלוטת התריס, ותירוגלובולין (אנטי-TG), שממנו מסונתזים ישירות ההורמונים תירוקסין (T4) וטריודוטירונין (T3).
AIT תואר לראשונה לפני יותר מ-100 שנה, אך, כמו ברוב המחלות האוטואימוניות, מנגנוני התפתחותו טרם הוקמו באופן סופי. ידוע שהתפתחותו נחשבת כהפרה של חסינות תאי T הנגרמת על ידי אינטראקציה של נטייה גנטית וגורמים סביבתיים.
האבחנה של AIT נעשית בדרך כלל בקשר לתפקוד לקוי של בלוטת התריס בהתבסס על נוכחות של אנטי-TPO ו/או אנטי-TG בדם. למרות שבדיקת הדם האימונולוגית רגישה מאוד, בחלק מהחולים (עד 15%) עלולים נוגדניםלא ייקבע , אשר אינו שולל את נוכחות המחלה. כמו כן, ראוי לציין שההערכה מבוססת תמיד על קריטריון איכותי (טיטר חיובי/שלילי), ולא על ערכים מוחלטיםאנטי-TPO ואנטי-TG, לכן ניטור מתמיד של רמותיהם בדם במהלך הטיפול אינו הגיוני, מכיוון שזה לאלא משתפר תוצאות. באבחון משתמשים לעיתים באולטרסאונד (אולטרסאונד) של הבלוטה, בו ניתן להבחין בשינויים אופייניים. הצורך באולטרסאונד שגרתי ב-AIT מעלה מספר שאלות, שכן עם הנוכחות הברורה של נוגדנים עצמיים וירידה בתפקוד בלוטת התריס, מידע נוסףאנחנו לא מבינים את זה. החיסרון העיקרי של אולטרסאונד "אקסטרה" הוא פרשנות שגויה של נתונים, מה שמוביל במקרים מסוימים לביופסיות מיותרות של פסאודונודות.
נוכחותם של נוגדנים בדם עצמו מהווה רק סמן למחלה. ל-AIT אין תסמינים בולטים, וטיפול נחוץ כאשר מתפתחת תת פעילות של בלוטת התריס. חשוב להבחין בין תת פעילות בלוטת התריס ברורה, כאשר יש ירידה בריכוזי הורמוני בלוטת התריס (T3 ו-T4) לבין עלייה בהורמון מגרה בלוטת התריס (TSH), וכן תת פעילות תת-קלינית של בלוטת התריס, כאשר הורמוני בלוטת התריס נמצאים בגדר ההתייחסות. ערכים, אבל יש עלייה ב-TSH.
תת פעילות של בלוטת התריס בדרך כלל מופיעה בהדרגה עם סימנים ותסמינים עדינים שיכולים להתקדם לתסמינים חמורים יותר במשך חודשים או שנים. עם תת פעילות של בלוטת התריס, ישנן תלונות על רגישות מוגברת לקור, עצירות, עור יבש, עלייה במשקל, צרידות, חולשת שרירים ומחזור לא סדיר. בנוסף, ניתן לפתח דיכאון, פגיעה בזיכרון והחמרה של מחלות נלוות.
תת פעילות תת-קלינית של בלוטת התריס מאובחנת לרוב על סמך בדיקות מעבדה של תפקוד בלוטת התריס. לחולים אלה עשויים להיות תסמינים לא ספציפיים (עייפות, חולשה, ירידה בריכוז, נשירת שיער)שקשה לקשר עם תפקוד לקוי של בלוטת התריס ולא תמיד משתפר עם טיפול תחליפי הורמוני בלוטת התריס. אנדוקרינולוגים רבים לא מסכימים: לטפל או לא לטפל בהיפותירואידיזם תת-קליני? נכון לעכשיו, ההמלצות קובעות שמרשם הטיפול החלופי תלוימספר גורמים : דרגת עלייה ב-TSH (יותר או פחות מ-10 mIU/l), גיל, נוכחות של תסמינים ופתולוגיה נלווית.
טיפול קלאסי בהיפותירואידיזם
מטרת הטיפול ב-AIT מנקודת המבט של רפואה מבוססת ראיותהוא תיקון של תת פעילות בלוטת התריס. במשך שנים רבות, מלח L-thyroxine sodium (levothyroxine sodium, צורה סינתטית של הורמון T4) נחשב לסטנדרט הטיפול. נטילת לבוטירוקסין מספיקה לתיקון תת פעילות בלוטת התריס, שכן T3 נוצר ממנו ברקמות הגוף בפעולת האנזימים שלו (דיאודינאז). טיפול זה יעיל במתן דרך הפה, לתרופה יש זמן מחצית חיים ארוך, המאפשר ליטול אותה פעם ביום, ומוביל לביטול סימנים ותסמינים של תת פעילות בלוטת התריס ברוב החולים.
לטיפול תחליפי לבותירוקסין שלוש מטרות עיקריות:
- בחירת המינון הנכון של ההורמון;
- ביטול תסמינים וסימנים של תת פעילות בלוטת התריס בחולים;
- נורמליזציה של TSH (בתקני מעבדה) עם עלייה בריכוז הורמוני בלוטת התריס.
חלק מהמטופלים המטופלים בתת פעילות של בלוטת התריס עדיין מרגישים שטיפול בלבוטירוקסין אינו יעיל מספיק. אבל תיקון הטיפול (כולל הגדלת המינון) צריך להתבצע, קודם כל, על פי רמת ה-TSH בדם, ולא רק על פי נוכחות של תלונות סובייקטיביות של המטופל, שעשויות להיות ביטוי של מחלות או מוסבר על ידי סיבות אחרות. עודף של תרופות הורמונליות עלול להוביל ל-thyrotoxicosis הנגרמת על ידי תרופות, המסוכן במיוחד לאנשים מבוגרים.
לעתים קרובות, נוכחותם של תסמינים לא ספציפיים (עייפות, חולשה, נשירת שיער ואחרים) מאלצת את המטופלים לפנות לנציגי הרפואה האלטרנטיבית, הממליצים, למשל, לקבוע T3 הפוך (rT3, צורה לא פעילה ביולוגית של הורמון T3) או חישוב היחס T3/rT3. אבל השימוש באינדיקטורים אלה אינו מוצדק, מכיוון שהם אינם סטנדרטיים ואינם ניתנים לפירוש הולם, דבר המאושר, למשל,המלצות איגוד בלוטת התריס האמריקאי.
טיפולים אלטרנטיביים ל-AIT
ישנן מספר גישות אלטרנטיביות פופולריות אך לא מועילות לטיפול ב-AIT, עליהן נדון בהמשך.
תמציות וטיפולים משולבים
כמה מומחים פסאודו ממליצים על שימוש בתמציות של בלוטת התריס מהחי, המכילות תערובת של הורמוני בלוטת התריס ומטבוליטים שלהם, במקום טיפול תחליפי לבותירוקסין. אין נתונים איכותיים על התוצאות והיתרונות לטווח ארוך של טיפול זה בהשוואה לטיפול קלאסי. ישנם נזקים פוטנציאליים מטיפול זה עקב עודף טרייודותירונין (T3) בסרום ומחסור בנתוני בטיחות. בנוסף, לא נדיר לראות המלצות להוספת ליותרונין (T3 סינטטי) לטיפול בלבוטירוקסין, על בסיס ההנחה שהדבר עשוי לשפר את איכות החיים של החולים ולהפחית את התסמינים. עם זאת, המלצות זרות מציינות את הצורך להימנע מהשימוש טיפול משולב, בהתחשב בתוצאות הסותרות של מחקרים אקראיים שהשוו טיפול זה עם מונותרפיה לבותירוקסין והיעדר נתונים על ההשלכות האפשריות של טיפול כזה.
תוספי תזונה
ההשפעה הבלתי נחקרה של הסביבה על תפקוד בלוטת התריס מעלה רעיונות מפוקפקים רבים אחרים בנוגע לטיפול. אלה שמדברים עליהם לרוב הם יוד, סלניום, ויטמין D ו סוגים שוניםהגבלות תזונתיות (למשל דיאטה נטולת גלוטן או פרוטוקולים אוטואימוניים מיוחדים). לפני בחינת כל אחת מה"שיטות" הללו, ראוי לציין שהשפעתן על רמות אנטי-TPO ואנטי-TG נחקרת כמעט תמיד מבלי להעריך את ההשפעה על תוצאות משמעותיות כגון רמות הורמונים בדם, התקדמות המחלה, תמותה וכו'. .
בואו נסתכל על כמה דוגמאות. מחקרים רבים מציינים שעודף יוד קשור להשראת אוטואימוניות של בלוטת התריס, כלומר, סיכון מוגבר ל-AIT. אז, למשל, ילד בן 15מחקר תצפיתי , שעקב אחר ההשפעות של טיפול מונע מרצון של יוד באיטליה, מצא כי רמות הנוגדנים העצמיים של בלוטת התריס כמעט הוכפלו במהלך המעקב, וכך גם השכיחות של AIT. INמחקר אוכלוסיה דני DanThyr , שבדק את הנתונים של 2,200 אנשים בתחילת המחקר ו-11 שנים מאוחר יותר, הראה שהעליות הגדולות ביותר ב-TSH נצפו באזורים עם צריכת יוד גבוהה והיו קשורות לנוכחות אנטי-TPO בדם. בין המנגנונים המתוארים, למשל, עלייה בכמות תירוגלובולין יוד אימונוגני יותר. INעבודות אחרות קיים קשר בצורת U בין צריכת יוד ל-AIT. בכל מקרה,מינון יומי מומלץ צריכת יוד למבוגרים היא 150 מק"ג ליום ו-250 מק"ג ליום במהלך ההריון וההנקה; אין לחרוג ממנה. כאשר מטפלים במקביל בהיפותירואידיזם AIT עם תרופות הורמונליות, תוספי מזון עם יוד אינם נרשמים לחולים, שכן המולקולה של הורמוני בלוטת התריס, כולל מקור סינתטי, הוא כבר.
סלניום פופולרי מאוד בקרב אלה שאוהבים לקחת תוספי תזונה. הם מצטטים באופן פעיל את תוצאות מחקרים ומטה-אנליזות כהצדקה. אבל אם אתה מסתכל על זה, ראשית, הנתונים סותרים: חלקםמטה-אנליזות להדגים את ההשפעה החיובית של סלניום על הפחתת רמות האנטי-TPO ואנטי-TG, וכןאַחֵר מצביעים על היעדר השפעה כזו. עם זאת, כל המטא-אנליזות מצביעות על כך שאנטי-TPO הוא סמן פונדקאי לפעילות המחלה ואין בסיס לשימוש קבוע בתוספי סלניום בטיפול בחולים עם AIT, שכן אין להימצאות נוגדנים עצמיים במחזור הדם. הבסיס לקבלת החלטות קליניות. נציגי הרפואה האלטרנטיבית משמיטים עובדה חשובה מיסודה זו, מדברים רק על הפחתת הנוגדנים, ובגדול, מתייחסים למספרים על הנייר. זה בלי להזכיר שאולי חולים שטופלו בסלניוםסיכונים גבוהים יותר התפתחות סוכרתסוג שני, ואפשריתופעות לוואי ממנת יתר של סלניום כוללים נשירת שיער, אנורקסיה, שלשולים, דיכאון, רעילות בכבד וכליות ואי ספיקת נשימה. בהתחשב בכל הגורמים הללו, איגוד בלוטת התריס האמריקאי, בהמלצותיו לאבחון וטיפול במחלות בלוטת התריס במהלך ההריון, קובע באופן ספציפי שתוסף סלניוםלא מומלץ לטיפול בנשים אנטי-TPO חיוביות במהלך ההריון.
נושא נוסף שנחקר באופן פעיל הוא הקשר בין ויטמין D ומחלות אוטואימוניות, כולל AIT. כאן זה נצפהסיפור דומה : ישנה ירידה משמעותית בטיטרי אנטי-TPO ואנטי-TG אצל אלו שנטלו ויטמין D. ראוי לציין מספר מגבלות במחקרים אלה: רובם לא היו , כלל מספר קטן של נושאים עם פונקציה שונהבלוטת התריס ורמות בסיס שונות של 25(OH)D (המבשר של ויטמין D, שרמתו מנותחת) בדם, מה שעלול להוביל לתוצאות מוטות. בנוסף, שוב איננו יודעים האם מתן ויטמין D משפיע על רמת הורמוני בלוטת התריס, מהלך המחלה ותוצאותיה. ברור שביטול מחסור בוויטמין D הוא מטרה חשובה, אך לא בהקשר של טיפול ב-AIT. יתר על כן, נציגי הרפואה האלטרנטיבית רושמים לעתים קרובות תכשירים של ויטמין D עם ערכים נורמליים בתחילה.
דיאטות
בנפרד, ברצוני לומר כמה מילים על מה שנקרא פרוטוקול אוטואימוני - דיאטה שמקודמת למגוון מחלות אוטואימוניות. מהות הדיאטה היא לא לכלול מזונות מסוימים (דגנים, קטניות, סלי לילה, מוצרי חלב, ביצים, קפה, אלכוהול, אגוזים, זרעים) שכביכול משבשים את המיקרופלורה של מערכת העיכול ואת חדירות המעיים, מה שמוביל להתפתחות מחלות . במקום זאת, התזונה כוללת ירקות, פירות, ציד בר, בשר אורגני ולא מעובד. ראוי לציין מיד שזה לא בוצע, אז אין סיבה לדבר על היתרונות של דיאטה זו עבור כל מחלות אוטואימוניות. אבל דיאטה כזו אינה מאוזנת לחלוטין מנקודת המבט של תזונה בריאה. ישנם רק מחקרי פיילוט בודדים על קבוצות קטנות של חולים. בואו נשקולהדבר היחיד (!) מחקר של חולים עם AIT. הוא כלל 17 אנשים; המחקר חסר עיוור, אקראי וקבוצת ביקורת. התוצאות מצביעות על שיפור באיכות החיים על סמך השאלון SF-36 , ולא נחקרה ההשפעה על הורמוני בלוטת התריס ולא על רמות ורמות הנוגדנים. פורסם גם על ידי אחדלימוד על ההשפעה של תזונה נטולת גלוטן ב-AIT. זה גם חסר עיוורון ואקראי, אבל כן הייתה לו קבוצת ביקורת. בשתי הקבוצות לא הייתה השפעה על רמות ה-TSH והורמון בלוטת התריס.. לפיכך, אין סיבה להשתמש בדיאטות אלובטיפול ב-AIT.
סיכום
כמובן, נדרש מחקר נוסף כדי לחקור את הפתוגנזה וגישות הטיפול ב-AIT. עם זאת, כיום, הטיפול הראוי היחיד הוא טיפול הורמונלי חלופי (לתיקון תת פעילות בלוטת התריס), ואין סיבה להמליץ על ביולוגי תוספים פעיליםאו דיאטות מיוחדות.
הירשם ל-Medfront ברשתות חברתיות:



