קומפלקס חדרים. שינויים בצורה, כיוון וגודל השיניים מתחם QRSיכול להיגרם על ידי נזק לשריר הלב של החדרים של פתוגנזה שונים, מצב מערכת ההולכה התוך חדרית של הלב, מידת ההתרחבות והיפרטרופיה של חדרים בודדים של הלב.
פגיעה לא חדה במערכת ההולכה התוך-חדרית גורמת לעלייה קלה במשך קומפלקס QRS ולהופעת שיניים מתעבות או משוננות של קומפלקס QRS.
עם נגע משמעותי של מערכת ההולכה התוך-חדרית - חסימה של רגלי הצרור של His - ישנה עלייה משמעותית (עד 0.15 שניות או יותר) במשך קומפלקס QRS ופיצול שיניו. שינוי בצורת השיניים ועלייה במשך ה-QRS קומפלקס נצפים גם במקרים בהם מקור העירור של החדרים הוא נקודה מקומית באחד החדרים (עם קצב אידיו-חדרי, חוץ-סיסטולות חדריות, צורה חדרית. של טכיקרדיה התקפית).
עם תהליכים פתולוגיים בלב, נצפית עלייה בגודל גל Q ועלייה במשכו.
שינויים במקטע RS-T מורכבים או משינוי משך הזמן שלו, או בתזוזה שלו מעל ומתחת לקו האיזואלקטרי, החורג מהווריאציות של הנורמה, או בשינוי בצורתו.
והזקיפה של קטע RS-T יכולה להיות משנית או ראשונית. שינויים משניים נצפים כאשר תהליך העירור של החדרים מופרע, מלווה בעלייה במשך קומפלקס QRS (עם חסימה של הרגליים של צרור His, extrasystoles חדרי). ראשוניים הם שינויים במקטע עם פגיעה בשריר הלב המתכווץ.
משך מקטע RS-T משתנה ביותר ותלוי במשך הסיסטולה. עם סיסטולה מקוצרת, לרוב הקטע נעדר וגל R עובר ישירות לגל T.
ניתן לכוון תזוזה של מקטע RS-T בהובלות I ו-III אל צדדים הפוכים(היסט קונקורדנטי) או באותו כיוון (היסט קונקורדנטי).
בתהליכים פתולוגיים בלב, העקירה של מקטע RS-T משולבת לרוב עם שינוי בגל ה-T.
עם שילוב של קטע RS-T המוזז כלפי מעלה וגל T שונה, נצפות האפשרויות הבאות: קטע RS-T מייצג קו ישר המתמזג עם גל T (איור 19, א); מתמזג עם גל T, הוא מקבל צורה כיפתית (איור 19, ב); עולה בעדינות כלפי מעלה, מתמזג עם גל T (איור 19, ה); תחילה, יורד מעט, ולאחר מכן עולה בעדינות כלפי מעלה, הוא מתמזג עם החלק העליון של גל ה-T ולובש צורה של סהר (איור 19, ד); עולה כלפי מעלה, יוצר בליטה הפונה כלפי מטה, ומתמזג עם גל ה-T (איור 19, ה).
אורז. 19. סכימה של שינויים שונים בקטע RS-T ובגל T כאשר הקטע מוזז כלפי מעלה.

אורז. 20. סכימה של שינויים שונים בקטע RS-T ובגל T כאשר הקטע מוזז כלפי מטה.
כאשר משלבים קטע RS-T שנעקר כלפי מטה עם גל T שונה, נצפות האפשרויות הבאות: צורה מעוקלת בצורת כיפה כלפי מעלה עם גל T דו-פאזי (±) (איור 20, א); צורה מעוקלת כלפי מטה (בצורת אוכף) עם גל T עולה בתלילות או בעדינות (איור 20, ב); צורה עם הסטה חדה כלפי מטה ועלייה תלולה לקו האיזואלקטרי (איור 20, ג); צורה שטוחה (איור 20, ד).
כאשר קטע ה-RS-T מוזז כלפי מטה, חשוב מאוד להבחין בין תזוזה מסוג החיבור (פיזיולוגי), שבה הקטע חוזר בעדינות או תלולה לקו האיזו-אלקטרי, מתזוזה איסכמית, שיש לה עדין. או צורת אוכף עם משך של לפחות 0.08 שניות. עם זאת, זה חיוני מרווח Q-X(מתחילת גל ה-Q ועד לנקודת החזרה של קטע RS-T לקו האיזואלקטרי) היה יותר ממחצית קטע Q-T.
שינוי בצורת מקטע RS-T מתרחש לעיתים עם תזוזה קלה שלו, שאינה חורגת מהסטנדרטים הפיזיולוגיים. מדי פעם, יש שינוי בצורת קטע RS-T עם צורה נורמלית של גל T.
תזוזה כלפי מעלה של מקטע RS-T נצפית בפריקרדיטיס, וגוטוניה, אוטמי קיר אחורי ואקוטיים cor pulmonale. ההסטה כלפי מטה של מקטע RS-T נצפית עם טכיקרדיה, שינויים דיסטרופיים בשריר הלב הלבני היפרטרופי, אוטמים של השכבות התת-אנדוקרדיאליות של החדר השמאלי וחשיפה לתכשירים דיגיטליים.
שינויים בגל T מורכבים משינוי גודלו, כיוונו, צורתו ומשכו.
שינויים בגל T, כמו קטע RS-T, יכולים להיות משניים וראשוניים. שינויים משניים נגרמים מהפרה של תהליך עירור החדרים ומלווים בשינוי משך ה- QRS קומפלקס ובצורת שיניו במצב התקין של שריר הלב המתכווץ. ראשוניים הם שינויים בגל T שאינם קשורים להפרה של תהליך העירור של החדרים המתרחשים עם קומפלקס QRS תקין. במקרים אלו, השינוי בגל T הוא תוצאה של השפעה ישירה על שריר הלב המתכווץ. גורמים שוניםמשפיע על תהליך הקוטב מחדש של חדרי הלב.
שינויים בגלי T יכולים להיגרם על ידי תהליכים פיזיולוגיים(ראה לעיל), השפעה חומרים רפואייםואלקטרוליטים, זיהומים, שיכרון, פגיעה בשריר הלב ובפריקלב, מחלות של איברי ההפרשה הפנימית ומערכות ואיברים אחרים גוף האדם. כל פגיעה בשריר הלב המתכווץ יכול לגרום לשינוי בקיטוב מחדש של סיבי שריר הלב החדרי ובכך לגרום לשינויים בגל ה-T.
השינוי בגודל גל T הוא תוצאה של השפעה ישירה על שריר הלב המתכווץ של גורמים שונים המשפיעים על תהליך הקוטב מחדש של חדרי הלב.
השינוי בגודלו של גל ה-T מורכב מהגדלה, ירידה, החלקה, שינוי כיוון - בהפיכתו לשלילה.
גל ה-T השלילי בדרך כלל בתנאים פתולוגיים יורד או הופך לחיובי. גל T יכול להפוך לדו-פאסי עם שלב שלילי ראשון (±) או שלב חיובי ראשון (±).
השינוי בצורה מורכבת מהופעת עיבוי ושינונים בברך העולה, פיצול השן, חידוד או השטחה של החלק העליון שלה, הפיכתה לסימטרית (במקום לא סימטרית בנורמה).
השינוי בגל ה-U מורכב מגידול משמעותי או טרנספורמציה לשלילה, לעתים רחוקות יותר בשינוי בצורה או משך.
לְהַקְטִין גלי א.ק.גיכול להיגרם על ידי תהליכים פתולוגיים מחוץ ללב ולב.
חוץ לבבי תהליכים פתולוגיים, הגורם לקצר של פוטנציאל הלב, הגברת הקיבול החשמלי של העור והתנגדות מוגברת ל-EMF של הלב או בידוד חלקי (בצקת עור, אמפיזמה, גידולים וכו'), גורמים לירידה בשיניים ECG.
תהליכים לבביים הגורמים לירידה בשיניים א.ק.ג. נגע מפוזרשריר הלב עם לוקליזציה דומיננטית בשכבות התת-אנדוקרדיאליות ומעורבות של ענפים היקפיים של מערכת ההולכה (חסימה של ענפים היקפיים של מערכת ההולכה; ראה הפרעות קצב לב), בצקת שריר הלב והגברת אספקת הדם הדיאסטולית ללב.
בין תפקוד שריר הלב ומשך הקטע Q-T (סיסטולה חשמלית) יש קשר מסוים. עם היחלשות התכווצויות הלב, משך הקטע Q - T והמדד הסיסטולי עולה בהשוואה לאותם אינדיקטורים ב אדם בריאבקצב לב נתון. בהשפעת טיפול עם שיפור בעבודת הלב, מקטע Q-T והאינדקס הסיסטולי מתקצרים.
משך הסיסטולה החשמלית מושפע גם מתכולת האלקטרוליטים (סידן, אשלגן וכו') בדם.
החלפה חשמלית מורכבת מחילוף נכון של מתחמי א.ק.ג פרוזדורים וחדרים תקינים ומשתנים. הפתוגנזה של החלפה חשמלית של הפרוזדורים והחדרים נובעת או מאסיסטולה מתחלפת של חלק מסיבים של שריר הלב הפרוזדורי והחדרי, או מהפרעות הולכה מתחלפות בפרוזדורים ובחדרים.
הערך הפרוגנוסטי של החלפה של קומפלקס החדרים תלוי במספר פעימות הלב. עם טכיקרדיה, הפרוגנוזה חיובית; עם ברדיקרדיה - שלילי, מצביע על הפרה בולטת של המעבר של עירור.
היפרטרופיה של חדרים בודדים של הלב גורמת לשינויי אק"ג אופייניים. לפי א.ק.ג, לא תמיד ניתן להבדיל בין היפרטרופיה להתרחבות החדרים המקבילים, מה גם שההתרחבות וההיפרטרופיה של הפרוזדורים והחדרים משולבים בדרך כלל.
היפרטרופיה פרוזדורית ימנית גורמת לעלייה במשרעת גל P ב-Leads סטנדרטיים II ו-III, במיקומים הימניים של מובילי החזה, ובמוביל החד-קוטבי מרגל שמאל. הציר החשמלי הממוצע של גל P (AR) סוטה ימינה. גל P מחודד לעתים קרובות. רוחב השן בדרך כלל תקין. שינויים אלה בגל P נצפים כאשר מחלות כרוניותריאות ו של מערכת הלב וכלי הדםמלווה בעלייה בלחץ בעורק הריאתי (P pulmonale).
עם היפרטרופיה פרוזדורי שמאל, הכי הרבה סימן היכרהוא עלייה במשך (הרחבה) של גל P. הציר החשמלי הממוצע של גל P (AP) סוטה לעתים קרובות שמאלה. גל P ב-I ו-II מובילים סטנדרטיים ומובילים חד-קוטביים משמאל ו יד ימיןמשוננים או מפוצלים; המשרעת שלו בהקצאות אלו גדלה לעתים קרובות. שינויים אלה בגל P נצפים לעתים קרובות עם היצרות משמעותית של פתח האטrioventricular השמאלי (P mitrale).
היפרטרופיה של החדר הימני גורמת ברוב המקרים לסטייה של הציר החשמלי של הלב ימינה (איור 21). גל S I של העופרת הסטנדרטית וגל R III של העופרת הסטנדרטית מוגדלים.
אורז. 21. אלקטרוקרדיוגרמה עם היפרטרופיה חמורה של חדר ימין.
במיקומים הנכונים של מובילי החזה, היחס בין גודל שיני R ו-S הופך להיות שווה או גדול מאחד; לקומפלקס QRS יש את הצורה qRs או RS זמן התרחשות של סטייה פנימית במיקומים הנכונים של מובילי החזה עולה על 0.03 שניות. במיקומים השמאליים של מובילי החזה, היחס בין גודל גלי R ו-S הופך להיות שווה או קטן מאחד; לקומפלקס יש את הצורה RS או rS.
בעופרת החד-קוטבית מצד שמאל, כאשר ברוב המקרים המיקום האנכי של הלב נצפה, לקומפלקס QRS יש צורה של QS או rS, בעופרת חד-קוטבית מצד ימין - צורת QR או RS, ב- עופרת חד קוטבית מרגל שמאל - צורת qRS.
עם מיקום אופקי של הלב הנצפה לעתים נדירות, לקומפלקס ה-QRS בעופרת החד-קוטבית מצד שמאל יש צורה של QR, בעופרת החד-קוטבית מצד ימין - בצורת QR, בעופרת החד-קוטבית מרגל שמאל - הצורה של RS.
עם היפרטרופיה בולטת משמעותית של החדר הימני, ישנה הסטה כלפי מטה של מקטע RS-T ב-II ו-III מובילים סטנדרטיים, מיקומים ימניים של מובילי החזה ומוביל חד-קוטבי מרגל שמאל והופעת גל T באלה. מוביל, שלילי או דו-פאזי עם השלב השלילי הראשון. מקטע RS-T בעופרת סטנדרטית I, מיקומים שמאליים של מובילי החזה והעופרת חד-קוטבית מצד שמאל מורם לעתים קרובות.
עם זאת, שינויים בא.ק.ג אלו הם תוצאה של ניוון (ניוון) סיבי שרירהיפרטרופיה של חדר ימין.
היפרטרופיה של חדר שמאל גורמת ברוב המקרים לסטייה של הציר החשמלי של הלב שמאלה. גל R I של העופרת הסטנדרטית וגל S III של העופרת הסטנדרטית מוגדלים. עם עלייה בהיפרטרופיה של החדר השמאלי, גודל כל אחת מהשיניים הללו יכול להגיע ל-17 מ"מ, וסכוםן עולה על 24 מ"מ [סוקולוב וליון (M. Sokolow, T. P. Lyon)]. משך הקומפלקס של QRS גדל ומגיע ל-0.11 שניות. במיקומים השמאליים, גל R מוגדל משמעותית, ומגיע עד 26 מ"מ בעמדה החמישית.
הסכום של גל R במיקום 5 וגל S מוגדל במיקומים הנכונים של מובילי החזה שווה או עולה על (לפי סוקולוב וליון) 35 מ"מ.
זמן התרחשות של סטייה פנימית במיקומים השמאליים של מובילי החזה עולה על 0.05 שניות. שינויים בגלי א.ק.ג במובילי גפיים חד-קוטביים תלויים במיקום הלב בפנים חזה. עם המיקום האופקי הנצפה לעתים קרובות יותר של הלב, גל R מוגבר בהובלה החד-קוטבית מצד שמאל, ועם המיקום האנכי הפחות נפוץ, בהובלה החד-קוטבית מרגל שמאל.
עם היפרטרופיה בולטת משמעותית של החדר השמאלי והמיקום האופקי הנצפה בדרך כלל של הלב, מקטע ה-RS-T מוזז למטה בעופרת הסטנדרטית I, במיקומים השמאליים של מובילי החזה ובמוביל החד-קוטבי מצד שמאל. גל ה-T ב-Leads אלו הוא שלילי או דו-פאזי עם השלב השלילי הראשון. קטע RS-T בתקן III, מיקומים ימניים של מובילי החזה והעופרת החד-קוטבית מרגל שמאל מוגבה בדרך כלל (איור 22).
אורז. 22. אלקטרוקרדיוגרמה עם היפרטרופיה חמורה של חדר שמאל.
עם מיקום אנכי של הלב שנצפה לעתים נדירות, היפרטרופיה של חדר שמאל גורמת להסטה של מקטע ה-RS-T כלפי מטה ב-II ו-III עופרת סטנדרטית ובעופרת חד-קוטבית מ רגל ימין. גל ה-T הופך לשלילי או דו-פאזי בהובלה אלו ולחיובי בהובלה החד-קוטבית מצד שמאל.
שינויים אלו בא.ק.ג בהיפרטרופיה של החדר השמאלי הם תוצאה של ניוון של סיבי היפרטרופיה שלו. יש לקחת בחשבון שלא כל הסימנים הנ"ל נצפים עם היפרטרופיה פרוזדורים וחדרי, שכן סימני היפרטרופיה של חצי אחד של הלב יכולים להיות מקוזזים על ידי היפרטרופיה של החצי השני ולא משתקפים באק"ג.
שינויים בא.ק.ג יכולים להתרחש כתוצאה מחשיפה לסכנות שונות ולמצבים פתולוגיים.
אק"ג מאפשר לקבוע את הלוקליזציה ומידת הפגיעה בשריר הלב במחלות שונות של מערכת הלב וכלי הדם ואיברים ומערכות אחרות בגוף. עם זאת, פגיעה בלב ובכלי הדם והפרעות במחזור הדם לא תמיד מקבלים השתקפות נאותה על ה-EKG.
במקרים מסוימים, עם שינויים בולטים א.ק.ג שריר הלבשינוי קטן או ללא שינוי. מחלות שונותשל מערכת הלב וכלי הדם יכולה להיות תמונה דומה ב-ECG ולהפך, אותה מחלה בשלבים שונים נותנת תמונה שונה עם אלקטרוקרדיוגרפיה. לכן, זה בלתי אפשרי רק על בסיס נתוני א.ק.גלבסס את הפתוגנזה של שינויים בשריר הלב ולבצע אבחנה של המחלה.
להעריך את מצב הלב ולבסס אבחנה מדויקתמחלה אפשרית רק בשילוב עם נתוני אלקטרוקרדיוגרפיה עם מפורט בדיקה קליניתסבלני, משתמש בכל שיטות זמינותמחקרים על מערכת הלב וכלי הדם.
ראה גם לב (שיטות מחקר).
שיניים עם משרעת נמוכה. משרעת של מתחם QRS< 5 мм во всех отведениях от конечностей и < 10 мм во всех грудных отведениях. Встречается в норме, а также при экссудативном перикардите, амилоидозе, ХОЗЛ , ожирении, тяжелом гипотиреозе.
מתחם QRS עם משרעת גבוהה
א.היפרטרופיה של חדר שמאל
קריטריוני קורנל: (R ב-aVL + S ב-V 3) > 28 מ"מ בגברים ו-> 20 מ"מ בנשים (רגישות 42%, סגוליות 96%).
אסטס קריטריונים
| נקודות | |
| משרעת QRS מוגברת (S ב-V 1 או V 2 > 30 מ"מ; R ב-V 5 או V 6 > 30 מ"מ; משרעת גל R או S בכל עופרת איבר ≥ 20 מ"מ) | 3 |
| שינויים בקטע ST וגל T | |
| בהיעדר גליקוזידים לבביים | 3 |
| על רקע גליקוזידים לבביים | 1 |
| הגדלת פרוזדור שמאלי (שינויים בגל P בעופרת V 1) | 3 |
| סטייה של הציר החשמלי של הלב שמאלה | 2 |
| רוחב QRS אני 0.09 שניות | 1 |
| זמן סטייה פנימי (מתחילת קומפלקס QRS לראש גל R) בהובלה V 5 , V 6 > 0.05 s | 1 |
| אבחנה אמינה של היפרטרופיה של חדר שמאל היא עם ציון של ≥ 5, אבחנה משוערת היא עם ציון של 4 (רגישות 54%, ספציפיות 97%). | |
קריטריונים של סוקולוב-ליון: (S ב-V 1 + R ב-V 5 או V 6) > 35 מ"מ (רגישות 22%, ספציפיות 100%, קריטריון תקף עבור אנשים מעל גיל 40).
כשחסימה רגל ימיןצרור שלו אין קריטריונים מהימנים.
עם החסימה של רגל שמאל של צרור שלו: (S ב-V 2 + R ב-V 5) > 45 מ"מ (רגישות 86%, סגוליות 100%).
גל R גבוה בעופרת V 1
א.היפרטרופיה של החדר הימני. סטייה של הציר החשמלי של הלב ימינה; R/S і 1 ב V 1 ו/או R/S Ј 1 ב V 6 . בהתאם לצורת קומפלקס QRS בעופרת V 1, ישנם שלושה סוגים של היפרטרופיה של חדר ימין.
סוג א R גבוה בעופרת V 1 (qR, R, rSR"), לעתים קרובות עם דיכאון מקטע ST בשיפוע וגל T שלילי. היפרטרופיה של חדר ימין, ככלל, בולטת (עם היצרות עורק ריאתי, יתר לחץ דם ריאתי, תסמונת אייזנמנגר).
סוג ב'מורכב מסוג RS או Rsr" בעופרת V 1; נצפה עם פגם במחיצה פרוזדורית, היצרות מיטרלי.
סוג ג'.סוג מורכב מסוג rS או rSr "עם גל S עמוק בחזה השמאלי מוביל (V 5, V 6). לרוב - עם COPD.
מתחמים עם משרעת משתנה: חילופין חשמלי. החלפת קומפלקס QRS: החלפה של קומפלקסים של כיוונים ומשרעות שונים. זה נצפה בפריקרדיטיס exudative, איסכמיה שריר הלב, קרדיומיופתיה מורחבת ונגעים אורגניים אחרים של הלב. חלופה מלאה: חילופין של גל P, קומפלקס QRS וגל T. נצפה בדרך כלל עם פריקרדיטיס exudative, לעתים קרובות על רקע טמפונדה לבבית.
ניתוח גלי P
משקף דפולריזציה פרוזדורית על ה-ECG
כדי לאמת את קצב הסינוס, המאפיינים של גל P נקבעים: משרעת, משך, קוטביות וצורה בהובלה I, II, III, V1
רגיל (קצב סינוס)
Rs זהות ממוקמות מול כל מתחם QRS
משך P<0,1 с
משרעת P פחות או שווה ל-2.5 מ"מ
P ב-I, II, aVF, V2-V6 תמיד (+)
P ב-aVR הוא תמיד (-)
P ב-III b aVL יכול להיות (+), (+- דו-פאזי) או (-)
PQ (R) ניתוח מרווחים
משקף על ה-ECG הולכה של דחף דרך צומת AV, צרור שלו והענפים שלו
נוֹרמָה
משך הזמן שלו הוא בין 0.12 ל-0.2 עם דופק של 60-80 לדקה
ניתוח מתחם QRS
כל גל חיובי של הקומפלקס נקרא R, גל זה תמיד חיובי (מעל האיסולין)
כל חוד שלילי, הממוקם מול גל R החיובי, נקרא Q
בעקבות החיובי - ש
יש צורך לקבוע את המשרעת ומשך הזמן של Q, R, S, הפיצול והעיוות שלהם.
אם יש כמה שיניים חיוביות, אז הן מסומנות R, R ', R''
אם משרעת השן קטנה מ-5 מ"מ, היא מסומנת באות קטנה q, r, s
אם משרעת השן היא 5 מ"מ או יותר, זה מסומן באות גדולה
qRs מורכבים רגילים
הקומפלקס משקף דפולריזציה חדרית
משך המתחם הוא 0.07-0.09 שניות (עד 0.1 שניות) - זהה בכל הלידים!
נקבע בהובלה כאשר כל השיניים של המתחם נראות בבירור
גל Q
משך שן קטן או שווה ל-0.03 שניות
משרעת הגל קטנה מ-1/4 מהמשרעת של גל R
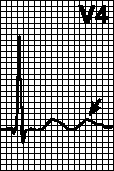
גל R בחזה מוביל
משרעת מקסימלית ב-V4, משרעת מינימלית ב-V1
אזור המעבר נמצא שם. כאשר R=S בהובלה V3
מרווח סטייה פנימית ב-V1=0.03, ב-V6=0.05
מתחילת q ועד הניצב המצויר מראש גל R
גל r בעופרת V1 קטן (פחות מ-5 מ"מ) או חסר.
גל R עולה ב-V2 ואף יותר ב-V3.
בהובלה V3, גל R=S הוא אזור המעבר.
משרעת גל R מקסימלית ב-V4
גל R יורד בהובלה V5 ויורד עוד יותר ב-V6
ניתוח של גל S במובילי החזה
משרעת השן משתנה, אך לא יותר מ-20 מ"מ
IN חטיפה aVR QRS מורכב מסוג QS (ללא גל R חיובי) עשוי להיות עמוק יותר מ-20 מ"מ
גל S יורד מ-V1 ל-V4
ב-V5 ו-V6, גל s קטן או נעדר
ניתוח מקטע ST (RS-T)
המרווח הוא מה שכולל את השיניים
קטע הוא הרווח בין השיניים.
המיקום של קטע ST נקבע: קצה גל S - נקודת החיבור - j והנקודה במרחק של 80 ms ממנו
S-T - על האיסולין
שקע (הסטה כלפי מטה) S-T לא יותר מ-0.5 מ"מ ב-V5-V6 ב-(+) T
גובה S-T לא יותר מ-2 מ"מ ב-V1-V3
אפשרויות תזוזה של פלחים: שקע אופקי, יורד או אלכסוני בעלייה או גובה RS-T > 1 מ"מ למשך 80 שניות מנקודה j
ניתוח גלי T
משקף את הקיטוב הסופי המהיר של החדרים.
קבע את הקוטביות, הצורה והמשרעת של גל T.
הקוטביות והמשרעת של גל T עומדים ביחס ישר לקוטביות ומשרעת של גל R (כאשר ה-R הגבוה ביותר, ישנו ה-T הגבוה ביותר)
T ב-I, II, aVF, V2-V6 תמיד (+)
T ב-aVR הוא תמיד (-)
T in III, aVL, V1, m.b. (+), (+-), (-)
T1 גדול מ-T3 ו-T(V6) גדול מ-T(V1)
עם מיקום אופקי של הלב (ב-hypersthenics) T ב-III (-) או אמפליטודה נמוכה
עם המיקום האנכי של הלב T ב-aVL (-)
אָנָלִיזָה מרווח Q-T(סיסטולה חדרית חשמלית)
השווה אותו עם הערך המתאים (נקבע על ידי נוסחת Bazett)
Q-T = K*שורש של (R-R)
ב-K=0.37 (לגברים) או 0.4 (לנשים)
ערכת ניתוח א.ק.ג
- אָנָלִיזָה קצב לבומוליכות
סדירות: קצב נכון - אותו RR + - 10% מהממוצע
קצב דופק = 60:RR/דקה (עם קצב נכון)
- טכיסיסטולה (טכיקרדיה), אם קצב הדופק הוא יותר מ-90
ברדיסיסטול (ברדיקרדיה) אם פחות מ-60
- הגדרה של קוצב לב
אם ב-2, 3 מובילים לפני כל קומפלקס חדרים P - אז זה קצב סינוס
Inferoatrial - גלי P שליליים מול קומפלקס החדרים
קצב מחיבור AV - P מתמזג
קצב מהחדרים - אין קשר בין P לבין קומפלקס החדרים, שמתרחב בחדות (0.12 שניות) ומעוות
קשר SA 60-90
פרוזדור תחתון 75
חדרי = 30-40
- מוֹלִיכוּת
קבע את משך הזמן P (הנורמה היא עד 0.1 שניות)
P-Q (נורמה 0.12-0.2)
QRS (0.08-0.1 שניות)
מרווח סטייה פנימי ב-V1 (נורמה קטנה או שווה ל-0.03) ו-V6 (פחות או שווה ל-0.05 שניות)
- קביעת EO (QRS) - זווית אלפא
אפשרויות נורמה:
רגיל (+30C - 69C)
אנכי (+70-90 C)
אופקי (0-+29)
סטיית ציר ימינה - +91-180
השאירו 0 עד -90
אלגוריתם לקביעת מיקום ה-EO
אם ב-3 מובילים סטנדרטיים ה-R הגבוה ביותר הוא בהובלה 2, אז זה המיקום הרגיל של ה-ES
אם R הוא מקסימום בהובלה הראשונה, אז זה המיקום האופקי של ה-ES
אם R בהובלה הראשונה קטנה מאשר ב-aVL, אז זו סטייה שמאלה
אם הגל הגדול ביותר נמצא בעופרת 3, אז השווה עם aVF
אם הוא גבוה יותר ב-aVF מאשר בעופרת 3, אז זה המיקום האנכי של ה-EO
אם המשרעת בעופרת 3 גבוהה יותר, אזי זו סטייה ימינה
קביעת סיבובים ציר אורך
קבע את הצורה של קומפלקס החדרים ב-V6 ולוקליזציה אזור מעבר
PZ ב-V3 - הנורמה
PZ ב-V4 - סובב עם כיוון השעון
PZ ב-V2 - סובב נגד כיוון השעון
הפרעות בקצב הלב
סימני א.ק.גפרפור פרוזדורים ( פרפור פרוזדורים)
קצב חדרים לא סדיר
אין גלי P
גלים תכופים f - פרפור פרוזדורים (עד 350-700)
סימנים של רפרוף פרוזדורים
לעתים קרובות יותר הקצב הנכון
גלי F פרוזדורים רגילים של מסור שן בתדירות גבוהה פי 2-3 מקצב החדר (2:1, 3:1)
טכיקרדיה על-חדרית התקפית
נכון קצב חוץ רחמימהפרוזדורים או חיבור AV עם דופק של 120-250
קומפלקס חדריות פחות מ-0.1
אין שיניים R
התקפי טכיקרדיה חדרית
תיקון קצב חוץ רחמי בחדרי עם קצב דופק של 140-250
קומפלקסים גדולים מ-0.14, מעוותים, חוסר התאמה
QRS, RS-T ו-T מזוהים
רפרוף חדרים
קצב כמעט קבוע עם דופק עד 200-300
QRS, RS-T ו-T אינם מזוהים, יש רפרופים של אותה צורת גל (עקומה סינוסואידלית)
פרפור חדרים
גלים כאוטיים לא סדירים (200-300) בצורות שונות, הופכים לאסיסטולה
כל תסביך חוץ רחמי בטרם עת (שונה בצורתו ממתחמים אחרים)
CP - הפסקה מפצה
ES Inferoatrial (Supraventricular).
קומפלקס קטן מ-0.1 עם P בעופרת 2 (+) או (-)
CP לא שלם
ES מחיבור AV
מורכבות פחות מ-0.1
P אין או שלילי לאחר קומפלקס
CP לא שלם
חדר ES
קומפלקסים גדולים מ-0.12, מעוותים
ST ו-T אינן סותרות
אין גל R
CP מלא
ES מ-RV או LV?
אם הצורה של קומפלקס ES דומה לחסימה של בלוק הענף הימני, אז ES מהחדר השמאלי ולהיפך.
אלוריתמיה
זוהי החלופה הנכונה של ES עם מחזורי סינוס רגילים
Bigeminia - החלפה של קומפלקס ו-ES
טריגמיניה - 2 קומפלקסים סינוסים ו-1 ES, אבל אולי. ולהיפך
Quadrigeminia - אחרי כל קומפלקס נורמלי שלישי - ES
הפרעות הולכה
חסימת SA - הפרה של הולכה של דחף מ צומת סינוסאל הפרוזדורים
חסימה תוך פרוזדורית - הפרה של הולכה של דחף דרך מערכת ההולכה של הפרוזדורים
בלוק AV הוא הפרה של הולכה של דחף מהפרוזדורים לחדר.
חסימת AV בדרגה 1 - צניחת קומפלקסים חדריים בודדים (תקופות סמוילוב-ונקבך)
סוג 1 (מוביץ 1) - הארכה הדרגתית של מרווח ה-PQ עם אובדן של הקומפלקס.
סוג 2 (Mobitz 2) - אובדן קומפלקסים בודדים אינו מלווה בהתארכות הדרגתית של PQ. הוא נשאר קבוע (רגיל או מורחב). סוג זה נצפה לעתים קרובות יותר עם הפרעת הולכה דיסטלית AV ברמת הענפים של צרור His
סוג 3 בלוק AV מדרגה 2 הוא בלוק מעלות גבוהותאו בלוק AV מתקדם. נושר כל שנייה (2:1), או שניים או יותר קומפלקסים חדריים עוקבים (חסימה 3:1, 4:1 וכו'). זה מוביל לברדיקרדיה חדה, שנגדה ייתכנו הפרעות בהכרה או התכווצויות ומקצבים חלופיים.
בלוק AV דרגה 3 (שלם)
ניתוק מוחלט של פעילות הפרוזדורים והחדרים מצוין. אין תבנית בין גלי P למתחמים. ברוב המקרים, מרווחי ה-PP וה-RR קבועים, כאשר RR תמיד גדול מ-RR.
אם החסימה היא פרוקסימלית, אז קומפלקסים חדריםלא השתנה, כי עירור מתפשט דרך החדרים בדרך הרגילה (תדירות 40-60)
אם החסימה היא דיסטלית, אז המקור של קצב החדר ממוקם באחד מענפי צרור His. מהלך העירור של החדרים מופרע בחדות, המתחמים מורחבים, מעוותים, התדירות שלהם אינה עולה על 40-45.
אורלוב הוא התועלת הטובה ביותר
ניווט מהיר בדף
כמעט כל אדם שעבר אלקטרוקרדיוגרמה מתעניין במשמעות של שיניים שונות ובמונחים שנכתבו על ידי המאבחן. למרות שרק קרדיולוג יכול לתת פרשנות מלאה של ה-ECG, כל אחד יכול להבין בקלות אם יש לו קרדיוגרמה טובה של הלב או שיש כמה סטיות.
אינדיקציות לא.ק.ג
מחקר לא פולשני - אלקטרוקרדיוגרמה - מתבצע במקרים הבאים:
- תלונות המטופל על לחץ גבוה, כאב רטרוסטרנל ותסמינים אחרים המצביעים על פתולוגיה לבבית;
- הידרדרות ברווחתו של חולה עם מחלת לב וכלי דם שאובחנה בעבר;
- סטיות ב בדיקות מעבדהדם - כולסטרול גבוה, פרוטרומבין;
- במתחם ההכנה למבצע;
- זיהויים פתולוגיה אנדוקרינית, מחלות של מערכת העצבים;
- לאחר זיהומים קשים עם סיכון גבוה לסיבוכי לב;
- למטרות מניעתיות בנשים בהריון;
- בדיקת מצב בריאותי של נהגים, טייסים וכו'.
פענוח א.ק.ג - מספרים ואותיות לטיניות
פרשנות בקנה מידה מלא של הקרדיוגרמה של הלב כוללת הערכה של קצב הלב, עבודת מערכת ההולכה ומצב שריר הלב. לשם כך, נעשה שימוש במובילים הבאים (אלקטרודות מותקנות בסדר מסוים על החזה והגפיים):
- תקן: I - שורש כף היד שמאל / ימין על הידיים, II - אזור שורש כף היד והקרסול ברגל שמאל, III - קרסול שמאל ושורש כף היד.
- מחוזקים: aVR - פרק כף יד ימין וגפיים שמאליות עליונות/תחתונות משולבות, aVL - מפרק יד שמאלוהקרסול המשולב של רגל שמאל ופרק כף היד של יד ימין, aVF - אזור הקרסול השמאלי והפוטנציאל המשולב של שני פרקי הידיים.
- חזה (הבדל פוטנציאלי ממוקם על אלקטרודת החזה עם כוס יניקה והפוטנציאלים המשולבים של כל הגפיים): V1 - אלקטרודה בחלל הבין-צלעי ה-IV לאורך גבול ימיןעצם החזה, V2 - בחלל הבין-צלעי IV משמאל לעצם החזה, V3 - בצלע ה-IV לאורך הקו הפאראסטרנלי השמאלי, V4 - V intercostal space לאורך הקו האמצעי-צלעי השמאלי, V5 - V intercostal space לאורך קו בית השחי הקדמי על משמאל, V6 - V מרווח בין-צלעי לאורך האמצע - קו בית השחי משמאל.
חזה נוסף - ממוקם באופן סימטרי לחזה שמאל עם V7-9 נוסף.
אחד מחזור לבעל ה-EKG מיוצג על ידי גרף PQRST המתעד דחפים חשמליים בלב:
- גל P - מציג עירור פרוזדורים;
- מתחם QRS: גל Q - השלב הראשוני של הדפולריזציה (עירור) של החדרים, גל R - תהליך עירור החדרים בפועל, גל S - סוף תהליך הדפולריזציה;
- גל T - מאפיין הכחדה של דחפים חשמליים בחדרים;
- מקטע ST - מתאר את ההתאוששות המלאה של המצב ההתחלתי של שריר הלב.
בעת פענוח מחווני א.ק.גיש חשיבות לגובה השיניים ומיקומן ביחס לאיזולין, כמו גם רוחב המרווחים ביניהן.
לפעמים נרשם דחף U מאחורי גל T, המציין את הפרמטרים של המטען החשמלי הנסחף עם הדם.
פרשנות של מחווני א.ק.ג - הנורמה אצל מבוגרים

באלקטרוקרדיוגרמה, רוחב (מרחק אופקי) של השיניים - משך תקופת עירור ההרפיה - נמדד בשניות, הגובה בהובלות I-III - משרעת הדחף החשמלי - במ"מ. קרדיוגרמה רגילה אצל מבוגר נראית כך:
- הדופק הוא דופק תקין בתוך 60-100/דקה. המרחק מהפסגות של גלי R סמוכים נמדד.
- EOS - הציר החשמלי של הלב הוא כיוון הזווית הכוללת של וקטור הכוח החשמלי. נוֹרמָלִי- 40-70 מעלות. סטיות מצביעות על סיבוב הלב סביב הציר שלו.
- גל P - חיובי (מכוון כלפי מעלה), שלילי רק בעופרת aVR. רוחב (משך עירור) - 0.7 - 0.11 שניות, גודל אנכי - 0.5 - 2.0 מ"מ.
- מרווח PQ - מרחק אופקי 0.12 - 0.20 שניות.
- גל ה-Q שלילי (מתחת לאיזולין). משך הזמן הוא 0.03 שניות, הערך השלילי של הגובה הוא 0.36 - 0.61 מ"מ (שווה ל-¼ מהממד האנכי של גל R).
- גל R חיובי. גובהו חשוב - 5.5 -11.5 מ"מ.
- שן S - גובה שלילי 1.5-1.7 מ"מ.
- קומפלקס QRS - מרחק אופקי 0.6 - 0.12 שניות, משרעת כוללת 0 - 3 מ"מ.
- גל T הוא אסימטרי. גובה חיובי 1.2 - 3.0 מ"מ (שווה ל-1/8 - 2/3 מגל R, שלילי בעופרת aVR), משך 0.12 - 0.18 שניות (יותר ממשך המתחם של QRS).
- מקטע ST - פועל בגובה האיסולין, אורך 0.5 -1.0 שניות.
- גל U - מחוון גובה 2.5 מ"מ, משך 0.25 שניות.
תוצאות מקוצרות של פענוח א.ק.ג במבוגרים והנורמה בטבלה:
בהתנהלות הרגילה של המחקר (מהירות הקלטה - 50 מ"מ לשנייה), פענוח ה-ECG במבוגרים מתבצע על פי החישובים הבאים: 1 מ"מ על הנייר כאשר חישוב משך המרווחים מתאים ל-0.02 שניות.
גל P חיובי (לידים סטנדרטיים) ואחריו קומפלקס QRS תקין מצביע על קצב סינוס תקין.
נורמת א.ק.ג בילדים, פענוח
פרמטרי קרדיוגרמה בילדים שונים במקצת מאלה של מבוגרים ומשתנים בהתאם לגיל. פענוח א.ק.ג של הלבאצל ילדים, הנורמה:
- קצב לב: יילודים - 140 - 160, עד שנה - 120 - 125, עד 3 שנים - 105 -110, עד 10 שנים - 80 - 85, לאחר 12 שנים - 70 - 75 לדקה;
- EOS - מתאים לאינדיקטורים למבוגרים;
- קצב סינוס;
- שן P - לא עולה על 0.1 מ"מ גובה;
- אורך קומפלקס QRS (לעתים קרובות לא אינפורמטיבי במיוחד באבחון) - 0.6 - 0.1 שניות;
- מרווח PQ - קטן או שווה ל-0.2 שניות;
- גל Q - פרמטרים לא קבועים, ערכים שליליים בעופרת III מקובלים;
- גל P - תמיד מעל האיסולין (חיובי), הגובה בעופרת אחת עשוי להשתנות;
- גל S - אינדיקטורים שליליים של ערך לא קבוע;
- QT - לא יותר מ-0.4 שניות;
- משך ה- QRS וגל ה-T שווים, הם 0.35 - 0.40.

דוגמה לא.ק.ג עם הפרעת קצב
על ידי סטיות בקרדיוגרפיה, קרדיולוג מוסמך יכול לא רק לאבחן את אופי מחלת הלב, אלא גם לתקן את מיקום המוקד הפתולוגי.
הפרעות קצב
הבדיל בין ההפרות הבאות של קצב הלב:
- הפרעת קצב סינוס - אורך מרווחי ה-RR משתנה בהפרש של עד 10%. זה לא נחשב לפתולוגיה אצל ילדים וצעירים.
- סינוס ברדיקרדיה היא ירידה פתולוגית בתדירות ההתכווצויות ל-60 לדקה או פחות. גל P תקין, PQ מ-12 שניות.
- טכיקרדיה - דופק 100 - 180 לדקה. אצל מתבגרים - עד 200 לדקה. הקצב נכון. עם טכיקרדיה סינוס, גל P גבוה מעט מהרגיל, עם טכיקרדיה חדרית - QRS - מחוון אורך מעל 0.12 שניות.
- Extrasystoles - התכווצויות יוצאות דופן של הלב. יחיד באק"ג רגיל (בהולטר יומי - לא יותר מ-200 ליום) נחשבים פונקציונליים ואינם דורשים טיפול.
- טכיקרדיה פרוקסימלית היא עלייה התקפית (מספר דקות או ימים) בתדירות פעימות הלב עד 150-220 לדקה. מאפיין (רק בזמן התקפה) שגל P מתמזג עם ה-QRS. המרחק מגל R לגובה P מההתכווצות הבאה הוא פחות מ-0.09 שניות.
- פרפור פרוזדורים - כיווץ פרוזדורים לא סדיר בתדירות של 350-700 לדקה, וחדרים - 100-180 לדקה. אין גל P, תנודות גל עדין-גס לאורך כל האיסולין.
- רפרוף פרוזדורים - עד 250-350 לדקה של התכווצויות פרוזדורים והתכווצויות חדריות מופחתות רגילות. הקצב יכול להיות נכון, על ה-ECG יש גלי פרוזדורים מנסרים, בולטים במיוחד בהובלה סטנדרטית II - III ובחזה V1.
סטיית מיקום EOS
שינוי בוקטור ה-EOS הכולל ימינה (יותר מ-90º), גובה גל S גבוה יותר בהשוואה לגל R מעידים על פתולוגיה של החדר הימני וחסימה של צרור His.
כאשר ה-EOS מוזז שמאלה (30-90º) ומאובחן היחס הפתולוגי של גובה השיניים S ו-R, היפרטרופיה של חדר שמאל, חסימה של הרגל של n. His. סטיית EOS מצביעה על התקף לב, בצקת ריאות, COPD, אבל זה קורה גם בנורמה.
הפרעה למערכת ההולכה
הפתולוגיות הבאות נרשמות לרוב:
- בלוק אטריובנטריקולרי של מעלה אחת (AV-) - מרחק PQ יותר מ-0.20 שניות. אחרי כל R, מופיע QRS באופן טבעי;
- חסימה אטריו-חדרית 2 כפות. - PQ המתארך בהדרגה במהלך ה-ECG מעקר לפעמים את קומפלקס QRS (סטיית מוביט 1) או שנרשמת צניחה מלאה של ה-QRS על רקע PQ באורך שווה (Mobitz 2);
- חסימה מלאה של צומת AV - HR פרוזדורים גבוה מה-FR החדרי. PP ו-RR זהים, PQ הם באורכים שונים.
מחלות לב נבחרות
התוצאות של פענוח ה-ECG יכולות לספק מידע לא רק על מה שקרה מחלת לב, אלא גם פתולוגיות של איברים אחרים:
- קרדיומיופתיה - היפרטרופיה של פרוזדורים (בדרך כלל שמאל), שיניים בעלות משרעת נמוכה, חסימה חלקית של p. Gis, פרפור פרוזדורים או אקסטרסיסטולים.
- היצרות מיטרלי - מוגברת אטריום שמאלוהחדר הימני, EOS סטה ימינה, לעתים קרובות פרפור פרוזדורים.
- צְנִיחָה שסתום מיטרלי- גל T שטוח/שלילי, הארכת QT מסוימת, קטע ST דיכאוני. אפשרי הפרות שונותקֶצֶב.
- חסימה כרונית של הריאות - EOS מימין לנורמה, שיניים באמפליטודה נמוכה, חסימת AV.
- נזק ל-CNS (כולל דימום תת-עכבישי) - Q פתולוגי, גל T רחב ובעל משרעת גבוהה (שלילית או חיובית), U בולט, משך QT ארוך של הפרעת קצב.
- היפותירואידיזם - PQ ארוך, QRS נמוך, גל T שטוח, ברדיקרדיה.
לעתים קרובות למדי, א.ק.ג מבוצע כדי לאבחן אוטם שריר הלב. יחד עם זאת, כל אחד מהשלבים שלו מתאים לשינויים אופייניים בקרדיוגרמה:
- שלב איסכמי - שיא T עם קודקוד חד נקבע 30 דקות לפני תחילת הנמק של שריר הלב;
- שלב הנזק (שינויים נרשמים בשעות הראשונות עד 3 ימים) - ST בצורת כיפה מעל האיסולין מתמזג עם גל T, Q רדוד ו-R גבוה;
- שלב חריף (1-3 שבועות) - הקרדיוגרמה הגרועה ביותר של הלב במהלך התקף לב - שימור ST עם כיפת ומעבר של גל T לערכים שליליים, ירידה בגובה R, Q פתולוגי;
- שלב תת אקוטי (עד 3 חודשים) - השוואה של ST עם איזולין, שימור Q ו-T פתולוגיים;
- שלב הצטלקות (מספר שנים) - Q פתולוגי, R שלילי, גל T מוחלק מגיע בהדרגה למצב נורמלי.
אל תפעיל את האזעקה אם מצאת בא.ק.ג שחולק שינויים פתולוגיים. יש לזכור כי כמה חריגות מהנורמה מתרחשות אצל אנשים בריאים.
אם האלקטרוקרדיוגרמה גילתה תהליכים פתולוגיים כלשהם בלב, בהחלט תוקצה לך התייעצות עם קרדיולוג מוסמך.
קרדיולוגיה
פרק 5

V.הפרעות הולכה.חסימה של הענף הקדמי של רגל שמאל של צרור שלו, חסימה של הענף האחורי של רגל שמאל של צרור שלו, חסימה מלאה של רגל שמאל של צרור שלו, חסימה של רגל ימין של הצרור. שלו, חסימת AV של דרגה 2 וחסימת AV מלאה.
G.הפרעות קצבראה Ch. 4.
VI.הפרעות אלקטרוליטים
א.היפוקלמיה.הארכה של מרווח PQ. הרחבת מתחם QRS (נדיר). גל U בולט, גל T הפוך שטוח, דיכאון מקטע ST, הארכת QT קלה.
ב.היפרקלמיה
אוֹר(5.56.5 מקוו/ליטר). גל T סימטרי עם פסגה גבוהה, קיצור מרווח QT.
לְמַתֵן(6.58.0 מקוו/ליטר). הפחתת המשרעת של גל P; הארכה של מרווח PQ. התרחבות קומפלקס QRS, ירידה באמפליטודה של גל R. שקע או הגבהה של קטע ST. חוץ-סיסטולה חדרית.
כָּבֵד(911 מקוו/ליטר). היעדר גל P. התרחבות קומפלקס QRS (עד קומפלקסים סינוסואידים). קצב אידיו-חדרי איטי או מואץ, טכיקרדיה חדרית, פרפור חדרים, אסיסטולה.
IN.היפוקלצמיה.הארכה של מרווח QT (עקב התארכות מקטע ST).
G.היפרקלצמיה.קיצור מרווח QT (עקב קיצור מקטע ST).
א.גליקוזידים לבביים
פעולה טיפולית.הארכה של מרווח PQ. דיכאון מקטע ST משופע, קיצור מרווח QT, שינויים בגל T (משוטח, הפוך, דו-פאזי), גל U בולט ירידה בקצב הלב עם פרפור פרוזדורים.
פעולה רעילה.חוץ-סיסטולה חדרית, חסימת AV, טכיקרדיה פרוזדורית עם חסימת AV, קצב בלוטת AV מואץ, חסימה סינאוטריאלית, טכיקרדיה חדרית, טכיקרדיה חדרית דו כיוונית, פרפור חדרים.
א.קרדיומיופתיה מורחבת.סימנים של עלייה באטריום השמאלי, לפעמים ימין. משרעת נמוכה של השיניים, עקומת פסאודו-אוטם, חסימה של רגל שמאל של הצרור של His, הענף הקדמי של רגל שמאל של הצרור של His. שינויים לא ספציפיים במקטע ST ובגל T. חוץ-סיסטולה חדרית, פרפור פרוזדורים.
ב.קרדיומיופתיה היפרטרופית.סימנים של עלייה באטריום השמאלי, לפעמים ימין. סימנים של היפרטרופיה של חדר שמאל, גלי Q פתולוגיים, עקומת פסאודואינפרקציה. שינויים לא ספציפיים בקטע ST ובגל T. עם היפרטרופיה אפיקלית של החדר השמאלי, גלי T שליליים ענקיים בחזה השמאלי מובילים. על-חדרי ו הפרעות חדריםקֶצֶב.
IN.עמילואידוזיס של הלב.משרעת נמוכה של השיניים, עקומת פסאודו-אוטם. פרפור פרוזדורים, בלוק AV, הפרעות קצב חדריות, תפקוד לקוי של צומת סינוס.
G.מיופתיה של דושן.קיצור מרווח ה-PQ. גל R גבוה בהובלה V 1, V 2; גל Q עמוק במוליכים V 5 , V 6 . טכיקרדיה סינוס, אקסטרה-סיסטולה פרוזדורים וחדרי, טכיקרדיה על-חדרית.
ד.היצרות מיטרלי.סימנים של הגדלה של אטריום שמאל. יש היפרטרופיה של החדר הימני, סטייה של הציר החשמלי של הלב ימינה. לעתים קרובות - פרפור פרוזדורים.
ה.צניחת שסתום מיטרלי.גלי T משוטחים או הפוכים, במיוחד בעופרת III; דיכאון מקטע ST, הארכה קלה של מרווח QT. אקסטרה-סיסטולה חדרית ועוזרי, טכיקרדיה על-חדרית, טכיקרדיה חדרית, לפעמים פרפור פרוזדורים.
ו.פריקרדיטיס.דיכוי של קטע PQ, במיוחד בהובלה II, aVF, V 2 V 6. הגבהה מפוזרת של מקטע ST עם בליטה כלפי מעלה במובילים I, II, aVF, V 3 V 6 . לפעמים דיכאון מקטע ST ב-Lead aVR (in מקרים נדיריםבמוליכים aVL, V 1 , V 2). סינוס טכיקרדיה, הפרעות קצב פרוזדוריות. שינויי א.ק.ג עוברים 4 שלבים:
גובה מקטע ST, גל T נורמלי;
קטע ST יורד לאיזולין, משרעת גל T פוחתת;
קטע ST על האיסולין, גל T הפוך;
קטע ST נמצא על האיסולין, גל ה-T תקין.
ז.תפליט פריקרדיאלי גדול.משרעת נמוכה של השיניים, חילופין של קומפלקס QRS. סימן פתוגנומוני חילוף חשמלי מלא (P, QRS, T).
ו.דקסטרוקרדיה.גל P הוא שלילי בעופרת I. קומפלקס QRS הפוך בעופרת I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ל.פגם במחיצת פרוזדורים.סימנים של עלייה באטריום הימני, לעתים רחוקות יותר משמאל; הארכה של מרווח PQ. RSR" בעופרת V 1; הציר החשמלי של הלב סוטה ימינה עם פגם מסוג ostium secundum, לשמאל עם פגם מסוג ostium primum. גל T הפוך ב-V 1, V 2. לפעמים פרפור פרוזדורים.
ל.היצרות של עורק הריאה.סימנים של הגדלה של אטריום ימין. היפרטרופיה של חדר ימין עם גל R גבוה בהובלה V 1, V 2; סטייה של הציר החשמלי של הלב ימינה. גל T הפוך במוליכים V 1, V 2.
M.תסמונת סינוס חולה.סינוס ברדיקרדיה, חסימה סינואטריאלית, חסימת AV, עצירת סינוס, תסמונת ברדיקרדיה-טכיקרדיה, טכיקרדיה על-חדרית, פרפור פרוזדורים/פרפור, טכיקרדיה חדרית.
ט.מחלות אחרות
א. COPD.סימנים של הגדלה של אטריום ימין. סטייה של הציר החשמלי של הלב ימינה, תזוזה של אזור המעבר ימינה, סימנים של היפרטרופיה של חדר ימין, משרעת נמוכה של השיניים; סוג א.ק.ג S I S II S III. היפוך גלי T בהובלה V 1, V 2. טכיקרדיה בסינוס, קצב בלוטות AV, הפרעות הולכה, כולל בלוק AV, עיכוב הולכה תוך-חדרי, בלוק ענף צרור.
ב. TELA.תסמונת S I Q III T III, סימני עומס יתר של החדר הימני, חסימה חולפת מלאה או לא מלאה של בלוק הענף הימני, תזוזה של הציר החשמלי של הלב ימינה. היפוך גלי T בהובלה V 1, V 2; שינויים לא ספציפיים במקטע ST ובגל T. סינוס טכיקרדיה, לעיתים הפרעות בקצב פרוזדורי.
IN.דימום תת-עכבישי ונגעים אחרים במערכת העצבים המרכזית.לפעמים גל Q פתולוגי. גל T שלילי רחב רחב או עמוק גבוה, גובה או שקע של מקטע ST, גל U בולט, הארכה בולטת של מרווח QT. סינוס ברדיקרדיה, טכיקרדיה סינוס, AV - קצב צומת, אקסטרסיסטולה חדרית, טכיקרדיה חדרית.
G.תת פעילות בלוטת התריס.הארכה של מרווח PQ. משרעת נמוכה של קומפלקס QRS. גל T שטוח. סינוס ברדיקרדיה.
ד. HPN.התארכות מקטע ST (עקב היפוקלצמיה), גלי T סימטריים גבוהים (עקב היפרקלמיה).
ה.היפותרמיה.הארכה של מרווח PQ. חריץ בקצה מתחם QRS (הגל של אוסבורן לראות). הארכת מרווח QT, היפוך גלי T. סינוס ברדיקרדיה, פרפור פרוזדורים, קצב בלוטות AV, טכיקרדיה חדרית.
האקס .הסוגים העיקריים של קוצבי לב מתוארים באמצעות קוד בן שלוש אותיות: האות הראשונה מציינת איזה חדר בלב מעורר (A אטריום אטריום, V Vחדר הנבכי, ד ד ual ואת אטריום וחדר), האות השנייה שבה נתפסת פעילות החדר (A, V או D), האות השלישית מציינת את סוג התגובה לפעילות הנתפסת (I אניחסימת nhibition, T טהתחלת חילוף, ד דגם וגם). אז, במצב VVI, הן האלקטרודות המעוררות והן החישה ממוקמות בחדר, וכאשר מתרחשת פעילות ספונטנית של החדר, הגירוי שלו נחסם. במצב DDD, גם לפרוזדור וגם לחדר יש שתי אלקטרודות (מעורר וחישה). תגובה מסוג D פירושה שאם מתרחשת פעילות פרוזדורית ספונטנית, הגירוי שלה ייחסם, ולאחר מרווח זמן מתוכנת (AV-interval), יינתן גירוי לחדר; אם מתרחשת פעילות חדרית ספונטנית, להיפך, קיצוב חדרי ייחסם, וקצב פרוזדורים יתחיל לאחר מרווח VA מתוכנת. מצבים אופייניים של קוצב לב חד-תא VVI ו-AAI. מצבי EKS דו-קאמריים טיפוסיים DVI ו-DDD. האות הרביעית R ( ר ate-adaptive adaptive) פירושו שהקוצב מסוגל להגביר את קצב הקצב בתגובה לשינוי פעילות מוטוריתאו פרמטרים פיזיולוגיים תלויי פעילות גופנית (למשל, מרווח QT, טמפרטורה).
א.עקרונות כלליים של פרשנות א.ק.ג
להעריך את אופי הקצב (קצב משלו עם הפעלה תקופתית של הממריץ או מוטל).
קבע איזה תא(ים) עובר גירוי.
קבע את הפעילות של איזה תא(ים) נתפס על ידי הממריץ.
קבע מרווחי קוצב מתוכנתים (מרווחי VA, VV, AV) מפרטי קצב פרוזדורים (A) וחדרי (V).
קבע את מצב ה-EX. יש לזכור שסימני א.ק.ג של ECS חד-חדרי אינם שוללים את האפשרות של נוכחות של אלקטרודות בשני חדרים: לדוגמה, ניתן לראות התכווצויות מגרות של החדרים הן ב-ECS חד-חדרי והן ב-ECS כפול, ב. איזה גירוי חדרי עוקב אחר מרווח מסוים אחרי גל P (מצב DDD) .
לשלול הפרות של הטלה וגילוי:
א. הפרעות הטלה: ישנם חפצי גירוי שאינם מלווה במתחמי דפולריזציה של החדר המקביל;
ב. הפרעות זיהוי: ישנם חפצי קצב שאמורים להיחסם אם בדרך כלל מזוהה דפולריזציה פרוזדורית או חדרית.
ב.מצבי EKS נפרדים
AAI.אם הקצב הפנימי יורד מתחת לקצב הקצב המתוכנת, הקיצוב הפרוזדורי יתחיל במרווח AA קבוע. עם דפולריזציה פרוזדורית ספונטנית (וזיהוי תקין), מונה הזמן של קוצב הלב מאופס. אם דה-פולריזציה פרוזדורית ספונטנית אינה חוזרת לאחר מרווח ה-AA שנקבע, יתחיל קצב פרוזדורים.
VVI.עם דפולריזציה ספונטנית של חדרי הלב (וזיהוי תקין), מונה הזמן של קוצב הלב מאופס. אם דה-פולריזציה ספונטנית חדרית אינה חוזרת לאחר מרווח VV שנקבע מראש, מופעל קצב חדרי; אחרת, מונה הזמן מאופס שוב וכל המחזור מתחיל מחדש. בקוצבי VVIR אדפטיביים, קצב הקצב עולה עם הגברת הפעילות הגופנית (עד לגבול עליון נתון של קצב הלב).
DDD.אם הקצב הפנימי יורד מתחת לקצב הקוצב המתוכנת, הקיצוב הפרוזדורי (A) והחדר (V) יתחיל במרווחים שצוינו בין הפולסים A ו-V (מרווח AV) ובין דופק V לדופק A שלאחר מכן (מרווח VA ). עם דה-פולריזציה ספונטנית או מאולצת של חדרי הלב (וזיהוי רגיל שלו), מונה הזמן של קוצב הלב מאופס ומתחיל מרווח ה-VA. אם מתרחשת דה-פולריזציה פרוזדורית ספונטנית במרווח זה, הקיצוב הפרוזדורי נחסם; אחרת, מועבר דחף פרוזדורי. עם דפולריזציה פרוזדורית ספונטנית או מוטלת (וזיהוי תקין שלה), מונה הזמן של קוצב הלב מאופס ומתחיל מרווח ה-AV. אם מתרחשת דה-פולריזציה של חדרית ספונטנית במרווח זה, אזי קצב הלב חסום; אחרת, מועבר דחף חדרי.
IN.תפקוד לקוי של קוצב הלב והפרעות קצב
הפרה מחייבת.חפץ הגירוי אינו מלווה בתסביך דפולריזציה, אם כי שריר הלב אינו בשלב עקשן. גורמים: עקירה של האלקטרודה המגרה, ניקוב הלב, עלייה בסף הגירוי (עם אוטם שריר הלב, נטילת פלקאיניד, היפרקלמיה), פגיעה באלקטרודה או הפרה של הבידוד שלה, הפרעות ביצירת דחפים (לאחר דפיברילציה או עקב דלדול מקור הכוח), כמו גם הגדרה שגויה של פרמטרי EKS.

הפרת גילוי.מונה הזמן של הקצב אינו מתאפס כאשר מתרחשת דה-פולריזציה עצמית או כפויה של החדר המתאים, וכתוצאה מכך מקצב לא תקין (קצב מוטל מושפע לבד). סיבות: משרעת נמוכה של האות הנתפס (במיוחד עם חוץ-סיסטולה חדרית), רגישות לקוצב מוגדרת בצורה לא נכונה, כמו גם הסיבות המפורטות לעיל (ראה). לעתים קרובות די לתכנת מחדש את רגישות קוצב הלב.
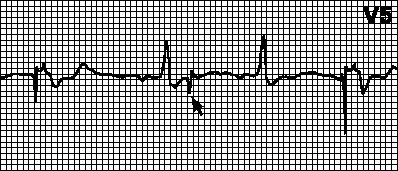
רגישות יתר של קוצב הלב.בזמן הצפוי (לאחר המרווח המתאים) לא מתרחשת גירוי. גלי T (גלי P, מיופוטנציאלים) מתפרשים בטעות כגלי R ומונה הזמן של הקצב מאופס. במקרה של זיהוי שגוי של גל T, מרווח ה-VA מתחיל ממנו. במקרה זה, יש לתכנת מחדש את הרגישות או את תקופת הזיהוי. אתה יכול גם להגדיר את מרווח ה-VA לגל T.

חסימה על ידי מיאופוטנציאלים.שריר הפוטנציאלים הנובעים מתנועות ידיים עלולים להתפרש בצורה לא נכונה כפוטנציאלים משריר הלב ולחסום גירוי. במקרה זה, המרווחים בין המתחמים המוטלים הופכים שונים, והקצב הופך לא נכון. לרוב, הפרות כאלה מתרחשות בעת שימוש בקוצבי לב חד קוטביים.
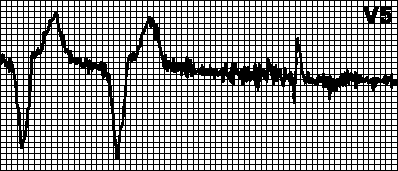
טכיקרדיה מעגלית.קצב מוטל עם הקצב המרבי לקוצב הלב. מתרחש כאשר גירוי פרוזדורי רטרוגרדי לאחר קצב חדרי מורגש על ידי העופרת הפרוזדורית ומפעיל קצב חדרי. זה אופייני לקוצב דו-חדרי עם זיהוי של עירור פרוזדורים. במקרים כאלה, זה עשוי להספיק להגדיל את תקופת הגילוי העמידות.
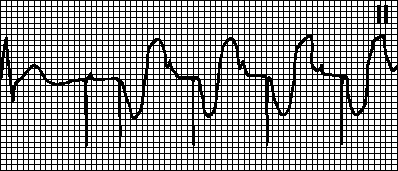
טכיקרדיה הנגרמת על ידי טכיקרדיה פרוזדורית.קצב מוטל עם הקצב המרבי לקוצב הלב. זה נצפה אם טכיקרדיה פרוזדורית (למשל, פרפור פרוזדורים) מתרחשת בחולים עם קוצב דו-חדרי. דה-פולריזציה פרוזדורית תכופה מורגשת על ידי קוצב הלב ומפעילה קצב חדרי. במקרים כאלה, עבור למצב VVI וחסל את הפרעת הקצב.


