POGLAVJE 5. SINDROM POVEČANEGA INTRAKRANIALNEGA PRITISKA. RAZLIČICE MOŽGANSKIH IZPAHOV IN PRIŠTINE MOŽGANSKEGA DEBLA. HIDROCEFALUS
SINDROM POVEČANJA
INTRAKRANIALNI TLAK
Ena od glavnih manifestacij različnih patologij možganov je sindrom povečanega intrakranialni tlak ki pogosto zahteva nevrokirurški poseg.
Običajno približno 80% volumna lobanjske votline zavzema snov možganov, 10% kri in še 10% CSF.
Možgansko tkivo ima elastičnost, viskoznost, plastičnost. Znotraj lobanje ločimo dve vrsti tlaka: cerebrospinalno tekočino in intracerebralno. Običajno je intrakranialni tlak določen z razmerjem med sekrecijo, adsorpcijo, intrakranialnim krvnim obtokom in cerebrospinalno tekočino. Količina CSF v subarahnoidnem prostoru in prekatih običajno doseže 100-140 ml. Proizvodnja cerebrospinalne tekočine v ventrikularnem sistemu poteka predvsem v horoidnih pleksusih. CSF iz ventriklov vstopi v posteriorno lobanjsko foso, nato v bazalne cisterne in v subarahnoidni prostor konveksitalne površine. hemisfere kjer pride do največje resorbcije CSF.
Nekaj CSF (25 % pri odraslih) izteče v subarahnoidni prostor hrbtenjača in se absorbira v kri v predelu korenin hrbteničnih živcev.
Intrakranialni tlak pri zdravi osebi v ležečem položaju se giblje od 100 do 180 mm vode. Povečanje intrakranialnega tlaka je lahko posledica kršitve cirkulacije CSF zaradi težav pri njegovem prehodu skozi ventrikularni sistem ali skozi subarahnoidne prostore. Drugi razlogi, ki povzročajo njegovo povečanje, vključujejo hipersekrecijo cerebrospinalne tekočine ali, nasprotno, težave z njeno absorpcijo v možganskih membranah.
Zvišanje intrakranialnega tlaka je najpogosteje odvisno od naslednjih dejavnikov:
Obseg intrakranialne patološke tvorbe;
Reaktivni edem možganskega tkiva, ki meji na neoplazmo (perifokalno območje), pa tudi v bolj oddaljenih delih možganov;
Težave pri odtoku krvi skozi odtočne venske žile. Ta dejavnik povzroča motnje krvnega obtoka in parenhima, razvoj kongestivne pletore možganov, povečanje prepustnosti krvno-možganske pregrade, povečanje možganskega edema;
Liquorostasis v cisternah baze možganov;
Lokalna ali popolna razširitev ventrikularnega sistema zaradi začasne zapore odtoka likvorja skozi likvorski sistem (okluzivni hidrocefalus) - sl. 5-1.
Možgani so zaščiteni pred povečanim intrakranialnim pritiskom s kompenzacijskimi mehanizmi.
■ Zmanjšan intrakranialni venski volumen krvi. Ta vrsta kompenzacije se aktivira s povečanjem patološkega volumetričnega procesa in je predstavljena z iztisom majhnega, vendar
riž. 5-1. Okluzivni hidrocefalus lateralnega in III ventrikla zaradi motenega odtoka cerebrospinalne tekočine iz ventrikularnega sistema na ravni Silvijevega akvadukta. CT možganov: a - prečna projekcija; b - čelni.
dovolj za vzpostavitev ravnovesja količine venske krvi. Z njo se možganski krvni pretok ne spremeni, ni povečanja venskega tlaka, zmanjša se le volumen intrakranialne venske krvi.
■ Zmanjšan volumen likvorja. Ta mehanizem je običajno povezan nekoliko kasneje kot prvi. Ko se volumen poveča, patološka tvorba začne iztisniti CSF iz prekatov in subarahnoidnih prostorov, zaradi česar se subarahnoidni prostor zoži, volumen cistern in območje ventrikularnega sistema, kjer se nahaja patološka tvorba. zmanjša.
■ Zmanjšana vsebnost vode v možganskem tkivu. To nadomestilo redko pride samo od sebe. Običajno je posledica dehidracije zaradi zdravila.
Zaradi povečanega intrakranialnega tlaka se tekočina nabira v medceličnih prostorih (edem) ali v celici sami (oteklina). V zvezi s tem obstajata dva glavna mehanizma za razvoj možganskega edema: vazogeni in citotoksični. Pri prvem mehanizmu pride do povečanja prepustnosti krvno-možganske bariere na ravni kapilar, tekočina pa se kopiči predvsem v medceličnih prostorih. Citotoksični mehanizem se pojavi kot posledica poškodbe možganskih celic s kršitvijo njihovega metabolizma, motnje presnove elektrolitov in vode ter kopičenja tekočine v celicah.
Ponavadi ta dva procesa potekata vzporedno drug z drugim. Pojav edema-otekanja možganov spremlja povečanje intracerebralnega tlaka, kar vodi do stiskanja možganskih kapilar, zmanjšanja njihove oskrbe s krvjo, deformacije posameznih struktur in kršitve funkcionalne aktivnosti živčnih celic. .
Možgani so specifično tkivo, za katerega je značilna visoka energetska aktivnost brez odlaganja energijskih virov. Zato lahko vsaka, celo majhna sprememba možganskega krvnega pretoka povzroči motnje njegovega metabolizma in hipoksijo. Znano je, da lahko globoka hipoksija, ki traja 5 minut, povzroči smrt nevronov v možganski skorji (dekortikacija). Hipoksija v 15 minutah povzroči smrt vseh delov možganov do vključno srednjih možganov, v 20 minutah pa do vključno podolgovate medule. Vsako minuto skozi možgane preteče 1200-1500 ml krvi. Čas možganskega krvnega obtoka je 6-8 s.
V žilah možganov, tako kot v katerem koli drugem organu, pretok krvi zagotavlja perfuzijski tlak. Perfuzijski tlak je enak razliki med srednjim arterijskim tlakom in tlakom v venah organa, kar praktično ustreza intrakranialnemu tlaku. Iz zgoraj navedenega je razvidno, da povečanje intrakranialnega tlaka vodi do zmanjšanja perfuzijskega tlaka, to je, da obstaja obratno razmerje med njima. Znižanje perfuzijskega tlaka se do neke mere kompenzira z mehanizmom samoregulacije možganskega krvnega pretoka. Avtoregulacija cerebralnega pretoka krvi ostane normalna v območju od 70 do 160 mm Hg. Miogeni mehanizem te regulacije je sprememba lumena možganskih arterij, ki se zožijo s povišanjem krvnega tlaka in razširijo z znižanjem (fenomen Ostroumov-Beilis). Ta vzorec velja predvsem za pialne posode. Kršitev samoregulacije krvnega pretoka vodi v dejstvo, da pretok krvi v možganih začne pasivno slediti spremembam perfuzijskega tlaka. To stanje spremlja poslabšanje oskrbe možganov s krvjo. Če zvišanje intrakranialnega tlaka doseže povprečni arterijski tlak, bo perfuzijski tlak enak nič, v tem primeru se možganski pretok krvi ustavi. Z angiografijo karotidne arterije kontrastno sredstvo v tem primeru bo dosegla le sifon notranje karotidne arterije in ne bo vstopila v možganske žile zaradi pomanjkanja krvnega pretoka v njih. Iz tega postane jasno, da bo pravočasna punkcija možganskih prekatov povzročila zmanjšanje intrakranialnega tlaka in izboljšanje možganskega krvnega pretoka.
Vzporedno z naraščanjem intrakranialnega tlaka se povečuje tudi venski tlak, ki zagotavlja izhod venske krvi iz lobanjske votline. Odprava glavnega vzroka povečanega intrakranialnega tlaka v večini primerov normalizira cerebralni pretok krvi. Klinične manifestacije povečanega intrakranialnega tlaka vključujejo številne simptome.
■ Glavobol, ki je pogosto razpokajoče narave, se pojavi v zgodnjih jutranjih urah. Pogostost tega simptoma pri bolnikih z volumetričnimi možganskimi procesi doseže 85%. Diferencialna diagnoza glavobol pri razne bolezni sistematizirano v tabeli. 5-1.
■ Bruhanje, ki prinaša olajšanje, se pogosto pojavi na vrhuncu glavobola (v 52 %).
Tabela 5-1. Diferencialna diagnoza glavobolov
Vzroki | Tipična zgodovina | Podatki somatskega in nevrološkega pregleda | |
Organske bolezni: intrakranialne (povezane s povečanim intrakranialnim tlakom); volumske lezije možganski tumorji | Glavobol - šibek ali hud, lokaliziran ali generaliziran, občasen. Počasi napredujoča hemipareza, epileptični napadi, motnje vida, afazija, bruhanje, duševne spremembe | Edem diska vidni živci, spremembe vidnih polj, afazija, paraliza, duševne motnje | MRI ali CT skeniranje pogosto omogoča postavitev diagnoze; Lahko se uporabi tudi rentgen prsni koš, LP (v odsotnosti stagnacije v fundusu in dislokacijskih manifestacij) ali angiografija |
možganski absces | Enako kot zgoraj; poleg tega bolezni ušes ali paranazalnih sinusov, bronhiektazije, pljučni absces, revmatične ali prirojene bolezni srca | Enako kot zgoraj; znaki lokalnega ali oddaljenega žarišča okužbe; temperatura ni vedno povišana, možna je bradikardija | Enako kot zgoraj; kulture iz žarišča okužbe in krvi. Kulture CSF so redko informativne |
subduralni hematom | Enako kot zgoraj; travma, kognitivna okvara | Enako kot zgoraj; znaki nedavne travmatične poškodbe možganov | Enako kot pri drugih neinfekcijskih volumetričnih lezijah |
draženje možgani školjke meningitis | Glavobol, nedavni pojav, intenziven, generaliziran, konstanten, seva v vrat. Slabost, vročina, bruhanje. | Običajno akuten začetek s povišano telesno temperaturo; možna zmedenost, razdražljivost, otrdel vrat | Hemokulture, LP, bakterioskopija in kulture CSF |
Nadaljevanje tabele. 5-1
Pred njim je vneto grlo, okužba dihal | mišice, pozitiven simptom Kernig | ||
Kronični meningitis Sifilis Tuberkuloza Kriptokokoza Sarkoidoza Maligni tumorji | Glavobol je dolgočasen, zmeren ali intenziven, generaliziran ali lokaliziran v predelu temena. zmerna vročina. Zgodovina sifilisa ali tuberkuloze | Meningealni simptomi so manj izraziti kot pri akutne oblike; paraliza kranialni živci; delirij ali zmedenost | LP, bakterioskopija in kulture cerebrospinalne tekočine, preiskava cerebrospinalne tekočine na beljakovine, citozo, glukozo, citološka preiskava, radiografija prsnega koša. Serološke reakcije krvi in cerebrospinalne tekočine za sifilis |
subarahnoidna krvavitev | Glavobol se začne nenadoma, intenziven, stalen. Pred njo se pojavi bolečina v očesu ali okoli njega; lahko ptoza | Zaspanost ali koma, okorelost vratu, pozitiven Kernigov znak, dvostranski Babinski refleks, paraliza IIIživcev, povišan krvni tlak, temperatura, levkocitoza | CT ali MRI; z njihovim negativnim rezultatom - LP, angiografija |
Kranialne (lezije lobanjskih kosti) metastaze malignih tumorjev | Glavobol, lokaliziran, simptomi primarni tumor na drugih področjih pogosto nevrološki simptomi | Masivna tvorba v predelu glave; poškodbe lobanjskih živcev; znaki primarnega tumorja ali metastaze na drugih področjih | Rentgen lobanje in drugih kosti |
Pagetova bolezen | Glavobol zmeren, pekoč, občasen ali stalen, | Bolečina lobanjskih kosti pri palpaciji, sprememba oblike lobanje; znaki | Rentgen lobanje, določanje aktivnosti alkalne fosfataze v serumu |
Nadaljevanje tabele. 5-1
lokalizirano ali generalizirano. Zgodovina povečanja velikosti lobanje, bolečine v hrbtu, končna | stiskanje bazalnih delov možganov in kranialnih živcev | ||
Poškodbe površinskih senzoričnih živcev glave | Glavobol seva vzdolž živcev; s herpesom zoster je lahko trajna | Bolečina živca pri palpaciji, včasih hiperalgezija kože v območju inervacije; vezikule in brazgotine s herpesom | |
Žilni motnje | Glavobol je običajno splošen, lahko pa je enostranski; utripajoč, najprej lokaliziran v enem očesu ali okoli njega, nato pa se razširi na eno ali obe polovici glave; spremljajo izguba apetita, slabost in bruhanje. Podobni napadi se občasno ponavljajo za določen čas. Družinska anamneza je pogosto pozitivna. Prodromalni dogodki: spremembe razpoloženja, izguba apetita, utripajoči skotom, včasih hemipareza | V interiktalnem obdobju patologija ni odkrita; v nekaterih primerih se med napadom opazijo prehodni nevrološki simptomi | Če obstaja dvom o diagnozi in odsotnosti dolge anamneze - MRI ali CT. Poskusna terapija z vazokonstriktorji (dihidroergotamin ali metisergid) |
Nadaljevanje tabele. 5-1
Kronična zastrupitev; okužbe; alkoholizem; uremija; zastrupitev s svincem, arzenom, CO; encefalitis | Glavobol je zmeren, generaliziran, utripajoč, stalen. Zgodovina izpostavljenosti strupenim snovem, druge manifestacije istih etioloških dejavnikov | Drugi znaki, ki jih povzročajo isti etiološki dejavniki | Pregled CSF, krvi, urina - odvisno od domnevne etiologije |
Arterijska hipertenzija | Glavobol se redko pojavi, pogosteje z epizodnim zvišanjem krvnega tlaka; običajno pulzirajoče, paroksizmalne, lokalizirane na zadnji strani glave ali temena. V anamnezi je lahko srčno-žilna ali ledvična patologija | Močno zvišanje krvnega tlaka: spremembe v očesnem dnu, srčni simptomi, edem | Biokemični krvni test, ledvični testi |
Grozd glavobol | Glavoboli paroksizmalne narave s trajanjem napada približno eno uro; intenzivna, enostranska, razširjena v oko, tempelj, vrat, obraz. Znaki vazodilatacije: infraorbitalni edem, izcedek iz nosu, solzenje na strani bolečine. Pojavlja se pretežno pri moških | Na strani bolečine obrazna vazodilatacija, zoženje zenice, bolečina pri palpaciji zunanje in skupne karotidne arterije, skleralna injekcija | Poskusna terapija z metisergidom ali vazokonstriktorji, kortikosteroidi, indometacinom, inhalacijo 0 2 |
Nadaljevanje tabele. 5-1
Ekstrakranialne očesne bolezni (naprezanje oči, iritis, glavkom) | Glavobol v frontalni supraorbitalni regiji, zmeren ali intenziven, se pogosto poslabša po vizualnem stresu. Bolečina v zrklu | Znaki poškodbe šarenice; povečan intraokularni tlak; refrakcijske napake | Oftalmološki pregled |
Bolezni srednjega ušesa vnetje srednjega ušesa, mastoiditis) | Glavobol v predelu templja in ušesa, enostranski, občasni, šivi. Občutek polnosti v ušesu, izguba sluha, zvonjenje v ušesu, gnojenje iz ušesa, splošna šibkost, zvišana telesna temperatura in drugi znaki akutne okužbe | Akutni začetek; bolečine v območju mastoidnega procesa; hiperemična, kongestivna ali umaknjena timpanična membrana na strani bolečine; vročina. Meningealni simptomi pri otrocih | Otoskopski pregled, radiografija temporalne kosti |
Bolezni paranazalnih sinusov | Glavobol dolgočasnega značaja v čelni regiji, včasih intenziven, ponavadi hujši zjutraj in šibkejši popoldne; poslabša v hladnem vlažnem vremenu. Zgodovina akutnih okužb dihal, bolečine v določenem predelu obraza. Gnojni izcedek iz nosu | Kršitev nosnega dihanja, zadebelitev sluznice, bolečina pri palpaciji v območju prizadetega sinusa | Rentgen paranazalnih sinusov, transiluminacija |
Nadaljevanje tabele. 5-1
Bolezni ustne votline (zobje, jezik, žrelo) | Glavobol enostranski ali dvostranski, različne intenzivnosti, občasno. Bolečina v ustih, čeljusti, grlu | Spremembe v ustni votlini. Bolečina pri udarjanju prizadetega zoba ali ob namakanju z ledeno vodo | Zobozdravstveni pregled, vključno z radiografijo |
posttravmatski sindrom | Glavoboli, lokalizirani na mestu poškodbe ali generalizirani, različne intenzivnosti, pogostosti in trajanja. Okrepite s čustvenimi reakcijami. Vrtoglavica, poslabšana s spremembo položaja glave. Zgodovina travme, razdražljivost, nespečnost, motena koncentracija, slaba toleranca alkohola | Somatski in nevrološki pregled običajno ne odkrije nobenih nepravilnosti. | CT, temeljit psihološki pregled |
Psihogena bolezen Konverzijska histerija, anksiozna stanja | Glavobol je pogosto nenavadne narave z lokalizacijo v obeh templjih, stalen, generaliziran; stiskanje "kot v primežu" bolečina v predelu temena. Slabše s čustvenimi reakcijami. bolečina | Navzven je lahko bolnik videti miren ali zaskrbljen. Tahikardija, zvišan sistolični tlak, mokre dlani, oživitev refleksov. Pri pregledu patologije niso odkrite. | Študije v obsegu, ki je potreben za izključitev organske bolezni. Razkrivanje psihološki dejavniki in osebnostne motnje |
Nadaljevanje tabele. 5-1
LP - lumbalna punkcija.
■ Slabost in omotica. Ti simptomi so opaženi v 68% primerov.
■ Ambliopija (kratkotrajna slepota). Včasih se pojavi na vrhuncu glavobola.
■ Epileptični napadi. Pojavijo se v 25%, pogosto imajo primarno generaliziran značaj.
■ Bradikardija. Pojavi se v 8-10% opazovanj.
■ Duševne motnje. Ugotovljeno v 78% primerov. Pri bolnikih pride najprej v ospredje apatija, nato povečana fizična in duševna utrujenost, povečajo se motnje spomina na pretekle dogodke, v prihodnosti bolnik izgubi delovno sposobnost in postane brezbrižen.
■ Meningealni znaki v obliki otrdelosti vratu, ki se pogosto pojavi pri lokalizaciji procesa v zadnji lobanjski fosi.
■ Zastojne bradavice vidnih živcev. Opaženi v 78% primerov. Njihov razvoj je posledica kršitve odtoka tekočine skozi medplastne prostore optičnih živcev in stiskanja žil, ki potekajo skozi zgornjo orbitalno razpoko (pogosteje centralna vena mrežnica).
Vsi zgoraj navedeni simptomi so splošni cerebralni simptomi in tvorijo hipertenzivni sindrom. Ti simptomi morajo vključevati tudi kraniografske znake, rezultate elektroencefalograma (simptomi hipertenzije), podatke ehoencefaloskopije in angiografijo.
RAZLIČICE MOŽGANSKIH IZPAHOV IN KRŠITEV MOŽGANSKEGA DEBLA
Kljub razliki v histološki zgradbi, velikosti in lokalizaciji vsi volumetrični procesi možganov na različnih stopnjah njihovega razvoja vodijo do povečanja intrakranialnega tlaka s kasnejšim razvojem dislokacijskega sindroma, kar povzroči stiskanje možganskega debla in smrt. bolnika.
Naraščajoči edem, otekanje možganov vodi do znatnega povečanja volumna, izločanja krvi iz žil in cerebrospinalne tekočine iz subarahnoidnih prostorov možganov in polnjenja
sprostili rezervne prostore. Nadaljnjo širitev možganov navzven omejujejo zraščene lobanjske kosti, zato je pritisk usmerjen v možganske prekate, od koder se CSF »iztisne« v spodnje dele ventrikularnega sistema in subarahnoidni prostor možganov. možganov in hrbtenjače. Vendar je ta možnost kmalu izčrpana zaradi naraščajočega intrakranialnega tlaka v supra- in subtentorialnem prostoru. Rezultat tega naraščajočega procesa bo premik (dislokacija) mobilnih delov možganov v naravne anatomske odprtine: tentorialno zarezo in foramen magnum.
Koncept "dislokacijskega sindroma" vključuje premik, stiskanje in deformacijo možganskih struktur in krvne žile, kot tudi spremembe, ki se dogajajo v njih. Z klinična točka vid se razlikuje: temporalna tentorialna hernija s kršitvijo hipokampalnih vijug (sl. 5-2). Tempo-tentorialna hernija "sodeluje" v prostem robu malih možganov, diencefalona in srednjih možganov, hipokampalnem girusu;
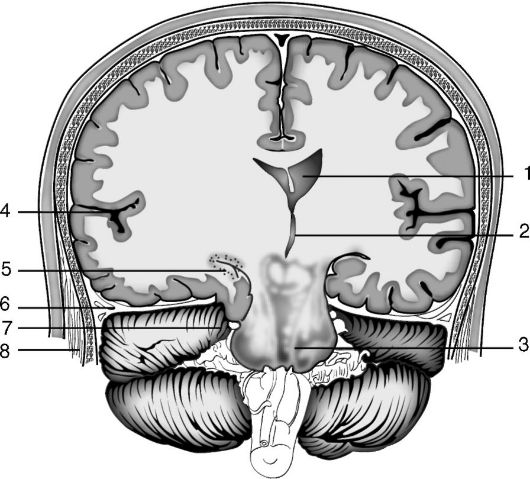 riž. 5-2. Temporalna tentorialna hernija. Shema tentorialne hernialne hernije girusa hipokampusa na levi temporalni reženj: 1 - stranski ventrikli; 2 - III prekat; 3 - možgansko deblo; 4 - Silvijanova brazda; 5 - poškodba medialnega dela temporalnega režnja možganov v tentorialni razpoki; 6 - tentorij; 7- okulomotorni živec; 8 - temporalna mišica
riž. 5-2. Temporalna tentorialna hernija. Shema tentorialne hernialne hernije girusa hipokampusa na levi temporalni reženj: 1 - stranski ventrikli; 2 - III prekat; 3 - možgansko deblo; 4 - Silvijanova brazda; 5 - poškodba medialnega dela temporalnega režnja možganov v tentorialni razpoki; 6 - tentorij; 7- okulomotorni živec; 8 - temporalna mišica
Prizadetost tonzil malih možganov v foramen magnum (slika 5-3). Pri zagozditvi v foramen magnum so "udeleženci" rob foramen magnum, medulla oblongata in cerebelarni mandlji;
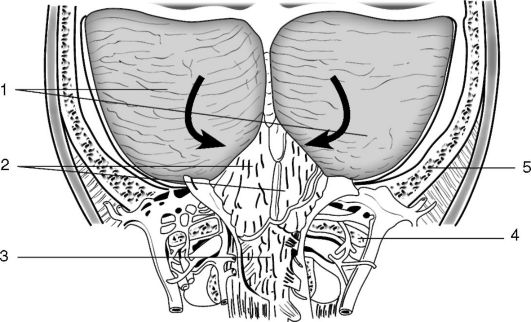 riž. 5-3. Prizadetost tonzil malih možganov v foramen magnum. Cerebelarne tonzile so premaknjene navzdol in kršene v foramenu magnumu in hrbteničnem kanalu na ravni loka atlasa: 1 - cerebelarna hemisfera; 2 - tonzile malih možganov; 3 - medulla oblongata; 4 - lok atlasa; 5 - okcipitalna kost; puščice kažejo smer dislokacije
riž. 5-3. Prizadetost tonzil malih možganov v foramen magnum. Cerebelarne tonzile so premaknjene navzdol in kršene v foramenu magnumu in hrbteničnem kanalu na ravni loka atlasa: 1 - cerebelarna hemisfera; 2 - tonzile malih možganov; 3 - medulla oblongata; 4 - lok atlasa; 5 - okcipitalna kost; puščice kažejo smer dislokacije
Premik medialnih struktur pod falciformni proces(cingularno zagozditev) - sl. 5-4. Pri stranskem (cingularnem) premiku "sodelujejo" srednje strukture možganov, spodnji rob velikega falciformnega procesa. Sindrom dislokacije se razvije v pogojih kompleksne intrakranialne topografije, ki vključuje veliki falciformni proces, cerebelarni tenon, veliki okcipitalni foramen, tentorial foramen (pachyon foramen) in nato zarezo velikega falciformnega procesa.
Tempo-tentorialna hernija se pojavi s supratentorialno lokalizacijo volumetričnega procesa (najpogosteje tumorji temporalnega režnja, čelnega režnja, manj pogosto - okcipitalnega režnja). Pri tej vrsti zagozditve je lahko izpah dvostranski in enostranski. Z dvostransko dislokacijo se na obeh straneh razvije premik hipokampalnih girusov, ki se kot klini "zabijejo" v vrzel
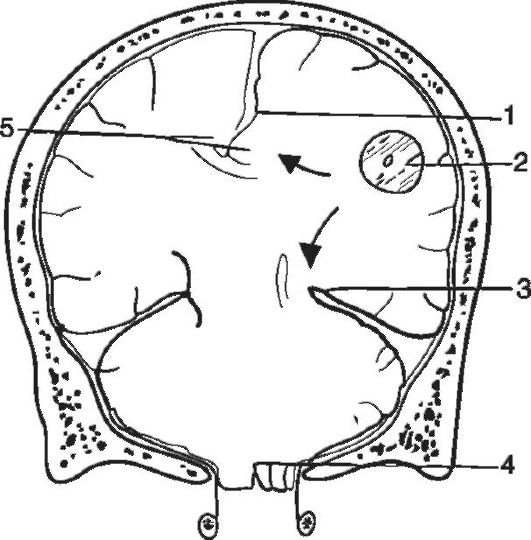 riž. 5-4. Enostranska temporotentorialna hernija pri tumorjih temporalnega in parietalnega režnja možganov. Zgornja puščica prikazuje premik cingularnega gyrusa v nasprotni smeri pod falciformnim procesom. Spodnja puščica označuje kršitev medialnih delov temporalnega režnja možganov v tentorialni razpoki: 1 - falciformni proces; 2 - tumor; 3 - hipokampalni girus; 4 - tonzile malih možganov; 5 - cingularni girus
riž. 5-4. Enostranska temporotentorialna hernija pri tumorjih temporalnega in parietalnega režnja možganov. Zgornja puščica prikazuje premik cingularnega gyrusa v nasprotni smeri pod falciformnim procesom. Spodnja puščica označuje kršitev medialnih delov temporalnega režnja možganov v tentorialni razpoki: 1 - falciformni proces; 2 - tumor; 3 - hipokampalni girus; 4 - tonzile malih možganov; 5 - cingularni girus
Bisha (prostor med diencefalonom in nogami možganov znotraj in robom malih možganov - zunaj). Rezultat takšnega premika bo pojav motenj krvnega obtoka v žilah možganskega debla in posledično pojav ishemičnih motenj v njem. Ko se volumen zagozdenih hipokampalnih vijug poveča, ti ishemične manifestacije hitro rastejo.
Pri enostranski dislokaciji se hipokampalni girus na eni strani zagozdi v Bishovo razpoko. Ko se volumen premikajočega girusa postopoma povečuje, se možgansko deblo, ki ga predstavljajo noge, začne dislocirati v nasprotni smeri in pritisne na gosto kito roba cerebeluma. Ker je pritisk ene noge na rob tetive malega mozga močnejši od pritiska druge, potem klinične manifestacije bo bolj izrazit nasprotna stran od večjega pritiska. Ko se premik girusa hipokampusa poveča, začne drugi del možganov kmalu trpeti zaradi naraščajoče kompresije.
Razlike v patogenezi enostranskega in dvostranskega premika hipokampalnih girusov določajo nekatere značilnosti razvoja klinične slike variant teh dislokacij.
Torej, z dvostranskim premikom hipokampalnih girusov, se pojav in povečanje cerebralnih simptomov pojavi hitro in pogosto nenadoma z razvojem stuporja, ki se v naslednjem obdobju poglobi v komo. V tem primeru se lahko pred motnjo zavesti pojavijo glavoboli, bruhanje, obdobje kratkotrajnega vzburjenja.
denija, včasih z nagibanjem glave nazaj, paraliza pogleda navzgor, nistagmus stebla. Lahko se pojavi Cheyne-Stokesova dihalna odpoved, kar kaže na poškodbo srednjih možganov. V teh primerih se lahko na bolečinsko stimulacijo pojavita decerebracijski tip motoričnega odziva in okulocefalni refleks. Zenice se hitro razširijo, njihova reakcija na svetlobo izgine, pojavijo se vegetativno-žilne motnje, dvostranski patološki simptomi, globoki refleksi zbledijo.
Okcipitalna hernija - poškodba tonzil malih možganov v foramen magnum med robom foramen magnum in medulla oblongata; je lahko neodvisen ali nadaljevanje tentorialne hernije. Vendar se klinična slika pri njej razlikuje od tentorialne hernije. Njegov videz je praviloma posledica lokalizacije volumetričnega procesa v posteriorni lobanjski fosi in se lahko pojavi v dveh smereh: navzdol - v foramen magnum in navzgor - v tentorial. S povečanjem hipertenzije v zadnji lobanjski fosi so rezervni prostori napolnjeni z možganskim ali tumorskim tkivom, velika okcipitalna cisterna pa je napolnjena s spuščenimi tonzilami. To vodi do njihovega premika in kršitve med kostnim robom velikega okcipitalnega foramna in lokom prvega vratnega vretenca in medulla oblongata. Klinično je to pogosto predstavljeno z nenadnim močnim povečanjem glavobola, ki seva v okcipitalni predel vratu, prisilnega in fiksnega položaja glave, bruhanja, omotice, srčnih in žilnih motenj v obliki razpršenega ali madežnega zardevanja obraza, prsnega koša in zgornjih udov, obilno potenje, dušenje, meningealni sindrom, povečano dihanje in nato pojav motenj v njegovem ritmu, vse do zaustavitve. V tem času je zavest motena do kome, zenice se razširijo brez reakcije na svetlobo, pojavi se hipotenzija, arefleksija in okulocefalni refleks izgine. Te klinične manifestacije so posledica lezij spodnjega dela mostu in podolgovate medule. Na patomorfološkem preparatu opazimo strangulacijsko brazdo na ravni kršitve.
Pri stranskem tipu hernije je glavobol zmerno izrazit, pogosto ga spremlja slabost, omotica, ki se sčasoma povečuje. Z začetnim stiskanjem diencefalona in zlasti srednjih možganov pride do razširitve zenice s počasnim odzivom na stransko svetlobo.
največji pritisk. Anizokorija je posledica stiskanja okulomotornega živca. Na nasprotni strani razširjene zenice se odkrije hemipareza. Pred razvojem teh simptomov je lahko bolnik nekoliko vzburjen in moteno zavest v obliki blage do zmerne omamljenosti. Pogosto so horizontalni in vertikalni nistagmus, pa tudi patološki refleksi stopal, bolj zastopani na strani hemipareze. Dihanje postane pogostejše glede na diencefalni tip (pogosto, površno, valovito). Arterijski tlak dvigne. Z večanjem kompresije se motnja zavesti poglablja do stuporja, kome in drugih zgoraj navedenih simptomov, ki so značilni za dvostransko poškodbo debla na ravni diencefalona, srednjih možganov in mostu.
Pri tumorjih posteriorne lobanjske jame včasih pride do premika malih možganov od spodaj navzgor in njegovega zagozditve med prostim robom tentorialne plošče in deblom (srednjimi možgani). Klinične manifestacije v tem primeru spominjajo na temporo-tentorialno hernijo.
Pogost sindrom s to vrsto herniacije je Hertwig-Magendiejev sindrom, ki ga povzroči stiskanje zgornjega cerebelarnega peclja. Klinično se to kaže z divergentnim strabizmom z razliko zrkla v višino.
Do danes je zmanjšanje intrakranialne hipertenzije, edema in otekanja možganov še vedno pereč in nerešen problem nevrologije in nevrokirurgije. Začetek dehidracijske terapije sta leta 1919 začela Weed in McGimmin, ki sta ugotovila dehidracijski učinek hipertonične fiziološke raztopine. natrijev klorid pri intravensko dajanje. Te poskuse je leta 1920 na kliniki prvič uporabil Fragier. Trenutno dehidracijsko zdravljenje vključuje uporabo osmodiuretikov (40% raztopina glukoze, 30% sečnina, 20% manitol, glicerin) in saluretikov (triampur, diakarb, veroshpiron, furosemid itd.). Z intravenskim dajanjem osmodiuretikov nastane osmotski gradient med krvjo in možganskim tkivom. Posledično tekočina iz medceličnih in znotrajceličnih prostorov steče v žilno strugo, kar povzroči povečanje volumna cirkulirajoče krvi (pletorjev sindrom). Odvečna tekočina iz žilnega korita se izloči skozi ledvice, nato pa se osmotski gradient premakne proti možganom. V zvezi s tem se tekočina začne
ne teče nazaj v možgansko tkivo, kar poveča možganski edem, ki lahko preseže začetni (»rebound« učinek). Tako uporaba osmodiuretikov omogoča le začasen učinek (od 1 do 1,5 ure) in se lahko uporablja za nujno pomoč pri bolnikih z možganskimi tumorji in travmatsko poškodbo možganov v "hladnem" obdobju. Uvedba teh zdravil pri bolnikih z akutno travmatsko poškodbo možganov, pa tudi v akutnem obdobju rupture anevrizme, ni priporočljiva zaradi zvišanega krvnega tlaka, upočasnitve strjevanja krvi in nezadostne tesne fiksacije krvnih strdkov v poškodovanih posodah.
Uporaba saluretikov spremlja povečana reabsorpcija tekočine v naraščajočem delu Henlejeve zanke. Negativni dejavnik pri uporabi teh zdravil je izločanje z urinom. veliko število kalijeve soli. Diuretični učinek se običajno razvije v eni uri in traja 4-8 ur.Med temi zdravili acetazolamid (diakarb), skupaj z zmanjšanjem proizvodnje CSF, zmanjša intrakranialni tlak. Da bi dosegli učinek dehidracije, dajemo manitol v odmerku 1,5-2 g / kg. Glicerin se daje v odmerku 1-1,5 g/kg.
Uporaba aminofilina (eufilin *) poveča dehidracijski učinek zdravil, vendar zaradi njegovega antiagregacijskega učinka ni primerno, da bi ga predpisali v akutnem obdobju travmatske poškodbe možganov in v akutnem obdobju rupture možganske anevrizme.
Glukokortikoidi, zlasti deksametazon in deksazon, imajo močan anti-edematozni učinek. Za zdravljenje in preprečevanje edema in otekanja možganov jih je treba uporabljati v odmerku 18-24 mg na dan 5 dni s postopnim zmanjševanjem odmerka v naslednjih 3-5 dneh. Uvedbo teh zdravil je treba izvesti v prvi polovici dneva.
Dajanje narkotikov bolnikom z edemom - otekanjem možganov je kontraindicirano zaradi njihovega učinka na dihalni center in zadrževanje ogljikovega dioksida, kar vodi v depresijo dihanja in povečano intrakranialno hipertenzijo.
S povečanjem intrakranialnega tlaka so bolniki prikazani in v izrednih razmerah izredno je potrebno izvesti enostopenjsko razbremenilno ventrikularno punkcijo ali njeno razširitev z uporabo sistema Arendt. CSF je treba odstraniti počasi, s postopnim zmanjševanjem njenega pritiska. Radikalno za ponovno vzpostavitev cirkulacije CSF je odstranitev patoloških
volumetrični proces ali uvedba ventrikulo-abdominalnega, ventrikulo-atrijskega CSF šanta.
Pri diagnosticiranju intrakranialnega procesa (na primer možganskega tumorja, ogromne možganske žilne anevrizme, abscesa, hematoma) pri bolniku v nevrološki bolnišnici je priporočljivo izvesti nujno dehidracijsko terapijo z zdravili in bolnika prenesti v nevrokirurški oddelek za določitev možnosti nevrokirurškega posega.
HIDROCEFALUS
Hidrocefalus ali možganska kapljica je patološko stanje, ki ga predstavlja povečanje količine CSF v lobanjski votlini. Lahko je notranji ali ventrikularni hidrocefalus, ki ga spremlja odvečna tekočina v prekatih možganov; zunanji, medtem ko je v subarahnoidnem prostoru presežek tekočine z normalno vsebino v prekatih možganov; mešana, pri kateri se poveča vsebnost tekočine v prekatih možganov in subarahnoidnem prostoru. CSF proizvaja horoidni pleksus lateralnega, III in IV ventrikla. CSF iz stranskih ventriklov skozi foramen Monro vstopi v tretji ventrikel, nato skozi akvadukt Sylvius v četrti ventrikel, od koder vstopi v subarahnoidni prostor hrbtenjače skozi foramen Magendie in teče skozi dve luknji Luschka. v subarahnoidni prostor posteriorne lobanjske jame (sl. 5-5), nato pa skozi obvodne rezervoarje in pahionsko odprtino vstopi na konveksitalno površino možganskih hemisfer, kjer ga pahion absorbira v možganske sinuse. granulacije.
Odprt ali komunikacijski hidrocefalus se lahko razvije zaradi povečane proizvodnje CSF (hipersokretorna oblika) ali upočasnitve njegove absorpcije (aresorpcijska oblika). Pri teh oblikah je ohranjena komunikacija med ventrikularnim sistemom in subarahnoidnim prostorom.
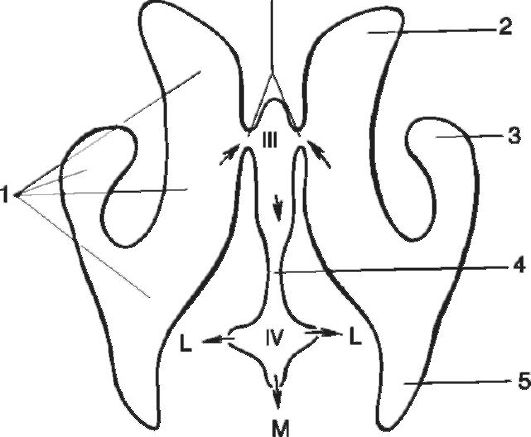 riž. 5-5. Kroženje CSF v ventrikularnem sistemu: III - tretji ventrikel; IV - četrti ventrikel; 1 - stranski ventrikel možganov; 2 - sprednji rog stranskega ventrikla možganov; 3 - spodnji rog; 4 - Silvijev akvadukt možganov; 5 - zadnji rog; L - luknja Luschka; M - Majendie luknja
riž. 5-5. Kroženje CSF v ventrikularnem sistemu: III - tretji ventrikel; IV - četrti ventrikel; 1 - stranski ventrikel možganov; 2 - sprednji rog stranskega ventrikla možganov; 3 - spodnji rog; 4 - Silvijev akvadukt možganov; 5 - zadnji rog; L - luknja Luschka; M - Majendie luknja
sistem in subarahnoidni prostor. Kršitev cirkulacije v ventrikularnem sistemu se najpogosteje pojavi na ravni foramena Monro, Sylvianovega akvadukta, v luknjah Magendie in Luschka ter v nasprotju s pretokom CSF skozi pachyon foramen.
Glede na čas nastanka je hidrocefalus lahko prirojen in pridobljen.
Prirojeni hidrocefalus se pojavi med razvojem ploda, med porodom ali v prvih letih otrokovega življenja. Etiološki dejavniki so: spolno prenosljive bolezni, toksoplazmoza in druge nalezljive in vnetne bolezni matere, zastrupitev, ki povzroči razvoj meningitisa pri plodu, meningoencefalitis, vnetni procesi pri otroku, intrakranialna travma med porodom. Prirojeni hidrocefalus je lahko tudi posledica nepravilnega razvoja možganov.
Vodilni simptomi v klinični sliki okluzivnega prirojenega hidrocefalusa so naraščajoče povečanje obsega glave, značilne spremembe v obliki lobanje, tanjšanje njenih kosti, razširitev lobanjskih šivov, izginotje pulzacije fontanela, pojav jasno vidnega vaskularnega venski vzorec pod kožo, ki postane izrazit, ko otrok joka. Zaradi obrazna lobanja ne poveča, obraz pridobi trikotno obliko in se v primerjavi z veliko okroglo glavo zdi majhen (sl. 5-6, glej barvni vstavek). Pri komunicirajočem prirojenem hidrocefalusu so opisane spremembe manj izrazite in se sčasoma stabilizirajo.
Nevrološke simptome pri prirojenem hidrocefalusu določa stopnja povečanja intrakranialnega tlaka in
vpliva na razvoj atrofičnih in degenerativnih procesov v možganih. Najpogosteje se spremembe na optičnih diskih odkrijejo v obliki kongestivnih bradavic in različnih stopenj njihove atrofije. Kršitev motorične funkcije Kaže se v tem, da otroci začnejo pozno sedeti, hoditi in slabo držati glavo. Duševna zaostalost je zelo različna. Povečanje hipertenzivno-hidrocefalnega sindroma spremlja hiter razvoj resnega stanja, izraziti glavoboli, bruhanje, bradikardija, izmenična tahikardija, tonične konvulzije in smrt. Razvoj bolezni v prirojeni obliki hidrocefalusa se lahko nenadoma ustavi na kateri koli stopnji. Pod vplivom zdravljenja je možna tudi stabilizacija procesa.
Simptomatski (pridobljeni) hidrocefalus se razvije pri akutnih in kroničnih infekcijskih procesih možganov, travmatskih poškodbah možganov in možganskih tumorjih. Značilnost tega hidrocefalusa je dejstvo, da ni povečanja volumna lobanje s popolnim zaprtjem fontanel in fuzijo šivov, to je po 14 letih.
Pri okluzivnem hidrocefalusu je vodilni v klinični sliki bolezni hipertenzivno-hidrocefalni sindrom. O tem je bilo govora zgoraj.
V vseh primerih okluzivnega hidrocefalusa je potreben kirurški poseg. Kirurška taktika je odvisna od stopnje okluzije ventrikularnega sistema in narave patološkega procesa. Okluzija ventrikularnega sistema na kateri koli njegovi ravni zaradi tumorskega procesa zahteva odstranitev neoplazme.
V akutno razvitem primeru hipertenzivno-hidrocefalne krize s simptomi dislokacije možganov potrebujejo bolniki nujno razbremenilno ventrikularno punkcijo. V ta namen bolnika punktiramo s cerebralno plastično kanilo ali katetrom. stranski ventrikel skozi sprednji ali zadnji rog. CSF je treba odstraniti z zmerno pogostostjo kapljic in ne v curku.
V nekaterih primerih je za dolgotrajno razbremenitev prekatov potrebno priključiti kateter na poseben sistem ventilov Spitz-Holter (slika 5-7) ali na sterilni sistem za transfuzijo tekočin. Prosti konec sistema je treba vstaviti v prazno sterilno hermetično zaprto vialo.
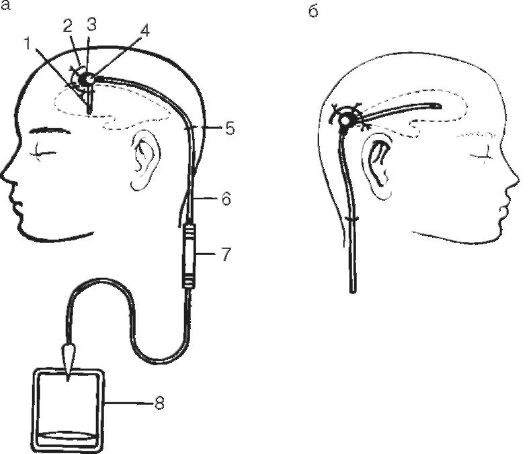 riž. 5-7. Dolgotrajna drenaža ventrikularnega sistema s sistemom ventilov Spitz-Holter: a - sprednji rog stranski ventrikel; b - zadnji rog lateralnega ventrikla; 1 - ventrikularni kateter; 2 - kožni rez; 3 - luknja za brušenje; 4 - Rickhamov rezervoar; 5 - kraj odstranitve cevi iz podkožne regije; 6 - silikonska cev; 7 - Spitz-Holterjev ventilni sistem; 8 - steklenica
riž. 5-7. Dolgotrajna drenaža ventrikularnega sistema s sistemom ventilov Spitz-Holter: a - sprednji rog stranski ventrikel; b - zadnji rog lateralnega ventrikla; 1 - ventrikularni kateter; 2 - kožni rez; 3 - luknja za brušenje; 4 - Rickhamov rezervoar; 5 - kraj odstranitve cevi iz podkožne regije; 6 - silikonska cev; 7 - Spitz-Holterjev ventilni sistem; 8 - steklenica
prostornina 250-500 ml. Ta sistem se imenuje Arendtov sistem. Sterilna steklenica mora biti nameščena 5-10 cm pod nivojem glave. To omogoča zmanjšanje intrakranialnega tlaka, kar v večini primerov vodi do odprave hipertenzivno-dislokacijskega sindroma. Sistem lahko shranite 6-8 dni, vsak dan ga zamenjate z nivoja katetra na novega. Od 3-4 dni je treba povezati antibiotično terapijo. Predstavljena taktika vam omogoča, da odpravite sindrom dislokacije, dodatno pregledate bolnika, ugotovite naravo patologije, njeno lokalizacijo in izberete različico kirurške taktike.
Z okluzijo ventrikularnega sistema vnetnega izvora, pa tudi neoperabilnih tumorjev ali kot pripravljalno fazo pred izvedbo glavne operacije je možno izvesti operacije ranžiranja CSF.
Operacije ranžiranja CSF vključujejo:
Nastanek porencefalije;
Ventrikulocisternostomija III prekata;
Ventrikularno-cisternalna anastomoza (operacija Thorkildsen);
Vzpostavitev šantov cerebrospinalne tekočine.
Delovanje porencefalije je ustvarjanje anastomoze med ventriklom in subarahnoidnim prostorom možganov. Kirurški poseg daje kratkoročni učinek v povezavi z naknadno okužbo anastomoze.
Ventrikulocisternostomija III ventrikla je sestavljena iz perforacije sprednje stene III ventrikla in ustvarjanja komunikacije z bazalnimi cisternami (sl. 5-8).
Ventrikulocisternostomija (operacija Thorkildsen) je sestavljena iz ustvarjanja sporočila med lateralnim ventriklom in veliko cisterno posteriorne lobanjske jame z uporabo mehke polivinilkloridne cevi. Med to operacijo se zadnji rog preluknja skozi rezalno luknjo in konec tankega gumijastega katetra ali PVC cevke se skozi punkcijsko iglo vstavi v prekate. Ta konec je fiksiran s šivi na rob razrezane trdne snovi možganske ovojnice. Nato se v območju projekcije atlanto-okcipitalne membrane naredi majhen navpični rez in izpostavi spodnji del luske okcipitalne kosti, v katerem se na robu membrane oblikuje majhna luknja. Spodnji konec katetra, vstavljenega v votlino prekata skozi tunel, vzdolž kostnih lusk, pod plastjo okcipitalnih mišic, se prenese v območje velike cerebelarne cisterne. Po rezu trde možganske ovojnice na strani srednja črta ta konec katetra se vstavi v votlino velikega rezervoarja in pritrdi na rob odprte dura mater. Rane tesno zašijemo po plasteh. Tako se oblikuje neposredna komunikacija med votlino stranskih prekatov in veliko cerebelarno cisterno, mimo zaprtega Silvijevega akvadukta. Thorkildsenov poseg lahko izvedemo tudi v primeru hudega okluzijskega sindroma z grožnjo splošno stanje s patološkimi procesi v posteriorni lobanjski fosi z moteno cirkulacijo CSF skozi Sylvian akvadukt. Praviloma je ta paliativna operacija indicirana za okluzijo Silvijevega akvadukta vnetne ali tumorske narave (slika 5-9).
V zadnjih 30 letih so bili CSF shunts široko uporabljeni, kar jim omogoča ustvarjanje odtoka CSF iz ventrikularnega sistema nad mestom obstrukcije. Sistem omogoča odstranitev cerebrospinalne tekočine iz ventrikularnega sistema samo v eno smer z uporabo
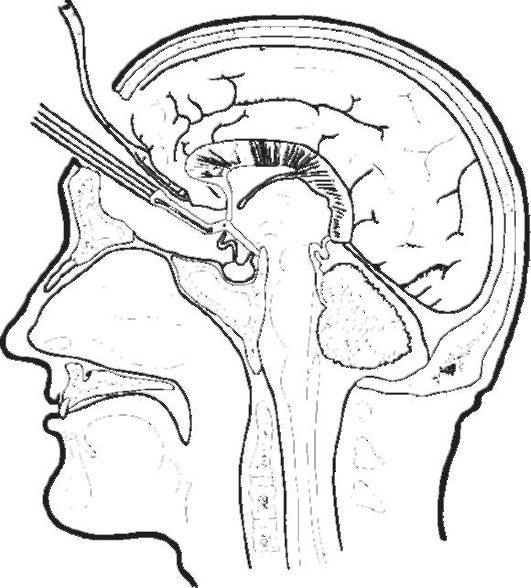 riž. 5-8. Ventrikulostomija tretjega prekata po Stukeyju in Scarffu
riž. 5-8. Ventrikulostomija tretjega prekata po Stukeyju in Scarffu
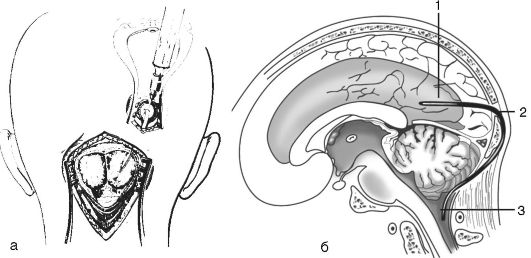 riž. 5-9. Thorkildsenova ventrikulocisternostomija: a - uvod distalni konec kateter skozi rez v dura mater v veliko cisterno; b - shema delovanja po Thorkildsenu: 1 - zadnji rog lateralnega prekata; 2 - kateter; 3 - velika okcipitalna cisterna
riž. 5-9. Thorkildsenova ventrikulocisternostomija: a - uvod distalni konec kateter skozi rez v dura mater v veliko cisterno; b - shema delovanja po Thorkildsenu: 1 - zadnji rog lateralnega prekata; 2 - kateter; 3 - velika okcipitalna cisterna
črpalka, ki se nahaja med osrednjim in obrobnim koncem sistema. Osrednji konec sistema je vstavljen v ventrikel, periferni konec pa vanj desni atrij srca (slika 5-10), plevralne oz trebušna votlina, v transverzalni sinus ali v ledveno cisterno (slika 5-11). Obstajajo sistemi z visokim, srednjim in nizkim tlakom. Trenutno se najbolj uporablja CSF-peritonealno ranžiranje med ledveno cisterno in trebušno votlino.
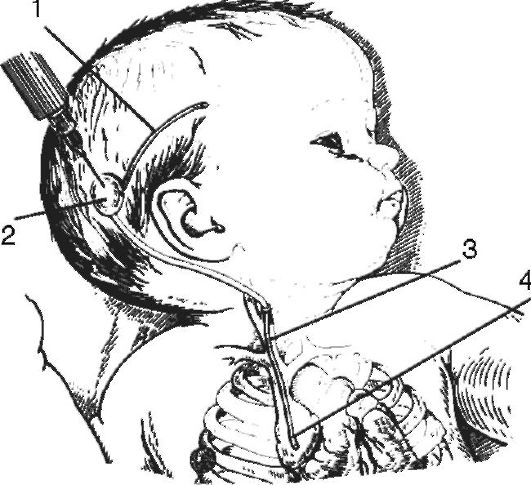 riž. 5-10. Ventrikuloaurikulostomija po Pudenzu: 1 - ventrikularni konec katetra v prekatu možganov; 2 - kateterska črpalka; 3 - kateter v zunanji jugularna vena; 4 - kateter v desnem atriju srca
riž. 5-10. Ventrikuloaurikulostomija po Pudenzu: 1 - ventrikularni konec katetra v prekatu možganov; 2 - kateterska črpalka; 3 - kateter v zunanji jugularna vena; 4 - kateter v desnem atriju srca
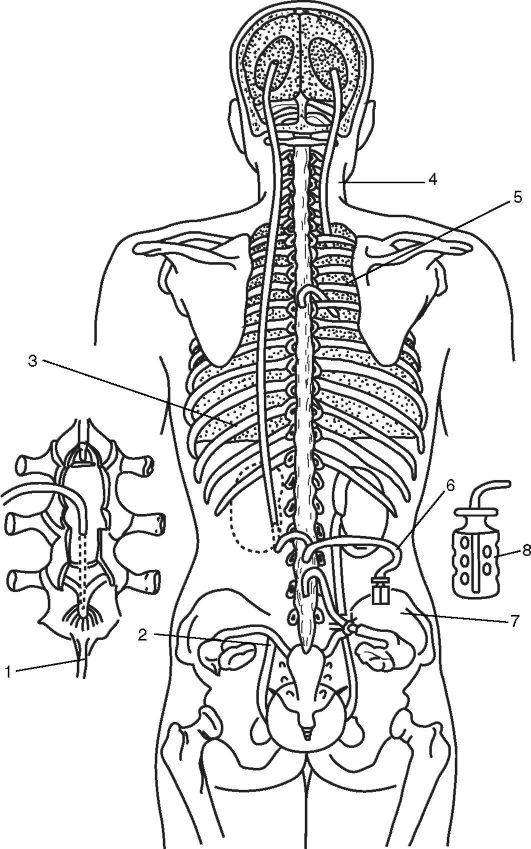 riž. 5-11. Metode za preusmerjanje cerebrospinalne tekočine iz prekatov možganov in hrbteničnega kanala v druge votline telesa: 1 - vstavitev katetra; 2 - lumboureterostomija; 3 - lumboperitoneostomija; 4 - ventrikulopleurostomija; 5 - spinopleurotomija; 6 - lumbosalpingostomija; 7 - konstrukcija majhnega perforiranega jeklenega valja; 8 - majhen perforiran jekleni valj
riž. 5-11. Metode za preusmerjanje cerebrospinalne tekočine iz prekatov možganov in hrbteničnega kanala v druge votline telesa: 1 - vstavitev katetra; 2 - lumboureterostomija; 3 - lumboperitoneostomija; 4 - ventrikulopleurostomija; 5 - spinopleurotomija; 6 - lumbosalpingostomija; 7 - konstrukcija majhnega perforiranega jeklenega valja; 8 - majhen perforiran jekleni valj
Dislokacija možganov (sindrom zagozdenja) je patološko stanje, ki ga povzroči premik možganskega tkiva glede na trdne tvorbe, ki omejujejo in ločujejo intrakranialni prostor (kost, dura mater). D. m. se razvije kot posledica procesov, ki vodijo do povečanja intrakranialnega tlaka (tumorji, abscesi, hematomi, možganski edem itd.), Lahko ga opazimo pri nekaterih oblikah prirojene kraniocerebralne kile.
Obstajajo tri stopnje D. g. m.: izboklina, zagozditev in kršitev. Protruzija dela možganskega tkiva v razpokah, ki jih omejujejo dura mater ali v foramen magnum, vodi do razvoja venske kongestije na tem področju, lokalnega edema in pogosto do majhnih krvavitev. Naraščajoče otekanje tega območja vodi do njegovega zagozditve. V zagozdenem območju se pojavi lokalnega edema še naprej povečujejo, povečujejo in pridobijo hernirano obliko. Na tem herniranem izrastku na ozadju roba dura mater ali foramen magnum se lahko oblikuje strangulacijska brazda.
Klinična slika. D. m. je sestavljen iz simptomov lezij zagozdenega dela možganov; simptomi, ki se razvijejo kot posledica motenj krvnega obtoka v predelu možganov, ki ga stisne zagozdeni del; kot tudi simptomi motene cirkulacije cerebrospinalne tekočine, ki je posledica deformacije in stiskanja poti cirkulacije cerebrospinalne tekočine.
Obstajata dve glavni vrsti D. g. m .: 1) stranski, ko pride do premika dela možganov v supratentorialnem prostoru pod robom falciformnega procesa (z bočno lociranim supratentorialnim procesom); 2) aksialni, ko pride do premika možganov vzdolž osi v odprtino cerebelarnega tenona in velikega okcipitalnega foramna (s supra- in subtentorialnimi procesi).
Najpomembnejše so naslednje oblike dislokacije in herniacije možganov:
Dislokacija malih možganov v cerebelarno-cerebralno cisterno. Najpogosteje se to zgodi pri tumorjih posteriorne lobanjske fose, lahko pa ga opazimo tudi pri supratentorialnih procesih, pa tudi pri možganskem edemu. Istočasno tonzile malih možganov napolnijo cerebelarno-možgansko cisterno in se lahko zagozdijo v foramen magnum, stisnejo spodnje dele medulla oblongata in motnje odtoka cerebrospinalne tekočine iz IV ventrikla. V tem primeru v klinični sliki prevladujejo znaki naraščajočega povečanja intrakranialnega tlaka: oster glavobol, slabost, bruhanje, prisilni položaj glave, meningealni simptomi. Opaziti je mogoče bulbarne motnje. S to obliko D. m. se razvijejo okluzivne krize, med katerimi lahko pride do zastoja dihanja in srca.
Dislokacija bazalnih delov temporalnega režnja v odprtino cerebelarnega tenona. Istočasno se lahko girus hipokampusa zagozdi v obdajajočo cisterno in pod cerebelarni plašč, ki stisne srednje možgane, kvadrigemino in možganski akvadukt. Te hernije so lahko enostranske ali dvostranske in se pojavijo v katerem koli delu foramna malih možganov in celo po celotnem obodu slednjega. Klinično so za to obliko D. m. značilni znaki močnega povečanja intrakranialnega tlaka (glavobol, slabost, bruhanje, prisilni položaj v postelji) zaradi motenega odtoka cerebrospinalne tekočine iz tretjega prekata skozi cerebralni akvadukt. Lahko se pojavijo okluzijske krize. Pri izpostavljenosti kavlju hipokampalnega girusa na okulomotornem živcu opazimo parezo homolateralnega pogleda, ptozo, midriazo, pri izpostavljenosti zagozdenemu območju na možganskem deblu lahko pride do pareze okončin na nasprotni strani. Vpliv zagozdenega območja na kvadrigemino povzroči okvaro vida in sluha. Nadaljnje povečanje herniacije in stiskanje možganskih struktur tega območja vodi do premika nasprotnega možganskega debla in njegovega pritiska na fiksni rob odprtine cerebelarnega tena, kar povzroči razvoj homolateralne piramidne insuficience.
Premik malih možganov v odprtino cerebelarne tenone. V tem primeru se lahko ustni deli hemisfer in vermis možganov zagozdijo navzgor skozi odprtino tilnika v supratentorialni prostor. Klinična slika te oblike D. g. m. je zelo podobna tisti pri temporo-tentorialni herniji.
Dislokacija medialnih delov parietalnega in čelnega režnja pod falciformnim procesom. Opazovano z volumetričnimi tvorbami hemisfer veliki možgani. Hkrati se cingularni gyrus premakne in zagozdi pod prostim robom falciformnega procesa, tretji ventrikel in corpus callosum sta premaknjena.
Diagnoza temelji na populaciji klinični znaki. Pomembne so kraniografija in rentgenske metode raziskovanja. Hkrati se razkrije premik poapnelega pinealnega telesa, ventriklov možganov in možganskih žil. Echo-EG pomaga pri diagnozi bočnega premika. Pomembna informacija lahko dobimo z računalniško tomografijo.
Zdravljenje. Ob pojavu prvih znakov D. m. je prikazana dehidracijska terapija. V primerih razvoja okluzivnih kriz je ventrikulopunktura najprimernejša z odstranitvijo cerebrospinalne tekočine iz prekatov, v nekaterih primerih pa z namestitvijo drenažnega sistema. Pri vseh oblikah D. m, ki jih povzročajo volumetrične tvorbe možganov, je indicirano kirurško zdravljenje.
IZPAH MOŽGANOV(pozno latinsko dislocatio premik, gibanje) - premik možganov, povezan z njegovo deformacijo. Povzroča ga stiskanje možganov s tumorjem, krvavitvijo ali drugim žariščnim procesom in vodi do pojava sekundarni simptomi možganske lezije na razdalji od žarišča. Je sestavni del anatomske fiziologije, kompleks povečanega intrakranialnega tlaka (glej) in možganskega edema (glej Edem in otekanje možganov).
D. m. v votlini s praktično neraztegljivo steno, ki jo sestavljajo kosti in dura mater, je mogoč le, če obstaja rezervni subarahnoidni prostor, napolnjen s cerebrospinalno tekočino s cisternami. B. S. Khominsky (1962) razlikuje dve glavni vrsti D. m.: dislokacijo z deformacijo možganov, vendar brez strangulacijske brazde, t.j. brez strangulacijskega utora od roba kosti ali procesa dura mater, in D. m s prisotnostjo brazde kršitve, to-ruyu imenuje "hernialna hernija".
S. M. Blinkov in N. A. Smirnov (1968) razlikujeta tri stopnje D. m v luknjah in razpokah, ki jih tvorijo nepopustljive stene: izboklina, zagozditev in kršitev (v prisotnosti hernialne oblike). Obstajajo stranski in aksialni (vzdolž osi trupa) D. m. Pri stranskih dislokacijah se možgani premaknejo pod velikim falciformnim procesom zaradi pojava razlike med tlakom v obeh polovicah supratentorialnega prostora. D. m. vzdolž osi debla v odprtino tentorija malih možganov se pojavi z razliko med tlakom v supratentorialnem prostoru, subtentorialnem prostoru (posteriorna lobanjska fosa) in subarahnoidnem prostoru hrbtenjače. Razlikujte naslednje glavne oblike D. m.
1. Premik malih možganov v infundibulum dura mater (slika 1), okrepljen od zunaj z okcipitalno kostjo in vratnimi vretenci - "cerebelarni stožec pritiska." Istočasno se tonzile malih možganov in včasih deli obeh digastričnih lobulov zaprejo vzdolž srednje črte, se premaknejo v cerebelarno-možgansko cisterno, zagozdijo v veliko odprtino okcipitalne kosti in stisnejo medullo oblongato s strani na raven izhoda korenin XI in XII lobanjskih živcev.
2. Premik temporalnega režnja v foramen malih možganov (slika 2) - "temporalni stožec hernije". Hkrati so se bazalni deli temporalnega režnja, predvsem girus hipokampusa, zagozdili v obdajajočo cisterno (cisterna ambiens) in se pomaknili pod rob cerebeluma. Zamiki za oznake so lahko enostranski ali dvostranski, v predelu sprednje, srednje, hrbtni del ali celotno luknjo. srednji možgani z enostranskim premikom temporalnega režnja se pogosto stisne s strani, prosti rob vdolbine na kontralateralni nogi pa tvori vdolbino - tako imenovano. zareza. Kršitev cirkulacije cerebrospinalne tekočine zaradi stiskanja akvadukta možganov povzroči zaprto kapljico.
3. Premik malih možganov v foramen malih možganov. Osrednji reženj zgornjega črva in del vijug štirikotnega režnja hemisfer malih možganov se zagozdita navzgor v obdajajočo cisterno. Istočasno pride do premika kvadrigemina in deformacije zadnjega dela tretjega prekata.
4. Premik ponsa možganov skozi foramen malih možganov. Mostiček je v oralni smeri premaknjen v interpedunkularno cisterno.
5. Polnjenje srednjih in stranskih cistern ponsa kot posledica pritiska na pons možganov proti pobočju dna lobanje. Sprednja spodnja cerebelarna arterija stisne abducens živec, če poteka med njim in klivusom.
6. Lateralni premik možganov pod velikim falciformnim procesom. Deli možganov, ki se nahajajo med prostim robom polmeseca in osnovo možganov, so premaknjeni vstran (slika 3). Lijak sivega tuberkula je fiksiran in se ne premika. Cingulatni girus zapolnjuje cisterno corpus callosum.
7. Premik zadnjega dela corpus callosum v hrbtni smeri do istoimenske cisterne se pojavi predvsem pri zaprti kapi možganov. Prosti rob srpa tvori zarezo na trupu corpus callosum.
8. Premik konvolucij čelnega režnja v cisterno presečišča med divergentnimi optičnimi živci.
Resnost klina, simptomi D. m. niso odvisni toliko od velikosti premika, temveč od stopnje razvoja D. m. in stanja kompenzacijskih mehanizmov. Sam premik ne povzroči motenj v delovanju možganov, tudi če ga spremlja velika deformacija. celične strukture in prevodne poti ter možne motnje krvnega obtoka. Zato se simptomi D. m. pogosto pojavijo nenadoma. Zaradi edema in venske stagnacije pride do poškodbe zagozdenih delov možganov. Stiskanje pialnih arterij, njihovo pritiskanje na robove procesov dura mater vodi do ishemičnih žarišč. Napetost intracerebralnih krvnih žil je vzrok za majhne intratrunkalne krvavitve. Simptomi D. m. so raznoliki in odvisni od lokalizacije premika, vendar v kliniki najvišjo vrednost imajo simptome poškodbe srednje in podolgovate medule, ko so dislocirani v odprtino cerebelarnega tentorija in v foramen magnum. Sindrom "časovnega stožca pritiska" vključuje anizokorijo), oslabljen odziv zenic na svetlobo in konvergenco, parezo ali paralizo pogleda v navpični smeri, okvaro sluha, značilno za poraz kvadrigemina, homolateralno piramidalno insuficienco, dvostransko patolomo, reflekse, motnje. mišični tonus do decerebracijske rigidnosti, izumrtja kitnih refleksov, dihalne stiske, ki prevladuje nad motnjo vaskularno-srčne regulacije, pospešenega pulza, upočasnjenega dihanja, hipertermije. Sindrom "cerebelarnega tlačnega stožca" lahko odkrijemo po lumbalni punkciji in odstranitvi cerebrospinalne tekočine. Za kompresijo medule oblongate zaradi premika in zagozditve malih možganov v foramen magnum so značilni povečani glavoboli, predvsem v zatilnici, ki sevajo v vrat, včasih v ramenski obroč, otrdel vrat, prisilni položaj glave, ponavljajoče se bruhanje, kolcanje, omotica, razpršeno ali neenakomerno zardevanje obraza, prsnega koša in rok, povečano potenje, dušenje, motnje dihalnega ritma, bradikardija, ki jo kasneje nadomesti aritmija in povečan srčni utrip. Dihanje se najprej pospeši, nato se njegov ritem postopno moti in preneha. Sindrom diencefalona vključuje predvsem simptome kršitve centralne regulacije metabolizma, vaskularno-vegetativne inervacije in mišičnega tonusa. Za hude oblike je značilno povečano dihanje, hiter (v nekaj urah) razvoj hipertermije in pljučnega edema. Premik bazalnih delov možganov vodi do razvoja kraniobazalnih simptomov: oslabljeno delovanje kranialnih živcev, različne atipične oblike kongestivnih bradavic, omejena vidna polja in atrofija vidnih živcev, nekrotizacija hipofize in pojav sladkorne bolezni. insipidus kot rezultat mehanske poškodbe siva gomila.
Diagnoza D. m. je postavljena na podlagi analize celotnega klina, simptomov. Posebej pomembni so rentgenol. študije - kraniografija (glej), pnevmocisternografija (glej encefalografija) in angiografija (glej vertebralna angiografija, karotidna angiografija), ki določajo premik kalcificirane pinealne žleze, kalcificirane horoidni pleksus, ventrikularni sistem, spreminjanje konfiguracije rezervoarjev, lokacije arterij in ven.
Pojav znakov D. m. zahteva takojšnje imenovanje dehidracijskih sredstev, čemur sledi odločitev o naravi kirurški poseg. Ko se dihanje ustavi zaradi D., m., zaradi razvoja okluzivnega hidrocefalusa, je indicirana punkcija možganskih prekatov (glej Ventrikulopunktura), ki ji sledi radikalna operacija. Ukrepi za zmanjšanje zvišanega intrakranialnega tlaka prispevajo k izginotju znakov stiskanja podolgovate medule (glejte Hipertenzivni sindrom).
Bibliografija: Blinkov S. M. in Smirnov N. A. Premiki in deformacije možganov, L., 1967, bibliogr.; In r-g e r I. M. Nevrokirurgija, str. 133, M., 1971; MisyukN. S., Evstigneev V. V. in Rogulchenko S. M. Premiki in poškodbe možganskega debla, Minsk, 1968, bibliogr.; Vodnik v več zvezkih za patološka anatomija, ur. A. I. Strukova, letnik 2, str. 143, M., 1962; Večdelni vodnik po kirurgiji, ed. B. V. Petrovsky, zvezek 3, knjiga. 1, str. 87, M., 1968, bibliogr.; Hand-buch der Neurochirurgle, hrsg. v. H. Oli-vecrona u. W. Tonnis, Bd 1, S. 208, B. u. a., 1959; Nevrokirurgija, ur. F. J. Gillingham, Philadelphia, 1970; Z ii 1 c h K. J., M e n n e 1 H. D. a. Zimmer-m a n n Y. intrakranialna hipertenzija, Priročnik clin. nevrol.s ed. od P. J. Vinken a. G. W. Bruyn, V. 16, točka 1, str. 89, Amsterdam - N. I974, bibliogr.
S. M. Blinkov.
A. Centralna transtentorialna hernija je posledica difuznega možganskega edema ali centralnega supratentorialnega volumetričnega procesa. Ker je možgansko deblo v tem primeru premaknjeno kavdalno, opazimo razvoj simptomov v rostrokavdalni smeri.
1. Sprememba duševnih funkcij.
2. Ozke, na svetlobo odzivne zenice postopoma pridobivajo Povprečna vrednost in se prenehajo odzivati na svetlobo.
3. .
4. Dekortikacijska drža postopoma prehaja v decerebrirano držo.
5. Možno je progresivno poslabšanje s smrtnim izidom.
B. Tempotentorialna hernija se razvije, ko stranski masni učinek povzroči hernijsko zagozditev kljuke parahipokampalne vijuge (uncus gyri parahippocampalis) v režo med robom tentorialnega foramna in možganskim deblom.
1. Sprememba duševnega stanja ni potrebna.
2. Razširitev ipsilaterale glede na volumetrični proces zenice.
3. Ipsilateralna lezija okulomotornega živca.
4. Progresivno zatiranje zavesti.
5. Progresivna disfunkcija srednjih možganov.
6. Razvoj decerebratne rigidnosti in hiperventilacije.
7. Smrtni izid.
IN. zagozditev pod falciformnim procesom dura mater označuje hernirano izboklino cingularnega gyrusa (gyrus cinguli) pod velikim sokolastim procesom (falx cerebri) s stranskim volumetričnim procesom. To lahko poslabša pretok krvi v ipsilateralnem sprednjem delu možganska arterija. Zaradi kršitve odtoka cerebrospinalne tekočine skozi luknjo. Monroe lahko razvije obstrukcijo kontralateralnega lateralnega ventrikla.
G. zagozditev cerebelarne tonzile označuje hernialno protruzijo in poškodbo cerebelarnih tonzil v foramenu magnumu z volumetričnim procesom v posteriorni lobanjski fosi. Najpogosteje je prva manifestacija odpoved dihanja zaradi stiskanja podolgovate medule. E. Cerebelarna-tentorialna hernija se lahko pojavi s povečanim pritiskom v subtentorialnem prostoru, na primer z meduloblastomom.
Pospešite razvoj tega sindrom lahko dekompresira supratentorialne strukture (ventrikularna drenaža). Posledica tega je akutna motnja zavesti in razvoj paralize pogleda navzgor.


