Šķita, ka nav nekādu nepatikšanas pazīmju. Ķermenis ir dzīvības pilns, un mēs sākam runāt par sirdi, paužot savas prieka vai satraukuma sajūtas, mīlestību, pieķeršanos utt. Pēkšņi tas sāk nikni pukstēt, dauzīties, un pulss nokrīt pāri simtam. Tieši tad mūsu vārdu krājumā parādās jauns vārds “tahikardija”.
Aritmija: aritmiju veidi un kā ārstēt ar tautas receptēm
- Aritmijas veidi
- Tradicionālā medicīna nāk palīgā
Zinātniskā izteiksmē tahikardija (grieķu val. tachys — ātra un kardia — sirds) ir aritmija, kurā sirdsdarbības ātrums palielinās līdz vairāk nekā 100 sitieniem minūtē. Bieži vien kardiologi šo slimību sauc konkrētāk - paroksizmālu priekškambaru tahikardiju.
Ir daudz veidu tahikardijas. Ir galvenie: fizioloģiskā tahikardija (rodas fiziska un emocionāla stresa laikā), cits nosaukums - sinusa tahikardija; patoloģiska tahikardija (rodas iedzimtu vai iegūto sirds un citu orgānu slimību rezultātā). Pirmkārt, es vēlos jūs nomierināt un atzīmēt, ka tahikardiju ir grūti saukt par slimību kā tādu, drīzāk tas ir simptoms. Tas var rasties kā neatkarīga slimība vai kā citu slimību izpausme.
Aritmijas veidi
Kopumā atkarībā no sirdsdarbības ātruma izšķir šādus aritmijas veidus:
tahikardija- paātrināta sirdsdarbība (vairāk nekā 100 sitieni minūtē pieaugušajam),
bradikardija- samazināts sirdsdarbības ātrums (mazāk nekā 60 sitieni minūtē miera stāvoklī).
Ne visiem aritmijas veidiem ir nepieciešama ārstēšana. Piemēram, veselam cilvēkam stresa (fiziskā vai emocionālā) laikā tiek novērota sinusa tahikardija. Tādā veidā sirds pielāgojas ķermeņa palielinātajai nepieciešamībai pēc skābekļa. Tā ir tā sauktā fizioloģiskā sinusa tahikardija.
Aritmijas ārstēšana ir atkarīga no tās veida un cēloņa.
Dažreiz pietiek, lai novērstu cēloni(piemēram, lai ārstētu pamatslimību), lai atgrieztos normālā ritmā. Ko darīt, ja jūtat, ka jūsu "dzīves dzinējs" nedarbojas?
Jums jāpārbauda tūlīt pēc pirmā uzbrukuma. Ir jāizslēdz ventrikulāra tahikardija (paātrināta sirdsdarbība, kas apdraud dzīvību) un visas organiskās sirds slimības formas, patoloģijas vairogdziedzeris, plaušu disfunkcija.
Sirds slimību diagnosticēšanai parasti izmanto elektrokardiogrammu.
Un, ja izrādīsies, ka tahikardija ir jūsu fizioloģiska iezīme, tad jums ir jāzina vairāki noteikumi, lai palīdzētu ar uzbrukumiem.
1. Nesteidzieties! Ja ātra pastaiga vai citas fiziskas aktivitātes izraisa ķermeņa reakciju, kas izpaužas kā tahikardija, tad jums vajadzētu piebremzēt, atvilkt elpu, atpūsties un nekādā gadījumā turpināt tādā pašā tempā.
2. Elpojiet dziļi! Uzbrukuma laikā jums vajadzētu dziļi elpot un spēcīgi izelpot, virzot visu gaisa plūsmu uz leju. Atkārtojiet vairākas reizes.
3. Izvairieties no stimulējošiem dzērieniem. Jums vajadzētu izvairīties no kafijas, kolas, šokolādes un stimulantiem jebkurā formā.
4. Ēd pareizi! Pareiza un savlaicīga ēšana ir ļoti svarīga jūsu ķermenim. Nepārslogojiet savu sirdi, liekot tai strādāt uz vēdera, kas sagremo ceļā sakošļāto picu un izdzerto kolu.
5. Atpūties! Cilvēki, kuri ir pakļauti stresam, biežāk cieš no no šīs slimības. Centieties atpūsties biežāk, mazāk uztraukties un dodiet ķermenim pienācīgu laiku atpūtai.
6. Sporto! Trenējiet savu ķermeni, palieliniet slodzi pakāpeniski, uzmanīgi. Nav grūti, bet labi uzbūvēti un regulāri treniņi palīdzēs jūsu sirdij darboties pareizi.
etnozinātne
Ir zināms fakts, ka veselīga sirds nozīmē piespiest kapilārus intensīvi sarauties. Tā ir sirds slimību ārstēšanas būtība.
Pirmkārt, jums jānostiprina novājinātais ķermenis ar žāvētu vilkābeļu augļu infūziju: 1 ēd.k. l. Aplejiet augļus ar 1 glāzi verdoša ūdens un ļaujiet tiem brūvēt 2 stundas siltā vietā. Celms. Dienas deva ir 0,5 tases trīs reizes dienā pirms ēšanas.
Vēl viena recepte ir piemērota sirds slimību ārstēšanai: 10 g žāvētu vilkābeleņu augļu ielej 100 ml degvīna un atstāj uz desmit dienām. Tādā veidā pagatavoto maisījumu ņem trīs reizes dienā, 30 pilienus. Ārstēšanas kurss ir 3 nedēļas.
Pēc tam pārejiet uz maisījumu, kas baro sirds muskuļus. Šis žāvētu rožu gurnu, sarkano pīlādžu, vilkābeleņu, viburnum, rozīņu un žāvētu aprikožu maisījums - vienādos daudzumos. 1 glāzi maisījuma aplej ar 1 litru verdoša ūdens un atstāj termosā uz nakti. Dzeriet dienas laikā tējas vietā.
Trīskrāsains violets palīdz daudziem cilvēkiem. Parasti izmanto, lai plaušu slimības, to ar zināmiem panākumiem lieto sirdsklauves gadījumā. Dienas deva - 2 ēd.k. l. garšaugus uz 0,5 litriem verdoša ūdens, atstāj uz 6 stundām.
Gandrīz katrā pagalmā tiek stādīts tāds augs kā lovage. Galvenokārt tiek izmantotas saknes. Viņi tos rok naktī, īsi pirms jaunā mēness. Labākais laiks garšaugu vākšanai ir no saullēkta līdz pusdienlaikam, tūlīt pēc jaunā mēness beigām. Pat īslaicīga sārņu sakņu novārījuma lietošana izraisa enerģiskāku, bet mierīgāku sirds pulsāciju, mazina elpas trūkumu, uzlabojas pacienta pašsajūta.
Novārījumu gatavo šādi: 3 ēd.k. l. sakni aplej ar 1 litru ūdens, visu nakti tvaicē cepeškrāsnī un no rīta vāra 8 minūtes, tad atstāj tvaicēt 20 minūtes, filtrē, izspiež atlikušo daļu un dzer 4 devās dienā. Ir atļauta ilgstoša ārstēšana, īpaši anēmijas, kā arī pārmērīgas nervozitātes un aizkaitināmības gadījumā.
Ja Jums ir aritmija un ekstrasistolija (pulsa zudums), tad labākais līdzeklis vilkābele atkal kļūst. Tā patiešām ir Dieva dāvana. Tam izmanto augļus, svaigus un žāvētus ziedus, pat lapas, plānus zarus ar pietūkušiem pumpuriem un retos gadījumos saknes.
Kas ir labs par vilkābele? Tas droši uzlabo sirds muskuļa darbību un novērš tā priekšlaicīgu nogurumu, labvēlīgi ietekmē venozā spiediena līmeni un asinsvadu sieniņu darbību, ievērojami samazina holesterīna līmeni un veicina labāku skābekļa piegādi smadzeņu neironiem. .
Ir neskaitāmi dažādi veidi, kā pagatavot vilkābeleņu uzlējumus un tinktūras. Pēc maniem novērojumiem daudz efektīvāk iedarbojas nevis spirta ekstrakts, bet gan ūdens ekstrakts. To gatavo šādi: ēdamkaroti sasmalcinātu vilkābeleņu augļu aplej ar glāzi verdoša ūdens, trauku pārklāj ar vāku, uzliek uz lēnas uguns un klusi, nevārot, iztvaicē līdz pusei tilpuma. Šo iebiezināto novārījumu dzer no 40 pilieniem līdz 1 tējkarotei 3 reizes dienā pirms ēšanas.
Lai sasniegtu noturīgus rezultātus ārstēšanā, šo ekstraktu vēlams lietot ilgstoši, vismaz 3 mēnešus. Žāvētus ziedus iesaku brūvēt kā tēju ar ātrumu 1 ēd.k. l. uz glāzi verdoša ūdens, ņem līdz 3 glāzēm dienā.
Vilkābeles ziedēšanas laikā ir nepieciešams: Piepildiet stikla burku ar ziediem līdz augšai (neblietējot) un piepildiet to līdz kaklam ar degvīnu. Cieši aizveriet un atstājiet mēnesi tumšā vietā. Jums tas jāņem 1 tējk. 3 reizes dienā. Augsta efektivitāte Tieši šī preparāta zāles (svaigu ziedu tinktūras) ir pārbaudītas jau daudzus gadus.
Ekstrasistoles parādībām baldriāns ir ne mazāk populārs. Un atkal manāmi efektīva var būt nevis farmaceitiskā spirta tinktūra vai tabletēts sausais ekstrakts, bet tikai tikko izžāvēta sakne. Ir vispārpieņemts, ka baldriāna sakne, pareizi uzglabājot - stikla burkā ar cieši noslēgtu vāku - nezaudē savas īpašības 3 gadus. Tā aktivitāte pirmajos sešos mēnešos (no rudens līdz pavasarim) ir divas un trīs reizes lielāka nekā pēc ilgstošas uzglabāšanas.
Hronisku koronārās asinsrites traucējumu, sirdsklauves, tahikardijas un ekstrasistolijas gadījumos, īpaši saistībā ar smadzeņu garozas neirotisko stāvokli, ir nepieciešams sagatavot infūziju pa 1 ēd.k. l. sasmalcinātas baldriāna saknes uz glāzi verdoša ūdens. Sakne tiek ievadīta tajā līdz rītam, un dienas laikā viņi dzer 3 reizes vienu trešdaļu glāzes slimības pirmajās trīs nedēļās. Pēc tam, kad tā smagums ir noņemts, varat pāriet uz mērenākām devām, vispirms 2, pēc tam 1 ēd.k. l. 3 reizes dienā.
Baldriāna uzlējums jālieto ilgstoši, līdz diviem mēnešiem, pēc tam jāveic mēneša pārtraukums, pēc kura kursu atkārto. Terapeitiskais efekts tiek sasniegts lēni, tikai sistemātiski un ilgstoši lietojot.
Upju un dīķu krastos, purvos un mitrās pļavās diezgan bieži sastopams augs no Lamiaceae dzimtas ar jocīgo nosaukumu zyuznik, ko tautā sauc par sirds zāli. Pētnieki ir apstiprinājuši tā augsto aktivitāti ekstrasistolu un sirdsklauves laikā, īpaši to, ko izraisa vairogdziedzera slimības.
Žāvēto garšaugu sasmalcina, 1 ēd.k. l. aplej ar 0,5 litriem verdoša ūdens, divas stundas atstāj uz vāka, tad dzer pa pusglāzei 3 reizes dienā pirms ēšanas. Ārstēšana ilgst 1 mēnesi. Ja nepieciešams, ārstēšanas kursu atkārto vairākas reizes gadā ar nelieliem pārtraukumiem.
Sirds ritma traucējumiem var palīdzēt ārstnieciskais maisījums: mātere, baldriāna sakne, citronu balzams, pelašķi. Ņem 1 ēdamkaroti visu garšaugu. l. Cilvēkiem, kas vecāki par 40 gadiem vai ar paaugstinātu asins recēšanu, kolekcijai pievienojiet 1 ēd.k. l. saldais āboliņš (pelašķi sabiezina asinis, saldais āboliņš tās atšķaida, kompensējot negatīva darbība pelašķi). Aplej ar 600 ml verdoša ūdens un 15 minūtes patur tvaika vannā. Lietojiet pa pusglāzei 3 reizes dienā pirms ēšanas.
Vienlaicīgai tahikardijai, aritmijai un ekstrasistolijai iesaku maisījumu. Sastāvā: mežrozīšu, viršu, melisas lapas, brūkleņu, ugunskura, kviešu stiebrzāles saknes, asinszāli, meža zemeņu lapas. Ja ir pastiprināta asins recēšana, tad pievieno saldo āboliņu vai kastaņu ziedu.
Visus augus sajauc vienādās proporcijās. Uz 1 ēd.k. l. pievieno maisījumam šķipsniņu zaļās tējas, aplej ar 0,5 litriem verdoša ūdens. Atstāj uz nakti. Dzert 1/3 tase pirms ēšanas 3 dienas. Var lietot 2 stundas pēc ēšanas. Dzeriet 3 nedēļas, pēc tam pārtrauciet 10 dienas, atkārtojiet kursu.
No vilkābeļu ogām spiesta sula palīdz pret priekškambaru mirdzēšanu. To vajadzētu dzert trīs reizes dienā, 1/4 tase ar 1 ēd.k. l. medus
Vilkābelei kā “sirds palīgam” nav konkurentu ar līdzvērtīgām ārstnieciskajām īpašībām. Tas ir paredzēts sirds funkcionāliem traucējumiem, kā arī stenokardijas, tahikardijas un priekškambaru fibrilācijas gadījumā.
Lai stiprinātu sirds muskuļa darbu aritmijas laikā, iesaku: Vāra 8 lielas rožu gurnus (bez sēklām) 0,5 litros ūdens 15 minūtes. Iegūto buljonu atdzesē, izkāš caur sietu, pievieno 3 tējk. medus un labi samaisa. Dzer pa pusglāzei pusstundu pirms katras ēdienreizes.
Lai ātri samazinātu pulsu, tradicionālā medicīna iesaka izdzert 50 ml rudzupuķu ziedu novārījuma (1 glāzei verdoša ūdens pievieno 2 tējkarotes rudzupuķu un ļauj ievilkties 60 minūtes).
Aritmijas un citu sirds problēmu gadījumā: kārtīgi samaisiet 1 ēd.k. l. adonis un 2 ēd.k. l. bērzu lapas, smalki sagrieztas tēraudogu saknes un saulespuķu ziedlapiņas. Vienu ēdamkaroti maisījuma aplej ar 0,5 litriem verdoša ūdens un liek uz 20 minūtēm ūdens peldē. Pēc tam noņem no plīts, pārklāj un ļauj pilnībā atdzist. Dzert pa 1/4 glāzes 4 reizes dienā 30 dienas.
Ja ir sirds kontrakciju biežuma un secības pārkāpums - tā ir aritmija.
Ja sirdsdarbība ir lēna, tad jūs saskaraties ar tādu slimību kā bradikardija. Bradikardija ir tad, kad ritms palēninās un sirdsdarbība kļūst mazāka par 60 sitieniem minūtē.
Ja pulss ir zem 40 sitieniem minūtē, tas kļūst bīstams dzīvībai. Slimības rezultātā organisms pārstāj saņemt pietiekami daudz skābekļa, kā arī nepieciešamās uzturvielas visu orgānu pilnvērtīgai darbībai.
Diemžēl zāles nav efektīvas patoloģiskas bradikardijas gadījumā. Tautas medicīnā labi zināmā recepte ir ļoti vienkārša, bet uzticama: Ņem 30 g svaigu priežu pumpuru, aplej ar 150 ml degvīna un atstāj saulainā vietā 10 dienas. Lietojiet 20 pilienus 3 reizes dienā 20 minūtes pirms ēšanas.
Pareiza uzturs ir viens no atveseļošanās nosacījumiem
Uzturam ir ļoti liela nozīme ritma atjaunošanā. Noder sirdsklauves gadījumā ēst vīģes jebkurā formā.
Salāti no svaigu sīpolu mīkstuma un ābolu mīkstuma pieņemts dažādām aterosklerozes izcelsmes aritmijām.
Biešu, burkānu un redīsu sulu maisījums attiecībā 1:1:1 Jums tas jādzer katru dienu vairākus mēnešus jebkura veida sirds aritmiju gadījumā.
Ja rodas kādi sirds ritma traucējumi, jāierobežo cukurs, saldumi, dzīvnieku tauki, un arī izvairīties pārtikas produkti, kas bagāti ar holesterīnu(smadzenes, ikri, trekna gaļa, olas dzeltenums).
Ir nepieciešams arī asi ierobežot galda sāls, kafijas, stiprās tējas un jo īpaši alkohola patēriņu.
Jums vajadzētu ēst neapstrādātu pārtiku, kas bagāta ar kalciju, vitamīniem un mikroelementiem, kas normalizējas sirdspuksti(dārzeņu virsas, īpaši jauni rāceņi un pupiņas, redīsi, bietes, burkāni, lapu kāposti, rieksti, piens un piena produkti, apelsīni, medus, žāvētas aprikozes, aprikozes, jāņogas, persiki, ķirši, ķirši, dzērvenes, aprikozes, rozīnes, brūklenes, selerijas, piparmētras).
Ikdienas uzturā ir jāiekļauj jūras veltes, aļģes, īpaši brūnaļģes.
Lai palielinātu kālija līmeni asinīs, ir lietderīgi dzert ābolu sidra etiķi.(2 tējkarotes trīs reizes dienā 30 minūtes pirms ēšanas). Etiķis jāatšķaida ar ūdeni un medu (uz 1 glāzi ūdens, 2 tējkarotes etiķa un 2 tējkarotes medus).
Uzturā galvenais uzsvars jāliek uz putrām, biezpienu, zema tauku satura šķirnes zivis, auzu pārslas. Dzīvnieku eļļas jāaizstāj ar augu eļļām.
Ir nepieciešams palielināt augļu (īpaši ābolu) un dārzeņu daudzumu uzturā. Uz pacienta galda vienmēr jābūt mārrutkiem, ķiplokiem, sīpoliem, kā arī mežrozīšu un vilkābeļu uzlējumiem.
Rāceņu novārījums ir noderīgs: 2 ēd.k. l. sasmalcinātus rāceņus aplej ar glāzi verdoša ūdens un vāra 15 minūtes, izkāš. Dzert 0,5 tases sirdsklauves ārstēšanai.
Ja jums ir liekais svars, ir nepieciešams veikt badošanās dienas:Ābols, biezpiens, kefīrs.
Ir lietderīgi dzert avota, akas ūdeni, staigāt vairāk svaigs gaiss, sistemātiski iesaistīties fiziskajā izglītībā. Ir obligāti jāatsakās no smēķēšanas un alkohola.
Fiziskā aktivitāte ir arī ārstēšana
Palielinoties fiziskajai sagatavotībai, īpaši aerobos treniņiem, tiek novērota sirdsdarbības ātruma samazināšanās līdz 56-60 sitieniem minūtē - attīstās bradikardija, kas saistīta ar ķermeņa pārstrukturēšanu visos tā darbības līmeņos, kas ir saistīta ar fizisko aktivitāšu ietekmi uz tā (vienkāršāk sakot, sirds kļūst spēcīgāka un strādā ekonomiski smagāk). Neliela sirdsdarbības ātruma palēnināšanās parādās jau pēc dažu mēnešu regulāras apmācības. Bērniem pulsa palēnināšanās ir mazāk izteikta. Ja pulss miera stāvoklī pārsniedz 80 sitienus/min vai, gluži pretēji, ir straujš palēninājums (līdz 40-42 sitieniem/min vai mazāk), jākonsultējas ar ārstu, jo tas var būt saistīts ar noteiktām slimībām.
Jebkura fiziska aktivitāte ir saistīta ar sirdsdarbības ātruma palielināšanos, kuras lielums galvenokārt ir atkarīgs no slodzes apjoma un intensitātes, bet lielā mērā no fiziskais stāvoklis persona.
Parasti nepietiekami trenētiem indivīdiem pulsa ātrumam fiziskās slodzes laikā jābūt diapazonā no 120 līdz 140 sitieniem/min. Gatavākiem cilvēkiem tas var sasniegt 150-180 sitienus/min, un tikai trenētiem sportistiem ar augstām ķermeņa funkcionālajām spējām - vairāk nekā 180 sitieni/min. Gados vecāki cilvēki nepanes būtisku sirdsdarbības ātruma palielināšanos, jo viņiem nav vēlams pulss, kas pārsniedz 120-140 sitienus/min.
Pulsa mērīšana paša vingrinājuma laikā (protams, pauzēs) ļauj novērtēt, vai slodze ir sadalīta pareizi. Organisms ar to tiek galā vieglāk, ja darbos iesaistās pamazām, ko sniedz nodarbības ievaddaļa - iesildīšanās.
Pakāpeniski jāsamazina arī darba intensitāte, kam ierasts izcelt veselības treniņu beigu daļu (sportistiem pat ir savs nosaukums - “atvēsināšana”). Tāpēc sirdsdarbības ātrumu vēlams mērīt paškontroles (vai savstarpējās kontroles) laikā vairākas reizes vingrošanas dienā: no rīta (pēc piecelšanās, tukšā dūšā, pirms rīta vingrošanas un ūdens procedūrām), pirms treniņa, visintensīvākās slodzes laikā, uzreiz pēc nodarbības beigām, kā arī 5-10 minūtes, 1-2 stundas pēc nodarbības un nākamās dienas rītā.
Ja parādās tā sauktā aritmija(atsevišķu sitienu zudums - "pārtraukumi" vai to neregulāra maiņa, vai paroksizmāla sirdsdarbības ātruma palielināšanās), un arī tad, ja daži vai visi pulsa sitieni ir tikko sataustāmi(vājš pildījums), nepieciešama ārstēšana.
Piemēram: 20 pietupieni 30 sekundes vai skriešana mērenas intensitātes vietā (ar tempu 160-180 soļi minūtē) 1, 2, 3 minūtes - atkarībā no vecuma un fiziskās sagatavotības saderinājies.
Pulsu skaita miera stāvoklī pirms slodzes, uzreiz pēc slodzes, pēc tam 2., 3. un 5. minūtes sākumā ar 10-15 sekunžu intervālu, pārrēķinot minūtē. Labā funkcionālajā stāvoklī un bez noguruma pulss pēc 20 pietupieniem palielinās līdz ne vairāk kā 120-140 sitieniem/min un atgriežas sākotnējais līmenis 3-4 minūšu laikā. Pēc skriešanas pulss parasti paātrinās 130-160 sitienu/min robežās un atveseļošanās notiek nedaudz ilgāk, bet līdz 5. minūtes beigām pēc slodzes pulsam jābūt tuvu sākotnējam. Šajā gadījumā tādam nevajadzētu būt diskomfortu vai sirds ritma traucējumi.
Nav arī īpašu fizisko vingrinājumu, kas palīdzētu ar bradikardiju. Tāpēc nemēģiniet palielināt sirdsdarbības ātrumu ar stresu vai vingrinājumiem - tas var izraisīt neparedzamas sekas. Joki ar bradikardiju ir slikti, tādēļ, ja jums ir iepriekš minētie simptomi, noteikti veiciet pārbaudi.
Nobeigumā vēlos teikt, ka jums ir jābūt uzmanīgam pret savu veselību, jāievēro darba un atpūtas grafiks un jāizvairās slikti ieradumi un, protams, dot Īpaša uzmanība fiziskā kultūra un sports. Jums ir jāizvēlas sev ērtākās un vienkāršākās metodes. Tā varētu būt rīta vingrošana, peldēšana, slēpošana, pastaigas, atpūtas skriešana, nodarbības veselības grupās un fizioterapija. Un tālāk. Šajā gadījumā jums jāzina jūsu pulss un jāspēj analizēt tā izmaiņas. Salīdzinot pulsa rādītājus dienas laikā, jāņem vērā ikdienas funkciju biežums un ķermeņa stāvoklis: no rīta pulss vienmēr ir zemāks nekā pēcpusdienā; guļus stāvoklī tas ir retāk nekā stāvus; pēc ēšanas tā biežums nedaudz palielinās.publicēts.
P.S. Un atceries, tikai mainot savu apziņu, mēs kopā mainām pasauli! © econet
Sirds aritmija ir jebkuri sirds ritma traucējumi, ko raksturo sirdsdarbības kontrakciju biežuma, regularitātes un secības izmaiņas sirds pamatfunkciju – automātiskuma, uzbudināmības un vadītspējas – pārkāpuma rezultātā.
Sirds aritmijas cēloņi
Aritmijas konstatē ar organiskiem sirds bojājumiem: miokarda infarktu, sirds defektiem u.c., ar traucētu veģetatīvo funkciju nervu sistēma, ūdens-sāļu līdzsvara izmaiņas, intoksikācija. Aritmijas var novērot pat pilnībā veseliem cilvēkiem uz smaga noguruma fona, ar saaukstēšanos, pēc alkoholisko dzērienu dzeršanas.
Daudzus sirds ritma traucējumus pacients var nejust, un tie neizraisa nekādas sekas (sinusa tahikardija, priekškambaru ekstrasistolija), un biežāk norāda uz kādu ārpuskardijas patoloģiju (piemēram, pastiprinātu vairogdziedzera darbību). Visbīstamākās ir ventrikulāras tahikardijas, kas var kļūt par tiešu pēkšņas sirds nāves cēloni (83% gadījumu). Bradikardija, īpaši AV blokāde, ko pavada pēkšņs īslaicīgs samaņas zudums, var būt ne mazāk bīstama dzīvībai. Saskaņā ar statistiku, tie izraisa pēkšņu sirds nāvi 17% gadījumu.
Kas nodrošina normālu sirds ritmu
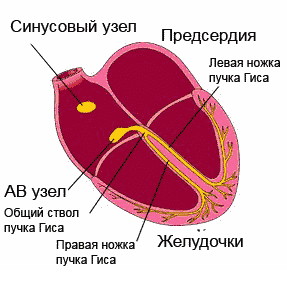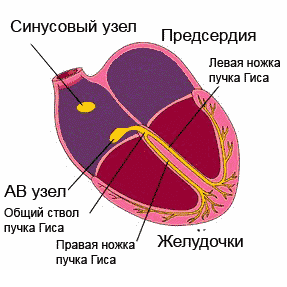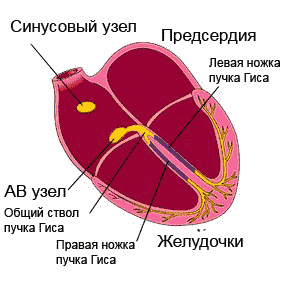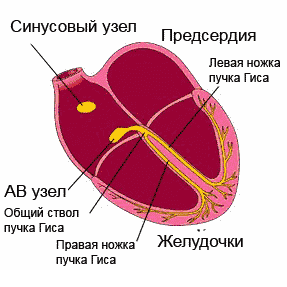
Normālu ritmu nodrošina sirds vadīšanas sistēma. Šis ir secīgs “elektrostaciju” (mezglu) tīkls - augsti specializētu šūnu kopas, kas spēj radīt un vadīt elektriskos impulsus pa noteiktiem saišķiem un šķiedrām, kas savukārt izraisa sirds muskuļa (miokarda) ierosmi un kontrakciju.
Lai gan visi vadīšanas sistēmas elementi spēj radīt elektriskos impulsus, galvenā spēkstacija ir sinusa mezgls, kas atrodas labā ātrija augšējā daļā. Tas iestata nepieciešamo pulsu (miera stāvoklī 60-80 sitieni minūtē, fiziskās slodzes laikā - vairāk, miega laikā - mazāk). Sinusa mezglā “dzimušie” impulsi izplatās visos virzienos, līdzīgi kā saules stari. Daži impulsi izraisa priekškambaru ierosmi un kontrakciju, bet citi pa īpašiem vadīšanas sistēmas ceļiem tiek nosūtīti uz atrioventrikulāro mezglu (biežāk sauktu par AV mezglu), nākamo "elektrostaciju". AV mezglā impulsa kustība palēninās (priekškambariem ir jāpaspēj sarauties un iedzīt asinis kambaros). Tālāk impulsi izplatās uz Viņa kūli, kas, savukārt, ir sadalīts divās kājās. Labā kāja Kūlis ar Purkinje šķiedru palīdzību vada impulsus uz labo sirds kambari un attiecīgi kreiso uz kreiso kambara, izraisot to ierosmi un kontrakciju. Tā tiek nodrošināta mūsu sirds ritmiskā darbība.
Sirds vadīšanas sistēmas darbībā var rasties divas problēmas:
- impulsu veidošanās traucējumi vienā no “elektrostacijām”.
- impulsu vadīšanas traucējumi kādā no aprakstītās sistēmas sadaļām.
Abos gadījumos galvenā elektrokardiostimulatora funkciju pārņem ķēdē nākamā “elektrostacija”. Tomēr sirdsdarbība kļūst zemāka.
Tādējādi sirds vadīšanas sistēmai ir daudzlīmeņu aizsardzība no pēkšņa apstāšanās sirds darbība. Taču ir iespējami traucējumi tās darbā. Tie ir tie, kas izraisa aritmijas parādīšanos.
Aritmijas veidi
Aritmijas ir sirds ritma traucējumi, ko papildina:
- palēnināšanās (mazāk nekā 60 sitieni minūtē).
- palielināts biežums (vairāk nekā 100 minūtē).
- vai neregulāra sirdsdarbība.
Sirdsdarbības ātruma samazināšanos sauc par bradikardiju (bradi - reti), sirdsdarbības ātruma palielināšanos sauc par tahikardiju (tahi - bieži).
Ir vairāki desmiti aritmiju veidu. Šeit mēs sniegsim priekšstatu par tipiskāko un izplatītāko mehānismu mehānismiem. Tie ietver:
1. Galvenie bradikardijas veidi:
- Vājuma sindroms sinusa mezgls.
2. neregulārs ritms:
- Ekstrasistolija.
3. Galvenie tahikardijas veidi:
- Supraventrikulāra (supraventrikulāra) tahikardija.
- Priekškambaru fibrilācija (priekškambaru mirdzēšana).
- Ventrikulāra tahikardija.
Atkarībā no “fokusa” atrašanās vietas tahikardijas iedala supraventrikulārā vai supraventrikulārā (ja tā ir lokalizēta ātrijos vai AV mezgla zonā) un ventrikulārās.
Atkarībā no ilguma tahikardijas tiek sadalītas paroksizmālās un nemainīgās. Paroksizmāla tahikardija ir pēkšņs straujš sirdsdarbības ātruma pieaugums, kas ilgst no dažām sekundēm līdz vairākām dienām, kas apstājas tikpat pēkšņi, kā sākas (bieži vien bez ārējas iejaukšanās). Pastāvīga tahikardija ir ilgstoša (vairāk nekā 6 mēnešus) sirdsdarbības ātruma palielināšanās, kas ir izturīga pret zāļu un elektrisko terapiju (elektrisko kardioversiju).
Slimā sinusa sindromu izraisa impulsa veidošanās traucējumi sinusa mezglā vai impulsa “izvadīšana” no sinusa mezgla, saskaroties ar priekškambaru audiem. Šo patoloģiju var pavadīt pastāvīga bradikardija vai periodiski pauzes sirdī, ko izraisa tā sauktā sinoatriālā blokāde.
Sinusa bradikardija var rasties veseliem, labi apmācītiem cilvēkiem vai liecināt par patoloģiska stāvokļa attīstību. Piemēram, hipotireoze (samazināta vairogdziedzera funkcija), paaugstināts intrakraniālais spiediens, dažas infekcijas slimības (vēdertīfs), vispārēja astēnija ilgstošas badošanās laikā.
Bieži vien pacienta parastās dzīves laikā ir jāveic diennakts elektrokardiogrammas ierakstīšana (Holtera monitorings). Pilnīgi iespējams, ka ikdienas novērošanas laikā aritmija arī netiks reģistrēta. Šajā gadījumā tiek veikta slīpuma pārbaude.
Kādas ir atrioventrikulārās blokādes ārstēšanas metodes?
Galvenās indikācijas pastāvīga elektrokardiostimulatora implantēšanai atrioventrikulāras blokādes gadījumā ir:
- sirdsdarbības pārtraukumi ilgāk par 3 sekundēm.
Pēkšņa sirds nāve
Kas ir pēkšņa sirds nāve?
Pēkšņa sirds nāve tiek saprasta kā dabiska nāve sirds patoloģijas dēļ, pirms kuras notiek pēkšņs samaņas zudums stundas laikā pēc akūtu simptomu parādīšanās, kad var būt zināma iepriekš bijusi sirds slimība, bet nāves laiks un veids ir negaidīts. .
Sirds un asinsvadu slimības joprojām ir galvenais nāves cēlonis. Pēc miokarda infarkta pēkšņa sirds nāve (SCD) ir otrs biežākais kardiovaskulārās mirstības cēlonis. Aptuveni 83% no SCD ir koronāro artēriju slimība, kas nav diagnosticēta nāves brīdī.
Kādi ir pēkšņas sirds nāves riska faktori?
SCD riska faktori ir labi zināmi: SCD epizode anamnēzē, kambaru tahikardija, miokarda infarkts, koronārā asinsvadu slimība, SCD gadījumi vai pēkšņa neizskaidrojama nāve ģimenē, pavājināta kreisā kambara funkcija, hipertrofiska kardiomiopātija, sirds mazspēja, Brugada sindroms un gara QT sindroms utt.
Pacientiem ar pēkšņu kardiovaskulāru kolapsu EKG ieraksti liecina, ka kambaru fibrilācija un ventrikulāra tahikardija rodas 75–80% gadījumu, savukārt bradiaritmijas, šķiet, sniedz nelielu ieguldījumu SCD attīstībā. Aptuveni 5-10% gadījumu SCD rodas bez koronārās sirds slimības vai sastrēguma sirds mazspējas.
Rietumvalstīs novērotā SCD sastopamība ir aptuveni tāda pati un svārstās no 0,36 līdz 1,28 uz 1000 iedzīvotājiem gadā.
Kādas ir pēkšņas sirds nāves novēršanas metodes?
Pacientu ar ventrikulārām aritmijām ārstēšana ir vērsta uz aritmijas novēršanu vai apturēšanu. Ārstēšanas iespējas šodien ietver:
- terapija ar III klases antiaritmiskiem līdzekļiem (AAP);
- sirds vadīšanas ceļu radiofrekvences ablācija;
- implantējamu kardiovertera defibrilatoru (ICD) implantācija.
Amiodarona un citu III klases antiaritmisko līdzekļu uzdevums ir novērst aritmiju rašanos. Tomēr, ja AAP lietošanas laikā attīstās ventrikulāras tahikardijas vai ventrikulāras fibrilācijas epizode, zāles nespēj apturēt aritmiju. Dzīvībai bīstamu tahikardiju var apturēt tikai implantēts kardioverters-defibrilators vai ārēja defibrilatora izmantošana reanimatologiem.
Tādējādi vienīgā ārstēšana, kas var novērst pēkšņu sirds nāvi dzīvībai bīstamu aritmiju gadījumā, ir terapija ar implantējamiem kardiovertera defibrilatoriem. Ir pierādīts, ka ICD ir 99% efektīvi, apturot dzīvībai bīstamas aritmijas un tādējādi novēršot pēkšņu sirds nāvi.
Ir pierādīts, ka ICD samazina kopējo (visu iemeslu) mirstību par 31% pacientiem, kuriem ir bijis miokarda infarkts un kuriem ir izsviedes frakcija.< 30%. Кроме того, у пациентов повышается качество жизни, функциональный статус и физические возможности.
UZMANĪBU! Ja cilvēks pēkšņi zaudē samaņu jūsu acu priekšā un nav spontānas elpošanas vai pulsācijas galvenās artērijas(uz kakla, cirkšņa krokā) nav konstatēts, nekavējoties sāciet atdzīvināšanas pasākumus:
Priekškambaru fibrilācija (priekškambaru mirdzēšana)
Kas ir priekškambaru fibrilācija (priekškambaru mirdzēšana)?
Priekškambaru fibrilācija (priekškambaru mirdzēšana)- visizplatītākā supraventrikulārās aritmijas forma, kurā ātriji saraujas haotiski ar frekvenci 400-600 minūtē bez koordinācijas ar sirds kambariem. Filtra lomu kambariem vadīto impulsu biežumam veic AV mezgls (parasti atrioventrikulārais mezgls spēj vadīt līdz 140-200 impulsiem minūtē). Tāpēc ar priekškambaru mirdzēšanu tikai daļa impulsu sasniedz sirds kambarus, un to kontrakcija notiek neregulāri, atgādinot fibrilāciju (tātad nosaukums priekškambaru mirdzēšana). Sinusa mezgls zaudē savu elektrokardiostimulatora funkciju.
Lielākajai daļai cilvēku ar priekškambaru mirdzēšanu (īpaši, ja priekškambaru fibrilācijas ilgums pārsniedz 48 stundas) ir paaugstināts asins recekļu veidošanās risks, kas, jo tie pārvietojas, var veicināt insulta attīstību. Priekškambaru fibrilācijas paroksizmālās formas pāreja uz pastāvīgu formu var veicināt hroniskas sirds mazspējas attīstību vai progresēšanu.
Kā pacients jūt priekškambaru mirdzēšanas sākumu?
Priekškambaru fibrilācijas parādīšanās ir saistīta ar strauju sirdsdarbības ātruma palielināšanos, ko var pavadīt pēkšņa sirdsklauves sajūta, sirdsdarbības traucējumi, vispārējs vājums, gaisa trūkums, elpas trūkums, baiļu sajūta un sāpes krūtīs. . Dažreiz šis uzbrukums ātri izzūd (sekunžu vai minūšu laikā), bez medikamentiem vai citas medicīniskas iejaukšanās. Tomēr ļoti bieži sirdsklauves nepāriet pašas no sevis, var ilgt diezgan ilgu laiku (stundas, dienas) un prasīt medicīnisku palīdzību.
Kādi ir priekškambaru fibrilācijas riska faktori?
- Vecums. Ar vecumu ātrijos var rasties elektriskās un strukturālās izmaiņas, kas veicina priekškambaru fibrilācijas attīstību.
- Organiskas sirds slimības, tai skaitā sirds defekti, iepriekšējās operācijas atvērta sirds, palielina priekškambaru fibrilācijas attīstības risku.
- Cits hroniskas slimības. Vairogdziedzera slimības, arteriālā hipertensija un citas patoloģijas var veicināt priekškambaru mirdzēšanu.
- Alkohols ir zināms priekškambaru mirdzēšanas lēkmju izraisītājs.
Kādas ir priekškambaru fibrilācijas diagnostikas metodes?
- Elektrokardiogrammas reģistrācija.
- Holtera monitorēšana ir diennakts elektrokardiogrammas ierakstīšana pacienta parastās darbības laikā.
- Priekškambaru mirdzēšanas paroksizmu ierakstīšana tiešsaistes (reālā laika) režīmā - Holtera monitorēšanas veids - pārnēsājama ierīce, kas ļauj pārraidīt elektrokardiogrammas signālus pa tālruni uzbrukuma brīdī.
- Ehokardiogrāfija ir ultraskaņas izmeklējums, kas ļauj noteikt sirds dobumu izmērus, tās kontraktilitāti un sirds vārstuļu aparāta stāvokli.
Kādas ir priekškambaru fibrilācijas (priekškambaru mirdzēšanas) ārstēšanas metodes?
Ja Jums ir attīstījusies pastāvīga priekškambaru fibrilācijas lēkme, jums jācenšas to apturēt (īpaši, ja šī ir pirmā aritmijas parādīšanās jūsu dzīvē). Šim nolūkam tiek izmantotas medicīniskas vai elektriskās ritma atjaunošanas metodes. Taktiku nosaka aritmijas klīnisko izpausmju ilgums, smagums, sirds organiskā patoloģija un iespējamais aritmijas cēlonis.
Ja jums ir attīstījusies pastāvīga priekškambaru mirdzēšanas forma (tas ir, visi mēģinājumi apturēt aritmiju ir bijuši neveiksmīgi vai normālā sinusa ritma uzturēšana ir veltīga), jums pastāvīgi jālieto zāles, lai kontrolētu sirdsdarbību un novērstu insultu.
UZMANĪBU! Ja Jums ir attīstījusies pastāvīga priekškambaru fibrilācijas lēkme, nekavējoties meklējiet medicīnisko palīdzību, jo šo aritmiju ieteicams apturēt nākamo 48 stundu laikā (!). Pēc šī perioda strauji palielinās intrakardiāla trombu veidošanās un ar to saistīto komplikāciju (insults) risks. Tāpēc, ja priekškambaru mirdzēšana turpinās ilgāk par divām dienām, Jums jālieto Warfarin (lai samazinātu asins recēšanu) 3-4 nedēļas un tikai pēc tam var mēģināt to pārtraukt. Ja rezultāts ir veiksmīgs, varfarīns jāturpina vēl 4 nedēļas; ja priekškambaru mirdzēšana turpinās, tas būs jālieto nepārtraukti.
Slims sinusa sindroms
Kas izraisa slima sinusa sindromu?
Slims sinusa sindroms izraisa impulsa veidošanās pārkāpums sinusa mezglā - galvenajā sirds "elektrostacijā" - vai ierosmes vadīšanas pārkāpums ātrijos. Šajā gadījumā tiek novērots rets sirdsdarbības ritms vai pauze.
Piezīme . Sinusa bradikardija var rasties veseliem, labi apmācītiem cilvēkiem vai liecināt par hipotireozi (zemu vairogdziedzera funkciju), palielinātu intrakraniālais spiediens, daži infekcijas slimības(vēdertīfs), vispārēja astēnija ilgstošas badošanās laikā.
Kādas ir slima sinusa sindroma klīniskās izpausmes?
Šāda veida sirds aritmija parasti rada bažas:
- vispārējs vājums;
- reibonis;
- aizdusa;
- ātra noguruma spēja.
Smagas bradikardijas gadījumā parādās:
- acu tumšuma epizodes;
- stāvoklis, kas ir tuvu samaņas zudumam (“gribi kaut ko satvert, lai nenokristu”).
UZMANĪBU! Bradikardijas galējās izpausmes ir īslaicīgas samaņas zuduma lēkmes (sekundēs) - "staigāju un gāju - atjēdzos, guļot uz grīdas". Pirms tam var būt “karstuma galvā” sajūta.
Bradikardijai nav raksturīgs ilgstošs samaņas zudums (5-10 minūtes vai vairāk).
Kādas ir slimas sinusa sindroma diagnosticēšanas metodes?
Primārā diagnoze var būt brdikardijas klīnisko izpausmju klātbūtne.
Nākamais solis ir elektrokardiogrammas reģistrācija.
Bieži vien pacienta parastās dzīves laikā ir jāveic diennakts elektrokardiogrammas ierakstīšana (Holtera monitorings). Pilnīgi iespējams, ka ikdienas novērošanas laikā aritmija arī netiks reģistrēta.
Šajā gadījumā tiek veikti īpaši pētījumi, lai izraisītu pauzes rašanos sirds darbā. Tie ietver:
- transesofageālā sirds stimulācija
- slīpums - pārbaude.
Kādas ir slimas sinusa sindroma ārstēšanas metodes?
Pastāvīga elektrokardiostimulatora implantācija– vienīgā smagas bradikardijas ārstēšanas metode. Šī ierīce atjauno normālu sirdsdarbības ātrumu. Tajā pašā laikā tiek normalizēts asins daudzums, kas plūst uz orgāniem, un tiek novērsti bradikardijas simptomi.
Galvenās indikācijas pastāvīga elektrokardiostimulatora implantēšanai slima sinusa sindroma gadījumā ir:
- bradikardijas klīnisko izpausmju klātbūtne (elpas trūkums, reibonis, ģībonis);
- sirdsdarbība< 40 ударов в минуту в состоянии бодрствования;
- pauzes (sinusa mezgla apstāšanās) ilgāk par 3 sekundēm.
Ekstrasistolija
Ekstrasistolijas– tās ir priekšlaicīgas sirds kontrakcijas (papildus – “virs”). Ir zināms, ka visas sirds vadīšanas sistēmas strukturālās daļas spēj radīt elektriskos impulsus. Parasti galvenā “elektrostacija” ir sinusa mezgls, jo tieši tas spēj radīt impulsus ar visaugstāko frekvenci. Taču dažādu faktoru (aterosklerozes, intoksikācijas un citu) ietekmē var parādīties kādas no sirds vadīšanas sistēmas struktūrām patoloģiska (paaugstināta) aktivitāte, kas izraisa ārkārtēju sirds kontrakciju, kam var sekot kompensācijas pauze. Šis ir viens no visizplatītākajiem aritmiju veidiem. Atkarībā no rašanās vietas ekstrasistoles iedala supraventrikulāros (supraventrikulāros) un ventrikulārās. Atsevišķas ekstrasistoles(līdz 5 minūtē) nav dzīvībai bīstami, savukārt bieži, pāru un grupu kambari ir nelabvēlīga zīme.
Pacientu ar ekstrasistolu ārstēšana galvenokārt ir vērsta uz pamatslimības vai stāvokļa, kas izraisīja tās attīstību (miokarda infarkta ārstēšana, šķidruma korekcija). sāls metabolisms utt.). Daudzos gadījumos ekstrasistolu var novērst, mainot pacienta dzīvesveidu: ierobežojot vai pārtraucot kofeīnu saturošu dzērienu lietošanu, atmest smēķēšanu, ierobežojot alkohola lietošanu un stresa situācijas. Reti sastopama ekstrasistolija, nejauši konstatēta pārbaudes laikā un nav pievienota klīniskās izpausmes, nav nepieciešama narkotiku ārstēšana (!). Tomēr, ja ekstrasistolija, galvenokārt ventrikulāra, ir ļoti bieža (vairāk nekā 50 ekstrasistoles stundā), ir grupveida un arī pacientiem ir grūti panesama, ir nepieciešams lietot īpašus antiaritmiskus medikamentus (Atenolol, Allapinin, Propanorm, Etatsizin, Sotalex, Cordarone).
UZMANĪBU! Ilgstoša Allapinin, Etatsizin un Propanorm lietošana ir bīstama pacientiem, kuri pārcietuši miokarda infarktu.
Biežu ventrikulāru ekstrasistolu var novērst arī ar sirds vadīšanas ceļu radiofrekvences ablāciju.
Aritmijas simptomi
Pastāv noteiktas atšķirības starp bradikardijas (lēns ritms) un tahikardijas (ātrs ritms) simptomiem.
Kādus simptomus pavada bradikardija?
Ar retu sirds ritmu tiek novēroti šādi simptomi;
- vispārējs vājums;
- reibonis;
- aizdusa;
- acu tumšums;
- ātra noguruma spēja;
- stāvoklis, kas ir tuvu samaņas zudumam (“gribi kaut ko satvert, lai nenokristu”).
UZMANĪBU! Bradikardijas galējās izpausmes ir īslaicīgas samaņas zuduma lēkmes (sekundēs) - "staigāju un gāju - atjēdzos, guļot uz grīdas". Pirms tam var būt “karstuma galvā” sajūta.
Bradikardijai nav raksturīgs ilgstošs samaņas zudums (5-10 minūtes vai vairāk).
Kādus simptomus pavada tahikardija?
Ar strauju sirdsdarbības ātrumu tiek novēroti šādi simptomi:
- Ātras sirdsdarbības sajūta;
- Aizdusa;
- Vispārējs vājums;
- Ātra noguruma spēja.
UZMANĪBU! Daži tahikardijas veidi (kambaru tahikardija, ventrikulāra fibrilācija) var izraisīt klīnisku nāvi un prasīt tūlītēju atdzīvināšanu (defibrilāciju).
Aritmijas cēloņi
Aritmijas rašanos mūsu sirdī var veicināt:
- endokrīnās sistēmas traucējumi: paaugstināts vairogdziedzera hormonu līmenis asinīs (tirotoksikoze) un virsnieru dziedzeri (adrenalīns), cukura līmeņa pazemināšanās asinīs.
- ūdens un sāls metabolisma pārkāpums (kālija, nātrija, kalcija, magnija līmeņa izmaiņas asinīs).
- skābju-bāzes līdzsvara pārkāpums (skābekļa un oglekļa dioksīda līmeņa izmaiņas asinīs).
- intoksikācija (alkohols, smēķēšana, narkotikas, blakus efekti medikamenti).
- ateroskleroze (izpaužas kā asinsvadu sašaurināšanās, kas izraisa orgānu un sirds asins piegādes traucējumus).
- sirds defekti
- sirdskaite
Aritmijas cēloņi
Sirds vadīšanas sistēmas vienmērīgā darbībā var rasties šādas problēmas:
- impulsu veidošanās traucējumi vienā no sirds vadīšanas sistēmas “saitēm”: pārmērīga (patoloģiska) aktivitāte - tā ir ekstrasistolija, dažas supraventrikulāras vai ventrikulāras tahikardijas.
- impulsu vadīšanas traucējumi vai īpatnības kādā no sirds vadīšanas sistēmas zonām: atrioventrikulāra blokāde, priekškambaru plandīšanās.
Aritmijas profilakse
Aritmijas visbiežāk ir kādas pamatslimības simptoms vai komplikācija, tāpēc primārā profilakse ir adekvāta un savlaicīga esošo akūtu vai hronisku slimību ārstēšana.
Sekundārā profilakse (ja tiek konstatēts noteikts aritmijas veids).
Bradikardijas gadījumā sekundārā profilakse netiek veikta.
Vairāki antiaritmiski līdzekļi tiek izmantoti kā sekundāra tahikardijas profilakse:
- Adrenerģiskie blokatori (Anaprilin, Egilok, Atenolol, Concor);
- Kalcija antagonisti (Verapamils, Diltiazems);
- Kardarons;
- Sotalex;
- Allapinīns;
- Propanorm un citi.
UZMANĪBU! Ir stingri aizliegts lietot zāles, kurām ir antiaritmiska iedarbība bez ārsta receptes, jo to lietošana var izraisīt dzīvībai bīstamas komplikācijas. bīstamos apstākļos, tostarp gaitas pasliktināšanās vai jauna veida aritmijas rašanās.
Aritmijas komplikācijas
Dažu sirds ritma traucējumu (priekškambaru mirdzēšana, priekškambaru plandīšanās, ventrikulāra tahikardija) parādīšanos var pavadīt akūtas sirds mazspējas (asins asinsspiediena pazemināšanās, plaušu tūska), hroniskas sirds mazspējas (vispārējs vājums, nogurums, elpas trūkums) simptomi. , apakšējo ekstremitāšu pietūkums), citas aritmijas (pilnīga AV blokāde, ventrikulāra fibrilācija) var izraisīt sirdsdarbības apstāšanos un klīnisku nāvi.
Aritmijas visbiežāk ir jebkuras slimības komplikācija. Tomēr, tiklīdz tie parādās, tie var to ievērojami pasliktināt klīniskā gaita. Ne visas aritmijas ir vienlīdz bīstamas un nozīmīgas gan slimības prognozei, gan pacienta dzīvībai:
|
Nokaušanas gaitai un prognozei nenozīmīga |
Nozīmīga slimības gaitai un prognozei |
Dzīvībai bīstami |
|
Sinusa tahikardija Sinusa bradikardija 1. pakāpes AV blokāde Salieciet zaru blokus Atsevišķas ekstrasistoles Priekškambaru fibrilācija (priekškambaru mirdzēšana) ar sirdsdarbības ātrumu, kas mazāks par 110 sitieniem minūtē |
Paroksizmāla supraventrikulāra (supraventrikulāra) tahikardija 2. pakāpes AV blokāde Ventrikulāras ekstrasistoles (biežas, sapārotas) Priekškambaru fibrilācija (priekškambaru mirdzēšana) ar sirdsdarbības ātrumu vairāk nekā 110 minūtē |
Paroksizmāla ventrikulāra tahikardija Ventrikulāra fibrilācija Ventrikulāra plandīšanās Pilnīga AV blokāde |
Bīstamība dzīvībai galvenokārt ir saistīta ar pēkšņas sirds nāves risku sirds apstāšanās rezultātā.
Aritmijas diagnostika
Primārā aritmijas diagnoze var būt sirds ritma traucējumiem raksturīgu klīnisku izpausmju klātbūtne.
Nākamais solis ir reģistrēt elektrokardiogrammu.
Tomēr aritmiju var uzreiz noteikt elektrokardiogrammā tikai tad, ja tā ir pastāvīga vai stabila. Tā kā daudzām aritmijām ir īslaicīgs (paroksizmāls) raksturs, bieži vien ir nepieciešama visu diennakti reģistrēta elektrokardiogramma (Holtera monitorings). Šajā gadījumā uz pacienta ķermeņa tiek uzstādīti sensori, kas savienoti ar kompaktu (kameras izmēra) ierīci, kas pacienta parastās dzīves laikā pastāvīgi reģistrē elektrokardiogrammu. Pilnīgi iespējams, ka ikdienas novērošanas laikā aritmija arī netiks reģistrēta.
Šajā gadījumā tiek veikti īpaši pētījumi, lai izraisītu aritmijas parādīšanos un noteiktu tās mehānismu. Tie ietver:
- transesofageālā sirds stimulācija.
- slīpums - pārbaude.
- intrakardiāls (invazīvs) elektrofizioloģiskais pētījums.
Ja Jums rodas biežas (ritmiskas vai neregulāras) sirdsdarbības, sirdsdarbības pārtraukumi vai īslaicīgas acu tumšuma epizodes, noteikti meklējiet medicīnisko palīdzību. Ārkārtīgi svarīgi ir reģistrēt aritmiju elektrokardiogrammā, lai noteiktu tās mehānismu, jo to var izārstēt tikai un tikai tad, kad zini, ko ārstē (?).
Aritmijas ārstēšana
Bradikardijas ārstēšana
Vienīgā bradikardijas ārstēšana ar zināmām klīniskām izpausmēm ir pastāvīga elektrokardiostimulatora implantācija.
Galvenās indikācijas pastāvīga elektrokardiostimulatora implantācijai ir:
II un III pakāpes atrioventrikulārā blokāde, ko pavada bradikardijas klīniskās izpausmes (elpas trūkums, reibonis, ģībonis) vai pauzes, kas ilgākas par 3 sekundēm, īpaši pacientiem ar hroniskas sirds mazspējas simptomiem.
Slims sinusa sindroms ar bradikardijas klīniskām izpausmēm , īpaši pacientiem ar sirdsdarbības ātrumu< 40 ударов в минуту в состоянии бодрствования.
Piezīme . Ja bradikardijai nav klīnisku izpausmju, tad specializēta ārstēšana parasti nav nepieciešama.
Priekškambaru fibrilācijas ārstēšana
Priekškambaru fibrilācija var būt paroksizmāla (paroksizmāla) vai pastāvīga.
Ja mums ir darīšana ar priekškambaru mirdzēšanas lēkmi, mums jācenšas to apturēt (īpaši, ja šī ir pirmā aritmijas parādīšanās jūsu dzīvē).
Ja Jums ir pastāvīga priekškambaru mirdzēšana, iespējams, regulāri jālieto zāles, lai kontrolētu sirdsdarbības ātrumu un novērstu insultu.
Kādas ir priekškambaru fibrilācijas mazināšanas (pārtraukšanas) metodes?
Lielākā daļa efektīvas zāles Lai apturētu priekškambaru fibrilācijas lēkmes, ir novokainamīds (perorāli un intravenozi) un hinidīns (orāli). To lietošana ir iespējama tikai saskaņā ar ārsta norādījumiem, kontrolējot elektrokardiogrammu un asinsspiediena līmeni. Lieto arī Cordarone (perorāli un intravenozi) un Propanorm (perorāli).
Anaprilīna, digoksīna un verapamila lietošana priekškambaru fibrilācijas mazināšanai ir mazāk efektīva, taču, samazinot sirdsdarbības ātrumu, tie uzlabo pacientu pašsajūtu (mazinās elpas trūkums, vispārējs vājums, sirdsklauves).
Lielākā daļa efektīva metode Priekškambaru mirdzēšanas atvieglojums ir elektriskā kardioversija (apmēram 90%). Taču īslaicīgas vispārējās anestēzijas (anestēzijas) nepieciešamības dēļ to izmanto gadījumos, kad pacienta stāvoklis aritmijas dēļ pakāpeniski pasliktinās, nav vai nav gaidāms pozitīvs medikamentozās terapijas efekts (piemēram, sakarā ar ilgstošai aritmijai).
UZMANĪBU! Ja Jums attīstās priekškambaru fibrilācijas lēkme, nekavējoties meklējiet medicīnisko palīdzību, jo šo aritmiju ieteicams apturēt nākamo 48 stundu laikā (!). Pēc šī perioda strauji palielinās intrakardiāla trombu veidošanās un ar to saistīto komplikāciju (insults) risks. Tāpēc, ja priekškambaru mirdzēšana turpinās ilgāk par divām dienām, Jums jālieto Warfarin (lai samazinātu asins recēšanu) 3-4 nedēļas un tikai pēc tam var mēģināt to pārtraukt. Ja rezultāts ir veiksmīgs, varfarīns jāturpina vēl 4 nedēļas; ja priekškambaru mirdzēšana turpinās, tas būs jālieto nepārtraukti.
Pēc veiksmīgas sinusa ritma atjaunošanas parasti tiek nozīmēti antiaritmiski līdzekļi (Allapinin, Propanorm, Sotalex, Cordarone), lai novērstu atkārtotus priekškambaru fibrilācijas uzbrukumus.
Kādi ārstēšanas pasākumi tiek veikti pastāvīga forma priekškambaru fibrilācija?
Ja Jums ir pastāvīga priekškambaru fibrilācijas forma (tas ir, visi mēģinājumi apturēt aritmiju ir bijuši neveiksmīgi), ir svarīgi veikt divus uzdevumus: kontrolēt sirdsdarbības ātrumu (apmēram 70-80 sitieni minūtē miera stāvoklī) un novērst asins recekļu veidošanās. Pirmā problēma tiks atrisināta, pastāvīgi lietojot digoksīnu, adrenerģiskos blokatorus (Egilok, Atenolol, Concor), kalcija antagonistus (Verapamilu, Diltiazemu) vai to kombināciju. Otrais risinājums nodrošina pastāvīgu varfarīna lietošanu, kontrolējot asinsreces sistēmas stāvokli (protrombīna indeksu vai INR).
Vai ir metodes, kā radikāli novērst priekškambaru mirdzēšanu (priekškambaru mirdzēšanu)?
Vienīgā metode priekškambaru fibrilācijas radikālai likvidēšanai ir plaušu vēnu radiofrekvences izolācija. Sarežģītības un augsto izmaksu dēļ šī katetra operācija pašlaik tiek veikta tikai lielos federālajos centros. Tās efektivitāte ir 50-70%.
Tāpat ar biežām priekškambaru fibrilācijas paroksizmām un pastāvīgu priekškambaru mirdzēšanas formu ir iespējams veikt AV mezgla radiofrekvences ablāciju, kurā tiek izveidots mākslīgs pilnīgs šķērseniskais bloks (trešās pakāpes AV blokāde) un tiek uzstādīts pastāvīgs elektrokardiostimulators. implantēts. Pēc būtības priekškambaru mirdzēšana paliek, bet cilvēks to nejūt.
Ekstrasistoles ārstēšana
Pacientu ar ekstrasistolu ārstēšana galvenokārt ir vērsta uz pamatslimības vai stāvokļa ārstēšanu, kas izraisīja tās attīstību (miokarda infarkta ārstēšana, korekcija ūdens-sāls metabolisms utt.). Daudzos gadījumos ekstrasistolu var novērst, mainot pacienta dzīvesveidu: ierobežojot vai pārtraucot kofeīnu saturošu dzērienu lietošanu, atmest smēķēšanu, ierobežojot alkohola patēriņu un stresa situācijas. Reti sastopama ekstrasistolija, kas nejauši atklāta pārbaudes laikā un kurai nav pievienotas klīniskas izpausmes, nav nepieciešama zāļu ārstēšana (!). Tomēr, ja ekstrasistolija, galvenokārt ventrikulāra, ir ļoti bieža (vairāk nekā 50 ekstrasistoles stundā), ir grupveida un arī pacientiem ir grūti panesama, ir nepieciešams lietot īpašus antiaritmiskus medikamentus (Atenolol, Allapinin, Propanorm, Etatsizin, Sotalex, Cordarone)
UZMANĪBU!!! Ilgstoša Allapinin, Etatsizin un Propanorm lietošana ir bīstama pacientiem, kuri pārcietuši miokarda infarktu.
Supraventrikulārās tahikardijas ārstēšana
Kad notiek ātras sirdsdarbības lēkme, vispirms tiek izmantoti īpaši testi:
- Valsalvas manevrs - spēcīga sasprindzinājums iedvesmas augstumā ar aizvērtu muti un saspiestu degunu.
- Ašnera tests - nospiežot uz aizvērtiem acs āboliem 4-10 sekundes guļus stāvoklī.
Šīs metodes var samazināt tahikardiju un dažos gadījumos to pārtraukt.
UZMANĪBU! Šos testus ir bīstami veikt gados vecākiem pacientiem ar smagu sirds mazspēju vai cerebrovaskulāru mazspēju.
Ja tahikardija turpinās, tiek lietotas īslaicīgas (bet ātras!) zāles (Anaprilīns, Verapamils).
Veiksmīga tahikardijas pārtraukšana negarantē uzbrukumu neesamību nākotnē. Drīzāk, gluži pretēji, tahikardijas parādīšanās norāda, ka jūsu sirdī ir tās parādīšanās apstākļi (vai iemesli), trūkst tikai iemesla (sākuma).
Ja tahikardijas uzbrukumi ir ļoti reti, viegli panesami un ātri apstājas, nav nepieciešama pastāvīga profilaktiska zāļu lietošana.
Biežām, ilgstošām tahikardijas lēkmēm ir nepieciešama pastāvīga antiaritmisko līdzekļu (Atenolol, Concor, Verapamil, Allapinin, Propanorm, Sotalex) lietošana.
Visu veidu supraventrikulārās tahikardijas radikāla ārstēšana ir sirds vadīšanas ceļu radiofrekvences ablācija, kuras laikā, izmantojot katetru, tiek veikts izolēts apdeguma ievainojums aritmijas vai patoloģiskā savienojuma “centrā” (papildu ceļš WPW sindroma gadījumā). Šīs tehnikas efektivitāte pārsniedz 90%.
Ventrikulārās tahikardijas ārstēšana
Šīs dzīvībai bīstamās tahikardijas parādīšanās brīdī ir steidzami jāmeklē neatliekamā medicīniskā palīdzība un, ja kambaru tahikardija ir izraisījusi klīnisku nāvi, ir jāspēj patstāvīgi veikt atdzīvināšanas pasākumus.
UZMANĪBU! Ja jūsu acu priekšā cilvēks pēkšņi zaudē samaņu, nenotiek spontāna elpošana un nav konstatēta galveno artēriju pulsācija (kaklā, cirkšņa krokā), nekavējoties sāciet reanimācijas pasākumus:
Pareizi novietojiet reanimējamo personu, nodrošinot caurlaidību elpceļi. Priekš šī:
- Pacients jānovieto uz līdzenas, cietas virsmas, un viņa galva pēc iespējas jānoliek atpakaļ.
- lai uzlabotu elpceļu caurlaidību no mutes dobums nepieciešams izņemt izņemamās protēzes vai citus svešķermeņus. Vemšanas gadījumā pagrieziet pacienta galvu uz sāniem un, izmantojot tamponu (vai improvizētu līdzekli), izņemiet saturu no mutes un rīkles.
Pārbaudiet spontānu elpošanu.
Ja nav spontānas elpošanas, sāciet mākslīgo ventilāciju. Pacientam jāguļ iepriekš aprakstītajā stāvoklī uz muguras ar strauji noliektu galvu atpakaļ. Pozu var panākt, novietojot spilvenu zem pleciem. Jūs varat turēt galvu ar rokām. Apakšžoklis jāstumj uz priekšu. Palīdzības sniedzējs dziļi ieelpo, atver muti, ātri pietuvina to pacienta mutei un, cieši piespiežot lūpas pie mutes, dziļi izelpo, t.i. it kā iepūšot gaisu plaušās un uzpūšot tās. Lai gaiss neizplūst caur reanimējamā cilvēka degunu, saspiediet viņa degunu ar pirkstiem. Tad palīdzības sniedzējs atliecas un atkal dziļi ieelpo. Šajā laikā pacienta krūtis sabrūk - notiek pasīva izelpošana. Pēc tam palīdzības sniedzējs atkal iepūš gaisu pacienta mutē. Higiēnas apsvērumu dēļ pirms gaisa pūšanas pacienta seju var aizsegt ar šalli.
Ja ieslēgts miega artērija pulsa nav, mākslīgā ventilācija jāapvieno ar krūškurvja kompresēm. Lai veiktu netiešo masāžu, novietojiet rokas vienu uz otras tā, lai plaukstas pamatne, kas atrodas uz krūšu kaula, būtu stingri viduslīnijā un 2 pirksti virs xiphoid procesa. Nesaliekot rokas un izmantojot savu ķermeņa svaru, vienmērīgi pārvietojiet krūšu kauli mugurkaula virzienā par 4-5 cm. Ar šo pārvietošanos notiek krūškurvja saspiešana. Veiciet masāžu tā, lai kompresiju ilgums būtu vienāds ar intervālu starp tām. Kompresijas ātrumam jābūt apmēram 80 minūtē. Pauzes laikā atstājiet rokas uz pacienta krūšu kaula. Ja jūs veicat atdzīvināšanu vienatnē, pēc 15 krūškurvja kompresijas veikšanas veiciet divus gaisa sitienus pēc kārtas. Pēc tam atkārtojiet netiešo masāžu kombinācijā ar mākslīgā ventilācija plaušas.
Neaizmirstiet pastāvīgi uzraudzīt savu atdzīvināšanas pasākumu efektivitāti. Reanimācija ir efektīva, ja pacienta āda un gļotādas kļūst sārtas, zīlītes savelkas un parādās reakcija uz gaismu, atjaunojas vai uzlabojas spontāna elpošana un miega artērijā parādās pulss.
Turpiniet reanimācijas pasākumus, līdz ierodas ātrā palīdzība.
Neatliekamās medicīniskās palīdzības arsenālā vienmēr ir defibrilators - ierīce, ar kuru dzīvībai bīstamas aritmijas gadījumā nepieciešams veikt spēcīgu elektrošoku, lai atjaunotu. normāls ritms. Dažos gadījumos izmanto neatliekamās palīdzības ārsti intravenoza ievadīšana antiaritmiskos medikamentus (lidokainu, kordaronu) un nogādāt pacientu intensīvās terapijas nodaļā, kur intensīva terapija un pacienta pārbaude.
Ventrikulārās tahikardijas turpmāko ārstēšanu nosaka patoloģija, kas izraisīja šīs briesmīgās aritmijas parādīšanos, un pašas tahikardijas īpašības (lokalizācija, stabilitāte, kontrakciju regularitāte utt.).
Kambaru tahikardijas parādīšanās in bērnība biežāk saistīta ar iedzimtu (iedzimtu) slimību (Brugadas sindromu). Šajā gadījumā tiek implantēts kardioverters-defibrilators - ārkārtīgi “inteliģenta” ierīce, kas “sajūt” (atklāj) dzīvībai bīstamas aritmijas parādīšanos un nekavējoties sniedz spēcīgu elektriskās strāvas triecienu, lai to nomāktu.
Vecākā vecumā izskats ventrikulāras aritmijas bieži saistīta ar labā kambara tā saukto aritmogēno displāziju (strukturālām izmaiņām). Šajā gadījumā tiek veikta aritmijas “centra” radiofrekvences ablācija (izdegšana).
Ja ventrikulāras tahikardijas (vai ventrikulāras fibrilācijas) parādīšanās pamatā ir kardiomiopātija (kreisā kambara strukturālas izmaiņas) vai koronārā sirds slimība (iepriekšējais miokarda infarkts), tiek implantēts kardioverters-defibrilators.
Ventrikulārās tahikardijas profilaktiskā ārstēšana ar zālēm, tostarp cilvēkiem ar implantētu kardiovertera-defibrilatoru, tiek veikta ar antiaritmiskiem līdzekļiem (Cordarone, Sotalex, Etatsizin, Propanorm un citiem).
UZMANĪBU! Etatsizin un Propanorm lietošana ir kontrindicēta pacientiem, kuri pārcietuši miokarda infarktu. Tā kā lielākā daļa antiaritmisko līdzekļu var izraisīt aritmijas parādīšanos vai pasliktināšanos, to lietošanai ir nepieciešama regulāra elektrokardiogrammas reģistrēšana un kardiologa uzraudzība.
Aritmija, kā likums, nav patstāvīga slimība. Tas bieži izpaužas kā simptoms, kas norāda uz daudzu patoloģisku stāvokļu parādīšanos: dažreiz nelielas un dažreiz diezgan dziļas izmaiņas, kas raksturīgas nopietnas slimības sirds un asinsvadu sistēmu.
Sirds aritmija, kas rodas pirmo reizi, ļoti biedē cilvēkus, pat ja tā pati par sevi nav bīstama. Piemēram, reta ekstrasistolija, kas parasti ir nekaitīga, var radīt nepatīkamas sajūtas, kurās cilvēks jūtas tā, it kā viņa sirds darbība būtu vienkārši apstājusies. Sirds sitiens izlaiž un pēc tam atsāk darbu... Ko darīt, ja tā neatsāk?
Aritmijas formas, kas neapdraud veselību un dzīvību, tomēr var ārstēt, kopā ar bīstamas aritmijas, ja tie traucē cilvēka dzīvei un darbam. Tomēr lasītājs, iespējams, vēlēsies uzzināt par sirdsdarbības traucējumu cēloņiem, jo daudzas aritmijas var izraisīt pacienta nāvi.
Bīstami un ne pārāk
Lielākā daļa cilvēku ar aritmiju saprot neregulāras sirds muskuļa kontrakcijas (“sirds pukst, kā vēlas”). Tomēr tā nav gluži taisnība. Ārsts šo terminu lieto jebkādiem sirdsdarbības traucējumiem (samazināties vai palielināties), tāpēc aritmiju veidus var raksturot šādi:
- , kas var būt saistīts ar elpošanas aktivitātes cikliem (ritma paaugstināšana ieelpojot un palēnināšanās izelpojot) vai rasties neatkarīgi no elpošanas, bet liecināt par kaut kādu sirds un asinsvadu patoloģiju (koronāro artēriju slimību vecumdienās) vai būt sekas, piemēram, pusaudžiem. Šāda veida aritmija ir nekaitīga un īpaša terapeitiskie pasākumi neprasa. Nav atšķirības starp sirds cikliem (> 0,05 s);
- tiek noteikta kā diagnoze, ja sirdsdarbība pārsniedz 90 sitienus/min, protams, bez redzama iemesla (skriešana, fiziski vingrinājumi, uztraukums). Parasti ar šādu pulsu mierīgos apstākļos tas nepārsniedz 160 sitienus minūtē un tikai intensīvas slodzes laikā var sasniegt līdz 200 sitieniem. To izraisa daudzi faktori, kas saistīti ar patoloģiskiem procesiem organismā, un tāpēc Šādas tahikardijas ārstēšana ir vērsta uz pamata slimību;
- Sinus raksturo regulāru, bet lēnu sinusa ritmu (mazāk par 60 sitieniem/min), kas saistīts un izriet no pārmērīgas fiziskās slodzes (profesionāliem sportistiem), patoloģiskām izmaiņām (ne vienmēr sirds un asinsvadu, piemēram, peptiska čūla), noteiktu medikamentu (digitalis) lietošanu. , antiaritmiskie un antihipertensīvie līdzekļi). Terapija ir vērsta arī uz to, lai novērstu cēloni, kas izraisīja bradikardiju, tas ir, pamata slimību;

- , kas rodas ar priekšlaicīgu vienas sirds daļas ierosināšanu un kontrakciju vai visu uzreiz, tāpēc atkarībā no tā, kur, kurā vietā radies impulss, kas izjauca normālu sirds kontrakciju secību, ekstrasistoles iedala priekškambaru, kambaru un tām. nāk no atrioventrikulārā mezgla. Ekstrasistoliskā aritmija ir bīstama, ja tā ir grupveida, agrīna un bieža, jo tā apdraud hemodinamiku un rezultātā var “attīstīties” ventrikulāra tahikardija vai kambaru fibrilācija, kam būs nopietnas sekas. Miokarda infarkta laikā ekstrasistoliskā aritmija tiek reģistrēta 100% gadījumu;

- , līdzīgi kā ekstrasistolija, attīstās pēkšņi un arī pēkšņi apstājas, raksturo regulārs, stingrs ritms, lai gan kontrakciju biežums var sasniegt 240 sitieni/min (priekškambaru) vai izteiktas hemodinamikas izmaiņas (ventrikulāra);
- Aritmijas, kas saistītas ar parasti ir labi reģistrēti EKG, ir dažādu patoloģiju pavadonis un simptoms un tiek ārstēti, ietekmējot pamatslimību. Blokādes, kas diezgan bieži izraisa (sinoaurikulāru un atrioventrikulāru) bradikardiju (40 sitieni minūtē un mazāk), tiek uzskatītas par dzīvībai bīstamām, un tām ir nepieciešams uzstādīt elektrokardiostimulatoru, kas kompensē sirds darbību.
- , kopā ar slimu sinusa sindromu un atrioventrikulāro blokādi, ir jāapsver un jāapraksta sīkāk, jo tie, iespējams, ir visizplatītākie un sarežģītākie sirds ritma traucējumu gadījumi.
Aritmija, sirds kontrakcijas un to ierakstīšana EKG, izmantojot priekškambaru fibrilācijas piemēru
Biežākie aritmijas cēloņi
Aritmiju veidošanās pamats ir normālu apstākļu trūkums ierosmes veidošanai vai šķēršļi tā izplatībai. Turklāt ritma traucējumus bieži izraisa izmaiņas pamata funkcionālie pienākumi sirds (automātiskums, uzbudināmība, vadītspēja). Tālāk minētie faktori var izraisīt traucējumus (vai to kombinācijas):
- Sirds un asinsvadu sistēmas organiska vai funkcionāla patoloģija ( , );
- Ne-sirds priekšnoteikumi, liekot sirdij strādāt tai ekstremālos apstākļos, ko rada neirorefleksa ietekme (ne vienmēr adekvāta), traucēta hormonālā regulēšana, elektrolītu un skābju-bāzes līdzsvara traucējumi vai endokrīnās sistēmas traucējumi;
- Liec savai sirdij sāpēt fizikālās un ķīmiskās ietekmes: alkohola lietošana, smēķēšana, pārkaršana un hipotermija, traumas, skābekļa trūkums, medikamentu (simpatomimētiskie līdzekļi, digitalis, diurētiskie līdzekļi) lietošana;
- Idiopātiski traucējumi sirdsdarbības ātrums, ja nav iemeslu vai izmaiņas sirds un asinsvadu sistēmā. Iespējams, sirdī joprojām ir kādas smalkas, netveramas izmaiņas, kuras vēl nevar “noķert” pat ar moderna aprīkojuma palīdzību. No šīs perspektīvas parasti tiek apsvērta parādīšanās veselīgā cilvēkā. idioventrikulārais ritms, kas patiesībā ir raksturīgi ļoti smagiem sirds bojājumiem un terminālajiem stāvokļiem.
Priekškambaru mirdzēšana un plandīšanās
Daži cilvēki priekškambaru mirdzēšanu sauc par mirgošanu, kas kopumā, lai arī ne pārāk pareizi, ir diezgan saprotami, jo tiek pievienots definējošais vārds "aritmija" un ārsts (vai internets) vienmēr zina, par ko ir runa mēs runājam par. Starp citu, tāda pati situācija rodas ar vārdu “sinuss, sinuss” (sinus, sinusa vietā), bet, ja cilvēks, meklējot savu slimību, noraizējies, meklē “sinusa mezgls”, tad interneta meklētājs noteikti novirziet viņu uz īsto kanālu un sniegs nepieciešamo informāciju, tāpēc šādās kļūdās nav nekā briesmīga. Šī ir neliela atkāpe, tagad par aritmiju tēmu.

Biežuma ziņā priekškambaru fibrilācija (AF) seko tūlīt pēc ekstrasistoles un ieņem 2. vietu izplatības ziņā. To raksturo ierosmes un kontrakcijas veidošanās tikai atsevišķos ātrija apgabalos (šķiedrās), kad šo procesu kopumā nav. Šis haotiska un nesakārtota atsevišķu šķiedru ierosināšana novērš impulsu pāreju atrioventrikulārajā mezglā, kā arī kambaros, uz kuriem joprojām nonāk atsevišķi impulsi, izraisot tur uzbudinājumu, kas reaģē ar neregulārām kontrakcijām. Atkarībā no tā, cik bieži šādi notikumi notiek, ir 2 MA veidi:
- Pastāvīgs;
- Paroksizmāls, kas laiku pa laikam rodas ar atšķirīgu lēkmju ilgumu.
Pamatojoties uz sirdsdarbības ātrumu, izšķir 3 priekškambaru mirdzēšanas formas:
- Sirdsdarbības ātrums mazāks par 60 sitieniem minūtē - Bradisistolija;
- 60-90 sitieni minūtē - normosistoliskais;
- Sirdsdarbības ātrums pārsniedz 90 sitienus minūtē - tahisistoliskais.
Uz EKG ar MA vilni R nav reģistrēts, jo nav priekškambaru uzbudinājuma, bet tiek konstatēti tikai priekškambaru viļņi f(frekvence 350-700 minūtē), kam raksturīga neregularitāte, formas un amplitūdas atšķirības, kas piešķir elektrokardiogrammai unikālu izskatu.

MA cēlonis var būt:
- Sirds muskuļa organiskie bojājumi;
- Ar vecumu saistītas izmaiņas (koronārā sirds slimība, bieži vien kopā ar arteriālo hipertensiju);
- Jauniešiem: , vārstuļu defekti ( , aortas slimība);
- Vairogdziedzera disfunkcija;
- Iedzimta patoloģija (sirds defekti);
- Akūts un hronisks;
- Miokarda infarkts;
- Pikants;
- Miokardīts, ;
- Kardiomiopātija.

Ārstēšana. Par planšetdatoriem un citiem zāļu formas ar sirds kambaru plandīšanos un fibrilāciju runu vairs nevar apspriest, jo tas ir nepieciešams nekavējoties. Turklāt reanimācijas pasākumi paredz:
- Elpceļu caurlaidība;
- Veicot ;
- Sirds defibrilācijas vai elektriskās stimulācijas veikšana;
- Acidozes, hipotensijas, smadzeņu tūskas u.c. korekcija.
Šādu stāvokļu prognoze parasti ir nelabvēlīga, taču īpaši šāda situācija ir bīstama pacientiem ar smagu sirds mazspēju vai, tas ir, kambaru plandīšanās un fibrilācijas rašanās šīs patoloģijas fona apstākļos, pieliek visas pūles. ārsti velti. Taču, ja iepriekš minēto patoloģisko stāvokļu nav, tad savlaicīga un intensīva reanimācija var būt veiksmīga un cilvēks tiks atdzīvināts.
Blokādes (vadības traucējumi)
Visizplatītākās blokāžu vietas ir:
- Sinoauricular un atrioventrikulāri mezgli;
- Atria;
- sasaistīt zarus un to zarus;
- Ventrikulārais muskulis.
Atkarībā no impulsu vadīšanas ātruma ir 3 blokādes pakāpes:
- 1 ēd.k. – impulsu vadīšana ir lēna, ar dažu kambaru kontrakciju zudumu;
- 2 ēd.k. – daļa impulsu nevar iziet cauri (nepilnīga blokāde);
- 3 ēd.k. – impulsi vispār nesasniedz vadošās sistēmas daļas (blokāde ir pabeigta).
Vadīšanas traucējumus, kas izraisa sirds ritma traucējumus, iedala pēc to rašanās vietas:

Atrioventrikulārā blokāde var būt dzīvībai bīstama
Atrioventrikulārā blokāde, kas ir sirds organisko bojājumu sekas, pati par sevi rada vēl sliktākas komplikācijas, kā rezultātā ievērojami palielinās nāves risks. Ja atrioventrikulārā blokāde ir 1. pakāpe. tiek ārstēts, ietekmējot pamatslimību, tad AV blokāde var kļūt pilnīga, kas traucē asins piegādi dzīvībai svarīgiem orgāniem, kas izraisa attīstību sirdskaite. Un tās jau ir sliktas sekas, tāpēc ārstēšanu nevar atlikt, pacients tiek hospitalizēts un tiek nozīmētas zāles, kas stimulē sirds darbību injekciju šķīdumos, pastāvīgi uzraugot pacienta stāvokli. Ja bradikardija izteikts, atzīmēja smaga sirds mazspēja, slims steidzami tiek implantēts mākslīgais elektrokardiostimulators.

Vēl sliktākas sekas var sagaidīt no 3. pakāpes atrioventrikulārās blokādes – pilnīgas šķērseniskās blokādes. Tā kā impulsu vadīšana no ātrijiem uz sirds kambariem caur AV mezglu pilnīgi nepastāv, tie sāk satraukties un sarauties pēc nepieciešamības (neatkarīgi viens no otra). Ja pulss nokrītas zem 20 sitieniem/min, var novērot periodisku samaņas zudumu, ko pavada krampji, kas rodas tā rezultātā. smadzeņu išēmija.Šo parādību sauc par krampjiem Adams-Morganni-Stoks, tiek uzskatīts par ārkārtīgi nopietnas sekas un nepieciešami tūlītēji reanimācijas pasākumi. Pretējā gadījumā nāve notiek ātri.
Sarežģīts gadījums – slima sinusa sindroms
Šī patoloģija neizvēlas vecumu, bet dod priekšroku noteiktiem apstākļiem:
- Miokarda bojājumi sirds išēmiskās slimības un miokardīta gadījumā;
- Saindēšanās ar zālēm (digitalis, β-blokatori, hinidīns), ko pacienti ilgstoši lieto aritmijas dēļ vai nepamatoti palielina devu, kas notiek, ja cilvēks, uzskatot, ka zina visu par savu slimību, sāk ārstēties patstāvīgi, bez ārsta līdzdalība;
- Miokarda infarkts;
- Dažādas izcelsmes asinsrites traucējumi.


Radiofrekvences ablācijas process

Pēc ablācijas: haotiski impulsi nevar iekļūt ātrija dobumā
Mazāk tablešu? Un ko pretī?
Jūs varat mēģināt ārstēt aritmiju mājās, taču atcerieties, ka aritmija un aritmija atšķiras. Dažām formām pat nav nepieciešama narkotiku ārstēšana, bet vienkāršos gadījumos varbūt palīdzēs augu spēks. Vienkārši neatsaucieties uz faktu, ka antiaritmiskas zāles tiek gatavotas no augiem (maijpuķīte, lapsglove, belladonna). Jūs noteikti nevarat sevi ārstēt ar šādām zālēm mājās. Tie ir indīgi un tiek izmantoti tikai mikrodozās, un tos var ražot tikai farmācijas rūpniecība.
Ir ļoti ieteicams sākt aritmijas ārstēšanu mājās ar uzturu un ikdienas rutīnu. Tāpat kā ar jebkuru citu sirds patoloģiju, pacientam tiek nozīmēta diēta Nr.10, izņemot taukainu, ceptu, marinētu, pikantu un sāļu pārtiku. Maltītēm jābūt daļējām, jo ievērojama ēdiena daļa, kas uzņemta ar lieliem intervāliem, pati par sevi var izraisīt aritmiju (pārtikas slodzi). Maltīšanās ar stipru kafiju un tējām un vēl jo vairāk ar alkoholu saturošiem dzērieniem arī nenovedīs pie laba, tie var kļūt par ritma traucējumu avotiem.
Daudzi “iesācēju” pacienti ļoti slavē vilkābele kā tautas līdzekli. Tagad tas ir pieejams tabletēs (starp citu, tās garšo diezgan patīkami) un tiek pārdotas aptiekās pilienu veidā. Vienkāršākais veids ir nopirkt pudeli vilkābeles, māteres un baldriāna (spirta šķīdumi!), tos samaisīt un lietot pa tējkarotei trīs reizes dienā pusstundu pirms ēšanas. Sirdsmiers ir garantēts, un tajā pašā laikā, ja Dievs dos, aritmija mazināsies.

Tiem, kuri noteiktu apstākļu dēļ alkohola tinktūras ir kontrindicēta, labāk ir pagatavot zāles no citiem tautas līdzekļiem. Piemēram:
- 0,5 kg citronu (smalki sagrieztu), ielej tikpat daudz medus, samaisa un pievieno sasmalcinātus 20 aprikožu kauliņu kodolus. Šo maisījumu ēd. Pa ēdamkarotei divas reizes dienā.
Sīpoli ar āboliem arī ir labs tautas līdzeklis: vienmēr pieejams, viegli pagatavojams un nekas negaršo:
- Nelielu sīpolu (sasmalcinātu) sajauc ar rīvētu ābolu un ņem 2 reizes dienā starp ēdienreizēm mēnesi.
Vai arī šeit ir vēl viena tautas recepte, kas ļoti piemērota vasarai. Tiem, kam ir vasarnīca, zāles aug dārzā:
- Selerijas sakni (rīvētu) sajauciet ar pētersīļiem, dillēm un majonēzi, tomēr daži pievieno sāli, bet tas, iespējams, būs lieki, jo majonēze to satur.
Lieliski, ja ar tautas līdzekļiem aritmija tiek aizmirsta, bet, ja tā joprojām traucē, tad ar šo problēmu jādodas uzreiz pie ārsta, lai noskaidrotu tās izcelsmi, bīstamības pakāpi un izvēlētos ārstēšanu.
Video: TV programma par aritmiju
Video: speciālists par aritmijām
Sirds ir visa mūsu ķermeņa dzinējspēks, un vispārējais stāvoklis ir atkarīgs no tā darba.
Šobrīd pasaulē ir diezgan nelabvēlīga vides situācija, dzīvojam trakulīgā ritmā, nesabalansēts uzturs, mūs pārņem stress un emociju uzplūdi, kā rezultātā tiek traucēta šī dzīvībai svarīgā orgāna normāla darbība.
Sirds slimības ļoti bieži noved pie dzīves līmeņa pasliktināšanās un atkarības no medikamentiem. Invaliditātes un pat nāves gadījumi ir bieži.
Eksperti zina daudzus sirds slimību veidus. Katram atsevišķam gadījumam ir savas īpašības un simptomi. Visas šīs kaites parasti klasificē pēc kopīgām pazīmēm.
Daudzi cilvēki apzināti ignorē sirds slimību simptomus. Turklāt ne vienmēr tiek novērots konkrētas slimības sāpju sindroms.
Nevērība pret savu veselību noved pie pasliktināšanās medicīniskie rādītāji. Nav noslēpums, ka 45% no visiem nāves gadījumiem ir no sirdslēkmes.
Šajā rakstā mēs sīkāk aplūkosim vienu no sirdsdarbības traucējumiem, ko sauc par aritmiju.
Ideālā gadījumā mūsu sirdij vajadzētu darboties kā pulkstenim. Tā ritmam jābūt tādai pašai regularitātei un biežumam. Tas nodrošina nepārtrauktu barības vielu un skābekļa piegādi visiem orgāniem un audiem. Ja ķermeņa galvenajā "vadītājā" rodas darbības traucējumi, mums jārunā par aritmiju.
Medicīna zina daudzus šīs slimības veidus, un ārstēšana jāsāk tikai pēc slimības izpausmju noteikšanas.
Raksta saturs:
Iespējamie iemesli
Kad sirds strādā normāli, mēs dažreiz pat aizmirstam, ka šis orgāns atrodas mūsu ķermenī. Bet diemžēl tas ne vienmēr notiek.
Šo slimību rašanās iemesli ir diezgan daudz.
- Ģenētiskā predispozīcija ir pirmajā vietā
- Nākamais faktors ir nepareizs uzturs.
- Šis saraksts ir jāpapildina ar fizisko aktivitāšu trūkumu, kā arī stipro alkoholisko dzērienu un nikotīna ļaunprātīgu izmantošanu.
- Ļoti bieži cēlonis ir nervu darbības traucējumi.
- Viens no galvenajiem iemesliem ir patoloģija, kas liecina par išēmisku slimību, miokardītu, sirds slimību vai kardiomiopātiju.
- Dažreiz tas var būt pirms sirdslēkmes vai būt tā sekas.
- Vielmaiņas traucējumi organismā var izraisīt arī aritmiju.
- Kulminācija.
- Smadzeņu patoloģijas.
- Infekcijas un sēnīšu slimības.
- Kuņģa-zarnu trakta slimības.
- Aritmija var rasties zāļu pārdozēšanas rezultātā vai smagas saindēšanās gadījumā.
- Aritmijas cēlonis var būt rētaudu klātbūtne orgānā, kas kavē impulsu pāreju.
- Ēšanas mānija. Pilns kuņģis rada spiedienu uz diafragmu. Šī iemesla dēļ elpošana kļūst bieža un periodiska. Lai nodrošinātu audus un orgānus ar nepieciešamo skābekļa daudzumu, sirds muskulis sāk strādāt daudz intensīvāk. Neaizmirstiet, ka gremošanas process ķermenim ir ļoti enerģiju patērējošs.
Aritmijas pazīmes– sasalšana vai neregulāra sirdsdarbība. Ja pukst ļoti spēcīgi, cilvēks var sajust sāpes krūtīs, un, ja starp sirdspukstiem ir ievērojami pārtraukumi, iespējams ģībonis.
Raksturīgi simptomi
 Veselam cilvēkam sirdspukstu skaitam jābūt no 60 līdz 80 sitieniem minūtē. Ir svarīgi, lai šīs kontrakcijas notiktu ar tādu pašu biežumu.
Veselam cilvēkam sirdspukstu skaitam jābūt no 60 līdz 80 sitieniem minūtē. Ir svarīgi, lai šīs kontrakcijas notiktu ar tādu pašu biežumu.
Ar tahikardiju sitienu skaits kļūst lielāks, ar bradikardiju - daudz mazāk, un ar ekstrasistolu sirdsdarbība kļūst neregulāra. Šie traucējumi ir aritmijas simptomi.
- Priekškambaru fibrilācija. Simptomi: ātra sirdsdarbība, elpas trūkums, durošas sāpes krūtīs, pastiprināta svīšana, muskuļu vājums, bieža urinēšana. Nepamatotas bailes, panika, reibonis, ģībonis.
- Paroksizmāla tahikardija. Tas var ilgt no dažām minūtēm līdz vairākām dienām. Uzbrukumu pavada sāpes krūtīs, troksnis ausīs un reibonis. Parādās slikta dūša, paaugstinās ķermeņa temperatūra, zarnās uzkrājas gāzes, vispārējs vājums, ģībonis.
- Sinusa bradikardija. Iespējamas sāpes sirds rajonā, pastiprināta svīšana, asinsspiediena izmaiņas, atmiņas traucējumi, izklaidība, krampji.
- Ekstrasistolija. Kādas ir pazīmes: bailes, bezcēloņa trauksme, sāpes krūtīs, gaisa trūkums, pastiprināta svīšana.
Pirmkārt, ir nepieciešams diagnosticēt slimību un tikai pēc tam sākt to ārstēt.
Ļoti bieži sirds ritms tiek traucēts citu slimību dēļ. Tāpēc ir jāievēro šādi ieteikumi:
- Ņem vērā visus apstākļus, kas var būt uzbrukuma cēlonis (piemēram, magnētiskās vētras vai stress).
- Neaizmirstiet par zāles noteicis ārsts un lietojiet tos laikā.
- Regulāri apmeklējiet savu ārstu un veiciet nepieciešamos izmeklējumus.
- Lietojiet zāles, kas novērš asins recekļu veidošanos. Pievienojiet savai diētai pārtiku, kas šķidrina asinis (ķiplokus, linu sēklas).
- Lietojiet zāles, kas stiprina sirds muskuli.
- Aizsargājiet sevi no emocionāla stresa un stresa.
- Izvairieties no kafijas, cigarešu un stipro alkoholisko dzērienu lietošanas.
- Ēd pareizi.
 Šie ieteikumi aritmijas ārstēšanai tiek uzskatīti par visizplatītākajiem, un tie jāievēro ikvienam, īpaši tiem, kam ir nosliece uz sirds un asinsvadu slimībām.
Šie ieteikumi aritmijas ārstēšanai tiek uzskatīti par visizplatītākajiem, un tie jāievēro ikvienam, īpaši tiem, kam ir nosliece uz sirds un asinsvadu slimībām.
Atcerieties, ka pareizs attēls dzīvība ir garantēta, samazina slodzi uz visiem orgāniem, un sirds šajā gadījumā nav izņēmums.
Kā ārstēt mājās?
Daudz ir zināms tautas receptes pamatojoties uz augiem, kas var mazināt stresu organismā, novērst aritmijas lēkmes un samazināt to izpausmju biežumu.
- Vilkābeļu ziedi un augļi A. Lai pagatavotu ārstniecisku dzērienu, jāņem 1 ēdamkarote kaltētu ziedu vai 50 grami augļu un jāaplej ar glāzi verdoša ūdens. Labāk to darīt termosā. Pēc infūzijas novārījumu lieto 10 minūtes pirms ēšanas, 3 reizes dienā, pa pusglāzei.
- Saliekams maisījums. Ņem 500 gramus citrona un sarīvē, pievieno 500 gramus medus un 20 sasmalcinātas aprikožu sēklas. Visas sastāvdaļas rūpīgi sajauc, maisījumu lieto pirms ēšanas 2 reizes dienā - no rīta un vakarā.
- Zāļu novārījums. Lai pagatavotu novārījumu, ņem pa 1 ēdamkarotei ķimenes augļu, baldriāna saknes, fenheļa augļu un piparmētru. Maisījumu aplej ar verdošu ūdeni un liek ūdens vannā. Atstāj uz 15 minūtēm, noņem, lai pilnībā atdziest. Pirms gulētiešanas ņemiet 1 ēdamkaroti gatavā produkta.
- Sīpolu līdzeklis. Vieglas aritmijas gadījumā palīdz šāds tautas līdzeklis. Lai to pagatavotu, jāņem viens mazs sīpols un ļoti smalki sagriež. Atsevišķi sarīvējiet vidēja izmēra ābolu. Sastāvdaļas sajauc, gatavo maisījumu ņem starp ēdienreizēm, bet ne vairāk kā divas reizes dienā. Lai sasniegtu efektu, ārstēšanas kurss ir vismaz viens mēnesis.
- Žāvēti augļi. Šī recepte ir viena no pazīstamākajām tautas medicīna aritmijas ārstēšanai un profilaksei. Pagatavo ārstniecisko maisījumu: ņem 200 gramus žāvētu aprikožu, rozīņu un valriekstu, pievieno 5 ēdamkarotes medus un izspiež viena citrona sulu. Sastāvam var pievienot arī citrona miziņu. Visu kārtīgi samaisa, liek burkā un uzglabā ledusskapī. Ņem 1 ēdamkaroti maisījuma no rīta pēc ēšanas. Ārstēšanas kurss ir viens mēnesis, pēc tam jums ir nepieciešams 10 dienu pārtraukums un pēc tam turpināt ārstēšanu.
Ja Jums ir aritmija, jums jācenšas no uztura izņemt pikantos un sāļos ēdienus. Jums ir jāaizmirst par ceptiem un taukainiem ēdieniem. Nav ieteicams saldais gāzēts ūdens, kūpināta gaļa, olas, kafija, skābs krējums. Jāsamazina šokolādes, saldumu, dažādu saldo miltu izstrādājumu, alkohola patēriņš un pilnībā jāaizmirst par tabaku.
 Jums nevajadzētu pārslogot ķermeni ar pārmērīgu fizisko slodzi, taču neaizmirstiet, ka jums ir nepieciešams vadīt aktīvu dzīvesveidu.
Jums nevajadzētu pārslogot ķermeni ar pārmērīgu fizisko slodzi, taču neaizmirstiet, ka jums ir nepieciešams vadīt aktīvu dzīvesveidu.
Un pats galvenais, nenodarbojieties ar pašārstēšanos. Tikai pieredzējis kardiologs pēc daudziem pētījumiem var pieņemt lēmumu par noteiktu zāļu izrakstīšanu.
Preventīvie pasākumi
Tiek ņemta vērā aritmija bīstama slimība, un tā novēršana ietver virkni pasākumu. Ir ļoti svarīgi novērst šīs slimības attīstību, kas ir pilns ar nepatīkamām sekām.
- Slimību ārstēšana, kas ir cieši saistīti ar sirds slimībām. Šis arteriālā hipertensija, dažādas patoloģijas vairogdziedzeris, vīrusu infekcijas.
- Pareizs uzturs. Jūsu uzturā jāiekļauj pārtikas produkti, kas bagāti ar kāliju un magniju (rieksti, saulespuķu sēklas, pākšaugi, graudaugi, klijas). Jums jāēd vairāk dārzeņu un augļu. Un galvenais ir nepārēsties, it īpaši naktī.
- Pilnīgi nepieciešams atteikties no sliktiem ieradumiem un ievērot veselīgu dzīvesveidu.
- Dozēta fiziskā aktivitāte. Vairāk jāstaigā svaigā gaisā un jāveic maigi fiziski vingrinājumi. Ja ārsts atļauj jums skriet, staigāt sacīkstēs vai peldēt.
- Nepieciešams kontrolēt Jūsu svars, asinsspiediens un cukura līmenis asinīs.
- Neļaujies emocijām, izvairies no stresa. Neaizmirstiet par veselīgu, pilnvērtīgu miegu un bez pārslodzes.
Atcerieties, ka cīņa ar aritmiju būs veiksmīga tikai tad, ja uzņemsies atbildību par savu veselību un klausīsi ārsta ieteikumus.
Sirds aritmija ir sirdsdarbības ritma traucējumi, kā arī nepareiza elektrisko impulsu darbība, kas ietekmē sirdsdarbības ātrumu, kā rezultātā tā var pukstēt lēni vai ļoti ātri.
Daudzi pacienti ir ieinteresēti, kāpēc aritmija ir bīstama? Visbiežāk aritmija nerada nopietnas briesmas un parādās kā rezultātā visvairāk vienkāršus iemeslus vai tādas darbības kā pārēšanās vai neērtu apģērbu valkāšana.
Pacienti aritmijas stāvokli raksturo kā sajūtu, ka viena no kontrakcijām izkrīt no cikla, tas ir, kā vienkāršu sirds muskuļa darbības pārtraukumu. Dažos gadījumos aritmijas parādīšanās var ievērojami pasliktināt cilvēka stāvokli un dzīves kvalitāti. Slimība var izraisīt nopietnus traucējumus sirds un asinsvadu, nervu un endokrīnās sistēmas darbībā.
Veidi
Ir 4 šīs slimības veidi:
- sinusa aritmija;
- mirgošana;
- sirds blokāde;
- ekstrasistolija.
Katru no šiem veidiem var raksturot ar atsevišķām specifiskām pazīmēm, un katram no tiem ir raksturīgs īpašs slimības smaguma līmenis. Pēc slimības veida noteikšanas var adekvāti spriest, vai aritmija šajā gadījumā ir bīstama un kādu ietekmi tā atstāj uz veselību. Pēc tam tiek nozīmēta ārstēšana, lai atjaunotu ķermeņa sparu un spēku.
Sāksim ar priekškambaru mirdzēšanu, tā izpaužas kā neregulāras un nenoteiktas kontrakcijas, izjaucot sirds ritmu. Tā rezultātā var attīstīties sirdslēkme vai pat insults. Tātad, vai sirds aritmija ir bīstama? Kā viena no sirds un asinsvadu sistēmas slimībām tā rada diezgan lielas briesmas pacienta veselībai, kā arī rada daudz diskomforta un liek pastāvīgi uztraukties par savu labsajūtu.
Apskatīsim, kāpēc sinusa aritmija ir bīstama. Šis aritmijas veids tiek uzskatīts par vienu no bīstamākajiem, tomēr dažos gadījumos tas var būt drošs veselībai, ja ievēro pareizais režīms dzīvi.

Mēs nedrīkstam aizmirst, ka šī patoloģija norāda uz pārkāpumiem dabas procesiem asins cirkulācija Mazākā novirze no ārsta noteiktā režīma var būtiski pasliktināt pacienta stāvokli, kā rezultātā palielinās pacienta nāves risks. Gandrīz jebkura veida sirds aritmijas gadījumā pacients jūt:
- vispārējs vājums;
- migrēna;
- slikta dūša;
- vemšana;
- iespējams sāpīgas sajūtas krūšu rajonā.
Runājot par sirds blokādi, tas var izraisīt nopietnākas sekas, piemēram, smadzeņu išēmiju.
Pēdējā sarakstā ir ekstrasistolija, kas ir priekšnoteikums tahikardijas, kā arī sirds disfunkcijas attīstības sākumam, jo ar to pulss minūtē pārsniedz 200. Tas nozīmē, ka galvenais orgāns cilvēka organismā piedzīvo milzīgu slodzi, izraisot letālu risku veselībai vai akūtas sirds slimības risku.

Vai sinusa aritmija ir bīstama?
Aritmija medicīnā nav nekas jauns, tai jau sen ir sava klasifikācija, praksē ir savākts milzīgs daudzums datu par slimību, un ir daudz ārstēšanas iespēju, taču ne viena no tām nedod 100% garantiju pacientam. atveseļošanās.
Sirds ritma traucējumi var parādīties kā reakcija uz organisma adaptāciju, taču tie tomēr veicina noteiktas izmaiņas hemodinamikā, kas var radīt lielas nepatikšanas organismam. Cik bīstama ir sirds aritmija un kāpēc?
Vienu brīdi cilvēka ķermenis var piedzīvot smagu skābekļa badu, bet nākamajā – veselības stāvoklis būs ideāls, tāpēc sinusa aritmija ir bīstama. Šādi lēcieni ļoti kaitīgi ietekmē smadzeņu, nervu sistēmas un plaušu stāvokli. Tas nozīmē, ka smagu uzbrukumu gadījumā pacientam var rasties plaušu tūska, iespējama strauja asinsspiediena pazemināšanās vai smaga migrēna.
Ārsti ļoti bieži novēro gadījumus, kad cilvēks ar aritmiju pēkšņi zaudē samaņu. Var tikai iedomāties, kādas varētu būt sekas, ja ar auto brauktu slims cilvēks.
Cēloņi
Visbiežāk šī patoloģija rodas dažādu nervu sistēmas traucējumu fona apstākļos:
- nervu sabrukumi;
- smags darbs;
- stress;
- emocionāla pārslodze;
- depresija;
- mugurkaula slimības;
- kuņģa un plaušu slimības;
- endokrīnās sistēmas traucējumi;
- audzēji un galvas traumas.
Turklāt iemesls var būt pašā orgānā, piemēram, aritmija var veidoties sirdslēkmes vai distrofijas rezultātā. Elektrolītu līdzsvaram asinīs, proti, magnija, kālija, kalcija un nātrija, ir ļoti liela nozīme aritmijas attīstībā.

Tādas vielas kā alkohols, nikotīns, oglekļa dioksīds, toksiskas vielas, kā arī hroniskas infekcijas organismā ļoti kaitīgi ietekmē sirds muskuli. Turklāt tie var izraisīt asinsvadu spazmas, un tas ir pilns ar smadzeņu un miokarda skābekļa badu, kā arī transporta traucējumiem. nervu impulsi. Ir arī gadījumi dzimšanas defekti sirdis ar dažāda veida aritmijām.
Bija gadījumi, kad slimība radās pilnīgi veseliem cilvēkiem, tas ir, parādījās īslaicīgi un ātri pārgāja. Parasti šo stāvokli izraisa saaukstēšanās, pārmērīgs darbs vai alkohols. Līdzīgos gadījumos slimība pāriet nemanot, neradot cilvēkam nepatīkamas sajūtas vai sekas.
Dažus saslimstības veidus ikdienā pacients var vienkārši nepamanīt, tos atklāj tikai kārtējo medicīnisko pārbaužu laikā vai kāda cita negadījuma rezultātā. Bet praktiski vienmēr cilvēks skaidri izjūt patoloģijas klātbūtni, kas rada daudz neērtības un nepatīkamas sajūtas.
70% gadījumu pacientiem ir nepieciešams veselības aprūpe un ārstēšana. Bez pienācīgas tādas slimības kā aritmija ārstēšanas sekas cilvēkam var būt pilnīgi nelaimīgas, sākot no invaliditātes līdz nāvei.
Ir vērts atzīmēt, ka šīs patoloģijas klātbūtnē klīniskā aina vairāk ir atkarīgs no slimības rakstura, nevis no tās rašanās cēloņa. Tāpēc savlaicīga atklāšana un ārstēšana ir ceļš uz veselību un sirds ritma traucējumu novēršanu.
Simptomi un klīniskā aina
Sirds aritmija vispirms sāk savu attīstību latentā formā, vispār neizpaužoties. Bradikardijas un tahikardijas simptomiem ir vairākas nelielas atšķirības. Pēc latentās stadijas parādās simptomi, kas norāda uz hipertensiju, sirds išēmiju, smadzeņu audzējiem un vairogdziedzera slimībām.

Galveno aritmijas pazīmju saraksts:
- vispārējs ķermeņa vājums;
- kļūst tumšāks acīs;
- aizdusa;
- ātra noguruma spēja;
- reibonis;
- Bieži vien pacientam šķiet, ka viņš drīz zaudē samaņu.
Ja cilvēks pamana līdzīgus simptomus, samaņas zudumu uz 5–10 minūtēm, bradikardiju var svītrot no slimību saraksta. Līdzīgi apstākļi netiek novēroti šajā aritmijas formā. Kas attiecas uz tahikardijas simptomiem, tie izskatās nedaudz atšķirīgi, sākumā tie ir pārāk līdzīgi vispārēja nespēka simptomiem.
Tahikardijas un bradikardijas izpausmes ir atšķirīgas, tāpēc tās jāapsver atsevišķi. Samaņas zuduma gadījumā tahikardijas dēļ cilvēks ir bezsamaņā mazāk nekā minūti, kas ir īslaicīgs samaņas zudums. Priekškambaru fibrilācija un citi tahikardijas veidi izpaužas smagākā veidā, ilgstoši liedzot cilvēkam jutīgumu, un tas ir nepieciešams steidzama hospitalizācija lai glābtu dzīvību.

Jāņem vērā, ka atsevišķos gadījumos aritmiju var pavadīt hroniskas vai akūtas sirds mazspējas pazīmes, strauji pazeminās asinsspiediens, pasliktinās elpošana un pietūkst plaušas. Citos gadījumos pacients pēkšņi zaudē samaņu un var būt uz klīniskas nāves robežas. Kā varētu saprast, slimība izpaužas ar pavisam citām pazīmēm, un tieši šeit slēpjas tās galvenās briesmas.
Diagnostika
Līdz šim jau ir izstrādāts milzīgs skaits metožu aritmijas diagnosticēšanai. Obligāts solis ir ierakstīt elektrokardiogrammu. Dažkārt ārsti speciālisti apzināti provocē aritmiju, lai to varētu fiksēt un precīzi noteikt slimības avotu.

Tātad slimības diagnoze ir sadalīta divos posmos - aktīvajā un pasīvajā. Pasīvie ietver:
- Elektrokardiogrāfija. Elektrodi ir savienoti ar pacienta krūtīm, rokām un kājām. Tālāk tiek pētīts sirds kontrakcijas fāžu ilgums un reģistrēti intervāli.
- Ikdienas EKG monitorings. Šo problēmas noteikšanas metodi sauc par Holtera metodi. Procesa būtība ir tāda, ka pacients visas dienas garumā nēsā portatīvo reģistratoru, ar kura palīdzību ārsti saņem visu nepieciešamo informāciju.
- Ehokardiogrāfija. Diagnostika tiek veikta, izmantojot ultraskaņas sensoru. Ārsts apskata sirds kambaru attēlu, pārbauda vārstuļu un sieniņu kustību un precizē to izmērus.
Ir reizes, kad ar šādu pētījumu nepietiek. Ārstiem ir mākslīgi jāuzsāk sirds aritmija. Bet tam jābūt pilnīgi drošam pacientam. Šiem nolūkiem ir izstrādāti vairāki vienkārši standarta testi:
- elektrofizioloģiskais pētījums;
- fiziskais darbs;
- slīpuma galds;
- kartēšana.

Kontrindikācijas un profilakse
Personai, kurai diagnosticēta aritmija, nekavējoties jāsamazina ikdienas fiziskās aktivitātes līmenis. Iemesls ir skaidrs visiem: fiziskās aktivitātes laikā ievērojami paātrinās sirdsdarbība, kas var izraisīt sirds mazspēju.
Svarīgi: Sirds aritmijas gadījumā pašārstēšanās sekas var būt ļoti postošas, pašārstēšanās ir stingri aizliegta!
Kā profilakses līdzekli mēs varam ieteikt cilvēkiem biežāk iziet pilnvērtīgus vingrinājumus. medicīniskās pārbaudes, ieskaitot elektrokardiogrāfiju. Tādā veidā ārsti varēs laikus atklāt slimību, tās veidošanās stadijā, kas būtiski palielinās iespējas pilnībā atveseļoties.


