KAPITOLA 5. SYNDRÓM ZVÝŠENÉHO VNÚTRAKRANIÁLNEHO TLAKU. VARIANTY DISLOKÁCIÍ MOZGU A INTRAKCIÍ MOZGOVÉHO KMEŇA. HYDROCEPHALUS
VYSOKÝ SYNDRÓM
VNÚTRAKRANIÁLNY TLAK
Jeden z popredných prejavov rôzne patológie mozog zvyšuje syndróm intrakraniálny tlak, ktorá si často vyžaduje neurochirurgickú intervenciu.
Bežne asi 80 % objemu lebečnej dutiny zaberá mozgová hmota, 10 % krv a ďalších 10 % CSF.
Mozgové tkanivo má elasticitu, viskozitu a plasticitu. Vo vnútri lebky existujú dva typy tlaku: cerebrospinálny mok a intracerebrálny. Normálne je intrakraniálny tlak určený pomerom sekrécie, adsorpcie, intrakraniálneho krvného obehu a CSF. Množstvo CSF v subarachnoidálnom priestore a komorách bežne dosahuje 100-140 ml. K produkcii CSF v komorovom systéme dochádza najmä v plexusoch choroidey. CSF z komôr vstupuje do zadnej lebečnej jamy, potom do bazálnych cisterien a do subarachnoidálneho priestoru konvexitálneho povrchu mozgových hemisfér kde dochádza k väčšine resorpcie CSF.
Časť CSF (25 % u dospelých) uniká do subarachnoidálneho priestoru miecha a vstrebáva sa do krvi v oblasti koreňov miechového nervu.
Intrakraniálny tlak u zdravého človeka v polohe na chrbte sa pohybuje od 100 do 180 mm vodného stĺpca. Zvýšenie intrakraniálneho tlaku môže byť spôsobené zhoršenou cirkuláciou CSF v dôsledku ťažkostí s jeho prechodom cez komorový systém alebo cez subarachnoidálne priestory. Medzi ďalšie dôvody spôsobujúce jeho zvýšenie patrí hypersekrécia CSF alebo naopak ťažkosti s jeho absorpciou membránami mozgu.
Zvýšený intrakraniálny tlak najčastejšie závisí od nasledujúcich faktorov:
Objem intrakraniálnej patologickej formácie;
Reaktívny edém mozgového tkaniva susediaceho s nádorom (perifokálna oblasť), ako aj vo vzdialenejších oblastiach mozgu;
Ťažkosti s odtokom krvi cez odtokové žilové cievy. Tento faktor spôsobuje poruchy krvného obehu a parenchýmu, rozvoj kongestívneho množstva mozgu, zvýšenie priepustnosti hematoencefalickej bariéry a zvýšenie edému mozgu;
Liquorostáza v cisternách základne mozgu;
Lokálna alebo celková expanzia komorového systému v dôsledku dočasnej obštrukcie odtoku CSF cez likvorový systém (okluzívny hydrocefalus) - Obr. 5-1.
Pred zvýšeným intrakraniálnym tlakom je mozog chránený kompenzačnými mechanizmami.
■ Zníženie objemu intrakraniálnej venóznej krvi. Tento typ kompenzácie sa aktivuje, keď sa patologický objemový proces zvyšuje a je reprezentovaný vytláčaním malého ale
Ryža. 5-1. Okluzívny hydrocefalus laterálnej a tretej komory v dôsledku zhoršeného odtoku likvoru z komorového systému na úrovni Sylviovho akvaduktu. CT vyšetrenie mozgu: a - priečna projekcia; b - čelné.
dostatočné na obnovenie rovnováhy množstva žilovej krvi. Pri nej sa nemení prietok krvi mozgom, nezvyšuje sa žilový tlak, len sa zmenšuje objem intrakraniálnej venóznej krvi.
■ Zníženie objemu CSF. Tento mechanizmus je zvyčajne pripojený o niečo neskôr ako prvý. Keď sa objem patologickej formácie zväčší, začne vytláčať CSF z komôr a subarachnoidálnych priestorov, v dôsledku čoho sa zužuje subarachnoidálny priestor, objem cisterien a oblasť komorového systému, kde je patologická formácia nachádza klesá.
■ Zníženie obsahu vody v mozgovom tkanive. Táto kompenzácia sa veľmi zriedka vyskytuje sama o sebe. Zvyčajne je výsledkom dehydratácie vyvolanej liekmi.
V dôsledku zvýšeného intrakraniálneho tlaku sa tekutina hromadí v medzibunkových priestoroch (edém) alebo v samotnej bunke (opuch). V tomto ohľade existujú dva hlavné mechanizmy rozvoja mozgového edému: vazogénny a cytotoxický. Prvým mechanizmom sa zvyšuje priepustnosť hematoencefalickej bariéry na kapilárnej úrovni a tekutina sa hromadí najmä v medzibunkových priestoroch. K cytotoxickému mechanizmu dochádza v dôsledku poškodenia mozgových buniek s narušením ich metabolizmu, narušením metabolizmu elektrolytov a vody a akumuláciou tekutiny v bunkách.
Zvyčajne tieto dva procesy prebiehajú navzájom paralelne. Výskyt edému-opuchu mozgu je sprevádzaný zvýšením intracerebrálneho tlaku, čo vedie k stlačeniu kapilár mozgu, zníženiu jeho krvného zásobenia, deformácii jednotlivých štruktúr a narušeniu funkčnej aktivity nervových buniek.
Mozog je špecifické tkanivo, ktoré sa vyznačuje vysokou energetickou aktivitou pri absencii ukladania energetických zdrojov. Preto akákoľvek zmena, aj malá, cerebrálny prietok krvi môže viesť k narušeniu jeho metabolizmu a hypoxii. Je známe, že hlboká hypoxia, pretrvávajúca 5 minút, môže viesť k smrti neurónov v mozgovej kôre (dekortikácia). Hypoxia do 15 minút spôsobuje smrť všetkých častí mozgu až po stredný mozog a do 20 minút až po predĺženú miechu vrátane. Každú minútu pretečie mozgom 1200-1500 ml krvi. Čas prietoku krvi mozgom je 6-8 s.
V cievach mozgu, ako v každom inom orgáne, je prietok krvi zabezpečený perfúznym tlakom. Perfúzny tlak sa rovná rozdielu medzi stredným arteriálnym tlakom a tlakom v žilách orgánu, čo prakticky zodpovedá intrakraniálnemu tlaku. Z vyššie uvedeného je zrejmé, že zvýšenie intrakraniálneho tlaku vedie k zníženiu perfúzneho tlaku, to znamená, že medzi nimi existuje inverzný vzťah. Pokles perfúzneho tlaku je do určitej miery kompenzovaný mechanizmom samoregulácie prietoku krvi mozgom. Autoregulácia cerebrálneho prietoku krvi zostáva normálna v rozsahu od 70 do 160 mmHg. Myogénny mechanizmus tejto regulácie spočíva v zmene priesvitu mozgových tepien, ktoré sa pri zvýšení krvného tlaku zužujú a pri poklese krvného tlaku rozširujú (fenomén Ostroumov-Beilis). Tento vzor platí predovšetkým pre pialové cievy. Porušenie samoregulácie prietoku krvi vedie k tomu, že prietok krvi v mozgu začne pasívne sledovať zmeny perfúzneho tlaku. Táto situácia je sprevádzaná zhoršením prívodu krvi do mozgu. Ak zvýšenie intrakraniálneho tlaku dosiahne stredný arteriálny tlak, perfúzny tlak bude nulový, v takom prípade sa prietok krvi mozgom zastaví. S angiografiou krčných tepien kontrastná látka v tomto prípade sa dostane iba do sifónu vnútornej krčnej tepny a nevstúpi do mozgových ciev kvôli nedostatku prietoku krvi v nich. Z toho je zrejmé, že včasná punkcia mozgových komôr povedie k zníženiu intrakraniálneho tlaku a zlepší prietok krvi mozgom.
Paralelne so zvýšením intrakraniálneho tlaku sa zvyšuje aj venózny tlak, ktorý zabezpečuje výstup venóznej krvi z lebečnej dutiny. Odstránenie hlavnej príčiny zvýšeného intrakraniálneho tlaku vo väčšine prípadov normalizuje prietok krvi mozgom. Klinické prejavy zvýšeného intrakraniálneho tlaku zahŕňajú množstvo symptómov.
■ Bolesť hlavy, ktorá má často praskavý charakter, sa objavuje v skorých ranných hodinách. Frekvencia tohto príznaku u pacientov s volumetrickými procesmi v mozgu dosahuje 85%. Odlišná diagnóza bolesť hlavy s rôzne choroby systematizované v tabuľke. 5-1.
■ Zvracanie, ktoré prináša úľavu, sa často vyskytuje vo výške bolesti hlavy (v 52 %).
Tabuľka 5-1. Diferenciálna diagnostika bolestí hlavy
Príčiny | Typická história | Údaje somatického a neurologického vyšetrenia | |
Organické ochorenia: intrakraniálne (spojené so zvýšeným intrakraniálnym tlakom); objemové lézie Nádory mozgu | Bolesť hlavy - slabá alebo silná, lokalizovaná alebo generalizovaná, prerušovaná. Pomaly progresívna hemiparéza, záchvaty, poruchy videnia, afázia, vracanie, mentálne zmeny | Opuch disku zrakové nervy, zmeny zorných polí, afázia, paralýza, duševné poruchy | MRI alebo CT môžu často stanoviť diagnózu; Možno použiť aj röntgenové lúče hrudník, LP (pri absencii prekrvenia očného pozadia a dislokačných prejavov) alebo angiografia |
Mozgový absces | Rovnaké ako vyššie; okrem toho choroby uší resp paranazálne dutiny, bronchiektázia, pľúcny absces, reumatická alebo vrodená choroba srdca | Rovnaké ako vyššie; príznaky lokálnej alebo vzdialenej infekcie; teplota nie je vždy zvýšená, je možná bradykardia | Rovnaké ako vyššie; kultúry zo zdroja infekcie a krvi. Kultúry CSF sú zriedkavo informatívne |
Subdurálny hematóm | Rovnaké ako vyššie; trauma, poruchy vedomia | Rovnaké ako vyššie; príznaky nedávneho traumatického poranenia mozgu | Rovnako ako pri iných neinfekčných léziách zaberajúcich priestor |
Podráždenie mozog škrupiny meningitída | Bolesť hlavy, nedávny nástup, intenzívna, generalizovaná, konštantná, vyžarujúca do krku. Slabosť, horúčka, vracanie. | Zvyčajne akútny nástup ochorenia s horúčkou; možná zmätenosť, zvýšená excitabilita, stuhnutosť šije | Krvné kultúry, LP, bakterioskopia a kultúry CSF |
Pokračovanie tabuľky. 5-1
Predchádza mu bolesť hrdla, infekcia dýchacích ciest | svaly, pozitívny príznak Kernig | ||
Chronická meningitída Syfilis Tuberkulóza Kryptokokóza Sarkoidóza Zhubné nádory | Bolesť hlavy je tupá, stredná alebo intenzívna, generalizovaná alebo lokalizovaná v oblasti koruny. Stredná horúčka. Anamnéza syfilisu alebo tuberkulózy | Meningeálne príznaky sú menej výrazné ako u akútne formy; paralýza hlavových nervov; delírium alebo zmätenosť | LP, bakterioskopia a kultivácia CSF, vyšetrenie CSF na proteín, cytóza, glukóza, cytologické vyšetrenie, rádiografia hrudníka. Sérologické reakcie krvi a CSF na syfilis |
Subarachnoidálne krvácanie | Bolesť hlavy začína náhle, je intenzívna a pretrváva. Predchádza mu bolesť v oku alebo v jeho okolí; môže ísť o ptózu | Ospalosť alebo kóma, stuhnutý krk, pozitívny Kernigov príznak, obojstranný Babinského reflex, paralýza III nerv, zvýšený krvný tlak, teplota, leukocytóza | CT alebo MRI; ak je ich výsledok negatívny - LA, angiografia |
Kraniálne (lézie tŕňov lebky) metastázy malígnych nádorov | Lokalizovaná bolesť hlavy, príznaky primárny nádor v iných oblastiach často neurologické príznaky | Objemová tvorba v oblasti hlavy; poškodenie kraniálnych nervov; príznaky primárneho nádoru alebo metastázy v iných oblastiach | Röntgen lebky a iných kostí |
Pagetova choroba | Bolesť hlavy je mierna, pálivá, prerušovaná alebo konštantná, | Bolesť v kostiach lebky pri palpácii, zmeny tvaru lebky; znamenia | RTG lebky, stanovenie aktivity alkalickej fosfatázy v sére |
Pokračovanie tabuľky. 5-1
lokalizované alebo generalizované. Anamnéza zväčšenej veľkosti lebky, bolesti chrbta, terminálna bolesť | kompresia bazálnych častí mozgu a hlavových nervov | ||
Poškodenie povrchových senzorických nervov hlavy | Bolesť hlavy vyžaruje pozdĺž nervov; s herpes zoster môže byť trvalý | Bolesť nervov pri palpácii, niekedy kožná hyperalgézia v inervačnej zóne; pľuzgiere a jazvy spôsobené herpesom | |
Cievne poruchy | Bolesť hlavy je zvyčajne generalizovaná, ale môže byť aj jednostranná; pulzujúca, spočiatku lokalizovaná v jednom oku alebo okolo neho, potom sa šíri do jednej alebo oboch polovíc hlavy; sprevádzané stratou chuti do jedla, nevoľnosťou a vracaním. Podobné útoky sa periodicky opakujú po určitom čase. Rodinná anamnéza je často pozitívna. Prodrómy: zmeny nálady, strata chuti do jedla, scintilačný skotóm, niekedy hemiparéza | V interiktálnom období nie je zistená žiadna patológia; v niektorých prípadoch sa počas záchvatu pozorujú prechodné neurologické symptómy | Ak existujú pochybnosti o diagnóze a neexistuje žiadna dlhodobá anamnéza, použite MRI alebo CT. Skúška vazokonstrikčnej liečby (dihydroergotamín alebo metysergid) |
Pokračovanie tabuľky. 5-1
Chronická intoxikácia; infekcie; alkoholizmus; urémia; otrava olovom, arzénom, CO, encefalitída | Bolesť hlavy je mierna, generalizovaná, pulzujúca, konštantná. História expozície toxickým látkam, iné prejavy rovnakých etiologických faktorov | Ďalšie znaky spôsobené rovnakými etiologickými faktormi | Vyšetrenie CSF, krvi, moču – v závislosti od predpokladanej etiológie |
Arteriálna hypertenzia | Bolesť hlavy je zriedkavá, častejšie s epizodickým zvýšením krvného tlaku; zvyčajne pulzujúce, paroxysmálne, lokalizované v zadnej časti hlavy alebo koruny. V anamnéze môže byť kardiovaskulárna alebo renálna patológia | Výrazné zvýšenie krvného tlaku: zmeny očného pozadia, srdcové príznaky, edém | Biochemický krvný test, obličkové testy |
Cluster bolesť hlavy | Bolesti hlavy paroxysmálnej povahy s útokom trvajúcim asi hodinu; intenzívny, jednostranný, šíri sa do oka, spánku, krku, tváre. Príznaky vazodilatácie: infraorbitálny edém, výtok z nosa, slzenie na strane bolesti. Vyskytuje sa prevažne u mužov | Na strane bolesti rozšírenie tvárových ciev, zúženie zrenice, bolesť pri palpácii vonkajšej a spoločnej krčnej tepny, sklerálna injekcia | Skúšobná liečba metysergidom alebo vazokonstriktormi, kortikosteroidmi, indometacínom, inhaláciou 0 2 |
Pokračovanie tabuľky. 5-1
Extrakraniálne ochorenia oka (namáhanie očí, iritída, glaukóm) | Bolesť hlavy vo frontálnej nadočnicovej oblasti, stredná až silná, sa často zhoršuje po zrakovom strese. Bolesť v očnej buľve | Známky poškodenia dúhovky; zvýšený vnútroočný tlak; refrakčné chyby | Oftalmologické vyšetrenie |
Choroby stredného ucha ( zápal stredného ucha mastoiditída) | Bolesť hlavy v oblasti spánku a uší, jednostranná, prerušovaná, bodavá v prírode. Pocit plnosti ucha, strata sluchu, hluk v uchu, hnisanie z ucha, celková slabosť, horúčka a iné príznaky akútnej infekcie | Akútny nástup; bolestivosť v mastoidnej oblasti; hyperemický, upchatý alebo stiahnutý bubienok na strane bolesti; horúčka. Meningeálne príznaky u detí | Otoskopické vyšetrenie, rádiografia spánkovej kosti |
Choroby paranazálnych dutín | Tupá bolesť hlavy v prednej časti, niekedy intenzívna, zvyčajne silnejšia ráno a slabšia popoludní; zhoršuje sa v chladnom, vlhkom počasí. Anamnéza akútnych respiračných infekcií, bolesť v určitej oblasti tváre. Hnisavý výtok z nosa | Zhoršené dýchanie nosom, zhrubnutie sliznice, bolesť pri palpácii v postihnutej oblasti sínusov | RTG paranazálnych dutín, presvetlenie |
Pokračovanie tabuľky. 5-1
Choroby ústnej dutiny (zuby, jazyk, hltan) | Bolesť hlavy je jednostranná alebo obojstranná, rôznej intenzity, nesúrodá. Bolesť v ústach, čeľusti, hrdle | Zmeny v ústnej dutine. Bolesť pri poklepaní na postihnutý zub alebo pri jeho výplachu ľadovou vodou | Zubné vyšetrenie vrátane rádiografie |
Posttraumatický syndróm | Bolesti hlavy lokalizované v mieste poranenia alebo generalizované, rôznej intenzity, frekvencie a trvania. Zintenzívňujú sa emocionálnymi reakciami. Závraty, horšie pri zmene polohy hlavy. Trauma v anamnéze, podráždenosť, nespavosť, poruchy koncentrácie, zlá tolerancia alkoholu | Somatické a neurologické vyšetrenie zvyčajne neodhalí žiadne abnormality | CT vyšetrenie, dôkladné psychologické vyšetrenie |
Psychogénne choroby Konverzná hystéria, stavy úzkosti | Bolesť hlavy je často nezvyčajnej povahy, lokalizovaná v oboch chrámoch, konštantná, zovšeobecnená; stláčanie „akoby vo zveráku“ bolesť v oblasti korunky. Zhoršuje sa emocionálnymi reakciami. Bolesť | Navonok môže pacient pôsobiť pokojne alebo úzkostlivo. Tachykardia, zvýšený systolický tlak, vlhké dlane, zvýšené reflexy. Počas vyšetrenia nie je zistená žiadna patológia | Výskum v rozsahu potrebnom na vylúčenie organického ochorenia. Odhalenie psychologické faktory a poruchy osobnosti |
Pokračovanie tabuľky. 5-1
LP - lumbálna punkcia.
■ Nevoľnosť a závrat. Tieto príznaky sa pozorujú v 68% prípadov.
■ Amblyopia (krátkodobá slepota). Niekedy sa objaví vo výške bolesti hlavy.
■ Epileptické záchvaty. Vyskytujú sa v 25 % a častejšie majú primárne generalizovaný charakter.
■ Bradykardia. Vyskytuje sa v 8-10% pozorovaní.
■ Duševné poruchy. Zistené v 78% prípadov. Najprv sa u pacientov dostáva do popredia apatia, potom zvýšená fyzická a psychická únava, narastá zhoršenie pamäti na minulé udalosti, neskôr pacient stráca pracovnú kapacitu a stáva sa ľahostajným.
■ Meningeálne príznaky v podobe stuhnutia šije, ktoré sa najčastejšie vyskytuje pri lokalizácii procesu v zadnej lebečnej jamke.
■ Kongestívne papily očných nervov. Pozorované v 78 % prípadov. Ich vývoj je spôsobený porušením odtoku tekutiny cez medziplášťové priestory zrakových nervov a stláčaním ciev prechádzajúcich hornou orbitálnou trhlinou (častejšie centrálna žila sietnica).
Všetky vyššie uvedené príznaky sa týkajú všeobecných cerebrálnych symptómov a tvoria syndróm hypertenzie. Tieto symptómy musia zahŕňať aj kraniografické znaky, ako aj výsledky elektroencefalogramu (príznaky hypertenzie), údaje z echoencefaloskopie a angiografie.
VARIANTY DISLOKÁCIÍ MOZGU A INTRAKCIÍ MOZGOVÉHO KMEŇA
Napriek rozdielu v histologickej štruktúre, veľkosti a lokalizácii vedú všetky objemové procesy mozgu v rôznych štádiách ich vývoja k zvýšeniu intrakraniálneho tlaku s následným rozvojom dislokačného syndrómu, ktorý má za následok kompresiu mozgového kmeňa a smrť mozgového kmeňa. pacient.
Zvyšujúci sa edém, opuch mozgu vedie k výraznému zväčšeniu objemu, vytlačeniu krvi z ciev a CSF zo subarachnoidálnych priestorov mozgu a naplneniu
uvoľnené rezervné miesta. Ďalšia expanzia mozgu smerom von je obmedzená zrastenými kosťami lebky, takže tlak smeruje do komôr mozgu, odkiaľ je CSF „vytlačený“ do základných oblastí komorového systému a subarachnoidálneho priestoru. mozgu a miechy. Táto možnosť je však čoskoro vyčerpaná zvýšením intrakraniálneho tlaku v supra- aj subtentoriálnom priestore. Výsledkom tohto rastúceho procesu bude premiestnenie (dislokácia) pohyblivých častí mozgu do prirodzených anatomických otvorov: tentoriálny zárez a foramen magnum.
Pojem „syndróm dislokácie“ zahŕňa posunutie, kompresiu a deformáciu mozgových štruktúr a cievy, ako aj zmeny, ktoré sa v nich vyskytujú. S klinický bod videnia sa rozlišujú: temporálna tentoriálna herniácia s porušením gyri hipokampu (obr. 5-2). Voľný okraj mozočka, diencephalon a stredný mozog a gyrus hipokampu sa „zúčastňujú“ temporotentoriálnej herniácie;
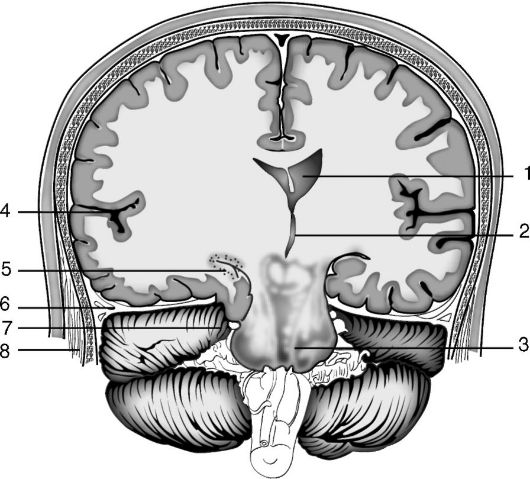 Ryža. 5-2. Temporálna tentoriálna herniácia. Schéma tentoriálnej herniálnej herniácie gyrus hippocampu vľavo temporálny lalok: 1 - bočné komory; 2 - III komora; 3 - mozgový kmeň; 4 - Sylvianova puklina; 5 - porušenie mediálneho temporálneho laloku mozgu v tentoriálnej trhline; 6 - tentorium; 7 - okulomotorický nerv; 8 - spánkový sval
Ryža. 5-2. Temporálna tentoriálna herniácia. Schéma tentoriálnej herniálnej herniácie gyrus hippocampu vľavo temporálny lalok: 1 - bočné komory; 2 - III komora; 3 - mozgový kmeň; 4 - Sylvianova puklina; 5 - porušenie mediálneho temporálneho laloku mozgu v tentoriálnej trhline; 6 - tentorium; 7 - okulomotorický nerv; 8 - spánkový sval
Inkarcerácia cerebelárnych mandlí vo foramen magnum (obr. 5-3). Keď dôjde k herniácii do foramen magnum, „účastníkmi“ sú okraj foramen magnum, medulla oblongata a cerebelárne mandle;
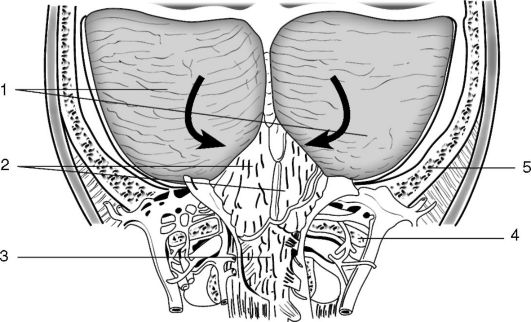 Ryža. 5-3. Inkarcerácia cerebelárnych mandlí vo foramen magnum. Cerebelárne mandle sú posunuté smerom nadol a zovreté vo foramen magnum a miechovom kanáli na úrovni oblúka atlasu: 1 - cerebelárne hemisféry; 2 - cerebelárne mandle; 3 - medulla oblongata; 4 - oblúk atlasu; 5 - okcipitálna kosť; šípky označujú smer dislokácie
Ryža. 5-3. Inkarcerácia cerebelárnych mandlí vo foramen magnum. Cerebelárne mandle sú posunuté smerom nadol a zovreté vo foramen magnum a miechovom kanáli na úrovni oblúka atlasu: 1 - cerebelárne hemisféry; 2 - cerebelárne mandle; 3 - medulla oblongata; 4 - oblúk atlasu; 5 - okcipitálna kosť; šípky označujú smer dislokácie
Posun mediálnych štruktúr pod falciformný proces(cingular herniation) - obr. 5-4. Stredné štruktúry mozgu, dolný okraj veľkého falciformného procesu, sa „zúčastňujú“ na laterálnom (cingulárnom) posune. Dislokačný syndróm sa vyvíja v podmienkach komplexnej intrakraniálnej topografie, ktorá zahŕňa väčší falciformný proces, cerebelárne tentorium, foramen magnum, tentoriálny foramen (pachyone foramen) a potom zárez veľkého falciformného procesu.
Temporo-tentoriálna hernia sa vyskytuje so supratentoriálnou lokalizáciou procesu zaberajúceho priestor (najčastejšie nádor temporálneho laloku, čelný lalok, menej často - okcipitálny). Pri tomto type zaklinenia môže byť dislokácia obojstranná alebo jednostranná. Pri obojstrannej dislokácii sa na oboch stranách vyvíja posun hipokampálnych gyri, ktoré sa ako kliny „zabíjajú“ do medzery
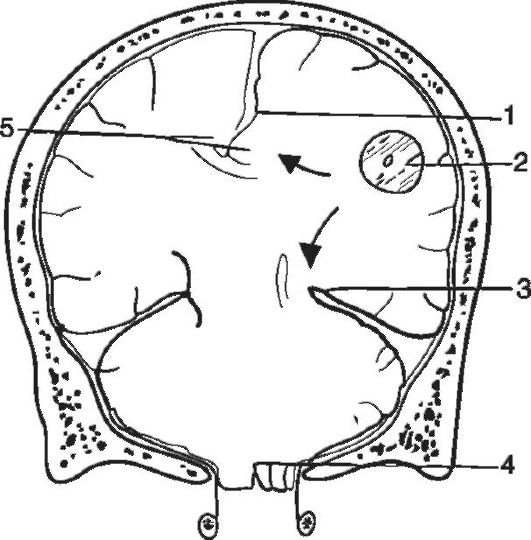 Ryža. 5-4. Jednostranná temporotentoriálna herniácia v dôsledku nádoru temporálnych a parietálnych lalokov mozgu. Horná šípka ukazuje posunutie cingulárneho gyru v opačnom smere pod falciformným procesom. Dolná šípka označuje porušenie mediálnych častí temporálneho laloku mozgu v tentoriálnej trhline: 1 - falciformný proces; 2 - nádor; 3 - hipokampálny gyrus; 4 - cerebelárne mandle; 5 - cingulárne konvolúcie
Ryža. 5-4. Jednostranná temporotentoriálna herniácia v dôsledku nádoru temporálnych a parietálnych lalokov mozgu. Horná šípka ukazuje posunutie cingulárneho gyru v opačnom smere pod falciformným procesom. Dolná šípka označuje porušenie mediálnych častí temporálneho laloku mozgu v tentoriálnej trhline: 1 - falciformný proces; 2 - nádor; 3 - hipokampálny gyrus; 4 - cerebelárne mandle; 5 - cingulárne konvolúcie
Bisha (priestor medzi diencefalom a cerebrálnymi stopkami vo vnútri a okrajom tentoria mozočka - vonku). Výsledkom takéhoto premiestnenia bude výskyt porúch obehu v cievach mozgového kmeňa a v dôsledku toho výskyt ischemických porúch v ňom. Keď sa objem zaklinených hipokampálnych gyri zväčšuje, tieto ischemické prejavy rýchlo rastú.
Pri jednostrannej dislokácii dochádza na jednej strane k herniácii gyrusu hipokampu do Bichatovej štrbiny. S postupným zväčšovaním objemu posuvného gyrusu sa mozgový kmeň, reprezentovaný stopkami, začína dislokovať v opačnom smere a je pritlačený k hustému okraju šľachy tentoria cerebellum. Keďže tlačenie jednej nohy na okraj šľachy mozočka je drsnejšie ako druhé, potom klinické prejavy bude výraznejšie na opačná strana z väčšej kompresie. Keď sa posun gyrusu hipokampu zvyšuje, druhá časť mozgu čoskoro začne trpieť v dôsledku zvyšujúcej sa kompresie.
Rozdiely v patogenéze jednostranného a obojstranného posunu gyri hipokampu určujú niektoré znaky vývoja klinického obrazu variantov týchto dislokácií.
Pri obojstrannom premiestnení hipokampálnych gyri sa teda objavenie a zvýšenie všeobecných cerebrálnych symptómov vyskytuje rýchlo a často náhle s rozvojom stuporov, ktorý sa v blízkej budúcnosti prehĺbi až do kómy. V tomto prípade môžu poruche vedomia predchádzať bolesti hlavy, zvracanie, obdobie krátkodobého vzrušenia.
odmietnutie, niekedy s vrátením hlavy dozadu, paralýzou pohľadu nahor a nystagmom mozgového kmeňa. Môžu sa vyskytnúť poruchy dýchania typu Cheyne-Stokes, čo naznačuje poškodenie stredného mozgu. V týchto prípadoch sa môže vyskytnúť decerebrovaný typ motorickej odpovede a okulocefalický reflex na bolestivú stimuláciu. Zreničky sa rýchlo rozširujú, ich reakcia na svetlo mizne, objavujú sa vegetatívno-cievne poruchy, objavujú sa obojstranné patologické symptómy, vyblednú hlboké reflexy.
Okcipitálna herniácia - porušenie cerebelárnych mandlí vo foramen magnum medzi okrajom foramen magnum a medulla oblongata; môže byť buď nezávislá alebo pokračovaním tentoriálnej herniácie. Avšak klinický obraz s ním sa líši od tentoriálnej herniácie. Jeho vzhľad je spravidla spôsobený lokalizáciou objemového procesu v zadnej lebečnej jamke a môže sa vyskytovať v dvoch smeroch: smerom nadol - do foramen magnum a smerom nahor - do tohtorialu. So zvyšujúcou sa hypertenziou v zadnej lebečnej jamke sa rezervné priestory vypĺňajú mozgovým alebo nádorovým tkanivom a okcipitálna cisterna je vyplnená zostúpenými mandľami. To vedie k ich posunutiu a zovretiu medzi kostený okraj foramen magnum, ako aj oblúk prvého krčný stavec a medulla oblongata. Klinicky je to často reprezentované náhlym prudkým nárastom bolesti hlavy vyžarujúcej do okcipitálna oblasť krku, nútenej a fixovanej polohy hlavy, vracania, závratov, srdcových a cievnych porúch vo forme difúznej alebo bodkovanej hyperémie tváre, hrudníka a Horné končatiny, hojné potenie dusenie, meningeálny syndróm, zvýšené dýchanie a potom výskyt porúch jeho rytmu až po zastavenie. Vedomie je v tomto čase narušené až do kómy, zreničky sa rozširujú bez reakcie na svetlo, dochádza k hypotenzii a areflexii a okulocefalický reflex mizne. Tieto klinické prejavy sú spôsobené léziami v dolnej časti mosta a medulla oblongata. Patomorfologická vzorka vykazuje v úrovni zachytenia škrtiacu ryhu.
Pri laterálnom type herniácie je bolesť hlavy mierna, často sprevádzaná nevoľnosťou a závratmi, ktoré majú tendenciu časom naberať na závažnosti. Pri počiatočnej kompresii diencefala a najmä stredného mozgu dochádza k rozšíreniu zrenice s pomalou reakciou na svetlo na strane
najväčšia kompresia. Vzhľad anizokórie je spôsobený stlačením okulomotorického nervu. Na opačnej strane rozšírenej zrenice sa zisťuje hemiparéza. Pred rozvojom týchto symptómov môže pacient pociťovať určité vzrušenie a poruchy vedomia, ako je mierna alebo stredná stupor. Často sa pozoruje horizontálny a vertikálny nystagmus, ako aj patologické reflexy chodidiel, ktoré sú viac prítomné na strane hemiparézy. Dýchanie sa stáva častejšie podľa diencefalického typu (časté, plytké, vlnovité). Arteriálny tlak stúpa. So zvyšujúcou sa kompresiou sa porucha vedomia prehlbuje až do strnulosti, kómy a objavujú sa ďalšie symptómy uvedené vyššie, charakteristické pre bilaterálne poškodenie trupu na úrovni medzimozgu, stredného mozgu a mosta.
Pri nádoroch zadnej lebečnej jamky niekedy dochádza k posunu mozočka zdola nahor a jeho zaklineniu medzi voľný okraj tentoria a trup (stredný mozog). Klinické prejavy pripomínajú temporotentoriálnu herniáciu.
Bežným syndrómom tohto typu herniácie je Hertwigov-Magendieho syndróm, spôsobený kompresiou horných cerebelárnych stopiek. Klinicky sa to prejavuje divergentným strabizmom s rozdielom očné buľvy vo výške.
Znižovanie intrakraniálnej hypertenzie, edémov a opuchov mozgu je dodnes naliehavým a nevyriešeným problémom v neurológii a neurochirurgii. Dehydratačná terapia bola priekopníkmi Weed a Mac Gimmin v roku 1919, ktorí preukázali dehydratačný účinok hypertonického fyziologického roztoku. chlorid sodný pri intravenózne podanie. Tieto experimentálne údaje prvýkrát klinicky použil v roku 1920 Fragier. V súčasnosti dehydratačná terapia zahŕňa použitie osmodiuretík (40% roztok glukózy, 30% urea, 20% manitol, glycerín) a saluretík (triampur, diakarb, veroshpiron, furosemid atď.). Keď sa osmodiuretiká podávajú intravenózne, medzi krvou a mozgovým tkanivom sa vytvorí osmotický gradient. Výsledkom je, že tekutina z medzibunkových a intracelulárnych priestorov prúdi do cievneho riečiska, čo vedie k zvýšeniu objemu cirkulujúcej krvi (syndróm pletora). Prebytočná tekutina z cievneho riečiska sa vylučuje obličkami a potom sa osmotický gradient posúva smerom k mozgu. V tomto ohľade začne kvapalina
netečie späť do mozgového tkaniva, čím sa zvyšuje edém mozgu, ktorý môže presiahnuť počiatočný („rebound“ efekt). Použitie osmodiuretík teda umožňuje dosiahnuť len dočasný účinok (od 1 do 1,5 hodiny) a možno ich použiť na núdzová pomoc u pacientov s mozgovými nádormi a traumatickým poranením mozgu v „chladnom“ období. Podávanie týchto liekov pacientom s akútnym traumatickým poranením mozgu, ako aj v akútnom období prasknutých aneuryziem, je nevhodné z dôvodu zvýšeného krvného tlaku, pomalšieho zrážania krvi a nedostatočne hustej fixácie krvných zrazenín v poškodených cievach.
Použitie saluretík je sprevádzané zvýšenou reabsorpciou tekutín vo vzostupnej Henleho slučke. Negatívny faktor užívanie týchto liekov sa vylučuje močom veľká kvantita draselné soli. Diuretický účinok sa zvyčajne vyvíja do hodiny a trvá 4-8 hodín.Z týchto liekov acetazolamid (Diacarb) spolu s poklesom produkcie CSF znižuje intrakraniálny tlak. Na dosiahnutie dehydratačného účinku sa manitol podáva rýchlosťou 1,5-2 g/kg. Glycerín sa podáva v množstve 1-1,5 g/kg.
Použitie aminofylínu (aminofylín*) zvyšuje dehydratačný účinok liečiv, ale jeho antiagregačný účinok znemožňuje jeho použitie v akútnom období traumatického poranenia mozgu a v akútnom období ruptúry mozgových aneuryziem.
Glukokortikoidy, najmä dexametazón a dexazón, majú silný dekongestantný účinok. Na liečbu a prevenciu edému a opuchu mozgu sa majú užívať v dávke 18 – 24 mg denne počas 5 dní s postupným znižovaním dávky počas nasledujúcich 3 – 5 dní. Podávanie týchto liekov by sa malo uskutočniť v prvej polovici dňa.
Podávanie omamných látok pacientom s edémom mozgu je kontraindikované z dôvodu ich účinku na dýchacie centrum a zadržiavanie oxidu uhličitého, čo vedie k útlmu dýchania a zvýšenej intrakraniálnej hypertenzii.
Keď sa intrakraniálny tlak zvýši, pacientom sa to odporúča núdzové situácie Je mimoriadne potrebné vykonať simultánnu vykladaciu komorovú punkciu alebo jej predĺženie aplikáciou systému Arendt. Odstránenie CSF by sa malo robiť pomaly a postupne znižovať jeho tlak. Radikálne na obnovenie cirkulácie mozgovomiechového moku je odstránenie patologického
volumetrický proces alebo aplikácia ventrikuloabdominálneho, ventrikuloatriálneho likvorového skratu.
Pri diagnostikovaní intrakraniálneho procesu (napríklad mozgový nádor, obrovská mozgová aneuryzma, absces, hematóm) u pacienta v neurologickej nemocnici je vhodné vykonať urgentnú dehydratáciu medikamentózna terapia a previesť pacienta na neurochirurgické oddelenie, aby sa určila možnosť neurochirurgickej intervencie.
HYDROCEPHALUS
Hydrocefalus alebo vodnateľnosť mozgu je patologický stav, reprezentované zvýšením množstva CSF v lebečnej dutine. Môže to byť vnútorný alebo ventrikulárny hydrocefalus sprevádzaný nadbytočnou tekutinou v komorách mozgu; vonkajšie, v ktorom je prebytok obsahu tekutiny v subarachnoidálnom priestore s normálnym obsahom tekutiny v komorách mozgu; zmiešaný, pri ktorom je zvýšený obsah tekutín v komorách mozgu a subarachnoidálnom priestore. CSF je produkovaný choroidálnymi plexusmi laterálnej, tretej a štvrtej komory. CSF z laterálnych komôr cez foramen Monro vstupuje do tretej komory, potom cez akvadukt Sylvius do štvrtej komory, z ktorej cez foramen Magendie vstupuje do subarachnoidálneho priestoru miechy a cez dva otvory Luschka prúdi do subarachnoidálneho priestoru zadnej lebečnej jamy (obr. 5-5), potom sa cez obtokové nádrže a pachyónový otvor dostáva na konvexitný povrch mozgových hemisfér, kde je absorbovaný do sínusov mozgu pachyónové granulácie.
Otvorený alebo komunikujúci hydrocefalus sa môže vyvinúť v dôsledku zvýšenia produkcie CSF (hypersekrečná forma) alebo spomalenia jeho absorpcie (aresorpčná forma). Pri týchto formách je zachovaná komunikácia medzi komorovým systémom a subarachnoidálnym priestorom.
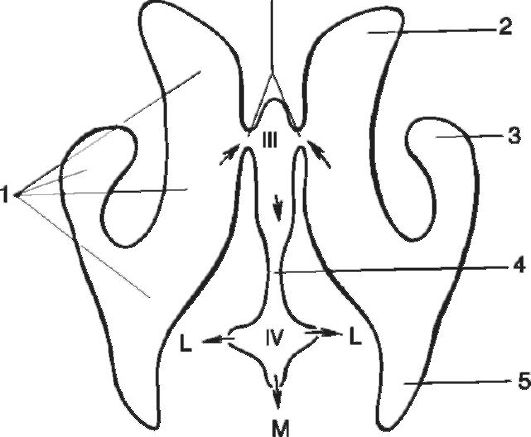 Ryža. 5-5. Cirkulácia cerebrospinálnej tekutiny cez komorový systém: III - tretia komora; IV - štvrtá komora; 1 - laterálna komora mozgu; 2 - predný roh laterálnej komory mozgu; 3 - spodný roh; 4 - Sylviánsky akvadukt mozgu; 5 - zadný roh; L - Luschkova diera; M - Magendie diera
Ryža. 5-5. Cirkulácia cerebrospinálnej tekutiny cez komorový systém: III - tretia komora; IV - štvrtá komora; 1 - laterálna komora mozgu; 2 - predný roh laterálnej komory mozgu; 3 - spodný roh; 4 - Sylviánsky akvadukt mozgu; 5 - zadný roh; L - Luschkova diera; M - Magendie diera
systém a subarachnoidálny priestor. Poruchy cirkulácie v komorovom systéme sa najčastejšie vyskytujú na úrovni foramenu Monro, akvaduktu Sylvius, vo foramenoch Magendie a Luschka a keď je narušený prietok likvoru cez pachyon foramen.
V závislosti od času výskytu môže byť hydrocefalus vrodený alebo získaný.
Vrodený hydrocefalus sa vyskytuje počas vývoja plodu, počas pôrodu alebo v prvých rokoch života dieťaťa. Etiologickými faktormi sú: pohlavné choroby, toxoplazmóza a iné infekčné a zápalové ochorenia matky, intoxikácie, ktoré spôsobujú rozvoj meningitídy, meningoencefalitída u plodu, zápalové procesy u dieťaťa, intrakraniálna trauma pri pôrode. Vrodený hydrocefalus môže byť tiež spôsobený abnormalitou vo vývoji mozgu.
Hlavnými príznakmi v klinickom obraze okluzívneho vrodeného hydrocefalu sú zväčšujúci sa obvod hlavy, charakteristické zmeny tvaru lebky, rednutie jej kostí, expanzia lebečných švov, vymiznutie pulzácie fontanel a objavenie sa pod lebkou. koža jasne viditeľného cievneho žilového vzoru, ktorý sa stáva výrazným, keď dieťa plače. Pretože tvárová lebka nezväčšuje, tvár nadobúda trojuholníkový tvar a v porovnaní s veľkou guľovou hlavou sa javí ako malá (obr. 5-6, pozri farebnú prílohu). Pri komunikujúcom vrodenom hydrocefale sú opísané zmeny menej výrazné a časom sa stabilizujú.
Neurologické symptómy vrodeného hydrocefalu sú určené stupňom zvýšenia intrakraniálneho tlaku a stavom
sú spojené s rozvojom atrofických a degeneratívnych procesov v mozgu. Najčastejšie sú zmeny na optických diskoch detekované vo forme kongestívnych bradaviek a rôzneho stupňa ich atrofie. Porušenie motorické funkcie sa prejavuje tak, že deti začínajú neskoro sedieť a chodiť a majú problém udržať hlavu hore. Mentálna retardácia sa veľmi líši. Nárast hypertenzno-hydrocefalického syndrómu sprevádza rýchly rozvoj závažného stavu, silné bolesti hlavy, vracanie, bradykardia, striedavá tachykardia, tonické kŕče a smrť. Vývoj ochorenia pri vrodenej forme hydrocefalu sa môže náhle zastaviť v ktorejkoľvek fáze. Pod vplyvom liečby je možná aj stabilizácia procesu.
Symptomatický (získaný) hydrocefalus sa vyvíja s akútnymi a chronickými infekčnými procesmi mozgu, traumatickým poranením mozgu, ako aj s nádormi mozgu. Zvláštnosťou tohto hydrocefalu je skutočnosť, že nedochádza k zväčšeniu objemu lebky pri úplnom uzavretí fontanelov a fúzii stehov, t.j. po 14 rokoch.
Pri okluzívnom hydrocefale je vedúcim klinickým obrazom ochorenia hypertenzno-hydrocefalický syndróm. Bolo to rozoberané vyššie.
Vo všetkých prípadoch okluzívneho hydrocefalu je nevyhnutná chirurgická intervencia. Chirurgická taktika závisí od úrovne oklúzie komorového systému a povahy patologického procesu. Oklúzia komorového systému na akejkoľvek úrovni spôsobená nádorovým procesom vyžaduje odstránenie nádoru.
V akútne rozvinutých prípadoch hypertenzívno-hydrocefalickej krízy s príznakmi dislokácie mozgu potrebujú pacienti núdzovú vykladaciu ventrikulárnu punkciu. Za týmto účelom sa pacientovi vykoná punkcia pomocou mozgovej plastovej kanyly alebo katétra. bočná komora cez predný alebo zadný roh. Odstránenie CSF by sa malo vykonávať s miernou frekvenciou kvapiek a nie v prúde.
V niektorých prípadoch, aby bolo možné vykonať dlhodobé komorové vyprázdnenie, by mal byť katéter pripojený k špeciálnemu systému Spitz-Holterovho ventilu (obr. 5-7) alebo k systému na transfúziu sterilných tekutín. Voľný koniec systému sa musí vložiť do prázdnej, sterilnej, hermeticky uzavretej liekovky.
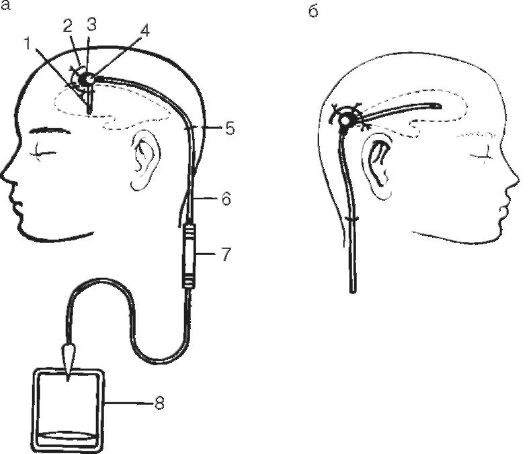 Ryža. 5-7. Dlhodobá drenáž komorového systému pomocou chlopňového systému Spitz-Holter: a - predný roh bočná komora; b - zadný roh laterálnej komory; 1 - komorový katéter; 2 - kožný rez; 3 - trepanačný otvor; 4 - nádrž Rickgem; 5 - miesto, kde je trubica odstránená z podkožnej oblasti; 6 - silikónová trubica; 7 - ventilový systém Spitz-Holter; 8 - fľaša
Ryža. 5-7. Dlhodobá drenáž komorového systému pomocou chlopňového systému Spitz-Holter: a - predný roh bočná komora; b - zadný roh laterálnej komory; 1 - komorový katéter; 2 - kožný rez; 3 - trepanačný otvor; 4 - nádrž Rickgem; 5 - miesto, kde je trubica odstránená z podkožnej oblasti; 6 - silikónová trubica; 7 - ventilový systém Spitz-Holter; 8 - fľaša
objem 250-500 ml. Tento systém sa nazýva Arendt systém. Sterilná fľaša musí byť nainštalovaná 5-10 cm pod úrovňou hlavy. To vám umožní znížiť intrakraniálny tlak, čo vo väčšine prípadov vedie k odstráneniu syndrómu hypertenzie-dislokácie. Systém sa môže uchovávať 6-8 dní, pričom sa denne mení z úrovne katétra na nový. Od 3-4 dní je potrebné začať antibiotickú liečbu. Predložená taktika umožňuje odstrániť syndróm dislokácie, ďalej vyšetrovať pacienta, identifikovať povahu patológie, jej lokalizáciu a zvoliť si možnosť chirurgickej taktiky.
Pri uzávere komorového systému zápalového pôvodu, ako aj inoperabilných nádorov alebo ako a prípravná fáza Pred vykonaním hlavnej operácie je možné vykonať operácie likérov.
Operácie skratu CSF zahŕňajú:
Tvorba porencefálie;
Ventrikulocisternostómia tretej komory;
Ventrikulárna-cisternálna anastomóza (Torkildsenova operácia);
Inštalácia likérov.
Operácia porencefálie zahŕňa vytvorenie anastomózy medzi komorou a subarachnoidálnym priestorom mozgu. Chirurgická intervencia poskytuje krátkodobý účinok v dôsledku následnej fúzie anastomózy.
Ventrikulocisternostómia tretej komory pozostáva z perforácie prednej steny tretej komory a vytvorenia spojenia s bazálnymi cisternami (obr. 5-8).
Ventrikulocisternostómia (Torkildsenova operácia) pozostáva z vytvorenia komunikácie medzi laterálnou komorou a veľkou nádržou zadnej lebečnej jamy pomocou mäkkej polyvinylvinylovej trubice. Počas tejto operácie sa zadný roh prepichne otvorom a koniec tenkého gumeného katétra alebo hadičky z PVC sa zavedie do komôr cez punkčnú ihlu. Tento koniec je fixovaný stehmi k okraju vyrezaného tvrdého mozgových blán. Potom sa v oblasti projekcie atlanto-okcipitálnej membrány urobí malý vertikálny rez a odkryje sa spodná časť šupiny okcipitálnej kosti, v ktorej sa na okraji membrány vytvorí malý otvor. . Spodný koniec katétra vloženého do komorovej dutiny prechádza tunelom pozdĺž kostných šupín pod vrstvou okcipitálnych svalov do oblasti cerebelárnej cisterny magna. Po incízii dura mater na strane o stredová čiara tento koniec katétra je vložený do dutiny cisterny magna a pripevnený k okraju otvorenej dura mater. Rany sú pevne zašité vo vrstvách. Týmto spôsobom sa vytvorí priame spojenie medzi dutinou postranných komôr a veľkou cerebelárnou cisternou, ktoré obchádza uzavretý akvadukt Sylvius. Torkildsenovu operáciu je možné vykonať aj v prípade ťažkého oklúzneho syndrómu s hrozbou Všeobecná podmienka pri patologických procesoch v zadnej lebečnej jamke s poruchou cirkulácie likvoru cez Sylviov akvadukt. Táto paliatívna operácia je spravidla indikovaná pri uzávere Sylviovho akvaduktu zápalového alebo nádorového charakteru (obr. 5-9).
Za posledných 30 rokov sa vo veľkej miere používali likérové skraty, ktoré umožnili ich použitie na vytvorenie odtoku CSF z komorového systému nad miestom obštrukcie. Systém umožňuje drenáž CSF z komorového systému iba jedným smerom
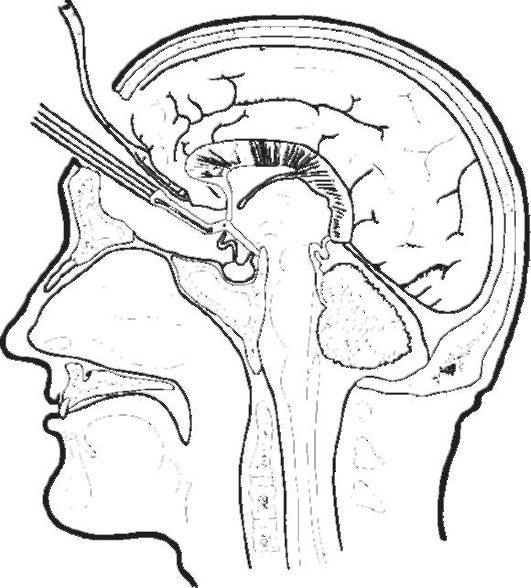 Ryža. 5-8. Ventrikulostómia tretej komory podľa Stukaya a Scarffa
Ryža. 5-8. Ventrikulostómia tretej komory podľa Stukaya a Scarffa
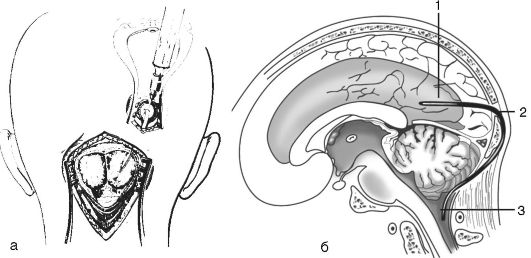 Ryža. 5-9. Ventrikulocisternostómia podľa Torkildsena: a - úvod distálny koniec katéter cez rez v dura mater do cisterny magna; b - schéma operácie podľa Torkildsena: 1 - zadný roh laterálnej komory; 2 - katéter; 3 - veľká okcipitálna nádrž
Ryža. 5-9. Ventrikulocisternostómia podľa Torkildsena: a - úvod distálny koniec katéter cez rez v dura mater do cisterny magna; b - schéma operácie podľa Torkildsena: 1 - zadný roh laterálnej komory; 2 - katéter; 3 - veľká okcipitálna nádrž
čerpadlo umiestnené medzi centrálnym a periférnym koncom systému. Centrálny koniec systému je vložený do komory a periférny koniec do pravé átrium srdce (obr. 5-10), pleurálny príp brušná dutina, do priečneho sínusu alebo do lumbálnej cisterny (obr. 5-11). Existujú vysoké, stredné a nízky tlak. V súčasnosti sa najviac používa likvorovo-peritoneálny posun medzi lumbálnou cisternou a brušnou dutinou.
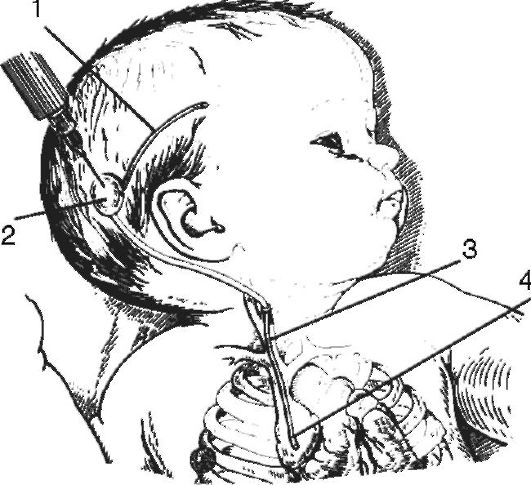 Ryža. 5-10. Ventrikuloaurikulostómia podľa Pudenza: 1 - ventrikulárny koniec katétra v komore mozgu; 2 - katétrové čerpadlo; 3 - katéter vo vonkajšom krčná žila; 4 - katéter v pravej predsieni srdca
Ryža. 5-10. Ventrikuloaurikulostómia podľa Pudenza: 1 - ventrikulárny koniec katétra v komore mozgu; 2 - katétrové čerpadlo; 3 - katéter vo vonkajšom krčná žila; 4 - katéter v pravej predsieni srdca
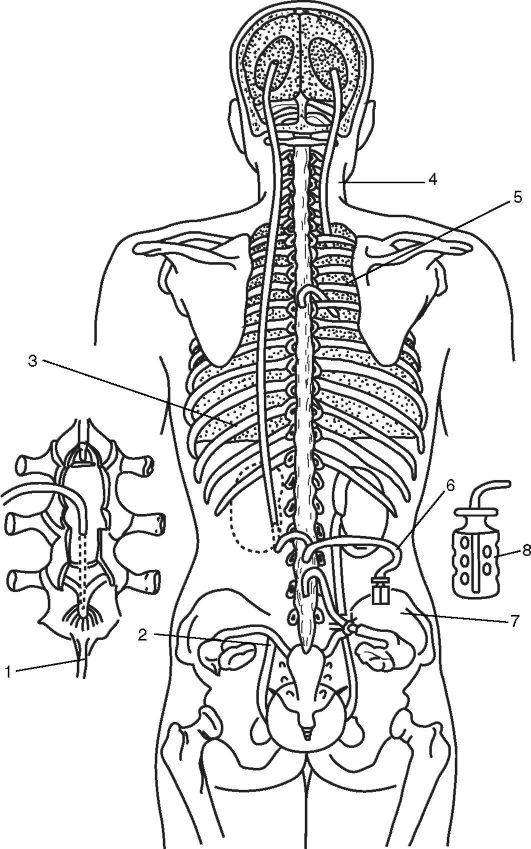 Ryža. 5-11. Metódy odvádzania cerebrospinálnej tekutiny z komôr mozgu a miechového kanála do iných dutín tela: 1 - zavedenie katétra; 2 - lumboureterostómia; 3 - lumboperitoneostómia; 4 - ventrikulopleurostómia; 5 - spinopleurotómia; 6 - lumbosalpingostómia; 7 - návrh malého perforovaného oceľového valca; 8 - malý perforovaný oceľový valec
Ryža. 5-11. Metódy odvádzania cerebrospinálnej tekutiny z komôr mozgu a miechového kanála do iných dutín tela: 1 - zavedenie katétra; 2 - lumboureterostómia; 3 - lumboperitoneostómia; 4 - ventrikulopleurostómia; 5 - spinopleurotómia; 6 - lumbosalpingostómia; 7 - návrh malého perforovaného oceľového valca; 8 - malý perforovaný oceľový valec
Dislokácia mozgu (syndróm herniácie) je patologický stav spôsobený posunom mozgového tkaniva vzhľadom na pevné útvary, ktoré obmedzujú a oddeľujú intrakraniálny priestor (kosť, dura mater). D.g.m. sa vyvíja v dôsledku procesov vedúcich k zvýšenému intrakraniálnemu tlaku (nádory, abscesy, hematómy, edém mozgu atď.) a možno ho pozorovať pri niektorých formách vrodených kraniálnych hernií.
Existujú tri stupne D.g.m.: protrúzia, herniácia a inkarcerácia. Protrúzia úseku mozgového tkaniva do trhlín ohraničených dura mater alebo do foramen magnum vedie k rozvoju venóznej stázy, lokálneho edému a často aj drobných krvácaní v tejto oblasti. Zvyšujúci sa opuch tejto oblasti vedie k jej herniácii. V zaklinenej oblasti sa javy lokálneho edému naďalej zvyšujú, zväčšujú sa a nadobúdajú herniálny tvar. Na tomto herniálnom výbežku na pozadí okraja dura mater alebo foramen magnum sa môže vytvoriť škrtiaca ryha.
Klinický obraz. D.g.m. pozostáva zo symptómov lézií v zaklinenej oblasti mozgu; príznaky vznikajúce v dôsledku problémov s krvným obehom v oblasti mozgu stlačenej zaklinenou časťou; ako aj symptómy zhoršenej cirkulácie mozgovomiechového moku vyplývajúce z deformácie a kompresie cirkulačných dráh mozgovomiechového moku.
Existujú dva hlavné typy D.g.m.: 1) laterálny, keď je časť mozgu v supratentoriálnom priestore posunutá pod okraj falciformného výbežku (s laterálne umiestneným supratentoriálnym výbežkom); 2) axiálne, keď je mozog posunutý pozdĺž osi do foramen cerebelárneho tentoria a foramen magnum (so supra- a subtentoriálnymi procesmi).
Najdôležitejšie formy dislokácie a herniácie mozgu sú:
Dislokácia cerebellum do cerebellomedulárnej cisterny. Najčastejšie sa vyskytuje pri nádoroch zadnej lebečnej jamy, ale možno ju pozorovať aj pri supratentoriálnych procesoch, ako aj pri edémoch mozgu. V tomto prípade cerebelárne mandle vyplnia cerebellocerebrálnu cisternu a môžu sa zakliniť do foramen magnum, čím stlačia spodné časti medulla oblongata a narušenie odtoku cerebrospinálnej tekutiny zo štvrtej komory. V klinickom obraze dominujú príznaky zvyšujúceho sa zvýšenia intrakraniálneho tlaku: silná bolesť hlavy, nevoľnosť, vracanie, nútená poloha hlavy, meningeálne symptómy. Môžu sa pozorovať abnormality bulbu. Pri tejto forme D.g.m. vznikajú okluzívne krízy, počas ktorých môže dôjsť k zástave dýchania a srdca.
Dislokácia bazálnych častí spánkového laloka do foramen cerebelárneho tentoria. V tomto prípade sa gyrus hipokampu môže zakliniť do obklopujúcej cisterny a pod cerebelárne tentorium, čo stláča stredný mozog, quadrigeminálny trakt a mozgový akvadukt. Tieto herniácie môžu byť jednostranné alebo obojstranné a vyskytujú sa v ktorejkoľvek časti foramenu cerebelárneho tentoria a dokonca aj po celom obvode tohto cerebelárneho. Klinicky je táto forma D.g.m. charakterizovaná príznakmi prudkého zvýšenia intrakraniálneho tlaku (bolesť hlavy, nevoľnosť, vracanie, nútená poloha na lôžku) v dôsledku narušenia odtoku cerebrospinálnej tekutiny z tretej komory cez mozgový akvadukt. Môžu sa vyskytnúť okluzívne krízy. Keď je hák gyrus hippocampal vystavený okulomotorickému nervu, pozorujeme parézu homolaterálneho pohľadu, ptózu a mydriázu, keď je zaklinená oblasť vystavená mozgovej stopke, môže sa vyskytnúť paréza končatín na opačnej strane. Náraz vklinenej oblasti na kvadrigeminál spôsobuje poruchy zraku a sluchu. Ďalšie zvýšenie herniácie a kompresie mozgových štruktúr tejto oblasti vedie k posunutiu protiľahlej mozgovej stopky a jej pritlačeniu k pevnému okraju foramen cerebelárneho tentoria, čo spôsobuje rozvoj homolaterálnej pyramídovej insuficiencie.
Vytesnenie mozočka do foramen cerebelárneho tentoria. V tomto prípade môžu byť ústne časti hemisfér a vermis mozgu zaklinené zdola nahor cez otvor tentoria do supratentoriálneho priestoru. Klinický obraz tejto formy D.g.m. je veľmi podobný ako pri temporotentoriálnej herniácii.
Dislokácia mediálnych častí parietálnych a čelných lalokov pod falciformným procesom. Pozorované s formáciami hemisfér, ktoré zaberajú priestor veľký mozog. V tomto prípade je gyrus cingulate posunutý a zaklinený pod voľný okraj falciformného výbežku, tretia komora a corpus callosum sú posunuté.
Diagnóza je založená na totalite klinické príznaky. Dôležitá je kraniografia a rádioopakné metódy výskumu. To odhalí posunutie kalcifikovanej epifýzy, mozgových komôr a mozgových ciev. Echo-EG pomáha pri diagnostike laterálneho posunu. Dôležitá informácia možno získať pomocou počítačovej tomografie.
Liečba. Keď sa objavia prvé príznaky D.g.m., je indikovaná dehydratačná terapia. V prípadoch rozvoja okluzívnych kríz je najvhodnejšia ventrikulopunkcia s odstránením cerebrospinálnej tekutiny z komôr a v niektorých prípadoch s inštaláciou drenážneho systému. Pri všetkých formách D.g.m., spôsobených útvarmi mozgu zaberajúcimi priestor, je indikovaná chirurgická liečba.
DISLOKÁCIA MOZGU(Neskoro lat. dislocatio posun, pohyb) - posun mozgu spojený s jeho deformáciou. Spôsobené stlačením mozgu nádorom, krvácaním alebo iným ohniskovým procesom a vedie k vzhľadu sekundárne príznaky mozgové lézie vzdialené od lézie. Je súčasťou anatomickej fyziológie, komplexu zvýšeného intrakraniálneho tlaku (pozri) a mozgového edému (pozri Edém a opuch mozgu).
D. m. v dutine s prakticky neroztiahnuteľnou stenou tvorenou kosťami a dura mater je možná len vtedy, ak je k dispozícii rezervný subarachnoidálny priestor vyplnený mozgovomiechovým mokom s jeho cisternami. B. S. Khominsky (1962) rozlišuje dva hlavné typy D. m.: dislokáciu s deformáciou mozgu, ale bez škrtiacej ryhy, teda bez škrtiacej ryhy od okraja kosti alebo výbežku dura mater, a D. s prítomnosťou škrtiacich rýh, ktoré nazýva „herniálna herniácia“.
S. M. Blinkov a N. A. Smirnov (1968) rozlišujú tri stupne D. m. na diery a trhliny tvorené nepružnými stenami: výčnelok, herniácia a uškrtenie (v prítomnosti herniálnej formy). Existujú bočné a axiálne (pozdĺž osi trupu) D. m. S bočnými dislokáciami je mozog posunutý pod väčším falciformným procesom v dôsledku objavenia sa rozdielu medzi tlakom v oboch poloviciach supratentoriálneho priestoru. D. m. pozdĺž osi trupu do otvoru tentoria mozočka vznikajú pri rozdiele tlaku v supratentoriálnom priestore, subtentoriálnom priestore (zadná lebečná jamka) a subarachnoidálnom priestore miechy. Existujú nasledujúce hlavné formy D. m.
1. Premiestnenie mozočka do infundibula dura mater (obr. 1), spevnené zvonka tylovou kosťou a krčnými stavcami - „mozočkový tlakový kužeľ“. V tomto prípade sú cerebelárne mandle a niekedy aj časti oboch digastrických lalokov, uzavreté v strednej línii, posunuté do cerebelocerebrálnej cisterny, vklinené do foramen magnum tylovej kosti a stláčajú medulla oblongata zo strán na úrovni temena. výstup koreňov XI a XII hlavových nervov.
2. Posun spánkového laloku do foramen tentorium cerebellum (obr. 2) - „temporálny kužeľ herniácie“. V tomto prípade sú bazálne časti temporálneho laloka, hlavne gyrus hipokampu, zakliesnené do cisterna ambiens a sú posunuté pod okraj tentoria cerebellum. Posuny pod tentorium môžu byť jednostranné alebo obojstranné, v prednom, strednom, zadná časť alebo celé otvorenie tentoria. Stredný mozog pri jednostrannom posune spánkového laloka býva často zo strán stlačený a voľný okraj tentoria na kontralaterálnej nohe tvorí priehlbinu – tzv. zárez. Zhoršená cirkulácia mozgovomiechového moku v dôsledku kompresie mozgového akvaduktu vedie k uzavretej vodnatosti.
3. Premiestnenie mozočka do foramen tentorium cerebellum. Centrálny lalok horného vermis a časť zákrutov štvoruholníkového laloku cerebelárnych hemisfér sa zaklinujú smerom nahor do obklopujúcej cisterny. Súčasne dochádza k posunu kvadrigeminálnej oblasti a deformácii zadnej časti tretej komory.
4. Posun cerebrálneho mosta cez foramen tentorium cerebellum. Mostík je posunutý v ústnom smere do medziplášťovej cisterny.
5. Naplnenie strednej a bočnej cisterny mostíka v dôsledku pritlačenia mosta mozgu k sklonu základne lebečnej. Predná dolná cerebelárna artéria stláča nerv abducens, ak prechádza medzi ním a klivom.
6. Bočný posun mozgu pod väčším falciformným procesom. Časti mozgu nachádzajúce sa medzi voľným okrajom falxu a spodinou mozgu sú posunuté do strany (obr. 3). Lievik šedej tuberosity je pevný a nehýbe sa. Cingulate gyrus vypĺňa cisternu corpus callosum.
7. K posunu zadnej časti corpus callosum dorzálnym smerom do rovnomennej cisterny dochádza najmä pri uzavretej hydrokéle mozgu. Voľný okraj falxu tvorí zárez na kmeni corpus callosum.
8. Premiestnenie gyri predného laloka do chiazmovej cisterny medzi rozbiehavé zrakové nervy.
Stupeň závažnosti klinu, symptómov D. m. nezávisí ani tak od veľkosti posunu, ako od rýchlosti rozvoja D. m. a stavu kompenzačných mechanizmov. Nie je to samotný posun, ktorý spôsobuje mozgovú dysfunkciu, aj keď je sprevádzaná hrubou deformáciou. bunkové štruktúry a vodivé dráhy a možné poruchy krvného obehu. Preto sa príznaky D. m. často objavujú náhle. V dôsledku edému a venóznej stagnácie dochádza k zovretiu zaklinených oblastí mozgu. Stlačenie pialových artérií, ich pritlačenie k okrajom procesov dura mater vedie k ischemickým ložiskám. Napätie intracerebrálnych krvných ciev je príčinou malých vnútrokmenových krvácaní. Príznaky D. m. sú rôznorodé a závisia od miesta posunu, ale na klinike najvyššia hodnota majú príznaky poškodenia stredného mozgu a medulla oblongata s dislokáciou do foramen tentoria mozočka a do foramen magnum. Syndróm temporálneho kužeľa tlaku zahŕňa anizokóriu), zhoršenú reakciu zreníc na svetlo a konvergenciu, parézu alebo paralýzu pohľadu vo vertikálnom smere, poruchu sluchu charakteristickú pre kvadrigeminálne lézie, homolaterálnu pyramidálnu insuficienciu, bilaterálnu patol, reflexy, poruchy svalový tonus až decerebrátna rigidita, zánik šľachových reflexov, porucha dýchania prevažujúca nad poruchou cievno-srdcovej regulácie, zrýchlený pulz, spomalené dýchanie, hypertermia. Syndróm cerebelárneho kužeľa tlaku možno zistiť po lumbálnej punkcii a odstránení cerebrospinálnej tekutiny. Kompresia predĺženej miechy v dôsledku posunutia a herniácie mozočka do foramen magnum je charakterizovaná zvýšenými bolesťami hlavy, hlavne v zadnej časti hlavy, vyžarujúce do krku, niekedy ramenného pletenca, stuhnutosťou krčných svalov, núteným postavením hlavy, opakované vracanie, čkanie, závraty, difúzna alebo bodkovaná hyperémia tváre, hrudníka a rúk, zvýšené potenie, dusenie, nepravidelné dýchanie, bradykardia, ktorá neskôr ustúpi arytmii a zrýchlenému tepu. Dýchanie sa najskôr zrýchli, potom sa jeho rytmus postupne naruší a zastaví sa. Syndróm intersticiálneho mozgu zahŕňa najmä symptómy porúch centrálnej regulácie metabolizmu, vaskulárno-vegetatívnej inervácie a svalového tonusu. Ťažké formy sú charakterizované zvýšeným dýchaním, rýchlym (v priebehu niekoľkých hodín) rozvojom hypertermie a pľúcnym edémom. Vytesnenie bazálnych častí mozgu vedie k rozvoju kraniobazálnych symptómov: dysfunkcia hlavových nervov, rôzne atypické formy kongestívnych bradaviek, obmedzenie zorných polí a atrofia zrakových nervov, nekrotizácia hypofýzy a vznik cukrovky insipidus ako výsledok mechanickému poškodeniu sivá hrudka.
Diagnóza D. m. sa robí na základe analýzy celkového klinu a symptómov. Zvlášť dôležitý je rentgenol. štúdie - kraniografia (pozri), pneumocisternografia (pozri Encefalografia) a angiografia (pozri Angiografia stavcov, Angiografia karotíd), pomocou ktorých sa kalcifikuje posunutie kalcifikovanej epifýzy choroidný plexus, komorový systém, zmeny v konfigurácii nádrží, umiestnenie tepien a žíl.
Výskyt príznakov D. m. vyžaduje okamžité podanie dehydratačných prostriedkov s následným riešením otázky povahy chirurgická intervencia. Pri zástave dýchania následkom D., m. v súvislosti s rozvojom okluzívneho hydrocefalu je indikovaná punkcia mozgových komôr (pozri Ventrikulopunktúra) s následnou radikálnou operáciou. Opatrenia zamerané na zníženie zvýšeného intrakraniálneho tlaku prispievajú k vymiznutiu príznakov kompresie medulla oblongata (pozri Hypertenzný syndróm).
Bibliografia: Blinkov S. M. a Smirnov N. A. Posuny a deformácie mozgu, L., 1967, bibliogr.; A r-g e r I. M. Neurochirurgia, s. 133, M., 1971; MisyukN. S., Evstigneev V.V. a Rogulchenko S.M. Premiestnenia a porušenia mozgový kmeň, Minsk, 1968, bibliogr.; Viaczväzkový sprievodca k patologická anatómia ed. A. I. Struková, zväzok 2, s. 143, M., 1962; Viaczväzková príručka k chirurgii, vyd. B.V. Petrovský, zväzok 3, kniha. 1, str. 87, M., 1968, bibliogr.; Hand-buch der Neurochirurgle, hrsg. v. H. Oli-vecrona u. W. Tonnis, Bd 1, S. 208, B. u. a., 1959; Neurochirurgia, ed. od F. J. Gillingham, Philadelphia, 1970; Z ii 1 s h K. J., M e n n e 1 H. D. a. Zimmer-m a n n Y. intrakraniálna hypertenzia, Príručka klin. neurol.s vyd. od P. J. Vinken a. G. W. Bruyn, V. 16, bod 1, s. 89, Amsterdam - N. Я974, bibliogr.
S. M. Blinkov.
A. Centrálna transtentoriálna herniácia je dôsledkom difúzneho cerebrálneho edému alebo centrálneho supratentoriálneho procesu zaberajúceho priestor. Keďže mozgový kmeň je posunutý kaudálne, príznaky sa vyvíjajú v rostrokaudálnom smere.
1. Zmeny psychických funkcií.
2. Postupne sa zužujú zreničky citlivé na svetlo priemerná hodnota a prestane reagovať na svetlo.
3. .
4. Dekortikačná póza sa postupne mení na decerebrovanú pózu.
5. Možné progresívne zhoršovanie stavu so smrťou.
B. Temporotentoriálna herniácia sa vyvíja, keď laterálny masový efekt vedie k herniálnej herniácii háku gyrus parahippokampalis (uncus gyri parahippocampalis) do medzery medzi okrajom tohtoriálneho foramen a mozgovým kmeňom.
1. Zmena duševného stavu nie je potrebná.
2. Rozšírenie zrenice ipsilaterálne k volumetrickému procesu.
3. Ipsilaterálne poškodenie okulomotorického nervu.
4. Progresívna depresia vedomia.
5. Progresívna dysfunkcia stredného mozgu.
6. Rozvoj tuhosti decerebrátu a hyperventilácie.
7. Smrteľný výsledok.
IN. Klinovanie pod falxovitým výbežkom dura mater znamená herniovaný výbežok gyrus cingulate (gyrus cinguli) pod väčším falxovitým výbežkom (falx cerebri) s laterálnym priestorom zaberajúcim výbežkom. V tomto prípade prietok krvi v ipsilaterálnom prednom cerebrálna tepna. V dôsledku porušenia odtoku cerebrospinálnej tekutiny cez otvor. Monroe môže vyvinúť blokádu kontralaterálnej laterálnej komory.
G. Klinovanie cerebellar tonsils označuje herniálny výčnelok a zachytenie cerebelárnych mandlí vo foramen magnum počas procesu zaberajúcom priestor v zadnej lebečnej jamke. Najčastejšie je prvým prejavom respiračné zlyhanie v dôsledku kompresie medulla oblongata. D. Cerebelárna-tentoriálna hernia sa môže vyskytnúť, keď sa tlak v subtentoriálnom priestore zvýši, napríklad pri meduloblastóme.
Urýchliť vývoj tohto syndróm môže dekomprimovať supratentoriálne štruktúry (komorová drenáž). V dôsledku toho je vedomie akútne narušené a vzniká paralýza pohľadu nahor.


