Hyperostóza sa nazýva nadmerný rast kostného tkaniva, ktorý sám o sebe zostáva nezmenený. Choroba sa môže vyvinúť ako nezávislý proces, ale častejšie je prejavom iných nosológií.
Príčiny hyperostózy môžu byť mnohé. Preto aj pri zdanlivej jednoduchosti a absencii akýchkoľvek nebezpečných následkov si patológia vyžaduje posilnenie diagnostické opatrenia. Klinický obraz môže byť tiež veľmi odlišný, pretože závisí od základného ochorenia, proti ktorému hyperostóza vznikla.
Neexistuje jediný spôsob liečby - rovnako ako diagnóza závisí od choroby, ktorá vyvoláva rozvoj hyperostózy.
Obsah:Hyperstóza kostí: čo to je?
Hyperostóza je charakterizovaná nadmerným rastom kostného tkaniva a nárastom jeho hmotnosti na jednotku objemu. V niektorých prípadoch lekári považujú hyperostózu nie za patologický stav, ale za prejav kompenzačného mechanizmu - napríklad tkanivo kostí dolných končatín môže rásť so zvýšeným zaťažením na ne (priemyselné, športové atď.) .
Všetky hyperostózy sa delia na:
- lokálne (lokálne) - kostné tkanivo rastie v jednej kosti (môže to byť nejaký jej malý fragment, čo sťaží identifikáciu hyperostózy);
- generalizované (bežné) - majú systémovú povahu, zatiaľ čo rast kostného tkaniva sa pozoruje v rôznych štruktúrach tela.
Hyperostóza sama o sebe nie je pre pacienta nebezpečným stavom – prebytok kostného tkaniva neprekáža, navyše nejde o onkologické zmnoženie tkanív. Takéto zmeny však môžu naznačovať akékoľvek patologické zmeny v tele, ktorých odstránenie si bude vyžadovať vážnu liečbu.
 Pretože hlavná patológia, proti ktorej vznikla hyperostóza, môže ovplyvniť rôzne orgány a tkanív, na dohľade nad pacientmi s opísanou patológiou sa podieľa množstvo lekárskych špecialistov - sú to onkológovia, ftiziatri, endokrinológovia, pulmonológovia, gastroenterológovia, venerológovia, ortopedickí traumatológovia, reumatológovia. Pre pacienta je ťažké určiť, na ktorého lekára sa má obrátiť, preto sa odporúča najskôr ísť na stretnutie s terapeutom a lekár po vyšetrení určí, ku ktorému špecialistovi má byť pacient odoslaný.
Pretože hlavná patológia, proti ktorej vznikla hyperostóza, môže ovplyvniť rôzne orgány a tkanív, na dohľade nad pacientmi s opísanou patológiou sa podieľa množstvo lekárskych špecialistov - sú to onkológovia, ftiziatri, endokrinológovia, pulmonológovia, gastroenterológovia, venerológovia, ortopedickí traumatológovia, reumatológovia. Pre pacienta je ťažké určiť, na ktorého lekára sa má obrátiť, preto sa odporúča najskôr ísť na stretnutie s terapeutom a lekár po vyšetrení určí, ku ktorému špecialistovi má byť pacient odoslaný.
Príčiny a vývoj patológie
Hyperostóza sa vyvíja v dôsledku zvýšenej reprodukcie osteocytov - buniek kostného tkaniva.
Najbežnejšie príčiny tejto patológie sú:
- fyzická aktivita na určitom segmente hornej alebo dolnej končatiny;
- onkologické patológie malígnej povahy;
- systémové ochorenia;
- genetické poruchy;
- radiačné poškodenie;
- intoxikácia;
- chronické infekcie;
- endokrinné poruchy;
- hnisavé ochorenia kostí ()
a niektoré ďalšie.
Zvýšený stres na kosti, ktorý môže viesť k rozvoju hyperostózy, sa najčastejšie pozoruje v prípadoch, ako sú:
- amputácia končatín;
- intenzívne cvičenie v niektorých športoch.
Príčiny niektorých generalizovaných hyperostóz nie sú vždy známe. Tieto patológie zahŕňajú:
- kortikálna detská hyperostóza (Caffee-Silvermanov syndróm) – vzniká u malých detí;
- kortikálna generalizovaná hyperostóza - dedičná patológia, jeho klinické prejavy sa pozorujú počas puberty;
- Camurati-Engelmannovu chorobu;
- Marie-Bambergerov syndróm.
Poznámka
Častejšie s hyperostózou trpia tubulárne kosti - tie, ktoré majú dutinu. Zároveň sa kostné tkanivo stáva hustejším a „zdrsneným“.
Vývoj hyperostózy môže prebiehať vo forme dvoch možností, ktoré závisia od základného ochorenia, ktoré vyvolalo výskyt hyperostózy.
V prvom variante sú ovplyvnené takmer všetky prvky kostného tkaniva. Deje sa nasledovné:
- perioste (tenký film spojivového tkaniva pokrývajúci kosť), hubovitá a kortikálna látka sa stáva hustejšou a hrubšou;
- zvyšuje sa počet nezrelých bunkových prvkov;
- architektonika (štruktúra tkaniva) zmien kostí;
- v kostnej dreni sú ložiská atrofie (nedostatočný rozvoj), je nahradená ložiskami rastu kostí alebo spojivového tkaniva.
V druhej možnosti je zaznamenaná obmedzená lézia:
- hubovitá látka kosti rastie;
- vytvárajú sa v ňom ložiská sklerózy (súčasne rastie spojivové tkanivo).
Príznaky kostnej hyperstózy
Najbežnejšie všeobecné prejavy hyperostózy, bez ohľadu na lokalizáciu, sú:
- prebytok kostného tkaniva;
- deformácia končatín;
- bolesť kostí a
Často nemusia byť lokálne príznaky také výrazné ako všeobecné príznaky – prejavy porúch Všeobecná podmienka organizmy závisia od patológie, ktorá vyvolala rozvoj hyperostózy. Najbežnejšie sú:
- vegetatívne poruchy (zmena farby kože, zvýšené potenie);
- zhoršenie celkového blaha, ktoré sa prejavuje nepochopiteľnou slabosťou a letargiou
a ďalšie.
Klinický obraz hyperostóz, ktoré vznikli s rôznymi patologiami, môže byť radikálne odlišný. Možnosti, ktoré sa vyskytujú najčastejšie, budú popísané nižšie. Ich mená možno spočiatku pacientom nič nehovoria, no s popísanými znakmi sa často stretávame a keď sa objavia, mali by pacienta priviesť k myšlienke, že má hyperostózu.
Diagnostika
Je ťažké stanoviť diagnózu hyperostózy len na základe sťažností pacienta, dokonca aj so skúsenosťami lekára. Príznaky hyperostózy sa často „stratia“ za príznakmi patológie, ktorá ju vyvolala. Diagnóza takejto patológie je tiež dôležitá, pretože bez odstránenia príčiny bude hyperostóza naďalej „prosperovať“. Všetky sa používajú v diagnostike. možné metódy vyšetrenia – fyzikálne, prístrojové, laboratórne.
Pri fyzickom vyšetrení je potrebné vyhodnotiť:
- pri vyšetrení - možný výčnelok tkanív kostných štruktúr, najmä v miestach, kde mäkkých tkanív zakryte ich tenkou vrstvou, prítomnosťou deformácií;
- pri palpácii (palpácii) - zhrubnutie kostného tkaniva, bolesť.
Skontrolovať treba aj funkčnú činnosť kĺbov – pasívnu (pacient končatinu uvoľní, lekár ju vezme do rúk a vykoná jednoduché pohyby v kĺbe) a aktívne.
Najinformatívnejšie sú také inštrumentálne výskumné metódy, ako sú:
- - s frontálnou hyperostózou v danej oblasti predná kosť a tureckého sedla sa určujú kostné výrastky, ako aj zhrubnutie vnútornej plasticity čelnej kosti;
- chrbtica, horné a dolné končatiny, panvové kosti - môžu byť určené ako jednotlivé kostné výrastky a vo forme ohniskov "roztrúsených" po celej štruktúre kostí;
- kostných štruktúr (CT) - počítačové rezy pomôžu nielen identifikovať výrastky, ale aj posúdiť stav kostného tkaniva (najmä jeho hustotu a štrukturálne zmeny, Ak nejaké existujú).
Na identifikáciu patológií, ktoré vyvolali rozvoj hyperostózy, sa používajú iné inštrumentálne metódy výskumu. toto:
- (EKG);
- preskúmanie;
- telá brušná dutina(ultrazvuk)
a veľa ďalších.
Laboratórne metódy výskumu, ktoré môžu byť potrebné na identifikáciu opísanej patológie, sú:

a rad ďalších.
Poznámka
Na zúženie rozsahu diagnostických metód je potrebné najskôr konzultovať príbuzných špecialistov, ktorí urobia predbežnú diagnózu ochorenia, ktoré vyvolalo rozvoj hyperostózy, a na jej potvrdenie predpíšu vhodné diagnostické metódy.
Odlišná diagnóza
Diferenciálna diagnostika sa vykonáva medzi odlišné typy hyperostóza, ako aj so zápalovými alebo onkologickými léziami kosti.
Komplikácie
Najčastejšie pozorovanou komplikáciou hyperostózy je stuhnutosť určitého kĺbu a v pokročilých prípadoch aj jeho úplné porušenie. motorickú funkciu(pacient nemôže robiť flexi a extenzie).
Zásady liečby
Liečba hyperostózy spočíva v liečbe základnej choroby, ktorá ju spôsobila. Všeobecné účely sú:
- racionálna výživa - v tomto prípade môže byť potrebné poradiť sa s odborníkom na výživu, aby sa upravil metabolizmus minerálov a solí pomocou diéty;
- zníženie zaťaženia určitých kostných štruktúr - môže to vyžadovať zmenu pracovná činnosť(napríklad hyperostóza sa môže vyvinúť u nakladačov, ktorí nesú bremená na chrbte);
- korekcia hormonálne pozadie s menopauzálnymi zmenami u žien;
- pravidelná fyzická aktivita.
V závislosti od prejavov môže byť predpísaný symptomatická liečba:
- s nárastom krvný tlak;
- v krvi
Prevencia
United špecifická prevencia neexistuje žiadna hyperostóza, pretože existuje veľa dôvodov na jej rozvoj. Všeobecné odporúčania sú:
- regulácia rovnováhy voda-soľ v tele;
- vyvážená výživa - odborník na výživu poradí, či upraviť príjem potravy s obsahom minerálnych zlúčenín;
- korekcia chronických ochorení - predovšetkým tých, ktoré vedú k hladovaniu kyslíkom a hormonálnej nerovnováhe;
- zdravý obraz vo všeobecnosti - odmietnutie zlých návykov, dodržiavanie režimu práce, odpočinku, spánku.
Predpoveď
Prognóza hyperostózy je vo všeobecnosti priaznivá. Kostné výrastky nespôsobujú žiadne nepredstaviteľné komplikácie, ktoré by mohli drasticky ovplyvniť kvalitu života pacienta alebo spôsobiť kritické komplikácie. Pozornosť by sa mala zamerať na prognózu tých patológií, ktoré vyvolali vývoj hyperostózy - prognóza môže byť veľmi odlišná, od priaznivých až po ťažké.
Marie-Bambergerov syndróm
Marie-Bambergerov syndróm sa tiež nazýva systémová osifikujúca periostóza alebo hypertrofická osteoartropatia. Ide o nadmerný rast kostného tkaniva, ktorý sa prejavuje vo forme viacerých ložísk v rôznych kostiach.
Hyperostóza pri tomto syndróme sa tvorí druhýkrát - ide o druh reakcie kostného tkaniva na zmenu acidobázickej rovnováhy a chronický nedostatok kyslíka.
Často sa vyskytujú pri chorobách a patologických stavoch, ako sú:
- zhubné novotvary - spravidla ide o nádory pľúc a pleury;
- chronické pľúcne ochorenia – najčastejšie ide o pneumokoniózu (rozmnoženie spojivového tkaniva v pľúcach pri dlhšom vdychovaní prachu), (mycobacterium tuberculosis), chronické (zápalový proces v pľúcnom parenchýme), chronické (zápal sliznice výstelky priedušiek ) a niektoré ďalšie;
- patológia žalúdka a čriev - (zápal sliznice žalúdka s vysokou kyslosťou), 12 dvanástnikový vred;
- ochorenie obličiek - a iné;
- poškodenie pečene - hlavne toto (náhrada pečeňového parenchýmu spojivovým tkanivom);
- - anatomické chyby srdca, jeho chlopní a veľkých ciev vytvorených počas vývoja plodu;
- niektoré infekčné ochorenia – (poškodenie echinokokov) a iné.
S rozvojom tohto syndrómu sa kostné výrastky najčastejšie pozorujú v:
- predlaktia;
- holene;
- metatarzálne kosti;
- záprstné kosti.
Charakteristická je symetria lézie - ak sa kostné "tuberkulózy" objavia na jednej nohe, potom sa dajú zistiť na druhej.
Okrem rastu kostí sa pozorujú tieto príznaky:

Vegetatívne poruchy sa prejavujú vo forme:
- striedavé začervenanie a bledosť kože;
- zvýšené potenie.
Najčastejšie postihujú metakarpofalangeálne, lakťové, členkové, zápästné a kolenné kĺby.
Informatívna inštrumentálna výskumná metóda, ktorá potvrdzuje vývoj syndrómu, je rádiografia nôh a predlaktia - obrázky ukazujú symetrické zhrubnutie diafýzy ( centrálnych oddelení kosti) v dôsledku tvorby hladkých kostných vrstiev, ktoré sa potom stávajú hustejšie.
Liečba je symptomatická - na zníženie bolesti počas exacerbácie sa používajú nesteroidné protizápalové lieky.
Morgagni-Stewart-Morelov syndróm, hyperstóza čelnej kosti
Ďalším názvom choroby je frontálna hyperostóza. Táto patológia sa vyvíja u žien a postmenopauzálneho veku. Predpokladá sa, že hyperostóza je v tomto prípade vyvolaná hormonálnymi zmenami. Ale prečo a ako zmenené hormonálne pozadie vedie k nadmernému rastu kostného tkaniva, zatiaľ nie je isté.
Hlavné prejavy Morgagni-Stewart-Morelovho syndrómu sú:
- zhrubnutie vnútornej dosky čelnej kosti;
- nadváha v dôsledku ukladania tuku v rôzne časti telo (hlavne na bruchu a stehnách);
- vzhľad mužských sexuálnych charakteristík - v prvom rade ide o rast vlasov mužského typu (na hrudi, zadku atď.).
Patológia sa vyvíja postupne, počiatočné prejavy môže prísť po uplynutí samotného obdobia menopauzálnych zmien. Symptómy môžu byť:
- skoré;
- neskôr.
Spočiatku sa ženy sťažujú na výskyt takých znakov, ako sú:
- Podráždenosť;
Charakteristiky bolesti hlavy:

Podráždenosť a nespavosť vznikajú z neustálych bolestí hlavy.
V neskoršom období sa objavia príznaky ako:
- prírastok hmotnosti až po obezitu;
- zvýšený rast vlasov na tvári a na niektorých miestach tela.
Tiež prejavy tejto patológie môžu byť:
- kolísanie krvného tlaku s tendenciou k zvýšeniu;
- neustále palpitácie;
Na pozadí takýchto zmien sa môžu vyvinúť psycho-emocionálne poruchy, môže sa vyskytnúť depresia.
Poznámka
Korekcia hormonálneho zázemia u takýchto žien pomôže zmierniť prejavy syndrómu.
Cuffy-Silvermanov syndróm
Patológia má iný názov - infantilná kortikálna hyperostóza.
Presné príčiny vývoja neboli objasnené, existuje však teória, že pri rozvoji ochorenia zohrávajú úlohu faktory:
- genetické;
- vírusové;
- hormonálna (hormonálna nerovnováha).
Charakteristickým znakom tejto patológie je, že sa pozoruje iba u dojčiat.
Štart klinický obraz veľmi podobný začiatku akejkoľvek infekčnej choroby. kde:
- teplota stúpa;
- chuť do jedla sa zhoršuje a potom môže úplne zmiznúť;
- dieťa sa stáva nepokojným.
Po určitom čase sa objavia nasledujúce príznaky:
- na tvári a končatinách sa tvoria ložiská hustého opuchu tkanív bez známok zápalu, ostro bolestivé pri palpácii;
- tvár v tvare mesiaca - znak sa vyvíja v dôsledku opuchu mäkkých tkanív v dolnej čeľusti.
Na potvrdenie tejto patológie sa používajú nasledujúce diagnostické metódy:
- rádiografia kľúčnych kostí, krátkych a dlhých tubulárnych kostí, dolnej čeľuste - v týchto miestach sa zisťujú výrastky kostného tkaniva. Hubovitá látka kostí je sklerotická. Obrázok ukazuje oblúkovité zakrivenie kostí dolnej časti nohy;
- - dochádza k zvýšeniu počtu leukocytov a ESR.
Ak sa diagnóza potvrdí, obmedzia sa iba na všeobecnú posilňovaciu terapiu, pretože v priebehu niekoľkých mesiacov všetky znaky zmiznú bez stopy samy.
Camurati-Engelmannova choroba
Patológia sa tiež nazýva systémová diafyzárna vrodená hyperostóza. Názov odráža podstatu ochorenia - s ním sa pozorujú kostné výrastky po celej dĺžke tubulárnych kostí. Ochorenie je podmienené geneticky.
Zvláštnosťou patológie je, že kostné tkanivo selektívne rastie v takých kostiach, ako sú:
- tibiálne;
- rameno;
- stehenný.
Ostatné kosti sú postihnuté zriedka.
Ochorenie sa často nijako neprejavuje a často sa zistí náhodne – pri röntgene kostných štruktúr z iného dôvodu. Príznaky, ktoré sa môžu v niektorých prípadoch vyvinúť, sú:
- stuhnutosť kĺbov - ruky a nohy pacientov sa ťažko ohýbajú v kĺboch, ako ruky a nohy nových bábik;
- zníženie objemu svalov.
Regeneračná liečba s fyzioterapeutické cvičenia rozvíjať kĺby pre lepší výkon ich funkcií.
Kortikálna generalizovaná hyperostóza
Ide o dedičnú patológiu. Prejavuje sa pri dospievaní.
Hlavné prejavy kortikálnej generalizovanej hyperostózy sú:

Pri vykonávaní röntgenového vyšetrenia u takýchto pacientov sa zistia hyperostózy, ako aj osteofyty - kostné výrastky.
Symptomatická liečba - okuliare sa vyberajú na zlepšenie videnia atď.
Kovtonyuk Oksana Vladimirovna, lekárska komentátorka, chirurg, lekárska poradkyňa
Hyperostóza je patológia charakterizovaná zvýšením množstva látky v normálnom kostnom tkanive. Pôsobí ako odpoveď kostného tkaniva na nadmernú fyzickú aktivitu alebo sa môže stať príznakom chronického infekčného ochorenia, nejakého druhu otravy a intoxikácie, určitých onkológií, rádiologického poškodenia, patológie endokrinný systém a iné choroby.
Patologický rast normálneho kostného tkaniva v diafyzárnych častiach, prejavujúci sa zmenou periostu nezápalového charakteru podľa typu vrstvenia, sa nazýva periostóza.
Klasifikácia
Každý druh môže pôsobiť ako nezávislá choroba alebo prejav nejakej inej choroby.
Podľa zovšeobecnenia sa rozlišujú tieto formy hyperostózy:
- miestne;
- zovšeobecnené.
Medzi charakteristické stavy prvého typu patrí poškodenie kostí počas neustálej fyzickej aktivity. Môže to sprevádzať nejakú onkológiu, všetky druhy chronické patológie a pôsobí ako symptóm Morgagni-Stewart-Morelovho syndrómu. Druhý typ sprevádza Kamurati-Engelmannov syndróm (patologický stav s autozomálne dominantným prevodovým mechanizmom).
Nárast hmoty v tubulárnych kostiach sa nazýva periostóza. Jeho predstaviteľom je syndróm Marie-Bamberg, ktorý sa vyznačuje lokalizáciou v nohách, predlaktia s charakteristickou deformáciou falangov.
Patologické anatomické príznaky
Často patológia poškodzuje tubulárne kosti. Existujú dve formy rozvoja:
- Porážka všetkých kostných prvkov - poškodenie periostu, zhrubnutie a zhrubnutie kortikálnych a hubovitých vlákien, zvýšenie počtu nezrelých buniek, narušenie architektonickej úpravy kosti, atrofické javy v hmote kostnej drene, ako aj premena na spojivo tkaniva alebo rastu z kosti.
- Lokalizované poškodenie hubovitej látky vo forme sklerotických ložísk - hypertrofická osteoartropatia (Marie-Bambergov syndróm).
Hypertrofická osteoartropatia
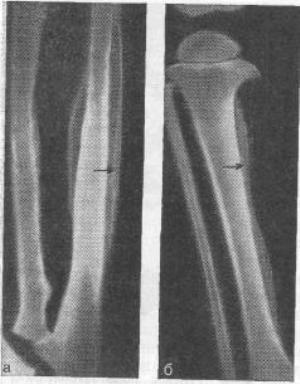 Patológia je charakterizovaná početnými symetricky umiestnenými hyperostózami na nohách, predlaktiach, metakarpálnych a metatarzálnych kostiach. Prsty zhrubnú ako „paličky“, nechtové platničky sú ako „okuliare na hodinky“. Pacienti sa sťažujú na prejavy bolesti v kĺbových kĺboch a kostiach. Pozorujú sa vegetatívne poruchy vo forme hyperhidrózy, koža v postihnutej oblasti buď získa silne červený odtieň alebo nezvyčajnú bledosť. Artróza lakťových, metakarpofalangeálnych, zápästných, členkových a kolenných kĺbov je charakteristická pre recidivujúci typ, ich klinika je oligosymptomatická. V niektorých variantoch dochádza k zhrubnutiu dermis v oblasti čela a nosa. Hyperostotické prejavy sú sekundárnym prejavom a odpoveďou kosti na chronická ischémia a zmeny v rovnováhe elektrolytov. Môže sa vyvinúť v dôsledku zhubné novotvary dýchací systém, chronický zápal na rovnakom mieste v dôsledku patológií obličkového systému a gastrointestinálneho traktu, ako aj vrodená vada srdiečka. Zriedkavou príčinou môže byť echinokokóza, cirhotické ochorenie pečene alebo lymfogranulóza.
Patológia je charakterizovaná početnými symetricky umiestnenými hyperostózami na nohách, predlaktiach, metakarpálnych a metatarzálnych kostiach. Prsty zhrubnú ako „paličky“, nechtové platničky sú ako „okuliare na hodinky“. Pacienti sa sťažujú na prejavy bolesti v kĺbových kĺboch a kostiach. Pozorujú sa vegetatívne poruchy vo forme hyperhidrózy, koža v postihnutej oblasti buď získa silne červený odtieň alebo nezvyčajnú bledosť. Artróza lakťových, metakarpofalangeálnych, zápästných, členkových a kolenných kĺbov je charakteristická pre recidivujúci typ, ich klinika je oligosymptomatická. V niektorých variantoch dochádza k zhrubnutiu dermis v oblasti čela a nosa. Hyperostotické prejavy sú sekundárnym prejavom a odpoveďou kosti na chronická ischémia a zmeny v rovnováhe elektrolytov. Môže sa vyvinúť v dôsledku zhubné novotvary dýchací systém, chronický zápal na rovnakom mieste v dôsledku patológií obličkového systému a gastrointestinálneho traktu, ako aj vrodená vada srdiečka. Zriedkavou príčinou môže byť echinokokóza, cirhotické ochorenie pečene alebo lymfogranulóza.
U niektorých pacientov sa táto patológia vyskytuje náhle a nie je spojená so žiadnou chorobou. Röntgenové vyšetrenie obľúbených miest lokalizácie na končatinách, ako aj iných poškodených oblastí tela, ukazuje symetrické zhrubnutie diafyzárnej časti, ktorá sa vytvorila v dôsledku rovnomerných hladkých periostálnych vrstiev. Následne sú tieto viac zhutnené a spojené s kortikálnou vrstvou.
Systémová diafyzárna vrodená hyperostóza
Iným názvom pre patologický stav je Camurati-Engelmannova choroba, ktorú v prvej polovici dvadsiateho storočia identifikovali lekár Camurati (Taliansko) a chirurg Egelmann (Rakúsko). Zaraďuje sa do skupiny geneticky patologických prejavov, ktorých prenos sa uskutočňuje autozomálne dominantným spôsobom. Patologické javy sa tvoria v diafyzárnych zónach stehennej kosti, humeru a holennej kosti. A ako výnimka je možné poškodenie iných kostí.
Existuje stuhnutosť kĺbových kĺbov, svalová hmota klesá. Vytvára sa špecifická "kačacia" chôdza.
Terapeutické opatrenia
Patológia má začiatok v detstve.
Terapia tohto patologického stavu je založená na vyrovnávaní symptómov. Okrem toho sa vykonáva všeobecná posilňujúca liečba, v prípade silných symptómov bolesti sa používajú kortikosteroidy.
Predpoveď
Prognosticky je tento patologický stav pre chorú osobu priaznivý.
StephenM. Crane, Alan L. Schiller
Hyperostóza
Existuje množstvo patologických stavov spoločný znak- zvýšenie kostnej hmoty na jednotku objemu (hyperostóza) (tabuľka 339-1). Rádiograficky sa tento nárast kostnej hmoty prejavuje zvýšenou hustotou kostí, často spojenou s rôzne porušenia jej architektonika. Bez kvantitatívnych histomorfometrických údajov je zvyčajne nemožné rozlíšiť medzi nárastom hmoty v dôsledku zvýšenej tvorby novej kosti a zníženou resorpciou už vytvorenej kosti. Pri rýchlom ukladaní kostného tkaniva môže mať novovytvorená kosť slučkovú štruktúru, ale ak proces prebieha pomalšie, vytvorí sa skutočná lamelárna kosť. Ďalšie kostné tkanivo môže byť lokalizované v perioste, v kompaktnej kosti kortikálnej vrstvy alebo v trabekulách sieťových oblastí. V oblasti mozgu sa nové kostné tkanivo ukladá na a medzi trabekulami a zavádza sa do medulárnych priestorov. Typické zmeny tohto druhu sa pozorujú v oblastiach obklopujúcich nádory alebo pri infekciách. Pri niektorých ochoreniach, ako je osteopoikilóza, kostná hmota rastie v škvrnách, zatiaľ čo pri iných, ako je malígna osteopetróza u detí, je postihnutá väčšina kostry. Nárast hmoty zvyčajne nie je spôsobený prevahou minerálov nad matricou. Výnimkou sú ochorenia ako osteopetróza, kde sa môžu vytvárať ostrovčeky kalcifikovanej chrupavky. (Minerálna hustota kalcifikovanej chrupavky je vyššia ako hustota kosti.) Pri niektorých ochoreniach (ako je osteoskleróza, ktorá sprevádza zlyhanie obličiek) sa môže zvýšiť kostná hmota a rádiografická hustota, hoci nová kosť je slabo mineralizovaná a obsahuje expandované vrstvy osteoidu.
Niektoré z nich sú uvedené v tabuľke. Stavy 339-1 sú podrobnejšie rozoberané v iných kapitolách, je však možné urobiť niekoľko zovšeobecnení. Zvýšená hustota kostí sa niekedy pozoruje pri fibróznej osteitíde spojenej s aktívnym hyperparatyreoidizmom. Pri úspešnej korekcii hyperparatyreoidizmu sa rýchlosť kostnej resorpcie vo vzťahu k rýchlosti tvorby nového kostného tkaniva prudko zníži. Táto nerovnováha rýchlostí môže viesť k objaveniu sa oblastí so zvýšenou hustotou kostí, najmä pri eradikácii hnedých nádorov. Pri hypotyreóze sa môže znížiť rýchlosť tvorby kosti aj rýchlosť resorpcie kosti, ale keď sa rovnováha posunie smerom k tvorbe kosti, objaví sa hustejšia kosť, ktorá si zachováva normálnu štruktúru. Zvýšenie hustoty kostí sa pozoruje aj v niektorých prípadoch osteomalácie spojenej s dysfunkciou renálnych tubulov. Nárast kostnej hmoty spolu s expanziou osteoidných vrstiev je charakteristický napríklad pre chronické glomerulárne zlyhanie obličiek. Telá stavcov získavajú väčšiu hustotu pozdĺž horného a dolného okraja s
Tabuľka 339-1. Príčiny hyperostózy
1. Endokrinné poruchy Primárna hyperparatyreóza Hypotyreóza Akromegália
2. Radiačná osteitída
3. Otrava chemikálie Fluór
Elementárny fosfor Berýlium Arzén-Vitamín A Intoxikácia Olovo Bizmut
4. Osteomalacie poruchy
Osteomalácia spôsobená patológiou renálnych tubulov (rezistencia na vitamín D alebo fosfátový diabetes)
Klubové body chronického zlyhania obličiek
5. Osteoskleróza (lokálna) spojená s chronickou infekciou
6. Osteosklerotická fáza Pagetovej choroby
7. Osteoskleróza spojená s rakovinovými metastázami, malígnym lymfómom a hematologickými poruchami (myeloproliferatívne ochorenia, kosáčikovitá anémia, leukémia, myelóm, systémová mastocytóza)
8. Osteoskleróza pri fetálnej erytroblastóze
9. Osteopetróza
Detstvo (malígna, autozomálne recesívna forma) Dospelý (benígna, dominantná forma)
Stredná forma s deficitom karboanhydrázy II a renálnou tubulárnou acidózou
10. Iné stavy Pyknodysostóza Osteomyeloskleróza
Generalizovaná kortikálna hyperostóza Generalizovaná hyperostóza s pachydermiou Vrodená hyperfosfatázia
Progresívna diafyzárna dysplázia (viacnásobná hyperostotická osteopatia u detí, Kamurati-Engelmannova choroba)
Melorchiostóza
osteopoikilóza
Vnútorná frontálna hyperostóza
Ryža. 339-1. Bočná röntgenová snímka hrudníka 9-mesačného chlapca s „malígnou“ formou osteopetrózy.
Všimnite si rovnomerný nárast minerálnej hustoty tiel stavcov a zreteľné rozšírenie koncov rebier (šípky), čo naznačuje rachitu.

Ryža. 339-2. RTG chrbtice a panvy 55-ročného muža s benígnejšou dominantnou formou osteopetrózy.
Čo sa týka rádiolucentného stredu. Tento „sendvičový“ vzor pripomína to, čo sa pozoruje u niektorých pacientov s osteopetrózou a v anglickej literatúre sa nazýva rys vlneného koberca.
Osteopetróza. Osteopetróza (choroba mramorových kostí) je z klinického, biochemického a genetického hľadiska heterogénne ochorenie. Najzávažnejšiu, detskú, formu možno pripísať zhoršenej diferenciácii a/alebo funkcii osteoklastov. Niekoľko rôznych variantov dedičnej osteopetrózy, pripomínajúcich detskú formu ochorenia u ľudí, sa pozoruje aj u hlodavcov a niektoré z týchto variantov je možné korigovať transplantáciou hematopoetických buniek od zdravého darcu. U ľudí sa detská forma osteopetrózy prejavuje ešte počas života plodu a postupuje po narodení, sprevádzaná ťažkou anémiou, hepatosplenomegáliou, hydrocefalom, poškodením hlavových nervov a vedie k smrti v dôsledku infekcie. Samostatné pokusy o transplantáciu kostnej drene zdravých darcov s cieľom dodať pacientovi normálne progenitorové bunky osteoklastov boli úspešné a postihnutá kosť je kolonizovaná funkčnými osteoklastmi odvodenými od darcu s výskytom rádiologických a/alebo histologických (vo vzorkách kostnej biopsie) príznaky kostnej resorpcie. U niektorých pacientov s osteopetrózou boli zistené zmeny vo funkcii monocytov periférnej krvi. V iných prípadoch osteopetrózy sa klinické zlepšenie dosiahlo vysokými dávkami kalcitriolu.
Menej výrazná dospelá forma ochorenia sa dedí ako autozomálne dominantná črta; anémia v tomto prípade nie je taká závažná, neurologické poruchy nie sú také časté a hlavným prejavom sú opakujúce sa patologické zlomeniny. Hoci väčšina prípadov je diagnostikovaná v detstve a detstve, mnohým pacientom sa choroba prvýkrát diagnostikuje v dospelosti na röntgenových snímkach pre zlomeniny alebo iné stavy. Nebola nájdená žiadna prevládajúca lézia jedného z pohlaví.
V rodinách, kde sa osteopetróza kombinuje s renálnou tubulárnou acidózou a cerebrálnou kalcifikáciou, sa dedí ako autozomálne recesívne ochorenie, nevedie k prudkému skráteniu života a je sprevádzané deficitom jedného z izoenzýmov karboanhydrázy (karboanhydráza II). . Porušenie kostnej resorpcie môže byť spojené s nedostatočným uvoľňovaním vodíkových iónov v príslušných oblastiach.
Pri osteopetróze je inhibovaná tvorba aj resorpcia kosti, ale tá je obzvlášť silná. Často v kostiach sú inklúzie ostrovčekov neresorbovanej kalcifikovanej chrupavky. Porušenie rekonštrukcie kosti vedie k dezorganizácii jej štruktúry so zhrubnutím kortikálnej vrstvy a zúžením metafýzových kanálov. Napriek zvýšenej hustote sa kosť stáva nestabilnou voči mechanickému namáhaniu a ľahko sa láme. Niekedy je súčasťou osteopetrózy u detí osteomalácia alebo rachitída (obr. 339-1).
Histologické zmeny sa odrážajú na röntgenových snímkach (obr. 339-2), ktoré ukazujú rovnomerne hustú sklerotizovanú kosť, často bez rozdelenia na kortikálnu a retikulárnu časť. Primárna hubovitá vrstva je zachovaná, s centrálnymi jadrami kalcifikovanej chrupavky obklopenými slučkovou kosťou. Počet osteoklastov je často zvýšený, ale ich funkcia je zjavne narušená. Môžu mať normálnu stavbu alebo nemajú vrúbkované okraje, čo naznačuje možnosť rôznych variácií. Tieto rozdiely môžu odrážať heterogenitu tohto syndrómu, ku ktorému dochádza pri spontánnej osteopetróze u hlodavcov. Zvyčajne sú postihnuté dlhé kosti so zvýšením hustoty celého kmeňa. V epifýzach možno pozorovať ložiská so zvýšenou hustotou, ktoré zodpovedajú oblastiam neresorbovanej kalcifikovanej chrupavky. Metafýzy majú charakteristický nepravidelný alebo šikmý tvar. V dlhých kostiach a stavcoch sa horizontálne pásy so zvýšenou hustotou striedajú so zónami so zníženou hustotou, čo naznačuje možné kolísanie intenzity porúch v obdobiach rastu. Zmeny môžu byť lokalizované aj v lebke, panvových kostiach, rebrách a iných kostiach. Falangy a distálne časti humeru môžu zostať normálne, ak ochorenie nie je príliš závažné.
Inváziu kostného tkaniva do dutiny kostnej drene sprevádza anémia myeloftózneho typu s ložiskami extramedulárnej hematopoézy v pečeni, slezine a lymfatických uzlinách a zväčšením týchto orgánov. Pri malígnej forme ochorenia môže obrovské množstvo osteoklastov úplne vytlačiť hematopoetickú kostnú dreň. Neurologické symptómy spojené s kompresiou hlavových nervov, ktoré niekedy vedú k atrofii optický nerv nystagmus, edém papily zrakového nervu, exoftalmus a zhoršená mimoočná pohyblivosť. Často dochádza k paralýze tvárového nervu a hluchote; je popísané aj poškodenie. trojklanného nervu a anosmia. Deti s ťažkým ochorením môžu mať makrocefaliu, hydrocefalus a záchvaty. Sú náchylné na infekcie, ako je osteomyelitída. Prejavom formy osteopetrózy, ktorá je spojená s insuficienciou karboanhydrázy II, je aj renálna tubulárna acidóza.
Pri menej závažnej dominantnej osteopetróze je asi 50 % pacientov asymptomatických a ochorenie sa zistí náhodne na röntgene. Ďalší pacienti majú zlomeniny, bolesti kostí, osteomyelitídu a parézu hlavových nervov.
Zlomeniny, dokonca aj pri bežných zraneniach, sú častou komplikáciou. Spravidla sa hoja uspokojivo, aj keď môže dôjsť k oneskoreniu spevnenia. V prípadoch, keď sa ochorenie prvýkrát objaví v dospelosti, môžu byť zlomeniny jediným klinickým problémom. Plazmatické hladiny vápnika a alkalickej fosfatázy sú zvyčajne normálne u dospelých pacientov, ale u detí je zaznamenaná hyperfosfatémia a niekedy mierna hypokalciémia. Hladiny kyslej fosfatázy sú zvyčajne zvýšené.
O rôzne formy Pri osteopetróze sa skeletálne lézie líšia a dokonca aj v rámci rovnakého klinického podtypu je často genetická a biochemická heterogenita. Ako už bolo uvedené, v niektorých prípadoch ťažkej osteopetrózy u detí bola vykonaná transplantácia kostná dreň od HLA-identických súrodencov, ktorí, súdiac podľa histologického a röntgenový obrazčo vedie k zvýšenej kostnej resorpcii. Zároveň sa oslabila anémia, zlepšil sa zrak a sluch, ako aj rast a vývoj. Existuje správa o identifikácii v analýze Y-chromozómu darcovských jadier (mužských) v osteoklastoch príjemcu (ženy).
Žiaľ, nájsť vhodného darcu na transplantáciu kostnej drene nie je vždy jednoduché a pacient sa môže ukázať ako zlý kandidát na transplantáciu. Pacienti s letálnymi formami ochorenia boli liečení kalcitriolom. Takáto liečba bola sprevádzaná objavením sa osteoklastov s normálnymi vrúbkovanými okrajmi, ako aj ďalšími príznakmi zvýšenej kostnej resorpcie.
Pyknodysostóza. Pyknodysostóza sa podobá osteopetróze, ale zvyčajne je benígna, bez hepatosplenomegálie, anémie alebo postihnutia hlavových nervov. Prejavuje sa nielen celkovým zvýšením hustoty kostí, ale aj nízkym vzrastom, divergenciou švov lebky, hypopláziou dolnej čeľuste, zachovaním mliečnych zubov a progresívnou akroosteolýzou posledných článkov prstov. Priemerná dĺžka života sa zvyčajne nemení a dôvodom na zistenie choroby sú spravidla časté zlomeniny. Pyknodysostóza sa dedí ako autozomálne recesívny znak. U jedného pacienta sa zistilo prerušované zvýšenie hladín kalcitonínu v plazme a jeho odpoveď na infúzie vápnika a glukagónu bola zvýšená. Gén spôsobujúci toto ochorenie sa môže nachádzať na krátkom ramene malého akrocentrického chromozómu.
Osteomyeloskleróza. Osteomyeloskleróza je ochorenie, pri ktorom kostná dreň mizne v dôsledku difúznej fibroplázie, niekedy sprevádzanej kostnou metapláziou. Keď je druhý obzvlášť výrazný, röntgenové snímky ukazujú zvýšenú hustotu kostí. V počiatočných štádiách je možné vidieť slučkovú kosť medzi trabekulami, ale neskôr sa objaví v dreni. Toto ochorenie je pravdepodobne fázou priebehu myeloproliferatívnych porúch a je charakterizované extramedulárnou hematopoézou.
Generalizovaná kortikálna hyperostóza (Van Buchemova choroba) je charakterizovaná osteosklerózou lebky (základne a klenby), dolnej čeľuste, kľúčnej kosti a rebier, ako aj zhrubnutím kortikálnej vrstvy diafýz dlhých a krátkych kostí. Obsah alkalickej fosfatázy v sére je zvýšený a ochorenie môže byť dôsledkom zrýchlenej tvorby kostí normálnej štruktúry. Hlavné príznaky sú spôsobené kompresiou nervu a zahŕňajú atrofiu zrakového nervu, paralýzu tváre a hluchotu. Pri generalizovanej hyperostóze s pachydermiou (Uhlingerov syndróm) je skleróza spojená so zvýšenou tvorbou subperiostálnej hubovitej kosti a rozširuje sa na epifýzy, metafýzy a diafýzy. Často sa vyskytuje bolesť, opuch kĺbov a zhrubnutie kože zápästia.
Vrodená hyperfosfatázia. Toto ochorenie je charakterizované ťažkými štrukturálnymi deformáciami kostry so zväčšovaním hrúbky lebečnej klenby, veľkými homogénnymi plochami so zvýšenou hustotou na báze lebečnej, expanziou a stratou normálnej štruktúry kmeňov kostí a epifýz dlhých a krátke kosti. Uložené kostné tkanivo má nepravidelnú architektúru s náhodnou orientáciou platničiek, čo svedčí o jeho aktívnej rekonštrukcii. Hladina alkalickej fosfatázy v plazme a vylučovanie peptidov obsahujúcich hydroxyprolín a iné produkty rozpadu kolagénového génu močom sú prudko zvýšené.Vrodená hyperfosfatázia sa javí ako autozomálne recesívna vlastnosť.Kalcitonín sa môže použiť pri liečbe niektorých týchto pacientov.
Progresívna dysplázia diafýzy. Ochorenie, pri ktorom dochádza k symetrickému zhrubnutiu a zväčšeniu priemeru diafýzy dlhých kostí, najmä stehennej, holennej, fibuly, vretennej kosti a lakťovej kosti, sa nazýva progresívna diafyzárna dysplázia (Kamurati-Engelmannova choroba). Hlavnými príznakmi sú bolesť v postihnutej oblasti, únava, poruchy chôdze a svalová slabosť. Hladiny alkalickej fosfatázy v sére môžu byť zvýšené a niekedy sa zistí hypokalcémia a hyperfosfatémia. Medzi ďalšie zmeny patrí anémia, leukopénia a zvýšená rýchlosť sedimentácie erytrocytov. Použitie glukokortikoidov môže spôsobiť klinické a biochemické zlepšenie.
Melorchiostóza. Toto zriedkavé ochorenie sa zvyčajne vyskytuje v detstve a je charakterizované oblasťami sklerózy v kostiach končatín. Všetky časti kosti môžu byť ovplyvnené a oblasti sklerózy majú "plávajúce" rozdelenie. Postihnutá končatina je často veľmi bolestivá.
osteopoikilóza. Toto benígne ochorenie zvyčajne nájdené náhodne a nespôsobuje sťažnosti. Vyznačuje sa škvrnami hustej trabekulárnej kosti s priemerom menším ako 1 cm a zvyčajne jednotnej hustoty. Škvrny sa nachádzajú v epifýzach a priľahlých častiach metafýz. Postihnutá môže byť akákoľvek kosť, okrem lebky, rebier a stavcov.
Vnútorná frontálna hyperostóza. Vnútorná frontálna hyperostóza je lézia vnútornej platničky čelových kostí lebky, sprevádzaná objavením sa hladkých, zaoblených enostóz pokrytých tvrdými mozgových blán a vyčnievajúce do lebečnej dutiny. Maximálny priemer týchto enostóz zvyčajne nedosahuje 1 cm a zvyčajne nepresahujú vzadu za koronálny steh. Ochorenie sa vyskytuje takmer výlučne u žien, ktoré často trpia obezitou, hirsutizmom a rôznymi neuropsychiatrickými poruchami (Morgagni-Stewart-Morelov syndróm). Vnútorná frontálna hyperostóza sa však vyskytuje aj u žien bez zjavnej patológie alebo akéhokoľvek špecifického ochorenia. Zmeny na kostiach lebky sa môžu prejaviť generalizovanými metabolickými poruchami.
Kostné novotvary
Histológia primárnych novotvarov kostrového systému je charakterizovaná bunkovými a extracelulárnymi kostnými zložkami. Nie vždy sa však podarí dokázať, že nádor pochádza z typu tkaniva, ktoré tvorí. Zdá sa, že kostné progenitorové bunky pochádzajú z rôznych bunkových línií; osteoklasty sú deriváty hematopoetických buniek a osteoblasty sú deriváty stromálnych buniek. Primitívne stromálne bunky sa diferencujú nielen na osteoblasty, ale aj na chondroblasty a fibroblasty. Nádory sa môžu vyvinúť zo všetkých týchto typov buniek. Každý z nich je schopný produkovať vlastnú extracelulárnu matricu, ktorá umožňuje rozpoznať z nich vznikajúce nádory. Primárne kostné nádory môžu vzniknúť aj z iných krvotvorných, cievnych a nervových prvkov.
Patofyziológia. Nádory skeletu spôsobujú kostnú resorpciu. Táto resorpcia je spôsobená produkciou faktorov nádorových buniek, ktoré stimulujú mobilizáciu a/alebo funkciu osteoklastov a diferenciáciu hematopoetických progenitorových buniek na osteoklasty. Niektoré z týchto faktorov sú „ako parathormón“, ale sú imunologicky a chemicky odlišné od normálneho hormónu. Ich štruktúra ešte nebola objasnená, ale interagujú s receptormi parathormónu alebo niektorými podobnými receptormi. Ďalšie faktory, ktoré spôsobujú resorpciu, sú podobné rastovým transformačným faktorom alfa a beta, rastovému faktoru krvných doštičiek alebo interleukínu-1. To, čo sa nazýva "faktor aktivujúci osteoklasty" je zmes interleukínu-1 a iných polypeptidov produkovaných T-lymfocytmi. Resorpcia môže byť podporovaná aj produkciou prostaglandínov niektorými nádormi. T-lymfocyty infikované niektorými vírusmi sú schopné metabolizovať krv 25(OH)D na 1,25(OH)2D, čo tiež stimuluje kostnú resorpciu. Tým, že nádory vedú k upchatiu krvných ciev alebo indukujú angiogenézu, narušujú prívod krvi do kosti. Môžu spôsobiť reakciu v okolitom kostnom tkanive a tým zmeniť jeho tvar. Epifyzálna platnička, kĺbová chrupavka, kortikálna vrstva a perioste sú často prekážkou šírenia nádoru. Zmena kontúr kortikálnej vrstvy kosti nie je výsledkom „expanzie“, ale lokálnej rekonštrukcie a vytvorenia novej kosti s novými obrysmi. Niektoré nádory spôsobujú najmä osteoblastickú alebo sklerotickú reakciu v okolitom kostnom tkanive, čo vedie k zvýšeniu jeho rádiografickej hustoty. Primárne nádory môžu byť menej alebo viac rádiografické ako okolitá kosť, v závislosti od stupňa kalcifikácie alebo osifikácie matrice a hustoty tkaniva. Kostné nádory sa rozpoznávajú podľa prítomnosti: 1) tesnení v mäkkých tkanivách; 2) deformácie kostí; 3) bolesť a bolestivosť;
4) patologické zlomeniny. Niekedy sú zistené náhodou pomocou röntgenových lúčov urobených z iných dôvodov. Hoci kostné nádory možno zvyčajne rozlíšiť na benígne a malígne, nie je vždy možné predpovedať ich klinický výsledok na základe histologických a rádiologických údajov.
Stupeň poškodenia by sa mal určiť pomocou štandardných metód a metód počítačovej tomografie, ako aj, ak je to možné, pomocou zobrazovania magnetickou rezonanciou. Lézie sa hodnotia aj skenovaním kostí pomocou 99mTc-polyfosfonátu. Klinická diagnostika a interpretácia histologického obrazu kostných nádorov sú spojené s mnohými ťažkosťami. Správne posúdenie a výber liečebných metód si však vyžaduje zváženie rádiologických aj histologických údajov. Preto je nevyhnutná spolupráca ortopéda, onkológa, rádiológa, rádioterapeuta a patológa.
benígne nádory. Najčastejšími benígnymi nádormi sú osteochondrómy (exostózy) a endochondrómy (ktoré môžu byť mnohopočetné, ako pri Ollieho chorobe), benígne nádory obrovských buniek, cysty unilokulárnych kostí, osteoidné osteómy a neosifikujúce fibrómy (vláknité defekty kortikálnej vrstvy). Benígne nádory sú zvyčajne nebolestivé, s výnimkou osteoidných osteómov, benígnych chondroblastómov a benígnych chondromyxoidných fibrómov. Dôvodom návštevy lekára bývajú pomaly rastúce plomby, patologické zlomeniny či deformácie. Liečba pozostáva z resekcie alebo kyretáže s kostným štepom. Ak je potrebná rozsiahla resekcia tkaniva, funkcia končatiny sa môže zachovať implantáciou kovových alebo plastových protéz alebo alotransplantáciou kosti.
Zhubné nádory. Najčastejším malígnym kostným nádorom je mnohopočetný myelóm (mnohopočetný myelóm; pozri kapitolu 258). Primárny lymfóm sa môže vyskytnúť aj lokálne v kosti. Medzi nehematopoetické malignity patria osteosarkómy, chondrosarkómy, fibrosarkómy a Ewingov nádor. Patria sem aj nádory obrovských buniek, pretože niekedy metastázujú a spôsobujú lokálnu deštrukciu tkaniva. Osteogénne sarkómy sa pravdepodobne vyvíjajú z prekurzorových buniek osteocytov; ich histopatológia je veľmi rôznorodá a umožňuje rozlíšiť najmenej šesť histologických typov. Tieto nádory vždy obsahujú slučkovú kosť, najmenej v malých ohniskách a navyše môže zahŕňať prvky chrupavkového a vláknitého tkaniva. Najčastejšie sa vyskytujú vo veku 10-30 rokov a do 10 rokov a neskôr ako 40 rokov sú zriedkavo zistené. Keď sa zistia u starších ľudí, zvyčajne existujú niektoré predisponujúce faktory, ako je Pagetova choroba, predchádzajúce vystavenie ionizujúcemu žiareniu alebo infarkt kostí. Pri primárnych osteogénnych sarkómoch dochádza spravidla k poškodeniu v oblasti metafýzy dlhých kostí, najmä v distálnej časti. stehenné kosti, proximálna časť holennej kosti a proximálna časť humeru. Najčastejšími príznakmi sú bolesť a opuch, ktoré môžu pretrvávať týždne alebo mesiace. Röntgenový obraz osteosarkómov závisí od stupňa deštrukcie kosti, od stupňa tvorby mineralizovanej kosti nádorom a vo vnútri a od charakteru reakcie okolitého kostného tkaniva. Takže lézie môžu byť lytické, môžu sa objaviť husté oblasti obsahujúce pre žiarenie nepriepustné hrudky, škvrny a výrastky nádorového tkaniva s rôznou organizáciou. Môžu byť prerušené v kortikálnej vrstve obklopujúcej léziu. V iných prípadoch dochádza k hyperostotickej reakcii periostu, v dôsledku čoho sa mení vzhľad plochej kosti. S rýchlym rastom nádoru môže zničiť kortikálnu vrstvu a preniknúť do mäkkých tkanív obklopujúcich kosť; v mieste prieniku zostáva len okraj periostu novovytvorenej kosti pozdĺž periférie nádoru (Codmanov trojuholník). Obsah alkalickej fosfatázy v týchto prevažne osteogénnych sarkómoch stúpa paralelne s rozvojom nádoru. Pri adekvátnej liečbe (amputácia, chemoterapia alebo ožarovanie) hladina alkalickej fosfatázy klesá a pri objavení sa metastáz sa opäť zvyšuje, často presahuje počiatočnú hladinu. V prípade pôvodne vysokej hladiny tohto enzýmu ochorenie často vedie k rýchlej smrti. Takéto nádory metastázujú hlavne hematogénnou cestou a hlavne do pľúc.
Pred príchodom účinných chemoterapeutických látok bola prognóza osteosarkómov nepriaznivá; rádiologické príznaky pľúcne metastázy sa zvyčajne zistili v prvom roku po chirurgickej amputácii, ktorá bola vykonaná s terapeutický účel. Priebeh ochorenia závisí od typu nádoru. Napríklad pri „teleangiektickom“ variante, ak sa nepoužije výkonná chemoterapia, je prognóza mimoriadne nepriaznivá a pri menej bežnom a ľahšom intramedulárnom type je prognóza lepšia. Pri osteosarkóme intramedulárneho typu dochádza k smrti počas prvých 6 týždňov po objavení sa viditeľných metastáz v pľúcach, čo naznačuje buď ich prítomnosť už v čase amputácie, alebo rozptýlenie nádorových buniek počas operácie.
Existuje číslo efektívne programy chemoterapiu. U pacientov bez metastáz sa miera remisie a celkového prežívania zvýšila z 20 %, keď boli tieto programy prvýkrát zavedené, na 60 – 80 % v roku 1985. Účinné sú vysoké dávky metotrexátu (s ochranou leukocytov), doxorubicín, cisplatina a kombinácia bleomycínu, cyklofosfamidu a daktinomycínu. Život sa predlžuje aj resekciou pľúcnych metastáz. Okrem toho sa používa chirurgická resekcia šetriaca končatiny; pokúšajú sa tiež odstrániť lézie, ako sú osteosarkómy panvy, ktoré boli predtým považované za neoperovateľné. Stále dôležité miesto pri liečbe osteosarkómov sa používa primárna amputácia.
Chondrosarkómy sa líšia od osteogénnych sarkómov: zvyčajne sa vyskytujú v dospelosti a starobe; vrchol ich frekvencie pripadá na vek nad 30-50 rokov. Nádor je zvyčajne lokalizovaný v oblasti panvového pletenca, rebier a diafyzárnych častí stehennej kosti a ramennej kosti. Distálne oddelenia končatiny sú postihnuté zriedka. Chondrosarkómy sú pravdepodobne tvorené malígnou degeneráciou enchondrómov a zriedkavejšie chrupavkovým pokrytím osteochondrómov. Spravidla chondrosarkómy rastú a pomaly sa opakujú. Rádiograficky sa lézie javia ako deštruktívne, škvrnité s ložiskami hyperdenzity, čo odráža rôzne stupne kalcifikácie a osifikácie chrupavky. Je potrebné usilovať sa o radikálne odstránenie nádoru. Pri predpovedaní priebehu ochorenia a výbere rozsahu operácie by sa malo brať do úvahy histologická štruktúra nádorov.
Ewingov nádor. Tento nádor je malígny sarkóm zložený z malých zaoblených buniek, ktorý sa najčastejšie zistí v prvých troch desaťročiach života. Väčšina z týchto nádorov sa nachádza v dlhých kostiach, hoci môže byť postihnutá akákoľvek kosť. Ewingov sarkóm je veľmi malígny, pacienti mu len zriedkavo podľahnú chirurgická liečba s alebo bez žiarenia. Avšak kombinácia radiačnej terapie s chemoterapiou s doxorubicínom, cyklofosfamidom, vinkristínom a daktinomycínom zlepšuje prežívanie pacientov s Ewingovým sarkómom, vrátane tých, ktorí už majú metastázy.
Nádorové metastázy v kostiach. Rakoviny a sarkómy často metastázujú do kostí. Kostné metastázy môžu byť skryté alebo prítomné s rovnakými symptómami ako primárne kostné nádory, tj bolesť, opuch, deformácia, postihnutie hematopoetickej kostnej drene, kompresia miechy alebo nervového koreňa a patologické zlomeniny. Okrem toho kostné metastázy spôsobujúce rýchlu lýzu tkaniva môžu viesť k hyperkalcémii. Najčastejšie sú postihnuté stavce, proximálne stehenné kosti, panvové kosti, rebrá, hrudná kosť a proximálne ramenné kosti (v tomto poradí). Rakovina prostaty a prsných žliaz, pľúc, štítna žľaza, obličky a močový mechúr. Malígne bunky vstupujú do kostí cez krvný obeh. Ak prežijú, môžu sa množiť a narúšať normálnu štruktúru kosti, pravdepodobne produkciou látok, ktoré rozpúšťajú minerálnu fázu aj organickú matricu.
Osteolýza je najčastejšie spojená s premenou kostných progenitorových buniek na osteoklasty. Niekoľko mediátorov zapojených do indukcie osteoklastov je popísaných vyššie v tejto kapitole. Bunky mnohých karcinómov môžu priamo resorbovať kosť. Rakovinové metastázy (s prevažne osteolytickým účinkom) majú pôvod v štítnej žľaze, obličkách a dolnom čreve. Iné nádory spôsobujú osteoblastovú reakciu, pri ktorej nové kostné tkanivo netvorí samotný nádor, ale jeho vlastné kostné bunky, vyvolané niektorými produktmi nádorových buniek. Výsledné patologické tkanivo môže byť hustejšie ako okolité tkanivo. Niekedy je zvýšenie hustoty röntgenového žiarenia rovnomerné, simulujúce osteosklerózu. Rakovina prostaty dáva metastázy, ktoré majú spravidla osteoblastický účinok. Rakovina prsníka môže produkovať metastázy, ktoré majú osteolytické aj osteoblastické účinky. Malígne karcinoidné nádory vychádzajúce z embryonálnych predných a zadné črevočasto metastázujú do kostí, čo spôsobuje osteoblastickú reakciu. Hodgkinova choroba tiež spôsobuje osteoblastickú reakciu v kostiach, buď fokálnu alebo difúznu. Viac malígnych lymfómov spôsobuje prevažne deštruktívne zmeny v kostiach. Osteolytické metastázy sú zvyčajne sprevádzané hyperkalciémiou, hyperkalciúriou a zvýšeným vylučovaním peptidov obsahujúcich hydroxyprolín (odrážajúce deštrukciu matrice); hladina alkalickej fosfatázy v sére zostáva normálna alebo len mierne zvýšená. Naproti tomu osteoblastické metastázy môžu spôsobiť výraznejšie zvýšenie sérovej alkalickej fosfatázy a byť sprevádzané hypokalciémiou. Pri niektorých metastázach (napríklad pri rakovine prsníka) môžu byť fázy prevahy osteolýzy (s hyperkalciúriou, hyperkalciémiou a normálnymi hladinami alkalickej fosfatázy) nahradené fázami zvýšenej alkalickej fosfatázy a prevažne sklerotickými zmenami kostí.
Pacienti s metastázami v skelete sú liečení prevažne paliatívnym spôsobom. Pri pomaly rastúcich lokalizovaných léziách (ako v prípade rakoviny štítnej žľazy alebo niekedy rakoviny obličiek) sa lokálne ožarovanie používa na zmiernenie bolesti alebo zníženie tlaku na okolité štruktúry. Mnoho pacientov s rakovinou prsníka alebo prostaty žije roky aj po zistení rozsiahlych kostných metastáz. Kastrácia a liečba estrogénmi alebo antagonistami receptorov niekedy spomaľujú progresiu lézií u pacientov s metastatickým karcinómom prostaty (pozri kapitolu 298). Pri liečbe pacientok s karcinómom prsníka estrogénmi alebo androgénmi sa môže povaha reakcie na metastázy dočasne zmeniť z prevažne osteoblastickej na lytickú, čo vedie k hyperkalcémii (pozri kapitolu 295). Plicamycín, ktorý inhibuje funkciu osteoklastov a je účinný pri korekcii hyperkalcémie spojenej s malígnymi ochoreniami, môže byť tiež paliatívnym činidlom pre osteolytické metastázy. Etidronát, ktorý sa používa na zníženie kostnej resorpcie pri Pagetovej chorobe, tiež znižuje resorpciu v dôsledku kostných metastáz malígnych nádorov. Bolesť kostí u pacientov s metastatickým karcinómom môže byť zmiernená použitím levodopy. Hyperkalcémia pri malígnych nádoroch je spôsobená nielen kostnými metastázami, aj keď je to najviac spoločná príčina. Jednou z príčin humorálnej hyperkalcémie v takýchto prípadoch je uvoľňovanie stimulátorov aktivity osteoklastov do krvi extraoseálnymi novotvarmi. Samotná hyperkalcémia, či už spontánna alebo spojená s liečbou, môže spôsobiť anorexiu, polyúriu, polydipsiu, depresiu a nakoniec kómu. Okrem toho môže byť hyperkalcémia sprevádzaná nefrokalcinózou a viesť k smrti na zlyhanie obličiek.
Iné ochorenia kostného a chrupavkového tkaniva
Fibrózna dysplázia (Albrightov syndróm). Tento syndróm je charakterizovaný diseminovanou fibróznou osteitídou, objavením sa oblastí pigmentácie a endokrinnými zmenami s predčasnou pubertou u dievčat. Kostné lézie, nazývané fibrózna dysplázia, sa môžu vyskytnúť pri absencii iných príznakov. Základná príčina tejto patológie nie je známa; nezdá sa, že by bola dedičná, aj keď existujú správy o ochorení u jednovaječných dvojčiat. Syndróm postihuje obe pohlavia rovnako často.
Prevalencia. Ochorenie možno rozdeliť do troch hlavných foriem: 1) monoostotické, 2) polyostotické a 3) Albrightov syndróm a jeho varianty. Prvá forma je najbežnejšia. Môže byť asymptomatická alebo viesť k patologickej zlomenine. Vo väčšine prípadov sú postihnuté najmä rebrá alebo kraniofaciálne kosti Horná čeľusť. Ochorenie však môže postihnúť mnoho iných kostí, ako sú metafýzové alebo diafyzárne oblasti proximálneho femuru alebo holennej kosti. Najčastejšie sa táto forma diagnostikuje medzi 20. a 30. rokom života. Kožné prejavy zvyčajne chýba. Približne 25 % pacientov s polystatickou formou je postihnutých viac ako polovicou celého skeletu. Postihnutá môže byť iba jedna strana tela; v iných prípadoch sú lézie lokalizované segmentálne v končatinách, najmä dolných. V tejto forme sú kraniofaciálne kosti zapojené do procesu približne u 50% pacientov. Ak sa monoostotická forma zvyčajne zistí u mladých ľudí, potom sa pri polyostotickej forme zisťujú zlomeniny a deformácie kostry už v detstve; ochorenie prebieha spravidla závažnejšie, deformity sú výraznejšie a klinicky sa prejavujú skôr. Poškodenie, najmä v monostotickej forme, môže nadobudnúť latentný priebeh v čase puberty a môže sa zhoršiť počas tehotenstva. Albrightov syndróm je bežnejší u žien. Nízky vzrast sa pripisuje predčasnému splynutiu epifýz. Najčastejšími extraskeletálnymi prejavmi sú kožné.
Patomorfológia. Vo všetkých formách fibróznej dysplázie majú lézie rovnakú histologickú štruktúru, hoci v polyostotickej forme sa do procesu častejšie zapája chrupavka. Dreňová dutina je vyplnená zrnitým sivoružovým viskóznym tkanivom, ktoré nahrádza normálnu hubovitú kosť. Vnútorný povrch kortikálnej vrstvy často vyzerá skorodovaný. Histologické vyšetrenie v lézi odhaľuje benígne fibroblastické tkanivo, ktoré sa nachádza vo forme voľných kučier (obr. 339-3). Zrnitosť je spôsobená skutočnosťou, že výrastky slučkovej kosti, z ktorých väčšina je bez prostredia osteoblastov a sú ponorené do fibrózneho tkaniva, sú nerovnomerne umiestnené. Na týchto kostných výrastkoch sú niekedy jasne viditeľné pásy tmeliacej hmoty. Asi v 10 % prípadov sú prítomné ostrovčeky hyalínovej chrupavky a menej často (u mladších pacientov) môže prevládať myxoidné tkanivo. Pri štúdiách v polarizovanom svetle a s použitím špeciálnych farbív možno zistiť kontakty kolagénových vlákien kostí a tkaniva kostnej drene. V polyostotickej forme je cystická degenerácia charakterizovaná prítomnosťou hemorágií s makrofágmi obsahujúcimi hemosiderín a obrovskými bunkami, ako sú osteoklasty, pozdĺž periférie cysty. Malígna degenerácia do sarkómu (osteosarkóm, chondrosarkóm, fibrosarkóm) je zriedkavá a vo väčšine prípadov sa tieto sarkómy vyskytujú v predtým ožiarených léziách. Osifikujúci fibróm dlhých kostí je zvláštna fibrózna lézia kortikálnej vrstvy, ktorá môže byť variantom fibróznej dysplázie. Najčastejšie je lokalizovaný v kmeni holennej kosti a nachádza sa u dospievajúcich. Tento nádor je síce nezhubný, no ak je operácia nedostatočná, má tendenciu k recidíve.
Röntgenové zmeny. Röntgenové snímky ukazujú priehľadné oblasti s dobre definovanými hladkými alebo zubatými okrajmi, zvyčajne v kombinácii s fokálnym stenčovaním vrstvy kortikálnej kosti (obr. 339-4). Fibrózna dysplázia a Pagetova choroba sú dve choroby, ktoré môžu byť sprevádzané zväčšením veľkosti kostí. Pri fibróznej dysplázii lézie zvyčajne nie sú cysty v prísnom zmysle slova, pretože nejde o dutiny naplnené tekutinou. Niekedy sú viacnásobné. Takzvaný vzhľad brúseného skla sa vysvetľuje prítomnosťou tenkých výrastkov kalcifikovanej slučkovej kosti. Často sa vyskytujú deformity ako vara pluhu, flexúry stehennej a holennej kosti, Harrisonov sulcus a protrúzia acetabula. Zapojenie tvárových kostí do procesu, zvyčajne so zvýšením ich rádiografickej hustoty, môže vytvoriť "levovú tvár" (leontiasis ossea), trochu pripomínajúcu tvár malomocenstva. fibrózna dysplázia spánkové kosti niekedy sprevádzaná progresívnou stratou sluchu a zúžením vonkajšieho zvukovodu. Zvyšujúci sa kostný vek u dievčat koreluje s predčasnou pubertou, ale môže sa vyskytnúť aj u chlapcov bez predčasnej puberty. Pred pubertou zvyčajne nebývajú postihnuté epifýzové oblasti, ale u starších ľudí sa môže v epifýzach vyvinúť aj fibrózna dysplázia. Niekedy môže ohnisko fibróznej dysplázie prejsť cystickou degeneráciou s ostrým porušením tvaru kosti a napodobňovať takzvanú aneuryzmatickú kostnú cystu.

Ryža. 339-3. Mikrosnímka lézie pri fibróznej dysplázii.
Pozornosť treba venovať výrastkom tmavo sfarbenej slučkovej kosti (PC) obklopenej voľným fibroblastovým tkanivom.
Ryža. 339-4. RTG ruky 33-ročnej ženy s fibróznou skeletálnou dyspláziou.
Typické zmeny, ktoré preberajú celok ramenná kosť, ako aj lopatka a proximálna časť ulny.
Klinické prejavy. Klinický priebeh choroby sú rôzne. Poranenia kostry sú zvyčajne identifikované deformáciami a zlomeninami. Bolesti hlavy, kŕče, patológia hlavových nervov, strata sluchu, zúženie vonkajšieho zvukovodu a dokonca aj spontánne krvácania pod pokožkou hlavy sa môžu pripísať poškodeniu kostí, ak proces zachytí kraniofaciálne kosti. U niektorých dievčat, a ešte zriedkavejšie u chlapcov, sa ochorenie prejavuje predčasnou pubertou, kedy ešte nie sú kostné príznaky. Obsah vápnika a fosforu v sére je zvyčajne v normálnom rozmedzí. Asi u 30 % pacientov sa obsah alkalickej fosfatázy v sére prudko zvyšuje a vylučovanie hydroxyprolínu močom sa často zvyšuje. Občas môže dôjsť k zvýšeniu minútového objemu, podobne ako pri pokročilej Pagetovej chorobe. Vo všeobecnosti platí, že pri mnohopočetných kostných léziách sa symptómy objavujú už pri ďaleko pokročilom ochorení, pričom ak je ochorenie od začiatku miernejšie, k šíreniu procesu väčšinou vôbec nedochádza.
Pigmentácia kože väčšiny pacientov s Albrightovým syndrómom je charakterizovaná výskytom izolovaných tmavých alebo svetlohnedých škvŕn, ktoré sú lokalizované hlavne na jednej strane strednej čiary tela (obr. 339-5). Okraje týchto škvŕn sú zvyčajne, ale nie vždy, nerovné alebo zubaté („pobrežie Maine“), čo ich odlišuje od pigmentovaných škvŕn neurofibromatózy, ktoré majú hladké okraje („pobrežie Kalifornie“). Počet takýchto škvŕn spravidla nedosahuje šesť a ich veľkosti sa líšia od malých (1 cm) po veľmi veľké (hlavne na chrbte, zadku alebo sakrálnej oblasti). Ak sa škvrna nachádza na hlave, vlasy, ktoré ju zakrývajú, môžu byť tmavšie ako okolité. Lokálna alopécia je spojená s kožnými osteómami a lokalizácia týchto zmien sa zvyčajne zhoduje s kostnými léziami. Pigmentové škvrny sa objavujú prevažne na tej istej strane ako kostné lézie a v skutočnosti ležia nad nimi.
U dievčat (zriedkavo u chlapcov) je predčasná puberta, ktorej príčina nie je známa (pozri kap. 330 a 331). Tento proces je charakterizovaný predčasným nástupom vaginálneho krvácania, rastom ochlpenia v podpazuší a ohanbí a vývojom prsníkov. V niekoľkých prípadoch, keď boli vyšetrené vaječníky, corpus luteum neobjavil. Príčina predčasnej puberty je stále nejasná. Niekoľko pacientok bolo vyšetrených na hormonálny stav, pričom dievčatá vykazovali vysoké hladiny estrogénu a nízke (alebo dokonca nedetekovateľné) hladiny gonadotropínov. U jediného skúmaného pacienta hladina gonadotropínov nereagovala na hormón uvoľňujúci luteinizačný hormón (LHRH). Predčasná puberta sa netýka len pacientov s léziami lebečných kostí a v takýchto prípadoch sa zvyčajne vyskytujú charakteristické pigmentové škvrny (nie je to však potrebné). Hypertyreóza bola u takýchto pacientov diagnostikovaná so zvýšenou frekvenciou. Zriedkavejšie asociácie zahŕňajú Cushingov syndróm, akromegáliu, pravdepodobne hypogonadotropný hypogonadizmus a myxómy mäkkých tkanív. Fibrózna dysplázia môže byť tiež sprevádzaná hypofosfatemickou osteomaláciou, ktorá sa podobá stavu spojenému s inými kostnými a extraoseálnymi nádormi. Ako už bolo uvedené, sarkomatózna degenerácia sa občas vyskytuje pri fibróznej dysplázii. Sarkomatózne zmeny sa nachádzajú len v ohnisku preexistujúcej fibróznej dysplázie, častejšie sa vyskytujú pri polyostotickej forme a sú spojené spravidla so skorším ožiarením lézie.

Ryža. 339-5. Typická pigmentovaná (coffee-au-lait) zmena kože u 11-ročného chlapca s polyostotickou fibróznou dyspláziou.
Okraj je zubatý ("Maine coast"), čo je charakteristické pre Albrightov syndróm. Treba si uvedomiť, že poškodenie sa nachádza len na jednej (ľavej) strane tela.
Hoci lytické lézie pri fibróznej dysplázii pripomínajú hnedé nádory pri hyperparatyreóze, vek, normálne hladiny vápnika, zvýšená hustota kostí lebky a prítomnosť pigmentácie kože pomáhajú identifikovať prvý stav. Fibrózna dysplázia a hyperparatyreóza sú však niekedy prítomné súčasne. Zmeny kostí a pigmentácia kože, ako aj kožné uzlíky, môžu tiež sprevádzať neurofibrómy. Vekové škvrny pri neurofibromatóze sú početnejšie a viac distribuované ako pri fibróznej dysplázii, zvyčajne majú hladké okraje a postihujú oblasti, ako sú axilárne záhyby. Ďalšie lézie, ktoré sa zdajú rádiograficky podobné izolovanej fibróznej dysplázii, zahŕňajú unilokulárne kostné cysty, aneuryzmatické kostné cysty a neosifikujúce fibrómy. Kostná leontiáza je najčastejšie spôsobená fibróznou dyspláziou, hoci rovnaký obraz možno pozorovať aj pri iných ochoreniach: kraniometafyzárna dysplázia, hyperfosfatázia a u dospelých s Pagetovou chorobou.
Liečba. Fibrózna dysplázia nie je liečiteľná. Jeho príznaky sa však dajú zmierniť rôznymi ortopedickými zákrokmi, ako je osteotómia, kyretáž a štepenie kostí. Indikácie pre tieto zákroky zahŕňajú progresívne deformity, zlomeniny, ktoré sa nehoja, a bolesť, ktorá sa nezmierňuje. lieky. V prípade rozsiahleho ochorenia sprevádzaného bolesťou a zvýšenou hladinou alkalickej fosfatázy v sére môže byť účinný kalcitonín (pozri kapitolu 338).
Dysplázia a chondrodonstrofia. Rôzne choroby kosti a chrupavky sú spojené pojmami "dystrofia" alebo "dysplázia". Ich príčina zvyčajne zostáva neznáma. Je možné, že pri mnohých z týchto ochorení sa nájdu biochemické zmeny podobné poruchám metabolizmu mukopolysacharidov pri Gunterovom a Hurlerovom syndróme, čo umožní nahradiť čisto deskriptívnu klasifikáciu oprávnenejšou. Klasifikácia navrhovaná Kiypim na základe znakov štrukturálnych porúch kostí a chrupaviek je však dosť informatívna (tabuľka 339-2). Klasifikácia Rimoinu je založená na klinických a genetických vlastnostiach. Patologický proces pri kostnej dysplázii sa môže prejaviť nedostatočným (hypoplázia) alebo nadmerným (hyperplázia) vývojom skeletu.
Tabuľka 339-2. Pracovná klasifikácia kostných dysplázií
I. Epifyzálna dysplázia A. Epifyzálna hypoplázia
1. Nedostatočný rozvoj kĺbovej chrupavky: spondyloepifýzová dysplázia, vrodená a neskorá
2. Nedostatočnosť osifikácie centra: mnohopočetná epifyzárna dysplázia, vrodená a neskorá
B. Epifyzálna hyperplázia
1. Redundancia kĺbovej chrupavky: dysplasia epiphysialis hemimelica
II. Dysplázia rastových platničiek A. Hypoplázia chrupavky
1. Nedostatočná proliferácia chrupavky: achondroplázia, vrodená a neskorá
2. Nedostatočná hypertrofia chrupavky: metafyzárna dysostóza, vrodená a neskorá
B. Hyperplázia chrupavky
1. Nadmerná proliferácia chrupavky; hyperchondroplázia
2. Nadmerná hypertrofia chrupavky: enchondromatóza
III. Metafýzová dysplázia A. Metafýzová hypoplázia
1. Nedostatočná tvorba primárnej hubovitej vrstvy: hypofosfatázia, vrodená a neskorá
2. Nedostatočná absorpcia primárnej hubovitej vrstvy: osteopetróza, vrodená a neskorá
3. Nedostatočná absorpcia sekundárnej hubovitej vrstvy: kraniometafyzárna dysplázia, vrodená a neskorá
B. Hyperplázia metafýz
1. Redundancia hubovitej vrstvy – familiárna exostóza
IV. Diafyzárna dysplázia A. Diafyzárna hypoplázia
1. Nedostatočná tvorba periostálnej kosti: neúplná osteogenéza, vrodená a neskorá
2. Nedostatočná tvorba endosteálnej kosti: idiopatická osteoporóza B. Diafyzárna hyperplázia
1. Nadmerná tvorba periostálnej kosti: Engelmannova choroba
2. Nadmerná tvorba endosteálnej kosti: hyperfosfatázia
Spondyloepifýzová dysplázia. Spondyloepifýzové dysplázie sú ochorenia, pri ktorých je narušený rast rôznych kostí, vrátane stavcov, panvových kostí, zápästí a tarzálov, ako aj epifýz tubulárnych kostí. Na základe rádiografických údajov možno túto skupinu rozdeliť na: 1) generalizované platyspondylie; 2) viacnásobná dysplázia epifýz; 3) epifyzario-metafýzová dysplázia. Do prvej skupiny patrí Morquiov syndróm – mukopolysacharidóza, dedičná ako autozomálne recesívny znak a prejavuje sa zakalením rohovky, defektmi chrupu, rôznymi intelektovými postihnutiami a zvýšeným vylučovaním keratosulfátu močom. Pri iných formách spondyloepifýzovej dysplázie neboli poruchy metabolizmu mukopolysacharidov identifikované a niekedy zostávajú nerozpoznané až do starších detí. detstva. Sploštenie tiel stavcov sa spája s inými poruchami ich tvaru a lokalizácie. Porušenie vývoja epifýz femorálnych hláv vedie k ich deformácii a splošteniu hláv, ako aj k skorý štart artróza bedrových kĺbov.
Achondroplázia. Achondroplázia je dysplázia vyúsťujúca do trpasličieho vzrastu v dôsledku nedostatočnej proliferácie chrupky rastovej platničky. Táto patológia je jednou z najčastejších príčin nanizmu a je zdedená ako autozomálne dominantná vlastnosť. Pri štúdiu histologických rezov rastovej platničky sa nachádza tenká zóna buniek chrupavky s porušením ich obvyklého valcového usporiadania a oblasťou začínajúcej kalcifikácie, hoci endochondrálna osifikácia môže byť čiastočne zachovaná. Tvorba primárnej hubovitej vrstvy je spomalená, pretože často existuje priečna kostná tyč, ktorá zabraňuje ďalšej endochondrálnej osifikácii laminy. Vznik a dozrievanie sekundárnych centier osifikácie a kĺbovej chrupavky však nie je narušené. Rast metafýzy pokračuje, čo vedie k rozšíreniu tejto oblasti kosti; intramembranózna tvorba kosti z periostu zostáva normálna. Zhoršená proliferácia rastovej platničky s relatívnou bezpečnosťou ostatných častí tubulárnej kosti vedie k vzniku krátkych kostí proporcionálnej hrúbky. Dĺžka chrbtice je však takmer vždy normálna. Okrem krátkych končatín s normálnou dĺžkou trupu majú pacienti zvyčajne veľkú hlavu, sedlový nos a výraznú bedrovú lordózu. Choroba sa pozná už pri narodení. Tí, ktorí prežili obdobie detstva, si spravidla zachovávajú normálny duševný a sexuálny vývoj; priemerná dĺžka života môže byť tiež normálna. Deformácia chrbtice však môže viesť k kompresii miechy a poraneniu nervových koreňov, najmä u pacientov s kyfoskoliózou. Homozygotná achondroplázia je závažnejšia porucha vedúca k smrti už v novorodeneckom období.
Enchondromatóza (dyschondroplázia, Ollieho choroba). Pri tomto ochorení je postihnutá aj rastová platnička a hypertrofovaná chrupavka sa nevyrieši, ale prejde normálnou osifikáciou. V dôsledku toho sa objavujú chrupavkové hmoty s neusporiadaným usporiadaním chondrocytov a rôznymi proliferatívnymi a hypertrofickými zmenami. Takéto masy u veľmi mladých pacientov sú lokalizované v metafýzach v blízkosti rastovej platničky, ale u dospievajúcich a mladých mužov sa často nachádzajú v diafýze. Ochorenie sa zvyčajne rozpozná v detstve podľa charakteristických deformácií alebo spomalenia rastu. Najčastejšie sú postihnuté konce dlhých kostí, to znamená tie oddelenia, v ktorých je rýchlosť rastu obzvlášť vysoká. Pomerne často je postihnutá aj panva, ale zriedkavo sú postihnuté aj rebrá, hrudná kosť a lebka. Porušenia sú zvyčajne jednostranné. Niekedy sa chondrosarkóm vyvíja v ložiskách enchondromatózy. Kombinácia enchondromatózy s kavernóznym hemangiómom mäkkých tkanív, vrátane kože, je známa ako Maffucciho syndróm.
Viacnásobné exostózy (diafyzárna alázia alebo osteochondromatóza). Táto metafýzová lézia, zdedená ako autozomálne dominantná črta, je charakterizovaná posunom častí rastovej platničky, ktoré zrejme rastú cez defekty v perichondriách alebo takzvanom Ranvierovom prstenci. Keď cievy vrastú do chrupavky, vytvorí sa hubovitá vrstva. Preto priame pokračovanie kostnej hmoty do dutiny kostnej drene v neprítomnosti kortikálnej vrstvy slúži ako diagnostický rádiografický znak. Zvyčajne sa rast týchto exostóz zastaví, keď sa zastaví rast susednej platničky. Poškodenie môže byť osamelé alebo viacnásobné a najčastejšie sa nachádza v metafýzových úsekoch dlhých kostí, pričom horná časť exostózy smeruje k diafýze. Tieto zranenia často zostávajú asymptomatické, ale niekedy je narušená funkcia kĺbov alebo šliach a dochádza k kompresii nervov. Môže existovať trpaslík. Dochádza ku skráteniu záprstné kosti, ktorá sa podobá vrodenej osteodystrofii Albrightovej. U pacientov s pseudohypoparatyreoidizmom sa niekedy vyvinú viaceré exostózy.
8740 0
Patria sem osteopetróza, Pagetova choroba lebky, interná frontálna hyperostóza ( VLG).
Vnútorná frontálna hyperostóza
VLH je nezhubné, nerovnomerné nodulárne zhrubnutie vnútornej platničky čelovej kosti, ktoré takmer vždy zasahuje do oboch strán. Miesto pripevnenia falxu pozdĺž stredovej čiary zostáva nedotknuté. Sú opísané prípady jednostrannej lokalizácie; pričom je potrebné vylúčiť také ochorenia ako meningióm, kalcifikovaný epidurálny hematóm, osteóm, fibrózna dysplázia, epidurálny fibrózny tumor a Pagetova choroba.
Frekvencia VLH medzi bežnou populáciou je ≈1,4-5%. VLH sa vyskytuje častejšie v ♀ (♀:♂=9:1) s incidenciou 15-72 % u starších žien. Bolo popísaných množstvo súvisiacich stavov (väčšina z nich nebola preukázaná); väčšina z nich má metabolický charakter, výsledkom čoho je koncept metabolické kraniopatia. Súvisiace podmienky zahŕňajú:
- Morgagniho syndróm (takzvaný Morgagni-Stuart-Morelov syndróm): H/B, obezita, virilizmus a neuropsychiatrické poruchy (vrátane mentálnej retardácie)
- endokrinné poruchy
- akromegália (vysoké hladiny rastového hormónu)
- hyperprolaktinémia
- metabolické poruchy
- hyperfosfatasémia
- obezita
- difúzna idiopatická skeletálna hyperostóza
Klinické údaje
VLH môže byť asymptomatická a môže byť náhodným nálezom pri kraniografii vykonanej z iných dôvodov. VLH sa pripisujú rôzne symptómy: hypertenzia, záchvaty, H/B, dysfunkcia lebečnej insuficiencie, demencia, podráždenosť, depresia, hystéria, únava, mentálne postihnutie. Medzi pacientmi s VPH môže byť výskyt H/B vyšší ako v bežnej populácii.
Diagnostika
Krvné testy na vylúčenie niektorých z vyššie uvedených stavov: GH, PRL, fosfát, alkalická fosfatáza (na vylúčenie Pagetovej choroby).
Prieskumné kraniogramy: dochádza k zhrubnutiu čelovej kosti, ktoré však nezachytí stredná čiara. Niekedy dochádza k rozšíreniu procesu na parietálne a okcipitálne kosti.
CT: zhrubnutie čelovej kosti je zvyčajne 5-10 mm, ale sú hlásené prípady so zhrubnutím do 4 cm.
Izotopové vyšetrenie skeletu: pri VLH je zvyčajne mierna akumulácia liečiva (zvyčajne nie taká intenzívna ako pri kostiach mts ). Pri VLH tiež dochádza k akumulácii india-111 v leukocytoch (test na stanovenie latentnej infekcie) (falošne pozitívny test).
Liečba
Napriek veľkému počtu publikácií zo začiatku a polovice dvadsiateho storočia popisujúcich túto patológiu hovoria málo možná liečba keď je podozrenie, že symptómy súvisia s VLH. V jednom opise, keď bola odstránená časť zhrubnutej kosti, boli nájdené adhézie k dura; v budúcnosti došlo k zlepšeniu symptómov existujúcej hystérie.
Chirurgická technika
Jednou z metód je vyrezanie časti zhrubnutej kosti pomocou kraniotómu (na označenie možno použiť prieskumné kraniogramy), ktorá sa potom rozdelí na normálnu hrúbku pomocou vysokorýchlostnej vŕtačky a potom sa táto chlopňa nasadí na miesto. Ďalšou možnosťou je oprava defektu metylmetakrylátom.
Greenberg. Neurochirurgia
Hyperostóza je patologický stav kostí sprevádzaný vysokou koncentráciou kostnej substancie v nezmenenom kostnom tkanive, čo vedie k jeho patologickému rastu. Hlavným dôvodom rozvoja choroby je to zvýšené zaťaženie na jednej alebo druhej kosti.
Príznaky ochorenia sa budú líšiť v závislosti od odrody. patologický proces. Najzávažnejšia je u dojčiat. Hlavným klinickým prejavom je opuch alebo deformácia kosti, ako aj stuhnutosť.
Hyperostóza sa veľmi často klinicky neprejavuje, a preto je možné na základe údajov získaných v dôsledku inštrumentálnych diagnostických opatrení stanoviť správnu diagnózu.
Taktika liečby priamo závisí od základnej choroby, ktorá spôsobila takúto patológiu kostí.
Etiológia
V prevažnej väčšine prípadov hyperostóza kostí pôsobí ako dedičná porucha, pričom k rastu kostného tkaniva dochádza súčasne na viacerých kostiach. Navyše na tomto pozadí existujú známky poškodenia iných vnútorných orgánov a iných vrodených patológií.
Nasledujúce zdroje však môžu spôsobiť takúto chorobu:
- kolosálne zvýšenie zaťaženia jednej končatiny pri absencii druhej;
- vážne zranenia doplnené zápalovým alebo infekčným procesom;
- akútna intoxikácia toxickými látkami - to by malo zahŕňať olovo, arzén a bizmut;
- dlhodobý účinok žiarenia na telo;
- tok alebo ;
- tvorba onkologických novotvarov;
- predtým diagnostikované;
- prítomnosť alebo ;
- systémové ochorenia krv, medzi ktorými sú izolované a;
- široká škála patológií obličiek;
- patologických stavov autoimunitná povaha;
- dysfunkcia orgánov endokrinného systému, menovite hypofýzy a štítnej žľazy;
- nedostatok vitamínov A a D;
- , za predpokladu, že preteká posledná etapa skleróza;
- reumatické ochorenia.
V niektorých prípadoch nie je možné zistiť príčinu vývoja patológie - v takýchto prípadoch hovoria o idiopatickej hyperostóze.
Klasifikácia
Okrem primárnej a sekundárnej formy sa táto choroba delí aj na:
- lokálne alebo lokálne hyperostózy- charakterizovaná skutočnosťou, že na patológii sa podieľa iba jedna kosť. Napríklad u žien počas obdobia alebo u mužov je často diagnostikovaná hyperostóza čelnej kosti;
- všeobecné alebo difúzne hyperostózy- sú diagnostikované u detí v dojčenskom veku na pozadí nerovnováhy pohlavných hormónov, ku ktorej dochádza v dôsledku genetických mutácií.
Patologická proliferácia kostného tkaniva sa môže vyvinúť niekoľkými spôsobmi:
- periostálne- v tomto prípade dochádza k zmene hubovitej vrstvy kosti, ktorá je plná zúženia lúmenu a zhoršeného zásobovania krvou. Choroba môže postihnúť nohy, predlaktia a prsty horných končatín;
- endosteálne- všetky vrstvy kosti môžu byť zmenené, menovite periosteum, hubovitá a kortikálna. To vedie k tomu, že sú zhutnené a hrubšie, čo má za následok vizuálne výraznú deformáciu. Pri diagnostike dochádza k akumulácii veľkého množstva nezrelej kostnej hmoty a nahradeniu kostnej drene vláknami spojivového tkaniva.
Symptómy
Klinické príznaky podobné ochorenie boli popisované veľkým počtom lekárov, a preto sa spájali do syndrómov a dostávali mená svojich priezvisk. Z tohto dôvodu súčasní lekári posudzujú symptómy hyperostózy z hľadiska niekoľkých syndrómov.
Obojstranné poškodenie predlaktia, dolných končatín, záprstných a metatarzálnych kostí sa nazýva periostosis ossificans alebo Marie-Bambergerov syndróm, ktorý sa vyznačuje:
Pri Morgagni-Stewart-Morelovom syndróme budú príznaky nasledovné:
- silné bolesti hlavy;
- nabrať váhu;
- hojný rast vlasov na tvári a tele u žien podľa mužského vzoru;
- nedostatok spánku;
- porušenie menštruačného cyklu až do úplného nezačatia kritické dni;
- zvýšenie krvného tlaku;
- zvýšená srdcová frekvencia;
- dyspnoe;
- zhrubnutie vnútornej platničky čelovej kosti – zistené počas inštrumentálna diagnostika;
- rozvoj sekundárneho;
- rast čelových kostí lebky.
Príznaky infaltálnej hyperostózy, ktorá sa tiež nazýva Cuffy-Silvermanov syndróm:
- opuchy na horných a dolných končatinách alebo na tvári, ktoré sú zriedkavo sprevádzané bolestivosťou. Treba poznamenať, že neexistujú žiadne príznaky zápalového procesu;
- získanie tvaru "mesiaca" tvárou pozorované pri deformácii dolnej čeľuste;
- zhutnenie kostného tkaniva v oblasti kľúčnej kosti a iných tubulárnych kostí, ako aj zakrivenie holennej kosti.
Charakteristickým znakom je, že všetky vyššie uvedené príznaky tohto typu hyperostózy môžu spontánne vymiznúť v priebehu niekoľkých mesiacov.
Lokálna hyperostóza dedičnej formy, ktorá sa tiež nazýva kortikálna, je reprezentovaná nasledujúcimi znakmi:
- , teda vypúlené oči;
- zníženie zrakovej ostrosti a sluchu;
- zväčšenie brady;
- zhutnenie klavikuly;
- tvorba osteofytov.
Vrodené ochorenie Kamurati-Engelman alebo systémová diafyzárna hyperostóza je charakterizované:
- stuhnutosť a bolesť kĺbov ramena, bedra a holennej kosti;
- nedostatočný rozvoj svalov;
- poškodenie okcipitálnej kosti je extrémne zriedkavé;
- vznik „kačacej“ chôdze.
Forestierova hyperostóza sa líši tým, že súčasne existuje platobná neschopnosť väzivový aparát kĺbov a rozvoj imobility. Najčastejšie lokalizované v hrudníku a bedrový chrbtice. Najčastejšie sa diagnostikuje u ľudí nad päťdesiat rokov, hlavne u mužov. V tomto prípade budú príznaky nasledovné:
- bolesť chrbtice, ktorá sa zintenzívňuje po spánku, fyzická aktivita a dlhotrvajúci nedostatok pohybu;
- predná lézia pozdĺžne väzivo;
- neschopnosť ohnúť alebo otočiť telo.
Stojí za zmienku, že takáto patológia u detí sa prejavuje v:
- zvýšenie telesnej teploty;
- nepokoj a podráždenosť;
- tvorba opuchu, hustá na dotyk;
- redukcia svalového tkaniva.
Diagnostika
Na pozadí skutočnosti, že hyperostóza vnútorného čelného tkaniva alebo akákoľvek iná lokalizácia sa vytvára na pozadí široký rozsah etiologické faktory a má tiež veľa možností kurzu, jeden z nasledujúcich špecialistov môže diagnostikovať a predpísať liečbu:
- gastroenterológ alebo endokrinológ;
- ftiziater a pulmonológ;
- onkológ a pediater;
- ortopéd a venereológ;
- reumatológ a terapeut.
Po prvé, lekár musí:
- zistiť príčinu vývoja ochorenia, zoznámiť sa s anamnézou a životnou anamnézou nielen pacienta, ale aj jeho najbližšej rodiny;
- na určenie typu ochorenia vykonajte dôkladné fyzické vyšetrenie;
- zostaviť úplný symptomatický obraz, podrobne pohovoriť s pacientom alebo jeho rodičmi v prípadoch, keď je pacientom dieťa.
Laboratórna diagnostika je obmedzená na všeobecný klinický krvný test.
Základom diagnostických opatrení sú inštrumentálne postupy vrátane:
- rádiografia kostí lebečnej klenby a celého tela - na identifikáciu zamerania patológie;
- CT a MRI - pôsobia ako pomocné techniky;
- encefalografia;
- rádionuklidový výskum – sa v súčasnosti využíva pomerne zriedkavo.

V niektorých prípadoch je možné vykonať správnu diagnózu pomocou odlišná diagnóza s patológiami, ktoré majú podobné príznaky, a to:
- osteopatie;
- vrodené.
Liečba
Taktika liečby primárnej a sekundárnej hyperostózy sa bude líšiť.
Ak bola takáto patológia kostného tkaniva spôsobená priebehom inej choroby, potom v prvom rade stojí za to vyliečiť základnú chorobu. V takýchto prípadoch bude liečba čisto individuálna.
Na odstránenie primárnej formy ochorenia použite:
- kortikosteroidné hormóny;
- obnovujúci lieky;
- diétna terapia zameraná na obohatenie stravy o veľké množstvo bielkovín a vitamínov;
- masoterapia parietálne, okcipitálne, čelné a iné problémové oblasti;
- fyzioterapeutické postupy - pre rozvoj kĺbov.
O otázke operácie sa rozhoduje individuálne u každého pacienta.
Prevencia a prognóza
konkrétne preventívne opatrenia ktoré bránia rozvoju hyperostózy neexistuje. Aby ste sa vyhli problémom s takýmto ochorením, potrebujete iba:
- úplne sa zbaviť zlých návykov;
- jesť tak, aby telo dostávalo vitamíny a živiny v dostatočnom množstve;
- viesť mierne aktívny životný štýl;
- v počiatočných štádiách liečiť tie ochorenia, ktoré môžu viesť k podobnej kostnej patológii;
- pravidelne absolvovať preventívne vyšetrenia v lekárskej inštitúcii.
Sama o sebe má hyperostóza priaznivá prognóza- pri komplexná liečba je možné úplne odstrániť príznaky. Stále ignoruje svetlé výrazné znaky môže viesť k invalidite. Pacienti by tiež nemali zabúdať na komplikácie spojené s konkrétnym provokujúcim ochorením.


