التصلب الجانبي الضموري (ALS)، المعروف أيضًا باسم مرض لو جيريج ومرض شاركو، مرض معين، مما يؤدي إلى موت الخلايا. في المملكة المتحدة، يتم استخدام مصطلح مرض الخلايا العصبية الحركية (MND)، بينما في بلدان أخرى يتم تطبيق المصطلح على 5 أنواع من الأمراض، والتي يعد مرض التصلب الجانبي الضموري (ALS) أكثرها شيوعًا. تتميز بضمور العضلات، وتشنجات العضلات، وزيادة الضعف تدريجيا بسبب فقدانها الأنسجة العضلية. ويؤدي ذلك إلى صعوبة في التحدث والبلع وفي بعض الحالات التنفس. السبب غير معروف في 90-95% من الحالات. حوالي 5-10% من الحالات وراثية. ما يقرب من نصف الحالات ناجمة عن واحد أو اثنين من الجينات المحددة. ويؤدي ذلك إلى موت الخلايا العصبية التي تتحكم في تقلصات العضلات الإرادية. يتم التشخيص بناءً على العلامات والأعراض بعد إجراء الاختبارات لاستبعاد الأمراض المحتملة الأخرى. لا يوجد علاج لمرض التصلب الجانبي الضموري. يعمل عقار يسمى ريلوزول على إبطاء تقدم مرض التصلب الجانبي الضموري ويزيد من متوسط العمر المتوقع بمقدار 2-3 أشهر. يمكن للتهوية غير الغازية أن تحسن حالة المريض ومتوسط العمر المتوقع. يتطور المرض عادةً بدءًا من سن 60 عامًا، في حالة مرض وراثي- من 50. متوسط العمر المتوقع منذ بداية المرض هو 3-4 سنوات. حوالي 10٪ من المرضى يعيشون أكثر من 10 سنوات. ويموت معظمهم بسبب توقف التنفس. في معظم البلدان، يكون معدل الإصابة بمرض التصلب الجانبي الضموري غير معروف. في أوروبا والولايات المتحدة الأمريكية، يحدث المرض لدى شخصين من كل 100.000 شخص سنويًا. وكان تشارلز بيل أول من وصف المرض في عام 1824. تم وصف العلاقة بين الأعراض والمشاكل العصبية الأساسية من قبل جان مارتن شاركو في عام 1869، وفي عام 1874 بدأ باستخدام مصطلح التصلب الجانبي الضموري. وفي الولايات المتحدة، أصبح المرض معروفا بعد أن أصاب لاعب البيسبول الشهير لو جيريج، واشتهر ستيفن هوكينج بإنجازاته العلمية. في عام 2014، تم إطلاق حملة عبر الإنترنت لزيادة الوعي بمرض التصلب الجانبي الضموري. كجزء من هذه الحملة، التي تسمى تحدي دلو الثلج، قام الناس بغمر أنفسهم بدلو من الماء وقدموا التبرعات.
العلامات والأعراض
ويسبب المرض ضعف وضمور العضلات في جميع أنحاء الجسم نتيجة لتدهور الخلايا العصبية الحركية العلوية والسفلية. قد يفقد الأفراد المصابون في النهاية القدرة على التحكم في الحركات الإرادية، لكن عضلات المثانة والأمعاء والعين تظل فعالة حتى المراحل المتأخرة من المرض. يتم أيضًا الحفاظ على الوظيفة الإدراكية لدى معظم الأشخاص، على الرغم من أن البعض (حوالي 5٪) يصابون بالخرف الجبهي الصدغي. يعاني العديد (30-50٪) أيضًا من تغيرات إدراكية طفيفة قد لا يتم اكتشافها ولكنها تكون مرئية في الاختبارات النفسية العصبية التفصيلية. التصلب الجانبي الضموري غير شائع لدى الأشخاص الذين يعانون من أمراض العضلات والعظام التنكسية (جزء من متلازمة اعتلال البروتين متعدد الأنظمة). ولا يؤثر المرض على الأعصاب الحسية أو الجهاز العصبي اللاإرادي، أي أن معظم الناس يحتفظون بالسمع والبصر والإحساس والشم والتذوق.
الأعراض الأولية
الأعراض المبكرة للمرض عامة جدًا (ضعف و/أو ضمور العضلات)، لذا يصعب التشخيص. تشمل الأعراض الأخرى صعوبة في البلع، وتشنجات أو تصلب في العضلات المصابة، وضعف العضلات (الذي يؤثر على الذراعين أو الساقين)، و/أو تداخل الكلام والصوت الأنفي. في المراحل المبكرة من المرض، أي جزء من الجسم يتأثر يعتمد على الخلايا العصبية الحركية التي تضررت أولا. يعاني حوالي 75% من الأشخاص الذين يصابون بالمرض في البداية من ضعف أو ضمور في أذرعهم أو أرجلهم. وجود حرج عند المشي أو الجري، فقد يتعثر الشخص أو يتعثر، أو يسحب ساقه قليلاً خلفه (متلازمة سقوط القدم). إذا تأثرت اليد، فقد تكون هناك صعوبة في أداء الحركات التي تتطلب مهارة يدوية (على سبيل المثال، زرر قميص، أو كتابة شيء ما، أو قلب مفتاح في قفل). قد تستمر الأعراض في طرف واحد فقط على مدى فترة طويلة من الزمن أو طوال فترة المرض؛ يُعرف العرض باسم ضمور أحد الأطراف. حوالي 25% من جميع الأمراض تبدأ كمتلازمة البصلية التقدمية. تشمل الأعراض الأولية صعوبة في التحدث أو البلع. يصبح الكلام مشوشًا وأكثر هدوءًا وأنفًا. صعوبة البلع تكون مصحوبة بفقدان حركة اللسان. في عدد قليل من الناس، تتأثر أولا العضلات الوربية، التي تسهل عملية التنفس. تعاني نسبة صغيرة من الأشخاص من الخرف الجبهي الصدغي، ولكن مع تقدم المرض، تظهر أعراض التصلب الجانبي الضموري الأكثر شيوعًا. مع مرور الوقت، يعاني الأشخاص من صعوبة في الحركة والبلع (عسر البلع) والتحدث وتكوين الكلمات (عسر التلفظ). يؤدي خلل الخلايا العصبية الحركية العلوية إلى تصلب العضلات (التشنج) وزيادة النشاط المنعكس(فرط المنعكسات)، فضلا عن منعكس القيء المفرط النشاط. يشير منعكس بابينسكي أيضًا إلى تلف العصبون الحركي العلوي. تشمل أعراض تلف الخلايا العصبية الحركية السفلية ضعف العضلات وضمورها، وتشنجات العضلات التي قد تكون مرئية تحت الجلد، لكن التشنجات الصغيرة ليست من الأعراض القابلة للتشخيص وتحدث لاحقًا أو تصاحب الضعف والضمور. يعاني حوالي 15-45% من الأشخاص من القدرة العاطفية، وهو اضطراب عصبي يُعرف باسم القدرة العاطفية، والذي يتضمن نوبات من الضحك والبكاء والابتسامة المستمرة التي لا يمكن السيطرة عليها، والتي ترتبط بانحطاط الخلايا العصبية الحركية العلوية، مما يؤدي إلى التعبير المفرط عن العواطف. . لكي يتم تشخيص الإصابة بمرض التصلب الجانبي الضموري (ALS)، يجب أن يكون لدى الشخص أعراض خلل في الخلايا العصبية العلوية والسفلية غير موجودة في أمراض أخرى.
تطور المرض
على الرغم من أن ترتيب وسرعة ظهور الأعراض يختلف بين الأفراد، إلا أن معظم الأشخاص غير قادرين على المشي أو استخدام أذرعهم. كما يفقدون أيضًا القدرة على التحدث وبلع الطعام، لذلك يتم استخدام التهوية غير الباضعة (BiPAP) في أغلب الأحيان. يتم تقييم معدل تطور المرض باستخدام ALSFRS-R، وهو عبارة عن استبيان أو مقابلة سريرية بمقياس من 48 (الأداء الطبيعي) إلى 0 (الأداء الشديد). على الرغم من أن درجة التباين عالية وأن عددًا صغيرًا من الأشخاص يعانون من مرض منخفض الدرجة، إلا أن المصابين يخسرون في المتوسط 0.9 نقطة شهريًا. البحوث على أساس الفحوصات السريريةحددت تغيرًا بنسبة 20% في ALSFRS-R على أنه ذو أهمية سريرية. وبغض النظر عن أي جزء من الجسم يتأثر أولا، فإن المرض يتطور إلى بقية الجسم. عادة ما تنتشر الأعراض المصاحبة للأطراف إلى الأطراف المقابلة بدلا من أن تؤثر على جزء جديد من الجسم، في حين أن بداية المرض البصلية تؤثر أولا على الذراعين ثم الساقين. يكون معدل تطور المرض أقل لدى المرضى الذين تقل أعمارهم عن 40 عامًا وقت ظهور المرض، وفي المرضى الذين يعانون من مستوى منخفضالسمنة لدى الأشخاص الذين يعانون من مرض أحد الأطراف، وفي الأشخاص الذين يعانون من الأعراض الأولية لمرض العصب الحركي العلوي. على العكس من ذلك، يكون معدل تطور المرض أعلى ويكون التشخيص أسوأ عند الأشخاص المصابين بالخرف البصلي والجهاز التنفسي والجبهي الصدغي. يؤثر المتغير الأليلي لـ CX3CR1 على تطور المرض ومتوسط العمر المتوقع.
مراحل متأخرة
على الرغم من أن التهوية المساعدة يمكن أن تخفف من مشاكل التنفس وتزيد من متوسط العمر المتوقع، إلا أنها لا تبطئ تطور مرض التصلب الجانبي الضموري. يموت معظم الأشخاص المصابين بمرض التصلب الجانبي الضموري (ALS) بسبب فشل الجهاز التنفسي خلال 3-5 سنوات من ظهور الأعراض الأولى. ويبلغ متوسط العمر المتوقع منذ بداية المرض حتى الوفاة 39 شهرا، ويعيش 4% فقط من الناس أكثر من 10 سنوات. وقد عاش عازف الجيتار جيسون بيكر مع المرض منذ عام 1989، كما عاش الفيزيائي ستيفن هوكينج مع المرض لأكثر من 50 عاما، ولكن كل حالة فريدة من نوعها. صعوبة المضغ والبلع تجعل تناول الطعام صعبًا وتزيد من خطر الاختناق ووصول الطعام إلى الرئتين. في مراحل لاحقة من المرض، قد يتطور الالتهاب الرئوي التنفسي، وقد تصبح المحافظة على الوزن مشكلة خطيرة وقد تتطلب أنبوب تغذية. مع ضعف الحجاب الحاجز والعضلات الوربية صدرالتي تدعم التنفس ووظيفة الرئة أو بالأحرى القدرة الحيوية وضغط الشهيق، تنخفض. في الشكل التنفسي للمرض، يمكن أن يحدث هذا قبل أن تضعف عضلات الأطراف. يموت معظم الأشخاص المصابين بمرض التصلب الجانبي الضموري (ALS) بسبب توقف التنفس أو الالتهاب الرئوي. على مراحل متأخرةقد تتأثر الأمراض العصب الحركيالتي تتحكم في الحركة مثل عضلات الكرة الأرضية. وتستمر حركة العين حتى المراحل النهائية بسبب الاختلافات العضلية مقلة العينمع العضلات الهيكلية، وهي أول من يتأثر بالمرض. في المراحل النهائية من المرض، قد تشبه حالة المريض متلازمة الانغلاق.
حركة العين
قد يواجه الأشخاص المصابون بالتصلب الجانبي الضموري صعوبة في القيام بحركات العين الإرادية السريعة. تتباطأ سرعة حركة العين. هناك أيضًا تشنج تقارب العين. اختبار المنعكس الدهليزي العيني يمكن أن يساعد في تحديد هذه المشاكل. يقيس تخطيط كهربية العين (EOG) إمكانية الراحة للشبكية. بالنسبة للأشخاص المصابين بمرض التصلب الجانبي الضموري، يوضح تخطيط كهربية العين التغيرات التي تؤثر على تطور المرض ويقدم أيضًا دليلاً على ذلك التقييم السريريتطور المرض يؤثر على النشاط الحركي. بالإضافة إلى ذلك، يمكن لـ EOG اكتشاف مشاكل العين في مرحلة مبكرة. تختلف العضلات خارج العين عن العضلات الهيكلية الأخرى. تعتبر العضلة المحركة للعين فريدة من نوعها لأنها تتغير باستمرار طوال الحياة وتحافظ على عدد الخلايا الساتلة أثناء الشيخوخة. يوجد عدد أكبر بكثير من الخلايا السلفية العضلية في العضلات خارج العين مقارنة بالعضلات الهيكلية للأطراف.
الأسباب
علم الوراثة
في 5-10٪ من الحالات، يتم توريث المرض مباشرة من الوالدين. حوالي 20% من الحالات العائلية (أو 2% من جميع الحالات) ترتبط بطفرة في الكروموسوم 21، الذي يشفر ديسموتاز الفائق أكسيد. هناك أكثر من مائة شكل من الطفرات. في أمريكا الشماليةالجين الأكثر شيوعًا المسبب للطفرة هو جين SOD1 المتحول؛ ويتميز بمعدل مرتفع بشكل لا يصدق من التقدم من وقت المرض إلى وقت الوفاة. الطفرة الأكثر شيوعًا في الدول الاسكندنافية هي D90A-SOD1، ومعدل تطورها أبطأ من مرض التصلب الجانبي الضموري النموذجي، ويعيش الأشخاص المصابون بهذا الشكل من المرض في المتوسط 11 عامًا. في عام 2011، تم اكتشاف خلل وراثي يعرف باسم تكرار سداسي النوكليوتيد في C9orf72، ويرتبط هذا الشذوذ بالتصلب الجانبي الضموري والخرف الجبهي الصدغي ويمثل ما يصل إلى 6٪ من جميع حالات التصلب الجانبي الضموري بين الأوروبيين البيض. هذا الجين موجود أيضًا في الأشخاص من أصل فلبيني. جين UBQLN2 هو المسؤول عن إنتاج بروتين اليوبيكيلين 2 في الخلية، وهو عضو في عائلة اليوبيكيلين ويتحكم في تحلل البروتينات المنتشرة. تتداخل الطفرات في UBQLN2 مع تدهور البروتين، مما يؤدي إلى تنكس عصبي وتسبب (عائلي في الغالب) مرض التصلب الجانبي الضموري المرتبط بالصبغي X والتصلب الجانبي الضموري/الخرف.
SOD1
وفي عام 1993، اكتشف العلماء أن الطفرات في الجين (SOD1)، الذي ينتج إنزيم ديسموتاز فوق أكسيد النحاس والزنك (SOD1)، ترتبط بنسبة 20% من حالات التصلب الجانبي الضموري الوراثي. هذا الإنزيم هو أحد مضادات الأكسدة القوية إلى حد ما، ويحمي الجسم من الأضرار الناجمة عن الأكسيد الفائق، وهو جذري حر سام يتولد في الميتوكوندريا. الجذور الحرة هي جزيئات شديدة التفاعل تنتجها الخلايا أثناء عملية التمثيل الغذائي. يمكن أن تتراكم الجذور الحرة وتسبب تلف الحمض النووي والبروتينات داخل الخلايا. حاليًا، هناك أكثر من 110 طفرة مختلفة في SOD1 مرتبطة بمرض التصلب الجانبي الضموري، وبعضها (مثل H46R) له تاريخ سريري طويل جدًا، بينما البعض الآخر، مثل A4V، عدواني بشكل استثنائي. عندما تضعف الدفاعات ضد الإجهاد التأكسدي، يتم تنشيط موت الخلايا (موت الخلايا المبرمج). يمكن أن يؤدي الخلل في SOD1 إلى فقدان الوظيفة أو اكتسابها. قد يؤدي فقدان وظيفة SOD1 إلى تراكم الجذور الحرة. قد يكون اكتساب الوظيفة SOD1 سامًا. نتيجة للدراسات التي أجريت على الفئران المعدلة وراثيا، تم اقتراح العديد من النظريات حول دور SOD1 في مرض التصلب الجانبي الضموري الوراثي. الفئران التي تفتقر إلى جين SOD1 لا تصاب بمرض التصلب الجانبي الضموري، على الرغم من أنها تعاني من تسارع ضمور العضلات المرتبط بالعمر (ساركوبينيا) وانخفاض متوسط العمر المتوقع. وهذا يعني أن الخصائص السامة لطفرة SOD1 هي نتيجة اكتساب الوظيفة وليس الخسارة. بالإضافة إلى ذلك، وجد أن تراكم البروتين هو سمة مرضية لمرض التصلب الجانبي الضموري الوراثي والمتقطع (اعتلال البروتين). ومن المثير للاهتمام، أنه في الفئران التي لديها طفرة SOD1 (الأكثر شيوعًا طفرة G93A)، تم العثور على تراكم (بروتين غير مطوي) لـ SOD1 المتحور فقط في الأنسجة المصابة، مع ملاحظة تراكم أكبر أثناء تنكس الخلايا العصبية الحركية. يعتقد العلماء أن تراكم SOD1 المتحور يلعب دورًا مهمًا في تعطيل وظيفة الخلية عن طريق إتلاف الميتوكوندريا والبروتيزومات والمركبات والبروتينات الأخرى. إذا تم تأكيد ذلك، فإن أيًا من هذه التشوهات من شأنه أن يقدم دليلاً على أن مثل هذه التراكمات تؤدي إلى سمية SOD1 متحورة. ويشير النقاد إلى أن طفرة SOD1 عند البشر تسبب 2% فقط من جميع حالات المرض، وقد تكون الآليات المسببة مختلفة عن تلك المسؤولة عن الشكل المتقطع للمرض. حاليًا، تظل الفئران ALS-SOD1 أفضل نموذج للمرض في الدراسات قبل السريرية، ولكن هناك أمل في تطوير نموذج جديد. تتوفر قاعدة بيانات على الإنترنت توفر للمجتمع العلمي ومنصة تحتوي على معلومات محدثة حول التصلب الجانبي الضموري لعامة الناس. يُسمى الموقع ALSOD، وقد تم إنشاؤه في الأصل للمنشورات المتعلقة بجين SOD1 في عام 1999، ويدرج الموقع حاليًا أكثر من 40 جينًا مرتبطًا بـ ALS.
عوامل اخرى
وفي حال كان المرض غير وراثي، أي في 90% من الحالات تكون أسباب المرض غير معروفة. أسباب محتملةعلى الرغم من أنها غير مؤكدة، فهي صدمات الرأس، والخدمة العسكرية، والاستخدام المتكرر للمخدرات، والمشاركة في الرياضات التي تتطلب الاحتكاك الجسدي. تركز الأبحاث أيضًا على دور الغلوتامات في تنكس الخلايا العصبية الحركية. الغلوتامات هو أحد الناقلات العصبية في الدماغ. لقد وجد العلماء أن الأشخاص المصابين بمرض التصلب الجانبي الضموري (ALS)، مقارنة بالأشخاص الأصحاء، لديهم المزيد مستوى عالالغلوتامات في الدم والسائل النخاعي. ريلوزول هو الدواء الوحيد المعتمد حاليًا في الولايات المتحدة لعلاج التصلب الجانبي الضموري واستهداف ناقلات الغلوتامات. وللدواء تأثير منخفض على زيادة متوسط العمر المتوقع، مما يشير إلى أن الغلوتامات الزائدة ليست السبب الوحيد للمرض. تشير بعض الدراسات إلى وجود صلة بين التصلب الجانبي الضموري المتقطع (خاصة عند الرياضيين) والنظام الغذائي الغني بالأحماض الأمينية المتفرعة السلسلة (مكمل شائع بين الرياضيين)، والذي يسبب استثارة خلوية تشبه الاستثارة الخلوية للأشخاص المصابين بمرض التصلب الجانبي الضموري. تؤدي الاستثارة الخلوية إلى زيادة امتصاص الخلية للكالسيوم، مما يؤدي إلى موت الخلايا العصبية. تشير بعض الأدلة إلى أن الخلل الواسع النطاق في بنية بروتين ديسموتاز الفائق أكسيد 1 (SOD1) يحدث بطريقة مشابهة لتلك التي لوحظت في البريونات. وقد اقترح أيضًا أن دمج β-methylamino-l-alanine (BMAA) يؤدي إلى انتشار آخر يشبه البريون لاضطراب بنية البروتين. العامل المشترك الآخر المرتبط بمرض التصلب الجانبي الضموري هو الآفة نظام المحركفي مناطق مثل الفص الجبهي الصدغي. الآفة في هذه المنطقة هي علامة الانتهاكات المبكرةوالتي يمكن استخدامها للتنبؤ بالخسارة وظيفة المحرك. تظهر آليات التصلب الجانبي الضموري قبل وقت طويل من ظهور العلامات والأعراض الأولى. يجب أن يموت حوالي ثلث الخلايا العصبية الحركية قبل أن يصبح ضمور العضلات واضحًا. تمت دراسة العديد من عوامل الخطر المحتملة الأخرى - التعرض للمواد الكيميائية، والمجالات الكهرومغناطيسية، والإصابات الجسدية والتيار الكهربائي - ولكن لم يتم استخلاص استنتاجات ثابتة.
الفيزيولوجيا المرضية
السمة المميزة لمرض التصلب الجانبي الضموري هي موت الخلايا العصبية الحركية العلوية والسفلية منطقة الإسقاطالقشرة الدماغية وجذع الدماغ والحبل الشوكي. قبل أن تموت، تقوم الخلايا العصبية الحركية بتطوير شوائب غنية بالبروتين في جسم الخلية والمحاور العصبية. قد يكون هذا بسبب انهيار البروتين. غالبًا ما تحتوي هذه الشوائب على يوبيكويتين وغالبًا ما تتضمن أحد بروتينات ALS: SOD1 أو بروتين ربط TAR-DNA (TDP-43 أو TARDBP) أو بروتين ربط RNA FUS.
الوحدات الحركية الهيكلية
العضلات الخارجية لمقلة العين و العضلات الهيكليةتظهر خصائص مختلفة. فيما يلي الخصائص التي تميز عضلات مقلة العين عن العضلات الهيكلية.
تتصل إحدى الألياف العصبية بليف عضلي واحد فقط
على الرغم من عدم وجود منعكس تمتد عدد كبير منمغزل العضلات
لا تثبيط دوري
عدم وجود عضلات نشل سريعة / بطيئة
وتشارك جميع الخلايا العصبية الحركية في العين في جميع أنواع حركات العين
كما لوحظت اختلافات بين عضلات مقلة العين السليمة والمتأثرة. تحتفظ عضلات مقلة عين المتبرعين المتوفين ببنيتها الخلوية، مقارنة بعضلات الأطراف. تتكون عضلات مقلة العين السليمة من طبقة مركزية (GL) أمام مقلة العين وطبقة مدارية رقيقة (OL) أمام الحجاج. تحافظ العضلات الحركية المتأثرة بمرض التصلب الجانبي الضموري (ALS) على وضعيتي GL وOL. تحتفظ العضلات الحركية للعين بعامل التغذية العصبية المشتق من الدماغ (BDNF) وعامل التغذية العصبية المشتق من الخلايا الدبقية، والتي يتم الاحتفاظ بها أيضًا في العضلات المصابة بالتصلب الجانبي الضموري. اللامينين هو بروتين هيكلي يقع عند الوصل العصبي العضلي (NMJ). Lnα4 هو شكل إسوي من اللامينين، وهو سمة مميزةالوصل العصبي العضلي للعضلات الحركية. في الأشخاص المصابين بالتصلب الجانبي الضموري، يتم الحفاظ على تعبير Lnα4 عند الوصل العصبي العضلي للعضلات خارج العين، لكن هذا التعبير غائب في عضلات الأطراف لنفس الأشخاص. قد يلعب الحفاظ على تعبير اللامينين دورًا مهمًا في الحفاظ على سلامة العضلات خارج العين لدى الأشخاص المصابين بمرض التصلب الجانبي الضموري. الأشخاص الذين يعانون من تجربة متفرقة في مرض التصلب الجانبي الضموري (sALS). زيادة المستوىالكالسيوم داخل الخلايا، مما يسبب زيادة في إطلاق الناقلات العصبية. يزيد النقل السلبي للمصل من الأشخاص المصابين بـSALS من الإطلاق التلقائي للناقلات العصبية في السائل النخاعي. العضلات خارج العين مقاومة للتغيرات في الحالة الفسيولوجية. ومع ذلك، هناك أنواع مختلفةتأثير المرض. تتمتع العضلات الحركية للعين المتأثرة بمرض التصلب الجانبي الضموري (ALS) بتباين أكبر في حجم الألياف مقارنة بعضلات التحكم الصحية. تم العثور على ألياف ضامرة ومتضخمة متجمعة ومتناثرة في العضلات خارج العين، لكن الضرر الذي لحق بهذه العضلات كان أقل بشكل ملحوظ منه في عضلات الأطراف لنفس المتبرعين. تظهر العضلات خارج العين أيضًا زيادة في النسيج الضام وزيادة في الأنسجة الدهنية للتعويض عن فقدان الألياف وضمورها. يعاني مرضى التصلب الجانبي الضموري أيضًا من شلل العين، وهو فقدان الخلايا العصبية حول وداخل نوى العضلات الحركية في مقلة العين. بالإضافة إلى ذلك، يتم تغيير محتوى سلسلة الميوسين الثقيلة في ألياف العضلات الحركية، ويتعطل التعبير الطبيعي عن سلسلة الميوسين الثقيلة البطيئة في GL، وتغيب سلسلة الميوسين الثقيلة الجنينية في OL. التغييرات في سلسلة الميوسين الثقيلة البطيئة وسلسلة الميوسين الثقيلة الجنينية هي التغييرات الوحيدة في العضلات الحركية للعين. نظرًا لأن العضلة المحركة للعين معصبة للغاية، فإن أي تعصيب يتم تعويضه بواسطة الوصلات المجاورة، والتي تحافظ على الوظيفة.
اللاكتات والسينامات
حمض اللاكتيك - المنتج النهائيتحلل السكر، الذي يسبب التعب العضلي. إن إنزيم هيدروجين اللاكتات ثنائي الاتجاه ويمكنه أكسدة اللاكتات إلى البيروفات، لذلك يمكن استخدامه في دورة كريبس. في العضلات خارج العين، يدعم اللاكتات تقلص العضلات أثناء زيادة النشاط. ويعتقد أن عضلات خارج العين نشاط عالينازعة هيدروجين اللاكتات مقاومة لمرض التصلب الجانبي الضموري. سينامات هو مانع نقل اللاكتات. يمكن أن تسبب القرينات إرهاق العضلات الحركية للعين، مما يقلل من قدرة العضلات على التحمل والقوة المتبقية. ومع ذلك، فإن القرفة ليس لها أي تأثير على العضلات الطويلة لإصبع القدم الباسطة. يؤدي استبدال الجلوكوز باللاكتات الخارجي إلى زيادة إجهاد العضلة الطويلة الباسطة للأصابع، ولكن ليس له أي تأثير على العضلة المحركة للعين. يتم ملاحظة إرهاق العضلات خارج العين فقط عندما يحل مزيج اللاكتات الخارجي والسينامات محل الجلوكوز.
التشخيص
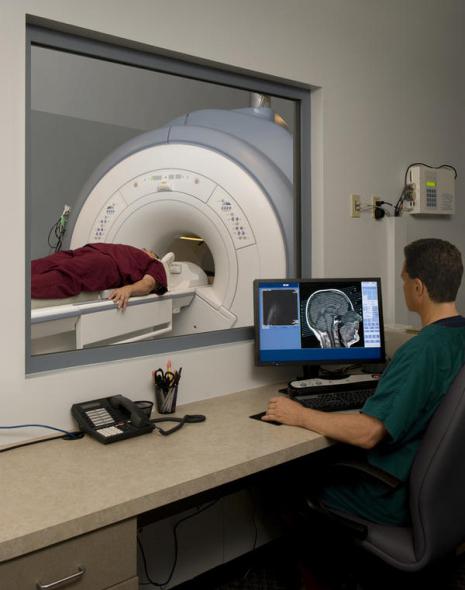
لا يوجد اختبار يمكنه تشخيص مرض التصلب الجانبي الضموري بدقة، على الرغم من أن وجود علامات تشير إلى موت الخلايا العصبية الحركية العلوية والسفلية يعد علامة مهمة. يتم تشخيص مرض التصلب الجانبي الضموري بشكل أساسي بناءً على ملاحظات الطبيب وسلسلة من الاختبارات التي تستبعد الأمراض الأخرى. يأخذ الطبيب التاريخ الطبي الكامل للمريض ويقوم بإجراء اختبارات عصبية بانتظام لتقييم تطور الأعراض مثل الضعف وهزال العضلات وفرط المنعكسات والتشنج العضلي. يمكن إجراء اختبارات إضافية لاستبعاد احتمال الإصابة بأمراض أخرى، حيث أن العديد من أعراض مرض التصلب الجانبي الضموري يمكن أن تحدث أيضًا مع أمراض أخرى يمكن علاجها. أحد هذه الاختبارات هو تخطيط كهربية العضل (EMG)، الذي يكتشف النشاط الكهربائي في العضلات. يمكن لبعض نتائج تخطيط كهربية العضل (EMG) أن تؤكد تشخيص مرض التصلب الجانبي الضموري (ALS). اختبار شائع آخر هو اختبار يقيس سرعة التوصيل العصبي (NCV). قد يشير وجود خلل معين في الاختبار إلى أن المريض يعاني من شكل من أشكال الاعتلال العصبي المحيطي (تلف الأعصاب). الأعصاب الطرفية) أو اعتلال عضلي (مرض عضلي)، وليس مرض التصلب الجانبي الضموري (ALS). يمكن للتصوير بالرنين المغناطيسي اكتشاف التشوهات التي تسبب أعراض التصلب الجانبي الضموري، مثل الورم الحبل الشوكي, تصلب متعدد، فتق القرص العنقي، تكهف النخاع أو داء الفقار العنقي. بناءً على الأعراض ونتائج الاختبارات، قد يطلب طبيبك اختبارات الدم والبول أو اختبارات معملية أخرى لاستبعاد اختبارات أخرى الأمراض المحتملة. في بعض الحالات، إذا اشتبه الطبيب في أن المريض يعاني من اعتلال عضلي وليس مرض التصلب الجانبي الضموري، فقد يطلب أيضًا إجراء خزعة عضلية. الأمراض الفيروسية مثل فيروس نقص المناعة البشرية (HIV)، وهو فيروس سرطان الدم الخلايا التائيةالإنسان (HTST)، ومرض لايم، والزهري و إلتهاب الدماغ المعديقد يسبب أعراض مشابهة لأعراض مرض التصلب الجانبي الضموري (ALS). الأمراض العصبيةأمراض مثل التصلب المتعدد، ومتلازمة ما بعد شلل الأطفال، والاعتلال العصبي الحركي متعدد البؤر، ومتلازمة غيلان باريه وضمور العضلات الشوكي قد يكون لها أيضًا أعراض مشابهة لمرض التصلب الجانبي الضموري. من المهم تشخيص المرض بشكل صحيح، حيث يمكن بسهولة الخلط بين أعراض التصلب الجانبي الضموري وأعراض عدد من الأمراض الأخرى. ولذلك، فإن التقييم من قبل طبيب أعصاب مؤهل ضروري لاستبعاد الأمراض الأخرى. في معظم الحالات، يتم تشخيص مرض التصلب الجانبي الضموري بسهولة، ويمثل التشخيص الخاطئ أقل من 10٪ من الحالات. تم إجراء دراسة باستخدام بروتوكول بحث وفحوصات منتظمة شارك فيها 190 مريضًا تنطبق عليهم معايير MND/ALS. تغير تشخيص 30 مريضا (16٪) بشكل كبير خلال فترة التطوير السريري. في نفس الدراسة، كان لدى ثلاثة مرضى تشخيص سلبي كاذب، الوهن العضلي الوبيل (MG، وهو مرض مناعي ذاتي). لدى TM أعراض مشابهة لمرض التصلب الجانبي الضموري (ALS) وبعض الاضطرابات العصبية الأخرى، مما يؤدي إلى تأخير في التشخيص والعلاج. TM قابل للعلاج، ولكن التصلب الجانبي الضموري ليس كذلك. يمكن لمتلازمة الوهن العضلي، المعروفة أيضًا باسم متلازمة لامبرت إيتون، أن تحاكي مرض التصلب الجانبي الضموري (ALS). الأعراض المبكرةمشابهة لأعراض TM.
علاج
العلاج مطلوب للمرضى الذين يعانون من مرض التصلب الجانبي الضموري (ALS) لتخفيف الأعراض وزيادة متوسط العمر المتوقع. بين التخصصات المجموعة الطبية، الذي يعمل مع مرضى التصلب الجانبي الضموري، يعتقد أن العلاج الصيانة ضروري للمرضى للحفاظ على نشاطهم وراحتهم.
الأدوية
ريلوزول (ريلوتيك) - يزيد قليلاً من متوسط العمر المتوقع للمرضى. فهو يزيد من متوسط العمر المتوقع لعدة أشهر وله تأثير أكبر على المرضى الذين يعانون من التصلب الجانبي الضموري. يسمح لك الدواء أيضًا بتأخير استخدام التهوية. يجب أن يخضع المرضى الذين يتناولون الدواء لاختبارات الكبد (10٪ من الأشخاص يعانون من تلف الكبد عند تناوله). الدواء معتمد من وزارة الصحة الأمريكية ويوصى باستخدامه المعهد الوطنيالمؤهلات السريرية. ريلوزول لا يعكس الضرر الذي حدث بالفعل للخلايا العصبية الحركية. يمكن استخدام أدوية أخرى لتقليل التعب وتخفيف تشنجات العضلات والتحكم في التشنج وتقليله زيادة إفراز اللعابوالبلغم. يمكن لعدد من الأدوية أيضًا تخفيف الألم والاكتئاب والنوم وعسر البلع والإمساك. يوصف الباكلوفين والديازيبام للسيطرة على التشنج الناجم عن مرض التصلب الجانبي الضموري. يمكن وصف تريهكسيفينيديل أو أميتريبتيلين إذا كان المرضى يعانون من صعوبة في بلع اللعاب.
دعم التنفس
عندما تضعف العضلات المشاركة في التنفس، يمكن استخدام التهوية (التهوية بالضغط الإيجابي، أو ضغط مجرى الهواء الإيجابي ثنائي المستوى (BiPAP) أو التهوية ثنائية الطور (BCV)) لدعم التنفس. تجبر هذه الأجهزة الرئتين بشكل مصطنع على العمل باستخدام أجهزة خارجية موجودة على الوجه والجسم. عندما لا تتمكن العضلات من الحفاظ على مستويات الأكسجين و ثاني أكسيد الكربون، ويمكن استخدام هذه الأجهزة باستمرار. يتمتع BCV بميزة معينة، حيث يستطيع الجهاز إزالة الإفرازات باستخدام اهتزازات عالية التردد تحدث بعد عدة زفير. قد يفكر المرضى أيضًا في استخدام التهوية الميكانيكية (أجهزة التنفس)، حيث يقوم الجهاز بنفخ الرئتين وتفريغهما من الهواء. ل الاستخدام الفعالمطلوب أنبوب يمتد من الأنف أو الفم عبر القصبة الهوائية. قد يتطلب الاستخدام طويل الأمد لمثل هذا الجهاز إجراء عملية جراحية، وهي بضع القصبة الهوائية، حيث يتم إدخال أنبوب مباشرة في القصبة الهوائية للشخص من خلال فتحة في الرقبة. يجب على المرضى وعائلاتهم مراعاة عدة عوامل عند تحديد متى أو ما إذا كانوا سيستخدمون أحد الأجهزة الموضحة أعلاه. تختلف أجهزة التنفس الصناعي في تأثيرها على نوعية الحياة والتكلفة. على الرغم من أن التهوية يمكن أن تساعد في تخفيف مشاكل التنفس وبالتالي إطالة العمر، إلا أنها لا تؤثر على تطور مرض التصلب الجانبي الضموري. قبل اتخاذ قرار بشأن الجهاز الذي سيختاره، يجب أن يكون المرضى على علم تام بالجهاز وتأثيره على العيش بدون حركة. يمكن لبعض الأشخاص الذين يعانون من بضع القصبة الهوائية على المدى الطويل، مع التهوية بالضغط الإيجابي بأجهزة أو أنابيب خاصة، التحدث إذا لم تتأثر العضلات تجويف الفم(ولكن على أية حال مع تقدم المرض سيفقد الكلام). قد يستخدم مرضى آخرون صمام التحدث (مثل صمام التحدث Passy-Mur) تحت إشراف أخصائي أمراض النطق واللغة. تُستخدم أجهزة التهوية الخارجية التي تعمل في وضع التهوية BiPAP لدعم التنفس، أولاً في الليل ثم أثناء النهار. إن استخدام BiPAP هو إجراء مؤقت. قبل وقت طويل من توقف فعالية BiPAP، يجب على المرضى التفكير في بضع القصبة الهوائية والتهوية الميكانيكية طويلة المدى. في هذه المرحلة، يختار بعض المرضى رعاية المسنين.
مُعَالَجَة
يلعب العلاج الطبيعي دورًا رئيسيًا في عملية إعادة التأهيل ويفيد مرضى التصلب الجانبي الضموري عن طريق تأخير فقدان القوة، والحفاظ على القدرة على التحمل، وتقليل الألم، ومنع المضاعفات، وتعزيز الاستقلال الوظيفي. يساعد العلاج التأهيلي والمعدات الخاصة أيضًا على ضمان استقلالية المرضى وسلامتهم أثناء مرض التصلب الجانبي الضموري. التمارين الهوائية الخفيفة، مثل المشي والسباحة وركوب الدراجات، تقوي العضلات غير المتضررة، وتحسن صحة القلب والأوعية الدموية، وتساعد المرضى على التغلب على التعب والاكتئاب. التناوب بين تمارين الحركة وتمارين التمدد يمنع حدوث التشنجات والتقلصات العضلية. يجب أن يكون المعالجون حريصين على تحدي العضلات دون السماح لها بالإرهاق. يمكن استخدام المنحدرات، والأقواس، والمشايات، ومعدات الحمام، الكراسي المتحركةمما يساعد المرضى على البقاء متنقلين. قد يوصي المعالجون بمعدات أو أجهزة لمساعدة المرضى على البقاء آمنين والحفاظ على نمط حياتهم الطبيعي قدر الإمكان. يمكن للمرضى الذين يعانون من صعوبة في التحدث أن يعملوا مع متخصصي لغة النطق الذين يمكنهم المساعدة في تعليم المرضى تقنيات مختلفة، مثل التحدث بصوت أعلى وأكثر وضوحًا. ومع تقدم المرض، قد يوصي المتخصصون باستخدام أجهزة تضخيم الكلام أو طرق بديلةالاتصالات مثل مكبرات الصوت، وأجهزة توليد الكلام و/أو لوحات الحروف الأبجدية، والتواصل باستخدام إشارات نعم/لا.
تَغذِيَة
يمكن للمرضى ومقدمي الرعاية لهم الحصول على معلومات ضروريةمن خبراء التغذية حول كيفية تخطيط الوجبات وتناول وجبات صغيرة على مدار اليوم توفر ما يكفي من السعرات الحرارية والألياف والسوائل، بالإضافة إلى معلومات حول الأطعمة التي يجب تجنبها لتجنب مشاكل صعوبات البلع. يمكن للمرضى استخدام أجهزة الشفط لإزالة السوائل الزائدة واللعاب، وبالتالي منع الاختناق. يمكن للمعالجين المساعدة في توصيات التغذية الذاتية. يمكن أن يساعدك اختصاصيو أمراض النطق واللغة في اختيار المنتجات التي تناسب قدراتك بشكل أفضل. عندما لا يستطيع المريض الحصول على العناصر الغذائيةمن الطعام، وقد يوصي الأطباء باستخدام أنبوب التغذية. كما أن استخدام أنبوب التغذية يمنع أيضًا خطر الاختناق والالتهاب الرئوي الذي يمكن أن ينجم عن استنشاق السوائل إلى الرئتين. الهاتف لا يدعو أي الأحاسيس المؤلمةويسمح للمرضى بتناول الطعام بمفردهم إذا رغبوا في ذلك. يذكر الباحثون أن "المرضى الذين يعانون من مرض التصلب الجانبي الضموري يظهرون عجزًا مزمنًا في استهلاك الطاقة" وانخفاض الشهية. تؤكد الدراسات التي أجريت على الحيوانات والبشر أن المرضى يجب أن يستهلكوا أكبر عدد ممكن من السعرات الحرارية ويجب ألا يقللوا أبدًا من السعرات الحرارية التي يتناولونها. اعتبارًا من عام 2012، لا توجد بيانات دقيقة بخصوص علاج فقدان الوزن.
العلاج الملطف
يساعد الأخصائيون الاجتماعيون ومقدمو الرعاية وممرضات دور المسنين مرضى التصلب الجانبي الضموري وأسرهم ومقدمي الرعاية على التعامل مع الصعوبات الطبية والعاطفية والمالية، خاصة في المراحل النهائية من المرض. يقدم الأخصائيون الاجتماعيون الدعم في الحصول على المساعدة المالية، وكتابة التوكيلات والوصايا، والمساعدة في العثور على الدعم للعائلات ومقدمي الرعاية. مقدمو الرعاية لا يقدمون فقط الرعاية الطبيةولكن أيضًا تعليم أفراد أسرة المريض كيفية استخدام أجهزة التنفس بشكل صحيح وإطعام المريض وتحريكه لتجنب مشاكل الجلد المؤلمة والضيق. تعمل ممرضات دار المسنين بالتعاون مع الأطباء لتقديم العلاج المناسب والمساعدة في القضايا الأخرى المتعلقة بتحسين نوعية حياة المرضى الذين يرغبون في البقاء في المنزل. يقدم العاملون في دور رعاية المسنين أيضًا المشورة للمرضى وأسرهم بشأن جميع المسائل المتعلقة بالمرحلة النهائية من المرض.
علم الأوبئة
في معظم البلدان، يكون معدل الإصابة بمرض التصلب الجانبي الضموري غير معروف. وفي أوروبا، يصيب المرض حوالي 2.2 شخص لكل 100.000 شخص سنويًا. وفي الولايات المتحدة، يتم تشخيص 5600 شخص كل عام، في حين أن 30 ألف أمريكي مصابون بالفعل بالمرض. من الجانب التصلب الضمورييموت اثنان من كل 100.000 شخص كل عام. يعتبر التصلب الجانبي الضموري مرض نادر، ولكنه الأكثر شيوعًا بين جميع أمراض الخلايا العصبية الحركية، حيث يصيب الأشخاص من جميع الأجناس والأعراق. يؤثر مرض التصلب الجانبي الضموري (ALS) على شخص أو شخصين لكل 100.000 شخص كل عام، ويصيب مرض التصلب الجانبي الضموري (ALS) ما يصل إلى 30.000 أمريكي. تم تسجيل أن المرض يؤثر على 1.2-4.0 من كل 100.000 قوقازي، مع وجود أعداد أقل في المجموعات العرقية الأخرى. الفلبينيين لديهم ثاني أعلى معدل انتشار للمرض (1.1-2.8 في كل 100000). هناك تقارير عن عدة "مجموعات"، بما في ذلك ثلاثة لاعبي كرة قدم أمريكيين من فريق سان فرانسيسكو 49، وأكثر من 50 لاعب كرة قدم في إيطاليا، وثلاثة أصدقاء للاعبي كرة قدم في جنوب إنجلترا، وقضايا عائلية (الزوج والزوجة) في الجنوب. من فرنسا - بخصوص فرنسا. يرى معظم الباحثين أن مرض التصلب الجانبي الضموري يحدث بسبب مزيج من العوامل الوراثية والمرضية العوامل البيئيةرغم أن هذا الأخير لم يتم تأكيده، على النقيض من زيادة خطر الإصابة بالمرض مع تقدم العمر.
قصة
تم وصف المرض لأول مرة في عام 1824 من قبل تشارلز بيل. وفي الولايات المتحدة، أصبح المرض معروفا بعد أن أصاب لاعب البيسبول الشهير لو جيريج، ثم بعد حملة تسمى تحدي دلو الثلج عام 2014. ووصف العالم الإنجليزي أوغسطس والر مظهر الألياف العصبيةفي عام 1850. في عام 1869، تم وصف العلاقة بين الأعراض والمشاكل العصبية الأساسية من قبل جان مارتن شاركو، الذي قدم مفهوم التصلب الجانبي الضموري في عمله في عام 1874. وفي عام 1881، تمت ترجمة المقال إلى اللغة الإنجليزية. اللغة الإنجليزيةونشرت في ثلاثة مجلدات من محاضرات عن الأمراض الجهاز العصبي" أصبح التصلب الجانبي الضموري (ALS) معروفًا في الولايات المتحدة في عام 1939 بعد أن أصاب المرض أسطورة البيسبول لو جيريج، الذي توفي بعد ذلك بعامين. في الخمسينيات من القرن العشرين، انتشر وباء التصلب الجانبي الضموري بين شعب الشامورو في غوام. بحلول عام 1991، كان الباحثون يربطون بالفعل الكروموسوم 21 بالشكل العائلي من مرض التصلب الجانبي الضموري (FALS). وفي عام 1993، تم اكتشاف أن جين SOD1 الموجود على الكروموسوم 21 يلعب دورًا مهمًا في بعض حالات الشكل الوراثي للمرض. في عام 1996، تمت الموافقة على الريلوزول من قبل وزارة الصحة الأمريكية لعلاج مرض التصلب الجانبي الضموري. في عام 1998، تم وضع معيار الإسكوريال كمعيار لتصنيف مرضى التصلب الجانبي الضموري في التجارب السريرية. في العام التالي، تم نشر مقياس وظائف التصلب الجانبي الضموري، والذي أصبح أيضًا المعيار لتقييم المرض في التجارب السريرية. في عام 2011، وجد أن التكرارات المتعددة لـ C9ORF72 هي السبب الرئيسي لمرض التصلب الجانبي الضموري والخرف الجبهي الصدغي.
علم أصول الكلمات
مصطلح "الضموري" يأتي من الكلمة اليونانية ضمورية: أ- تعني "لا"، ميو تعني "العضلة"، وتروفيا تعني "التغذية"؛ وبالتالي فإن ضمور العضلات يعني "نقص تغذية العضلات"، وهو ما يصف بدقة السمات المميزةأمراض ضمور الأنسجة العضلية. يشير مصطلح "الجانبي" إلى منطقة الحبل الشوكي البشري حيث توجد الخلايا العصبية المصابة. يؤدي التنكس في هذه المنطقة إلى التصلب والتصلب.
الدعم العام والذكر الثقافي
في أغسطس 2014، تم عقد حدث على الإنترنت لدعم الأشخاص المصابين بمرض التصلب الجانبي الضموري يسمى "تحدي دلو الثلج للتصلب الجانبي الضموري". كان على المشارك أن يملأ دلوًا بالثلج والماء، ثم يقول اسم الشخص الذي يتحداه، ويذكر أيضًا الأشخاص الثلاثة الذين يتحداه. ثم قام المشارك بإلقاء دلو الماء والثلج على نفسه. ولكن كانت هناك طريقة أخرى للمشاركة في الحدث. يمكن للأعضاء التبرع بما لا يقل عن 10 دولارات أمريكية (أو ما يعادله بالعملة المحلية) لأبحاث مرض التصلب الجانبي الضموري (ALS) في المملكة المتحدة. الذي لا يريد أن يبلل نفسه ماء بارديجب التبرع بما لا يقل عن 100 دولار لأبحاث مرض التصلب الجانبي الضموري (ALS). اعتبارًا من 25 أغسطس، جمع الحدث 79.7 مليون دولار، ارتفاعًا من 2.5 مليون دولار فقط في عام 2013. وشارك العديد من المشاهير في هذا الحدث. التصلب الجانبي الضموري هو محور فيلم You Are Not You لعام 2014، بطولة هيلاري سوانك وإميلي روسوم وجوش دوهاميل.
بحث
تُجرى التجارب السريرية حول العالم؛ يمكن الاطلاع على قائمة التجارب السريرية التي أجريت في الولايات المتحدة على موقع ClinicalTrials.gov. ولا تزال أكبر دراسة وراثية، تسمى مشروع MinE، مستمرة. يتم تمويل المشروع من خلال جمع التبرعات العامة ويشمل العديد من البلدان. تم الانتهاء من دراسة المرحلة الثانية وما زالت المرحلة IIb مستمرة تحت اسم "BENEFIT-ALS". نتائج الدراسة الأولى متاحة هنا، الدراسة الحالية عبارة عن تجربة دولية خاضعة للتحكم الوهمي تشمل 680 مريضًا. وهذا يجعلها أكبر دراسة حتى الآن. تجري حاليًا دراسة المرحلة الثانية على الجسم المضاد أوزانيزوماب. وهذه دراسة كبيرة برعاية شركة جلاكسو سميث كلاين البريطانية. المرحلة الثانية جارية في مستشفى هداس في إسرائيل تجربة سريرية، الذي أجرته شركة BrainStorm Cell Therapeutics، يهدف العمل إلى تثبيت معايير المقياس الوظيفي لـ ALS. أثناء الاختبار، تتم إزالة الخلايا الجذعية نخاع العظمويتمايز الإنسان إلى المساحة الحرة للخلية مما ينشط العوامل العصبية. يتم حقن الخلايا مرة أخرى في نفس المريض باستخدام داخل القراب و الحقن العضلي. ومن المقرر إجراء الجزء الثاني من المرحلة الثانية في العديد من المؤسسات في الولايات المتحدة، بما في ذلك Mayo Clinic.
يحدث مرض التصلب الجانبي الضموري (ALS) في ثلاثة من كل مائة ألف شخص. وعلى الرغم من التقدم الذي أحرزه الطب اليوم، فإن معدل الوفيات الناجمة عن هذا المرض يصل إلى 100٪. ومع ذلك، هناك حالات لم يمت فيها المرضى بمرور الوقت، واستقرت حالتهم. مثال صارخهو عازف الجيتار الشهير جيسون بيكر. لقد كان يحارب هذا المرض بنشاط منذ أكثر من 20 عامًا.
ما هو التصلب الجانبي الضموري؟
في هذا المرض، هناك موت مستمر للخلايا العصبية الحركية في الحبل الشوكي والمناطق الفردية في الدماغ المسؤولة عن الحركات الإرادية. مع مرور الوقت، ضمور العضلات لدى الأشخاص المصابين بهذا التشخيص، لأنها تكون غير نشطة باستمرار. يتجلى المرض في شكل شلل في الأطراف وعضلات الجسم والوجه.
يُسمى التصلب الجانبي الضموري فقط لأن الخلايا العصبية التي تنقل النبضات إلى جميع العضلات تقع على جانبي الحبل الشوكي. يتم تشخيص المرحلة الأخيرة من المرض عندما تصل العملية المرضية إلى الجهاز التنفسي. تحدث الوفاة بسبب ضمور العضلات أو العدوى. وفي بعض الحالات تتأثر عضلات الجهاز التنفسي قبل الأطراف. يموت الإنسان بسرعة كبيرة دون أن يواجه كل مصاعب الحياة بالشلل.
في العديد من البلدان الأوروبية، يُعرف التصلب الجانبي الضموري باسم مرض لو جيريج. تم تشخيص إصابة لاعب البيسبول الشهير هذا من أمريكا في عام 1939. في غضون عامين فقط، فقد السيطرة تمامًا على جسده، واستنفدت عضلاته، وأصبح الرياضي نفسه معاقًا. توفي لو جيريج في عام 1941.
عوامل الخطر
في عام 1865، وصف شاركو (طبيب أعصاب فرنسي) هذا المرض لأول مرة. واليوم، لا يعاني منه أكثر من خمسة من كل مائة ألف شخص في جميع أنحاء العالم. يتراوح عمر المرضى الذين يعانون من هذا التشخيص من 20 إلى 80 عامًا. ممثلو الجنس الأقوى هم أكثر عرضة لهذا المرض.
في 10% من الحالات، يكون مرض التصلب الجانبي الضموري موروثًا. حدد العلماء حوالي 15 جينًا تحدث طفرة فيها درجات متفاوتهيتجلى في الأشخاص الذين يعانون من هذا المرض. 
أما الـ 90% المتبقية من الحالات فهي متفرقة، أي لا تتعلق بالوراثة بطبيعتها. لا يمكن للخبراء تسمية أسباب محددةمما يؤدي إلى تطور المرض. ومن المفترض أن بعض العوامل قد لا تزال تزيد من خطر الإصابة بالمرض، وهي:
- التدخين.
- العمل في الإنتاج الخطير.
- الخدمة العسكرية (يجد العلماء صعوبة في تفسير هذه الظاهرة).
- تناول الأطعمة التي تمت زراعتها باستخدام المبيدات الحشرية.
الأسباب الرئيسية للمرض
يمكن أن تبدأ العملية المرضية الشديدة بشكل كامل عوامل مختلفةالتي نواجهها كل يوم في الحياه الحقيقيه. لماذا يحدث التصلب الجانبي الضموري؟ قد تكون الأسباب كما يلي:
- تسمم الجسم بالمعادن الثقيلة.
- أمراض معدية.
- نقص بعض الفيتامينات.
- الإصابات الكهربائية.
- حمل.
- الأورام الخبيثة.
- التدخلات الجراحية (إزالة جزء من المعدة).
أشكال المرض
يتميز الشكل العنقي الصدري بانتشار العملية المرضية إلى منطقة لوحي الكتف والذراعين وكل شيء حزام الكتف. يصبح من الصعب تدريجياً على الشخص أداء الحركات المعتادة (على سبيل المثال، تثبيت الأزرار)، والتي لم يكن عليه التركيز عليها قبل المرض. عندما تتوقف الأيدي عن "الطاعة"، يحدث ضمور كامل للعضلات. 
يتميز الشكل القطني العجزي بالآفات الأطراف السفليةمثل الأيدي. يتطور تدريجيا ضعف العضلات في هذه المنطقة، وتظهر الوخز والتشنجات. يبدأ المرضى في مواجهة صعوبة في المشي ويتعثرون باستمرار.
يعد الشكل البصلي أحد أخطر مظاهر المرض. ومن النادر جدًا أن يبقى المرضى على قيد الحياة لأكثر من أربع سنوات من ظهور الأعراض الأولية. تبدأ علامات مرض التصلب الجانبي الضموري (ALS) بمشاكل في الكلام وتعبيرات الوجه غير المنضبطة. يعاني المرضى من صعوبة في البلع، الأمر الذي يتحول إلى عدم القدرة الكاملة على تناول الطعام بمفردهم. العملية المرضية، التي تؤثر على جسم الإنسان بأكمله، تؤثر سلبا على عمل الجهاز التنفسي و أنظمة القلب والأوعية الدموية. ولهذا السبب يموت المرضى الذين يعانون من هذا الشكل قبل أن يصابوا بالشلل.
يتميز الشكل الدماغي بالمشاركة المتزامنة لكل من الأطراف العلوية والسفلية في العملية المرضية. بالإضافة إلى ذلك، قد يبكي المرضى أو يضحكون بدون سبب. بالشدة الشكل الدماغيليس أقل شأنا من البصلة، لذلك يحدث الموت منه بنفس السرعة.
الصورة السريرية
وفقا لبعض البيانات، يموت ما يقرب من 80٪ من الخلايا العصبية الحركية حتى في المرحلة قبل السريرية. يتم الاستيلاء على جميع أعمالهم من قبل الخلايا المجاورة. يزداد عدد الفروع الطرفية فيها تدريجيًا، ويبدأ ما يسمى بالرمز الأيوني في الانتقال إلى عدد كبير من العضلات. بسبب الحمل الزائد الناتج، تموت هذه الخلايا العصبية. هكذا يبدأ التصلب الجانبي الضموري. لا تظهر أعراض المرض مباشرة بعد موت الخلايا العصبية الحركية.
قد يستغرق الأمر من 5 إلى 7 أشهر قبل أن ينتبه الشخص إليها التغييرات الخارجيةمن جسمك. عادة ما يعاني المرضى من فقدان الوزن وضعف العضلات وصعوبة أداء الأنشطة اليومية. يصبح من الصعب التحرك بشكل طبيعي، وحمل الأشياء في يديك، والتنفس، والبلع، والتحدث. تظهر التشنجات والوخز. هذه الأعراض مميزة للعديد من الأمراض، مما يعقد بشكل كبير تشخيص مرض التصلب الجانبي الضموري في المراحل المبكرة من التطور.
مع هذا المرض، لا تتأثر الأنظمة أبدا اعضاء داخلية(الكلى والكبد والقلب) والعضلات المسؤولة عن حركية الأمعاء.
مرض التصلب الجانبي الضموري هو مرض تقدمي، وبمرور الوقت يؤثر على مناطق أكبر وأكبر من الجسم. يفقد الإنسان تدريجياً القدرة على الحركة دون صعوبة بسبب الإعاقة ردود الفعل البلعيدخل الطعام باستمرار الخطوط الجويةمما يسبب ضيق في التنفس. وفي المراحل النهائية، يتم الحفاظ على الوظائف الحيوية فقط بفضل التغذية الاصطناعية وجهاز التنفس الصناعي. 
التشخيص
تشخيص المرض صعب للغاية. بيت القصيد هو أن المراحل الأوليةمرض التصلب الجانبي الضموري له أعراض مشابهة لأعراض أخرى الاضطرابات العصبية. فقط بعد إجراء فحص شامل للمريض يمكن للطبيب إجراء التشخيص النهائي.
يتضمن التشخيص دراسة متعددة الأوجه لصحة المريض، بدءًا من التاريخ الطبي وانتهاءً بالتحليل الجيني الجزيئي. الى جانب ذلك، في إلزاميالفحص العصبي، يتم إجراء التصوير بالرنين المغناطيسي، المصلية و الاختبارات البيوكيميائيةدم. 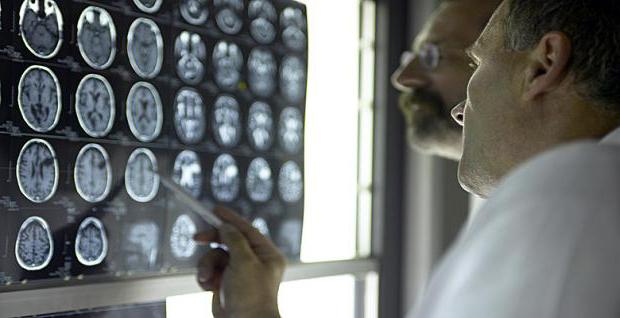
ماذا يجب أن يكون العلاج؟
حاليا، لا يمكن للخبراء أن يقدموا طرق فعالةعلاج. كل مساعدة الأطباء تتلخص في تقليل مظاهر المرض قدر الإمكان.
يشمل علاج التصلب الجانبي الضموري تناول أدوية مضادات الكولينستراز (جالانتامين، بروسيرين) لتحسين جودة النطق والبلع، ومرخيات العضلات (ديازيبام)، ومضادات الاكتئاب والمهدئات. للآفات المعدية، يوصف العلاج المضاد للبكتيريا. متى ألم حاديوصي الأطباء بتناول مضادات الالتهاب غير الستيرويدية، والتي يتم استبدالها لاحقًا بالأدوية المخدرة.
الوحيد دواء فعالالعمل الهادف هو Rilutek. فهو لا يطيل عمر المريض فحسب، بل يسمح أيضًا بزيادة التأخير في النقل إلى جهاز التنفس الصناعي. 
الرعاية الجيدة تحسن نوعية الحياة بشكل كبير
وبطبيعة الحال، يحتاج كل شخص تم تشخيص إصابته بمرض التصلب الجانبي الضموري (ALS). الرعاية المناسبة. يقوم المريض بفحص حالته بشكل نقدي، لأن جسده يتلاشى حرفيا كل يوم. في نهاية المطاف، يتوقف هؤلاء الأشخاص عن الاعتناء بأنفسهم، والتواصل مع العائلة والأصدقاء، ويصبحون مكتئبين.
بدون استثناء، يحتاج جميع مرضى التصلب الجانبي الضموري إلى:
- في سرير وظيفي مزود بآلية رفع خاصة.
- في كرسي المرحاض.
- على كرسي متحرك آلي.
- في أدوات الاتصال، على سبيل المثال، في جهاز كمبيوتر محمول.
تتطلب تغذية المرضى أيضًا انتباه خاص. من الأفضل إعطاء طعام جيد البلع غني بالفيتامينات والبروتينات. في وقت لاحق، التغذية دون مساعدة من مسبار خاص غير ممكن.
يتطور التصلب الجانبي الضموري بسرعة لدى بعض الأشخاص. إنه أمر صعب للغاية بالنسبة للأقارب والأصدقاء، لأن الشخص يتلاشى حرفيا أمام أعيننا. في كثير من الأحيان، يحتاج الأشخاص الذين يعتنون بالمريض إلى مساعدة إضافية من طبيب نفساني، وكذلك تناول المهدئات.
تنبؤ بالمناخ
إذا أكد الطبيب وجود مرض التصلب الجانبي الضموري، فإن الأعراض تزداد يومًا بعد يوم وتتفاقم الحالة العامةالمريض، والتشخيص في هذه الحالة مخيب للآمال. في تاريخ الطب الحديث بأكمله، تم تسجيل حالتين فقط تمكن المرضى من البقاء على قيد الحياة. لقد تحدثنا بالفعل عن الأول في هذه المقالة. والثاني هو عالم الفيزياء الشهير ستيفن هوكينج، الذي استمر في التعايش بنجاح مع هذا المرض طوال الخمسين عامًا الأخيرة من حياته. يعمل العالم بنشاط ويستمتع بكل يوم جديد، على الرغم من أنه يتحرك على كرسي مجهز خصيصًا، ويتواصل مع الآخرين من خلال مركب الكلام بالكمبيوتر. 
اجراءات وقائية
عن الوقاية الأوليةليست هناك حاجة للحديث عن علم الأمراض، لأن الأسباب الدقيقة لظهوره لا تزال غير واضحة. يجب أن تهدف الوقاية الثانوية إلى إبطاء تطور المرض وإطالة عمر المريض. ويشمل:
- استشارة منتظمة مع طبيب الأعصاب وتناول الأدوية.
- الرفض التام للجميع عادات سيئةلأنها تؤدي فقط إلى تفاقم مرض التصلب الجانبي الضموري.
- يجب أن يكون العلاج مناسبًا وكفؤًا.
- التغذية المتوازنة والعقلانية.
خاتمة
تحدثنا في هذه المقالة عن ما هو مرض التصلب الجانبي الضموري (ALS). الأعراض والعلاج لذلك الحالة المرضيةلا ينبغي تجاهلها. ولسوء الحظ، لا يستطيع الطب الحديث تقديم علاج فعال ضد هذا المرض. ومع ذلك، يجب على الأصدقاء والعائلة بذل كل جهد للتحسين الحياة اليوميةالشخص مع هذا التشخيص.
تم وصف التصلب الجانبي الضموري (ALS، مرض جيريج، مرض الخلايا العصبية الحركية) لأول مرة من قبل الطبيب النفسي الفرنسي مارتن شاركو في عام 1869.
في الولايات المتحدة وكندا، مصطلح آخر هو "مرض لو جيريج"، لاعب البيسبول الشهير الذي اضطر إلى إنهاء مسيرته في سن 36 بسبب التصلب الجانبي الضموري.
ما هو التصلب الجانبي الضموري؟
التصلب الجانبي الضموري هو مرض يصيب الجهاز العصبي ويؤثر بسرعة على الخلايا العصبية الحركية في النخاع الشوكي وجذع الدماغ والقشرة.
في عملية مرضيةيشارك الأعصاب الحركيةالخلايا العصبية القحفية (الوجهية، الثلاثية، اللسانية البلعومية).
التصلب الجانبي الضموري نادر (2-3 أشخاص لكل 100000) ويتطور بسرعة.
في الطب، هناك مفهوم آخر - متلازمة التصلب الجانبي الضموري. يتم استفزازه بواسطة مرض آخر، لذا فإن العلاج في هذه الحالة يهدف إلى القضاء على الأمراض الأساسية. إذا كان لدى المريض أعراض مرض التصلب الجانبي الضموري (ALS)، لكن أسبابها غير معروفة، فإن الأطباء لا يتحدثون عن متلازمة، بل عن مرض.
في مرض التصلب الجانبي الضموري، يتم تدمير الخلايا العصبية الحركية، وتتوقف عن إرسال الإشارات من الدماغ إلى العضلات، ونتيجة لذلك، تبدأ الأخيرة في الضعف والضمور.
الأسباب

الأسباب التي تثير ظهور هذا المرض لم يتم تحديدها بعد. ومع ذلك، يقدم العلماء عدة نظريات:
وراثي
وقد ثبت أنه في 10-15٪ من الحالات يكون المرض وراثيًا.
منتشر
انتشرت هذه النظرية على نطاق واسع في الستينيات من القرن العشرين في الولايات المتحدة الأمريكية والاتحاد السوفييتي. في هذا الوقت، أجريت التجارب على القرود. تم حقن الحيوانات بمقتطفات من الحبل الشوكي للمرضى. وكان من المفترض أيضًا أن المرض قد يكون ناجمًا عن فيروس شلل الأطفال.
جنايا
تم العثور على اضطراب الجينات في 20٪ من مرضى التصلب الجانبي الضموري. إنهم يقومون بتشفير إنزيم Superoxyde dismutase-1، الذي يتحول إلى مادة خطيرة الخلايا العصبيةفوق أكسيد للأكسجين.
المناعة الذاتية
أجرى العلماء أبحاثًا واكتشفوا أجسامًا مضادة تقتل الخلايا العصبية الحركية. وقد ثبت أن هذه الأجسام المضادة يمكن أن تتشكل عندما أمراض خطيرة(سرطان الغدد الليمفاوية هودجكين، وسرطان الرئة، وما إلى ذلك).
عصبية
تم تطوير هذه النظرية من قبل علماء بريطانيين يعتقدون أن تكوين التصلب الجانبي الضموري يمكن أن يتم تحفيزه بواسطة العناصر الدبقية - الخلايا المسؤولة عن عمل الخلايا العصبية. إذا كانت وظيفة الخلايا النجمية، التي تزيل الغلوتامات من النهايات العصبية، ضعيفة، فإن خطر الإصابة بمرض شاركو يزيد عدة مرات.
ومن بين عوامل الخطر، يحدد الأطباء: الاستعداد الوراثي، والعمر أكثر من 50 عامًا، والتدخين، والعمل الذي يتضمن استخدام الرصاص، والخدمة العسكرية.
أعراض مرض التصلب الجانبي الضموري
وبغض النظر عن شكل المرض، فإن جميع المرضى يشعرون بضعف العضلات، وتظهر ارتعاشة العضلات، وتناقص الكتلة العضلية.
يزداد ضعف العضلات بسرعة، ولكن عضلات العين والعضلة العاصرة مثانةلا تتأثر.
في مرحلة مبكرة من المرض يحدث ما يلي:
- ضعف العضلات في الكاحلين والقدمين.
- ضمور اليد
- الاضطرابات الحركية والكلام.
- صعوبة في البلع
- أرتعاش العضلات؛
- تشنجات في اللسان والذراعين والكتفين.
ومع تطور مرض التصلب الجانبي الضموري تظهر نوبات من الضحك والبكاء ويضطرب التوازن وضمور اللسان.
تتدهور الوظائف المعرفية فقط في 1-2٪ من حالات المرض، وفي المرضى الآخرين لا يتغير النشاط العقلي.
في المراحل اللاحقة، يصاب المريض بالاكتئاب، ويبدأ في تجربة انقطاع التنفس، ويفقد القدرة على التحرك بشكل مستقل.
يتوقف مرضى التصلب الجانبي الضموري عن الاهتمام بأحبائهم والعالم الخارجي، ويصبحون متقلبين وغير مقيدين ومتقلبين عاطفياً وعدوانيين. عندما تتوقف عضلات الجهاز التنفسي عن العمل، يحتاج الإنسان إلى تهوية صناعية.
مسار المرض
في البداية، تظهر الأعراض التي تمنع الشخص من عيش حياة كاملة: تنميل العضلات، التشنجات، الرعشة، صعوبة التحدث. ولكن، كقاعدة عامة، من الصعب تحديد السبب الدقيق لهذه الاضطرابات في البداية.
في معظم الحالات، يتم تشخيص التصلب الجانبي الضموري في مرحلة ضمور العضلات.
وتدريجياً ينتشر ضعف العضلات ويغطي مناطق جديدة في الجسم، ولا يستطيع المريض التحرك بشكل مستقل، وتبدأ مشاكل التنفس.
نادرا ما يعاني مرضى التصلب الجانبي الضموري من الخرف، لكن حالتهم تؤدي إلى اكتئاب شديد تحسبا للوفاة. وفي المرحلة الأخيرة، لا يعود الإنسان قادراً على تناول الطعام أو المشي أو التنفس بمفرده، بل يحتاج إلى أجهزة طبية خاصة.
أشكال المرض
تتميز أشكال المرض بموقع العضلات المتضررة.
بولبارنايا
تتأثر الأعصاب القحفية (9،10،12 زوجًا).
يبدأ المرضى الذين يعانون من الشكل البصلي لمرض التصلب الجانبي الضموري (ALS) في مواجهة مشاكل في النطق، ويشكون من صعوبات في النطق، ومن الصعب عليهم تحريك لسانهم.
ومع تقدم المرض، تضعف عملية البلع، وقد يتدفق الطعام عبر الأنف. وفي مرحلة متأخرة من المرض، تضمور عضلات الوجه والرقبة بشكل كامل، وتختفي تعابير الوجه، ولا يستطيع مرضى التصلب الجانبي الضموري فتح أفواههم أو مضغ الطعام.
عنق الرحم والصدر

يتطور المرض في الأطراف العلوية على كلا الجانبين.
في البداية، يظهر عدم الراحة في اليدين، ويصبح من الصعب على الشخص أداء حركات معقدة بيديه، أو الكتابة، أو العزف على الآلات الموسيقية. عند الفحص يلاحظ الطبيب توتر عضلات ذراع المريض وزيادة ردود الفعل الوترية.
وفي المراحل المتأخرة من المرض، يتطور ضعف العضلات وينتشر إلى الساعدين والكتفين.
القطنية العجزية
العرض الأول هو ضعف في الأطراف السفلية.
ويصبح من الصعب على المريض القيام بالعمل أثناء الوقوف، وصعود السلالم، وركوب الدراجة، والمشي لمسافات طويلة.
مع مرور الوقت، تبدأ القدم في الترهل، وتتغير طريقة المشي، ثم تضمر عضلات الساق تمامًا، ولا يستطيع الشخص المشي، ويتطور سلس البول والبراز.
ما يقرب من 50% من المرضى يعانون من الشكل العنقي الصدري من التصلب الجانبي الضموري، و25% منهم يعانون من الشكلين القطني العجزي والصلبي.
التشخيص
يستخدم طبيب الأعصاب ما يلي كطرق التشخيص الرئيسية:
التصوير بالرنين المغناطيسي للدماغ والحبل الشوكي
باستخدام هذه الطريقة، من الممكن اكتشاف انحطاط الهياكل الهرمية وضمور الأجزاء الحركية للدماغ.
الفحوصات الفيزيولوجية العصبية
للكشف عن التصلب الجانبي الضموري، يتم استخدام TCMS (التحفيز المغناطيسي عبر الجمجمة)، ENG (تخطيط كهربية الأعصاب)، وEMG (تخطيط كهربية العضل).
البزل النخاعي
يتم تحديد مستوى محتوى البروتين (طبيعي أو مرتفع).
اختبارات الدم البيوكيميائية
في المرضى الذين يعانون من التصلب الجانبي الضموري، تم العثور على زيادة في مستويات فوسفوكيناز الكرياتين بمقدار 5 مرات أو أكثر، وتراكم الكرياتينين واليوريا، وزيادة في AST وALT.
التحليل الوراثي الجزيئي
تتم دراسة الجين الذي يشفر Superoxyde Dismutase-1.
ولكن لتحديد التشخيص، هذه الأساليب ليست كافية، بالتوازي مستخدم تشخيص متباين لتأكيد أو استبعاد الأمراض:
- مخ: اعتلال الدماغ الوعائي، أورام الحفرة القحفية الخلفية، ضمور الجهاز المتعدد.
- الحبل الشوكي: الأورام، تكهف النخاع، سرطان الدم الليمفاوي، ضمور العمود الفقري، الخ.
- العضلات: التهاب العضل، الحثل العضلي العيني البلعومي، عضلي روسوليمو شتاينر كورشمان.
- الأعصاب الطرفية: الاعتلال العصبي الحركي متعدد البؤر، متلازمة شخصية تيرنر، الخ.
- الوصل العصبي العضلي: متلازمة لامبرت إيتون، الوهن العضلي الوبيل.
علاج
لا يوجد علاج لمرض التصلب الجانبي الضموري، ولكن من الممكن إبطاء تطور هذا المرض وزيادة متوسط العمر المتوقع وتخفيف حالة الشخص.
لهذا الغرض يتم استخدام العلاج المعقد:
دواء تم استخدامه لأول مرة لعلاج مرض التصلب الجانبي الضموري (ALS) في المملكة المتحدة والولايات المتحدة الأمريكية. تمنع المواد الفعالة إطلاق الجلوتامين وتبطئ عملية تلف الخلايا العصبية. يجب أن يؤخذ الدواء مرتين في اليوم، 0.05 غرام.
مرخيات العضلات والمضادات الحيويةالمساعدة في التغلب على ضعف العضلات. للقضاء على التشنجات العضلية والوخز، يوصف Mydocalm، Baclofen، وSirdalud.

للزيادة كتلة العضلاتيتم استخدام الستيرويد المنشطة "Retabolin".
المضادات الحيوية في حالة تطور أو حدوث الإنتان المضاعفات المعدية. يصف الأطباء الفلوروكينولونات والسيفالوسبورينات والكاربينات.
الفيتاميناتالمجموعات B، E، A، C لتحسين النبض على طول الألياف العصبية.
أدوية مضادات الكولينستراز، والتي تبطئ عملية تدمير الأسيتيل كولين ("كاليمين"، "بروزرين"، "بيريدوستيغمين").

في بعض الحالات يتم استخدامه زرع الخلايا الجذعية. يمنع موت الخلايا العصبية، ويعزز نمو الألياف العصبية ويعيد الروابط العصبية.
في مراحل لاحقة يتم استخدامه مضادات الاكتئاب والمهدئات، مسكنات الألم غير الستيرويدية والمواد الأفيونية.
في حالة اضطراب النوم، توصف أدوية البنزوديازيبين.
لتسهيل الحركة والكراسي والأسرة بها وظائف مختلفة، قصب، تثبيت الياقات. يوصي الأطباء بعلاج النطق. وفي المراحل المتأخرة من المرض، ستكون هناك حاجة إلى قاذف اللعاب، ومن ثم ثقب القصبة الهوائية حتى يتمكن المريض من التنفس.
لا تؤدي طرق العلاج غير التقليدية لمرض التصلب الجانبي الضموري إلى نتائج إيجابية.
التوقعات والعواقب
تشخيص المرضى الذين يعانون من ALS سلبي. وتحدث الوفاة خلال 2-12 سنة بسبب التهاب رئوي حاد أو فشل تنفسي أو غيره أمراض خطيرة، الناجم عن مرض جيريج.
في الشكل البصلي وفي المرضى المسنين يتم تقليل الفترة إلى 3 سنوات.
وقاية
لا تزال تدابير الوقاية من مرض التصلب الجانبي الضموري (ALS) غير معروفة للطب.
يتطور المرض بسرعة كبيرة، ولا توجد حالات نجاح في العلاج واستعادة الوظائف الحركية للجسم. ضعف العضلات الذي يزداد تدريجياً يغير حياة الإنسان وعائلته بشكل كامل.
ولكن على الرغم من التوقعات المخيبة للآمال والدراسة غير الكافية للمرض، ينبغي على الأحباء أن يأملوا في تطوير علاجات فعالة في المستقبل القريب. الطرق العلاجيةعلاج. في غضون ذلك، من الضروري اتخاذ تدابير للتخفيف من حالة الشخص المصاب بمرض التصلب الجانبي الضموري.
التصلب الجانبي الضموري - مرض خطيروالتي يمكن أن شل حركة الشخص وتؤدي إلى الوفاة.
لا يزال الأطباء غير قادرين على تحديد الأسباب الدقيقة للمرض وإيجاد علاجات فعالة. في الوقت الحالي، كل ما يمكن أن يفعله الطب هو تخفيف حالة المرضى الذين يعانون من مرض التصلب الجانبي الضموري. ولم يتمكن أي مريض من الشفاء التام من هذا المرض. من المهم التمييز بين "مرض التصلب الجانبي الضموري" و"متلازمة التصلب الجانبي الضموري". وفي الحالة الثانية، فإن تشخيص التعافي أفضل بكثير.
(ALS)، المعروف أيضًا باسم مرض لو جيريج، هو مرض تنكسي غير قابل للشفاء يتطور ببطء في الجهاز العصبي المركزي. وبحسب جمعية الدولة، فإن نصف سكان الولايات المتحدة فقط سمعوا عن المرض، والصورة نفسها لوحظت في بلدان أخرى.
إحدى الطرق لجذب الانتباه لمشكلة التصلب الجانبي الضموريأصبح تحدي دلو الثلج، حيث يتعين على الأشخاص سكب دلو من الماء المثلج على أنفسهم والتبرع. وفي أغسطس 2014، اكتسبت الحملة شعبية خاصة في جميع أنحاء العالم، حيث اجتذبت تبرعات بقيمة 50 مليون دولار وأكثر من 1.5 مليون مشارك. الرئيس و المدير التنفيذيانضمت شركة 3M Inge Thulin إلى عدد المشاركين وعلقت على مشاركته في الحدث:
"التصلب الجانبي الضموري(التصلب الجانبي الضموري) - مرض رهيب. لقد قبلت مكالمة من عائلة الموظف لدينا الذي يزيد عمره عن 32 عامًا، ألين والغرين، والذي يعاني من هذا المرض. تم تشخيص حالته في بداية العام وهو الآن مصاب بالشلل التام تقريبًا. منذ عام واحد بالضبط، فقدنا أيضًا أحد أعظم القادة في مجال طب الأسنان بشركة 3M، وهو لاري لير، الذي وافته المنية بسبب مرض التصلب الجانبي الضموري (ALS). رأيت مدى سرعة "إحراقه"، كان الأمر فظيعًا. وقد قبلت هذا التحدي ليس تكريما لألين ولاري فحسب، بل تكريما لجميع العائلات التي تواجه هذا المرض الرهيب".
أسباب مرض التصلب الجانبي الضموري
سبب مرض التصلب الجانبي الضموري هو طفرة في بروتينات معينة (يوبيكويتين) مع ظهور تجمعات داخل الخلايا. لوحظت الأشكال العائلية للمرض في 5٪ من الحالات. في الأساس، يصيب مرض التصلب الجانبي الضموري الأشخاص الذين تزيد أعمارهم عن أربعين وستين عامًا، والذين لا يزيد عدد حاملي الشكل الوراثي منهم عن 10%، وما زال العلماء غير قادرين على تفسير الحالات المتبقية بتأثير أي عامل. تأثيرات خارجية- البيئة والإصابات والأمراض وعوامل أخرى.
أعراض المرض
وتشمل الأعراض المبكرة للمرض التشنجات والرعشة والخدر والضعف في الأطراف، بالإضافة إلى صعوبة التحدث، لكن مثل هذه العلامات تنطبق على مجموعة واسعة من الأمراض. وهذا يجعل التشخيص صعبا للغاية حتى الفترة النهائية، عندما يكون المرض قد دخل بالفعل مرحلة ضمور العضلات.
يمكن أن تحدث الآفات الأولية لمرض التصلب الجانبي الضموري (ALS). أجزاء مختلفةفي الجسم، يبدأ المرض لدى ما يصل إلى 75% من المرضى في الأطراف، وخاصة الأطراف السفلية.
ما هو؟ كيف يعبر عن نفسه؟
المظاهر الأولية للمرض:
ضعف في الأجزاء البعيدة من الذراعين، والحرج عند أداء حركات دقيقة للأصابع، وترقق اليدين والتحزم (ارتعاش العضلات).
.في كثير من الأحيان، يبدأ المرض بضعف في الأجزاء القريبةالذراعين وحزام الكتف، وضمور في عضلات الساق بالاشتراك مع الشلل النصفي التشنجي السفلي
ومن الممكن أيضًا أن يبدأ المرض باضطرابات البصلية - التلفظ وعسر البلع (25٪ من الحالات)
التشنجات (تقلصات مؤلمة، وتشنجات عضلية)، غالبًا ما تكون معممة، وتحدث عند جميع مرضى التصلب الجانبي الضموري تقريبًا، وغالبًا ما تكون العلامة الأولى للمرض
صفة مميزة الاعراض المتلازمةصوت عميق
يتميز التصلب الجانبي الضموري بالضرر المشترك للخلايا العصبية الحركية السفلية (المحيطية) والأضرار التي لحقت بالخلايا العصبية الحركية العليا (القناة الهرمية و/أو الخلايا الهرمية للقشرة الحركية للدماغ).
علامات تلف الخلايا العصبية الحركية السفلية:
- ضعف العضلات (شلل جزئي)
- نقص المنعكسات (انخفاض ردود الفعل)
- ضمور العضلات
- التحزُّم (تقلصات عفوية وسريعة وغير منتظمة لحزم الألياف العضلية)
علامات تلف الخلايا العصبية الحركية العليا:
- ضعف العضلات (شلل جزئي).
- التشنج (زيادة قوة العضلات)
- فرط المنعكسات (زيادة ردود الفعل)
- علامات القدم واليد المرضية
لمرض التصلب الجانبي الضموري (ALS) في معظم الحالات تتميز بعدم التماثل في الأعراض.
تم العثور عليها في العضلات الضامرة أو حتى السليمة على ما يبدو التحزم(ارتعاش العضلات)، والذي يمكن أن يظهر في مجموعة عضلية محلية أو يكون منتشرًا.
في حالة نموذجيةبداية المرض مع فقدان عضلات الرانفةإحدى اليدين مع تطور ضعف التقريب (التقريب) وتعارض الإبهام، (عادةً بشكل غير متماثل)، مما يجعل من الصعب الإمساك بالإبهام و السبابةويؤدي إلى اضطرابات في التحكم الحركي الدقيق في عضلات اليد. يواجه المريض صعوبة في التقاط الأشياء الصغيرة، وربط الأزرار، والكتابة.
ثم مع تقدم المرضوتشارك في هذه العملية عضلات الساعد، وتأخذ اليد شكل "المخلب المخالب". وبعد بضعة أشهر، تتطور آفة مماثلة على الذراع الأخرى. يؤثر الضمور الذي ينتشر تدريجياً على عضلات الكتف وحزام الكتف.
في نفس الوقت أو في وقت لاحقغالبًا ما يتطور تلف العضلات البصلية: التحزم وضمور اللسان، شلل جزئي في الحنك الرخو، ضمور عضلات الحنجرة والبلعوم، والذي يتجلى في شكل عسر التلفظ (اضطرابات النطق)، عسر البلع (اضطرابات البلع)، وسيلان اللعاب.
تقليد و العضلات الماضغةعادة ما تتأثر في وقت لاحق من مجموعات العضلات الأخرى. مع تقدم المرض، يصبح من المستحيل إخراج اللسان، أو نفخ الخدين، أو سحب الشفاه في أنبوب.
في بعض الأحيان يتطور ضعف الباسطات في الرأسمما يجعل المريض غير قادر على تثبيت رأسه بشكل مستقيم.
عندما يشارك الحجاب الحاجز في هذه العمليةلوحظ التنفس المتناقض (تغرق المعدة عند الاستنشاق وتبرز عند الزفير).
عادة ما تكون الساقين أول من يصاب بالضمورمجموعات العضلات الأمامية والجانبية، والتي تتجلى في "سقوط القدم" ومشية من النوع المتدرج (يرفع المريض ساقه عالياً ويرميها للأمام، ويخفضها بشكل حاد).
ومن المميزات أن ضمور العضلات انتقائي.
- ويلاحظ ضمور على اليدين:
تينارا
سفلي
العضلات بين العظام
العضلات الدالية
- على الساقين، تشارك العضلات التي تؤدي عطف ظهري للقدم.
- في العضلات البصلية تتأثر عضلات اللسان والحنك الرخو.
متلازمة الهرميتطور، كقاعدة عامة، في مرحلة مبكرة من المرض ويتجلى من خلال إحياء ردود الفعل الوترية. بعد ذلك، غالبًا ما يتطور الخزل السفلي التشنجي السفلي. في اليدين، يتم دمج ردود الفعل المتزايدة مع ضمور العضلات، أي. ويلاحظ حدوث ضرر مشترك ومتزامن للمسارات المركزية (الهرمية) والخلايا العصبية الحركية الطرفية، وهو ما يميز مرض التصلب الجانبي الضموري. تختفي ردود الفعل البطنية السطحية مع تقدم العملية. يتم ملاحظة أعراض بابينسكي (عندما يتهيج باطن القدم بالخطوط، ويمتد إصبع القدم الكبير، وتنتشر أصابع القدم الأخرى وتمتد) في نصف حالات المرض.
قد تكون هناك اضطرابات حسية. في 10٪ من المرضى، لوحظ تنمل في الأجزاء البعيدة من الذراعين والساقين. يمكن أن يرتبط الألم، الذي يكون شديدًا في بعض الأحيان، وعادةً في الليل، بتصلب المفاصل، وعدم الحركة لفترة طويلة، والتشنجات بسبب التشنج العالي، والتشنجات (تشنجات عضلية مؤلمة)، والاكتئاب. فقدان الحساسية ليس نموذجيًا.
الاضطرابات الحركيةليست نموذجية وتوجد على المراحل النهائيةالأمراض.
اضطرابات أعضاء الحوض ليست نموذجيةولكن في مرحلة متقدمة قد يحدث احتباس بولي أو سلس البول.
ضعف إدراكي معتدل(انخفاض في الذاكرة والأداء العقلي) يحدث في نصف المرضى. في 5٪ من المرضى، يتطور النوع الجبهي، والذي يمكن دمجه مع متلازمة باركنسون.
من سمات مرض التصلب الجانبي الضموري عدم وجود تقرحات حتى في المرضى طريحي الفراش المشلولين.
أينما ظهروا العلامات الأولى لمرض التصلب الجانبي الضموري، ينتقل ضعف العضلات تدريجيًا إلى المزيد والمزيد من أجزاء الجسم، على الرغم من أنه مع الشكل البصلي لمرض التصلب الجانبي الضموري، قد لا يعيش المرضى لرؤية شلل جزئي كامل في الأطراف بسبب توقف التنفس.
مع مرور الوقت، يفقد المريض القدرة على التحرك بشكل مستقل. مرض التصلب الجانبي الضموريلا يؤثر على النمو العقلي، لكنه يبدأ في أغلب الأحيان الاكتئاب العميق- الإنسان يتوقع الموت. وفي المراحل النهائية من المرض تتأثر أيضًا العضلات التي تقوم بوظيفة الجهاز التنفسي، ويجب دعم حياة المرضى عن طريق التهوية الاصطناعية للرئتين و التغذية الاصطناعية. يستغرق الأمر من 3 إلى 5 سنوات من ملاحظة العلامات الأولى لمرض التصلب الجانبي الضموري حتى الموت. ومع ذلك، هناك حالات معروفة على نطاق واسع حيث استقرت حالة المرضى الذين يعانون من مرض التصلب الجانبي الضموري (ALS) مع مرور الوقت.
من لديه باس؟
هناك أكثر من 350.000 مريض بمرض التصلب الجانبي الضموري في جميع أنحاء العالم.
في كل عام، يتم تشخيص إصابة 5-7 أشخاص بمرض التصلب الجانبي الضموري (ALS) لكل 100.000 نسمة كل عام. يتم تشخيص إصابة أكثر من 5600 أمريكي بمرض التصلب الجانبي الضموري (ALS) كل عام. وهذا يعني 15 حالة جديدة من حالات الباس يوميًا
يمكن أن يؤثر التصلب الجانبي الضموري (ALS) على أي شخص. معدل الإصابة (عدد الحالات الجديدة) بمرض التصلب الجانبي الضموري هو 100000 شخص سنويًا
أقل من 10% من حالات التصلب الجانبي الضموري تكون وراثية. يمكن أن يؤثر التصلب الجانبي الضموري على الرجال والنساء على حد سواء، ويؤثر التصلب الجانبي الضموري على جميع المجموعات العرقية والاجتماعية والاقتصادية
يمكن أن يؤثر مرض التصلب الجانبي الضموري (ALS) على البالغين الصغار أو كبار السن، ولكن غالبًا ما يتم تشخيصه في مرحلة البلوغ المتوسطة والمتأخرة.
يحتاج الأشخاص المصابون بالتصلب الجانبي الضموري إلى معدات وعلاجات باهظة الثمن ورعاية مستمرة على مدار 24 ساعة
يقع 90% من عبء الرعاية على عاتق أفراد أسرة الأشخاص المصابين بمرض التصلب الجانبي الضموري. يؤدي التصلب الجانبي الضموري (ALS) إلى احتمال استنزاف القدرات الجسدية والعاطفية والجسدية الموارد الماليةيوجد في روسيا أكثر من 8500 مريض مصاب بالتصلب الجانبي الضموري، وفي موسكو يوجد أكثر من 600 مريض مصاب بالتصلب الجانبي الضموري، على الرغم من أن هذا العدد يتم التقليل من شأنه رسميًا باستمرار. أشهر الروس الذين أصيبوا بمرض التصلب الجانبي الضموري هم ديمتري شوستاكوفيتش وفلاديمير ميجوليا.
أسباب المرض غير معروفة. لا يوجد علاج لمرض التصلب الجانبي الضموري. كان هناك تباطؤ في تطور المرض. من الممكن تمديد الحياة بمساعدة جهاز التنفس الصناعي المنزلي.
المتلازمات التي لا يمكن تمييزها سريريًا عن مرض التصلب الجانبي الضموري الكلاسيكي قد تنجم عن:
الآفات الهيكلية:
أورام مجاورة للسهمي
أورام الثقبة العظمى
داء الفقار منطقة عنق الرحمالعمود الفقري
متلازمة أرنولد خياري
النخاع المائي
شذوذ شرياني وريدي في الحبل الشوكي
الالتهابات:
البكتيرية - الكزاز ومرض لايم
الفيروسية - شلل الأطفال، الهربس النطاقي
اعتلال النخاع الفيروسي
التسمم، العوامل الفيزيائية:
السموم - الرصاص والألمنيوم والمعادن الأخرى.
الأدوية – الإستركنين، الفينيتوين
صدمة كهربائية
الأشعة السينية
الآليات المناعية:
خلل تنسج خلايا البلازما
اعتلال الجذور والأعصاب المناعي الذاتي
عمليات الأباعد الورمية:
نظير السرطاني
مشلول
اضطرابات التمثيل الغذائي:
نقص سكر الدم
بفرط نشاط جارات الدرق
الانسمام الدرقي
نقص حمض الفوليك,
فيتامينات ب12، هـ
سوء الامتصاص
الاضطرابات البيوكيميائية الوراثية:
خلل في مستقبلات الاندروجين - مرض كينيدي
نقص الهيكسوسامينيداز
نقص الجلوكوزيداز - مرض بومبي
ارتفاع شحوم الدم
فرط سكر الدم
ميثيل كروتونيل جليسينوريا
كل هذه الحالات يمكن أن تسبب الأعراض الموجودة في مرض التصلب الجانبي الضموري ويجب أخذها في الاعتبار عند التشخيص التفريقي.
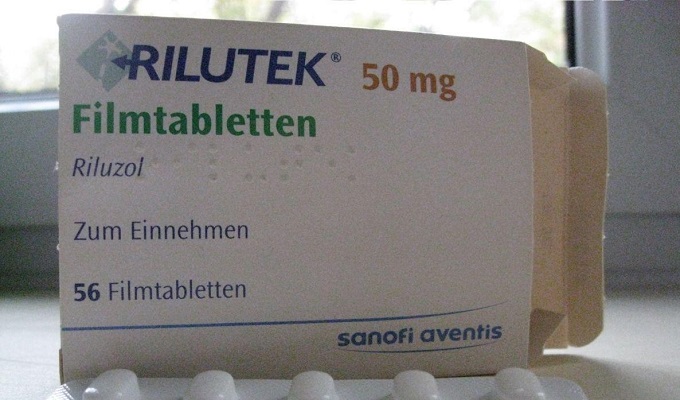
لا يوجد علاج فعال للمرض. الدواء الوحيد، مثبط إطلاق الغلوتامات ريلوزول (ريلوتيك)، يؤخر الوفاة لمدة تتراوح بين شهرين إلى أربعة أشهر. يوصف 50 ملغ مرتين في اليوم.
علاج مرض التصلب الجانبي الضموري
أساس العلاج هو علاج الأعراض:
- العلاج الطبيعي.
النشاط البدني. يجب على المريض أن يقدم الدعم قدر استطاعته النشاط البدنيومع تقدم المرض، تنشأ الحاجة إلى كرسي متحرك وأجهزة خاصة أخرى.
.نظام عذائي. عسر البلع يخلق خطر دخول الطعام إلى الجهاز التنفسي. في بعض الأحيان تكون هناك حاجة إلى أنبوب تغذية أو فغر المعدة.
- استخدام أجهزة تقويم العظام: طوق عنق الرحم، والجبائر المختلفة، وأجهزة الإمساك بالأشياء.
للتشنجات (المؤلمة تشنجات عضلية): كبريتات الكينين 200 ملغ مرتين في اليوم، أو فينيتوين (ديفينين) 200-300 ملغ/يوم، أو كاربامازيبين (فينليبسين، تيجريتول) 200-400 ملغ/يوم، و/أو فيتامين هـ 400 ملغ مرتين في اليوم، وكذلك مستحضرات المغنيسيوم، فيراباميل (إيسوبتين).
للتشنج: باكلوفين (باكلوسان) 10 - 80 ملغ / يوم، أو تيزانيدين (سيردالود) 6 - 24 ملغ / يوم، وكذلك كلونازيبام 1 - 4 ملغ / يوم، أو ميمانتين 10 - 60 ملغ / يوم.
- لعلاج سيلان اللعاب، يتم تناول الأتروبين 0.25 - 0.75 ملجم ثلاث مرات يوميًا، أو الهيوسين (بوسكوبان) 10 ملجم ثلاث مرات يوميًا.
إذا كان من المستحيل تناول الطعام بسبب اضطراب في البلع، يتم وضع أنبوب فغر المعدة أو أنبوب تنظير المعدة عبر الأنف. يعمل فغر المعدة بالمنظار المبكر عن طريق الجلد على إطالة عمر المرضى بمعدل 6 أشهر.
- في متلازمات الألماستخدم ترسانة المسكنات بأكملها. بما في ذلك المسكنات المخدرة في المراحل النهائية.
- في بعض الأحيان، تؤدي أدوية مضادات الكولينستراز (نيوستيجمين ميثيل سلفات - بروزيرين) إلى بعض التحسن المؤقت.
Cerebrolysin بجرعات عالية (10-30 مل بالتنقيط في الوريد لمدة 10 أيام في دورات متكررة). هناك عدد من الدراسات الصغيرة التي توضح فعالية الحماية العصبية لـ Cerebrolysin في مرض التصلب الجانبي الضموري (ALS).
مضادات الاكتئاب: سيرتالين 50 ملغ/يوم أو باكسيل 20 ملغ/يوم أو أميتريبتيلين 75-150 ملغ/يوم (الدواء أرخص، ولكن له آثار جانبية أكثر وضوحا؛ بعض المرضى الذين يعانون من مرض التصلب الجانبي الضموري يفضلونه على وجه التحديد لأنه آثار جانبية- يسبب جفاف الفم، وبالتالي يقلل من إفراز اللعاب، الذي غالباً ما يصيب مرضى التصلب الجانبي الضموري.
في حالة حدوث مشاكل في الجهاز التنفسي: تهوية صناعيةكقاعدة عامة، لا يتم إجراء تهوية الرئة في المستشفيات، لكن بعض المرضى يشترون أجهزة تهوية محمولة ويقومون بإجراء تهوية ميكانيكية في المنزل.
- التطورات جارية لاستخدام هرمون النمو وعوامل التغذية العصبية في مرض التصلب الجانبي الضموري.
- في الآونة الأخيرة، كان هناك تطور نشط في علاج الخلايا الجذعية. وتبشر هذه الطريقة بأن تكون واعدة، لكنها لا تزال في مرحلة التجارب العلمية.
الأدويةالأدوية التي تساعد على إبطاء مرض التصلب الجانبي الضموري:
الطب الحديث يتطور باستمرار. يقوم العلماء باستمرار بابتكار أدوية جديدة للأمراض التي لم يكن من الممكن علاجها في السابق. ومع ذلك، لا يستطيع المتخصصون اليوم تقديم العلاج المناسب لجميع الأمراض. أحد هذه الأمراض هو مرض التصلب الجانبي الضموري. لا تزال أسباب هذا المرض غير مكتشفة، وعدد المرضى يتزايد كل عام. في هذه المقالة سوف نلقي نظرة فاحصة على هذا المرض وأعراضه الرئيسية وطرق العلاج.
معلومات عامة
التصلب الجانبي الضموري (ALS، مرض شاركو) هو مرض خطير في الجهاز العصبي، حيث يحدث تلف لما يسمى بالخلايا العصبية الحركية في الحبل الشوكي، وكذلك في القشرة الدماغية. هذا مزمن و مرض غير قابل للشفاءمما يؤدي تدريجياً إلى انحطاط الجهاز العصبي بأكمله. وفي المراحل الأخيرة من المرض يصبح الإنسان عاجزاً، لكنه في نفس الوقت يحافظ على صفاء الذهن والصحة العقلية.
مرض التصلب الجانبي الضموري (ALS)، الذي لم يتم فهم أسبابه وتسببه بشكل كامل، لا يختلف عن ذلك طرق محددةالتشخيص والعلاج. يواصل العلماء دراستها بنشاط اليوم. ومن المعروف الآن على وجه اليقين أن المرض يتطور بشكل رئيسي عند الأشخاص الذين تتراوح أعمارهم بين 50 و 70 عاما تقريبا، ولكن هناك أيضا حالات لآفات سابقة.
تصنيف
اعتمادا على موقع المظاهر الأولية للمرض، يميز الخبراء الأشكال التالية:
- الشكل القطني العجزي (يحدث ضعف في الوظيفة الحركية للأطراف السفلية).
- الشكل البصلي (تتأثر بعض نوى الدماغ مما يستلزم الشخصية).
- شكل عنق الرحم ( الأعراض الأوليةتتجلى مع التغيرات في الوظيفة الحركية المعتادة الأطراف العلوية).
ومن ناحية أخرى، يميز الخبراء ثلاثة أنواع أخرى من مرض التصلب الجانبي الضموري:
لماذا يحدث التصلب الجانبي الضموري؟
الأسباب من هذا المرضلسوء الحظ، لا تزال لا تزال تدرس قليلا. يحدد العلماء حاليًا عددًا من العوامل التي يزيد وجودها من احتمالية الإصابة بالمرض عدة مرات:
مرض التصلب الجانبي الضموري. أعراض
ويمكن الاطلاع على صور المرضى الذين يعانون من هذا المرض في الكتب المرجعية المتخصصة. كلهم لديهم شيء واحد مشترك فقط - الأعراض الخارجيةالأمراض في مراحل لاحقة.
أما بالنسبة للابتدائي علامات طبيهالأمراض، ونادرا ما تسبب الحذر من جانب المرضى. علاوة على ذلك، فإن المرضى المحتملين غالبًا ما يفسرون ذلك بالإجهاد المستمر أو قلة الراحة من روتين العمل. وفيما يلي أعراض المرض التي تظهر في المراحل المبكرة:
- ضعف العضلات.
- عسر التلفظ (صعوبة في التحدث) ؛
- تشنجات عضلية متكررة.
- خدر وضعف في الأطراف.
- ارتعاش العضلات طفيف.
كل هذه العلامات يجب أن تنبه الجميع وتكون سببًا للاتصال بأخصائي. خلاف ذلك، سوف يتقدم المرض، مما يزيد من احتمال حدوث مضاعفات عدة مرات.
مسار المرض
كيف يتطور التصلب الجانبي الضموري؟ يبدأ المرض الذي تم ذكر أعراضه أعلاه في البداية ضعف العضلاتوتنميل الأطراف. إذا تطور علم الأمراض من الساقين، فقد يواجه المرضى صعوبة في المشي ويتعثرون باستمرار.
إذا كان المرض يتجلى في شكل خلل في الأطراف العلوية، تنشأ مشاكل في أداء المهام الأساسية (زر القميص، تحويل المفتاح في القفل). 
كيف يمكنك التعرف على مرض التصلب الجانبي الضموري (ALS)؟ أسباب المرض في 25٪ من الحالات تكمن في الآفة النخاع المستطيل. في البداية هناك صعوبات في الكلام، ثم في البلع. كل هذا يستلزم مشاكل في مضغ الطعام. ونتيجة لذلك، يتوقف الشخص عن تناول الطعام بشكل طبيعي ويفقد الوزن. ونتيجة لهذا، يقع العديد من المرضى في حالة الاكتئابلأن المرض عادة لا يؤثر
يواجه بعض المرضى صعوبة في تكوين الكلمات وحتى التركيز بشكل طبيعي. غالبًا ما يتم تفسير الاضطرابات البسيطة من هذا النوع بضعف التنفس أثناء الليل. العاملين في المجال الطبيبالفعل، يجب عليهم الآن إخبار المريض عن خصوصيات مسار المرض، وخيارات العلاج، حتى يتمكن من اتخاذ قرار مستنير بشأن مستقبله مقدمًا.
يموت معظم المرضى بسبب توقف التنفسأو الالتهاب الرئوي. وكقاعدة عامة، تحدث الوفاة بعد خمس سنوات من لحظة تأكيد المرض.
التشخيص
يمكن للأخصائي فقط تأكيد وجود هذا المرض. في هذه المسألة، يتم إعطاء الدور الأساسي للتفسير المختص للقائمة الصورة السريريةلمريض معين. التشخيص التفريقي لمرض التصلب الجانبي الضموري مهم للغاية.
ماذا يجب أن يكون العلاج؟
لسوء الحظ، لا يستطيع الطب اليوم تقديم علاج فعال ضد هذا المرض. كيف يمكنك التغلب على مرض التصلب الجانبي الضموري (ALS)؟ يجب أن يهدف العلاج في المقام الأول إلى إبطاء تطور المرض. لهذه الأغراض، يتم استخدام الأنشطة التالية:

العلاج بالخلايا الجذعية
في العديد من البلدان الأوروبية، يتم الآن علاج مرضى التصلب الجانبي الضموري (ALS) بالخلايا الجذعية الخاصة بهم، مما يساعد أيضًا على إبطاء تطور المرض. يهدف هذا النوع من العلاج إلى تحسين الوظائف الأساسية للدماغ. يتم زرعها في منطقة الضرر واستعادة الخلايا العصبية وتحسين إمدادات الأكسجين إلى الدماغ وتعزيز ظهور أوعية دموية جديدة.
عادة ما يتم عزل الخلايا الجذعية نفسها وزرعها مباشرة في العيادات الخارجية. بعد العلاج يبقى المريض في المستشفى لمدة يومين آخرين حيث يقوم الأخصائيون بمتابعة حالته. 
أثناء الإجراء نفسه، يتم حقن الخلايا السائل النخاعيولا يُسمح لهم بالتكاثر خارج الجسم بمفردهم، ولا تتم إعادة الزرع إلا بعد التنظيف التفصيلي.
ومن المهم أن نلاحظ أن هذا النوع من العلاج يمكن أن يبطئ بشكل كبير من مرض التصلب الجانبي الضموري. صور المرضى بعد 5-6 أشهر من العملية تثبت هذا البيان بوضوح. لن يساعدك على التخلص من المرض بشكل كامل. ولسوء الحظ، كانت هناك أيضًا حالات لم يكن للعلاج فيها أي تأثير على الإطلاق.
خاتمة
إن تشخيص هذا المرض يكون دائمًا غير مواتٍ. التقدم اضطرابات الحركةيستلزم حتما (2-6 سنوات).
تحدثنا في هذه المقالة عن ماهية علم الأمراض مثل التصلب الجانبي الضموري. المرض الذي قد لا تظهر أعراضه لفترة طويلة، لا يمكن علاجه بشكل كامل حاليًا. يواصل العلماء في جميع أنحاء العالم دراسة هذا المرض وأسبابه ومعدل تطوره بنشاط، ويحاولون إيجاد دواء فعال.


