הרפואה המודרנית הגיעה לרמה כזו שהיא יכולה למעשה להפוך אדם לאלמוות. המכשירים יכולים לשאוב דם ולנשום עבור אדם במשך שנים. בשל כך, עלתה השאלה: מה נחשב למוות בכלל, וכמה זמן חי המוח לאחר המוות? הסימפטום העיקרי הוא מוות של נוירונים במוח, שכן לאחר מכן אדם מפסיק להתקיים כפרט.
מה קורה במוות?
כל מחלה קשה מובילה לדלדול כוח והתפתחות הגוף מצב טרמינלי. במקרה זה, הפעילות של כל האיברים, עצבניים ו ויסות הומורלילהפסיק להבטיח ויסות תקין של פעילות הגוף.
חָשׁוּב! בשלב זה יש סיכוי להפוך את התהליך באמצעות שיטות טיפול נמרץוהחייאה.
אם האמצעים אינם יעילים, מתרחש מצב טרום-אגונלי, כאשר הלחץ יורד בחדות, הפעילות החשמלית של המוח מדוכאת, ופעימות הלב והנשימה מואטות.
מנסה לתקן את המצב, הגוף משתמש באחרון חיוניות. בהקשר זה, במצב של ייסורים מצב פיזיכביכול משתפר. על רקע דיכאון עמוק של פעילות מערכת העצבים המרכזית, מתרחשת עלייה קלה בלחץ והנשימה מווסתת.
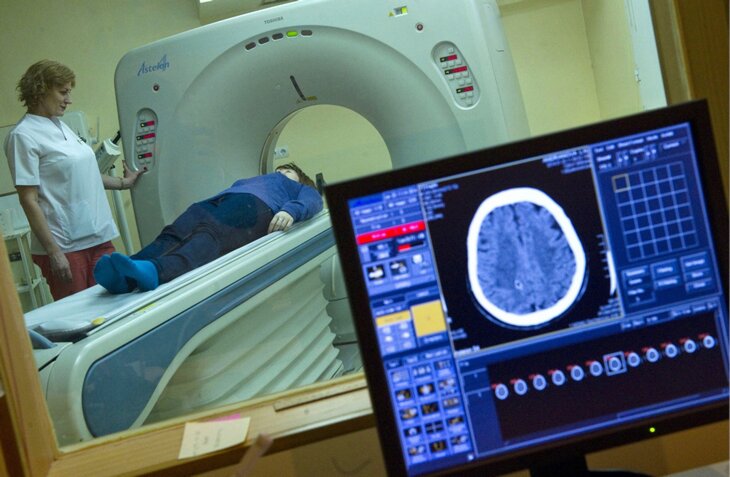
התפרצות חיים זו מדלדלת במהירות את כל המשאבים, ומתרחש מצב של מוות קליני. נשימה ודופק נעצרים, תהליכים מטבוליים בתאים נעצרים בהדרגה. המוח רגיש ביותר למחסור בחמצן (). כמה זמן המוח עובד אחרי המוות? בערך שש דקות. זה בדיוק כמה שמלאי מספיק חומרים מזינים.
אם במהלך תקופה זו מבוצעים אמצעי החייאה מוצלחים, ניתן למנוע נמק של תאי מוח ולהבטיח החלמה מלאה.
חָשׁוּב! מוות ביולוגי הוא מצב בלתי הפיך לחלוטין כאשר מותו של קליפת המוח התרחש. למרות שדופק אוטונומי עשוי להימשך בתנאים של אוורור מלאכותי, אין זה סימן חיים.
סימנים של מוות מוחי
 קביעת מצב זה קשה ביותר. לכן, ישנם קריטריונים ברורים למוות מוחי שעליהם מקפידים מחייאים ונוירולוגים לפני שהם מחליטים לכבות את מכשיר ההנשמה. הם נוסחו לראשונה ב-1968 בהרווארד. על בסיסם, בשנת 2001, משרד הבריאות הרוסי פיתח צו המפרט את כל הסימנים הדרושים למוות מוחי.
קביעת מצב זה קשה ביותר. לכן, ישנם קריטריונים ברורים למוות מוחי שעליהם מקפידים מחייאים ונוירולוגים לפני שהם מחליטים לכבות את מכשיר ההנשמה. הם נוסחו לראשונה ב-1968 בהרווארד. על בסיסם, בשנת 2001, משרד הבריאות הרוסי פיתח צו המפרט את כל הסימנים הדרושים למוות מוחי.
הצעד הראשון הוא לקבוע את הגורם למחלה על מנת לזהות סיבות ספציפיותשהוביל למוות מוחי אצל אדם מסוים.
כל המצבים שעשויים להידמות למוות מוחי אך הפיכים אינם נכללים. אלה כוללים הרעלה חומרים רפואייםאו רעלנים חיידקיים, תפקוד לקוי מערכת האנדוקרינית, מחלות מטבוליות.
השלב השלישי הוא לזהות את הסימפטומים של מוות מוחי:
- כאשר התודעה כבויה לחלוטין;
- היעדר מוחלט של כל תגובה לגירויים כואבים עזים;
- האישונים אינם מגיבים לאלומת אור המכוונת אליהם;
- אי אפשר לעורר רפלקסים מגלגל העין, קנה הנשימה והלוע.
לאחר אמצעים אלו, מתבצעת בדיקה סופית שמטרתה לזהות תנועות נשימה עצמאיות. לשם כך יש להרוות את הדם בגזים, לעקוב אחריהם, להפסיק אוורור מכני ולמדוד כל הזמן את הרמה פחמן דו חמצניבדם עורקי. אם הוא מגיע ל-60 ממ"כ והנשימה לא התחילה, הבדיקה נחשבת חיובית. כאשר מופיעה נשימה מינימלית לפחות, האוורור המכני מחודש, הבדיקה שלילית.
השלב הרביעי הוא לבסס את הבלתי הפיך של תהליך המוות. לשם כך, תוך שמירה על אוורור מכני, החולה נצפה במשך שש שעות עם נזק מוחי ראשוני. אם מותו הוא משני, אז המעקב אחר המצב נמשך יום.
במהלך תקופה זו מבוצעת בדיקה נוירולוגית כל שעתיים, תוך ציון כל השינויים המשקפים את השבתת הפעילות המוחית. לאחר תקופה זו, כל הבדיקות חוזרות על עצמן מלבד האחרונה.
שיטות אינסטרומנטליות
הם אופציונליים, אך משלימים את האבחנה. אלו כוללים:
- – רישום דחפים חשמליים מקליפת המוח. במקרה זה, לפחות עשר אלקטרודות מוחלות על אזור הראש. על המכשיר להקליט שמונה ערוצים בו זמנית למשך עשר דקות לפחות. התגובה נבדקת במנוחה, ולאחר מכן בנוכחות גירויי אור, קול וכאב. סימן של "שקט חשמלי" הוא רישום של תנודות עם משרעת של לא יותר מ-2 μV; אין תגובה לגירויים.
- אנגיוגרפיה משותפת של צוואר נפוץ וגם עורקי חוליות. ההליך מתבצע פעמיים במרווח של שלושים דקות. מוזרק לזרם הדם חומר ניגוד. אם לא נמצאו סימנים לכך בכלי כלשהו, זה אומר שזרימת הדם במוח הופסקה.
לאחר ביסוס העובדה של מוות מוחי, הרופא מודיע על כך לקרובים. ניתן לכבות מכשירים תומכי חיים, לבצע קצירת איברים או לשמור על תפקוד מינימלי עד לרגע הפסקת הפעילות החיונית.
"האדם הוא בן תמותה, אבל הבעיה העיקרית שלו היא שהוא פתאום בן תמותה", המילים הללו, שהכניס בולגקוב לפיו של וולנד, מתארות בצורה מושלמת את רגשותיהם של רוב האנשים. כנראה שאין אדם שלא מפחד מהמוות. אבל יחד עם המוות הגדול, יש מוות קטן – קליני. מה זה, מדוע אנשים שחוו מוות קליני רואים לא פעם אור אלוהי, והאם אין זו דרך מתעכבת לגן עדן - בחומר באתר.
מוות קליני מנקודת מבט רפואית
הבעיות של חקר המוות הקליני כמצב גבול בין חיים למוות נותרו אחת מהחשובות ביותר תרופה מודרנית. פתירת תעלומותיו הרבות קשה גם משום שאנשים רבים שחוו מוות קליני אינם מחלימים לחלוטין, ויותר ממחצית מהחולים במצב דומה אינם ניתנים להחייאה, והם מתים באמת - ביולוגית.
אז, מוות קליני הוא מצב המלווה בדום לב, או אסיסטולה (מצב שבו הלב מפסיק להתכווץ תחילה). מחלקות שונותלב, ולאחר מכן מתרחש דום לב), דום נשימה ותרדמת מוחית עמוקה או טרנסנדנטלית. הכל ברור עם שתי הנקודות הראשונות, אבל על מי כדאי להסביר ביתר פירוט. בדרך כלל, רופאים ברוסיה משתמשים במה שנקרא סולם גלזגו. תגובת פתיחת העין, כמו גם תגובות מוטוריות ודיבור מוערכות באמצעות מערכת של 15 נקודות. 15 נקודות בסולם זה מתאימות לתודעה צלולה, והציון המינימלי הוא 3, כאשר המוח אינו מגיב לשום סוג של השפעה חיצונית, מתאים לתרדמת קיצונית.
לאחר הפסקת הנשימה ופעילות הלב, אדם אינו מת מיד. התודעה נכבית כמעט באופן מיידי, מכיוון שהמוח אינו מקבל חמצן ומתרחשת הרעבה בחמצן. אבל בכל זאת ב תקופה קצרהזמן, משלוש עד שש דקות, עדיין ניתן לשמור אותו. כשלוש דקות לאחר הפסקת הנשימה, מתחיל מוות של תאים בקליפת המוח, מה שנקרא דקורטיקציה. קליפת המוח אחראית על גבוה יותר פעילות עצבניתולאחר עיטור, אמצעי החייאה עשויים להצליח, אבל האדם עלול להידון לקיום צומח.
לאחר מספר דקות נוספות, תאים בחלקים אחרים של המוח מתחילים למות - בתלמוס, בהיפוקמפוס ובהמיספרות המוחיות. מצב שבו כל חלקי המוח איבדו תאי עצב מתפקדים נקרא דסרברציה ולמעשה תואם את הרעיון מוות ביולוגי. כלומר, החייאת אנשים לאחר הרס היא, עקרונית, אפשרית, אך נגזר על האדם להישאר על אוורור מלאכותי והליכים מקיימים חיים אחרים למשך שארית חייו.
העובדה היא שמרכזים חיוניים (חיוניים - אתר אינטרנט) ממוקמים ב-medulla oblongata, המווסתת נשימה, פעימות לב, טונוס קרדיווסקולרי, כמו גם רפלקסים בלתי מותניםכמו התעטשות. עם רעב חמצן לָשָׁד, שהוא למעשה המשך של חוט השדרה, הוא אחד מהחלקים האחרונים של המוח שמתים. עם זאת, למרות העובדה שהמרכזים החיוניים לא ייפגעו, עד אז כבר יתרחש עיקור, מה שהופך את זה לבלתי אפשרי לחזור לחיים נורמליים.
איברים אנושיים אחרים, כמו הלב, הריאות, הכבד והכליות, יכולים לשרוד ללא חמצן זמן רב יותר. לכן, אין להתפלא מהשתלה, למשל, של כליות שנלקחו ממטופל שכבר מת מוחי. למרות מוות מוחי, הכליות עדיין תקינות במשך זמן מה. והשרירים ותאי המעי חיים ללא חמצן במשך שש שעות.
כיום פותחו שיטות שיכולות להגדיל את משך המוות הקליני לשעתיים. השפעה זו מושגת באמצעות היפותרמיה, כלומר קירור מלאכותי של הגוף.

ככלל (אלא אם כן, כמובן, זה קורה במרפאה בפיקוח רופאים), די קשה לקבוע מתי בדיוק התרחש דום לב. על פי התקנות הקיימות, הרופאים נדרשים לבצע אמצעי החייאה: עיסוי לב, נשימה מלאכותיתתוך 30 דקות מההתחלה. אם במהלך תקופה זו לא ניתן היה להחיות את החולה, אז מוות ביולוגי מוכרז.
עם זאת, ישנם מספר סימנים למוות ביולוגי המופיעים תוך 10-15 דקות לאחר מוות מוחי. ראשית, הסימפטום של Beloglazov מופיע (כאשר מופעל לחץ על גלגל העין, האישון הופך להיות כמו של חתול), ואז קרנית העיניים מתייבשת. אם קיימים תסמינים אלו, לא מתבצעת החייאה.
כמה אנשים שורדים מוות קליני בשלום?
אולי נראה שרוב האנשים שמוצאים את עצמם במצב של מוות קליני יוצאים ממנו בשלום. עם זאת, זה לא המצב, רק שלושה עד ארבעה אחוזים מהמטופלים ניתנים להחייאה, ולאחר מכן הם חוזרים לחיים רגילים ואינם סובלים מהפרעות נפשיות או אובדן תפקודי הגוף.
עוד שישה עד שבעה אחוזים מהחולים המונשים, בכל זאת אינם מחלימים לחלוטין וסובלים נגעים שוניםמוֹחַ. רובם המכריע של החולים מתים.
הסטטיסטיקה העצובה הזו נובעת בעיקר משתי סיבות. הראשון שבהם הוא שמוות קליני יכול להתרחש לא בפיקוח רופאים, אלא, למשל, בדאצ'ה, משם בית החולים הקרוב ביותר נמצא במרחק של לפחות חצי שעה נסיעה. במקרה זה, רופאים יגיעו כאשר לא ניתן עוד להציל את האדם. לפעמים אי אפשר לעשות דפיברילציה בזמן כאשר מתרחש פרפור חדרים.
הסיבה השנייה נותרה אופי הנזק לגוף במהלך מוות קליני. אם אנחנו מדברים עלאובדן דם מסיבי, אמצעי החייאה כמעט תמיד אינם מוצלחים. כך גם לגבי נזק קריטי לשריר הלב במהלך התקף לב.
לדוגמה, אם אדם, כתוצאה מחסימה באחד ה עורקים כלילייםיותר מ-40 אחוז משריר הלב מושפע, מוות הוא בלתי נמנע, מכיוון שהגוף לא יכול לחיות בלי שרירי לב, לא משנה באילו אמצעי החייאה ננקטים.
כך, ניתן להגדיל את שיעור ההישרדות במקרה של מוות קליני בעיקר על ידי הצטיידות במקומות צפופים בדפיברילטורים, וכן על ידי ארגון צוותי אמבולנס מעופפים באזורים שקשה להגיע אליהם.
מוות קליני לחולים
אם מוות קליני לרופאים הוא חירום, שבו יש צורך לנקוט בדחיפות באמצעי החייאה, אז עבור חולים נראה כי לרוב מדובר בדרך לעולם זוהר יותר. אנשים רבים שחוו מוות קליני דיברו על כך שראו את האור בקצה המנהרה, חלקם פגשו את קרוביהם שמתו זה מכבר, אחרים הסתכלו על כדור הארץ ממעוף הציפור.
"היה לי אור (כן, אני יודע איך זה נשמע), ונראה לי שראיתי הכל מבחוץ. היה אושר, או משהו. לא כאב בפעם הראשונה מזה הרבה זמן. ואחרי מוות קליני, היה מרגישה שחייתי סוג של חיים של מישהו אחר ועכשיו אני פשוט מחליקה בחזרה לתוך העור שלי, החיים שלי - היחידים שנוח לי בו. זה קצת צמוד, אבל זה צמוד נעים, כמו זוג בלוי. של ג'ינס שאתה לובש כבר שנים", אומרת לידיה, אחת המטופלות שסבלו ממוות קליני.
תכונה זו של מוות קליני, יכולתו לעורר דימויים חיים, היא עדיין נושא למחלוקת רבה. עם טהור נקודה מדעיתמנקודת מבט חזותית, מה שקורה מתואר בפשטות: מתרחשת היפוקסיה מוחית, מה שמוביל להזיות בהיעדר הכרה בפועל. איזה סוג של תמונות יש לאדם במצב הזה היא שאלה אינדיבידואלית לחלוטין. המנגנון שבו מתרחשות הזיות עדיין לא הובהר במלואו.
פעם תיאוריית האנדורפין הייתה מאוד פופולרית. לדבריה, רובמה שאנשים מרגישים במהלך חוויות של כמעט מוות ניתן לייחס לשחרור אנדורפינים עקב מתח קיצוני. מכיוון שאנדורפינים אחראים להנאה, ובפרט אפילו לאורגזמה, לא קשה לנחש שאנשים רבים שחוו מוות קליני ראו את החיים הרגילים שאחריהם רק לשגרה מכבידה. עם זאת, ב השנים האחרונותתיאוריה זו הופרכה מכיוון שחוקרים לא מצאו ראיות לכך שאנדורפינים שוחררו במהלך מוות קליני.
יש גם נקודה דתיתחָזוֹן. כמו, אכן, בכל מקרים שאינם ניתנים להסבר מנקודת המבט של מדע מודרני. אנשים רבים (כולל מדענים) נוטים להאמין שאחרי המוות אדם הולך לגן עדן או לגיהנום, וההזיות שראו אלו שחוו מוות קליני הן רק הוכחה לכך שגיהינום או גן עדן קיימים, כמו גם החיים שלאחר המוות בכלל. קשה מאוד לתת הערכה לדעות אלה.
עם זאת, לא כל האנשים חוו אושר שמימי במהלך מוות קליני.
"סבלתי מוות קליני פעמיים תוך פחות מחודש. לא ראיתי כלום. כשהחזירו אותי הבנתי שאני בשום מקום, בשכחה. לא היה לי שם כלום. הגעתי למסקנה שמשם אתה משתחרר. הכל לפי הפסד מוחלטאת עצמך, כנראה, יחד עם הנשמה שלך. עכשיו המוות לא באמת מדאיג אותי, אבל אני נהנה מהחיים", מצטט רואה החשבון אנדריי את הניסיון שלו.
באופן כללי, מחקרים הראו שבזמן מוות האדם, הגוף מאבד כמות קטנה ממשקלו (ממש כמה גרמים). חסידי הדת מיהרו להבטיח לאנושות שברגע זה הנשמה מופרדת מגוף האדם. למרות זאת גישה מדעיתקובע כי משקל גוף האדם משתנה עקב תהליכים כימיים המתרחשים במוח ברגע המוות.
דעתו של הרופא
הסטנדרטים הנוכחיים דורשים החייאה תוך 30 דקות מהפעימה האחרונה. החייאה מפסיקה כאשר מוחו של אדם מת, כלומר עם רישום EEG. אני אישית הצלחתי פעם להחיות חולה שלבו עצר. לדעתי, סיפוריהם של אנשים שחוו מוות קליני הם ברוב המקרים מיתוס או בדיה. מעולם לא שמעתי סיפורים כאלה מהמטופלים שלנו. מוסד רפואי. גם לא היו סיפורים כאלה מעמיתים.
יתר על כן, אנשים נוטים לקרוא למצבים אחרים לגמרי מוות קליני. אולי האנשים שכביכול סבלו מזה לא מתו בפועל, פשוט היה להם סינקופה, כלומר התעלפות.
הגורם העיקרי המוביל למוות קליני (כמו גם, למעשה, למוות בכלל) נותר בעינו מחלות לב וכלי דם. באופן כללי, סטטיסטיקה כזו אינה נשמרת, אך עלינו להבין בבירור שמוות קליני מתרחש תחילה, ולאחר מכן מוות ביולוגי. מכיוון שהמקום הראשון בתמותה ברוסיה תפוס על ידי מחלות לב וכלי דם, הגיוני להניח שהן מובילות לרוב למוות קליני.
דמיטרי ילצקוב
רופא מרדים-החייאה, וולגוגרד
כך או אחרת, תופעת חוויות כמעט מוות ראויה ללימוד מדוקדק. וזה די קשה למדענים, כי בנוסף לעובדה שיש צורך לקבוע איזה תהליכים כימייםבמוח להוביל להופעת הזיות מסוימות, יש צורך גם להבחין בין אמת לסיפורת.
עובדות מדהימות
רבים מתפקודי גופנו ממשיכים לתפקד במשך דקות, שעות, ימים ואפילו שבועות לאחר המוות. קשה להאמין, אבל דברים מדהימים קורים לגוף שלנו.
אם אתה מוכן לפרטים קשים, אז המידע הזה הוא בשבילך.
1. צמיחת ציפורניים ושיער
זו יותר תכונה טכנית מאשר תכונה ממשית. הגוף כבר לא מייצר שיער או רקמת ציפורניים, אלא שניהם ממשיכים לצמוח במשך מספר ימים לאחר המוות. למעשה, העור מאבד לחות ונסוג מעט אחורה, חושף יותר שיער וגורם לציפורניים שלך להיראות ארוכות יותר. מכיוון שאנו מודדים את אורך השיער והציפורניים מהנקודה שבה השיער יוצא מהעור, טכנית זה אומר שהם "גדלים" לאחר המוות.
2. פעילות מוחית
אחד מ תופעות לוואי טכנולוגיה מודרניתהוא מחיקת הזמן בין חיים למוות. המוח עלול להיסגר לחלוטין, אבל הלב עדיין יפעום. אם הלב נעצר לדקה ואין נשימה, אז האדם מת, והרופאים מכריזים על מותו גם כשהמוח טכנית עדיין חי במשך מספר דקות. במהלך הזמן הזה, תאי המוח מנסים לחפש חמצן וחומרי מזון כדי לתמוך בחיים עד כדי כך שלרוב זה מוביל לנזק בלתי הפיך, גם אם הלב גורם לפעום שוב. דקות אלו לפני נזק מוחלט ניתן להאריך, בעזרת תרופות מסוימות ובנסיבות הנכונות, למספר ימים. באופן אידיאלי, זה ייתן לרופאים הזדמנות להציל אותך, אבל זה לא מובטח.
3. צמיחת תאי עור
 זוהי פונקציה נוספת חלקים שוניםהגוף שלנו, שמתפוגג בקצבים שונים. בעוד שאובדן מחזור הדם יכול להרוג את המוח תוך דקות, תאים אחרים אינם זקוקים לאספקה קבועה. תאי עור שחיים בשכבה החיצונית של גופנו רגילים לקבל את מה שהם יכולים בתהליך שנקרא אוסמוזה, ויכולים לחיות מספר ימים.
זוהי פונקציה נוספת חלקים שוניםהגוף שלנו, שמתפוגג בקצבים שונים. בעוד שאובדן מחזור הדם יכול להרוג את המוח תוך דקות, תאים אחרים אינם זקוקים לאספקה קבועה. תאי עור שחיים בשכבה החיצונית של גופנו רגילים לקבל את מה שהם יכולים בתהליך שנקרא אוסמוזה, ויכולים לחיות מספר ימים.
4. הטלת שתן
אנו מאמינים כי הטלת שתן היא פונקציה רצונית, למרות שהיעדרה אינה פעולה מודעת. באופן עקרוני, אנחנו לא צריכים לחשוב על זה, מכיוון שחלק מסוים במוח אחראי לתפקוד זה. אותו אזור מעורב בוויסות הנשימה וקצב הלב, מה שמסביר מדוע אנשים חווים לעתים קרובות הטלת שתן לא רצונית אם הם משתכרים. העובדה היא שהחלק במוח ששומר על סוגר השתן סגור מדוכא, ומאוד מספר גדול שלאלכוהול יכול להשבית את הוויסות של תפקודי הנשימה והלב, ולכן אלכוהול יכול להיות מסוכן באמת.
למרות שהקשיחות גורמת לשרירים להתקשות, זה קורה רק מספר שעות לאחר המוות. מיד לאחר המוות, השרירים נרגעים, מה שגורם למתן שתן.
5. עשיית צרכים
כולנו יודעים שבתקופות של לחץ, הגוף שלנו נפטר מפסולת. חלק מהשרירים פשוט נרגעים ומתרחש מצב מביך. אבל במקרה של מוות, כל זה מקל גם על ידי הגז המשתחרר בתוך הגוף. זה יכול לקרות מספר שעות לאחר המוות. בהתחשב בכך שגם העובר ברחם מבצע את פעולת עשיית הצרכים, ניתן לומר שזהו הדבר הראשון והאחרון שאנו עושים בחיינו.
6. עיכול
7. זקפה ושפיכה
כאשר הלב מפסיק לשאוב דם בכל הגוף, הדם נאסף במקום הנמוך ביותר. לפעמים אנשים מתים בעמידה, לפעמים בשכיבה עם הפנים כלפי מטה, ולכן אנשים רבים מבינים היכן יכול להצטבר דם. בינתיים, לא כל השרירים בגופנו נרגעים. סוגים מסוימים של תאי שריר מופעלים על ידי יוני סידן. לאחר ההפעלה, התאים מוציאים אנרגיה על ידי מיצוי יוני סידן. לאחר המוות, הקרומים שלנו נעשים חדירים יותר לסידן והתאים אינם מוציאים כל כך הרבה אנרגיה כדי לדחוף החוצה את היונים והשרירים מתכווצים. זה מוביל לקשיחות מורטס ואפילו שפיכה.
8. תנועות שרירים
 למרות שהמוח עלול למות, אזורים אחרים במערכת העצבים עשויים להיות פעילים. אחיות הבחינו יותר מפעם אחת בפעולות של רפלקסים שבהם העצבים שולחים אות עמוד שדרה, ולא הראש, מה שהוביל לעוויתות שרירים ועוויתות לאחר המוות. יש אפילו עדות לתנועות קטנות של בית החזה לאחר המוות.
למרות שהמוח עלול למות, אזורים אחרים במערכת העצבים עשויים להיות פעילים. אחיות הבחינו יותר מפעם אחת בפעולות של רפלקסים שבהם העצבים שולחים אות עמוד שדרה, ולא הראש, מה שהוביל לעוויתות שרירים ועוויתות לאחר המוות. יש אפילו עדות לתנועות קטנות של בית החזה לאחר המוות.
9. קוליות
בעיקרו של דבר, הגוף שלנו מלא בגז וליחה הנתמכים על ידי עצמות. נרקב מתרחש כאשר חיידקים מתחילים לפעול ושיעור הגזים גדל. מכיוון שרוב החיידקים נמצאים בתוך הגוף שלנו, הגז מצטבר בתוכו.
קשיחות מורטס מובילה להקשחה של שרירים רבים, כולל אלו שעובדים. מיתרי קול, וכל השילוב הזה יכול לגרום לצלילים מפחידים שמגיעים מגוף מת. אז יש עדויות לאופן שבו אנשים שמעו את הגניחות והחריקות של אנשים מתים.
10. הולדת ילד
זו סצנה נוראית לדמיין, אבל היו מקרים שבהם נשים מתו במהלך ההריון ולא נקברו, מה שהוביל להמצאת מונח שנקרא "גירוש עוברי לאחר המוות". גזים המצטברים בתוך הגוף, בשילוב ריכוך הבשר, מביאים לגירוש העובר.
למרות שמקרים כאלה הם נדירים מאוד ונושאים ספקולציות רבות, הם תועדו בתקופה שלפני חניטה נכונה וקבורה מהירה. כל זה נראה כמו תיאור מסרט אימה, אבל דברים כאלה קורים באמת, וזה משמח אותנו שוב שאנחנו חיים בעולם המודרני.
פונקציות רבות גוף האדםלאחר המוות הם ממשיכים לתפקד במשך מספר דקות, שעות או אפילו שבועות. זה נשמע כמו מדע בדיוני, אבל זו עובדה מתועדת. ציפורניים ושיער צומחים מספר ימים לאחר המוות, וגם תאי העור מתפקדים. הוכח שהמוח ממשיך לתפקד במשך זמן מה. אז כמה זמן חי המוח לאחר מותו של אדם?
מחלוקות ותיאוריות
מחקרים רבים בוצעו, שתוצאותיהם היו ההצהרה כי המוח האנושי ממשיך לתפקד במשך 4-6 דקות לאחר מותו של הגוף. מדענים רבים התווכחו על איך אדם רואה ומתייחס אליו מוות משלוועדיין לא יכול להגיע למסקנה משותפת.
חלק מהרופאים מאמינים שהמוח של האדם מת מיד, אחרים - שהוא ממשיך לעבוד עד זמן מסויים. בדיקות אחרונות הראו שאחרי המוות, עבודתה של מערכת העצבים המרכזית לא נפסקת. לכן, במצב של מוות קליני, אדם יכול להיות מודע למה שקרה לו, כי ההכרה ממשיכה לתפקד.

הרפואה המודרנית הגיעה רמה גבוהההתפתחות. מכשירים חדשים יכולים לשמור על הגוף במצב עבודה (שאיבת דם וחמצן) במשך שנים. לכן עלתה שאלה סבירה: כמה זמן חי המוח לאחר המוות, ומה בכלל יכול להיחשב למוות? הסימפטום העיקרי שלו הוא מוות של נוירונים, מה שמוביל לאובדן האישיות של הפרט.
מת מנקודת מבט מדעית
מחלה קשה או פציעה קטלנית מובילה לדלדול הגוף ולהתפתחות מצב תרמי. כתוצאה מכך, התפקוד של כל האיברים והמערכות מופרע.
בשלב זה, התערבות בזמן של רופאים בעזרת טיפול נמרץ יכולה לעזור להחזיר את הגוף לקדמותו.
אם החייאה אינה נותנת תוצאה חיובית, מתרחש מצב טרום-אגונלי, שהמאפיינים העיקריים שלו הם:
- ירידה בלחץ הדם;
- תגובה מוחית חלשה לגירויים;
- קצב לב איטי;
- נשימה חלשה.
הגוף משתמש בכל כוחו כדי לתקן את המצב. לכן, במצב של ייסורי מוות, אדם עשוי להרגיש שיפור, אך זה נמשך רק רגע. מֶרכָּזִי מערכת עצביםאינו מתמודד עם עבודתו, כך שניתן להחזיר את הלחץ והנשימה יכולה לחזור לקדמותה.

הגוף מוציא על זה את כוחו האחרון, ולאחר מכן מתרחש מוות קליני. אין נשימה, הלב אינו פועם, כל התהליכים המטבוליים בתאים מאטים ונעצרים. לגוף חסר חמצן, המוח סובל הכי הרבה. לאחר מותו בפועל של הגוף, חומרי המזון המאוחסנים נמשכים לא יותר מ-6 דקות. זה בדיוק כמה זמן המוח עובד לאחר דום לב.
אם תוך 6 דקות לאחר דום לב וחוסר נשימה, פעולות הכרחיותלהחייאה, שתמנע נמק של תאי איברים, אז אתה יכול להחזיר אדם לחיים.
אם התרחש מוות ביולוגי, כלומר, קליפת המוח מתה, אז זה בלתי הפיך. בעזרת המכשיר אפשר לשמור על פעימות הלב ולאוורר את הריאות לזמן מה, אבל זה כבר לא סימן חיים.
כיצד משפיע חוסר חמצן על המוח?
קיימות שתי צורות של מחסור בחמצן:
- נזק אנוקסי. המוח נטול חמצן לחלוטין דרך עצירה פתאומיתמחלת לב, חנק או כל פציעה אחרת.
- נזק היפוקסי. הוא מקבל מינון קטן יותר מהדרוש לתפקוד מלא.
האיבר לא ייפגע בכמה שניות ללא חמצן, כך שאנשים יכולים לצלול או לחיות עם בעיות נשימה.
כמה זמן המוח חי ללא חמצן? תחילתה של פגיעה אנוקסית תלויה בגורמים רבים: מצב האיבר, רמת החמצן בדם בזמן הפציעה, מצב כלליגוּף. דקה ללא חמצן עלולה לגרום לפציעות חמורות, והמצב רק מחמיר:
- 180 שניות יגרמו לאובדן הכרה;
- נוירונים מתחילים למות לאחר דקה ללא חמצן;
- 3 דקות מובילות לתוצאות חמורות;
- 5 דקות הן מוות בלתי נמנע;
- 10 דקות - תרדמת, בעוד המוח עדיין יכול לתפקד, אך סובל מנזק חמור;
כמה דקות לוקח למוח למות לחלוטין? 15 דקות מספיקות לתוצאות בלתי הפיכות.
אם אתם מאמנים את הגוף, אתם יכולים לעצור את הנשימה עד 22 דקות, והמוח לא סובל מנזק.
למה חמצן כל כך חשוב?
ממשקל הגוף הכולל, חומר אפורתופס רק 2%, אך יחד עם זאת, לפעולה מלאה, הוא צורך 20% מכלל הגז הנכנס לגוף. ללא חמצן, המוח לא יוכל לעשות את עבודתו.

גלוקוז נחוץ לביצוע כל פעילות, כגון הנוירונים השולטים בכל תפקודי הגוף. ללא חמצן, תאים לא יוכלו לייצר חומר זה ולאחר מכן להמיר אותו לאנרגיה הדרושה.
אם מונעים מהמוח חמצן, סיבת המוות שלו תהיה חוסר היכולת להזין את התאים, כי פשוט לא תהיה אנרגיה (גלוקוז) לכך.
מה מאשר מוות מוחי?
הקריטריונים העיקריים למוות עשויים להיות הבאים:
- חוסר תגובה לגירויים חיצוניים.
- אין רפלקס גזע המוח:
- סַם הַקאָה;
- תגובת אישונים לאור;
- תגובות קרנית;
- אין נשימה.
אבל אינדיקטורים כאלה לא תמיד יכולים להצביע על התרחשות המוות. IN חובהלמדוד את האישונים, שאמורים להיות מורחבים לחלוטין או בגודל ממוצע. אם האישונים צרים, הדבר עשוי להצביע על נוכחות של תהליכים חיוניים.
באופן כללי, קשה מאוד לקבוע מצב זה; כל טעות תעלה בחייו של המטופל. ישנם קריטריונים בסיסיים למוות איברים, שנוסחו ב-1968 בהרווארד. כל הנוירולוגים והמחייאים נצמדים אליהם ומשתמשים בהם תמיד לפני כיבוי מכשיר ההנשמה ומכריז על מוות.

ראשית, כל חולה מאובחן עם מחלה, שעל בסיסה כל סיבות אפשריותשהוביל למוות של המוח האנושי. לאחר מכן, כל התנאים שיש אינדיקטורים חיצונייםדומה למוות, אבל יכול להיות הפיך:
- מנת יתר של תרופות;
- הרעלת הגוף עם רעלים;
- תפקוד לקוי של המערכת האנדוקרינית.
לאחר מכן, הרופאים קובעים את הסימפטומים של עצירת איברים:
- תרדמת;
- אין תגובה לכאב ולחומרים מגרים;
- אין תגובה של אישונים לאור;
- היעדר רפלקסים של הלוע, קנה הנשימה וגלגל העין.
כמו כן, מתבצעת בדיקה לנוכחות נשימה - הדם רווי גזים, השולט בכמותם, ולאחר מכן מופסק האוורור המכני ונמדדת רמת הפחמן הדו חמצני בעורקים. התוצאה נחשבת חיובית ב-60 מ"מ כספית. אומנות. וחוסר נשימה. אם הנשימה מתחדשת, הריאות מאווררות שוב ומנסות לשחזר את התפקודים החיוניים של האדם.

שלב נוסף הוא מעקב אחר אדם במשך 6 שעות עם נזק מוחי ראשוני. הם בודקים את כל הפרמטרים, נוכחות תגובה, ועוקבים אחר כל השינויים שעלולים להופיע בנוכחות פעילות מוחית.
כמה זמן המוח שורד לאחר דום לב?
מחקרים שנערכו הראו כי הפעילות של מערכת העצבים המרכזית בהיעדר פעימות לב לכל אחד אדם בודדמחזיק מעמד אחרת. לכן, אי אפשר לומר בדיוק כמה זמן חי המוח לאחר דום לב. כאשר אספקת החמצן נפסקת מיידית, אי אפשר לחשב את משך המוות הקליני, שמוביל למותו.
הנוירונים שסובלים הכי הרבה הם אלו שמתחילים למות לאחר 10 דקות ללא טעינה. אבל למעשה, התאים האלה יכולים להמשיך לעבוד. היו מקרים שבהם, לאחר החייאה, החלו שוב אזורים מתים לתפקד כבעבר.
נזק לאיברים עקב מחסור בחמצן תלוי באינדיקציות רבות. לאחר טיפול איכותי, נזק מסוים עשוי להיות פיצוי או להיעלם. אם הוא הרבה זמןהיה ללא חמצן, ההשלכות עשויות לכלול:
- נזק לאזורים ספציפיים (אובדן יכולת הדיבור, אך המטופל מבין את השפה);
- שינוי באופי;
- בעיות זיכרון;
- אובדן קואורדינציה (יש אנשים שכבר לא יכלו לכתוב או ללכת);
- תפיסה לקויה של כאב;
- שינויים התנהגותיים, בריחת שתן, תוקפנות;
- התרחשות של כאב כרוני כאשר אין פציעה (מתרחש כאשר האיבר אינו יכול לעבד נכון את המידע שהתקבל);
- מחלת נפש.
מוות מוחי פירושו הפסקה מוחלטת ובלתי הפיכה של פעילותו החיונית, כאשר הלב ממשיך לפעום והנשימה נשמרת באמצעות אוורור מלאכותי (ALV).
למרבה הצער, מספר החולים שיש להם אירועים בלתי הפיכים במוח הוא גדול. הטיפול בהם מתבצע על ידי מומחי החייאה, המבטיחים תחזוקה של מערכות תומכות החיים העיקריות - נשימה וזרימת דם. מנקודת מבט רפואית ואתית, תמיד קשה לקבוע את עובדת הבלתי הפיך של מוות מוחי, כי זה אומר להודות אדם מת, למרות שהלב שלו ממשיך לפעום.
המוח חי לאחר מותו של אדם במשך כחמש דקות, כלומר לאחר דום לב, הוא עדיין מסוגל לשמור על פעילותו למשך זמן מה. בתקופה זו, חשוב מאוד להספיק לבצע החייאה, ואז הסיכויים של חיים מלאיםיהיה. אחרת, מוות נוירוני בלתי הפיך יהיה קטלני.
עבור קרובי משפחה וחברים, סוגיית ההכרה בקרוב חולה כבלתי בר-קיימא עקב מוות מוחי קשה מאוד: רבים מאמינים שיקרה נס, אחרים מאמינים שהרופאים לא עושים מספיק מאמצים כדי "להחיות" את החולה.
ישנם מקרים תכופים של ליטיגציה וסכסוכים כאשר קרובי משפחה רואים בניתוק מכונת ההנשמה מוקדמת או שגויה. כל הנסיבות הללו מאלצות אותנו להחפץ את נתוני הסימפטומים, בדיקות נוירולוגיות ואחרות, כך שתשלול טעות, והרופא שכבה את ההנשמה אינו פועל כתליין.
ברוסיה וברוב המדינות האחרות, מוות מוחי מזוהה עם מוות של האורגניזם כולו, כאשר שמירה על התפקודים החיוניים של איברים אחרים באמצעות תרופות וטיפול בחומרה אינה מעשית, מה שמבדיל בין מוות מוחי ממצב וגטטיבי ותרדמת.
כפי שכבר צוין, בתנאים רגילים, מוות מוחי מתרחש 5 דקות לאחר הפסקת הנשימה ודופק הלב, אך מתי טמפרטורות נמוכותו מחלות שונותניתן להאריך או לקצר את התקופה הזו. בנוסף, אמצעי החייאה וטיפול יכולים לשחזר את פעילות הלב ולספק אוורור של הריאות, אך לא תמיד ניתן להחזיר את תפקוד המוח למצבו המקורי - ייתכן תרדמת, מצב וגטטיבי או מוות בלתי הפיך רקמת עצב, דורש גישות שונות של מומחים.
מוות מוחי שנקבע באמצעות קריטריונים ברורים הוא הסיבה היחידה כאשר לרופא יש את הזכות לכבות את כל המכשירים תומכי החיים מבלי להסתכן באחריות משפטית. ברור שניסוח כזה של השאלה דורש עמידה בכל האלגוריתמים האבחוניים למצב זה, ושגיאה אינה מתקבלת על הדעת.
שלבי אבחון מוות מוחי
ל הגדרה מדויקת, המוח חי או בלתי הפיך וכבר חלו בו שינויים בחיים, פותחו המלצות ברורות שאותן יש לעקוב אחר כל מומחה שנתקל במטופל במצב קשה.
אבחון מוות מוחי כולל מספר שלבים:
- קביעה מדויקת של הגורם לפתולוגיה.
- אי הכללה של שינויים מוחיים אחרים הדומים מבחינה קלינית למותו, אך בתנאים מסוימים יכולים להיות הפיכים.
- קביעת עובדת הפסקת הפעילות של המוח כולו, ולא רק המבנים האישיים שלו.
- קביעה מדויקת של אי הפיכות של נזק מוחי.
בהתבסס על נתונים קליניים, לרופא יש את הזכות לבצע אבחנה של מוות מוחי ללא שימוש בשיטות אבחון אינסטרומנטליות נוספות, שכן הקריטריונים שפותחו מאפשרים לקבוע את הפתולוגיה בדיוק מוחלט. עם זאת, בזמננו, כאשר המסקנה לגבי מחלה כלשהי מבוססת על מגוון תוצאות אובייקטיביות, בדיקות אינסטרומנטליות ומעבדה מעורבות בתהליך האבחון.

זלוף מוחי ב-MRI הוא תקין (שמאל), עם מוות מוחי (במרכז), עם מצב צמח(בצד ימין)
בחינות נוספות אינן מודרות אלגוריתמים לאבחוןבמקרה של מוות מוחי, אך אינם נדרשים בהחלט. מטרתם היא לזרז את התבססות עובדת המוות המוחי, במיוחד במקרים מורכבים קלינית, אם כי בהחלט ניתן להסתדר בלעדיהם. ברוסיה, רק אלקטרואנצפלוגרפיה ואנגיוגרפיה של עורקי הצוואר והחוליות מותרים כאלה המהימנים היחידים בקביעת סימנים של אי-הפיך. הפרעות במוח.
תכונות וקריטריונים להכרזה על מוות מוחי
ברפואה, המושגים של מוות קליני וביולוגי מתייחסים לכל הגוף, מה שמרמז על הפיכות או אי הפיכות של שינויים המתרחשים. יישום פרמטר זה על רקמת עצבים, אנו יכולים לדבר על מוות מוחי קליני ב-5 הדקות הראשונות לאחר הפסקת הנשימה, אם כי המוות של נוירונים בקליפת המוח מתחיל כבר בדקה השלישית. מוות ביולוגי מאפיין הפרעה כוללת של פעילות המוח שלא ניתן להחזיר אותה בשום אמצעי. פעולות החייאהוטיפול.
הצורך להעריך את מצב המוח בדרך כלל מתעורר במצבים של תרדמת ודומיהם, כאשר החולה מחוסר הכרה, מגע עמו בלתי אפשרי, המודינמיקה ותפקוד הלב עלולים להיות לא יציבים, הנשימה לרוב נתמכת על ידי מכשיר, איברי האגן אינם. נשלט, אין תנועה ורגישות, רפלקסים ו טונוס שריריםהולכים ומתפוגגים.
הערכת הגורמים למוות מוחי
לרופא יש את הזכות להתחיל לאבחן מוות מוחי ביולוגי רק כאשר הגורמים והמנגנונים הגורמים לשינויים ברקמת העצבים ידועים במדויק. הסיבות להפרעות מוחיות בלתי הפיכות יכולות להיות ראשוניות, הנגרמות מנזק ישיר לאיבר, ומשניות.
נזק מוחי ראשוני המוביל למוות מוחי מעורר על ידי:
- כבד ;
- , הן טראומטיות והן ספונטניות;
- כל טבע (טרשת עורקים, תרומבואמבוליזם);
- מחלות אונקולוגיות;
- חריף,;
- הועבר פעולה כירורגיתבתוך הגולגולת.
נזק בלתי הפיך משני מתרחש עקב פתולוגיה של איברים ומערכות אחרות - דום לב, הלם, היפוקסיה חמורה על רקע הפרעות מחזוריות מערכתיות, חמורות תהליכים זיהומייםוכו.

שלב אבחון חשוב הוא הדרה של כל השאר מצבים פתולוגיים, שעלול להתבטא בסימפטומים הדומים למוות מוחי, אך עם זאת, הם עשויים להיות הפיכים עם יחס הולם. לפיכך, אין אפילו להניח את האבחנה של מוות מוחי עד שמומחה מוודא שאין השפעות כגון:
- שיכרון, הרעלת סמים;
- היפותרמיה;
- הלם היפווולמי עקב התייבשות;
- תרדמת מכל מוצא;
- ההשפעה של מרפי שרירים, חומרי הרדמה.
במילים אחרות, תנאי הכרחי לאבחון מוות מוחייהיה חיפוש ראיות לכך שהתסמינים אינם נגרמים על ידי תרופות המדכאות את רקמת העצבים, הרעלה, הפרעות מטבוליות או זיהומים. במקרה של שיכרון מבוצע טיפול מתאים, אך עד לביטול סימניו, לא נלקחת בחשבון מסקנה לגבי מוות מוחי. אם לא ייכללו כל הסיבות האפשריות לחוסר תפקוד מוחי, אזי תועלה שאלת מותו.
כאשר צופים בחולים שיש להם הפרעות במוחהטמפרטורה שעלולה להיות קשורה לגורמים אחרים, נקבעת טמפרטורת פי הטבעת, אשר לא צריכה להיות פחות מ-32 מעלות צלזיוס, סיסטולית לחץ עורקילא פחות מ-90 מ"מ כספית. אמנות, ואם הוא נמוך יותר, תרופות כלי דם ניתנות תוך ורידי כדי לשמור על המודינמיקה.
ניתוח נתונים קליניים
השלב הבא באבחון מוות מוחי, שמתחיל לאחר ביסוס הסיבות ואי הכללה של פתולוגיות אחרות, יהיה הערכת הנתונים הקליניים - תרדמת, היעדר רפלקסים של גזע המוח, חוסר יכולת לנשום ספונטנית (דום נשימה).
תרדמתהוא חוסר תודעה מוחלט. לפי רעיונות מודרניים, זה תמיד מלווה באטוניה מוחלטת מערכת שרירים. בתרדמת החולה אינו מגיב לגירויים חיצוניים, אינו חש כאב, שינויים בטמפרטורה של חפצים מסביב או מגע.
רפלקסים של גזע המוח נקבעים בכל החולים ללא יוצא מן הכלל עם מוות מוחי סביר,יחד עם זאת, כדי לאמת את האבחנה, תמיד נלקחים בחשבון הסימנים הבאים:
- אין תגובה לכאב עז מספיק באזורים מהם יוצאים הענפים העצב הטריגמינליאו היעדר רפלקסים אחרים, שהקשתות שלהם נסגרות מעל החלק הצווארי של חוט השדרה;
- העיניים אינן זזות, האישונים אינם מגיבים לגירוי קל (כאשר נקבע בבירור שאין השפעה של תרופות המרחיבות אותם);
- רפלקסים של קרנית, oculovestibular, קנה הנשימה, הלוע וה-oculocephalic אינם מזוהים.

הֶעְדֵר רפלקסים אוקולוצפלייםנקבע על ידי סיבוב ראשו של המטופל לצדדים עם עפעפיים מורמות: אם העיניים נשארות ללא תנועה, אז אין רפלקסים. סימפטום זה אינו מוערך בטראומה עמוד שדרה צוואריעַמוּד הַשִׁדרָה.

בדיקת רפלקסים אוקולוצפליים

חיבור של רפלקסים oculocephalic ו oculovestibular עם חיוניות גזע המוח
לשם קביעה רפלקסים oculovestibularראשו של המטופל מורם, וה מים קרים. אם גזע המוח פעיל, אז גלגלי עינייםיסטה לצדדים. סימפטום זה אינו מעיד על פציעה עור התוףתוך פגיעה בשלמותם. רפלקסים של הלוע וקנה הנשימה נבדקים על ידי עקירת הצינור האנדוטרכיאלי או החדרת קטטר שאיבה של הסימפונות.
אחד החשובים קריטריונים לאבחוןנחשב למוות מוחי חוסר יכולת לנשום באופן עצמאי (דום נשימה).אינדיקטור זה הוא האחרון בשלב ההערכה הקלינית של תפקוד המוח וניתן לקבוע אותו רק לאחר בדיקת כל הפרמטרים לעיל.
כדי לקבוע אם מטופל מסוגל לנשום בעצמו או לא, זה לא מקובל פשוט לנתק אותו מציוד ההנשמה, שכן להיפוקסיה פתאומית תהיה השפעה מזיקה על המוח ועל שריר הלב שכבר סובל. ניתוק מהציוד מתבצע על בסיס בדיקת חמצון אפנאי.
בדיקת דום נשימה כוללת בקרה הרכב הגזדם (ריכוז החמצן והפחמן הדו-חמצני בו), שעבורו מותקן צנתר בעורקים ההיקפיים. לפני ניתוק מכונת ההנשמה, אוורור הריאות מתבצע במשך רבע שעה בתנאים של CO2 ו- לחץ דם גבוהחַמצָן. לאחר שמירת שני הכללים הללו, מכבים את מכשיר ההנשמה, ומספק חמצן 100% לחות לקנה הנשימה דרך הצינור האנדוטרכאלי.
אם מתאפשרת נשימה ספונטנית, אזי עלייה ברמת הפחמן הדו חמצני בדם תוביל להפעלה של תאי הגזע. מרכזי עצביםוהופעת תנועות נשימה ספונטניות. הנוכחות של נשימה מינימלית אפילו משמשת סיבה למנוע מוות מוחיוחזרה מיידית לאוורור מכני. תוצאה חיוביתבדיקות, כלומר חוסר נשימה, יצביעו על מוות בלתי הפיך של מבני גזע המוח.
תצפית והוכחה של אי הפיכות של פתולוגיה
בהיעדר נשימה, אנו יכולים לדבר על אובדן הפעילות החיונית של המוח כולו; הרופא יכול רק לקבוע את העובדה שתהליך זה הוא בלתי הפיך לחלוטין. ניתן לשפוט את הבלתי הפיכות של הפרעות מוחיות לאחר תקופה מסוימת של התבוננות, בהתאם לגורם לפתולוגיה שגרמה למוות של רקמת העצבים.
אם התרחש נזק מוחי ראשוני, אז כדי לקבוע מוות מוחי, משך התצפית חייב להיות לפחות 6 שעות מהרגע שבו נרשמו לראשונה תסמיני הפתולוגיה. לאחר תקופה זו מתבצעת בדיקה נוירולוגית חוזרת, ואין צורך עוד בבדיקת דום נשימה.
בעבר הומלץ להשגיח על המטופל לפחות 12 שעות, אך כיום ברוב מדינות העולם הזמן הצטמצם ל-6 שעות, שכן מרווח זמן זה נחשב מספיק לאבחון מוות מוחי. בנוסף, לצמצום זמן התצפית יש תפקיד חשוב בעת תכנון השתלת איברים ממטופל מוות מוחי.
במקרה של נזק משני לרקמת העצבים, נדרשת השגחה ארוכה יותר לאבחון מוות מוחי - לפחות יממה מהרגע. תסמינים ראשונייםפָּתוֹלוֹגִיָה. אם יש סיבה לחשוד בהרעלה, הזמן גדל ל-72 שעות, במהלכן מתבצע ניטור נוירולוגי כל שעתיים. אם התוצאות שליליות, מוות מוחי מוכרז לאחר 72 שעות.
בהתבסס על הקריטריונים האבחוניים המוצהרים, במהלך התבוננות במטופל, נרשמים סימנים ללא ספק למוות מוחי - היעדר רפלקס ופעילות גזע המוח, בדיקת אפנאי חיובית. פרמטרים אלה נחשבים אינדיקטיביים ואמינים לחלוטין, אינם מחייבים בדיקה נוספת, לכן הם משמשים רופאים בכל רחבי העולם.
בדיקות נוספות
מהבדיקות הנוספות שעשויות להשפיע על האבחנה, והן מותרות. EEG מיועד לאותם חולים שקשה לקבוע להם רפלקסים - במקרה של פציעות וחשד לפציעות בעמוד השדרה הצווארי. עמוד שדרה, קרע בעור התוף. EEG מבוצע לאחר כל הבדיקות, כולל דום נשימה. במוות מוחי, זה מראה על היעדר פעילות חשמלית כלשהי ברקמת העצבים. אם האינדיקטורים מוטלים בספק, ניתן לחזור על המחקר או להשתמש בגירויים (אור, כאב).

כלי מוח שאינם קרסו הם נורמליים באנגיוגרפיה
אם EEG מסומן במקרים מורכבים מבחינה קלינית ואינו משפיע על משך התצפית הכללית, אז panangiography של עורקי הצוואר והחוליות נועדה לקצר זמן זה ככל האפשר. זה מבוצע בשלב האבחון הסופי ומאשר את אי הפיך של הפסקת פעילות המוח.
לדוגמה, במקרה של שיכרון אפשרי, יש להשגיח על החולה לפחות שלושה ימים, אך ניתן לקבוע מוות מוחי מוקדם אם, מיד לאחר הופעת סימנים לאובדן תפקוד מוחי, המחקר מתבצע פעמיים עורקים ראשייםמוח עם מרווח של לפחות חצי שעה. בהיעדר ניגודיות של העורקים, אנו יכולים לדבר על עצירה מוחלטת ובלתי הפיכה זרימת דם במוח, והתבוננות נוספת הופכת לבלתי מעשית.
וידאו: דוגמה לבדיקת EEG לאישור מוות מוחי
אבחון קליני של מוות מוחי ביולוגי הוא עתיר עבודה ודורש ניטור ותחזוקה מתמידים. פונקציות חיוניותלכן מזה שנים רבות נערך חיפוש אחר שיטה אחרת שתאפשר לנו לקבוע אבחון אמין בדיוק לא פחות מהקליניקה. עם זאת, לא משנה כמה המומחים ינסו, לא ניתן להשוות אף אחת מהשיטות המוצעות בדייקנות ובאמינות עם הערכה קליניתמצבי מוח. יתרה מכך, טכניקות אחרות מורכבות יותר, פחות נגישות, פולשניות או לא מספיק ספציפיות, והתוצאה מושפעת רבות מהניסיון והידע של הרופא.
הרצון לזרז את תהליך בירור המוות המוחי נובע במידה רבה מההתפתחות המהירה של ענף חדש ברפואה - השתלות. בהתחשב באבחנה של מוות מוחי מעמדה זו, אנו יכולים לומר שהמחיר של מסקנה לגבי מוות מוחי עשוי להיות לא אחד, אלא מספר חיים - הן של התורם הפוטנציאלי והן של אנשים אחרים הזקוקים להשתלת איברים, ולכן חיפזון או לא - עמידה באלגוריתם התצפית אינה מקובלת.
כאשר מחליטים להכריז על מוות מוחי, על הרופא לזכור את הצד האתי של הנושא ואת העובדה לחייו של כל אדם אין יסולא בפז, ולכן הציות הקפדני של מעשיו חוקים שנקבעוודרושות הוראות. שגיאה אפשריתעולה כבר מעלות גבוהותאחריות, מה שמאלץ אותך לשחק שוב ושוב ולפקפק, לבדוק שוב ולשקול כל צעד.
האבחנה של מוות מוחי נקבעת במשותף על ידי מומחה החייאה ונוירולוג, וכל אחד מהם חייב להיות בעל ניסיון של חמש שנים לפחות. אם יש צורך בבדיקה נוספת, מעורבים מומחים מפרופילים אחרים. השתלות ואנשים אחרים המעורבים באיסוף והשתלת איברים אינם יכולים ואינם צריכים להשתתף או להשפיע על תהליך האבחון של מוות מוחי.
לאחר אבחון...

ברגע שמוות מוחי אושר על ידי כל הנתונים הקליניים, לרופאים יש שלוש אפשרויות. במקרה הראשון, הם יכולים להזמין מושתלים להחליט בנושא איסוף איברים להשתלה (מנגנון זה מוסדר בחקיקה של מדינה מסוימת). בשנייה - דברו עם המשפחה שלכם, הסבירו את מהות הפתולוגיה והאי-הפיכות של נזק מוחי, ואז תפסיקו אוורור מלאכותיריאות. האפשרות השלישית - הכי לא משתלמת כלכלית ולא מעשית - ממשיכה לשמור על תפקוד הלב והריאות עד שהן מתפרקות והחולה מת.
הבעיה של מוות מוחי עם פעילות לב שלמה היא לא רק בעלת אופי רפואי. יש לו משמעותיים מוסריים, אתיים ו היבט משפטי. החברה כולה יודעת שמוות מוחי זהה למוות של החולה, אבל הרופאים צריכים לעשות מאמצים רציניים, טקט וסבלנות כאשר הם מדברים עם קרובי משפחה, מחליטים בנושאי השתלה וקביעת האופציה הסופית של פעולותיהם לאחר ביצוע האבחנה.
למרבה הצער, עדיין נפוצים מקרים של חוסר אמון ברופאים, חשדות בלתי מוצדקים לחוסר רצון להמשיך בטיפול והאשמות ברשלנות בתפקידם. אנשים רבים עדיין חושבים שעם הערכה שטחית של מצבו של החולה, הרופא פשוט יכבה את מכשיר ההנשמה מבלי לוודא שהפתולוגיה היא בלתי הפיכה. יחד עם זאת, בהתעמקות באלגוריתמי האבחון, ניתן לדמיין כמה ארוכה וקשה הדרך לאבחנה הסופית.
וידאו: מצגת-הרצאה על מוות מוחי


