ضرر مغلقلا تزال مشاكل المعدة تشكل مشكلة صعبة للأطباء. هذا يرجع إلى حقيقة أنه في تجويف البطنالعديد من الأعضاء الحيوية المعقدة الهيكل التشريحي, عدد كبير منمهم الضفائر العصبية; الأعضاء التي تودع كميات كبيرة من الدم، وهي الأعضاء التي يوجد بها الكثير من الضراوة في تجويفها النباتات الميكروبية; الأعضاء التي تنتج إنزيمات نشطة للغاية.
علامات تهيج الصفاق قد تشير إلى الحاجة تدخل جراحي، ولكن في ظل وجود استقرار الدورة الدموية، جنبا إلى جنب مع إصابات حادة يمكننا القيام بها التصوير المقطعيالبطن للتصنيف التشريحي للآفات مع إمكانية العلاج غير الجراحي لإصابات الأعضاء الداخلية المتني.
الضغط اليدوي على العرف الحرقفي الأمامي قد يؤدي إلى حركة غير طبيعية أو ألم في العظام، مما يشير إلى وجود كسر في الحوض لدى المرضى الذين يعانون من صدمة حادة في الجذع. في المرضى الذين يعانون من اختراق البطن أو أصابة بندقيهتحديد وجود الدم أثناء فحص المستقيم يدل على وجود ثقب في الأمعاء، ويتم علاجه جراحيا، دون الحاجة إلى دراسات محددة أخرى.
كل هذا في حالة إصابة أعضاء البطن يساهم في التطور السريع لالتهاب الصفاق والنزيف وحدوث تغيرات لا رجعة فيها. تتفاقم خطورة الإصابة بسبب حقيقة أن إصابات أعضاء البطن في كثير من الأحيان يتم دمجها مع إصابات أخرى (الأعضاء صدر، العظام).
حاليًا، بسبب النمو السريع للمعدات التقنية في الإنتاج والجيش والبحرية، وكثافة حركة المرور على الطرق، هناك زيادة في مستوى الإصابات في جميع البلدان الصناعية. وفقًا لمنظمة الصحة العالمية، يتم إدخال 10 ملايين شخص سنويًا إلى المؤسسات الطبية حول العالم بسبب إصابات البطن المغلقة. في هيكل إصابات وقت السلم، تمثل إصابات البطن المغلقة 4٪. ومن بين الضحايا 80% رجال تتراوح أعمارهم بين 20 و40 سنة. خلال الحرب العالمية الثانية، كانت نسبة الإصابات الحادة في البطن 3.8 في المائة العام الماضي - 5,9.
قد يكشف الفحص المهبلي لدى النساء عن علامات الاعتداء الجنسي، والنزيف، والشويكات العظمية الناشئة. كسور الحوض. قسطرة مثانةيسمح بمراقبة كمية البول، والتي يمكن استخدامها لتقييم الاستجابة السريرية لاستبدال الحجم. تعتبر قسطرة المثانة مهمة أيضًا لتقييم إنتاج البول. يشير وجود بيلة دموية عيانية إلى احتمال إصابة المسالك البولية العلوية أو السفلية. يُمنع استخدام قسطرة المثانة عندما تكون هناك علامات تشير إلى تورط مجرى البول، مثل نزيف مجرى البول، ورم دموي في جيب البلغم أو العجان، والبروستاتا في وضع زيادة لمس المستقيم لدى المرضى الذكور.
إذا تخيلنا حربًا تستخدم فيها أسلحة الدمار الشامل الحديثة، ففي مثل هذه الحرب سوف تسود آفات البطن المغلقة على تلك المفتوحة. بالإضافة إلى ذلك، سيتم دمجها ودمجها في الغالب.
إذا تخيلنا أنه في 20٪ من الحالات، يتم دمج صدمة البطن الحادة مع إصابة الدماغ المؤلمة (TBI)، في 70٪ - مع إصابات في الأطراف والعمود الفقري والحوض والأضلاع، ثم أهمية معرفة ميزات صدمة البطن الحادة وسيصبح تعقيد التشخيص والتكتيكات والمزيد من العلاج واضحًا.
وبسبب هذه النتائج، ينبغي إجراء تصوير مجرى البول بالحقن قبل حقن المثانة. إذا لم يتم العثور على أي خلل في إخراج البول، فيمكنك الخضوع لقسطرة المثانة. كما هو الحال في تشخيص الصدمة الحادة. في الحالات الفردية للأسلحة البيضاء، يمكنك التفكير في البديهيات المحافظة للجر بمساعدة عالم الأحياء.
يؤدي تلف الكبد إلى
الفحص السريري والإشعاعي في أبالياكو وتحديد مراحل كل حالة. في المرضى الذين يعانون من السمنة المفرطة أو الذين يعانون من سوء العلاج المشترك، قد يكون الأمر كذلك تخدير عامأثناء تنظير البطن. إذا كان هناك اختراق للوجه عند الفحص الموضعي للجرح أو اختراق الصفاق عند تنظير البطن، فيتم الإشارة إلى فتح البطن الاستكشافي.
تشمل الإصابات المعزولة تلف أحد أعضاء تجويف البطن، والإصابات المتعددة تشمل عضوين أو أكثر، والإصابات المجمعة تشمل تلف أعضاء البطن مع تلف أعضاء الصدر أو الجهاز العضلي الهيكلي أو إصابة الرأس، ولكن بشرط أن تهيمن إصابات البطن خطورة. وبسبب استخدام الأسلحة الحديثة فإن نسبة الإصابات المغلقة بشكل عام والبطن بشكل خاص تتزايد بشكل حاد.
على سبيل المثال، اعتمادًا على نوع السلاح الأبيض مثل الخناجر، قد يكون من الصعب التعرف على مسار الصفاق وتعطيله، وفي هذه الحالات الخيار الأفضلهو فتح البطن الاستكشافي. هذا هو السلوك الانتقائي للصدمة. جدار البطنيسمح بتقليل عدد عمليات فتح البطن السلبية أو غير العلاجية.
يتم إجراء فحص CT إيجابي عندما يكون هناك دليل على وجود اضطراب في البطن أو تلف في الهياكل خلف الصفاق مثل القولون وحصوات المرارة والمسالك البولية. المرضى الذين لديهم نتائج إيجابية للأشعة المقطعية، باستثناء أولئك الذين يعانون من آفات معزولة لبويضات الكبد الحرة داخل الصفاق، يجب أن يخضعوا لفتح البطن الاستكشافي.
لا تزال إصابات البطن واحدة من المشاكل الهامة ليس فقط في الجراحة الميدانية العسكرية، ولكن أيضًا في الجراحة في زمن السلم.
تمثل الإصابات الصناعية اليوم 4/5 من جميع إصابات البطن الحادة، والباقي - إصابات منزلية.
نحن مضطرون إلى إيلاء اهتمام كبير لهذه المشكلة أيضًا لأن معدل الوفيات بسبب صدمة البطن المغلقة مرتفع جدًا. واحد من أسباب مهمةارتفاع معدل الوفيات هو أنه في كثير من الأحيان توجد إصابات مشتركة وإصابات متعددة الأعراض الكلاسيكيةغالبًا ما يتم إخفاء "البطن الحاد" عن طريق الإصابات المصاحبة للجمجمة والدماغ أو الناجمة عن ورم دموي خلف الصفاق أو كسر في الأضلاع أو إصابة في العمود الفقري.
ولكن يجب أن نضع في اعتبارنا المشاكل الأخرى. في المرضى الذين يعانون من علامات الصدمة في البطن، مثل التهاب الصفاق، فتح البطن الاستكشافي. يتم ذكره على الفور، ومن السهل إلى حد ما اتخاذ القرار. هل يمكن أن يكون لديهم إصابة في الحجاب الحاجز لم تظهر بعد؟ هل يمكن أن يكون لديهم تشوهات حشوية لم تظهر بعد؟ الجواب على كلا السؤالين هو نعم. ولذلك، يشار إلى تنظير البطن بالفيديو.
في غياب مشاركة الهياكل النبيلة، فقط تمزقات الرافية. إجراء. في المرضى الذين لا يعانون من أعراض، خيارات التشخيص هي الفحص البدني المتسلسل، أو الأشعة السينية للصدر، أو تنظير الصدر، أو تنظير البطن، أو التصوير المقطعي المحوسب. بالنسبة لإصابات البطن أو الجانب الأيسر بسبب الأسلحة النارية، فإن الإجراء الأكثر أمانًا هو فتح البطن.
لذلك، في وقت ن. كان معدل وفيات بيروجوف بسبب صدمة البطن المغلقة 92٪، خلال الحرب العالمية الأولى - 70٪؛ خلال الحرب العالمية الثانية - 50%.
المسببات. معظم الأسباب الشائعةالإصابات الحادة هي الضربات على المعدة بأشياء ثقيلة، أو موجات الهواء والماء المتفجرة، أو القدم، أو القبضة، أو الرأس أثناء القتال، أو عند السقوط من ارتفاع؛ يحدث أيضًا الضغط أثناء الركام والإصابات الرياضية وما إلى ذلك.
السلوك التالي يعتمد في المقام الأول على استقرار المريض وآلية الإصابة. يسمح بذلك للأفراد المستقرين من وجهة نظر الجهاز التنفسي والدورة الدموية فحوصات إضافيةقبل أن تقرر ما إذا كانت هناك حاجة لعملية جراحية. المرضى غير مستقرين ويعانون من صدمة مخترقة. يشار إلى الجراحة التي يمكن أن تكون صدرية أو بطنية أو مجتمعة.
إذا كانت حالة الدورة الدموية طبيعية، فيجب وضع علامة على فتحات المدخل والمخرج بمشابك ورق أو أي مادة أخرى ظليلة للأشعة لتوفير إشارة إلى المسار المقصود. فائدة أخرى للتصوير الشعاعي البسيط للبطن هي اكتشاف وجود أجسام غريبة ظليلة للأشعة.
شخصية مختلفةتحدث الإصابات أيضًا بسبب آليات مختلفة لتلف أعضاء البطن.
مع ضربة حادة للمعدة، يتم تمزق أو سحق الأعضاء الموجودة في طريق القوة؛ عندما يتم تطبيق القوة بشكل غير مباشر، تحدث تمزقات في الجهاز الرباطي، عند السقوط من ارتفاع، تمزق الأعضاء مع تمزق الأوعية الكبيرة في تجويف البطن.
التصوير الشعاعي البسيط للحوض هو جزء من الفحص الإشعاعي الروتيني للمريض المصاب بصدمات متعددة، وخاصة في المرضى الذين يعانون من فحص طبي بالعيادةلا يمكن الاعتماد عليها، كما هو الحال في المرضى. مع مؤشر غيبوبة غلاسكو أقل من 12 أو عدم الاستجابة للمنبهات المؤلمة. في المرضى الآخرين مع موثوقة تجربة سريريةاستخدامها قد لا يكون ضروريا.
الغرض من الفحص هو اكتشاف تدمي الصفاق وقياسه لتحديد المرضى الذين يعانون من الآفات، وليس لإجراء التشخيص. العضو المصاب. لقد حل التصوير بالموجات فوق الصوتية محل تشخيص غسل الصفاق بناءً على مزاياه: سهولة الاستخدام. يمكن أن تكون محمولة، وسريعة، ويمكن تكرارها، ولا يمكن ذلك. أنت معرض لخطر التعرض للإشعاع.
الظروف المؤهبة لتمزق الأعضاء المجوفة هي الامتلاء بمحتوياتها ووجود التصاقات في تجويف البطن. يختلف تواتر إصابات أعضاء البطن أثناء الصدمة الحادة: المعدة والأمعاء 33٪، الكلى - 23٪، الطحال - 15٪، المثانة - 12٪، الكبد - 12٪، البنكرياس - 2 %.
هناك عدة عوامل تؤثر على استخدام الموجات فوق الصوتية. كالسمنة، ووجود انتفاخ الرئة تحت الجلد، ووجود انتفاخ مع الغازات، وجراحة البطن السابقة. استحالة المراقبة السريرية للبطن لدى المرضى الذين يتلقون مسكنات الألم لإجراء عمليات في أجزاء أخرى من الجسم خارج البطن أو يخضعون لدراسات إضافية طويلة الأمد.
إذا كانت نتيجة الاختبار سلبية، تتم إزالة القسطرة وخياطة الصفاق والجلد. إذا كانت نتيجة الاختبار إيجابية، تتم إزالة القسطرة فقط، ويتم وضع رقعة، ويتم تحويل المريض إلى مركز الجراحة. الميزة الكبيرة للتصوير المقطعي للبطن هي إمكانية تحديد مراحل تشريحية لآفات أعضاء البطن المختلفة. تعتبر الآفات من 1 إلى 3 طفيفة، وتصنف الآفات من الدرجة 4 و 5 على أنها آفات كبيرة. يساعد هذا المستوى من الضرر الجراح على اتخاذ القرارات المتعلقة بذلك إشارة جراحية.
بالنسبة للضحايا الذين يعانون من صدمة حادة في البطن، فإن المضاعفات الأكثر خطورة خطيرة:
نزيف غزير داخل البطن أو خلف الصفاق من تمزق الأعضاء المتني أو الأوعية المساريقية أو الأوعية الكبيرة خلف الصفاق.
التهاب الصفاق المنتشر العام بسبب دخول محتويات الأعضاء المجوفة إلى تجويف البطن، والتي تحتوي على سوائل إنزيمية عدوانية ونباتات ميكروبية نشطة.
أعراض الأضرار التي لحقت أعضاء متني
تتضاءل بعض هذه القيود مع زيادة الإلمام بالتقنية والخبرة. دور تنظير البطن في الصدمة لا يزال مثيرا للجدل. وقد أظهرت الدراسات الحديثة أن تنظير البطن له قيمة أكبر في اختراق الصدمات، وتجنب فتح البطن في أكثر من ثلثي المرضى الذين يشتبه في إصابتهم بصدمات داخل البطن. بالنسبة للصدمات الحادة، قد يكون تنظير البطن مساعدًا للتقييم.
هذا هو أفضل اختبار لتشخيص آفات الحجاب الحاجز، لكنه يحمل خطر استرواح الصدر الناتج عن ارتفاع ضغط الدم. يجب اتخاذ القرار النهائي بشأن دواعي الاستكشاف الجراحي على أساس نتائج التصوير المقطعي مع الصورة السريرية الكاملة، مع الأخذ في الاعتبار في المقام الأول استقرار الدورة الدموية والحاجة إلى استبدال السوائل بالمحاليل البلورية ومشتقات الدم، فضلاً عن الشخصية. حكم الجراح ذو الخبرة.
تنقسم إصابات البطن المغلقة إلى مجموعتين.
أولاً: الإصابات المغلقة دون الإضرار بالأعضاء الداخلية:
الأضرار التي لحقت جدار البطن الأمامي.
الأورام الدموية خلف الصفاق.
ثانيا. الإصابات المغلقة مع تلف الأعضاء الداخلية:
الأضرار التي لحقت أعضاء متني.
الأضرار التي لحقت الأعضاء المجوفة.
العوامل التي تسبب الأعراض في صدمة البطن الحادة هي الصدمة والنزيف والتهاب الصفاق. في حالة الصدمة وفقدان الدم، تمحى أعراض الكارثة داخل البطن، مما يعقد التشخيص، وفي حالة الإصابة المشتركة، يكون التعرف على طبيعة الإصابة أكثر صعوبة. ومن الضروري أن تؤخذ في الاعتبار النقاط التالية:
إصابة البطن المغلقة
سيؤدي الفشل في القيام بذلك إلى نتائج سريرية وحالة الدورة الدموية واستبدال السوائل بالإضافة إلى التقييم الشخصي من قبل جراح ذي خبرة. إن نجاح المبادئ التوجيهية غير الجراحية لإدارة إصابات الأعضاء الصلبة في حالات الصدمات البطنية الحادة وحالات مختارة من صدمات ذوي الياقات البيضاء، والتي تم اعتمادها في معظم مراكز الصدمات الكبيرة، قد شجع العلاج غير الجراحي المحافظ في المرضى الذين يعانون من جروح ناجمة عن طلقات نارية. على الرغم من خطر الآفات المصاحبة في أكثر من 95٪ من الحالات، فقد تم قبول هذا السلوك في مجموعة فرعية من المرضى دون اختراق البطن، والذي يمكن أن يكون واضحًا في بعض الأحيان سريريًا وفي حالات أخرى يتطلب تأكيدًا عن طريق اختبارات التصوير، وخاصة التصوير المقطعي المحوسب.
1. منذ الدقائق الأولى من الصدمة الحادة، تهيمن الأعراض صدمة مؤلمة. لكن الصدمة ليست مرافقة ضرورية للصدمة الحادة. وهو يصف شدة الإصابة، ولكن لا يوجد توازي واضح بين شدة الصدمة ودرجة تلف الأعضاء.
2. مع إصابة الأعضاء المجوفة في تجويف البطن، كما هو الحال مع القرحة المثقبة، تتميز فترات الصدمة والرفاهية الوهمية والتهاب الصفاق.
تم استخدام حجتين لتبرير العلاج غير الجراحي للإصابات المخترقة للبطن، سواء كانت ناجمة عن طلقات نارية أو طلقات نارية، وهما الانخفاض الكبير في معدلات الإصابة بالأمراض، والتكاليف المرتبطة بفتح البطن غير العلاجي، والقدرة على شفاء الأعضاء الصلبة المصابة كما يظهر في علاج الحالات الشديدة. إصابات هذه الأعضاء بصدمة حادة. الهدف من اعتماد دورة غير جراحية هو تقليل حدوث الدراسات السلبية دون زيادة حدوث الإصابة غير القابلة للاكتشاف.
3. في حالة تلف الأعضاء المجوفة في الساعة الأولى بعد الإصابة، يعاني الرجال من تباطؤ النبض والانتقال إلى التنفس الصدري.
4. يعد تحديد آلية الإصابة وموقعها أمرًا ضروريًا في تشخيص إصابات البطن الحادة، لذلك يجب الانتباه بجدية إلى العلامات المحلية للإصابة الحادة: السحجات والأورام الدموية والكدمات وانفصال الجلد.
وفي حالة جروح الأسلحة البيضاء، فإن المادة الحافظة هي السائدة اليوم، حيث أن 50% من عمليات فتح البطن تكون سلبية إذا كانت الجراحة إلزامية. يجب أخذ عوامل معينة بعين الاعتبار عند اختيار المرضى للعلاج غير الجراحي، أولها استقرار الدورة الدموية. يحتاج المريض الذي يعاني من عدم استقرار الدورة الدموية ولا يستجيب لاستبدال السوائل إلى استكشاف جراحي فوري. مريض يتمتع باستقرار الدورة الدموية، ويُعرف بأنه ارتفاع الضغط الانقباضي. أكثر من 90 ملم زئبق. يجب إجراء التدريج السريري والمخبري والإشعاعي لتحديد مدى الإصابة ووجود الإصابات المرتبطة بها بشكل مناسب.
5. في الدقائق الأولى بعد الإصابة، يحدث شلل جزئي في الأمعاء، وسرعان ما يظهر التمعج النشط إلى حد ما، ومع تطور التهاب الصفاق، يحدث الشلل الجزئي مرة أخرى.
6. بغض النظر عن مدى وضوح العلامات والأعراض الفردية لصدمة البطن المغلقة (CAT)، لا يمكن تشخيص الأضرار التي لحقت بأعضاء البطن إلا بناءً على مجموعة من الأعراض وتحليل شامل لطبيعة وموقع الإصابة.
ماذا يفعل الأطباء
يجب أن يشمل الفحص البدني دراسة محليةالجروح، على الرغم من أن تقييم سلامة اللفافة قد يكون صعبًا وغير دقيق جدًا عند مريض شاب لديه عضلات بطن متطورة. تظهر بعض الدراسات وجود آفات عضوية كبيرة في 21.4% فقط من الإصابات الجانبية البيضاء و7% من الإصابات البيضاء. ويعزى انخفاض معدل الإصابات الناجمة عن إصابات الظهر إلى سمك العضلات والحواجز الهيكلية. يجب استخدام التصوير المقطعي المحوسب ثلاثي التباين كفحص أولي لاختراق الصدمات الجانبية والخلفية في المرضى الذين يتمتعون بثبات ديناميكي الدم وليس لديهم علامات واضحة على الصفاق.
في كثير من الأحيان يكون من الضروري اللجوء إلى أساليب البحث الموضوعية (بزل البطن، تنظير البطن، طريقة النظائر المشعةوالتنظير الفلوري وفتح البطن).
تشخيص الأشخاص تحت تأثير الكحول أمر صعب للغاية. معلومات Anamnestic ليست متاحة بسهولة، و الصورة السريريةمنحرفة: لا يوجد ألم في البطن ولا حماية للعضلات ولا توجد أعراض تهيج الصفاق. يجب أن يؤخذ ذلك في الاعتبار حتى لا يفوت تشخيص التسمم بالكحول الإصابة التي تهدد الحياة. لا يُنصح دائمًا بما يسمى بالملاحظة الديناميكية في مثل هذه الحالات. يجب أن تكون التكتيكات نشطة للغاية.
الأضرار التي لحقت الكلى والحالب
من المخاطر المحتملة لإصابات الأسلحة البيضاء غير الجراحية إصابة الحجاب الحاجز التي لا يمكن اكتشافها. النتائج الإشعاعية من الأشعة المقطعية ليست محددة. معدل الوفيات بعد فتق الحجاب الحاجز بسبب إصابات السكين الأبيض يمكن أن يصل إلى 36٪. يحدث الفتق من خلال آفة الحجاب الحاجز الأيسر، حيث أنه على اليمين يتم تخزينه بواسطة الكبد.
يجب على المرضى الذين لديهم أدوات مثقوبة في البطن أن يخضعوا لعملية فتح البطن الاستكشافية لإزالتها تحت الرؤية المباشرة. إنه على وشكعلى الحفاظ على بيئة تشريحية مستقرة لمنع التقدم التغيرات الفسيولوجيةفي حالة استقلابية لا رجعة فيها، حيث يكون المرضى أكثر عرضة للوفاة بسبب العجز الوظيفي بدلاً من الإصلاح الفوري. ينبغي اتباع هذا النهج عندما تلاحظ التغيرات الأيضية والسيطرة على النزيف والمزيد من التلوث المعوي الإجمالي.
1. عيادة وتشخيص وعلاج الإصابات المغلقة لجدار البطن الأمامي. الأضرار المعزولة لجدار البطن الأمامي تمثل 25٪ من إصابات البطن. في حالة إصابة جدار البطن الأمامي، قد يكون هناك ورم دموي عضلي، ونزيف في الأنسجة البريتونية، وتلف الأوعية الشرسوفية، وتمزق العضلات. وتحدث التمزقات العضلية عند الرياضيين مع انقباض مفاجئ لعضلات البطن، عند رفع الأوزان الثقيلة، وكذلك عند الجنود أثناء الأنشطة الرياضية والمنافسات والتمارين الميدانية.
في حد ذاته، فإن الصدمة التي تصيب جدار البطن لا تشكل خطرا كبيرا. في كثير من الأحيان يتم حل الأورام الدموية وتتفاقم بشكل أقل. ومع ذلك، فإن هذا النوع من الإصابة يحاكي غالبًا إصابة داخل البطن ويتطلب تشخيصًا تفريقيًا دقيقًا.
تتجلى الصورة السريرية لإصابات جدار البطن في الألم الموضعي وتقلص العضلات. في البداية، يكون الألم موضعيًا في السرة، ثم يصبح منتشرًا. قد ينتشر الألم إلى الظهر و الأسطح الجانبيةالصدر حسب جانب الآفة. لا يشارك جدار البطن الأمامي في عملية التنفس. وبعد 34 ساعة من الإصابة يهدأ الألم، ولكنه يظهر عند تغيير وضع الجسم. من الأعراض المميزة زيادة حادة في الألم عندما تكون عضلات جدار البطن متوترة (يتم الكشف عنها من خلال طلب رفع الرأس أو الجزء العلويالجسم دون استخدام اليدين). عادة لا يتم ملاحظة الغثيان والقيء. يتم سماع أصوات تمعجية. لا توجد علامات على تهيج البريتوني. يتم الحفاظ على البلادة الكبدية.
يجب أن نتذكر أن كل ضحية تعاني من تلف في جدار البطن الأمامي قد تعاني أيضًا من تلف في الأعضاء الداخلية. إذا كان هناك اشتباه في إصابة الأعضاء الداخلية، فيجب اللجوء إلى بزل البطن أو تنظير البطن.
تقنية بزل البطن. في غرفة العمليات أو جناح مضاد الصدمات، تتم معالجة جدار البطن الأمامي للضحية بمحلول اليود، يليه إزالة اليود بالكحول (طريقة لعلاج المجال الجراحي، كما هو الحال أثناء فتح البطن).
بواسطة خط الوسطيتم تخدير البطن على مسافة 3 سم تحت السرة والجلد والأنسجة تحت الجلد بمحلول 0.5٪ من النوفوكين. هذا هو الموقع الأكثر شيوعًا لبزل البطن. ومع ذلك، يمكن إجراء بزل البطن على طول حافة العضلة المستقيمة البطنية، وكذلك على طول خط الوسط فوق السرة، اعتمادًا على الموقع المشتبه به لتلف العضو. ولكن مع وجود ثقب أسفل السرة، يكون من الأسهل إدخال قسطرة في تجويف الحوض، حيث يتراكم الدم ومحتويات الأعضاء المجوفة.
شق الجلد وتحت الجلد الأنسجة الدهنيةإلى الصفاق عن طريق شق 3-4 سم، ثم يتم خياطة الصفاق برباطين بخيط سميك بحيث يكون الحقن والثقب على بعد 1.5 سم من حافة الشق. ومن خلال سحب هذه الأربطة، يتم رفع جدار البطن الأمامي. في منتصف الشق، يتم ثقب الصفاق والصفاق بمبزل يبلغ قطره 8 ملم.
تجدر الإشارة إلى أنه في خط الوسط تحت الصفاق لا يوجد تقريبًا أي نسيج ما قبل الصفاق. في كثير من الأحيان، يكون الصفاق مجاورًا مباشرة لمرض الصفاق، وتكون الحلقات المعوية مجاورة له، لذلك لا ينبغي خياطة الصفاق بعمق. تحتاج إلى الخياطة حتى تتمكن من رؤية كيف تمر الإبرة على طول الصفاق، وبعد أن اخترقت الصفاق، ارفعه على الفور. تتم إزالة الماندرين ويتم إدخال قسطرة إحليلية معقمة أو أنبوب كلوريد الفينيل بطول 30-40 سم في تجويف البطن من خلال الأنبوب؛ يتم استنشاق المحتويات باستخدام حقنة.
إذا تم الحصول على الدم، يصبح من الواضح أن هناك نزيف داخل البطن. ويبقى السؤال المطروح هل سيستمر أم لا؟ إذا تخثر الدم المتدفق من المحقنة، يستمر النزيف ( اختبار إيجابيروفيلوا-جريجوار). في هذه الحالة، تتم الإشارة إلى المريض لإجراء عملية فتح البطن. إذا لم يتخثر الدم أو كان السائل الناتج ملطخاً بالدم أو الصفراء أو تنبعث منه رائحة البول أو محتويات الأمعاء، فيمكن تأجيل العملية حتى يتعافى المريض من الصدمة.
في هذه الحالة، تتم إزالة المبزل من تجويف البطن، ولكن تبقى القسطرة. ضع 1-2 غرز على الجرح واربط القسطرة بهذه الأربطة.
عند تنفيذ تدابير مضادة للصدمة، وكذلك عندما تضطر إلى تأجيل العملية، يتم سحب محتويات تجويف البطن بشكل دوري ومراقبة النزيف لمعرفة ما إذا كان النزيف قد تم استئنافه. في حالة استئناف النزيف، تتم الإشارة إلى عملية جراحية طارئة - فتح البطن - مع تنفيذ تدابير مضادة للصدمة بالفعل على طاولة العمليات.
إذا كان تجويف البطن جافا، يتم حقن 600-800 مل في تجويف البطن عن طريق القسطرة. محلول ملحيويستنشق مرة أخرى.
إذا كان السائل الناتج ملطخًا بالدم بشكل مكثف، أو يحتوي على خليط من البول أو محتويات الأمعاء، فيجب إجراء عملية جراحية طارئة. إذا كان السائل خفيفا، يتم تثبيت القسطرة ويتم استنشاق محتوياتها بشكل دوري.
يستخدم اختبار النويدات المشعة أيضًا لتشخيص النزيف الداخلي في الإصابات. ولهذا الغرض، يتم استخدام محلول غرواني من الذهب المشع Au-198 بجرعة قدرها 0.08 ميجابيكريل لكل 1 كجم من وزن جسم المريض، ألبومين مصل الدم، المسمى اليود المشعبجرعة 0.02 MBq لكل 1 كجم من الوزن. لقياس الإشعاع، يمكنك استخدام مقياس الإشعاع المحمول SRP-68-01، الموجود في الخدمة مع الجيش. جوهر هذه التقنية هو أن الذهب المشع يتم امتصاصه بسرعة، خلال 20 دقيقة، بواسطة الخلايا الشبكية البطانية للكبد. خلال هذا الوقت سرير الأوعية الدمويةيتم تطهيره تمامًا من هذه المادة (يتم إعطاؤه عن طريق الوريد). إذا، بعد هذا الوقت، يكشف قياس الإشعاع مادة مشعةفي أي نقطة في تجويف البطن (ما عدا منطقة الكبد)، فهذا يدل على وجود الدم المتدفق إلى تجويف البطن. ولذلك، يشار إلى فتح البطن في حالات الطوارئ.
علاج الأورام الدموية في جدار البطن الأمامي. يمكن ثقب الأورام الدموية ذات الحجم الكبير في جدار البطن بإبرة سميكة واستنشاق محتوياتها. يتم فتح الأورام الدموية القديمة وغسلها ببيروكسيد الهيدروجين وتصريفها. شفاء بالنية الثانوية. وينطبق الشيء نفسه على الأورام الدموية المتقيحة. إذا تشكل الفتق بعد إصابة جدار البطن بتمزق العضلات، يتم إجراء العملية الجراحية له كما هو مخطط له.
2. عيادة وتشخيص وعلاج الأورام الدموية خلف الصفاق. غالبًا ما تكون الأورام الدموية خلف الصفاق نتيجة لكسور في عظام الحوض، وخاصة نصف الحلقة الخلفية، لأن المساحات اللفافية للحوض لها اتصالات واسعة مع أنسجة الفضاء خلف الصفاق.
مصادر النزيف هي الأضرار التي لحقت الضفائر الوريدية والأوعية الرئيسية في منطقة الحوض، وأوعية عظام الحوض. ويكون النزيف غزيرًا أيضًا عند تلف العمود الفقري.
تتنوع الصورة السريرية للنزيف خلف الصفاق وتتكون من أعراض الصدمة والنزيف الداخلي ومتلازمة البطن الحادة. الأعراض الأكثر شيوعًا هي الألم الخفيف في البطن والموضعي شد عضلي، ضعف محدود في صوت القرع، الذي لا يتغير حدوده عندما يتغير وضع جسم المريض (أعراض جويس)، يظهر شلل جزئي في الأمعاء مبكرًا جدًا.
ومع ذلك، ينبغي أن يؤخذ في الاعتبار أنه مع نزيف حاد، يتم التعبير عن هذه العلامات بشكل ضعيف، وإذا كان هناك أيضا إصابة مشتركة، فإن تشخيص وتكتيكات الجراح صعبة للغاية. في كثير من الأحيان يتم تحديد الطبيعة الحقيقية للضرر فقط أثناء الجراحة. من ناحية أخرى، في حالة الأورام الدموية خلف الصفاق، لا ينصح بالجراحة، لذا فإن التشخيص الدقيق مهم جدًا.
يعمل بزل البطن وتنظير البطن على توسيع إمكانيات التشخيص بشكل كبير، واستخدامهما يجعل من الممكن القضاء على الأضرار التي لحقت بأعضاء البطن وتجنب العمليات الجراحية غير الضرورية التي تؤدي إلى تفاقم حالة المريض.
يتكون العلاج من عمليات نقل الدم والعلاج المرقئ وعلاج إصابات العظام. عندما تقيح الأورام الدموية، يكون الفتح والصرف ضروريين.
عادة ما يكون التشخيص مناسبًا إذا كان هناك أورام دموية خلف الصفاق فقط: فهي تحل بأمان. كسور عظام الحوض أو العمود الفقري تؤدي إلى تفاقم التشخيص بشكل حاد.
3. عيادة وتشخيص وعلاج الإصابات المغلقة لأعضاء البطن. تحدث الأورام الدموية وتمزق المساريقي في 10٪ من حالات الصدمات البطنية الحادة. قد تكون هناك خيارات:
1) كدمة مع تلف السفن الصغيرة؛
2) تمزق المساريق.
3) انفصال المساريقا.
خطورة هذه الإصابة هي النزيف الشديد واحتمال نخر جزء من الأمعاء.
يتم تحديد الصورة السريرية من خلال أعراض النزيف الداخلي الحاد والديناميكي انسداد معوي.
تشمل أعراض النزيف الداخلي ما يلي:
شحوب جلد;
آلام معتدلة في البطن.
انخفاض ضغط الدم.
عدم انتظام دقات القلب.
انخفاض في عدد خلايا الدم الحمراء.
انخفاض في كمية الهيموجلوبين.
انخفاض في الهيماتوكريت.
انخفاض الجاذبية النوعية للدم.
أعراض انسداد الأمعاء الديناميكي هي كما يلي:
انتفاخ؛
اختفاء الأصوات التمعجية المعوية.
إذا كانت هذه الأعراض خفيفة، يتم إجراء تنظير البطن أو بزل البطن لتوضيح التشخيص، وإذا كانت هناك أعراض مقنعة لنزيف داخل البطن، تتم الإشارة إلى فتح البطن في حالات الطوارئ.
تشخيص هذا النوع من الأضرار التي لحقت بأعضاء البطن قبل الجراحة يكاد يكون مستحيلا، فقط تنظير البطن في حالات نادرةيساعد على تثبيته قبل الجراحة.
تكتيكات الطبيب من قبل تدخل جراحييتكون من تخفيف الألم، وحظر تناول الماء، واستخدام المضاد الحيوي.
علاج. التحضير قبل الجراحة قصير المدى (ساعة واحدة) ويتكون من نقل الدم الكافي وإعطاء مسكنات الألم.
يتم إجراء فتح البطن المتوسط، وإزالة الورم الدموي المساريقي، وربط الأوعية المتضررة، وخياطة العيب المساريقي. إذا كان هناك شك حول صلاحية الأمعاء، يتم استئصال جزء من الأنسجة السليمة. في فترة ما بعد الجراحةيجب تعويض فقدان الدم. والباقي هو إدارة فترة ما بعد الجراحة، كما بعد جراحة الأمعاء.
تمثل إصابة المعدة ما يصل إلى 4٪ من إجمالي إصابات أعضاء البطن.
الأسباب الأكثر شيوعا لتمزق المعدة: ضربة للمعدة في منطقة شرسوفي، السقوط من ارتفاع كبير.
هناك:
1) كدمات في المعدة مع أو بدون ورم دموي داخل العضلات.
2) تمزق جدار المعدة :
ممتلئ (كامل سمك المعدة) ؛
غير مكتمل.
غالبًا ما تكون التمزقات موضعية على الجدار الأمامي للمعدة، أو عند الفؤاد أو عند البواب، أي. حيث يتم تثبيت المعدة.
عيادة. وكقاعدة عامة، يصاحب تمزق المعدة ألم شديد في الجزء العلوي من البطن، وغالبا ما تتطور الصدمة. بعد فترة وجيزة من الإصابة، يظهر القيء، وأحيانا ممزوج بالدم، ووجود غازات حرة في تجويف البطن، وتوتر حاد في عضلات جدار البطن الأمامي، وعلامة ششتكين-بلومبرج إيجابية، بلادة في المناطق المنحدرة من تجويف البطن، ويلاحظ غياب التمعج عند التسمع. في وقت مبكر جدًا، خلال ساعة واحدة، يظهر ألم حارق في الظهر، عميقًا في البطن، بالقرب من العمود الفقري. في حالة الكدمات والتمزقات غير الكاملة، بعد زوال الصدمة، تبدأ فترة "السلامة الوهمية"، ولا تظهر أي أعراض "كارثة في تجويف البطن". يستمر الألم المعتدل لمدة شهر، وقد يحدث غثيان وقيء.
إذا أدى ورم دموي في جدار المعدة إلى تغيرات غذائية، فقد يتطور ثقب في الجدار، ومع وجود ورم دموي غزير، يحدث نزيف ثانوي عند تمزق المصلية.
علاج إصابات المعدة هو جراحي. الوصول إلى الوسط العلوي. في حالة التمزق، يتم إجراء الخياطة بخياطة من صفين ويتم غسل تجويف البطن. يتم خياطة شق البطن باستخدام جهاز الري الدقيق (لإدارة المضادات الحيوية).
في حالة وجود التهاب الصفاق، يتم غسل وتصريف تجويف البطن، اعتمادًا على مدى انتشار التهاب الصفاق.
تتم فترة ما بعد الجراحة كما هو الحال مع القرحة المثقبة.
إن تشخيص الكدمات والأورام الدموية مواتٍ، أما بالنسبة للتمزق فهو يعتمد على الوقت المنقضي من الإصابة إلى الجراحة (إذا كان أكثر من 6 ساعات، يصل معدل الوفيات إلى 60٪).
تمثل إصابات الاثني عشر ما يصل إلى 5٪ من جميع إصابات أعضاء البطن.
الاثني عشر هو عضو ثابت وغير نشط، وبالتالي يتضرر بسبب الضغط أو الضربات العرضية. في كثير من الأحيان، يحدث الضرر في أماكن التثبيت الأكبر - في البواب وفي الرباط الثلاثي التوائم.
هناك تمزق في الأقسام داخل الصفاق وخلف الصفاق من الأمعاء. أعراضهم مختلفة.
عيادة. في حالة تلف القسم داخل الصفاق، تتسرب محتويات الاثني عشر إلى تجويف البطن. يظهر ألم شديد في المراق الأيمن، وينتشر تدريجياً في جميع أنحاء البطن. تتميز بشحوب الجلد، والخمول، وعدم انتظام دقات القلب، وجفاف الفم، والغثيان والقيء، وتوتر العضلات في جدار البطن الأمامي، وأكثر في النصف الأيمن، والأعراض الإيجابية للتهيج البريتوني، وضعف التمعج، بلادة في المناطق المنحدرة من تجويف البطن، صعوبة في إخراج الغازات، البراز، اختفاء بلادة الكبد.
تحدث صورة مختلفة تمامًا مع تمزق الاثني عشر خلف الصفاق. مباشرة بعد الإصابة، يلاحظ المرضى ألما خفيفا في الجزء العلوي من البطن، وأكثر على اليمين. ينتشر الألم إلى الظهر، وسرعان ما يختفي (فاصل خفيف)، وبعد 6-8 ساعات يشتد مرة أخرى. يظهر توتر العضلات في المراق الأيمن، وهو عرض خفيف من أعراض شيتكين-بلومبرج. لكن بلادة الكبد لا تزال قائمة، ولا يتم الكشف عن بلادة في المناطق المنحدرة.
مع أعراض ضئيلة، تزداد علامات التسمم: عدم انتظام دقات القلب، والنشوة، والعطش. ويرجع ذلك إلى تغلغل محتويات الاثني عشر في الأنسجة خلف الصفاق والتحلل الذاتي للأنسجة المحيطة. قد يكشف التصوير الشعاعي العادي لتجويف البطن عن انتفاخ الرئة خلف الصفاق. في بعض الأحيان ينتشر انتفاخ الرئة إلى الأنسجة تحت الجلدفي المنطقة القطنية وفي المناطق فوق الترقوة والرقبة. ويمكن أيضا الكشف عن Crepitation هنا.
يجب التمييز بين تمزق الاثني عشر خلف الصفاق والضرر الكلية اليمنى. تنظير الاثني عشر الليفي يساعد في التشخيص.
علاج الأضرار التي لحقت بالاثني عشر هو فقط التخدير الجراحي العام، الوصول - فتح البطن في خط الوسط العلوي أو طريقة فيدوروف في المراق الأيمن. في حالة تمزق الاثني عشر داخل الصفاق ، يتم خياطة عيب الجدار بخياطة من صفين ؛ في حالة التهاب الصفاق ، يتم تصريف تجويف البطن وفقًا للمبادئ العامة.
مع تلف خلف الصفاق في الاثني عشر، تنشأ أيضًا صعوبات أثناء التشخيص أثناء العملية. يستخدمون ثالوث لافيتي، والذي يتضمن:
ورم دموي خلف الصفاق.
انتفاخ الرئة في الأنسجة المحيطة.
تلون مصفر للطبقة الخلفية من الصفاق.
قد يكون هناك إفرازات صفراء في تجويف البطن الحر.
يتطلب وجود واحدة على الأقل من هذه العلامات تعبئة الاثني عشر وفقًا لكوشر ومراجعته (الشكل 151). يتم خياطة التمزق بخياطة من صفين، ويتم تصريف الأنسجة عن طريق شق إضافي في منطقة أسفل الظهر. في حالة التمزقات الكاملة، عندما لا يمكن خياطة نهايات الأمعاء دون شد، يمكن خياطة كلا الطرفين بإحكام ويمكن إجراء مفاغرة معدية معوية أو مفاغرة معوية معوية أو مفاغرة اثني عشرية.
في فترة ما بعد الجراحة، المضادات الحيوية، مضادات الإنزيمات، الأتروبين، التغذية الوريديةلمدة 4-5 أيام.
قد تتطور المضاعفات - البلغم خلف الصفاق ونواسير الاثني عشر ونخر البنكرياس.
التكهن خطير. الوفيات تصل إلى 50٪.
الأضرار التي لحقت بالأمعاء الدقيقة مع صدمة البطن المغلقة هي 30-37٪.
غالبًا ما يكون السبب هو ضربة حادة على المعدة (بلوح أو حذاء أو قبضة أو بعقب) أو كدمة في المعدة من السقوط أو ضربة على المعدة من موجة الهواء أو الماء. غالبًا ما تتضرر الأجزاء الثابتة من الأمعاء ( الجهاز الرباطي، عملية لاصقة). الامتلاء بالمحتويات وتورم الحلقات المعوية يؤدي إلى التمزق. كقاعدة عامة، لا تتضرر حلقات الأمعاء الفارغة المنهارة أثناء الإصابة المغلقة.
تتميز الإصابات التالية في الأمعاء الدقيقة:
1. كدمات دون المساس بسلامة جدار الأمعاء.
2. كدمات مع خلل في سلامة الغلاف المصلي.
3. كدمات مع تكوين ورم دموي داخل العضلات.
4. تمزق جدار الأمعاء.
يتم تحديد العيادة عن طريق الصدمة والنزيف والتهاب الصفاق.
بادئ ذي بدء - ألم شديد في جميع أنحاء البطن بعد الإصابة مباشرة، وتوتر العضلات في جدار البطن. المعدة لا تشارك في عملية التنفس. لم يتم سماع التمعج. في المناطق المنحدرة قد يكون هناك بلادة. اختفاء بلادة الكبد
أرز. 151. تعبئة الحزب الديمقراطي الكردستاني بحسب كوشر
هذا لا يحدث دائما. تم الكشف عن أعراض شيتكين بلومبرج في جميع أنحاء البطن. يمكن للفحص الرقمي من خلال المستقيم أن يكشف عن أمبولة فجوة وتراكم مؤلم للجدار الأمامي للمستقيم.
في الساعات الأولى، ترتفع درجة الحرارة وتتطور زيادة عدد الكريات البيضاء.
التصوير الشعاعي العادي أكثر احتمالية من القرع للكشف عن الغازات في تجويف البطن. في حالة التمزقات المغطاة، من الممكن حدوث "فجوة خفيفة" لمدة 5-6 ساعات.
إذا كان هناك أي شك حول التشخيص، فيجب إجراء بزل البطن أو تنظير البطن. يجب أن نتذكر: تأخير الجراحة أخطر بكثير من فتح البطن الاستكشافي.
العلاج: جراحة طارئة. لا يستغرق التحضير قبل الجراحة أكثر من ساعة واحدة، ويتكون من علاج مكثف مضاد للصدمات. تخدير عام. الوصول: فتح البطن في خط الوسط العلوي. عند فحص الأمعاء، ينبغي للمرء أن يتذكر إمكانية حدوث تمزقات متعددة.
يتم حل مسألة استئصال الأمعاء فقط بعد المراجعة الكاملة للأمعاء. يتم خياطة التمزقات المفردة بخياطة من صفين في الاتجاه العرضي. في حالة التمزقات المتعددة والمتباعدة بشكل وثيق، وكذلك عند فصل الأمعاء عن المساريق، يتم استئصال هذا الجزء. يتم غسل وتصريف تجويف البطن في حالة التهاب الصفاق المنتشر - في كل من المراق وفي كلتا المنطقتين الحرقفيتين.
إدارة فترة ما بعد الجراحة، كما هو الحال أثناء الجراحة على الجهاز الهضمي في حالات التهاب الصفاق.
المضاعفات ممكنة - شلل جزئي في المعدة والأمعاء، والحدث، والنواسير المعوية، وقرحة البطن.
النتيجة خطيرة وتعتمد على شدة الضرر المعوي ومدة التهاب الصفاق.
14% من جميع الإصابات الحادة تتضمن إصابة القولون. أسباب الإصابة هي نفس أسباب الإصابة بالأمعاء الدقيقة.
إن النباتات المعوية في القولون شديدة الضراوة، لذا فإن تلف القولون يؤدي بسرعة إلى التهاب الصفاق البرازي، وهو أمر مميت للغاية.
تصنيف إصابات القولون:
إزالة الكبريت من السطح؛
ورم دموي في جدار الأمعاء.
ورم دموي المساريقي.
تمزق جميع طبقات الأمعاء.
خلع المساريقي.
تعتبر العيادة في معظم الحالات نموذجية ومميزة للأضرار التي لحقت بالعضو المجوف، ولكن يجب أن نتذكر أن بعض أجزاء الأمعاء الغليظة لا يغطيها الصفاق وتقع خلف الصفاق. من الصعب جدًا تشخيص تمزق هذه الأقسام بسبب التأخر تطوير الأعراضالتهاب الصفاق. ولا تمر ساعات فقط، بل حتى أيام قبل ظهور الأعراض. ميزة أخرى: الضرب البرازفي تجويف البطن لا يسبب أعراض التهاب الصفاق على الفور، تمر 4-5 ساعات قبل ظهور الأعراض الواضحة.
علاج إصابات القولون يكون جراحيًا. تخدير عام. الوصول - فتح البطن المتوسط. بالنسبة للتمزقات الصغيرة، يتم خياطة العيب بخياطة من 3 صفوف. يتم غسل تجويف البطن جيدًا بمحلول من أدوية النتروفوران (فوراسيلين) وتصريفه. إذا لم يكن هناك التهاب الصفاق، في حالة وجود عيوب كبيرة، يمكن إجراء الاستئصال الأولي، ولكن في هذه الحالة من الضروري تفريغ الجزء المقرب من الأمعاء بشكل جيد (تخفيف الضغط عبر الشرج عن طريق تمرير مسبار فوق مفاغرة). إذا كان هناك التهاب الصفاق، فسيتم تطبيق فتحة الشرج غير الطبيعية. التكهن خطير للغاية، والوفيات تصل إلى 25٪. المضاعفات الرئيسية التي تؤدي إلى وفاة المريض هي التهاب الصفاق البرازي والبلغم خلف الصفاق.
يعد تلف المثانة أكثر شيوعًا عند حدوث كسر في عظام الحوض. ومع ذلك، إذا كانت هناك ضربة إلى المنطقة فوق العانة، إذا كانت المثانة ممتلئة، فقد تتمزق أيضًا. يمكن أن تكون تمزقات المثانة داخل الصفاق أو خارج الصفاق. تسود خارج الصفاق - 70٪. بشكل عام، تمزق المثانة المعزول بالنسبة لجميع أعضاء تجويف البطن هو 10-12٪. يحدث تمزق المثانة غالبًا أثناء التسمم بالكحول، عندما ينخفض منعكس التبول.
يعد تمزق المثانة داخل الصفاق إصابة خطيرة والتهاب الصفاق يتطور بسرعة كبيرة. ومع ذلك، فإن التشخيص المبكر لالتهاب الصفاق البولي أمر صعب، لأنه خلال الـ 10-12 ساعة الأولى من البول المعقم عمليًا يسبب تهيجًا طفيفًا جدًا للصفاق.
تتكون الصورة السريرية لتمزق المثانة داخل الصفاق لدى الضحية من رغبة مستمرة في التبول، وغالبًا ما تكون على شكل زحير. يتم إطلاق قطرة دم من مجرى البول. لا يستطيع المريض التبول من تلقاء نفسه. يكون المرضى في البداية مضطربين، ثم خاملين، وغير ديناميكيين، ويستلقون على ظهورهم وأرجلهم ممتدة إلى معدتهم. عطش وجفاف الشفاه. يزداد النبض، ويميل ضغط الدم إلى الانخفاض. البطن منتفخ إلى حد ما ويشارك في عملية التنفس، باستثناء أجزائه السفلية. تم إضعاف التمعج. علامة Shchetkin-Blumberg إيجابية بشكل ضعيف فوق العانة. تتطور أعراض التهاب الصفاق ببطء. وبنهاية اليوم الأول من لحظة الإصابة، يظهر بوضوح ضعف صوت القرع في المناطق المنحدرة من البطن. عند فحص المستقيم رقميا، من الممكن تحديد نتوء من الجدار الأمامي، مما يشير إلى وجود سائل في كيس دوغلاس.
مع تمزق خارج الصفاق، يصب البول في الأنسجة المحيطة بالمثانة، مما يسبب نخرها، وفلغمون الحوض وتجلط الأوردة في الحوض. يبدأ Urosepsis. يتطور تسلل المناطق الإربية الحرقفية بسرعة، حيث يتم الكشف عن التورم والألم.
تشخبص. في الحالات المشكوك فيها، يمكن إجراء تنظير المثانة. تساعد قسطرة المثانة على إجراء التشخيص. يوجد كمية قليلة جدًا من البول في المثانة، وقد يكون هناك بعض الدم فيها.
إذا مرت القسطرة، أثناء قسطرة المثانة، عبر العيب إلى تجويف البطن، فقد يتم إطلاق كمية كبيرة من السائل العكر مع محتوى عاليالبروتين (10 جم/لتر).
تعتبر طريقة تصوير المثانة بالأشعة السينية على النقيض مفيدة للغاية.
تشمل تكتيكات الطبيب قبل الجراحة القسطرة ووصف أدوية المسالك البولية (Furagin، Furadonin، furozolin).
العلاج الجراحي: فتح البطن المتوسط السفلي، ويتم خياطة عيب المثانة بخياطة من صفين دون التقاط الغشاء المخاطي، ويتم تصريف المثانة عن طريق وضع ناسور فوق العانة.
في حالة التمزقات داخل الصفاق، من الضروري إزالة السوائل بعناية من تجويف البطن وشطفها بمحلول فوراتسيلين 1: 5000 (8 لتر). يتم خياطة تجويف البطن باستخدام جهاز الري الدقيق لإعطاء المضادات الحيوية. في حالة تمزق المثانة خارج الصفاق، من الضروري استنزاف المساحة المجاورة وأماكن تسرب البول على نطاق واسع.
في فترة ما بعد الجراحة، هناك حاجة إلى إزالة السموم الكافية، والمضادات الحيوية، والمسالك البولية.
الوفيات تصل إلى 40٪.
من النادر حدوث تلف معزول في المرارة والقنوات الصفراوية خارج الكبد مع صدمة البطن المغلقة. هناك 4 أنواع من هذه الإصابة: تمزق المرارة، خلع المرارة، تمزق الكبد، الإصابات مجتمعة.
تتطور الصورة السريرية بسرعة، وهو ما يفسره التدفق الهائل للصفراء في تجويف البطن، ويتقدم بسرعة، وقد يكون هناك تشنجات وفقدان الوعي.
يشكو المرضى من ألم شديد في المراق الأيمن، وتوتر شديد في العضلات في جدار البطن الأمامي، ومحدودية الحركة. أعراض أورتنر، موسي، شيتكين بلومبرج إيجابية، ولا توجد أصوات تمعجية. في كثير من الأحيان، يتم التشخيص فقط أثناء الجراحة.
من الصعب تشخيص إصابات المرارة المعزولة في الساعات الأولى بعد الإصابة، حيث لا توجد أعراض محددة. فقط ظهور اليرقان وتغير لون البراز، وتراكم السوائل في تجويف البطن يوحي بهذه الإصابة، لكن هذه الأعراض تتطور متأخرة.
يمكن أن يقدم بزل البطن وتنظير البطن بعض المساعدة في التشخيص، أو بالأحرى، الإجابة على سؤال ما إذا كان فتح البطن ضروريًا.
العلاج جراحي. يفضل الوصول من خلال المراق الأيمن. بعد الفتح، يتم سحب الصفراء بعناية. في حالة تمزق المرارة أو تمزقها، يتم إجراء استئصال المرارة. في حالة تمزق القناة الصفراوية المشتركة، يتم خياطة الأخيرة على التصريف المفقود أو التصريف الذي يتم من خلال الاثني عشر والمعدة والمريء وإخراجها. يتم غسل تجويف البطن جيدًا، وتصريفه، وخياطته باستخدام جهاز الري الدقيق.
نتيجة الجراحة في الوقت المناسب مواتية.
الصدمة للأعضاء متني. يمثل تلف الكبد ثلث جميع إصابات أعضاء البطن.
غالبًا ما يتم دمج إصابة الكبد المغلقة مع إصابة الصدر والجمجمة والأطراف. الأسباب الأكثر شيوعا في وقت السلم هي حوادث الطرق، وأقل في كثير من الأحيان - السقوط، والقفز من المرتفعات. يتضرر الكبد المتغير مرضيًا (تليف الكبد والتهاب الكبد) حتى مع وجود إصابات طفيفة. تتنوع طبيعة الضرر: التكسير والتمزق والشقوق والقلعات والتمزقات تحت المحفظة مع تكوين ورم دموي. يتم أخذها في الاعتبار في تصنيف G.F. نيكولاييف:
1) تلف الكبد دون تلف الكبسولة:
الأورام الدموية تحت المحفظة.
الأورام الدموية داخل الأعضاء.
2) تلف الكبد مع تعطل الكبسولة:
شقوق مفردة ومتعددة.
الدموع مجتمعة مع الشقوق.
سحق وتقطيع إلى أجزاء منفصلة؛
تمزقات مع تلف المرارة والقنوات.
إصابات المرارة المعزولة.
الصورة السريرية تعتمد على طبيعة تلف الكبد. مع الأورام الدموية داخل الأعضاء، من الممكن الإصابة بالهيموبيليا (النزيف من خلال القنوات الصفراوية). قد يكون النزيف في الأمعاء غزيرًا. تتميز متلازمة الهيموبيليا بالألم الانتيابي الحاد في المراق الأيمن، نزيف الجهاز الهضمي، اليرقان.
سبب الألم الانتيابي، مثل المغص الكبدي، هو انسداد دوري للقناة الصفراوية المشتركة عن طريق جلطات الدم، مما يسبب ارتفاع ضغط الدم الصفراوي.
علاج الهيموبيليا المؤلمة هو جراحي. اعتمادًا على طبيعة الضرر، يتم تنفيذ العمليات التالية:
خياطة تجويف الورم الدموي بربط الأوعية.
سدادة والصرف الخارجي.
استئصال الفص أو جزء من الكبد.
الصرف الخارجي للقناة الصفراوية.
ربط الشريان الكبدي وفروعه.
مزيج من التدخلات المذكورة أعلاه.
مع الأورام الدموية تحت المحفظة، من الممكن حدوث تمزق (مرحلة) لمدة دقيقتين، أي. تمزق المحفظة بعد عدة ساعات أو حتى أيام من الإصابة، ويصاحبها نزيف حاد.
إن تشخيص الهيموبيليا المؤلمة خطير، وتصل نسبة الوفيات إلى 50٪.
في عيادة التمزقات وإصابات الكبد الأخرى، تظهر أعراض النزيف الداخلي الحاد والصدمة في المقدمة. الحالة العامةوكانت الإصابات خطيرة منذ الساعة الأولى. يؤدي استمرار النزيف إلى تفاقم حالة الصدمة، وانخفاض ضغط الدم، ويلاحظ عدم انتظام دقات القلب الشديد.
بناءً على حالة المريض وكمية الدم المفقود، هناك 3 درجات من شدة إصابة الكبد.
الدرجة الأولى - إصابات خطيرة، يمكن أن تحدث الوفاة في الساعات القادمة بعد الإصابة. نزيف غزير. لا يمكن استعادة أو تعويض اضطرابات الدورة الدموية بدون جراحة. خطر الجراحة مرتفع جدًا ("عملية اليأس"). معدل الوفيات 80%.
الدرجة الثانية - إصابات متوسطة الخطورة. صدمة 1-2 درجة، فقدان الدم المعتدل. يؤدي نقل الدم وبدائل الدم لمدة 1-1.5 ساعة إلى استقرار ديناميكا الدم. المخاطر التشغيلية معتدلة. الوفيات تصل إلى 25٪.
الدرجة الثالثة - إصابة خفيفة في الكبد المغلق. الصدمة ليست أكثر خطورة من الدرجة الأولى، وفقدان الدم طفيف. نادرا ما يشاهد. التشخيص صعب بسبب قلة الأعراض، لذلك يلجأون إلى تنظير البطن وبزل البطن. التشخيص مواتية مع العلاج الجراحي في الوقت المناسب.
جداً نقطة مهمةتشخيص إصابات الكبد المغلقة هو تحديد آلية الإصابة وتحليلها. يكشف الفحص الخارجي عن وجود سحجات وكدمات في منطقة المراق الأيمن أو القوس الضلعي، بالإضافة إلى كسور الأضلاع المغلقة. الجلد والأغشية المخاطية شاحبة والجلد مغطى بعرق بارد ولزج. المريض لا يستجيب والإثارة نادرة. يكون النبض 110-120 نبضة / دقيقة، ولكن في بعض الأحيان يحدث بطء القلب (نتيجة لتهيج العصب المبهم بسبب الصفراء المتدفقة في تجويف البطن). شكاوى من ألم في المراق الأيمن، يمتد إلى الكتف الأيمن. يكشف الجس أحيانًا عن ألم في المراق الأيمن وانتفاخ البطن وضعف حركية الأمعاء والسوائل في تجويف البطن. تم الكشف عن أعراض شيتكين-بلومبرج في 50٪ من المرضى.
في حالة الأورام الدموية تحت المحفظة، عادة ما تأتي الضحية فقط عندما ينفجر الورم الدموي. مع دخول المستشفى في الوقت المناسب باستخدام تنظير البطن، يمكن تشخيص ورم دموي تحت المحفظة قبل التمزق. بالإضافة إلى ذلك، يساعد الفحص بالموجات فوق الصوتية في تحديد الورم الدموي وتمزقاته.
في التحليل الكيميائي الحيويفي الدم، تم اكتشاف زيادة حادة في مستويات ناقلة الأمين (AlT، AST). ومن المهم أن نعرف أن هذه المؤشرات تزداد حتى مع إصابات الكبد الطفيفة.
يجب إجراء التشخيص التفريقي مع كسور الأضلاع المغلقة وإصابة الكلية اليمنى وإصابة الطحال والورم الدموي خلف الصفاق. وتكمن صعوبة التشخيص في أن هذه الإصابات مجتمعة. في هذه الحالة، يساعد تنظير البطن. عندما لا يكون ذلك ممكنا، يتم إجراء عملية جراحية طارئة.
يمكن أن يكون علاج إصابات الكبد محافظًا إذا تم اكتشاف ورم دموي تحت المحفظة بوضوح بالمنظار. التكتيكات - إدارة المريض في المستشفى الجراحي، والمراقبة الديناميكية. لمدة أسبوعين يجب على المريض الالتزام راحة على السرير. يوصف العلاج مرقئ، إذا تفاقمت الحالة، يشار إلى تنظير البطن.
الغالبية العظمى من المرضى الذين يعانون من إصابة الكبد يحتاجون إلى علاج جراحي. قبل العملية، يلزم نقل الدم عن طريق الوريد، وغالبًا ما يكون تيارًا. الشق الأنسب هو حسب فيدوروف أو كوشر. إذا كان التشخيص مشكوكًا فيه، يتم البدء بفتح البطن المتوسط، وإذا لزم الأمر، يمكن استكماله بفتحة عرضية. المهمة الأولى هي وقف النزيف. إذا كان النزيف من الكبد، فسيتم تثبيت الرباط الكبدي الاثني عشر، ثم يتم تطبيق مشبك ساتينسكي ناعم، وبعد ذلك يتوقف النزيف. مدة لقط الرباط هي 15 دقيقة، والنزيف الأطول يمكن أن يؤدي إلى نخر الكبد الإقفاري. خلال هذه الـ 15 دقيقة تحتاج إلى الربط السفن الكبيرةالكبد وحزم الجرح. إذا لم تكن 15 دقيقة كافية، تتم إزالة المشبك لمدة 3 دقائق، ثم يتم تطبيقه مرة أخرى. في حالة تلف الأوردة الكبدية، فإن هذه التقنية غير فعالة بسبب وجود تدفق دم عكسي. وفي هذه الحالة يتم تغليف الجرح بالمناديل، ومن ثم يتم تحديد طبيعة الضرر. أثناء العملية، يتم نقل الدم. إذا كان الدم المسكوب في تجويف البطن غير مصاب، يتم إعادة ضخه.
بالنسبة للتمزقات الصغيرة في الكبد ذات الحواف الناعمة القابلة للحياة، يتم تطبيق الغرز الكبدية وفقًا لـ Kuznetsov-Pensky (الشكل 152)، وفقًا لـ Oppel، وفقًا لـ Alperovich، وفقًا لـ Bregadze (الشكل 153). تتم إزالة المناطق المسحوقة من الكبد. علاج جروح الكبد على سطح الحجاب الحاجز أمر صعب للغاية. في هذه الحالات، يتم إجراء عملية استئصال الكبد أو خياطة الكبد على جدار البطن وفقًا لتيلكوف. بعد إيقاف النزيف، يتم وضع الثرب في أسفل الجرح باستخدام الغرز الكبدية وتثبيته على حواف الجرح (الشكل 154).
على الرغم من الطرق العديدة لخياطة جرح الكبد، ليس هناك ما يضمن إحكامه: فقد تتسرب الصفراء بين حواف الجرح، لذلك يجب وضع سدادة قطنية في مكان الخياطة.
في حالات الإصابات الشديدة في الكبد، يتم أحيانًا استخدام استئصال الفص أو الاستئصال الإسفيني للكبد. تنشأ هذه الحاجة عندما تتضرر الأوعية الرئيسية الكبيرة وقد تصبح أجزاء معينة نخرية.
إذا كانت حالة الضحية لا تسمح بالعلاج الجذري لجرح الكبد، فإنها تقتصر على الدكاك لوقف النزيف. وفي وقت لاحق، يمكن إجراء استئصال الكبد المتأخر. لا تتطلب فترة ما بعد الجراحة في حالات تمزق الكبد الصغيرة اتخاذ تدابير خاصة؛ في حالة الإصابات الكبيرة، بعد الاستئصال، من الضروري نقل الدم وعلاج الكبد (نقل البلازما، الفيبرينوجين، الألبومين، فيتامين ب، ج، وأيضا فيتوهيبات، جاما الجلوبيولين، الهرمونات الابتنائية).
بعد الجراحة، من الممكن تطوير مضاعفات مثل الفشل الكبدي الكلوي، والنزيف الثانوي، والالتهاب الرئوي، وذات الجنب، وفي أواخر فترة ما بعد الجراحة - الناسور الصفراوي، وخراجات الكبد.
أرز. 152. الغرز المرقئية لكوزنتسوف وبينسكي
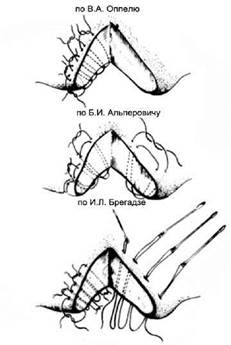
أرز. 153. خيوط الكبد
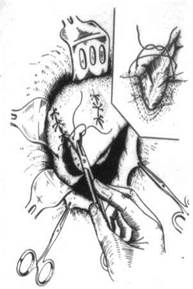
أرز. 154. خياطة تمزق الكبد
تمثل إصابات الطحال 30٪ من إصابات البطن المغلقة. يكون الطحال المتضخم أكثر عرضة للخطر بعد إصابته بالملاريا وارتفاع ضغط الدم البابي. من الممكن حدوث تلف في الطحال عند حدوث إصابات في أي جزء من البطن، ولكن في أغلب الأحيان بعد حدوث ضربة في المنطقة الشرسوفية أو في بروز الطحال.
يمكن أن تكون التمزقات مفردة أو متعددة، كما يتم ملاحظة وجود أورام دموية تحت المحفظة. في كثير من الأحيان، يكون الضرر الذي يلحق بالطحال معزولًا، ولكن يمكن أيضًا دمجه مع تلف الحجاب الحاجز والكلى والبنكرياس والمعدة.
الصورة السريرية لإصابة الطحال مع تمزق الكبسولة نموذجية: غالبًا ما تحدث صورة للنزيف الداخلي والصدمة إغماءمن بضع دقائق إلى عدة ساعات مباشرة بعد الإصابة. غالبًا ما يكون الألم موضعيًا في المراق الأيسر أو الشرسوفي، وينتشر إلى الكتف الأيسر أو لوح الكتف. وهناك أعراض تهيج الصفاق، والانتفاخ، وشحوب الجلد، والنبض السريع، وانخفاض ضغط الدم. أعراض شيتكين-بلومبرج ليست ثابتة. جدار البطن لا يشارك في عملية التنفس أو يشارك بدرجة محدودة، التمعج ضعيف، يتم اكتشاف السوائل في المناطق المنحدرة من تجويف البطن، هناك زيادة في حجم الطحال، قد يكون هناك بلادة في القرع صوت في المراق الأيسر، ألم في الجدار الأمامي للمستقيم أو مجرد نتوءه. المريض في وضع قسري - على الجانب الأيسر مع وضع ساقيه للداخل (أعراض روزانوف)، وعندما يحاول قلب المريض، يحاول اتخاذ الوضعية السابقة.
التغييرات في بارامترات الدم تميز فقدان الدم.
يساعد بزل البطن وتنظير البطن في التشخيص.
في علاج إصابات الطحال، بغض النظر عن طبيعة الإصابة، يشار إلى فتح البطن، وهذا ينطبق أيضًا على التمزقات تحت المحفظة. يتكون التحضير قبل الجراحة من استعادة فقدان الدم، ولكن لا ينبغي تحقيق التعويض الكامل، لأن هذا غير عملي مع النزيف المستمر. غالبًا ما تكون عمليات نقل الدم ضرورية أثناء الجراحة.
إذا كان الجراح واثقًا من وجود إصابة معزولة في الطحال، فسيتم إجراء شق في المراق الأيسر. في جميع الحالات الأخرى، تتم الإشارة إلى فتح البطن المتوسط العلوي ومراجعة أعضاء البطن، وإذا لزم الأمر، يمكن استكمال الوصول بشق عرضي لعضلة البطن المستقيمة. يتم إعادة ضخ الدم بعد ترشيحه من خلال 5-8 طبقات من الشاش وتثبيته بمحلول TsOLIPK. عندما يتضرر الطحال، تتم إزالته في الغالبية العظمى من الحالات (الشكل 155). في حالات نادرة، في حالة تلف الكبسولة، يمكن إنقاذ الطحال، ويتم خياطة الثرب في موقع التمزق أو استخدام تركيبات لاصقة حديثة.
من مضاعفات ما بعد الجراحةكثرة الصفيحات هي الأخطر. يزداد عدد الصفائح الدموية بعد استئصال الطحال دائمًا، لكنه لا يصل إلى حدود خطيرة، وبعد أسبوعين ينخفض. إذا وصلت نسبة الصفيحات إلى 750-10 9/لتر، فهناك خطر الإصابة بتجلط الدم (N-180-310). يشار إلى العلاج المضاد للتخثر تحت سيطرة مخطط التخثر.
معدل الوفيات لإصابات الطحال هو » 5%.
يشكل تلف الكلى 7% من جميع إصابات البطن، وفي 60% من الحالات يكون مصحوبًا بإصابة أعضاء أخرى. الكلى معرضة بشكل خاص للإصابة في موه الكلية، تقيح الكلية، ومرض الكيسات.

أرز. 155. ربط أوعية الطحال أثناء استئصال الطحال
بناءً على نوع الضرر، تنقسم هذه الإصابات إلى: تمزق الحمة دون تلف التجاويف، تمزق الحمة مع تلف التجاويف، سحق الكلى، تلف عنيق الأوعية الدموية، انفصال الكلى عن الكلى. الأوعية والحالب.
من خلال التوطين، يتم تمييز إصابات جسم الكلى، وقطب الكلى، وعنيق الأوعية الدموية.
وفقا لشدة الإصابة، يتم تصنيفها إلى خفيفة - تمزق الكبسولة، معتدلة - دون ضرر في التجاويف، شديدة - أضرار أكثر خطورة.
في عيادة إصابات الكلى، يلاحظ الألم في منطقة أسفل الظهر، ويمتد إلى الفخذ والعجان. تحدث بيلة دموية - من الجزئي إلى الكلي. في حالة تلف الحالب أو تمزق الكلى، قد لا تحدث بيلة دموية. يحدد الجس التورم في منطقة الكلى (ورم دموي، ورم دموي)؛ عندما ينفجر الصفاق، يتطور التهاب الصفاق وانتفاخ البطن. تتميز بغياب الضوضاء التمعجية، وهي علامة إيجابية لشيشكين-بلومبرغ.
في حالات التشخيص المشكوك فيه، يتم إجراء التسريب أو تصوير الجهاز البولي إلى الوراء، والتصوير الشعاعي البسيط، ومسح الكلى، وفحص تحديد الموقع بالصدى للكلى. ولكن يجب أن نتذكر أنه في اليوم الأول بعد الإصابة، تدخل الكلية في حالة صدمةولا يعمل، لذلك لا ينبغي إجراء التصوير الشعاعي للتسريب خلال هذه الفترة، في المستقبل، سيتم الإشارة إلى الطريقة.
العلاج: في 90% من الحالات يتم العلاج المحافظ. المؤشرات لذلك هي:
1) الحالة العامة مرضية؛
2) لا توجد علامات نزيف داخلي.
3) غياب بيلة دموية جسيمة.
4) عدم وجود زيادة في ورم دموي.
يوصف للمرضى الراحة الصارمة في الفراش لمدة 15 يومًا، والمراقبة الديناميكية، والعلاج المرقئ، والمسكنات، ومطهرات البول.
مؤشرات ل العلاج الجراحيالأتى:
1) أعراض النزيف الداخلي الشديد.
2) بيلة دموية حادة.
3) علامات تهيج البريتوني.
4) إذا كانت التدابير المضادة للصدمة (نقل الدم، بدائل الدم) غير فعالة ولا يمكن التخلص من الصدمة خلال ساعتين.
إذا لم يكن من المتوقع حدوث ضرر لأعضاء البطن الأخرى، فمن المستحسن إجراء عملية قطع القطن. في حالة الاشتباه بوجود إصابة مشتركة، فمن الضروري إجراء عملية فتح البطن في خط الوسط. في حالة حدوث إصابات جسيمة في الكلى أو سحق أو تمزق عنيق الأوعية الدموية، يشار إلى استئصال الكلية، ولكن ينبغي للمرء أن يكون مهتمًا دائمًا بوجود الكلية الثانية وحالتها.
إذا كانت الإصابة تسمح بخياطة جرح الكلى أو خياطة تمزق الحوض، فالجراحة المحافظة على الأعضاء هي الأفضل. قم بالخياطة باستخدام خيوط على إبرة مستديرة، ثم قم بخياطة القماش حتى عمق الجرح بالكامل. مع النهج القطني، يتم خياطة الجرح بالصرف. أثناء عملية فتح البطن، يتم إجراء شق إضافي على الجانب لتصريف المساحة المحيطة بالبطن. يجب خياطة الطبقة الخلفية من الصفاق فوق الكلى بشكل جيد. يتم وضع جهاز الري الدقيق في تجويف البطن لإعطاء المضادات الحيوية.
في فترة ما بعد الجراحة، يتم استخدام العلاج المرقئ، والمسالك البولية، والمضادات الحيوية، وعمليات نقل الدم. خلال الأسبوع، يتم مراقبة كمية البول اليومية ومستويات اليوريا والكهارل والبروتينات بدقة.
قد تتطور المضاعفات: مبكرًا أو نزيف متأخر، العمليات الالتهابية في الكلى، المسالك البولية، استسقاء الكلية، تكوين الحصوات، احتشاء الكلى، تخثر الأوعية الدموية الكلوية، البلغم البولي.
تمثل إصابات البنكرياس 4٪ من جميع إصابات أعضاء البطن، وغالبا ما يتضرر جسم البنكرياس.
هناك 4 أنواع من إصابات البنكرياس المغلقة:
1) كدمة الغدة مع الحفاظ على الصفاق الذي يغطيها.
2) تمزق كبسولة الغدة.
3) تمزق كامل للغدة.
4) انفصال جزء من الغدة.
عيادة الأعراض المميزةلا يوجد بها، فهي تشبه أعراض إصابة أعضاء البطن الأخرى.
في حالة عدم وجود التهاب الصفاق أو النزيف داخل البطن، مباشرة بعد الإصابة، يظهر ألم شرسوفي شديد، والذي يشع إلى لوح الكتف الأيسر، إلى منطقة أسفل الظهر، وفي كثير من الأحيان هناك آلام في الحزام.
الحالة العامة للمرضى حادة: شحوب الجلد، عدم انتظام دقات القلب، انخفاض ضغط الدم، والقيء المتكرر في بعض الأحيان. البطن متوترة ومؤلمة، وتشارك في عملية التنفس بدرجة محدودة، والأصوات التمعجية ضعيفة، وعلامة شيتكين-بلومبرج إيجابية.
في حالة الإصابات تحت المحفظة، تكون الصورة السريرية عبارة عن مسار من مرحلتين: بعد ساعة واحدة، يهدأ الألم إلى حد ما، وبعد 4-5 ساعات يشتد مرة أخرى، وتتطور أعراض التهاب البنكرياس والتهاب الصفاق بعد الصدمة.
عادة ما يتم التشخيص أثناء الجراحة لعلاج التهاب الصفاق أو النزيف داخل البطن.
في اختبارات البول، لا توجد زيادة تقريبًا في دياستاز في الساعات الأولى، وفي وقت لاحق، مع تطور التهاب البنكرياس، يرتفع مستواه.
علاج إصابات البنكرياس هو جراحي. الوصول - فتح البطن في خط الوسط العلوي.
في حالة الإصابة، غالبًا ما تكون هناك لويحات من النخر الدهني على الصفاق والثرب، مما يسهل التشخيص أثناء العملية الجراحية للورم الدموي في الأنسجة المحيطة.
يتم الوصول إلى البنكرياس عن طريق تشريح الرباط المعدي القولوني، ويتم تصريف الدم والانصباب من تجويف الثرب الأصغر. إذا كان الصفاق فوق الغدة سليمًا وكانت الغدة مصابة بكدمات ونزيف فيها، يتم سد الغدة بالنوفوكائين بمضاد حيوي أو مضادات الإنزيمات.
في حالة التمزقات غير الكاملة للغدة، يتم إجراء فغر الغدة، ويتم تطبيق تصريف الشاش المطاطي على الغدة.
إذا تمزقت الغدة تمامًا، تتم إزالة الجزء البعيد منها، ويتم ربط القناة برباط غير قابل للامتصاص، ويتم إجراء الصفاق باستخدام الثرب، ويتم إجراء تصريف الأنسجة خلف الصفاق (الشكل 156).
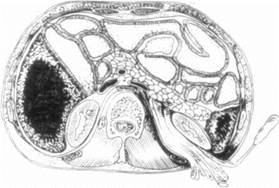
أرز. 156. الصرف القطني لإصابة البنكرياس
في فترة ما بعد الجراحة، يوصف الصيام لمدة 5 أيام، وإعطاء الوريد بلازما الدم، والألبومين، ومحلول الجلوكوز 20٪، ومحلول كلوريد البوتاسيوم 1٪، ومضادات تصل إلى 200000 وحدة، والمضادات الحيوية، والفيتامينات ب، ج، والهرمونات الابتنائية، 5 فلورويوراسيل. .
المضاعفات الأكثر شيوعًا بعد الجراحة هي التهاب البنكرياس التالي للصدمة، ونواسير البنكرياس، وكيسات البنكرياس.
معدل الوفيات يصل إلى 45٪.
4. ملامح الإصابات مجتمعة. عندما يتم الجمع بين إصابات البطن وإصابات الدماغ المؤلمة بسبب فقدان الوعي لدى الضحية، فمن الصعب جدًا تشخيص إصابة البطن. نظرًا للانخفاض الحاد في تفاعل الجسم مع المحفزات الخارجية والداخلية، فإن أعراض تلف أعضاء البطن لا يتم التعبير عنها تقريبًا أو تكون غائبة تمامًا.
في حالة فقدان الوعي غير الكامل (الخمول، حالة الذهول)، من الممكن الاتصال بالضحية، على الرغم من أنه من الصعب الحصول على أعراض خفيفة لإصابة أعضاء البطن. في غير واعيلا يوجد رد فعل على ملامسة البطن حتى مع وجود إصابة شديدة داخل البطن. يجب أن تكون منتبهًا لأي أعراض، حتى الخفيفة منها. يتيح لك الفحص المنهجي والمتسق والدقيق للجلد رؤية أدنى سحجات وخدوش وكدمات وانفصال البشرة.
الجلد والأغشية المخاطية للمرضى الذين يعانون من إصابات مشتركة شاحبة، مع التهاب الصفاق، يكون الجلد ذو لون رمادي ومغطى بعرق بارد ولزج. مع زيادة الضغط داخل الجمجمة، سيكون هناك احتقان في الوجه مع لون مزرق.
طبيعة القيء لها أهمية تشخيصية تفاضلية كبيرة. عندما تتضرر أعضاء البطن، يسبق ذلك التهوع والغثيان والقيء المؤلم؛ في حالة إصابة الدماغ المؤلمة، يحدث القيء دون إلحاح ويحدث بسهولة أكبر.
التنفس مع آفات البطن سطحي ومتكرر نوع الثدي- جدار البطن لا يشارك في عملية التنفس.
مع الصدمة مجتمعة، يتميز بطء القلب وارتفاع ضغط الدم، مع نزيف حاد داخل البطن، ينخفض \u200b\u200bضغط الدم ويتطور عدم انتظام دقات القلب.
عندما تتضرر أعضاء البطن، تتوسع حدقة العين، وتكون متطابقة على كلا الجانبين، وتتفاعل ببطء مع الضوء؛ في إصابات الدماغ المؤلمة، تنقبض حدقة العين، ولا تستجيب للضوء، وتتوسع في حالة احتضار. مع الصدمة المشتركة، يكون التلاميذ ضيقين، ويتفاعلون ببطء مع الضوء، وقد يحدث تفاوت الحدقة، وتضعف ردود الفعل القرنية أو تغيب.
في حالة إصابة الدماغ المؤلمة، حتى مع الحفاظ على الوعي، لا يوجد تقييم مناسب لحالتك وأحاسيسك، لذا فإن إنكار آلام البطن لا ينبغي أن يطمئن الجراح. يجب أن يكون ملامسة البطن حذرًا للغاية؛ فأدنى رد فعل (تعبيرات الوجه، محاولة إزالة اليد، زيادة التنفس، الإثارة الحركية) يمكن أن يشير أو يجعل من الممكن الاشتباه في تلف أعضاء البطن. ولا بد من استخدام طرق وتسمع البطن (بلادة في الأماكن المنحدرة، اختفاء بلادة الكبد، غياب الضوضاء التمعجية).
الاختبارات المعملية للدم والبول في الساعات الأولى بعد الإصابة ليست حاسمة.
لا يقدر بثمن معلومات مهمةيمكن توفير بزل البطن وتنظير البطن وطريقة النظائر المشعة وتحديد الموقع بالصدى. يمكن استخدام هذه الطرق لحالة أي مريض.
يجب أن يؤخذ في الاعتبار أن إصابات الدماغ الرضية المعزولة في كثير من الأحيان يمكن أن تكون مصحوبة بـ "بطن حاد كاذب". تتجلى متلازمة "البطن الكاذب" هذه في آلام البطن، وانتفاخ البطن، والغثيان، والقيء، وتوتر العضلات في جدار البطن الأمامي، أعراض إيجابيةشيتكين بلومبرج، عدم انتظام دقات القلب، العلوص الديناميكي. تشخيصه أمر صعب للغاية، وبزل البطن وتنظير البطن يوضحان الوضع.
علاج إصابات البطن والجمجمة الدماغية مجتمعة هو في الغالب جراحي. مهم جدا الاختيار الصحيحتسلسل الفوائد التشغيلية.
إذا زادت أعراض ضغط الدماغ (ورم دموي تحت العنكبوتية أو تحت الجافية)، فإنها تبدأ بفتح القحف، ثم، إذا لزم الأمر، يتم إجراء فتح البطن. في كثير من الأحيان، تتطلب إصابة أعضاء البطن ضرورة أكبر للتدخل الجراحي، ومن الضروري البدء بفتح البطن. إن استصواب التدخل الجراحي المتزامن من قبل فريقين هو أمر محل خلاف من قبل العديد من الجراحين بسبب الصعوبات في توفير تدابير الإنعاش، وإدارة التخدير، وما إلى ذلك.
تمثل الصدمات المشتركة للبطن والعمود الفقري حوالي 10٪ من جميع إصابات البطن. في كثير من الأحيان، يتم الجمع بين إصابة البطن وإصابات الجزء السفلي من العمود الفقري الصدري والقطني. أعراض البطن في هذه الحالات تمحى وتكون خفيفة. غالبًا ما تتضرر الأعضاء المتنيّة في تجويف البطن. في الوقت نفسه، مع الأضرار المعزولة في العمود الفقري، تظهر أعراض "البطن الحاد الكاذب". هذه المتلازمة هي نتيجة مباشرة لتشكيل ورم دموي خلف الصفاق وتهيج الجذور. الحبل الشوكي، وفي بعض الأحيان يشمل جميع أعراض الصدمة التي تصيب أعضاء البطن. في تشخيص متباينالعَرَض الوحيد المهم هو وجود غازات حرة في تجويف البطن، وهو أمر غائب في حالات إصابة العمود الفقري. في هذه الحالة، يلجأون إلى بزل البطن وتنظير البطن.
الأضرار التي لحقت العمود الفقري في وجود تلف في أعضاء البطن ليست موانع لفتح البطن.
تترافق الصدمة المشتركة في البطن والصدر مع فقدان شديد للدم وتطور الصدمة. التشخيص صعب، لأن علامات البطن إما محجوبة أو على العكس من ذلك، يتم تلخيصها، خاصة مع كسور الأضلاع، مما يؤدي غالبا إلى أخطاء تشخيصية وتكتيكية. التشخيص صعب للغاية عند الأشخاص الذين يعانون من فقدان كمية كبيرة من الدم أو الذين يعانون من التسمم. غالبًا ما يكون التحليل الشامل للمعلومات السريرية والتاريخية غير كافٍ، ثم يلجأون إلى التصوير الشعاعي العادي لتجويف البطن والصدر. كسور الأضلاع، انهيار الرئة، النزوح المنصفي، الصدر الدموي تميز حجم الضرر وحالة تجويف الصدر. التصوير الشعاعي العادي للبطن أقل إفادة: وجود غازات في تجويف البطن مع تمزق الأعضاء المجوفة، وحركة أعضاء البطن إلى تجويف الصدر مع تمزق الحجاب الحاجز. الفضاء الوربي له أهمية تشخيصية تفاضلية الحصار نوفوكائينمما يساعد على القضاء على "خطأ". المعدة الحادة» مع كسور في الأضلاع. يلعب بزل البطن وتنظير البطن دورًا مهمًا.
مع إصابات البطن والحوض مجتمعة، فإن العلامة المميزة والأكثر أهمية لإصابة الحوض هي نزيف غزيرفي أنسجة الحوض الرخوة مع انتشار الورم الدموي لأعلى في الفضاء خلف الصفاق. يمكن أن يصل فقدان الدم إلى 3 لترات. ورم دموي خلف الصفاق واسعة النطاق يشوه بشكل كبير أعراض البطن. في كثير من الأحيان، حتى الإصابات الشديدة في أعضاء البطن على خلفية ورم دموي خلف الصفاق واسعة النطاق، لا يمكن التعرف على كسر عظام الحوض والنزيف الحاد، لأنه لا توجد أعراض. أكثر إصابات الحوض شيوعًا هي المثانة، المساريقا المعوية، الكبد، الأمعاء الدقيقةوالطحال والكلى. غالبًا ما تكون الإصابات المركبة غير متوافقة مع الحياة، ويتم نقل الضحايا إلى مستشفى جراحي في حالة خطيرة، مما يجعل التشخيص أكثر صعوبة.
يتم تنفيذ تدابير الإنعاش النشط، إذا تحسنت الحالة، في حالة الاشتباه في تلف أعضاء البطن، يتم إجراء بزل البطن وتنظير البطن.
تعتبر الإصابات المشتركة للبطن والأطراف هي الأكثر ملاءمة من حيث التشخيص، على الرغم من أن هذا المزيج يصاحبه تطور صدمة بدرجة 2-3 درجات. الخطر الرئيسي هو تلف أعضاء البطن. عادة لا توجد صعوبات في إجراء التشخيص.
العلاج: يتم إجراء عملية فتح البطن أولاً بعد فترة قصيرة من السيطرة على الصدمة وفقدان الدم. يجب تثبيت الأطراف المصابة بالجبائر. بعد استقرار ديناميكا الدم في فترة ما بعد الجراحة، يتم حل مسألة طريقة علاج إصابات الأطراف. في كسر مفتوحمع الضرر الأوعية الدموية الكبرىيعمل فريقان في وقت واحد.
في حالة وجود إصابات خطيرة في أعضاء البطن تصبح نتيجة العلاج واضحة بعد 3-4 أيام من العملية، لذلك يتم تطبيق الجر أو الجبيرة مباشرة بعد العملية.
يتم حل مؤشرات تخليق العظم بعد 2-3 أسابيع.
ما هي كدمة البطن وماذا يستلزم هذا النوع؟ إصابات جسدية؟ يشعر الجميع بالقلق بشأن ما إذا كانوا سيطلبون رعاية الطوارئ. الرعاية الطبيةأم أن هناك العلاج المناسب؟ مثل هذه الإجابات البسيطة من شأنها أن تساعد العديد من المرضى على تجنبها مضاعفات خطيرة. لذلك، يجب أن تتذكر قاعدة مهمة: كدمة البطن هي إصابة خطيرة، وبعد ذلك تحتاج إلى رؤية الطبيب.
الأصناف والتشخيص
هناك نوعان من إصابات البطن: المفتوحة والمغلقة. جرح مفتوحويختلف في أنه عند تطبيقه يضر بسلامة الجلد. السبب الأكثر شيوعًا للإصابة المفتوحة هو جروح الطلقات النارية والسكاكين.
تتنوع أسباب صدمة البطن الحادة المغلقة:
- هبوط؛
- شد عضلي؛
- ضربات.
 غالبًا ما تتضمن إصابات البطن المفتوحة والمغلقة وجود إصابات تؤدي فيها كدمة جدار البطن إلى إصابة الأعضاء الداخلية (الأمعاء والطحال والكبد والكلى).
غالبًا ما تتضمن إصابات البطن المفتوحة والمغلقة وجود إصابات تؤدي فيها كدمة جدار البطن إلى إصابة الأعضاء الداخلية (الأمعاء والطحال والكبد والكلى).
لذا، الأعراض الرئيسية إصابة مفتوحةالبطن - انتهاك لسلامة جلد منطقة البطن. أعراض إصابة مغلقةعديد:
- حاد و ألم قويفي تجويف البطن.
- انخفاض ضغط الدم وزيادة معدل ضربات القلب.
- كثرة التبول.
- نمو مؤشر الصدمة.
- القيء والإسهال.
- ورم دموي أو سحجات أو كدمات.
أشر دائمًا إلى العضو التالف. على سبيل المثال، قد يشير التورم والأورام الدموية والسحجات والتغوط المؤلم إلى وجود كدمة في جدار البطن. إذا حدث تمزق في عضلات البطن سيظهر انسداد معوي، وأكثر ما يميز تمزق الأمعاء هو: القيء وحالة الصدمة والنزيف داخل البطن.
ويتجلى تلف الكبد في صورة دوخة وفقدان للوعي وانخفاض في ضغط الدم، وفي حالة تلف الطحال يتم تشخيص المريض بالنزيف والألم الذي يمتد حتى الكتف الأيسر. في حالة تلف الكلى، يصبح لون البول ورديًا (بيلة دموية كبيرة)، وترتفع درجة حرارة الجسم، ويلاحظ ألم في أسفل الظهر. إصابة المثانة أمر شائع الحوافز الكاذبةللتبول والبيلة الدموية الإجمالية.
إسعافات أولية
 لا يقتصر الأمر على كدمة البطن المفتوحة فحسب، بل تكون أيضًا مغلقة إصابة حادةأسباب كافية للتقدم إلى مؤسسة طبية. لا يستطيع المريض وأقاربه تشخيص الآفة المحتملة ووصفها بشكل صحيح العلاج اللازم. كل ما يتعلق بكدمات البطن يقع ضمن نطاق الجراحة الطارئة، وغالباً ما تكون إصابات البطن هي السبب للتدخل الجراحي. إذا كانت الإصابة بسيطة، فيمكن تقديم الإسعافات الأولية قبل وصول الأطباء. لا يُسمح بالإسعافات الأولية غير المؤهلة إلا في حالة الإصابة الحادة المغلقة.
لا يقتصر الأمر على كدمة البطن المفتوحة فحسب، بل تكون أيضًا مغلقة إصابة حادةأسباب كافية للتقدم إلى مؤسسة طبية. لا يستطيع المريض وأقاربه تشخيص الآفة المحتملة ووصفها بشكل صحيح العلاج اللازم. كل ما يتعلق بكدمات البطن يقع ضمن نطاق الجراحة الطارئة، وغالباً ما تكون إصابات البطن هي السبب للتدخل الجراحي. إذا كانت الإصابة بسيطة، فيمكن تقديم الإسعافات الأولية قبل وصول الأطباء. لا يُسمح بالإسعافات الأولية غير المؤهلة إلا في حالة الإصابة الحادة المغلقة.
ويجب على الشخص المصاب اتخاذ مجموعة من الإجراءات لتخفيف الأعراض. بعناية، دون حركات مفاجئة، ضع الضحية على سطح أفقي مستو. ادعميه أثناء وضعه على الأرض: إذا أصيب تجويف البطن بكدمة، فقد يفقد الضحية وعيه ويشعر بالدوار. من المهم منع وقوع إصابات إضافية وتتجاوز تلك الناجمة عن الإصابة الأولية.
ثم تحتاج إلى تطبيق البرد على التجويف التالف، حيث سيساعد ذلك في تخفيف التوتر والحادة الأحاسيس المؤلمة. للقيام بذلك، املأ وسادة التدفئة ماء باردوتنطبق على منطقة البطن. بدلًا من وسادة التدفئة، يمكنك استخدام كيس ثلج أو قطع من القماش البارد. يحدث التطبيق البارد في غضون 10-20 دقيقة. بعد هذا الوقت، يجب أن تأخذ استراحة لمدة خمس دقائق، وبعد ذلك يجب تكرار الإجراء مع استراحة مرة أخرى. يجب ألا تتجاوز مدة الإسعافات الأولية 2-2.5 ساعة.
إذا كان اتخاذ هذه التدابير لا يمنح المريض الراحة، فيمكن للأطباء فقط إصلاح الضرر الناتج. إن شحوب الضحية، وفقدان الوعي، والنزيف، وزيادة الألم هي الأعراض التي يتم التعامل معها عادة من قبل فنيي الطوارئ الطبية. بعد التعرض لضربة أو كدمة، يمنع بشكل صارم تناول الماء أو الطعام أو مسكنات الألم.
العلاج والمضاعفات المحتملة
 يتم وصف علاج الإصابات من قبل الطبيب المعالج، وأحيانًا من قبل الجراح. لإجراء التشخيص الصحيح، من الأفضل إجراء فحص بالموجات فوق الصوتية و فحص الأشعة السينية، التصوير المقطعي أو تنظير البطن. وقد يحتاج المريض إلى تدخل جراحي بعد تعرضه للإصابات. بالنسبة للإصابات الأقل خطورة، سيتم وصف الراحة في الفراش والعلاج البارد والعلاج الطبيعي لعلاج الكدمات والكدمات والسحجات.
يتم وصف علاج الإصابات من قبل الطبيب المعالج، وأحيانًا من قبل الجراح. لإجراء التشخيص الصحيح، من الأفضل إجراء فحص بالموجات فوق الصوتية و فحص الأشعة السينية، التصوير المقطعي أو تنظير البطن. وقد يحتاج المريض إلى تدخل جراحي بعد تعرضه للإصابات. بالنسبة للإصابات الأقل خطورة، سيتم وصف الراحة في الفراش والعلاج البارد والعلاج الطبيعي لعلاج الكدمات والكدمات والسحجات.
ومن الجدير بالذكر أن العديد من إصابات البطن غالبا ما تكون مصحوبة بمضاعفات. والأكثر شيوعًا هو الفتق الذي يحدث نتيجة تمزق العضلات. النزيف الداخلي هو الأكثر نتيجة خطيرةكدمة. وهو يشكل دائمًا تهديدًا مباشرًا لحياة المريض.
هناك مضاعفات شائعة أخرى بعد الصدمة تسمى التهاب الصفاق. هذا التهاب محدد يرتبط بتلف تجويف البطن. يمكن أن يؤدي التهاب الصفاق إلى إصابة دم المريض بالعدوى والوفاة.
في حالة حدوث أي إصابة في منطقة البطن فمن الأفضل استشارة الطبيب. حتى لو كان مؤهلا إسعافات أولية، بعد هذا النوع من الإصابة يجب أن تمر به الموجات فوق الصوتية. لا يمكن للمريض أن يعرف على وجه اليقين أي منها العمليات المرضيةتحدث في بطنه بعد إصابات وكدمات. التشخيص في الوقت المناسب فقط يمكن أن يحمي حياة وصحة المريض من المضاعفات المحتملة.


