Proga:„Netekęs sąmonės, buvo sveikas, netekęs sąmonės, paciento judėjimas ribotas“
Vyras, 73 m.
Diagnozė: „Nežinomos etiologijos koma (kepenų?); klinikinė mirtis; gaivinimo priemonės; biologinė mirtis; mirties deklaracija“.
Skundai:
Atvykus greitosios medicinos pagalbos komandai, lovoje be sąmonės guli vyras, vizualizuojama ekskursija krūtinė kurių kvėpavimo dažnis yra 14-16 per minutę.
Anamnezė:
Sūnaus teigimu, tokios būsenos jis buvo aptiktas maždaug 3 valandą nakties, nusprendus, kad pacientas miega – jie tam neteikė didelės reikšmės. 3 valandą 30 minučių artimieji 03 val. iškvietė urologą, kad pakeistų užvakar užsikimšusį cistostominį vamzdelį, dispečerė perspėjo ilgai laukti gydytojo. 5.55 val. jie suprato, kad paciento būklė kritinė, ir iškvietė brigadą 03 dėl „sąmonės netekimo“.
Istorija: IHD, NK2B, hipertoninė liga 3 laipsniai, lėtinis alkoholizmas, lėtinis virusinis hepatitas C, kombinuotos etiologijos kepenų cirozė subkompensacijos stadijoje, portalinė hipertenzija – hepatosplenomegalija, kepenų ląstelių nepakankamumas; lėtinė anemija vidutinio sunkumo, lėtinis kalkulinis cholecistitas, lėtinis šlapimo susilaikymas, cistostomija nuo 2009 m.
Pacientas stebimas. terapeutas. Nuolat vaistai nepriima. Venų išsiplėtimas apatinės galūnės. Alergijos epidemiologija rami. Paskutinė data stacionarinis gydymas 2013 metai.
Objektyviai:
Bendra būklė sunki, koma. Glazgo skalėje 3-4 balai. Pozicija pasyvi. Oda yra sausa ir normalios spalvos. Bėrimų nėra, gerklė švari, rausva. Tonzilės nepadidėjusios. Limfmazgiai nėra padidėję. Pragulų nėra. Apatinių galūnių pastoziškumas. Temperatūra 36,2.
NPV 14-16. Dusulys, patologinis kvėpavimas Nr. Auskultacija susilpnėja visose vietose. Karkalai drėgni, vidutiniškai burbuliuoti visose plaučių dalyse. Krepito nėra. Perkusijos garso nėra duomenų, nenustatyta. Kosulys, skrepliai – duomenų nėra.
Pulsas 70. Ritmingas, silpnas užpildymas. Širdies ritmas 70. Pulso deficito nėra. BP = 100/70. Įprasta 140/80. Daugiausia duomenų nėra, nežinoma. Širdies garsai prislopinti. Nėra akcento, jokio triukšmo.
Liežuvis sausas ir švarus. Pilvas patinęs, minkštas, neįsitempęs, neskausmingumas nenustatytas. Chirurginiai simptomai neinformatyvus. Peristaltika nesigirdi. Kepenys +1-2 cm, blužnis neapčiuopiamas. Jokio vėmimo. Kėdė – duomenų nėra.
Susisiekti negalima. Jautrumo nėra. Kalbos nėra. Mokiniai D=S, normalūs. Fotoreakcija yra vangi. Nistagmas – duomenų nėra. Nėra veido asimetrijos. Meninginiai simptomai nėra informatyvūs. Židinio simptomų nėra. Neatlieka koordinacijos testų. Šlapinimasis – cistostomija. Išbėrimo simptomas – duomenų nėra.
Papildomi tyrimo metodai:
Gliukometrija 4.8
O2 prisotinimas = 86 %
ECP – sinusinis ritmas, pulsas 70, EOS į kairę. Nespecifiniai ST-T pokyčiai, AV blokada 1 laipsnis.
Terapija:
6 valandos 12 minučių: kubitalinės venos kateterizacija.
O2 įkvėpimas 100% V=10 l/min.
6 valandos 15 minučių: gerklų vamzdelio įdėjimas, O2 inhaliacija 100% V=10 l/min.
Pacientas išlaikė spontanišką kvėpavimą, RR=14/min.
6 valandos 18 minučių: ECP perdavimas, specialios komandos iškvietimas.
6 valandos 22 minutės: klinikinė mirtis, kraujotakos sustojimas, asistolija.
6 valandos 24 minutės: gaivinimo priemonių pradžia:
netiesioginis širdies masažas 30:2,
perkeliant pacientą ant grindų - atsitiktinis gerklų vamzdelio ekstubacija,
vykstantis NMS 30:2,
trachėjos intubacija endotrachėjiniu vamzdeliu – sėkminga,
paciento perkėlimas į mechaninę ventiliaciją 100% O2, MOV=10 l/min., RR=10/min.
netiesioginis širdies masažas 30:2,
IV skyrimas Sol. Adrenalino hidrochloridas 0,1–1 ml. kas 5 min.
7 val 05 min: gaivinimo priemonės neveiksmingos, gaivinimo priemonių nutraukimas,
7 valandos 06 minutės: paskelbimas mirtimi.
Komos būsenų problema yra viena iš sudėtingiausių šiuolaikinėje medicinoje. Polietiologinis komos pobūdis, specifinių simptomų nebuvimas ir ribotas gydytojo laikas labai apsunkina šios kategorijos pacientų valdymą, ypač ikihospitalinėje stadijoje (DHE).
Pasak Rusijos nacionalinės mokslinės ir praktinės medicinos pagalbos draugijos Medicininė priežiūra, komos būsenų dažnis DGE yra 5,3 iš 1000 skambučių. Dažniausia – apopleksinė koma (57,2 %), po to – koma dėl vaistų perdozavimo (14,5 %), hipoglikeminė (5,7 %), trauminė (3,1 %), diabetinė (2,3 %), farmakotoksinė (2,3 %), alkoholio. (1,3%), dėl apsinuodijimo įvairiais nuodais (0,6%); Maždaug 12% atvejų komos priežastis lieka neaiški.
Koma ir susijusios sąlygos - unikali išvaizda patologija, kurios analizei reikia naudoti informaciją iš įvairūs skyriai klinikinė medicina.
Koma yra gilios centrinės depresijos būsena nervų sistema, kuris pasireiškia visišku sąmonės netekimu ir gyvybinių organizmo funkcijų reguliavimo sutrikimu. Tarp „aiškios sąmonės“ ir „komos“ kategorijų yra tarpinės būsenos - stuporas (vidutinis ir gilus) ir stuporas.
Svaiginimas yra vidutinio sunkumo ar ryškesnis budrumo lygio sumažėjimas kartu su mieguistumu.
Prieš komos išsivystymą atsiranda stuporas – būklė gilus apsvaigimas, kurioje išlieka reakcijos į pernelyg didelius dirgiklius, elementus motorinė veikla ir atsparumas žalingam poveikiui.
Komos būsenoje yra visiškas sąmonės išjungimas, tikslinių gynybinių reakcijų nebuvimas, paciento akys užmerktos.
Kom gradacija pagal laipsnius yra nenuosekli. Dažniausiai yra trys komos laipsniai: vidutinio sunkumo, sunkus ir gilus.
Esant vidutinio sunkumo komai (I laipsnis), akivaizdžių sutrikimo požymių nenustatoma gyvybines funkcijas, išsaugomos vyzdžių reakcijos į šviesą ir ragenos refleksai, raumenų tonusas gali turėti nedidelę tendenciją didėti. Pacientas guli su užmerktos akys, nėra savanoriškų judesių, skirtingai nei stuporas.
Sunkios komos (II laipsnio) atveju, vystantis paveikslui, pažeidžiama kvėpavimo funkcija kvėpavimo takų sutrikimas(ritmo sutrikimas, tachipnėja, dusulys, tachikardija, odos ir gleivinių cianozė), hemodinamika išlieka stabili, vyzdžių reakcijos į šviesą yra vangios, disfagija, raumenų tonusas šiek tiek sumažėjęs, sausgyslių refleksai, nestabilus abipusis Babinskio refleksas.
Giliai arba „atoninei“ (III laipsnio) koma pasižymi didėjančiu kvėpavimo nepakankamumu, hemodinamikos nestabilumu, difuzine raumenų atonija ir kai kuriais atvejais vyzdžių reakcijos į šviesą stoka. Gili koma gali virsti koma, kai spontaniškas kvėpavimas nevyksta ir sustoja bioelektrinis aktyvumas smegenys, vyzdžiai nereaguoja į šviesą.
Klinikoje ribos tarp stuporo ir komos, komos I ir komos II tam tikru mastu yra savavališkos, nes koma pasižymi tam tikru dinamiškumu ir rodo gilėjimą. patologinė būklė, ir jos regresija taikant tinkamą gydymą.
Transcendentinė koma (IV laipsnis) yra smegenų mirties ekvivalentas ir reiškia visišką jos substancijos mirtį, kai nėra spontaniško kvėpavimo, tačiau skirtingai nuo klinikinė mirtis palaikoma širdies veikla.
klasifikacija
Šiuo metu nėra vienos vieningos com klasifikacijos. Visos komos būsenos skirstomos į dvi pagrindines grupes: pirminę (smegenų, struktūrinę) ir antrinę (metabolinę, dismetabolinę). Pastarieji savo ruožtu skirstomi į endogeninius ir egzogeninius, o egzogeniniai – į toksinius ir infekcinius-toksiškus.
Daugiau nei 2/3 komų yra dismetabolinio pobūdžio.
Pirminės komos priežastys
Viršutiniai procesai:
parenchiminiai, epi- ir subduriniai kraujavimai;
platūs pusrutulio infarktai;
pirminiai, metastazuojantys navikai;
abscesai.
Subtentoriniai procesai:
kraujavimas smegenų kamiene ir smegenyse;
sub- ir epidurinės hematomos užpakalinėje kaukolės duobėje;
smegenų kamieno ir smegenėlių infarktai;
smegenėlių navikai.
Difuziniai smegenų pažeidimai:
encefalitas, encefalomielitas;
subarachnoidiniai kraujavimai;
sunkus trauminis smegenų pažeidimas (smegenų sukrėtimas, smegenų suspaudimas).
Koma dėl antrinio centrinės nervų sistemos pažeidimo:
a) endogeniniai veiksniai – sergant ligomis endokrininė sistema(diabetas, hipotirozė ir kt.);
b) egzogeniniai veiksniai:
dėl generalizuotų infekcijų ( vidurių šiltinės, paratifus, stafilokokinė infekcija ir kt.);
apsinuodijimui (alkoholis, barbitūratai, opiatai ir kt.).
Yra 4 komos būsenos išsivystymo galimybės:
greitas sąmonės slopinimas, atsirandančių židininio smegenų pažeidimo simptomų fone (platus hemoraginis insultas, sunkus trauminis smegenų pažeidimas);
greitas sąmonės slopinimas, kai nėra aiškių židininių simptomų (masinis subarachnoidinis kraujavimas, TBI);
laipsniškas sąmonės slopinimas, atsirandantis dėl židininio smegenų pažeidimo ir (arba) meninginio sindromo simptomų (išplitęs išeminis insultas, subarachnoidinis kraujavimas, smegenų auglys ar abscesas, sunkios meningito formos, encefalitas, meningoencefalitas);
laipsniškas sąmonės slopinimas be aiškių židininių ir meninginių simptomų, galbūt su konvulsiniu sindromu (ūminė hipertenzinė encefalopatija, įvairios kilmės dismetabolinės komos).
Patogenezė
Komos būsenų klinikinės sindromo pagrindas yra sąmonės depresija, kuri paaiškinama tarpneuroninės sąveikos neatitikimu ir gilaus slopinimo išsivystymu. Biocheminis (mediatorinis) mechanizmas nustato komos išsivystymo greitį ir galimybę atstatyti sąmonę laiku ištaisius šiuos sutrikimus. Morfologinis smegenų ląstelių pažeidimas daro procesą negrįžtamu.
Nepaisant polietiologinio gabalėlių pobūdžio, jie patogenetiniai mechanizmai yra gana universalūs ir susiję su medžiagų apykaitos procesų sutrikimu. Smegenų energijos poreikių patenkinimas priklauso nuo glikolizės ir audinių kvėpavimo procesų. Smegenų metabolizmo užtikrinimo pagrindas yra tinkama smegenų kraujotaka. Dažniausiai deguonies tiekimo į smegenis sutrikimą sukelia hipoksinė hipoksija, rečiau – kraujotakos ir kt.
Smegenų hipoksija sukelia patofiziologinių procesų kaskadą su sutrikusiu neuronų metabolizmu, dėl kurio sumažėja ATP, vystymasis. intraląstelinė acidozė, padidėjęs kraujagyslių sienelės pralaidumas ir smegenų edema, dėl kurios dar labiau pablogėja kraujotaka ir gilėja hipoksija.
Hipoglikemija sukelia laisvųjų laktato, kalcio jonų kaupimąsi ląstelėse riebalų rūgštys, kuris sukelia ląstelių mirtį.
Rūgščių-šarmų poslinkiai (ABS) dažniausiai yra natūralūs metabolinė acidozė. Pažeidimai elektrolitų pusiausvyrą yra įvairių: tai yra hiper- ir hipokalemija, hiper- ir hipokalcemija, hiperamonemija, hipo- ir hipernatremija ir kt. Reikšmingiausi yra kalio koncentracijos pokyčiai (tiek hipo-, tiek hiperkalemija) ir hiponatremija.
Hipoksija kartu su CBS ir elektrolitų pusiausvyros pokyčiais sukelia smegenų edemą ir pabrinkimą, intrakranijinės hipertenzijos (ICH) vystymąsi, o tai gali sukelti smegenų išnirimą.
Progresuojantys medžiagų apykaitos sutrikimai turi histotoksinį poveikį. Komai gilėjant, išsivysto kvėpavimo sutrikimai, vėliau hemodinamika ir daugybinis organų nepakankamumas.
Diagnostika
Gydytojas, dirbantis prie paciento lovos be sąmonės visada vyksta spaudžiant laikui, todėl diagnostinė paieška Komos priežastys turi būti griežtai reguliuojamos specialiu algoritmu, nurodant tam tikrą tinkamiausių diagnostinių ir terapinių veiksmų seką.
Konkretaus paciento komos būsenos priežasties atpažinimo pagrindas turėtų būti metodas diferencinė diagnostika, o ne ieškoti argumentų vienos numanomos diagnozės naudai neatsižvelgiant į kitas galimybes, o tai metodologiškai neteisinga, ilgina diagnostikos procesą ir pablogina prognozes.
Ikihospitalinėje stadijoje svarbiausia klinikinė diagnozė, remiantis anamnezės duomenimis, surinktais iš paciento artimųjų ar kitų asmenų, atsižvelgiant į komos atsiradimo pobūdį (staigią, laipsnišką), ankstesnius nusiskundimus, neseniai įvykusias ligas ir sužalojimus, buvimą. lėtinės ligos, intoksikacijos, stresinės situacijos ir kt.
Ištyrus oda Ypatingas dėmesys skiriamas neseniai patirtų galvos ir veido sužalojimų pėdsakams, apčiuopiama galvos oda, siekiant nustatyti subgalines hematomas. Smegenų skysčio išsiskyrimas iš ausies ar nosies rodo kaukolės pagrindo lūžį. Periorbitalinės hematomos rodo lūžio lokalizaciją priekinės kaukolės duobės srityje, o hematomos mastoidinių procesų srityje - užpakalinėje srityje. Švieži liežuvio įkandimai rodo neseniai įvykusį generalizuotą priepuolį (TBI, subarachnoidinį kraujavimą, ūminę hipertenzinę encefalopatiją, toksines komas ir kt.), o senų randų buvimas šoniniame liežuvio paviršiuje dažnai gali rodyti epilepsinį komos pobūdį.
Kai kurių antrinių komų atveju reikšmingą informaciją suteikia oda. Taigi, ryškiai rausva odos spalva pastebima apsinuodijus anglies monoksidu, violetinė-cianotiška kartu su junginės hiperemija ir veido patinimu - apsinuodijus alkoholiu, blyškiai sausa oda su įbrėžimų pėdsakais ir hemoraginiais elementais - esant ureminei komai, geltonosios dėmės hemoragijai bėrimas - in meningokokinė infekcija, šiltinė, trombopeninė purpura, stafilokokinis endokarditas. Pūslelės, kartais hemoraginės, pastebimos apsinuodijus barbitūratais ("barbitūrato pūslelės"), taip pat dėl padėties suspaudimo.
Blogas burnos kvapas taip pat gali padėti diagnozuoti komą. Taigi būdingas karbamido kvapas ureminė koma, acetono kvapas – ketoacidozei, sugedusių vaisių – diabetikams. Alkoholio kvapas daugeliu atvejų nerodo tinkamo komos pobūdžio, tačiau gali būti stebimas pacientams, sergantiems TBI, insultu, miokardo infarktu ir kt.
Didelis karščiavimas dažniausiai stebimas esant bendroms infekcijoms, pneumonijai ir pūlingam meningitui. Hipotermija būdinga apsinuodijimui alkoholiu ir barbitūratais, hipotirozei, dehidratacijai ir hipoglikemijai.
Bradipnėja stebima esant apsinuodijimui barbitūriniu ir morfinu bei hipotiroze. Tachipnėją gali sukelti diabetinė ir ureminė acidozė, taip pat intrakranijinis erdvę užimantis procesas (insultas, meninginė hematoma, navikas ir kt.), prisidedantis prie centrinės neurogeninės hiperventiliacijos išsivystymo.
Bradikardija intrakranijinių procesų metu vystosi palaipsniui, o tai rodo intrakranijinės hipertenzijos padidėjimą, o staiga išsivystanti bradikardija būdinga atrioventrikulinei blokada. Pernelyg padidėjęs kraujospūdis (sistolinis ir diastolinis), jei nėra akivaizdžių ženklųūminės hipertenzinės encefalopatijos naudai byloja židininis smegenų pažeidimas ir, galbūt, konvulsinis sindromas. Hemodinamikos sumažėjimą stuporo fone - I-II laipsnio koma dažniausiai sukelia ekstracerebrinė patologija (vidinis kraujavimas, ūminis miokardo infarktas, anafilaksinis šokas).
DGE metu itin svarbus neurologinis pacientų tyrimas, kurio tikslas – nustatyti židininius smegenų pažeidimo simptomus.
Pirminis neurologinis pacientų tyrimas komos būsenos atlieka specialiųjų grupių neuropatologai arba linijų grupių gydytojai, apmokyti skubios neuropatologijos.
Labiau būdinga smegenų komai sekančius simptomus: anisokorija, vyzdžių reakcijos į šviesą praradimas (vienpusis arba dvišalis), nedraugiški judesiai akių obuoliai, akių pasukimas į šoną, monokulinis nistagmas. Smegenų struktūrinės patologijos požymiai yra asimetrinio variklio laidininkų pažeidimo simptomai ir galviniai nervai. Komos smegenų genezę patvirtina nustatyta hemiplegija, kuriai būdingi šie požymiai: pėda pasukta į išorę, dažnai visa koja guli ant posterolateralinio paviršiaus, paralyžiuotų galūnių raumenų tonusas žemas, pakelta ranka krenta kaip. „blakstiena“, Babinskio simptomas nustatomas parezės pusėje. Netiesioginis hemiplegijos patvirtinimas yra automatiniai neparetinių galūnių gestai. Veido raumenų parezę rodo mažesnis voko plyšio uždarymas, nasolaabialinės raukšlės glotnumas, nukaręs burnos kampelis, „buriuojantis“ skruostas.
Proceso smegenų kamieno lokalizaciją rodo Bello simptomo išnykimas (akių obuolių nuokrypis į viršų, kai sukelia ragenos refleksus) ir ragenos-pterigoidinio reflekso atsiradimas (žandikaulio nuokrypis priešinga pusė). Frontopontinio trakto pažeidimas patvirtinamas ištyrus okulocefalinį refleksą – paciento galva, gydytojui atmerkus akis, greitai pasukama į vieną, o paskui į kitą pusę. Paprastai akių obuoliai nukrypsta priešinga kryptimi, o pažeidus nukrypimo takų nėra. Šio reiškinio negalima ištirti, jei įtariamas didelis stuburo pažeidimas.
Struktūrinės komos atveju židininio smegenų pažeidimo simptomai paprastai būna prieš jo vystymąsi. Staigi struktūrinė koma dažniausiai yra ūmaus plataus subtentorinio proceso rezultatas. Esant supratentoriniams tūriniams ir destrukciniams procesams, sąmonės sutrikimas pasireiškia laipsniškai. Staigią smegenų kilmės komą jauname amžiuje dažniausiai sukelia platus subarachnoidinis kraujavimas arba sunki uždara galvos trauma.
Esant dismetabolinėms komoms, prieš komos išsivystymą atsiranda atminties sutrikimas, ūmūs psichozės epizodai, dažniausiai kliedesinio pobūdžio, išplitusi hiperkinezė: tremoras, mioklonusas, bendri traukulių priepuoliai. Neurologinėje būklėje nėra asimetrinių prolapsų motorines funkcijas- nėra vienašalės galūnių parezės ir galvinių nervų patologijos. Akių obuoliai iš pradžių gali klajoti netvarkingai, o vėliau išsirikiuoti. vidurio linija. Vyzdžiai simetriškai susiaurėję arba išsiplėtę, išsaugoma vyzdžių reakcija į šviesą. Vyksta kintantis raumenų tonusas – nuo hipotenzijos iki hipertenzijos.
Atliekant diferencinę struktūrinių ir dismetabolinių komų diagnostiką, būtina atsižvelgti į galimybę pacientams išsivystyti psichogeniniam nereagavimui, kuris pastebimas šizofrenijos struktūroje, reaktyviose būsenose ir reaktyviosios psichozės. Sergant katatoniniu stuporu, pacientų akys atviros, nereaguoja į apžiūrą ar regos grėsmę, nėra spontaniškų judesių, vyzdžiai normalaus dydžio, fotoreakcijos gyvos, okulocefalinis refleksas normalus, raumenų tonusas gali nežymiai pakisti link hipo- arba hipertenzija. Tokiais atvejais anamnezė vaidina svarbų vaidmenį nustatant diagnozę.
Pirminės (smegenų, struktūrinės) komos
Dažniausi struktūrinių komų tipai yra apopleksija ir trauminiai.
Apoplektinė koma dažnai vystosi palaipsniui per stuporo ir stuporo stadijas. Išimtis yra koma su dideliu subarachnoidiniu kraujavimu, smegenų kamieno ir smegenėlių kraujavimu, ypač jauname amžiuje. Tokiais atvejais greitai ir kartais iš karto išsivysto koma.
Klinikiniame paveiksle dažniausiai išryškėja ryškūs židininiai simptomai, kurie ypač gerai vizualizuojami pusrutulio lokalizacijoje (hemiplegija, veido raumenų parezė). Su smegenų kamieno ir smegenėlių kraujavimu, be atitinkamų židininių simptomų (okulomotorinis, bulbarinis, nistagmas, raumenų atonija, Magendie sindromas ir kt.), ankstyvieji sutrikimai kamieno tipo kvėpavimas (apneustinis, ataktinis ir kt.).
Trauminė koma išsivysto esant sunkiam TBI – smegenų sumušimui ar suspaudimui. Anamnezės duomenys patvirtina komos, taip pat išorinių sužalojimų (įbrėžimų, poodinių hematomų ir kt.) genezę. Klinikoje pastebimas bendrų smegenų ir židininių simptomų derinys, dažniausiai vyrauja pirmasis. Galimas meninginis sindromas. Pradinis sąmonės netekimas greičiausiai rodo smegenų sumušimą, o uždelstas jo išjungimas suteikia pagrindo galvoti apie meninginę hematomą (subduralinę, epidurinę), o tai patvirtina klinikinis smegenų žiedkočio suspaudimo vaizdas – kintamasis Weberio sindromas (midriazė patologijos pusė ir kontralateralinė hemiparezė).
Endogeninės komos apsunkina ligų eigą Vidaus organai ir endokrininės sistemos. Tipiški endogeninių komų pavyzdžiai yra koma dėl cukrinio diabeto, ureminės, kepenų ir kt. Jų klinikinio vaizdo ir eigos ypatumai pateikti lentelėje. 12.
Egzogeninės infekcinės-toksinės komos atsiranda dėl mikrobų endo- ir egzotoksinų arba pačių patogenų – daugiausia toksinių savybių turinčių virusų – poveikio. Dažniausiai komos būsenos išsivysto infekcijų metu, kurių patogenezė apima apibendrinimo fazę: vidurių šiltinė, paratifas, stafilokokinė infekcija, salmoneliozė, maras. Apsinuodijus beveik visomis sunkiomis infekcijos formomis, ypač vaikystėje, gali išsivystyti koma.
Infekcinį-toksinį komos pobūdį patvirtina: ūmi ligos pradžia daugiausia jauno amžiaus žmonėms, nepalanki epidemiologinė istorija, padidėjusi kūno temperatūra, gyvybę palaikančių sistemų (širdies, plaučių, inkstų, kepenų) patologijos nebuvimas. , židininio nervų sistemos ir smegenų dangalų pažeidimo simptomų nebuvimas
1 lentelė. Koma sergant cukriniu diabetu Komos tipas Anamneziniai duomenys. Plėtros tempas. Klinika Ketoacidotinė Prieš komą gali išsivystyti sunkios ligos ir infekcijos, badavimas, psichotrauma ir gliukozės kiekį mažinančio gydymo nutraukimas. Jis vystosi palaipsniui. Pastebimas troškulys, polidipsija, poliurija, pykinimas, vėmimas ir pilvo skausmas. Dehidratacijos požymiai: sausa oda, sumažėjęs akių obuolių turgoras. Staigus kraujospūdžio sumažėjimas. Tachipnėja arba Kussmaul tipo kvėpavimas. Raumenų hipotonija. Acetono kvapas iš burnos Hiperosmolinis Lėtas vystymasis (5-10 dienų), dažniau vyresniems nei 50 metų pacientams, sergantiems nuo insulino priklausomu diabetu. Ją išprovokuoja vėmimas, viduriavimas, hipertermija, vartojant dideles gliukokortikoidų dozes, diuretikus. Pilvo skausmas nėra tipiškas. Sunkūs dehidratacijos simptomai, paviršutiniškas kvėpavimas, arterinė hipotenzija, galima hipertermija, raumenų hipertoniškumas, konvulsinis sindromas. Acetono kvapo nėra Hipoglikeminis Jis vystosi ūmiai, dažnai suleidus neadekvačią insulino dozę. Provokuojantys veiksniai: sunkus fizinis darbas, psichotrauma, ligos virškinimo trakto. Esant prieškomaminei būsenai: stiprus bendras silpnumas, hiperhidrozė, tremoras, pykinimas, susijaudinimas. Komos būsenoje: bendras tremoras, generalizuoti toniniai-kloniniai traukuliai. Oda blyški, drėgna, odos ir akių obuolių turgoras normalus. Tachikardija. Kraujospūdis normalus. Gali pasireikšti židininiai neurologiniai simptomai, panašūs į pseudostroką
sindromas. Struktūrinio smegenų pažeidimo simptomai gali pasireikšti pažengusioje komos būsenoje.
Išimtis yra botulizmas, kai koma išsivysto dėl toksinio stiebo struktūrų pažeidimo simptomų (okulomotorinių sutrikimų, bulbarinio sindromo).
Ikihospitalinėje stadijoje paraklinikinė diagnozė yra labai ribota, visų pirma dėl to, kad gydytojui trūksta laiko, nes reikia skubios hospitalizacijos.
Pažeidimai stebimi angliavandenių apykaitą ir ketoacidozė naudojant vizualinius greituosius testus. Gliukozės koncentracijos kapiliariniame kraujyje nustatymas naudojant Glucochrome D ir Glucostix leidžia diagnozuoti hipoglikemiją, hiperglikemiją ir įtarti hiperosmolinę komą. Būtina atsižvelgti į hipoglikeminės komos atsiradimo galimybę esant normaliam gliukozės kiekiui pacientams, sergantiems
2 lentelė. Kitos endogeninės komos Komos tipas Anamnestiniai duomenys. Plėtros tempas. Klinika Eklampsija Pasireiškia nuo 20 nėštumo savaitės iki pirmosios savaitės po gimdymo pabaigos po preeklampsijos laikotarpio, trunkančio nuo kelių valandų iki kelių dienų. Charakteristika: intensyvus galvos skausmas, galvos svaigimas, neryškus matymas, pykinimas, vėmimas, viduriavimas, bendras silpnumas, veido ir rankų patinimas, padidėjęs kraujospūdis. Po generalizuoto konvulsinio priepuolio išsivysto koma, galimi priepuolių serija. Arterinė hipertenzija. Galima nekonvulsinė forma Uremija Lėtas vystymasis lėtinio inkstų nepakankamumo fone. Karbamido kvapas iš burnos. Kussmaul kvėpuoja. Sausa oda, kraujavimas, įbrėžimų žymės. Galimas konvulsinis sindromas Chlorohidropeninis Lėtas vystymasis dėl ilgalaikio įvairios kilmės vėmimo. Sunki dehidracija, tachikardija, kolapsas, konvulsinis sindromas Kepenų Sergant virusiniu hepatitu, kepenų ciroze, apsinuodijimu hepatotropiniais nuodais. Vystymasis yra laipsniškas, prieš tai atsiranda nemiga, susijaudinimas, padidėjęs raumenų tonusas. Komos atveju oda ir gleivinės yra sausos, geltos, telangiektazijos, kraujavimas. Cheyne-Stokes kvėpavimas. Konvulsinis sindromas Hipoksinis Atsiranda, kai kraujotaka sustoja 3-5 minutėms; taip pat išsivysto sergant daugeliu infekcijų (botulizmo, stabligės, difterijos), encefalito, polineuropatijos, pneumonijos, plaučių edemos ir kt. Visų komos būsenų patogenezėje atsiranda įvairaus sunkumo hipoksinis komponentas. Klinikoje yra ryški odos ir gleivinių cianozė, hiperhidrozė, siauri vyzdžiai, tachi- ar bradiaritmija, pagalbinių raumenų dalyvavimas kvėpuojant dusulio ir hipoventiliacijos fone. Galimas konvulsinis sindromas.
cukrinis diabetas, kuris yra netinkamo gydymo pasekmė. Reikia atsiminti, kad esant menkiausiam įtarimui dėl hipoglikemijos, būtina nedelsiant suleisti koncentruotą gliukozę (40-60 ml ar daugiau).
Testo juostelės „Ketourichrome“ arba „Ketostix“ nustato ketoninių kūnų buvimą šlapime. Sergant ketonurija, būtina atskirti sąlygas, pasireiškiančias ketoacidoze (cukrinis diabetas, badas, kai kurie apsinuodijimai).
Visoms komoms DGE metu reikalinga EKG registracija.
3 lentelė. Egzogeninės toksinės komos Komos etiologija Klinikinis vaizdas, eiga Apsinuodijimas etilo alkoholis Laipsniškas vystymasis susijaudinimo ir mieguistumo laikotarpiais. Violetinė-cianotiška veido ir kaklo oda, siauri vyzdžiai, hiperhidrozė, padidėjęs seilėtekis. Seklus kvėpavimas. Galimas vėmimas ir konvulsinis sindromas Apsinuodijimas neuroleptikais Vystymasis greitas. Būdinga: susiaurėję vyzdžiai, hiperhidrozė, konvulsinis sindromas Apsinuodijimas atropino vaistais Prieš komos išsivystymą pasireiškia psichomotorinis susijaudinimas. Koma: sausa oda ir gleivinės, platūs vyzdžiai, sumažėjęs raumenų tonusas, raumenų virpėjimas, hipertermija Apsinuodijimas
narkotinis
analgetikai Kai į veną greitas vystymasis. Seklus, aritmiškas kvėpavimas, cianotiška oda ir gleivinės, hiperhidrozė, bradikardija, žemas kraujospūdis Apsinuodijimas organiniais fosfatiniais junginiais Laipsniškas vystymasis – susijaudinimas, pykinimas, vėmimas, pilvo skausmai, miofibriliacija veido ir kaklo srityje. Komos atveju: ryški odos ir gleivinių cianozė, labai siauri vyzdžiai, paviršutiniškas, aritmiškas kvėpavimas, bronchorėja, bradikardija, konvulsinis sindromas
Skubi pagalba
Komos būsenos pacientai skubiai hospitalizuojami daugiadalykės ligoninės intensyviosios terapijos skyriuje. Skubi pagalba turi prasidėti nedelsiant, kartu su paciento apžiūra; Iš esmės tai yra nediferencijuoto pobūdžio.
Skubi terapija
1. Tinkamos gyvybinių funkcijų būklės atkūrimas arba palaikymas:
a) kvėpavimas: sanitarijos kvėpavimo takų atkurti jų praeinamumą, įkišti oro lataką ar fiksuoti liežuvį, dirbtinė ventiliacija plaučius naudojant kaukę arba per endotrachėjinį vamzdelį, deguonies terapija (4-6 l/min per nosies kateterį arba 60 proc. per kaukę, endotrachėjinį vamzdelį); prieš trachėjos intubaciją reikia atlikti premedikaciją 0,1% atropino tirpalu (0,5-1,0 ml), išskyrus apsinuodijimą anticholinerginiais vaistais;
b) kraujotaka:
- aukštai arterinė hipertenzija(ūminė hipertenzinė encefalopatija) beta adrenoblokatoriai arba AKF inhibitoriai nurodomi optimaliomis dozėmis; hipertenzija 180-190/110-110 mm Hg lygiu. dažniausiai nesustoja, bet galimas 15-20 mmHg sumažėjimas. Tuo pačiu metu skiriami osmodiuretikai - manitolis 0,5-1,0 g / kg 15-20% tirpalo pavidalu į veną, magnio sulfato 25% tirpalas - 10-15 ml į veną;
adresu arterinė hipotenzija- dekstranas 70 (poligliucinas) - 50-100 ml IV srovele, tada IV lašinamas iki 400-500 ml;
lėtas 8-20 mg deksametazono arba 60-150 mg mazipredono (prednizolono) į veną vartojimas;
jei neveiksmingas – i.v. lašelių administravimas dopamino, kurio dozė yra 5-15 mcg/kg/min.;
esant aritmijai – tinkamų antiaritminių vaistų skyrimas.
Jei įtariate apsinuodijimas alkoholiu- prieš suleidžiant koncentruotą gliukozę, reikia sušvirkšti 100 mg tiamino (2 ml 5 % vitamino B tirpalo), kad būtų išvengta ūminės Wernicke encefalopatijos išsivystymo.
Esant etiologiškai neaiškiai nesmegenų komai, ypač jauname amžiuje, negalima atmesti apsinuodijimo opiatais; naloksono skyrimo indikacijos yra šios: kvėpavimo dažnis Psichomotorinio sujaudinimo ir konvulsinio sindromo palengvinimas - 10 mg sibazono į veną suleidimas.
Esant diagnozuotam egzogeniniam apsinuodijimui, skiriami specifiniai priešnuodžiai.
Ligoninėje po galutinio etiologinės diagnozės nustatymo (KT, MRT, laboratoriniai tyrimai ir tt) esant egzotoksinėms komoms naudojami tinkami priešnuodžiai, endotoksinėms komoms – nustatyta diferencijuota terapija. endokrininė patologija arba vidaus organų ligos. Smegenų komų atveju diferencijuotas židinio proceso gydymas atliekamas nuolatinės pagrindinės terapijos fone. Pacientai konsultuojasi su neurochirurgu, terapeutu, oftalmologu ir kt. Neurochirurgas sprendžia chirurginis gydymas tūriniai procesai (hematoma, navikas, abscesas), smegenų sumušimas, arterioveninė malformacija ir kt.
Lapas skrenda ant lapo, Viskas sutrupėjo, o lietus pliaupia lietumi.
Šiuolaikinės encefalito formos
Encefalitas – tai uždegiminė centrinės nervų sistemos liga, kurioje vyrauja galvos smegenų pažeidimai, kurią sukelia infekciniai (virusiniai, bakteriniai ir kt.), infekciniai-alerginiai, alerginiai ar toksiniai nervų sistemos pažeidimai bei imunopatologinių reakcijų išsivystymas.
Literatūros duomenimis, encefalitas sudaro 60–80 proc. uždegiminės ligos smegenys.
Atsiranda infekcija įvairiais būdais: mityba (žarnyno grupės virusai ir erkinis encefalitas), dėl erkės įsisiurbimo ar uodų įkandimų (arbovirusai) arba oro lašeliniu būdu (gripo virusai ir kai kurie kiti).
Patogenetiniai encefalito mechanizmai yra įvairūs. Pagrindinis yra tiesioginis patogeno poveikis nervų ląstelės po jo įgyvendinimo ir kaupimo juose. Yra būtini alerginės reakcijos ant virusinių baltymų ir pažeistas audinys smegenys, taip pat edema, intoksikacija ir smegenų skysčio bei hemodinamikos sutrikimai. Dėl to smegenyse vystosi perivaskuliniai infiltratai, kraujagyslės sienelės atsipalaidavimas, peridiapediniai kraujavimai, perivaskulinė ir periceliulinė edema, grįžtami ir negrįžtami nervų ląstelių distrofiniai pokyčiai, takų demielinizacija, regresinė ar progresuojanti glijos reakcija ir glijos randų susidarymas. o dažnai ir nugaros smegenyse.mirusiojo vietoje nervinis audinys. Patologinis procesas dažnai apima smegenų membranas, o kartais nugaros smegenys(G.A. Akimovas, M.M. Odinakas).
Liga dažniausiai pasireiškia encefalitiniu sindromu (1 pav.).
(priespauda arba sąmonės pasikeitimas)
/ENCEFALITIKASX-(V SINDROMAS
ataksija)
SINDROMAS 1 pav
epileptiforminiai priepuoliai)
astenija)
parezė ir paralyžius)
akinezė arba hiperkinezė)
Išvardytų simptomų sunkumas yra labai įvairus ir priklauso nuo patogeno savybių, ligos sunkumo, uždegiminio proceso paplitimo ir vyraujančios lokalizacijos.
Paprastai, sergant encefalitu, uždegiminis procesas apima ir pilką, ir baltoji medžiaga smegenys – panencefalitas. Kai kuriais atvejais vyrauja pilkosios (polioencefalito) arba baltosios (leukoencefalito) smegenų medžiagos pažeidimas. Dažnai ligą lydi įsitraukimas į procesą smegenų dangalai- meningoencefalitas. Tuo pačiu metu esant uždegiminiam nugaros smegenų pažeidimui, jie kalba apie encefalomielitą.
Nėra vienos visuotinai priimtos encefalito klasifikacijos. Skiriamas pirminis encefalitas, kuris atsiranda paveikus specifinį neurotropinį patogeną, ir antrinis encefalitas, kuris išsivysto kaip kitų ligų komplikacijos. užkrečiamos ligos.
Visuotinai priimta encefalitą skirstyti į virusinį ir mikrobinį, į formas su žinomu ar nežinomu patogenu, turinčiu ryškų sezoniškumą arba daugiasezoniškumą. Pagal uždegiminio proceso pobūdį encefalitas skirstomas į infekcinį, infekcinį-alerginį ir alerginį, o pagal vyraujančią pažeidimo lokalizaciją – į smegenų kamieną, smegenėlių, subkortikinį, mezencefalinį, diencefalinį ir kt.
Be to, ne visada įmanoma nustatyti svarbiausią etiologinis veiksnys, kas lemia ligos vystymąsi. Daugelio encefalito sukėlėjai lieka nežinomi. Šių formų diagnozė grindžiama daugiau ar mažiau būdingomis savybėmis klinikinis vaizdas. Tais atvejais, kai yra žinomas patogenas, dažnai nustatomas toks reikšmingas klinikinis polimorfizmas, kad diagnozę galima nustatyti tik atlikus išsamius epidemiologinius ir virusologiniai tyrimai. Tai paaiškina sunkumus sukurti vieną ir vienalytę klasifikaciją.
Be aukščiau nurodyto encefalito skirstymo, didelę reikšmę Klinikoje jie skirstomi į formas, kuriose vyrauja mielino skaidulų pažeidimai (leukoencefalitas), branduolinės struktūros (polioencefalitas) ir formos, kurias lydi visiškas nervų ląstelių ir nervinių skaidulų pažeidimas (panencefalitas). Pirminis polioencefalomielitas su nustatyta virusine etiologija apima ūminį poliomielitą, letarginį encefalitą, arklių encefalomielitą; iki pirminio virusinio panencefalito – erkių platinamo, uodo, australiško, amerikietiško San Luiso tipo, afrikietiško, škotiško („avių“), chorioencefalito, encefalomiokardito. Tai pačiai grupei priklauso pirminis meningoencefalitas, kurį sukelia Coxsackie ir ECHO virusai. Kai kuriais atvejais enterovirusai sukelia į poliomielitą panašių ligų su vyraujančiu pažeidimu atsiradimą pilkoji medžiaga. Virusinis demielinizuojantis leukoencefalitas apima ūminį Margulio-Shubladze encefalomielitą, išsėtinė sklerozė, sklerozuojantis leukoencefalitas Van Bogartas ir kai kurie kiti.
Inicialo panašumas klinikinės apraiškos Visi virusų sukelti encefalitai sukelia ankstyvos etiologinės diagnostikos ir savalaikio etiologinio gydymo parinkimo sunkumų.
Sezoninis vasarinis (užkrečiamasis) encefalitas mūsų šalyje gana plačiai paplitęs. Pagal plitimo būdą ir pagrindinio pernešėjo epidemiologinę reikšmę visiems sezoniniams encefalitams priklauso šios rūšys (2 pav.).
(sezoninis encefalitas) C
3
UODAI
TIKRAI
X pavasario-vasaros (arba erkinis) encefalitas, škotiškas encefalitas, dviejų bangų meningoencefalitas
Japonijos, Australijos, Amerikos Saint Louis tipo, Vakarų Nilo, Amerikos arklių encefalomielitas 2 pav. Pirminis encefalitas ir encefalomielitas
Epideminis encefalitas
Šiuo metu fiksuojami tik pavieniai epideminio encefalito (letarginio, žiemos, encefalito A) atvejai; Didelių epidemijų protrūkių nepastebėta.
Epideminiu encefalitu dažniausiai suserga 20-30 metų amžiaus žmonės, kiek rečiau juo serga vaikai. mokyklinio amžiaus. Aprašyti pavieniai kūdikių ir ikimokyklinio amžiaus vaikų epideminio encefalito atvejai, o sunkiausia liga pasireiškia 5 metų amžiaus.
Yra daug netiesioginių epideminio encefalito virusinio pobūdžio įrodymų. Ligos sukėlėjas yra filtruojamas virusas, tačiau jo išskirti kol kas nepavyko.
Epideminis encefalitas reiškia polioencefalitą, kuriam būdingas smegenų pilkosios medžiagos pažeidimas. Nervinių ląstelių pokyčiai ūminiu laikotarpiu dažniausiai būna grįžtamasis pobūdis. Epideminį encefalitą taip pat lydi vidaus organų pažeidimai. Perivaskuliniai infiltratai dažnai randami kepenyse ir plaučiuose. Lėtinė stadija epideminiam encefalitui būdingas sunkus destruktyvus, didžiąja dalimi negrįžtami pokyčiai juodosios medžiagos, globus pallidus ir pagumburio neuronuose.
Klinikinis vaizdas. Inkubacinis periodas paprastai trunka nuo 1 iki 14 dienų, tačiau, kai kurių autorių teigimu, gali siekti kelis mėnesius ir net metus. Liga prasideda ūmiai, kūno temperatūra pakyla iki 39-40°C, atsiranda galvos skausmas, dažnai vėmimas, bendras negalavimas. Gali būti stebimi katariniai reiškiniai ryklėje. Kai kuriais atvejais tai sukelia klaidingą ūminės ligos diagnozę kvėpavimo takų liga. Svarbu, kad sergant epideminiu encefalitu, jau pirmosiomis ligos valandomis pacientas tampa vangus ir mieguistas; Rečiau pasitaiko psichomotorinis sujaudinimas. Epideminiu encefalitu sergančių pacientų mieguistumas lemia jo pavadinimą „mieguistas“. Jis susijęs su smegenų pagumburio-mezencefalinių „budrumo centrų“, ypač burnos kamieno tinklinio formavimo struktūrų, pažeidimu. Skirtingai nei suaugusiesiems, vaikams epideminis encefalitas prasideda, kai vyrauja smegenų simptomai, kuriuos sukelia hemo- ir liquorodinaminiai sutrikimai, ir didėjantis smegenų edemos reiškinys. Per kelias valandas nuo ligos pradžios gali netekti sąmonės, dažnai stebimi generalizuoti traukuliai. Pagumburio srities branduolių pažeidimas prisideda prie smegenų hemodinamikos sutrikimo, o tai dar labiau apsunkina pagumburio sutrikimus. Smegenų edemos ir patinimo reiškiniai išsivysto, dažnai baigiantys mirtimi 1 ar 2 dieną, dar prieš vaikui pasireiškiant židininiams epideminiam encefalitui būdingiems simptomams. Sunki ligos eiga kūdikiams ir jaunesnio amžiaus paaiškinama jiems būdingu polinkiu į generalizuotas smegenų reakcijas. Vyresniems vaikams praėjus kelioms valandoms po bendros infekcinės ligos pradžios nustatomi miego ir būdravimo sutrikimai – dissomnija, taip pat akių motorikos sutrikimai. Kartais dieną vyrauja mieguistumas, naktį – nemiga ir psichomotorinis susijaudinimas. Akių motoriniai sutrikimai dažniausiai yra susiję su okulomotorinio nervo magnoceliulinių ir parasimpatinių branduolių pažeidimu. Pacientai turi vienašalę ar dvišalę ptozė, diplopija, divergentinis žvairumas ir konvergencijos sutrikimas. Vyzdžiai išsiplėtę. Reakcija į šviesą gali išlikti prarandant vyzdžio atsaką į konvergenciją ir akomodaciją („atvirkštinis“ Argyll-Robertson simptomas).
Paprastai subtuberkulinio regiono pažeidimo simptomai pasireiškia anksti: paroksizminė tachipnėja, tachikardija, sumažėjimas, padidėjimas arba asimetrija. kraujo spaudimas. Žiovulys atsiranda dažnai. Pagumburio branduolių dalyvavimas patologiniame procese taip pat yra susijęs su nuolatine hipertermija, užregistruota daugeliu atvejų, be uždegiminių periferinio kraujo pokyčių. Epideminio encefalito metu specifinių pokyčių kraujyje nėra. Aprašytas simptomų kompleksas sudaro labiausiai paplitusios okulotarginės (okulocefalinės) formos pagrindą. Kai kuriais atvejais pirmaujančią vietą klinikinėje įvaizdyje užima sutrikusi judesių koordinacija ir vestibuliariniai sutrikimai: galvos svaigimas, netvirta eisena, nistagmas, grubus ketinimų drebulys. Pacientai guli nejudėdami, fiksuodami galvą tam tikroje padėtyje; galvos sukimas ir žvilgsnio nukrypimas sukelia stipresnį galvos svaigimą, galvos skausmą ir vėmimą. Ūminiu ligos laikotarpiu gali išsivystyti endokrininiai sutrikimai, susiję su pagumburio srities pažeidimu. Jiems būdingas patologinis apetito sumažėjimas arba padidėjimas, troškulys, necukrinio diabeto simptomai, sutrikimas. mėnesinių ciklas, paciento išsekimas ar nutukimas; kai kuriais atvejais stebima adiposogenitalinė distrofija. Sergant endokrinine epideminio encefalito forma, paprastai gausu autonominės nervų sistemos disfunkcijos simptomų, dėl kurių pacientas atrodo netvarkingas (riebus veidas, riebi seborėja, padidėjęs prakaitavimas, seilėjimas ir kt.).
Ūminiu epideminio encefalito periodu kartais nustatomi psichikos sutrikimai: sumišimas, kliedesys, psichosensoriniai sutrikimai, kai kuriais atvejais katatoninės būsenos. Dažni simptomai yra makro- ir mikropsija, kūno diagramos sutrikimas, svetimkūnių pojūtis kūne, fotopsija su iškreiptu spalvos ir formos suvokimu; Gali atsirasti haliucinacijų. Psichiniai sutrikimai sergant encefalitu jie dažniausiai būna grįžtami, laikini, didelių asmenybės pokyčių nepastebima. Ūminio periodo trukmė labai įvairi – nuo 10-15 dienų iki kelių savaičių ir net mėnesių.
Dažniausia lėtinio epideminio encefalito periodo forma yra parkinsoninis, akinetinis-rigidinis sindromas, kurio atsiradimas yra susijęs su degeneraciniu procesu juodosios medžiagos ir globus pallidus srityje.
Epideminio encefalito diagnozė ūminiu laikotarpiu grindžiama būdingi simptomai. Priešhospitalinėje stadijoje svarbu teisingai įvertinti sąmonės būseną, operatyviai nustatyti pirmuosius židininio smegenų pažeidimo simptomus, ypač miego sutrikimo, okulomotorinių, vestibuliarinių, autonominių-endokrininių sutrikimų. Kartu reikia nepamiršti, kad šiais laikais dažnai aptinkamos ištrintos ir abortinės ligos formos. Virusologinio identifikavimo neįmanoma ir specifinių kraujo bei smegenų skysčio pokyčių nebuvimas apsunkina diagnozę.
Gydymas. Metodai specifinis gydymas Epideminio encefalito šiuo metu nėra. Endogeninių interferono preparatų įvedimas teoriškai pagrįstas, tačiau praktinės patirties šiuo klausimu dar nėra. Tinka rekomenduojamas virusinės infekcijos vitaminų terapija, desensibilizuojantys vaistai, vaistai nuo uždegimo. Siekiant kovoti su smegenų edemos reiškiniais, skiriama intensyvi dehidratacijos terapija.
koma - aukščiausias laipsnis patologinė centrinės nervų sistemos depresija, kuriai būdinga Bendras nuostolis sąmonė, refleksų slopinimas reaguojant į išorinius dirgiklius ir gyvybinių organizmo funkcijų reguliavimo sutrikimas (4.13 pav.).
Koma yra sąmonės pašalinimas, kai nėra jokių požymių protinė veikla, nors išvertus iš graikų kalbos „kablelis“ reiškia gilų miegą.
Koma yra rimta komplikacija įvairių ligų, žymiai pablogindamas jų prognozę. Tuo pačiu metu komos metu atsirandantys gyvenimo veiklos sutrikimai priklauso nuo pagrindinės ligos tipo ir sunkumo. patologinis procesas: kai kuriais atvejais jie formuojasi labai greitai ir yra patologiškai negrįžtami (pavyzdžiui, patyrus sunkų galvos smegenų sužalojimą), kitais atvejais šie sutrikimai turi tam tikrą vystymosi stadiją ir, laiku ir tinkamai gydant, yra galimybė jų daliniam ar. lieka visiškas pašalinimas.
Tokios aplinkybės lemia klinikinį komos supratimą kaip ūmią patologinę būklę, kuriai reikalinga skubus gydymas kuo greičiau. Todėl praktikoje komos diagnozė nustatoma ne tik esant visam komą apibūdinančiam simptomų kompleksui, bet ir esant ne tokiems sunkios centrinės nervų sistemos depresijos simptomams, pavyzdžiui, sąmonės netekimas su konservavimu. refleksų, jei pastarieji laikomi šios patologijos vystymosi etapu. Taigi klinikinis sąvokos „kablelis“ turinys ne visada sutampa su jos apibrėžimu.
Koma:
1. Stulbink(mieguistumas) - sąmonės depresija, išsaugant ribotą žodinį kontaktą, padidėjus išorinių dirgiklių suvokimo slenksčiui ir sumažėjus savo psichinei veiklai.
2. Stuporas - gilus sąmonės slopinimas, išsaugant koordinuotas gynybines reakcijas ir atidarant akis reaguojant į skausmingus, garsinius ir kitus dirgiklius. Galima trumpam ištraukti pacientą iš šios būsenos.
3. Stuporas - gilaus patologinio miego ar nereagavimo būsena, iš kurios ligonį galima pažadinti tik naudojant stiprius (viršslenksčius) ir pasikartojančius dirgiklius. Nutraukus stimuliaciją, vėl atsiranda nereaguojanti būsena.
4. koma - būklė, kurią lydi trūkumas aktyvūs judesiai, reakcijos į skausmingus, šviesos, garsinius dirgiklius, jautrumo praradimas, refleksų slopinimas, autonominių ir visceralinių funkcijų sutrikimas.
5. "Vegetatyvinė būsena" Atsiranda po sunkaus smegenų pažeidimo ir yra lydimas „budrumo“ atkūrimo ir pažinimo funkcijų praradimo. Ši būklė vadinama apaliniu; gali trukti labai ilgai po sunkios trauminės smegenų traumos. Tokiam pacientui stebima reakcija į skausmingus dirgiklius ir pabudimo reakcija, palaikomas adekvatus spontaniškas kvėpavimas ir širdies veikla. Pacientas, reaguodamas į žodinius dirgiklius, atveria akis, neištaria suprantamų žodžių ir nevykdo žodinių nurodymų, nėra diskrečių motorinių reakcijų.
6. Smegenų sukrėtimas - sąmonės netekimas, kuris trunka keletą minučių ar valandų. Atsiranda dėl trauminių sužalojimų. Būdinga amnezija. Kartais smegenų sukrėtimą lydi galvos svaigimas ir galvos skausmas. Neurologinių simptomų padidėjimas po trauminio smegenų sužalojimo po komos rodo smegenų sutrikimų, kuriuos dažnai sukelia intrakranijinės hematomos, progresavimą. Dažnai prieš tai pacientai būna švarios sąmonės (šviesus laikotarpis).
Komos būsenų patogenezė skiriasi ir daugiausia priklauso nuo etiologijos. Esant bet kokio tipo komai, pastebimi smegenų žievės, subkortikinių struktūrų ir smegenų kamieno funkcijos sutrikimai. Ypač svarbu yra disfunkcija tinklinis formavimas- jo įtaka smegenų žievei yra „išskirta“, todėl sutrinka smegenų kamieno refleksinės funkcijos ir slopinami gyvybiškai svarbūs autonominiai centrai. Šių sutrikimų atsiradimą sukelia hipoksemija (vienas ar keli jos tipai, kurių metu sutrinka medžiagų apykaita nervų sistemos ląstelėse), smegenų kraujotakos sutrikimai (sukeliantys išemiją, hiperemiją, venų stagnaciją, perivaskulinę edemą su diapedetiniais kraujavimais). , taip pat kvėpavimo fermentų blokada, anemija, acidozė, sutrikusi mikrocirkuliacija, elektrolitų (ypač kalio, natrio, magnio) pusiausvyra, mediatorių susidarymas ir išsiskyrimas. Smegenų skysčio cirkuliacijos sutrikimai, smegenų ir jų membranų patinimas, sukeliantis sutrikimą intrakranijinis spaudimas ir hemodinamika. Tiesioginė endogeninių ir egzogeninių toksinų įtaka, pokyčiai rūgščių-šarmų balansas(acidozė) ant nervų ląstelių. Patologinio tyrimo metu nustatoma smegenų edema, kraujavimo ir minkštėjimo židiniai kapiliarų išsiplėtimo fone, kraujagyslių užsikimšimas krauju, plazmos nutekėjimas ir nekrobiotiniai pokyčiai kapiliarų sienelėse. Įvairių vabzdžių patomorfologinio vaizdo unikalumą lemia ir etiologiniai veiksniai.
Kom. sisteminimas pagal etiologinį veiksnį:
1. Comi, kurį sukelia pirminis pažeidimas, centrinės nervų sistemos liga arba smegenų koma. Šiai grupei priskiriami apoplektiniai (dėl insulto), apoplektiforminiai (miokardo infarkto), epilepsiniai, trauminiai, taip pat koma uždegimo metu ir smegenų bei jų membranų navikai.
2. Sergant endokrininėmis ligomis, kurias sukelia medžiagų apykaitos sutrikimai, atsirandantys dėl hormonų sintezės (diabetiniai, supraglikeminiai, hipotiroidiniai, hipohipofiziniai) arba jų perteklinės gamybos, vaistinių ir hormoninių vaistų (tirotoksinių, hipoglikeminių) perdozavimo.
3. Comi, pirmiausia dėl elektrolitų, vandens ir energetinių medžiagų praradimo. Iš jų nepriklausomos reikšmės turi chlorohidropeninis (pacientams, kuriems yra ilgalaikis vėmimas), mitybinis-distrofinis (alkanas) ir hiperterminis.
4. Komi, atsiradę dėl dujų mainų sutrikimų. Pagrindiniai tipai yra šie:
Hipokseminė koma, susijusi su nepakankamu deguonies tiekimu iš išorės (hipobarinė hipoksemija, uždusimas) arba su sutrikusiu deguonies pernešimu krauju, esant sunkiems ūminiams kraujotakos sutrikimams (vidaus organų plyšimas ar kiaušintakiai, kraujavimas iš skrandžio)
Kvėpavimo koma (kvėpavimo-smegenų, kvėpavimo-acidozinė) arba koma dėl kvėpavimo nepakankamumo, kvėpavimo raumenų pažeidimo, netinkamos intubacijos dėl hipoksijos, hiperkapnijos ir acidozės dėl reikšmingų dujų mainų plaučiuose sutrikimo.
5. Toksinė koma, besivystanti su toksinėmis infekcijomis, įvairiomis infekcinėmis ligomis, pankreatitu, kepenų ir inkstų pažeidimu, egzogeniniu apsinuodijimu (alkoholiu, barbitūratais, organiniais fosforo junginiais, narkotiniais analgetikais ir kt.).
Dažniausiai koma ištinka dėl egzo- ir endogeninių intoksikacijų (47 proc.), neurologinės ligos(40 proc.), anoksija arba smegenų išemija dėl vidinio kraujavimo (13 proc.).
Klinikinė simptomatika ir diagnozė. Nepaisant diferencijuotos genezės ir vystymosi mechanizmų įvairių tipų com, jų klinikinis vaizdas turi daug bendro. Dauguma būdingi bruožai yra sąmonės netekimas, refleksinių reakcijų pokyčiai (sumažėjęs, padidėjęs, nebuvimas), sumažėjęs arba padidėjęs raumenų tonusas atitraukus liežuvį, sutrikęs kvėpavimas (Cheyne-Stokes, Biot, Kussmaul ritmai, hipo- arba hiperventiliacija, kvėpavimo sustojimas) ir rijimas. . Dažnai stebimas AT sumažėjimas, pulso pokyčiai, oligo-, anurija, vandens balanso sutrikimai (hipo-, hiperkalemija, hipernatremija ir kt.), rūgščių-šarmų būklė, termoreguliacija, peristaltikos trūkumas.
Sunku diagnozuoti komos tipą, ypač jei nėra anamnezinių duomenų. Nustatyti diagnozę gali palengvinti pas pacientą rastų dalykų peržiūra: receptų blankai, sąsiuviniai, vaistai ar jų pakuotė. Tokiais atvejais diagnozė grindžiama būdingi bruožai klinikinis vaizdas. Klinikinis tyrimas visų pirma apima kvėpavimo ir širdies ir kraujagyslių sistemų įvertinimą.
Kvėpavimo modelis. Gili bradipnėja nustatoma vabzdžiams, sergantiems acidoze. Triukšmingas Kussmaul tipo kvėpavimas - svarbus simptomas diabetinė koma (priešingai nei hipoglikeminė koma). Pastarasis taip pat stebimas sergant uremija ir kepenų koma. Bradipija dėl toksinis poveikisį kvėpavimo centrą. Dažniausiai pasireiškia apsinuodijus migdomieji ir opiatai. Bradipnėja gali būti padidėjusio intrakranijinio spaudimo dėl trauminio smegenų sužalojimo, smegenų auglių, o kartais ir dėl apsinuodijimo etanoliu (alkoholinės komos) pasekmė. Tachipnėja dažniausiai stebima vabzdžiams, kuriuos sukelia intoksikacija ( apsinuodijimas maistu, atropinas, adrenalinas). Tachipnėjos atsiradimas komos išsivystymo metu gali reikšti, kad prie pagrindinės patologijos prisidėjo infekcija arba progresuoja širdies nepakankamumas. Bioto tipo kvėpavimas rodo susijaudinimo sumažėjimą kvėpavimo centras ir stebimas smegenų tipo vabzdžiams (tai yra smegenų ligų atveju). Kvėpavimo tipas Cheyne-Stokes stebimas esant smegenų kamieno kraujotakos sutrikimams, taip pat in ūminis širdies priepuolis miokardo, susijusio su smegenų kraujotakos sutrikimu, sunkiu apsinuodijimu morfinu ir alkoholiu. Toks kvėpavimas pablogina ligos prognozę.
Pulso charakteris.Įtemptas pulsas būdingas pacientams, kuriems yra hiperhidratacija dėl uremijos, hiperglikeminių vabzdžių ir kt. Širdies impulsas gali pasislinkti į kairę ir žemyn, plečiant širdies ribas į kairę. Girdisi šuolio ritmas ir kartais perikardo trinties triukšmas. Intensyvi bradikardija stebima esant eklampsijai be širdies impulso poslinkio ir vidutinio kairiojo širdies krašto išsiplėtimo. Bradikardija taip pat būdinga hemoraginiam insultui, pirminei hipertenzijai ir yra kartu su kairiojo širdies krašto poslinkiu ir širdies impulsu į kairę, antrojo tono akcentu virš aortos projekcijos. Lengva tachikardija gali pasireikšti sergant diabetine koma, apsinuodijus adrenalinu ir belladonna. Simptomai infekcinis procesas(karščiavimas, bėrimas ir kt.) Labiau rodo infekcinę-toksinę komą. Pulso sulėtėjimas stebimas apsinuodijus morfiju ir migdomaisiais. Sunki bradikardija (mažiau nei 40 dūžių per minutę) rodo visišką atrioventrikulinę blokadą, patvirtintą įsiklausant į Stražesko „patrankos“ toną, pirmojo tono sustiprinimą reikšmingu impulsu. Prieširdžių virpėjimas(MA) komos būsenoje gali būti mitralinės stenozės simptomas su būdingu auskultaciniu modeliu ("katės murkimas", plojimas I tonas, presistolinis ūžesys, II tono akcentas aukščiau plaučių arterija, "putpelių ritmas"). MA dažnai lydi tirotoksinę komą. Komą kartu su MA gali sukelti galvos smegenų kraujagyslių trombozė ar embolija. MA rodo širdies veiklos slopinimą ir pablogina prognozę.
Oda. Tirdami odą atkreipkite dėmesį į odos spalvą, jos drėgmę, turgorą ir edemos buvimą. Daugybinių injekcijų pėdsakų ir infiltratų aptikimas ant pacientų priekinio šlaunų paviršiaus odos dažniausiai rodo insulino skyrimą; daugybiniai injekcijų pėdsakai alkūnės linkiuose, flebitas, randai, kraujagyslių „pėdės“ rodo priklausomybę nuo narkotikų. Sunki hiperhidrozė su psichomotoriniu susijaudinimu ar kableliu, traukuliai stebimi su hipoglikemija. Odos spalvos pokyčiai yra kitokio pobūdžio ir kartais, kartu su kitais simptomais, gali turėti tam tikrą skirtumą diagnostinė vertė. Sąmonės sutrikimų turinčio paciento odos ir gleivinių rožinė-vyšninė spalva būdinga apsinuodijus anglies monoksidu ar į atropiną panašiomis medžiagomis. Odos ir gleivinių pageltimas stebimas su kepenų pažeidimais, kuriuos sukelia įvairių veiksnių. Aštrus odos blyškumas, odos „marmuriškumas“ yra anemijos, šoko, vidinio kraujavimo požymis.
Iškvepiamo oro kvapas. Dažnai diagnozę galima nustatyti pagal specifinį kvapą iš aukos burnos, vėmalų ar skalavimo vandens kvapą. Alkoholiniai gėrimai, naftos produktai, fenoliai, formaldehidas, kamparas, organiniai fosforo insekticidai ir acetonas turi specifinį kvapą. Taigi organofosfatiniai insekticidai turi būdingą puvinio česnako kvapą; vandenilio cianido rūgštis ir cianidas – karčiųjų migdolų kvapas, terpentinas – žibuoklių kvapas, nikotinas – tabako kvapas. Alkoholio kvapas iškvepiamame ore kartu su sąmonės pritemimu gali rodyti alkoholinė koma. Tačiau reikia turėti omenyje, kad šiuo atveju gali būti ir intracerebrinių katastrofų (sunkus uždaras kaukolės smegenų pažeidimas, netrauminės kilmės subarachnoidinis kraujavimas, ūminiai sutrikimai smegenų kraujotaka), hipo- ir hiperglikeminė koma, apsinuodijimas kitomis medžiagomis (neuroleptikais, trankviliantais, migdomaisiais ir kt.) kartu su apsinuodijimu alkoholiu. Acetono kvapas gali būti tiek apsinuodijus egzogeniniu acetonu, tiek sergant diabetine ketoacidozine koma.
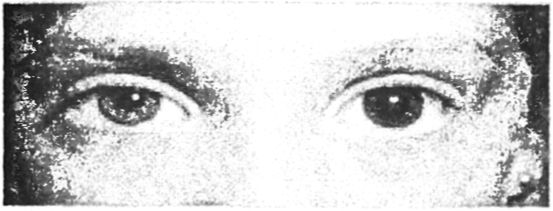
Neurologinė būklė. Pacientams, kurių sąmonė prislėgta, ypatingas dėmesys turėtų būti skiriamas neseniai patirtiems sužalojimams – įbrėžimams ir mėlynėms. Kruopščiai apžiūrima galvos oda, ar nėra žaizdų, pogaleinių hematomų, kurios gali būti derinamos su kalvarijų kaulų lūžiais ir intrakranijinėmis hematomomis. Kraujavimas, taip pat liquorėja iš išorinio klausos kanalo avarinė situacija yra informacinis požymis apie kaukolės pagrindo lūžį nei Rentgeno tyrimas. Vienpusis reikalauja ypatingo dėmesio aštrus susiaurėjimas vyzdys (miozė) (4.14 pav.), kurį galima stebėti ant Pradinis etapas smegenų kamieno išvarža į smegenis. Miozė gali greitai pereiti į midriazę išvaržos pusėje, po kurios fotoreakcija mažėja. Dvišalė sunki miozė yra tiesioginio apatinių vidurinių smegenų pažeidimo arba antrinio smegenų kamieno suspaudimo požymis dėl padidėjusio intrakranijinio slėgio. Šis simptomas dažnai pasireiškia apsinuodijus opioidais, organofosfatiniais insekticidais, anticholinesterazės medžiagomis, barbitūratais ir kai kuriais trankviliantais.
Ryžiai. 4.14.
lizatoriai. Dvišalė miozė atsiranda su progresuojančia pagrindinės smegenų arterijos tromboze. Kai kamieną suspaudžia savaiminis kraujavimas ir trauminės hematomos, vienašalė midriazė iki 5-6 mm su fotoreakcijos praradimu ir progresuojančiu sąmonės slopinimu, nestabilia hemodinamika ir kvėpavimo nepakankamumu rodo smegenų kamieno suspaudimo progresavimą ir akių motorinės sistemos pažeidimą. nervas pažeistoje pusėje. Tai dažniausiai pastebima esant masinėms progresuojančioms intrakranijinėms odos hematomoms; veido hiperemija ir hipertermija rodo apsinuodijimą M-anticholinerginėmis medžiagomis (atropinu, difenhidraminu, ciklodoliu, belladonna tinktūra, datura ir kt.). Smegenų dangalų dirginimo simptomai (stingus kaklas, Brudzinskio, Kernigo simptomai) – nesuderinami su avarinės sąlygos. Pirmosiomis ligos valandomis ryšys tarp uždegimo laipsnio, smegenų edemos ir meninginių simptomų sunkumo nėra stebimas. Jei meninginiai simptomai neaptikti, tai nereiškia, kad nėra patologinio proceso, kuris paveikia smegenų membranas. Smegenų dangalų simptomų nustatymas yra vienas iš papildomų smegenų dangalų pažeidimo ar sudirginimo patvirtinimų. Decerebrato ir decortication rigidiškumo sindromai labiau būdingi tūriniams procesams ir toksiniams bei trauminiams smegenų pažeidimams.
Jis turi svarbią diagnostinę vertę tempą komos vystymasis. Būdingas staigus komos išsivystymas kraujagyslių sutrikimas(kraujavimas, išeminis insultas, epilepsija, trauminis smegenų pažeidimas). Komos simptomai daug lėčiau vystosi esant endogeninėms intoksikacijoms (diabetinė, kepenų, inkstų intoksikacija). Tie patys simptomai pastebimi esant komos būsenoms infekcinė kilmė(encefalitas, meningitas, dažnos infekcijos). Svarbus metodas yra tyrimas elektrinis širdies aktyvumas, kuri turi būti atliekama visiems pacientams, ištiktiems komos prieš ligoninę, nes padeda nustatyti ūmius sutrikimus koronarinė kraujotaka(išeminiai židiniai skilvelių ar prieširdžių sienelėse, laidumo sutrikimai ir kt.). Intensyviosios terapijos skyriaus sąlygomis, kur pacientai siunčiami, galima pasiekti reikšmingos pagalbos nustatant komos būklės etiologiją. laboratoriniai tyrimai. Jie patvirtina arba paneigia prielaidas, kilusias per pradinį klinikinis tyrimas. Nustatyti, pvz. Aukštesnis lygis cukraus kiekis kraujyje rodo didesnę diabetinės komos tikimybę pacientui. Tai liudija ir
Ryžiai. 4.15.
Kartais diagnozuojama vienpusė ar dvišalė midriazė (4.15 pav.). Abipusis vyzdžio išsiplėtimas komos metu gali rodyti apsinuodijimą fenotiazidu. Dvišalė midriazė, kai vyzdys nereaguoja į šviesą ir psichomotorinis susijaudinimas, sausumas
acetono buvimas šlapime. Bilirubino kiekio padidėjimas kraujyje būdingas kepenų komai, o didelis likutinio azoto ir kreatinino kiekis kraujyje – inkstų komai. Tačiau cukraus ir azoto kiekio kraujyje padidėjimas kartais gali pasireikšti esant kitoms komos būsenoms ir nėra absoliučiai specifinis minėtų ligų požymis. Jei yra buvęs galimas apsinuodijimas anglies monoksidu, kraujo tyrimas dėl karboksihemoglobino gali būti labai naudingas. Tyrimai atlieka svarbų vaidmenį diagnozuojant komos būsenas. cerebrospinalinis skystis. Kraujo buvimas cerebrospinaliniame skystyje rodo hemoraginį smegenų kraujotakos sutrikimų pobūdį. Didelė citozė yra ūminių uždegiminių smegenų ligų (meningito) pasekmė. Baltymų ir ląstelių disociacija gali reikšti naviko proceso galimybę smegenyse. Ligoninėje galima atlikti ašinį Kompiuterizuota tomografija arba magnetinio rezonanso tomografija, skirta ūmių kraujagyslių, navikinių ir kitų procesų diferencinei diagnostikai.
Labiausiai paplitęs yra klinikinė klasifikacija com gyliu ir sunkumu.
Remiantis komos būsenos gyliu, išskiriami:
1. Lengva koma. Trūksta sąmonės ir valingų judesių, pacientai neatsako į klausimus, apsauginės reakcijos yra adekvačios, ragenos ir sausgyslių refleksai, taip pat vyzdžių reakcija į šviesą išsaugomi, tačiau gali susilpnėti, nesutrinka kvėpavimas, geodinamika.
2. Sunki koma. Nesant sąmonės atsiranda nekoordinuotų judesių, galimi stiebo simptomai (sutrikęs rijimas), kvėpavimo sutrikimai (patologiniai ritmai), hemodinamikos sutrikimai, dubens organų veikla.
3. Gili koma. Nesąmoningas, gynybinių reakcijų nebuvimas, ragenos reflekso nebuvimas, raumenų atonija, arefleksija, dažnai hipotermija, sunkūs kvėpavimo, kraujotakos, vidaus organų funkcijų sutrikimai (4.16 pav.).
4. Terminalinė (transcendentinė) koma. Nesąmoningas, be gynybinių reakcijų, arefleksija, išsiplėtę vyzdžiai, kritiniai gyvybinių funkcijų pažeidimai (AT lygis nenustatytas arba minimalus, apnėja), kuriai reikalingos specialios priemonės gyvybei palaikyti. Terminalinė koma, kaip taisyklė, išsivysto mirus smegenų kamienui ir yra smegenų mirties rodiklis.
Smegenų mirtis. Buvo pasiūlyta daugybė smegenų mirties diagnozavimo kriterijų. Idealūs kriterijai yra tie, kurie nepalieka vietos klaidoms. Patikimiausi smegenų mirties kriterijai yra šie:
Ryžiai. 4.16.
Visų nervų sistemos funkcijų nutraukimas, visiškas ir nuolatinis sąmonės nebuvimas, spontaniško kvėpavimo trūkumas, visų raumenų atonija, reakcijos į išorinius dirgiklius ir smegenų kamieno refleksų nebuvimas.
Visiškas smegenų elektrinio aktyvumo nebuvimas - izoelektrinė linija elektroencefalogramoje;
Nebuvimas smegenų kraujotaka(patvirtinta smegenų angiografija ir radioizotopų scintigrafija).
Komos sunkumui nustatyti naudojama Glazgo skalė (žr. 1 skyrių). Glazgo skalė Klinikiniai požymiai diferencijuojami pagal jų sunkumo laipsnį, kuris atsispindi baluose. Norint gauti informacijos apie sąmonės pasikeitimo laipsnį, balai sumuojami. Kuo didesnis bendras taškų skaičius, tuo mažesnis laipsnis smegenų funkcijų slopinimas ir atvirkščiai. Jei balas yra 15, komos nėra; 13-14 - apsvaigimas; 10-12 - stuporas; 4-9 - koma 3 - smegenų mirtis. Kuo mažesnis Glazgo komos skalės balas, tuo didesnė paciento mirties tikimybė: 8 balai ir daugiau - pagerėjimo tikimybė; mažiau nei 8 balai – situacija pavojinga gyvybei; 3-5 balai – potencialiai mirtina, ypač jei nustatoma su fiksuotais vyzdžiais.
Pacientą apžiūrintis gydytojas pirmiausia turi atsakyti į klausimą, kas sukelia komos būseną ir ar tai yra smegenų patologijos pasekmė. Visų pirma, reikia nustatyti, ar yra vienašalis paralyžius, ar ne. Lengvais komos atvejais, kai laikomas spontaniški judesiai, nesunku išsiaiškinti šį klausimą. Apsauginio pobūdžio judesiai, atsirandantys reaguojant į santykinai intensyvų išorinį dirginimą (suspaudimas, dūris), nustatomi „sveikoje“ kūno pusėje, o paralyžiuotoje pusėje jų nėra arba jie smarkiai susilpnėja. Refleksai rankose ir kojose dažniausiai (bet ne visada) padidėja dėl hemiplegijos. Kada gili koma sunkiau diagnozuoti vietinius vienpusių pakitimų simptomus. Tokiais atvejais diagnozuoti padeda veido raumenų asimetrija (burnos kampučio nukritimas, skruosto „drobės“ simptomas paralyžiuotoje pusėje). Bakstelėjus į žandikaulio lanką, sveikojoje pusėje atsiranda veido raumenų susitraukimai, tačiau paralyžiaus pusėje jų nėra. Anisokorija dažniausiai atsiranda išsiplėtusio vyzdžio šone, esant subdurinei ar epidurinei hematomai. Tačiau dėl kraujotakos sutrikimų kamieno srityje, kaukolės pagrindo lūžimo ar kaverninio sinuso trombozės galimi skirtingi vyzdžių skersmenys. Kartais, sužadinus ragenos refleksą, „sveikoje“ rankoje įvyksta apsauginis judesys, leidžiantis nustatyti pažeidimo pusę. Kai staigiai paspaudžiate Poupart raiščio atkarpą, neparalyžiuota koja susilenkia ties klubu ir kelio sąnariai, o paralyžiuota moteris lieka nejudanti.
Esant stipriai komai gynybiniai refleksai prispaustas. Tokiu atveju reikia nustatyti rankų raumenų tonuso būklę. Gydytojas pakelia abi paciento rankas, tada jas paleidžia vienu metu. Nepažeistoje pusėje ranka krenta lėčiau nei paralyžiuotoje. Taip pat verta atkreipti dėmesį į bendrą paciento raumenų būklę. Paralyžiuotos pusės kamieno raumenų įlinkis yra ryškesnis nei sveikoje pusėje. Pastaroji būdinga pilvo ir šlaunų raumenims. Dėl hipotenzijos, kita nuolatinis simptomas- paralyžiuotos pėdos smukimas į išorę (kartais išorinė pusė paliečia net lovą). Jei šis simptomas neaiškus, galite patraukti abi kojas į išorę ir jas atleisti. Tokiu atveju pažeista pėda, skirtingai nei sveikoji, nesisuka į pradinę padėtį.
Palyginti greitai po vietinių smegenų sutrikimų (insulto, traumos) Babinskio simptomas atsiranda priešingoje pažeidimo pusėje. Abiejų pusių simptomų nustatymas turi mažesnę diagnostinę vertę. Yra žinoma, kad dvišalis Babinskio simptomas gali pasireikšti pacientams tiek epilepsijos priepuolio metu, tiek iškart po jo, kai kuriais anestezijos etapais, įvairių apsinuodijimų metu ir net esant tokioms sąlygoms. gilus miegas. Izoliuoto dvišalio Babinskio ženklo aptikimas dar nerodo vietinio organinio smegenų pažeidimo. Asimetriškai išreikštas Babinskio ženklas gali rodyti židinio pažeidimo sunkumą. Aiškaus židinio identifikavimas neurologiniai simptomai rodo komos būsenos smegenų genezę.
Vabzdžių gydymas ir skubi pagalba. Vienas iš pagrindinių komos būsenos pacientų gydymo tikslų – maksimalus kraujo prisotinimas deguonimi, siekiant išvengti (gydyti) smegenų hipoksiją (4.17 pav.). Todėl patartina taikyti deguonies terapiją su 100 % deguonimi. Svarbus klausimas yra kvėpavimo takų praeinamumo palaikymas. Jeigu plaučių ventiliacija neveiksmingas arba gilus koma<8 баллов, начинают искусственную
Ryžiai. 4.17.
plaučių ventiliacija. Jei reikia, trachėjos intubacija atliekama vamzdeliu su manžete. Manžetės išpūtimas neleidžia skrepliams ir skrandžio turiniui patekti į plaučius. Jei po trachėjos intubacijos ir toliau išsiskiria daug skreplių, atliekamas periodiškas atsargus aspiravimas iš kvėpavimo takų per endotrachėjinį vamzdelį.
Į skrandį įkišamas storas zondas, kad iš jo ištuštėtų turinys (jei sutrinka rijimas ir kvėpavimas – tik po trachėjos intubacijos). Ištuštinti skrandį ypač svarbu apsinuodijus. Vėmimo sukėlimas komos ištiktiems pacientams yra nepriimtinas! Išplovus skrandį, pacientui per zondą suleidžiama aktyvuotos anglies ar kito sorbento, kuris suriša toksiškus produktus.
Norint tinkamai aprūpinti smegenis deguonimi, būtina palaikyti kraujotaką. Tam nuolat stebimas AT, širdies susitraukimų dažnis ir ritmas, prireikus jie koreguojami. Jie suteikia vaistų įvedimo į veną būdą, daugiausia pagrindinių venų (brachialinių, poraktinių ar vidinių jungo) kateterizaciją. Esant reikšmingai arterinei hipotenzijai, skiriami simpatomimetikai, plazmozė-Minnik. Sistolinis AT palaikomas (jei tai galima nustatyti) neviršijant įprasto paciento lygio.
Taip pat verta pašalinti kitus (ekstracerebrinius) veiksnius komos išsivystymui. Jei žinoma medžiaga, kurią vartojant apsinuodijama, kuo greičiau pradedamas skirti priešnuodis ar antagonistas. Svarbus gydymo komponentas yra generalizuoto konvulsinio sindromo pašalinimas, nes pakartotiniai traukulių priepuoliai, neatsižvelgiant į jų etiologiją, pagilina smegenų audinio pažeidimus. Kūno temperatūros normalizavimas gali padėti sumažinti komos gylį, todėl pradėkite kuo anksčiau. Hipertermija ypač kenkia smegenims – didėja jų medžiagų apykaitos poreikiai, gilėja kvėpavimo sutrikimai, vandens-elektrolitų balansas. Kūno temperatūros sumažėjimą galima pasiekti išoriniu kūno vėsinimu (4.18 pav.) ir skiriant nenarkotinius analgetikus. Hipotermijos atvejais kūnas palaipsniui pašildomas iki ne mažesnės kaip 36 ° C temperatūros.
Jei yra galvos ar kaklo traumos požymių, būtina imobilizuoti kaklo stuburą. Įtarus hipoglikeminę komą, suleidžiama 40-60 ml 40 % gliukozės tirpalo. Prieš tai būtina nustatyti gliukozės kiekį kraujyje greitajai diagnostikai, galite naudoti specialias tyrimo juosteles. Pacientams, sergantiems alkoholizmu ar išsekimu, į veną skiriama 100 mg tiamino hidrochlorido. Įtarus narkotinių analgetikų perdozavimą, pradinė naloksono dozė yra 400 mcg į raumenis, po to 400 mcg vaisto.
Pacientams, ištiktiems komoje, kartais stebima hiperrefleksija ir atsiranda traukuliai. Pacientas paguldomas ant lygaus paviršiaus, tarp krūminių dantų įkišamas burnos atitraukiklis (mentele, medinis pagaliukas ir kt.), palaikomas apatinis žandikaulis ir paciento galva, užkertant kelią sužalojimui ir asfiksijai, užtikrinamas kūno aprūpinimas deguonimi. deguonies tiekimas per kaukę arba nosies kateterį. Interiktaliniu laikotarpiu kateterizuojama periferinė vena, suleidžiamas magnio sulfatas (5-10 ml 25 proc. tirpalo), diazepemas (2 ml 0,5 proc. tirpalo), burna ir gerklė išvaloma nuo seilių, kraujo ir. galbūt
Ryžiai. 4.18.
nėra skrandžio turinio. Nesant spontaniško kvėpavimo, atliekama mechaninė ventiliacija.
Atgavę sąmonę pacientai perkeliami į atitinkamą specializuotą skyrių, kur gydoma pagrindinė liga. Sergantieji intrakranijine hematoma ir subarachnoidine kraujavimu, augliais ar smegenų pūliniais, pasikonsultavus su neurochirurgu, perkeliami į neurochirurgijos skyrių.
Pirmosios pagalbos teikimo komos pacientui algoritmas:
Grąžinkite pacientą ant šono;
Viršutinę kūno dalį šiek tiek nuleiskite (15 laipsnių), kad burnos anga būtų žemiau nei balso aparatas;
Ištraukite apatinį žandikaulį ir palaikykite jį pirštais;
Įvertinti paciento spontaniško kvėpavimo efektyvumą (gleivinės ir odos spalvą, jos drėgmę, kvėpavimo gylį ir dažnį, patologinių garsų buvimą kvėpuojant, jungo duobės ir tarpšonkaulinių tarpų atitraukimą)
Jei pasunkėja kvėpavimas, o burnos ertmėje yra skrandžio turinio, kraujo, skreplių, ją reikia išvalyti;
Jei kvėpavimas neefektyvus, naudokite mechaninę ventiliaciją, tracheotomiją;
Pajuskite pulsą virš pagrindinių ir periferinių arterijų;
Pakelkite paciento viršutinius vokus ir įvertinkite vyzdžių reakciją į šviesą;
Skambinkite BE (SH) MD.
Teisingos kūno padėties užtikrinimas nesąmoningam žmogui.
1. Sulenkite kojas, ištieskite ranką toje pusėje, ant kurios bus paguldytas auka.
2. Apverskite nukentėjusiojo liemenį ant šono, užtikrindami stabilią kūno padėtį (4.19 pav.).


