Príležitosť:"V bezvedomí, bol zdravý, strata vedomia, pacient má obmedzenú pohyblivosť"
Muž, 73.
Diagnóza: „Kóma neznámej etiológie (hepatálna?); klinická smrť; resuscitácia; biologická smrť; vyhlásenie za mŕtveho“.
Sťažnosti:
V čase príchodu posádky rýchlej zdravotnej pomoci leží muž na lôžku v bezvedomí, exkurzia je vizualizovaná hrudník s frekvenciou dýchania 14-16 za minútu.
Anamnéza:
Podľa jeho syna ho v tomto stave objavili asi o 3. hodine ráno, pričom sa rozhodol, že pacient spí – tomu nepripisovali veľký význam. O 03:30 príbuzní volali o 3:03 urológovi, aby vymenil cystostomickú hadičku, ktorá sa upchala predošlú noc, dispečer bol upozornený na dlhé čakanie na lekára. O 5 hodín 55 minút si uvedomili, že stav pacienta je kritický, zavolali brigádu 03 pri príležitosti „bezvedomia“.
Anamnéza: ochorenie koronárnych artérií, NK2B, hypertonické ochorenie 3., chronický alkoholizmus, chronická vírusová hepatitída C, cirhóza pečene kombinovanej etiológie v štádiu subkompenzácie, portálna hypertenzia - hepatosplenomegália, hepatocelulárna insuficiencia; chronická anémia stredne ťažká, chronická kalkulózna cholecystitída, chronická retencia moču, cystostómia od roku 2009.
Pacient je pozorovaný terapeuta. Neustále lieky neprijíma. Kŕčové žily dolných končatín. Alergia epidemiologická anamnéza je pokojná. Posledný dátum ústavná liečba rok 2013.
objektívne:
Celkový stav je ťažký, kóma. Na stupnici Glasgow 3-4 body. Pozícia je pasívna. Koža je suchá, normálnej farby. Neexistuje žiadna vyrážka, hltan je čistý, ružový. Mandle nie sú zväčšené. Lymfatické uzliny nie sú zväčšené. Nie sú žiadne preležaniny. Pastozita dolných končatín. Teplota 36,2.
NPV 14-16. dýchavičnosť abnormálne dýchanie Nie Auskultatívne oslabené na všetkých oddeleniach. Sipot sú vlhké, stredne bublajúce vo všetkých častiach pľúc. Neexistuje žiadna krepitácia. Zvuk perkusií žiadne údaje, neurčené. Kašeľ, spútum - žiadne údaje.
Pulz 70. Rytmická, slabá náplň. Srdcová frekvencia 70. Žiadny pulzový deficit. BP = 100/70. Bežných 140/80. Maximálne žiadne údaje, neznáme. Srdcové zvuky sú tlmené. Prízvuk, žiadny hluk.
Jazyk je suchý a čistý. Brucho je opuchnuté, mäkké, nie napäté, bezbolestnosť nie je určená. Chirurgické príznaky neinformatívne. Peristaltika nie je počuť. Pečeň je +1-2 cm, slezina nie je hmatná. Nie sú tam žiadne zvratky. Stolička – bez údajov.
Kontakt nie je možný. Neexistuje žiadna citlivosť. Chýba reč. Žiaci D=S, normálne. Fotoreakcia je pomalá. Nystagmus - žiadne údaje. Neexistuje žiadna asymetria tváre. Meningeálne príznaky nie sú informatívne. Neexistujú žiadne fokálne príznaky. Nevykonáva koordinačné testy. Močenie - cystostómia. Príznak poklepania – žiadne údaje.
Ďalšie metódy vyšetrenia:
Glukometria 4.8
saturácia O2 = 86 %
ECP - sínusový rytmus, srdcová frekvencia 70, EOS doľava. Nešpecifické zmeny ST-T, AV blokáda 1 polievková lyžica.
terapia:
6 hodín 12 minút: katetrizácia kubitálnej žily.
inhalácia O2 100% V=10 l/min.
6 hodín 15 minút: zavedenie laryngeálnej trubice, inhalácia O2 100% V=10 l/min.
Pacient si zachoval spontánne dýchanie, frekvencia dýchania = 14 za minútu.
6 hodín 18 minút: prenos ECP, volanie špeciálneho tímu.
6 h 22 min: klinická smrť, zástava obehu, asystólia.
6 h 24 min: začiatok resuscitácie:
nepriama masáž srdca 30:2,
pri presune pacienta na poschodie - náhodná extubácia laryngeálnej trubice,
prebiehajúce NMS 30:2,
tracheálna intubácia s endotracheálnou trubicou - úspešne,
preloženie pacienta na mechanickú ventiláciu 100% O2, MOV=10 l/min., RR=10 za min.
nepriama masáž srdca 30:2,
v / v úvode Sol. Adrenalini hydrochloridi 0,1%-1 ml. každých 5 min.
7 h 05 min: resuscitačné opatrenia sú neúčinné, ukončenie resuscitačných opatrení,
7:06: Vyhlásenie za mŕtveho.
Problém kómy je jedným z najťažších v modernej medicíne. Polyetiologická povaha kómy, absencia špecifických symptómov, obmedzený čas v ambulancii lekára mimoriadne sťažujú zvládnutie tejto kategórie pacientov, najmä v prednemocničnom štádiu (DHE).
Tvrdí to Ruská národná vedecká a praktická spoločnosť pre núdzové situácie zdravotná starostlivosť, frekvencia kómy na DHE je 5,3 na 1000 hovorov. Najčastejšia je apoplexická kóma (57,2 %), po ktorej nasleduje kóma v dôsledku predávkovania liekmi (14,5 %), hypoglykemická (5,7 %), traumatická (3,1 %), diabetická (2,3 %), farmakotoxická (2,3 %), alkoholická (1,3 %), v dôsledku otravy rôznymi jedmi (0,6 %); nevysvetliteľná príčina kómy zostáva asi v 12 % prípadov.
Kóma a súvisiace stavy - jedinečný vzhľad patológia, ktorej rozbor si vyžaduje zapojenie informácií z rôzne oddelenia klinickej medicíny.
Kóma - stav hlbokej depresie centrálnej nervový systém, ktorá sa prejavuje úplnou stratou vedomia a porušením regulácie vitálnych funkcií tela. Medzi kategóriami „jasné vedomie“ a „kóma“ existujú stredné stavy – omráčenie (stredné a hlboké) a stupor.
Omráčenie je mierny alebo výraznejší pokles úrovne bdelosti v kombinácii s ospalosťou.
Rozvoju kómy predchádza stupor – stav hlboké omráčenie, v ktorom sú zachované reakcie na nadmerné podnety, prvky motorická aktivita a odolnosť voči škodlivým vplyvom.
V kóme dochádza k úplnému vypnutiu vedomia, absencii cielených obranných reakcií, pacient má zatvorené oči.
Existuje nejednotnosť v gradácii com podľa stupňov. Najčastejšie sa rozlišujú tri stupne kómy: stredná, ťažká a hlboká.
Pri stredne závažnej kóme (I stupeň) nie sú určené zjavné príznaky porušenia vitálnych funkcií, reakcie zreníc na svetlo a rohovkové reflexy sú zachované, svalový tonus môže mať určitú tendenciu k zvýšeniu. Pacient leží so zatvorenými očami, na rozdiel od stuporov neexistujú žiadne dobrovoľné pohyby.
Pri ťažkej kóme (stupeň II) dochádza k porušeniu funkcie dýchania s vývojom obrazu respiračné zlyhanie(porucha rytmu, tachypnoe, dýchavičnosť, tachykardia, cyanóza kože a slizníc), hemodynamika zostáva stabilná, reakcie zreníc na svetlo sú pomalé, dysfágia, svalový tonus je trochu znížený, šľachové reflexy sú znížené, prerušovaný obojstranný Babinského reflex.
Hlboká alebo "atonická" (III. stupeň) kóma je charakterizovaná narastajúcim respiračným zlyhaním, hemodynamickou nestabilitou, difúznou svalovou atóniou, v niektorých prípadoch nedostatočnou reakciou zreníc na svetlo. Hlboká kóma sa môže zmeniť na transcendentálnu, v ktorej nedochádza k spontánnemu dýchaniu, zastaví sa bioelektrická aktivita mozgu, zreničky nereagujú na svetlo.
Na klinike sú hranice medzi stuporom a kómou, kómou I a kómou II do určitej miery ľubovoľné, pretože kóma sa vyznačuje určitou dynamikou a naznačuje prehĺbenie patologický stav a jeho regresia adekvátnou terapiou.
Transcendentálna kóma (stupeň IV) je ekvivalentom mozgovej smrti a znamená úplnú smrť jeho podstaty, pri ktorej však nedochádza k spontánnemu dýchaniu, na rozdiel od klinická smrť srdcová činnosť je zachovaná.
Klasifikácia
V súčasnosti neexistuje jednotná klasifikácia com. Všetky komatózne stavy sú rozdelené do dvoch hlavných skupín: primárne (cerebrálne, štrukturálne) a sekundárne (metabolické, dysmetabolické). Tie sú zase rozdelené na endogénne a exogénne a exogénne - na toxické a infekčno-toxické.
Viac ako 2/3 hrudiek má dysmetabolický charakter.
Príčiny primárnej kom
Supratentoriálne procesy:
parenchymálne, epi- a subdurálne krvácanie;
rozsiahle hemisférické infarkty;
nádory primárne, metastatické;
abscesy.
Subtentoriálne procesy:
krvácanie do trupu a cerebellum;
sub- a epidurálne hematómy v zadnej lebečnej jamke;
infarkty trupu a cerebellum;
cerebelárne nádory.
Difúzne lézie mozgu:
encefalitída, encefalomyelitída;
subarachnoidálne krvácanie;
ťažké traumatické poškodenie mozgu (kontúzia, kompresia mozgu).
Kóma ako dôsledok sekundárneho poškodenia centrálneho nervového systému:
a) endogénne faktory – pri chorobách endokrinný systém(diabetik, hypotyreóza atď.);
b) exogénne faktory:
s generalizovanými infekciami ( brušný týfus, paratýfus, stafylokoková infekcia atď.);
s intoxikáciami (alkoholické, barbiturické, opiátové atď.).
Existujú 4 možnosti rozvoja kómy:
rýchla depresia vedomia na pozadí príznakov fokálneho poškodenia mozgu (rozsiahla hemoragická mŕtvica, ťažké traumatické poškodenie mozgu);
rýchla depresia vedomia pri absencii jasných fokálnych symptómov (masívne subarachnoidálne krvácanie, TBI);
postupný útlm vedomia na pozadí príznakov fokálneho poškodenia mozgu a/alebo meningeálneho syndrómu (rozsiahly cievna mozgová príhoda subarachnoidálne krvácanie, mozgový nádor alebo absces, ťažké formy meningitídy, encefalitídy, meningoencefalitídy);
postupný útlm vedomia bez jasných fokálnych a mušľových príznakov, prípadne s kŕčovitým syndrómom (akútna hypertenzná encefalopatia, dysmetabolická kóma rôzneho pôvodu).
Patogenéza
Základom klinickej syndromológie komatóznych stavov je depresia vedomia, ktorá sa vysvetľuje nesúladom interneuronálnych interakcií a rozvojom hlbokej inhibície. Biochemický (mediátorový) mechanizmus určuje rýchlosť rozvoja kómy a predurčuje možnosť obnovenia vedomia pri včasnej korekcii týchto porúch. Morfologické poškodenie mozgových buniek robí proces nezvratným.
Napriek polyetiológii kom, ich patogénne mechanizmy pomerne všestranné a sú v rozpore s metabolickými procesmi. Uspokojenie energetických potrieb mozgu závisí od procesov glykolýzy a tkanivového dýchania. Základom zabezpečenia metabolizmu mozgu je dostatočné prekrvenie mozgu. Najčastejšie je narušenie dodávky kyslíka do mozgu spôsobené hypoxickou hypoxiou, menej často - obehovým atď.
Hypoxia mozgu spôsobuje kaskádu patofyziologických procesov s porušením metabolizmu neurónov, čo vedie k zníženiu ATP, rozvoju intracelulárna acidóza, zvýšenie priepustnosti cievnej steny a opuch mozgu, čo ďalej vedie k zhoršeniu prietoku krvi a prehĺbeniu hypoxie.
Hypoglykémia vedie k intracelulárnej akumulácii laktátu, vápenatých iónov, voľných mastných kyselín, čo spôsobuje bunkovú smrť.
Posuny v acidobázickom stave (ACS) majú najčastejšie charakter metabolická acidóza. Porušenia rovnováhy elektrolytov sú rôznorodé: ide o hyper- a hypokaliémiu, hyper- a hypokalciémiu, hyperamonémiu, hypo- a hypernatriémiu atď. Najvýznamnejšie sú zmeny v koncentrácii draslíka (hypo- aj hyperkaliémia) a hyponatriémia.
Hypoxia v kombinácii so zmenami CBS a rovnováhy elektrolytov spôsobuje edém a opuch mozgu, rozvoj intrakraniálnej hypertenzie (ICH), čo môže viesť k dislokácii mozgu.
Progresívne metabolické poruchy majú histotoxický účinok. S prehlbovaním kómy sa rozvíjajú poruchy dýchania a následne hemodynamika a tvorí sa viacorgánové zlyhanie.
com diagnostika
Práca lekára pri lôžku pacienta v bezvedomí prebieha vždy pod časovým tlakom, preto by diagnostické pátranie po príčine kómy malo byť prísne regulované špeciálnym algoritmom, ktorý indikuje určitú postupnosť najvhodnejších diagnostických a terapeutických úkonov.
Základom na rozpoznanie príčiny kómy u konkrétneho pacienta by mala byť metóda odlišná diagnóza namiesto hľadania argumentov v prospech jedinej domnelej diagnózy bez zohľadnenia iných možností, čo je metodicky nesprávne, predlžuje diagnostický proces a zhoršuje prognózu.
V prednemocničnom štádiu hlavná klinická diagnostika na základe štúdia údajov o anamnéze zhromaždených od príbuzných pacienta alebo iných osôb, berúc do úvahy povahu nástupu vývoja kómy (náhly, postupný), predchádzajúce sťažnosti, nedávne choroby a zranenia, prítomnosť chronické choroby, intoxikácia, stresové situácie atď.
Na vyšetrenie koža osobitná pozornosť sa venuje stopám po nedávnych poraneniach hlavy a tváre, prehmatáva sa pokožka hlavy s cieľom identifikovať subgaleálne hematómy. Pridelenie cerebrospinálnej tekutiny z ucha alebo nosa naznačuje zlomeninu základne lebky. Periorbitálne hematómy naznačujú lokalizáciu zlomeniny v oblasti prednej lebečnej jamky a hematómy v oblasti mastoidných procesov - v zadnej oblasti. Čerstvé uhryznutie jazyka naznačuje nedávny generalizovaný záchvat (TBI, subarachnoidálne krvácanie, akútna hypertenzná encefalopatia, toxická kóma atď.) A prítomnosť starých jaziev na bočnom povrchu jazyka môže často naznačovať epileptickú povahu kómy.
Značné informácie v niektorých druhotných kóme poskytuje koža. Jasne ružová farba kože je teda zaznamenaná pri otrave oxidom uhoľnatým, fialovo-kyanotická v kombinácii s hyperémiou spojoviek a opuchom tváre - s alkoholom, bledá suchá pokožka so stopami poškriabania a hemoragických prvkov - s uremickou kómou, bodkovanou hemoragickou vyrážkou - s meningokoková infekcia týfus, trombopenická purpura, stafylokoková endokarditída. Pľuzgiere, niekedy hemoragické, sa vyskytujú pri otrave barbiturátmi ("barbiturické pľuzgiere") a tiež ako výsledok polohového tlaku.
Zápach z dychu môže tiež pomôcť diagnostikovať kómu. Charakteristický je teda zápach močoviny uremická kóma, vôňa acetónu - pre ketoacidotické, pokazené ovocie - pre diabetikov. Vôňa alkoholu v mnohých prípadoch nenaznačuje zodpovedajúcu povahu kómy, ale možno ju pozorovať u pacientov s TBI, mŕtvicou, infarktom myokardu atď.
Vysoká horúčka sa zvyčajne pozoruje pri celkových infekciách, zápale pľúc, purulentnej meningitíde. Hypotermia je charakteristická pre intoxikáciu alkoholom a barbituriom, hypotyreózu, dehydratáciu a hypoglykémiu.
Bradypnea sa pozoruje pri barbiturickej a morfínovej intoxikácii, hypotyreóze. Tachypnoe môže byť spôsobené diabetickou a uremickou acidózou, ako aj intrakraniálnym objemovým procesom (mŕtvica, meningeálny hematóm, nádor atď.), Čo prispieva k rozvoju centrálnej neurogénnej hyperventilácie.
Bradykardia v intrakraniálnych procesoch sa vyvíja postupne, čo naznačuje zvýšenie intrakraniálnej hypertenzie, zatiaľ čo náhle vyvinutá bradykardia je charakteristická pre atrioventrikulárnu blokádu. Nadmerné zvýšenie krvného tlaku (systolického a diastolického) pri absencii zjavné znaky fokálne poškodenie mozgu a prípadne konvulzívny syndróm hovorí v prospech akútnej hypertenznej encefalopatie. Zníženie hemodynamiky na pozadí stuporov - kómy I-II stupňa je zvyčajne spôsobené extracerebrálnou patológiou (vnútorné krvácanie, akútny infarkt myokardu, anafylaktický šok).
Na DGE má prvoradý význam neurologické vyšetrenie pacientov zamerané na identifikáciu fokálnych symptómov poškodenia mozgu.
Primárne neurologické vyšetrenie pacientov v kóma vykonávajú neuropatológovia špeciálnych tímov alebo lekári linkových tímov, ktorí boli vyškolení v urgentnej neuropatológii.
Pre mozgovú kómu sú typické tieto príznaky: anizokória, strata reakcií zreníc na svetlo (jednostranné alebo obojstranné), nepriateľské pohyby očné buľvy, otáčanie očí na stranu, monokulárny nystagmus. Známky štrukturálnej patológie mozgu sú príznaky asymetrického poškodenia motorických vodičov a hlavových nervov. Mozgovú genézu kómy potvrdzuje odhalená hemiplégia, ktorá sa vyznačuje nasledujúcimi znakmi: chodidlo je vytočené smerom von, často celá noha leží na posterolaterálnom povrchu, svalový tonus na ochrnutých končatinách je nízky, zdvihnutá ruka padá ako „milas“, na strane parézy sa zisťuje Babinský príznak. Nepriamym potvrdením hemiplégie je automatizovaná gestikulácia na neparetických končatinách. O paréze mimických svalov svedčí menšie uzavretie palpebrálnej štrbiny, hladkosť nosoústnej ryhy, znížený kútik úst a „plachtiaca“ líca.
Vymiznutie Bellovho symptómu (vychýlenie očných buliev nahor pri vyvolaní rohovkových reflexov) a objavenie sa korneopterygoidného reflexu (odchýlka čeľuste v opačná strana). Prítomnosť poškodenia frontálnych mostíkov je potvrdená štúdiom okulocefalického reflexu - hlava pacienta s otvorenými očami lekárom je rýchlo otočená jedným smerom a potom druhým smerom. Normálne dochádza k vychýleniu očných lôpt v opačnom smere, pri lézii nie sú indikované spôsoby odchýlky. Tento jav nemožno skúmať pri podozrení na vysoké poranenie miechy.
Pri štrukturálnej kóme príznaky fokálneho poškodenia mozgu zvyčajne predchádzajú jej rozvoju. Náhla štrukturálna kóma je najčastejšie výsledkom akútneho rozsiahleho subtentoriálneho procesu. Pri supratentoriálnych objemových a deštruktívnych procesoch dochádza k poruche vedomia postupne. Náhla kóma mozgového pôvodu v mladom veku je najčastejšie spôsobená rozsiahlym subarachnoidálnym krvácaním alebo ťažkým uzavretým kraniocerebrálnym poranením.
Pri dysmetabolickej kóme rozvoju kómy predchádza porucha pamäti, akútne psychotické epizódy, najčastejšie delirického charakteru, rozšírená hyperkinéza: tremor, myoklonus, celkové kŕčovité záchvaty. V neurologickom stave nie sú žiadne asymetrické prolapsy motorické funkcie- žiadna jednostranná paréza končatín a patológia hlavových nervov. Očné buľvy môžu najprv náhodne blúdiť a potom sa usadiť stredná čiara. Zreničky sú symetricky stiahnuté alebo rozšírené, reakcia zreníc na svetlo je zachovaná. Dochádza k meniacemu sa svalovému tonusu – od hypotenzie po hypertenziu.
Pri diferenciálnej diagnostike štrukturálnej a dysmetabolickej kómy je potrebné brať do úvahy možnosť rozvoja psychogénnej reaktivity u pacientov, ktorá sa pozoruje v štruktúre schizofrénie, reaktívnych stavov resp. reaktívne psychózy. Pri katatonickej stupore majú pacienti otvorené oči, nereagujú na vyšetrenie a zrakové ohrozenie, nedochádza k spontánnym pohybom, zreničky normálnej veľkosti, fotoreakcie sú živé, okulocefalický reflex je normálny, svalový tonus sa môže mierne meniť smerom k hypo- resp. hypertenzia. V týchto prípadoch hrá anamnéza dôležitú úlohu pri stanovení diagnózy.
Primárna (cerebrálna, štrukturálna) kóma
Najbežnejšie typy štrukturálnej kómy sú apoplexia a traumatické.
Apoplexická kóma sa často vyvíja postupne cez štádiá omráčenia a stuporov. Výnimkou je kóma s rozsiahlym subarachnoidálnym krvácaním, krvácaním v mozgovom kmeni a mozočku, najmä v mladom veku. V týchto prípadoch dochádza k rýchlemu a niekedy okamžitému rozvoju kómy.
V klinickom obraze sa zvyčajne určuje jasná fokálna symptomatológia, ktorá je obzvlášť dobre vizualizovaná s hemisférickou lokalizáciou procesu (hemiplégia, paréza mimických svalov). Pri kmeňovo-cerebelárnych krvácaniach sa okrem zodpovedajúcich fokálnych symptómov (okulomotorické, bulbárne, nystagmus, svalová atónia, Magendieho syndróm atď.) skoré porušenia kmeňové dýchanie (apneustické, ataktické atď.).
Traumatická kóma sa vyvíja pri ťažkom poranení hlavy - pomliaždenine alebo stlačení mozgu. Údaje o anamnéze potvrdzujú genézu kómy, ako aj vonkajšie poranenia (odreniny, podkožné hematómy atď.). Na klinike je zaznamenaná kombinácia cerebrálnych a fokálnych symptómov, zvyčajne prevládajú prvé. Možný meningeálny syndróm. Prvotná strata vedomia naznačuje skôr pomliaždenie mozgu a jeho oneskorené vypnutie dáva dôvod uvažovať o meningeálnom hematóme (subdurálny, epidurálny), čo potvrdzuje aj klinický obraz kompresie mozgového kmeňa - striedavý Weberov syndróm (mydriáza na na strane patológie a kontralaterálnej hemiparézy).
Endogénna kóma komplikuje priebeh chorôb vnútorné orgány a endokrinný systém. Typickými príkladmi endogénnej kómy sú kóma pri diabetes mellitus, uremickej, hepatálnej atď. Charakteristiky ich kliniky a priebehu sú uvedené v tabuľke. 12.
Exogénna infekčno-toxická kóma je spôsobená vystavením mikrobiálnym endo- a exotoxínom alebo samotným patogénom – hlavne vírusom s toxickými vlastnosťami. Najčastejšie sa kóma vyvíja s infekciami, v ktorých patogenéze existuje generalizačná fáza: týfus, paratýfus, stafylokoková infekcia, salmonelóza, mor. Intoxikácia môže viesť k rozvoju kómy takmer vo všetkých závažných variantoch priebehu infekcií, najmä v detstve.
V prospech infekčno-toxickej povahy kómy svedčí: akútny nástup ochorenia u ľudí prevažne v mladom veku, nepriaznivá epidemiologická anamnéza, zvýšená telesná teplota, absencia zjavnej patológie na strane systémov podpory života (srdce, pľúca, obličky, pečeň), absencia symptómov fokálnych lézií nervového systému a meningeálnych buniek
Tabuľka 1. Kóma pri diabetes mellitus Typ kómy Anamnestické údaje. Tempo vývoja. Klinika Ketoacidotické Rozvoju kómy môžu predchádzať ťažké ochorenia a infekcie, hladovanie, psychotrauma a ukončenie hypoglykemickej liečby. Vyvíja sa postupne. Zaznamenáva sa smäd, polydipsia, polyúria, nevoľnosť, vracanie, bolesť brucha. Príznaky dehydratácie: suchá pokožka, znížený turgor očných bulbov. Prudký pokles krvného tlaku. Tachypnoe alebo dýchanie typu Kussmaul. Svalová hypotenzia. Zápach acetónu z úst Hyperosmolárny Pomalý vývoj (5-10 dní), častejšie u pacientov nad 50 rokov s cukrovkou závislou od inzulínu. Vyvoláva ho vracanie, hnačka, hypertermia, užívanie veľkých dávok glukokortikoidov, diuretík. Bolesť brucha nie je typická. Závažné javy dehydratácie, plytké dýchanie, arteriálna hypotenzia, možná hypertermia, svalová hypertonicita, konvulzívny syndróm. Nie je cítiť acetón Hypoglykemický Vzniká akútne, často po zavedení neadekvátnej dávky inzulínu. Provokujúce faktory: závažné fyzická práca, psychotrauma, choroby gastrointestinálny trakt. V prekomatóznom stave: ťažká celková slabosť, hyperhidróza, tremor, nevoľnosť, nepokoj. V kóme: celkový tremor, generalizované tonicko-klonické kŕče. Koža je bledá, vlhká, turgor kože a očných bulbov je normálny. Tachykardia. BP je v norme. Možný výskyt fokálnych neurologických symptómov typu pseudo-mŕtvice
syndróm. Príznaky štrukturálneho poškodenia mozgu sa môžu objaviť v ďaleko pokročilej kóme.
Výnimkou je botulizmus, pri ktorom sa kóma vyvíja na pozadí príznakov toxických lézií kmeňových štruktúr (okulomotorické poruchy, bulbárny syndróm).
V prednemocničnom štádiu je paraklinická diagnostika extrémne obmedzená, predovšetkým z dôvodu nedostatku času pre lekára z dôvodu nutnosti urgentnej hospitalizácie.
Poruchy metabolizmu sacharidov a ketoacidóza sa monitorujú pomocou vizuálnych rýchlych testov. Stanovenie koncentrácie glukózy v kapilárnej krvi pomocou Glucochrome D a Glucostix umožňuje diagnostikovať hypoglykémiu, hyperglykémiu a podozrenie na hyperosmolárnu kómu. Je potrebné vziať do úvahy možnosť vzniku hypoglykemickej kómy s normálnou hladinou glukózy u pacientov trpiacich na
Tabuľka 2. Iná endogénna kóma Typ kómy Údaje o anamnéze. Tempo vývoja. Eklamptická poradňa Vzniká medzi 20. týždňom tehotenstva a koncom prvého týždňa po pôrode po období preeklampsie trvajúcej od niekoľkých hodín do niekoľkých dní. Charakteristika: intenzívna bolesť hlavy, závraty, rozmazané videnie, nevoľnosť, vracanie, hnačka, celková slabosť, opuch tváre a rúk, zvýšený krvný tlak. Kóma sa vyvíja po generalizovanom konvulzívnom záchvate, je možná séria záchvatov. Arteriálna hypertenzia. Je možná nekonvulzívna forma.Uremický.Pomalý vývoj na pozadí chronického zlyhania obličiek. Zápach močoviny z úst. Kussmaulov dych. Koža je suchá, krvácanie, stopy po škrabaní. Možný konvulzívny syndróm Chlorhydropenický Pomalý vývoj na pozadí dlhotrvajúceho zvracania rôzneho pôvodu. Vyjadrená dehydratácia, tachykardia, kolaps, konvulzívny syndróm Pečeňový S vírusovou hepatitídou, cirhózou pečene, otravou hepatotropnými jedmi. Vývoj je postupný, predchádza mu nespavosť, nepokoj, zvýšený svalový tonus. V kóme je koža a sliznice suché, ikterické, teleangiektázie, krvácania. Cheyne-Stokes dýcha. Konvulzívny syndróm Hypoxický Vyskytuje sa, keď sa krvný obeh zastaví na 3-5 minút; sa vyvíja aj pri mnohých infekciách (botulizmus, tetanus, záškrt), encefalitíde, polyneuropatii, pneumónii, pľúcnom edéme atď. V patogenéze všetkých komatóznych stavov sa vyskytuje hypoxická zložka rôznej závažnosti. Na klinike výrazná cyanóza kože a slizníc, hyperhidróza, úzke zrenice, tachy- alebo bradyarytmia, účasť na dýchaní pomocných svalov na pozadí dyspnoe a hypoventilácie. Je možný konvulzívny syndróm.
diabetes mellitus, ktorý je dôsledkom nedostatočnej terapie. Je potrebné mať na pamäti, že pri najmenšom podozrení na hypoglykémiu je potrebné okamžité podanie koncentrovanej glukózy (40-60 ml alebo viac).
Testovacie prúžky "Ketourichrome" alebo "Ketostix" určujú prítomnosť ketolátok v moči. Pri ketonúrii je potrebné odlíšiť stavy prejavujúce sa ketoacidózou (diabetes mellitus, hladovka, niektoré otravy).
Pri každej kóme na DGE je registrácia EKG povinná.
Tabuľka 3. Exogénna toxická kóma Etiológia kómy Klinický obraz, priebeh Otrava etylalkohol Postupný vývoj cez obdobia vzrušenia a ospalosti. Karmínovo-kyanotická pokožka tváre a krku, úzke zrenice, hyperhidróza, hypersalivácia. Plytké dýchanie. Možné vracanie a konvulzívny syndróm Otrava antipsychotikami Rýchly vývoj. Charakteristika: úzke zrenice, hyperhidróza, kŕčový syndróm Otrava atropínovými liekmi Rozvoju kómy predchádza psychomotorické vzrušenie. V kóme: suchá koža a sliznice, široké zrenice, znížený svalový tonus, svalová fibrilácia, hypertermia.
narkotikum
analgetiká intravenózne podanie rýchly vývoj. Povrchové, arytmické dýchanie, cyanotická koža a sliznice, hyperhidróza, bradykardia, nízky krvný tlak Otrava organofosforovými zlúčeninami Postupný vývoj - nepokoj, nevoľnosť, vracanie, bolesti brucha, myofibrilácie v oblasti tváre a krku. V kóme: výrazná cyanóza kože a slizníc, veľmi úzke zreničky, plytké dýchanie, arytmia, bronchorea, bradykardia, konvulzívny syndróm
Urgentná starostlivosť
Pacienti v kóme podliehajú urgentnej hospitalizácii na jednotke intenzívnej starostlivosti v multidisciplinárnej nemocnici. Núdzová starostlivosť by sa mala začať okamžite, súčasne s vyšetrením pacienta; V podstate je nediferencovaný.
núdzová terapia
1. Obnova alebo udržanie primeraného stavu vitálnych funkcií:
a) dýchanie: sanitácia dýchacieho traktu obnoviť ich priechodnosť, zavedenie vzduchovodu alebo fixáciu jazyka, umelé vetranie pľúca s maskou alebo cez endotracheálnu trubicu, oxygenoterapia (4-6 l / min cez nosový katéter alebo 60% cez masku, endotracheálnu trubicu); tracheálnej intubácii by mala predchádzať premedikácia 0,1% roztokom atropínu (0,5-1,0 ml), s výnimkou otravy anticholinergikami;
b) krvný obeh:
- pri vysokej arteriálnej hypertenzie(akútna hypertenzná encefalopatia) vykazuje betablokátory alebo ACE inhibítory v optimálnych dávkach; hypertenzia na úrovni 180-190/110-110 mm Hg. zvyčajne sa nezastaví, ale je možný pokles o 15-20 mm Hg. Súčasne sa zavádzajú osmodiuretiká - manitol v množstve 0,5-1,0 g / kg vo forme 15-20% roztoku v / v kvapkaní, síran horečnatý 25% roztok - 10-15 ml v / v;
pri arteriálna hypotenzia- dextrán 70 (polyglucín) - 50-100 ml intravenózne, potom intravenózne kvapkanie až do 400-500 ml;
pomalé intravenózne podanie dexametazónu v dávke 8-20 mg alebo mazipredónu (prednizolónu) v dávke 60-150 mg;
s neefektívnosťou - in / in kvapkací úvod dopamín v dávke 5-15 mcg / kg / min;
s arytmiami - zavedenie adekvátnych antiarytmík.
Ak máte podozrenie intoxikácia alkoholom- zavedeniu koncentrovanej glukózy by mal predchádzať bolus 100 mg tiamínu (2 ml 5% roztoku vitamínu B), aby sa zabránilo vzniku akútnej Wernickeho encefalopatie.
Pri etiologicky nejasnej necerebrálnej kóme, najmä v mladom veku, nie je vylúčená otrava opiátmi; Indikácie na podanie naloxónu sú: dychová frekvencia Zmiernenie psychomotorickej agitácie a kŕčového syndrómu - intravenózne podanie 10 mg sibazónu.
S diagnostikovanou exogénnou otravou, zavedením špecifických antidot.
V nemocničnom štádiu, po definitívnom stanovení etiologickej diagnózy (CT, MRI, laboratórny výskum atď.) pri exotoxickej kóme sa používajú vhodné antidotá, pri endotoxickej kóme diferencovaná terapia zistených endokrinná patológia alebo choroby vnútorných orgánov. S cerebrálnou kómou sa na pozadí prebiehajúcej základnej terapie uskutočňuje diferencovaná liečba ohniskového procesu. Pacientov konzultuje neurochirurg, terapeut, oftalmológ a pod. chirurgická liečba objemové procesy (hematóm, nádor, absces), pomliaždenie mozgu, arteriovenózna malformácia atď.
Lístok letí na liste, Všetko sa rozpadalo a dážď Pršal v daždi.
Moderné formy encefalitídy
Encefalitída - zápalové ochorenia centrálneho nervového systému s primárnou léziou mozgu, spôsobené infekčným (vírusovým, bakteriálnym atď.), Infekčno-alergickým, alergickým alebo toxickým poškodením nervového systému a rozvojom imunopatologických reakcií.
Podľa literatúry tvorí encefalitída 60 – 80 % zápalové ochorenia mozog.
Vyskytuje sa infekcia rôzne cesty: alimentárne (vírusy črevnej skupiny a kliešťová encefalitída), v dôsledku prisatia kliešťov alebo uštipnutia komármi (arbovírusy) alebo kvapôčok vo vzduchu (vírusy chrípky a niektoré ďalšie).
Patogenetické mechanizmy encefalitídy sú rôznorodé. Hlavným je priamy účinok patogénu na nervové bunky po jeho zavedení a akumulácii v nich. majú značný význam alergické reakcie pre vírusové proteíny a poškodené tkanivo mozgu, ako aj edém, intoxikácia a zhoršenie CSF a hemodynamiky. V dôsledku toho vznikajú v mozgu perivaskulárne infiltráty, uvoľnenie cievnej steny, peridiapedetické krvácania, perivaskulárny a pericelulárny edém, reverzibilné a ireverzibilné degeneratívne zmeny v nervových bunkách, demyelinizácia dráh, regresívna alebo progresívna gliová reakcia a tvorba gliových jaziev a často v mieche.na mieste mŕtveho nervové tkanivo. Membrány mozgu sú často zapojené do patologického procesu a niekedy miecha(G.A. Akimov, M.M. Odinak).
Ochorenie sa spravidla prejavuje encefalitickým syndrómom (obr. 1).
- (útlak alebo zmena vedomia)
/ENCEFALITIKAX-(V SYNDRÓM Y Ґ
ataxia)
SYNDRÓM Obrázok 1
epileptiformné záchvaty)
astenizácia)
paréza a paralýza)
akinéza alebo hyperkinéza)
Závažnosť týchto symptómov je veľmi variabilná a je určená charakteristikami patogénu, závažnosťou priebehu ochorenia, prevalenciou a prevládajúcou lokalizáciou zápalového procesu.
Zvyčajne s encefalitídou zápalový proces zachytáva sivú aj Biela hmota mozog - panencefalitída. V niektorých prípadoch je prevládajúca lézia šedej (polioencefalitída) alebo bielej (leukoencefalitída) mozgovej hmoty. Často je choroba sprevádzaná zapojením do procesu mozgových blán- meningoencefalitída. So súčasnými zápalovými léziami miechy hovoria o encefalomyelitíde.
Neexistuje žiadna všeobecne akceptovaná klasifikácia encefalitídy. Existuje primárna encefalitída, ktorá sa vyskytuje, keď je vystavená špecifickému neurotropnému patogénu, a sekundárna, ktorá sa vyvíja ako komplikácie v iných infekčné choroby.
Všeobecne sa uznáva, že encefalitída sa delí na vírusovú a mikrobiálnu, na formy so známym alebo neznámym patogénom, s výraznou sezónnosťou alebo viacsezónne. Podľa povahy zápalového procesu je encefalitída rozdelená na infekčnú, infekčno-alergickú a alergickú a v závislosti od prevládajúcej lokalizácie lézie - na kmeňovú, cerebelárnu, subkortikálnu, mezencefalickú, diencefalickú atď.
Navyše nie je vždy možné identifikovať to najdôležitejšie etiologický faktor ktorý určuje vývoj choroby. Pôvodcovia mnohých encefalitíd sú stále neznámi. Diagnóza týchto foriem je založená na znakoch viac-menej charakteristiky klinický obraz. V prípadoch so známym pôvodcom sa často zistí taký významný klinický polymorfizmus, že diagnózu možno stanoviť až po podrobnom epidemiologickom a virologický výskum. To je dôvod, prečo je ťažké vytvoriť jednotnú a homogénnu klasifikáciu.
Okrem vyššie uvedeného rozdelenia encefalitídy, veľký význam pre kliniku sa delia na formy s prevládajúcou léziou myelínových vlákien (leukoencefalitída), jadrových štruktúr (polioencefalitída) a formy sprevádzané celkovou léziou nervových buniek aj nervových vlákien (panencefalitída). Primárna polioencefalomyelitída s preukázanou vírusovou etiológiou zahŕňa akútnu poliomyelitídu, letargickú encefalitídu, encefalomyelitídu koní; k primárnej vírusovej panencefalitíde – kliešťová, komárska, austrálska, amerického typu San Louis, africká, škótska („ovčia“), chorioencefalitída, encefalomyokarditída. Do rovnakej skupiny patrí primárna meningoencefalitída spôsobená vírusmi Coxsackie a ECHO. V niektorých prípadoch spôsobujú enterovírusy výskyt ochorení podobných poliomyelitíde s primárnou léziou šedá hmota. Vírusová demyelinizačná leukoencefalitída zahŕňa akútnu encefalomyelitídu Margulis-Shubladze, roztrúsená skleróza, Van Bogartova sklerotizujúca leukoencefalitída a niektoré ďalšie.
podobnosť iniciál klinické prejavy všetkých encefalitíd spôsobených vírusmi vedie k ťažkostiam pri včasnej etiologickej diagnostike a voľbe včasnej etiologickej liečby.
Na území našej krajiny je pomerne rozšírená sezónna letná (prenosná) encefalitída. Podľa spôsobu distribúcie a epidemiologického významu hlavného nosiča všetky sezónne encefalitídy zahŕňajú nasledujúce typy (obr. 2).
(SEzónna encefalitída) C
3
komáre
VSTUPENKY
X jarno-letná (alebo kliešťová) encefalitída, škótska encefalitída, dvojvlnová meningoencefalitída
Japonský, austrálsky, americký typ St. Louis, západný Níl, americká encefalomyelitída koní Obrázok 2. Primárna encefalitída a encefalomyelitída
epidemická encefalitída
V súčasnosti sú evidované len sporadické prípady epidemickej encefalitídy (letargická, zimná, encefalitída A); neboli pozorované významné epidémie.
Epidemická encefalitída je bežnejšia u ľudí vo veku 20-30 rokov, o niečo menej často u detí. školského veku. Boli popísané ojedinelé prípady epidemickej encefalitídy u dojčiat a detí predškolského veku, pričom ochorenie je najťažšie vo veku 5 rokov.
Existuje množstvo nepriamych dôkazov o vírusovej povahe epidemickej encefalitídy. Pôvodcom ochorenia je filtrovateľný vírus, ale zatiaľ sa ho nepodarilo izolovať.
Epidemická encefalitída označuje polioencefalitídu charakterizovanú poškodením šedej hmoty mozgu. Zmeny v nervových bunkách v akútnom období sú zvyčajne reverzibilné. Epidemická encefalitída je sprevádzaná aj poškodením vnútorných orgánov. V pečeni, pľúcach sa často nachádzajú perivaskulárne infiltráty. chronické štádium epidemická encefalitída je charakterizovaná ťažkou deštruktívnou, z väčšej časti ireverzibilné zmeny v neurónoch substantia nigra, globus pallidus a hypotalamu.
klinický obraz. Inkubačná doba zvyčajne trvá od 1 do 14 dní, podľa niektorých autorov však môže dosiahnuť niekoľko mesiacov až rokov. Choroba začína akútne, telesná teplota stúpa na 39-40 ° C, objavuje sa bolesť hlavy, často vracanie, celková nevoľnosť. V hltane môžu byť katarálne javy. V niektorých prípadoch to vedie k chybnej diagnóze akút respiračné ochorenie. Je dôležité, aby sa pri epidemickej encefalitíde už v prvých hodinách choroby pacient stal letargickým, ospalým; psychomotorická agitácia je menej často zaznamenaná. Ospalosť pacientov s epidemickou encefalitídou určuje jeho názov "letargický". Je spojená s poškodením hypotalamo-mezencefalických „centier bdelosti“ mozgu, najmä štruktúr retikulárnej formácie ústneho kmeňa. Na rozdiel od dospelých u detí dochádza k nástupu epidemickej encefalitídy s prevahou mozgových symptómov v dôsledku hemodynamických a liquorodynamických porúch, zvyšujúcich sa symptómov mozgového edému. V priebehu niekoľkých hodín po nástupe ochorenia môže dôjsť k strate vedomia, často sa pozorujú generalizované kŕče. Porážka jadier hypotalamickej oblasti prispieva k porušeniu cerebrálnej hemodynamiky, čo ďalej zhoršuje poruchy hypotalamu. Rozvíjajú sa javy edém-opuch mozgu, ktoré často vedú k smrti na 1. alebo 2. deň, ešte predtým, ako sa u dieťaťa objavia ohniskové symptómy charakteristické pre epidemickú encefalitídu. Ťažký priebeh ochorenia u detí raného a mladší vek kvôli ich charakteristickému sklonu k generalizovaným mozgovým reakciám. U väčších detí sa niekoľko hodín po celkovom infekčnom prepuknutí ochorenia zisťujú poruchy spánku a bdenia – dyssomnia, ako aj okulomotorické poruchy. Niekedy počas dňa prevláda ospalosť, v noci - nespavosť a psychomotorická agitácia. Okulomotorické poruchy sú zvyčajne spojené s poškodením veľkých buniek a parasympatických jadier okulomotorického nervu. Pacienti majú jednostrannú alebo obojstrannú ptózu, diplopiu, divergentný strabizmus, poruchu konvergencie. Zreničky sú rozšírené. Reakcia na svetlo môže pretrvávať, ak zlyhá pupilárna reakcia na konvergenciu a akomodáciu ("reverzný" Argyle-Robertsonov symptóm).
Príznaky poškodenia hypotalamu sa spravidla objavujú skoro: paroxyzmálna tachypnoe, tachykardia, zníženie, zvýšenie alebo asymetria krvný tlak. Často sa vyskytuje zívanie. Pri zapojení jadier hypotalamu do patologického procesu je v rade prípadov zaznamenaná pretrvávajúca hypertermia, ktorá nie je sprevádzaná zápalovými zmenami v periférnej krvi. Pri epidemickej encefalitíde nie sú žiadne špecifické zmeny v krvi. Opísaný komplex symptómov tvorí základ najbežnejšej okulotargickej (okulocefalickej) formy. V niektorých prípadoch je popredné miesto v klinickom obraze obsadené zhoršenou koordináciou pohybov a vestibulárnymi poruchami: závraty, kolísavá chôdza, nystagmus, hrubý úmyselný tremor. Pacienti ležia nehybne a upevňujú hlavu v určitej polohe; otáčanie hlavy, odchýlky pohľadu vyvolávajú zvýšené závraty, bolesti hlavy, zvracanie. V akútnom období ochorenia sa môžu vyvinúť endokrinné poruchy spojené s poškodením hypotalamickej oblasti. Sú charakterizované patologickým znížením alebo zvýšením chuti do jedla, smädom, príznakmi diabetes insipidus, narušením menštruačný cyklus vyčerpanie alebo obezita pacienta; v niektorých prípadoch sa pozoruje adiposogenitálna dystrofia. Pri endokrinnej forme epidemickej encefalitídy sa spravidla vyskytujú príznaky dysfunkcie autonómneho nervového systému, ktoré vytvárajú charakteristický neupravený vzhľad pacienta (mastnota tváre, mastná seborea, nadmerné potenie, slinenie atď.).
V akútnom období epidemickej encefalitídy sa niekedy vyskytujú duševné poruchy: zmätenosť, delírium, psychosenzorické poruchy, v niektorých prípadoch katatonické stavy. Častými príznakmi sú makro- a mikropsia, porušenie schémy tela, pocit cudzích predmetov v tele, fotopsia so skresleným vnímaním farby, tvaru; môžu sa vyskytnúť halucinácie. Mentálne poruchy s encefalitídou sú zvyčajne reverzibilné, prechodné, hrubé zmeny osobnosti sa nepozorujú. Trvanie akútneho obdobia je veľmi variabilné - od 10-15 dní až po niekoľko týždňov a dokonca mesiacov.
Najčastejšou formou chronického obdobia epidemickej encefalitídy je parkinsonský, akineticko-rigidný syndróm, ktorého výskyt je spojený s degeneratívnym procesom v substantia nigra a globus pallidus.
Diagnóza epidemickej encefalitídy v akútnom období je založená na charakteristické príznaky. V prednemocničnom štádiu je dôležité správne posúdiť stav vedomia, včas identifikovať prvé príznaky fokálneho poškodenia mozgu, najmä poruchy spánku, okulomotorické, vestibulárne, vegetatívno-endokrinné poruchy. Zároveň nesmieme zabúdať, že v súčasnosti sa často stretávame s vymazanými a abortívnymi formami ochorenia. Nemožnosť virologickej identifikácie, absencia špecifických zmien v krvi a cerebrospinálnej tekutine sťažuje diagnostiku.
Liečba. metódy špecifická liečba epidemická encefalitída v súčasnosti neexistuje. Teoreticky je zavedenie endogénnych interferónových prípravkov opodstatnené, ale v tomto ohľade stále neexistujú žiadne praktické skúsenosti. Vhodné odporúčané pre vírusové infekcie vitamínová terapia, desenzibilizačné lieky, protizápalové lieky. Na boj proti fenoménu mozgového edému je indikovaná intenzívna dehydratačná terapia.
Kóma - najvyšší stupeň patologický útlm centrálneho nervového systému, ktorý je charakterizovaný úplnou stratou vedomia, inhibíciou reflexov v reakcii na vonkajšie podnety a dysreguláciou vitálnych funkcií tela (obr. 4.13).
Kóma je taká výnimka vedomia, v ktorej nie sú žiadne známky duševnej činnosti, hoci v gréčtine „čiarka“ znamená hlboký spánok.
Kóma je závažnou komplikáciou rôzne choroby výrazne zhoršiť ich prognózu. Súčasne sú porušenia vitálnej aktivity, ktoré sa vyskytujú počas kómy, určené typom a závažnosťou podkladu patologický proces: v niektorých prípadoch vznikajú veľmi rýchlo a sú patologicky ireverzibilné (napríklad pri ťažkom traumatickom poranení mozgu), v iných majú tieto poruchy vo svojom vývoji určitý staging a pri včasnej a adekvátnej terapii je stále možné čiastočne alebo ich úplne odstrániť.
Takéto okolnosti určujú klinické chápanie kómy ako akútneho patologického stavu, ktorý si vyžaduje núdzové ošetreniečo najskôr. Preto sa v praxi diagnóza kómy stanovuje nielen v prítomnosti úplného komplexu symptómov, ktorý charakterizuje kómu, ale aj pri symptómoch menej závažnej depresie CNS, napríklad pri strate vedomia so zachovaním reflexov, ak sú sa považujú za štádium vývoja tejto patológie. Klinický obsah pojmu „čiarka“ sa teda nie vždy zhoduje s jeho definíciou.
kóma:
1. Omráčenie(pochybnosť) - depresia vedomia so zachovaním obmedzeného verbálneho kontaktu na pozadí zvýšenia prahu vnímania vonkajších podnetov a zníženia vlastnej duševnej aktivity.
2. Sopor - hlboká depresia vedomia so zachovaním koordinovaných obranných reakcií a otvorením očí v reakcii na bolesť, zvuk a iné podnety. Z tohto stavu je možné krátkodobo odstrániť pacienta.
3. Stupor - stav hlbokého patologického spánku alebo nereagovania, z ktorého je možné pacienta dostať len s použitím silných (nadprahových) a opakovaných podnetov. Po ukončení stimulácie sa znovu objaví stav nereagovania.
4. kóma - stav neprítomnosti aktívne pohyby, reakcie na bolesť, svetlo, zvukové podnety, strata citlivosti, inhibícia reflexov, poruchy autonómnych a viscerálnych funkcií.
5. „vegetatívny stav“. Vyskytuje sa po ťažkom poškodení mozgu, sprevádzanom obnovením "bdelosti" a stratou kognitívnych funkcií. Tento stav sa nazýva apalický; môže trvať veľmi dlho po ťažkom traumatickom poranení mozgu. U takého pacienta sa pozoruje reakcia na bolestivé podnety a prebúdzacia reakcia, zachováva sa primerané nezávislé dýchanie a srdcová činnosť. Pacient v reakcii na verbálne podnety otvára oči, nevyslovuje zrozumiteľné slová a nesleduje verbálne pokyny, neexistujú žiadne diskrétne motorické reakcie.
6. Otras mozgu - strata vedomia trvajúca minúty alebo hodiny. Vyskytuje sa v dôsledku traumatických poranení. charakteristická amnézia. Niekedy je otras mozgu sprevádzaný závratmi a bolesťami hlavy. Nárast neurologických symptómov po traumatickom poranení mozgu až do kómy naznačuje progresiu porúch mozgu, ktoré sú často spôsobené intrakraniálnymi hematómami. Často pred tým sú pacienti v čistej mysli (jasné obdobie).
Patogenéza kómy rôzne a závisí hlavne od etiológie. Pri akomkoľvek type kómy dochádza k porušeniu funkcie mozgovej kôry, subkortikálnych štruktúr a mozgového kmeňa. Funkčná dysfunkcia je obzvlášť dôležitá. retikulárna formácia- je „vylúčený“ jeho vplyv na mozgovú kôru, v dôsledku čoho dochádza k poruchám reflexných funkcií trupu a útlaku vitálnych autonómnych centier. Hypoxémia vedie k rozvoju týchto porúch (jeden alebo viac jej typov, pri ktorých je narušený metabolizmus v bunkách nervového systému), poruchy cerebrálnej cirkulácie (spôsobujú ischémiu, hyperémiu, venóznu stázu, perivaskulárny edém s diapedetickými krvácaniami) , ako aj blokáda respiračných enzýmov, anémia, acidóza, porucha mikrocirkulácie, rovnováha elektrolytov (najmä draslíka, sodíka, horčíka), tvorba a uvoľňovanie mediátorov. Poruchy cirkulácie CSF, edém mozgu a jeho membrán, čo vedie k narušeniu intrakraniálny tlak a hemodynamiky. Významnú úlohu v patogenéze zohráva priamy vplyv endogénnych a exogénnych toxínov, zmeny acidobázickej rovnováhy (acidóza) na nervové bunky. Pri pitve sa zisťuje edém mozgu, ložiská krvácania a mäknutie na pozadí kapilárnej expanzie, pretečenia krvných ciev, úniku plazmy a nekrobiotických zmien na stenách kapilár. Zvláštnosť patomorfologického obrazu u rôznych druhov hmyzu je spôsobená aj etiologickými faktormi.
Systematizácia kom podľa etiologického faktora:
1. Comi v dôsledku primárneho poranenia, ochorenia CNS alebo mozgovej kómy. Do tejto skupiny patria apoplektické (s mŕtvicami), apoplectiformné (s infarktom myokardu), epileptické, traumatické, ako aj kóma pri zápaloch a nádoroch mozgu a jeho membrán.
2. Komi pri endokrinných ochoreniach, spôsobených metabolickou poruchou v dôsledku syntézy hormónov (diabetické, epidermálne, hypotyreoidné, hypofýzové) alebo ich nadmernou tvorbou, predávkovaním terapeutickými a hormonálnymi liekmi (tyreotoxické, hypoglykemické).
3. Komi, primárne spôsobené stratou elektrolytov, vody a energetických látok. Z nich majú nezávislý význam chlórhydropenické (u pacientov s dlhotrvajúcim vracaním), alimentárne dystrofické (hladné) a hypertermické.
4. Komi, spôsobené porušením výmeny plynu. Hlavné typy sú:
Hypoxemická kóma spojená s nedostatočným prísunom kyslíka zvonku (hypobarická hypoxémia, dusenie) alebo s poruchou transportu kyslíka krvou pri ťažkých akútnych poruchách prekrvenia (prasknutie vnútorných orgánov resp. vajíčkovodov krvácanie do žalúdka)
Respiračná kóma (respiračno-cerebrálna, respiračno-acidotická) alebo kóma s respiračným zlyhaním, poškodením dýchacích svalov, nesprávnou intubáciou v dôsledku hypoxie, hyperkapniou a acidózou v dôsledku výrazných porúch výmeny plynov v pľúcach.
5. Toxická kóma, ktorá sa vyvíja s toxickými infekciami, rôznymi infekčnými chorobami, pankreatitídou, poškodením pečene a obličiek, exogénnou otravou (alkohol, barbituráty, organofosforové zlúčeniny, narkotické analgetiká atď.).
Najčastejšie sa kóma vyskytuje v dôsledku exogénnych a endogénnych intoxikácií (47 %), neurologické ochorenia(40 %), anoxia alebo ischémia mozgu prostredníctvom vnútorného krvácania (13 %).
Klinická symptomatológia a diagnostika. Napriek diferencovanej genéze a mechanizmoch vývoja rôzne druhy com, ich klinický obraz má veľa spoločného. Väčšina charakteristické znaky sú nedostatok vedomia, zmena reflexných reakcií (zníženie, zvýšenie, chýbanie), zníženie alebo zvýšenie svalového tonusu so stiahnutím jazyka, respiračné zlyhanie (Cheyne-Stokes, Biot, Kussmaul rytmus, hypo- alebo hyperventilácia, dýchanie zatknutie) a prehltnutie. Často dochádza k poklesu AT, zmenám pulzu, oligo-, anúrii, poruche vodnej bilancie (hypo-, hyperkaliémia, hypernatriémia a pod.), acidobázickému stavu, termoregulácii, nedostatku peristaltiky.
Je ťažké diagnostikovať typ kómy, najmä pri absencii anamnestických údajov. Diagnostike môže napomôcť prehľad vecí nájdených u pacienta: receptúr, zošitov, liekov či obalov pod nimi. V týchto prípadoch je diagnóza založená na výrazné črty klinický obraz. Klinické vyšetrenie zahŕňa predovšetkým posúdenie dýchacieho a kardiovaskulárneho systému.
Povaha dychu. Hlboké bradypnoe sa určuje u hmyzu s acidózou. Hlučné dýchanie ako Kussmaul - dôležitý príznak diabetická kóma (na rozdiel od hypoglykemickej). Posledne menovaný sa pozoruje aj pri urémii a hepatálnej kóme. Bradypne je splatný toxické účinky do dýchacieho centra. Najčastejšie sa to stáva pri otravách tabletkami na spanie a opiátmi. Bradypnoe môže byť výsledkom zvýšeného intrakraniálneho tlaku pri traumatickom poranení mozgu, mozgových nádoroch, niekedy s otravou etanolom (alkoholická kóma). Tachypnoe sa najčastejšie pozoruje u hmyzu spôsobeného intoxikáciou ( otrava jedlom, atropín, adrenalín). Výskyt tachypnoe počas vývoja kómy môže naznačovať pripojenie k základnej patológii infekcie alebo progresiu srdcového zlyhania. Dýchanie ako Biot naznačuje zníženie excitability dýchacie centrum a pozoruje sa u hmyzu cerebrálneho typu (teda pri ochoreniach mozgu). Typ dychu Cheyne-Stokes sú pozorované pri porušení krvného obehu v kmeňovej časti mozgu, ako aj v akútny infarkt myokardu, spojená s poruchou cerebrálnej cirkulácie, s ťažkou otravou morfínom, alkoholom. Takéto dýchanie zhoršuje prognózu ochorenia.
Povaha pulzu. Napätý pulz je typický pre pacientov s hyperhydratáciou s urémiou, hyperglykemickým hmyzom atď. Srdcový impulz je možné posunúť doľava a dole, čím sa hranice srdca rozšíria doľava. Je počuť cvalový rytmus, niekedy trenie osrdcovníka. Intenzívna bradykardia sa pozoruje pri eklampsii bez posunutia srdcového impulzu a miernej expanzie ľavého okraja srdca. Bradykardia je tiež charakteristická pre hemoragickú cievnu mozgovú príhodu, esenciálnu hypertenziu a je sprevádzaná posunom ľavého okraja srdca a srdcovým impulzom doľava, akcentom II tónu nad projekciou aorty. Mierna tachykardia môže byť s diabetickou kómou, otravou adrenalínom a belladonnou. Symptómy infekčný proces(horúčka, vyrážka atď.) Viac dôkazov o infekčno-toxickej kóme. Spomalenie pulzu sa pozoruje v prípade otravy morfínom, tabletkami na spanie. Ťažká bradykardia (menej ako 40 úderov za minútu) naznačuje prítomnosť kompletnej atrioventrikulárnej blokády, potvrdenej počúvaním Strazheskoho tónu „dela“, zosilnenie prvého tónu s výrazným zatlačením. Fibrilácia predsiení(MA) v kóme môže byť príznakom mitrálnej stenózy s charakteristickým auskultačným obrazom („mačacie purr“, tlieskanie I, presystolický šelest, akcent II nad pľúcnou tepnou, „prepeličí rytmus“) MA často sprevádza tyreotoxickú kómu Kóma spolu s MA môže byť spôsobená trombózou alebo embóliou mozgových ciev.MA indikuje útlm srdcovej aktivity a zhoršuje prognózu.
Kožné kryty. Pri vyšetrovaní pokožky venujte pozornosť farbe pokožky, jej vlhkosti, turgoru a prítomnosti edému. Detekcia na koži predného povrchu stehien pacientov s viacerými stopami injekcií a infiltrátov najčastejšie indikuje zavedenie inzulínu; viacnásobné stopy po injekcii v lakťoch, flebitída, jazvy, cievne "stopy" naznačujú drogovú závislosť. Ťažká hyperhidróza s psychomotorickým vzrušením alebo čiarkou, kŕče sa pozorujú pri hypoglykémii. Zmena farby kože má rôzny charakter a niekedy v kombinácii s inými príznakmi môže mať určitý rozdiel diagnostická hodnota. Ružovo-čerešňové sfarbenie kože a slizníc u pacienta s poruchou vedomia je charakteristické pre otravu oxidom uhoľnatým alebo látkami podobnými atropínu. Žltnutie kože a slizníc sa pozoruje pri poškodení pečene spôsobeným rôznych faktorov. Ostrá bledosť kože, „mramorovanie“ kože je znakom anémie, šoku, vnútorného krvácania.
Vôňa vydýchnutého vzduchu. Diagnózu možno často stanoviť podľa špecifického zápachu z úst obete, zápachu zvratkov alebo vody na umývanie. Alkoholické nápoje, ropné produkty, fenoly, formalín, gáfor, organofosforové insekticídy a acetón majú špecifický zápach. Takže organofosfátové insekticídy majú charakteristický zápach zhnitého cesnaku; kyselina kyanovodíková a kyanidy - vôňa horkých mandlí, terpentín - vôňa fialiek, nikotín - vôňa tabaku. Zápach alkoholu vo vydychovanom vzduchu v kombinácii s depresiou vedomia môže naznačovať alkoholická kóma. Treba si však uvedomiť, že aj v tomto prípade môže dôjsť k intracerebrálnym katastrofám (ťažké uzavreté kraniocerebrálne poranenie, subarachnoidálne krvácanie netraumatického pôvodu, akútne poruchy cerebrálna cirkulácia), hypo- a hyperglykemická kóma, otravy inými látkami (neuroleptiká, trankvilizéry, lieky na spanie atď.) v kombinácii s intoxikáciou alkoholom. Vôňa acetónu môže byť pri exogénnej otrave acetónom aj pri diabetickej ketoacidotickej kóme.
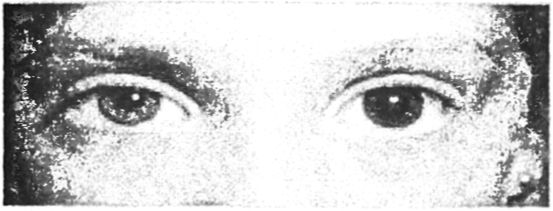
neurologický stav. U pacientov s depresívnym vedomím je potrebné venovať osobitnú pozornosť prítomnosti nedávnych zranení - odrenín a modrín. Starostlivo skontrolujte pokožku hlavy na prítomnosť rán, subgaleálnych hematómov, ktoré sa môžu kombinovať so zlomeninami kostí lebečnej klenby a intrakraniálnymi hematómami. Krvácanie, ako aj liquorrhea z vonkajšieho zvukovodu v núdzový je informatívny znak zlomeniny lebečnej bázy než röntgenové vyšetrenie. Osobitná pozornosť by sa mala venovať jednostrannosti prudké zúženie zrenice (mióza) (obr. 4.14), ktorú možno pozorovať na počiatočná fáza prienik mozgového kmeňa do mozočka. Mióza sa môže rýchlo zmeniť na mydriázu na strane herniácie, po ktorej fotoreakcia klesá. Obojstranná výrazná mióza je znakom priameho poškodenia dolných častí stredného mozgu alebo sekundárnej kompresie mozgového kmeňa v dôsledku zvýšeného intrakraniálneho tlaku. Tento príznak sa často vyskytuje pri otravách opioidmi, organofosforovými insekticídmi, anticholínesterázovými látkami, barbiturátmi, niektorými trankvilizérmi.
Ryža. 4.14.
lyzátory. Bilaterálna mióza sa vyskytuje s progresívnou trombózou hlavnej tepny mozgu. Pri kompresii trupu spontánnym krvácaním a traumatickými hematómami, jednostranná mydriáza do 5-6 mm so stratou fotoreakcie a s progresívnym útlmom vedomia, nestabilná hemodynamika a respiračné zlyhanie indikuje progresiu kompresie mozgového kmeňa s poškodením okohybného nervu na strane lézie. Najčastejšie sa to pozoruje pri masívnych progresívnych intrakraniálnych hematómoch kože, sčervenaní tváre a hypertermii pri naimovirshishe naznačuje otravu M-anticholinergnými látkami (atropín, difenhydramín, cyklodol, tinktúra belladonny, droga atď.). Príznaky podráždenia mozgových blán (rigidita tylových svalov, príznaky Brudzinského, Kerniga) - v rozpore s núdzové podmienky. V prvých hodinách ochorenia sa nesleduje vzťah medzi stupňom zápalu, mozgovým edémom a závažnosťou meningeálnych symptómov. Ak sa nezistia meningeálne príznaky, neznamená to neprítomnosť patologického procesu, ktorý postihuje membrány mozgu. Detekcia meningeálnych príznakov je jedným z dodatočných potvrdení poškodenia alebo podráždenia mozgových blán. Syndrómy decerebrátnej a dekortikačnej rigidity sú charakteristické skôr pre objemové procesy a toxické a traumatické poškodenie mozgu.
Má dôležitú diagnostickú hodnotu tempo rozvoj kómy. Náhly rozvoj kómy je charakteristický pre vaskulárnu poruchu (krvácanie, ischemická mozgová príhoda, epilepsia, traumatické poranenie mozgu). Príznaky kómy s endogénnymi intoxikáciami (diabetická, pečeňová, obličková kóma) narastajú oveľa pomalšie. Rovnaké príznaky sa pozorujú v kóme. infekčného pôvodu(encefalitída, meningitída, bežné infekcie). Dôležitá metóda je štúdia elektrická aktivita srdca ktorá sa musí vykonávať u všetkých pacientov v stave kómy aj v prednemocničnom štádiu, pretože pomáha identifikovať akútne poruchy koronárny obeh(ischemické ložiská v stenách komôr alebo predsiení, porucha vedenia a pod.). V podmienkach jednotky intenzívnej starostlivosti, kam sú pacienti odosielaní, môžu výsledky poskytnúť významnú pomoc pri určovaní etiológie kómy. laboratórny výskum. Potvrdzujú alebo vyvracajú predpoklady, ktoré vznikli počas iniciály klinické vyšetrenie. Nájdenie napr. pokročilá úroveň hladina cukru v krvi naznačuje väčšiu pravdepodobnosť diabetickej kómy u pacienta. Svedčí o tom
Ryža. 4.15.
Niekedy je diagnostikovaná jednostranná alebo obojstranná mydriáza (obr. 4.15). Obojstranná dilatácia zreníc v kóme môže naznačovať otravu fenotiazidom. Obojstranná mydriáza bez reakcie zreníc na svetlo a s psychomotorickým nepokojom, suchosť
prítomnosť acetónu v moči. Zvýšenie hladiny bilirubínu v krvi je charakteristické pre pečeňovú kómu a vysoký počet zvyškového dusíka a kreatinínu v krvi je renálny. Zvýšenie obsahu cukru a dusíka v krvi sa však niekedy môže vyskytnúť aj pri iných komatóznych stavoch a nie je absolútne špecifickým znakom vyššie uvedených ochorení. Ak sú v anamnéze príznaky možnej otravy oxidom uhoľnatým, môže veľmi pomôcť krvný test na karboxyhemoglobín. Výskum hrá dôležitú úlohu pri diagnostike kómy cerebrospinálnej tekutiny. Prítomnosť krvi v cerebrospinálnej tekutine naznačuje hemoragickú povahu porúch cerebrálnej cirkulácie. Vysoká cytóza je dôsledkom akútnych zápalových ochorení mozgu (meningitída). Disociácia proteín-bunka môže naznačovať možnosť nádorového procesu v mozgu. V nemocničnom prostredí je možné vykonať axiálne Počítačová tomografia alebo magnetickou rezonanciou na diferenciálnu diagnostiku akútnych cievnych, nádorových a iných procesov.
Najbežnejšie je klinická klasifikácia com hĺbku a závažnosť.
Podľa hĺbky kómy existujú:
1. Ľahká kóma. Chýba vedomie a vôľové pohyby, pacienti nereagujú na otázku, adekvátne obranné reakcie, rohovkové a šľachové reflexy, ako aj reakcia zreničiek na svetlo sú zachované, ale môžu byť znížené, dýchanie a geodynamika nie sú narušené.
2. výrazná kóma. Vyskytuje sa bezvedomie, nekoordinované pohyby, sú možné kmeňové symptómy (porucha prehĺtania), poruchy dýchania (patologické rytmy), hemodynamické poruchy, funkcia panvových orgánov.
3. hlboká kóma. Bezvedomie, bez obranných reakcií, bez rohovkového reflexu, svalová atónia, areflexia, často hypotermia, ťažké poruchy dýchania, krvného obehu a funkcie vnútorných orgánov (obr. 4.16).
4. Terminálna (poburujúca) kóma. Bezvedomie, bez obranných reakcií, areflexia, rozšírené zrenice, kritické poškodenie vitálnych funkcií (hladina AT nie je stanovená alebo minimálna, apnoe), čo si vyžaduje špeciálne opatrenia na podporu života. Terminálna kóma sa spravidla vyvíja so smrťou častí mozgového kmeňa a je indikátorom smrti mozgu.
Smrť mozgu. Bolo navrhnutých mnoho kritérií na diagnostikovanie smrti mozgu. Ideálne kritériá sú tie, ktoré nenechávajú priestor na chyby. Najspoľahlivejšie kritériá smrti mozgu:
Ryža. 4.16.
Ukončenie všetkých funkcií nervového systému, úplný a pretrvávajúci nedostatok vedomia, nedostatok spontánneho dýchania, atónia všetkých svalov, nedostatok reakcií na vonkajšie podnety a reflexy mozgového kmeňa
Úplná absencia elektrickej aktivity mozgu - izoelektrická čiara na elektroencefalograme;
Neprítomnosť cerebrálny prietok krvi(potvrdené cerebrálnou angiografiou a rádioizotopovou scintigrafiou).
Glasgowská stupnica sa používa na určenie závažnosti kómy (pozri kapitolu 1). Glasgowská mierka Klinické príznaky diferencované podľa stupňa ich závažnosti, čo sa odráža v skóre. Na získanie informácií o stupni zmeny vedomia sa body sčítavajú. Čím vyššie skóre, tým menší stupeňútlmu mozgových funkcií a naopak. Ak je skóre 15 - nie je kóma; 13-14 - omráčenie; 10-12 - sopor; 4-9 - kóma 3 - smrť mozgu. Čím nižšie je skóre na stupnici Glasgowskej kómy, tým je pravdepodobnejšie úmrtie pacienta: 8 bodov a vyššie - šance na zlepšenie; menej ako 8 bodov - situácia je život ohrozujúca; 3-5 bodov - potenciálne smrteľné, najmä ak sa zistia pevné zrenice.
Lekár, ktorý vyšetruje pacienta, musí v prvom rade odpovedať na otázku, čo spôsobuje kómu a či je to dôsledok cerebrálnej patológie. Najprv by sa mala určiť prítomnosť alebo neprítomnosť jednostrannej paralýzy. V miernych prípadoch kómy pri skladovaní spontánne pohyby, nie je ťažké túto otázku zistiť. Ochranné pohyby vznikajúce v reakcii na relatívne intenzívne vonkajšie podnety (štipnutie, pichnutie) sú určené na „zdravej“ strane tela a chýbajú alebo sú prudko oslabené na ochrnutej strane. Reflexy v rukách a nohách sú zvyčajne (ale nie vždy) zvýšené hemiplégiou. V prípade hlbokej kómy je ťažšie diagnostikovať lokálne príznaky jednostrannej lézie. V takýchto prípadoch pomáha pri diagnostike prítomnosť asymetrie mimických svalov (ovisnutý kútik úst, príznak „plachtenia“ líca z ochrnutej strany). Pri poklepaní na jarmový oblúk dochádza na zdravej strane ku kontrakciám tvárových svalov a na strane paralýzy chýbajú. Anizokória sa najčastejšie vyskytuje na strane rozšírených zreníc v prítomnosti subdurálneho alebo epidurálneho hematómu. Iný priemer zreníc je však možný pri poruchách prekrvenia v oblasti trupu, zlomenine základne lebečnej, trombóze kavernózneho sínusu. Niekedy, keď sa nazýva reflex rohovky, dochádza k ochrannému pohybu v „zdravej“ ruke, čo umožňuje určiť stranu lézie. Pri prudkom tlaku na miesto pupartového väzu sa neochrnutá noha ohne v bedrovej a kolenných kĺbov zatiaľ čo paralyzovaný zostáva nehybný.
V ťažkej kóme sú ochranné reflexy deprimované. V tomto prípade by sa mal určiť stav svalového tonusu v rukách. Lekár zdvihne obe ruky pacienta a potom ich súčasne uvoľní. Na nezranenej strane padá ruka pomalšie ako na ochrnutej. Tiež stojí za to venovať pozornosť stavu svalov pacienta vo všeobecnosti. Na ochrnutej polovici je vychýlenie svalov tela výraznejšie ako na zdravej polovici. To posledné je typické pre svaly brucha a stehien. V dôsledku hypotenzie ďalší pretrvávajúci príznak- poklesnutie ochrnutého chodidla smerom von (niekedy sa dokonca vonkajšou stranou dotýka lôžka). Ak tento príznak nie je jasný, môžete obe nohy vytiahnuť von a potom ich nechať ísť. Postihnuté chodidlo sa zároveň na rozdiel od zdravého neotáča do pôvodnej polohy.
Pomerne rýchlo po nástupe lokálnych porúch mozgu (mŕtvica, trauma) sa Babinského symptóm objaví na opačnej strane lézie. Menšiu diagnostickú hodnotu má identifikácia symptómu na oboch stranách. Je známe, že obojstranný Babinského symptóm sa môže objaviť u pacientov počas epileptického záchvatu aj bezprostredne po ňom, v niektorých štádiách anestézie, s rôznymi intoxikáciami a dokonca aj za podmienok hlboký spánok. Identifikácia izolovaného bilaterálneho symptómu Babinského ešte nenaznačuje prítomnosť lokálnej organickej cerebrálnej lézie. Asymetricky výrazný príznak Babinského môže naznačovať závažnosť ložiskovej lézie. Identifikácia jasných fokálnych neurologických symptómov naznačuje cerebrálnu genézu kómy.
Liečba a núdzová starostlivosť o hmyz. Jedným z hlavných cieľov liečby pacientov v kóme je maximálne okysličenie krvi na prevenciu (liečbu) hypoxie mozgu (obr. 4.17). Preto je vhodná oxygenoterapia so 100% kyslíkom. Udržiavanie priechodnosti dýchacích ciest je dôležitou otázkou. Ak pľúcna ventilácia neúčinná alebo hĺbka kómy<8 баллов, начинают искусственную
Ryža. 4.17.
pľúcna ventilácia. V prípade potreby intubujte priedušnicu hadičkou s manžetou. Nafúknutie manžety zabraňuje aspirácii spúta a obsahu žalúdka do pľúc. Ak po tracheálnej intubácii pokračuje vylučovanie veľkého množstva spúta, vykonáva sa periodická jemná aspirácia z dýchacieho traktu cez endotracheálnu trubicu.
Do žalúdka sa vloží hrubá sonda, aby sa uvoľnil z obsahu (v prípade porušenia prehĺtania a dýchania - iba po tracheálnej intubácii). Vyprázdňovanie žalúdka je obzvlášť dôležité v prípadoch otravy. Je neprijateľné vyvolať zvracanie u pacientov, ktorí sú v kóme! Po výplachu žalúdka sa pacientovi injekčne podá aktívne uhlie alebo iný sorbent, ktorý viaže toxické produkty cez sondu.
Pre dostatočný prísun kyslíka do mozgu je nevyhnutná podpora krvného obehu. Za týmto účelom neustále monitorujte AT, frekvenciu a rytmus kontrakcií srdca, ak je to potrebné, vykonajte ich korekciu. Zabezpečujú intravenóznu cestu podania liečiv, hlavne katetrizáciu hlavných žíl (brachiálnych, podkľúčových alebo vnútorných krčných). Pri výraznej arteriálnej hypotenzii sa podávajú sympatomimetiká, plazmóza-Minnik. Systolická AT je podporovaná (ak sa dá zistiť) v rámci bežnej úrovne pre pacienta.
Tiež stojí za to vylúčiť ďalšie (extracerebrálne) faktory vo vývoji kómy. Ak je známa látka, ktorej použitie spôsobilo otravu, čo najskôr sa začne so zavedením antidota alebo antagonistu. Dôležitou súčasťou liečby je eliminácia generalizovaného konvulzívneho syndrómu, keďže opakované záchvaty záchvatov bez ohľadu na ich etiológiu prehlbujú poškodenie mozgového tkaniva. Zníženie hĺbky kómy môže prispieť k normalizácii telesnej teploty, preto začnite čo najskôr. Hypertermia je škodlivá najmä pre mozog – rastú jeho metabolické potreby, prehlbujú sa poruchy dýchania, vodnej a elektrolytovej rovnováhy. Zníženie telesnej teploty je možné dosiahnuť vonkajším ochladzovaním tela (obr. 4.18), zavedením nenarkotických analgetík. V prípade hypotermie sa telo postupne zahrieva na teplotu nie nižšiu ako 36 ° C.
Pri príznakoch poranenia hlavy alebo krku je potrebné imobilizovať krčnú chrbticu. Pri podozrení na hypoglykemickú kómu sa podáva 40-60 ml 40% roztoku glukózy. Predtým je potrebné určiť hladinu glukózy v krvi pre expresnú diagnostiku, môžete použiť špeciálne testovacie prúžky. Pacientom s alkoholizmom alebo podvýživou sa predpisuje intravenózny tiamín hydrochlorid v dávke 100 mg. Ak existuje podozrenie na predávkovanie narkotickými analgetikami, naloxón sa podáva v počiatočnej dávke 400 mikrogramov intramuskulárne, po čom nasleduje 400 mikrogramov lieku.
U pacientov v kóme sa niekedy pozoruje hyperreflexia, vyskytujú sa kŕče. Pacient sa položí na rovnú podložku, medzi stoličky sa zasunie expandér úst (špachtľa, drevená palica a pod.), podoprie sa spodná čeľusť a hlava pacienta, čím sa zabráni poraneniu a asfyxii, okysličenie organizmu zabezpečuje tzv. dodávanie kyslíka cez masku alebo nosový katéter. V interiktálnom období sa periférna žila katetrizuje síranom horečnatým (5-10 ml 25% roztoku), diazemem (2 ml 0,5% roztoku), ústa a hrdlo sa vyčistia od slín, krvi,
Ryža. 4.18.
noha žalúdočný obsah. Pri absencii spontánneho dýchania sa vykonáva IVL.
Po obnovení vedomia sú pacienti preložení na príslušné špecializované oddelenie na liečbu základného ochorenia. Pacienti s intrakraniálnym hematómom a subarachnoidálnym krvácaním, mozgovými nádormi alebo abscesmi sa po konzultácii s neurochirurgom presúvajú na neurochirurgické oddelenie.
Algoritmus poskytovania prvej pomoci pacientovi v kóme:
Vráťte pacienta na stranu;
O niečo nižšie (o 15 stupňov) hornú časť tela tak, aby ústna trhlina bola nižšie ako hlasivková štrbina;
Odstráňte spodnú čeľusť a podoprite ju prstami;
Posúdiť účinnosť spontánneho dýchania pacienta (farba sliznice a kože, jej vlhkosť, hĺbka a frekvencia dýchania, prítomnosť patologických dýchacích zvukov, retrakcia jugulárnej jamky a medzirebrových priestorov)
Pri ťažkostiach s vdychovaním a prítomnosťou obsahu žalúdka, krvi, spúta v ústnej dutine sa musí vyčistiť;
S neefektívnym dýchaním - aplikujte mechanickú ventiláciu, tracheotómiu;
Nahmatajte pulz nad hlavnými a periférnymi tepnami;
Zdvihnite horné viečka pacienta a vyhodnoťte reakciu žiakov na svetlo;
Zavolajte BE (Sh) MD.
Poskytnutie správnej polohy tela nevedomému.
1. Pokrčte nohy, narovnajte ruku zo strany, na ktorú bude postihnutý položený.
2. Otočte telo postihnutého na bok, pričom zaistite stabilnú polohu tela (obr. 4.19).


